



Home | Patienten | Gesundheitssystem | International | GKV | Prävention | Epidemiologie | Websites | Meilensteine | Impressum
Sämtliche Rubriken in
"International"
USA - Soziale Ungleichheit |
Alle Artikel aus:
International
USA - Soziale Ungleichheit
Mangelnde Lese- und Schreibfähigkeiten und Demenz: Ein Zusammenhang, der oft vergessen wird!
 Auch wenn die "Demenz-Epidemie" als ständig steigendes individuelles Risiko, dement zu werden ins Reich der Mythen gehört, ist eine drängende Frage für die trotzdem große Anzahl von Demenzkranken, ob und wodurch die Erkrankung zu vermeiden ist.
Auch wenn die "Demenz-Epidemie" als ständig steigendes individuelles Risiko, dement zu werden ins Reich der Mythen gehört, ist eine drängende Frage für die trotzdem große Anzahl von Demenzkranken, ob und wodurch die Erkrankung zu vermeiden ist.
Eine am 13. November 2019 erschienene Studie weist nun darauf hin, dass Menschen die nicht oder nicht richtig lesen und schreiben können, ein dreimal so hohes Risiko haben dement zu werden wie eine nach anderen sozialen Merkmalen vergleichbare Gruppe von voll alphabetisierten Personen.
Dies ist das Ergebnis einer über vierjährigen Untersuchung der Inzidenz und Prävalenz von Demenz in einer Gruppe von insgesamt 983 erwachsenen Personen größer/gleich 65 Jahre alt, Durchschnittsalter 77 Jahre, kleiner/gleich 4 Jahre Schulbesuch, ein Teil der TeilnehmerInnen sind Immigranten aus Ländern mit schlechter Bildungsinfrastruktur) aus einem Stadtteil New Yorks.
Zu Beginn der Studie konnten 237 Personen nicht lesen und schreiben, 746 konnten dies. Von den 237 Analphabeten oder illiteraten Personen waren zu diesem Zeitpunkt 83 oder 35% dement, von den Nicht-Analphabeten waren dies 134 oder 18%. Nach der Adjustierung mehrerer sozialer und medizinischer Merkmale war das Demenzrisiko der illiteraten Personen nahezu dreimal höher als das der Personen, die lesen und schreiben konnten.
In den vier Folgejahren werden alle TeilnehmerInnen der Studie regelmäßig medizinisch untersucht ebenso ihre Gedächtnisleistung und ihre Fähigkeiten zu lesen und zu schreiben.
Nach den vier Jahren waren 114 der 237 Analphabeten oder 48% dement. Von den Nicht-Analphabeten waren es 134 von 746 oder 18%. Nach der erneuten Adjustierung mussten die ForscherInnen feststellen, dass das Risiko während der Studienlaufzeit dement zu werden, bei den Analphabeten immer noch doppelt so hoch war wie bei den Nicht-Analphabeten.
Einschränkend weisen die ForscherInnen u.a. darauf hin, dass die Feststellung, ob jemand lesen und schreiben gelernt hat, auf Selbsteinschätzungen beruht. Sie wünschen sich weiter, dass in künftigen Studien untersucht wird, welchen Einfluss auf die Inzidenz von Demenz verstärkte Investitionen im Schulbereich aber auch gezielt in die Erwachsenenweiterbildung haben.
Dass man den Zusammenhang von Lese- und Schreibfähigkeiten und Demenz durchaus auch anders beurteilen kann, zeigen erste Kommentare zu der Veröffentlichung der Studienergebnisse im "Deutschen Ärzteblatt" vom 15. November. Unter der Überschrift "Schöpfungsziel verfehlt" schreibt etwa ein eifriger Kommentator "Oh Gott, Affen sind dement!"
Um es nicht zu vergessen: In Deutschland besaßen 2011 7,5 Millionen Erwachsene mit Deutsch als Muttersprache (14,5% der Erwachsenenbevölkerung) keine oder nur sehr geringe Lese- und Schreibfähigkeiten bzw. waren funktionale Analphabeten. 2018 sank die Anzahl auf 6,2 Millionen (7,2% der Erwachsenenbevölkerung). Die Schulabbrecherquote und damit möglicherweise sowohl eine Ursache wie Folge von Schreib-Leseschwäche stieg von 5,7% im Jahr 2017 auf 6,3 Prozent im Jahr 2018 - unter Ausländern sogar von 14,2 auf 18,1 Prozent.
Ein nicht unbeträchtlicher Teil der Neuerkrankungen an Demenz wäre also durch gezielte und im Prinzip inhaltlich als wirksam bekannte bildungspolitische Interventionen zu vermeiden.
Die Studie Illiteracy, dementia risk, and cognitive trajectories among older adults with low education. von Miguel Arce Rentería et al. ist online vorab vor dem Druck in der Fachzeitschrift "Neurology" erschienen und das Abstract ist kostenlos erhältlich.
Bernard Braun, 16.11.19
CBO-Report zu Wirkungen von Trumpcare: 2026 werden 23 Millionen US-Bürger weniger krankenversichert sein als mit Obamacare
 Normalerweise berechnet in den USA das unabhängige "Congressional Budget Office (CBO)", eine Einrichtung des US-Kongresses, bei relevanten Gesetzesvorhaben vor der Beratung oder zumindest vor der Verabschiedung des Gesetzes im Repräsentantenhaus und Senat die finanziellen und sonstigen quantifizierbaren Effekte.
Normalerweise berechnet in den USA das unabhängige "Congressional Budget Office (CBO)", eine Einrichtung des US-Kongresses, bei relevanten Gesetzesvorhaben vor der Beratung oder zumindest vor der Verabschiedung des Gesetzes im Repräsentantenhaus und Senat die finanziellen und sonstigen quantifizierbaren Effekte.
Trotzdem verabschiedete das Repräsentantenhaus am 4. Mai 2017 das Gesetz "H.R. 1628, the American Health Care Act of 2017" oder "Trumpcare" ohne diese Entscheidungsgrundlagen mit der republikanischen Mehrheit und will damit wesentliche Teile des "Affordable Care Act (ACA)" oder "Obamacare" abschaffen bzw. ihrer Wirkung den finanziellen Boden entziehen.
Diejenigen, die die damaligen Vermutungen über die Auswirkungen dieses Gesetzes nicht glauben wollten, haben sie seit dem 24. Mai 2017 in dem nun fertiggestellten Bericht des CBO und des "Joint Committee on Taxation (JCT)" schwarz auf weiß vorliegen.
Dort findet sich Folgendes:
• Durch die geplanten Streichungen von Obamacare wird das Budget der US-Bundesregierung in den nächsten 10 Jahren um netto rund 119 Milliarden US-Dollar entlastet.
• Bereits 2018 werden 18 Millionen US-Bürger weniger krankenversichert sein als unter den Regularien des ACA. 2020 werden es bereits 20 Millionen und 2026 23 Millionen neu unversicherte Personen sein.
• Dies bedeutet für das Jahr 2026, dass 51 Millionen US-AmerikanerInnen unter 65 Jahren mit allen aus der Vergangenheit bekannten gesundheitlichen und finanziellen Folgen nicht (mehr) krankenversichert sein werden. Mit ACA in der bisherigen Form wären es "nur" 28 Millionen gewesen. Letzteres zeigt aber auch, dass Obamacare das Problem der Nicht- oder Unterversicherung bisher bei weitem nicht vollständig in den Griff bekommen hat.
• Besonders betroffen werden - so die CBO-Berechnungen - arme Menschen im Alter zwischen 50 und 64 Jahren sein.
Die CBO-Experten weisen aber u.a. wegen des Zeitdrucks auf die Unsicherheit mancher ihrer Prognosen hin: "The ways in which federal agencies, states, insurers, employers, individuals, doctors, hospitals, and other affected parties would respond to the changes made by the legislation are all difficult to predict, so the estimates discussed in this document are uncertain."
Der 41-seitige Bericht Cost estimate. H.R. 1628 American Health Care Act of 2017 ist kostenlos erhältlich und enthält neben den zitierten Ergebnissen noch eine Vielzahl Daten zu weiteren Auswirkungen von Trumpcare.
Ob die Daten Einfluss auf die weitere Verabschiedung des Gesetzes im Senat haben werden, wird in den nächsten Wochen zu beobachten sein.
Bernard Braun, 25.5.17
2015 waren 28,6 Millionen US-BürgerInnen trotz sinkender Tendenz ohne Krankenversicherungsschutz - so wenig wie nie zuvor.
 Zu den wichtigsten Zielen des "Affordable Care Act (ACA)" oder auch Obamacare gehörte und gehört die Senkung des Anteils von BürgerInnen mit keinem oder unzureichendem Krankenversicherungsschutz. Wie zahlreichen Beiträgen in diesem Forum zu entnehmen ist, belief sich der vor Inkrafttreten von ACA auf deutlich über 40 Millionen Personen.
Zu den wichtigsten Zielen des "Affordable Care Act (ACA)" oder auch Obamacare gehörte und gehört die Senkung des Anteils von BürgerInnen mit keinem oder unzureichendem Krankenversicherungsschutz. Wie zahlreichen Beiträgen in diesem Forum zu entnehmen ist, belief sich der vor Inkrafttreten von ACA auf deutlich über 40 Millionen Personen.
Wie weit dieses Ziel erreicht wurde und wie viel bisher nicht erreicht ist, zeigt ein im Mai 2016 für das Jahr 2015 vom U.S. Department of Health and Human Services, den Centers for Disease Control and Prevention und dem National Center for Health Statistics herausgegebener Report.
Zu dessen wichtigsten Ergebnissen zählen:
• Die Anzahl der unversicherten Personen jeden Alters fiel 2015 auf 28,6 Millionen. Dies waren 7,4 Millionen weniger als im Jahr 2014.
• Der damit 2015 erreichte Anteil von 9,1% unversicherter Personen an allen BürgerInnen war der niedrigste seit mehreren Jahrzehnten.
• Der Anteil unversicherter Erwachsener zwischen 18 und 64 Jahren fiel von 16,3% in 2014 auf 12,8% in 2015.
• Während von den unversicherten Personen 2013 noch 15,7% länger als 1 Jahr dieser unsicheren Situation ausgesetzt waren, belief sich dieser Anteil 2015 nur noch auf 9,1%.
• Von den Kindern bis zum siebzehnten Lebensjahr waren 2014 5,5% und 2015 noch 4,5% unversichert.
• Der Anteil der BürgerInnen, die einen privaten Krankenversicherungsschutz hatten, stieg in den beiden Jahren von 67,3% auf 69,7%.
• Das lange Zeit nicht richtig funktionierende System der "Health Insurance Marketplaces" (HealthCare.gov) oder anderer öffentlich organisierter Möglichkeit sich zu privat versichern, funktionierte so gut, dass der Anteil der unter 65-Jährigen, die so einen Krankenversicherungsschutz erhielten zwischen den vierten Quartalen 2014 und 2015 von 2,5% (6,7 Millionen) auf 3,4% (9,1 Millionen) stieg.
• Trotz der bisherigen positiven Trends sind 28,6 Millionen US-BürgerInnen ohne Versicherungsschutz im Krankheitsfall eine große sozialpolitische Herausforderung. Dies gilt auch für die erheblichen Unterschiede zwischen den sozialen Schichten. So besaßen 2015 25,2% der armen, 24,1% der "near poor"- aber nur 7,6% der "not poor"-Bevölkerung keinen Versicherungsschutz.
Eine Fülle weiterer Daten und Hintergründe sind in dem 39-seitigen Report Health Insurance Coverage: Early Release of Estimates From the National Health Interview Survey, 2015 von Robin A. Cohen, Michael E. Martinez und Emily P. Zammitti zu finden.
Bernard Braun, 24.5.16
USA: Deutliche Zunahme der Lebenserwartungslücke zwischen gering- und vielverdienenden Frauen und Männern
 Dass Personen mit einem hohen Einkommen und/oder Vermögen eine höhere Lebenserwartung haben als Personen mit einem niedrigen Einkommen und meistens keinem nennenswerten Vermögen gehört mittlerweile zu den kaum mehr bestrittenen sozialen Tatsachen.
Dass Personen mit einem hohen Einkommen und/oder Vermögen eine höhere Lebenserwartung haben als Personen mit einem niedrigen Einkommen und meistens keinem nennenswerten Vermögen gehört mittlerweile zu den kaum mehr bestrittenen sozialen Tatsachen.
Was bisher weniger belegt und thematisiert wurde, ist, dass diese Lebenserwartungslücke ständig wächst.
Dass dies so ist, belegen zwei Ökonomen der us-amerikanischen Denkfabrik "Brookings Institution" auf der Basis zweier großer Bevölkerungssurveys zumindest für die USA.
Dies zeigt sich bei Frauen wie Männern folgendermaßen:
• Frauen, die 1970 50 Jahre alt waren und deren Einkommen um ihr 40. Lebensjahr ("mid-career") herum im unteren Zehntel der Einkommensskala lag, hatten eine Lebenserwartung von 80,4 Jahren. Gleichaltrige Frauen, deren Einkommen im oberen Zehntel der Einkommenssskala lag, wurden 84,1 Jahre alt. Die Lebenserwartungslücke betrug also 3,5 Jahre.
• Von den Frauen, die zwei Jahrzehnte später, also 1990 50 Jahre alt waren, lebten die Niedrigverdienerinnen durchschnittlich nicht länger als die 1970 fünfzigjährigen Niedrigverdienerinnen. Ganz anders die Lebenserwartung der Hochverdienerinnen, die um 6,4 Jahre auf 90,5 Jahre wuchs. Die Lebenserwartungslücke nahm als auf rund 10 Jahre zu.
• Die Entwicklung bei den Männern verlief ähnlich. Bei ihnen nahm die Lebenserwartungslücke zu Ungunsten der Niedrigverdiener zwischen 1970 und 1990 von 5 auf 12 Jahre zu.
Für die USA weisen die Autoren noch auf ein damit verknüpftes Problem der sozialen Gerechtigkeit hin. Ähnlich wie in Deutschland wird in den USA darüber diskutiert wie man die Folgen der Verlängerung der Lebenserwartung auf die Finanzen der Rentenversicherung abmildern kann. Dazu zählen z.B. die Anhebung der gesetzlichen Altersgrenze und spürbare Abschläge (in den USA 6% bis 7,5% pro Monat) für diejenigen Personen, die vorher in Rente gehen. Damit würden aber auch viele Personen Nachteile für etwas, nämlich die gestiegene Lebenserwartung, erleiden, ohne überhaupt deren Vorteil genossen zu haben bzw. zu genießen.
Ob dies z.B. in Deutschland qualitativ ähnlich verlief, wäre interessant zu untersuchen.
Der Artikel The growing life-expectancy gap between rich and poor von Gary Burtless ist in der Los Angeles Times vom 23. Februar 2016 erschienen und kostenlos erhältlich.
Der komplette, materialreiche und 174 Seiten umfassende Forschungsbericht LATER RETIREMENT, INEQUALITY IN OLD AGE, AND THE GROWING GAP IN LONGEVITY BETWEEN RICH AND POOR von Barry Bosworth und Gary Burtless (The Brookings Institution) sowie Kan Zhang (George Washington University) ist komplett kostenlos erhältlich.
Bernard Braun, 23.2.16
Unterversorgung mit chirurgischen Behandlungen in armen und mittelarmen Ländern am größten = fast 17 Millionen vermeidbare Tote
 Wer hierzulande darüber klagt, dass er möglicherweise demnächst mit einem Beinbruch oder einer akuten Blinddarmentzündung in ein etwas weiter hinter der nächsten Ecke liegendes Krankenhaus gehen oder transportiert werden wird, sollte sich einmal über das Niveau seiner Klagen Gedanken machen.
Wer hierzulande darüber klagt, dass er möglicherweise demnächst mit einem Beinbruch oder einer akuten Blinddarmentzündung in ein etwas weiter hinter der nächsten Ecke liegendes Krankenhaus gehen oder transportiert werden wird, sollte sich einmal über das Niveau seiner Klagen Gedanken machen.
Viele Anregungen enthält ein am 26. April 2015 online veröffentlichter 56-seitiger Report einer 25-köpfigen internationalen Wissenschaftlergruppe über den weltweiten Zustand und die Erhältlichkeit chirurgischer Behandlung bei entsprechenden Erkrankungen - in der Vergangenheit, Gegenwart und im Jahr 2030.
Der Report kommt zu folgenden zentralen Feststellungen:
• 32,9% aller weltweiten Todesfälle beruhen auf Krankheiten (z.B. Blinddarmentzündungen, Knochenbrüche oder Geburtskomplikationen), die mit Operationen behandelbar sind. Dies entspricht 16,9 Millionen Toten.
• 5 Milliarden Angehörige der Weltbevölkerung haben im Bedarfsfall keinen Zugang zu sicheren und finanziell leistbaren Operationen samt angemessener Anästhesie.
• Dies trifft besonders die Einwohner von Ländern mit geringem und mittleren Einkommen, wo fast 90% von ihnen keinen Zugang zu einer chirurgischen Basisversorgung haben.
• Von den 313 Millionen Operationen, die jährlich weltweit stattfinden, entfallen lediglich 6% auf die Einwohner armer Länder, die allerdings ein Drittel der Weltbevölkerung stellen, und dann auch noch mit großen Erkrankungsrisiken zu tun haben.
• Allein um Leben zu retten und Behinderungen zu vermeiden sind in den armen und mittelarmen Ländern 143 Millionen zusätzlicher Operationen notwendig.
• 33 Millionen Personen haben wegen der Kosten für Operationen und Anästhesie mit für sie katastrophalen Behandlungsausgaben zu kämpfen. 48 Millionen weitere sind zusätzlich wegen der nichtmedizinischen Kosten des Zugangs zu operativen Leistungen in ökonomischen Schwierigkeiten.
• Um an diesen Zuständen in armen und mittelarmen Ländern bis 2030 etwas zu ändern, also ein akzeptables Minimum von 5.000 chirurgischen Eingriffen pro 100.000 Einwohner zu erreichen, bedarf es einer Investition von 420 Milliarden US-Dollar. Passiert nichts, häufen sich in diesen Ländern zwischen 2015 und 2030 finanzielle Verluste von insgesamt 12,3 Trillionen US-Dollar (in Kaufkraftparitäten des Jahres 2010) an. Obwohl also die Investitionskosten hoch sind, sind in den Worten des Leiters der Wissenschaftlergruppe "the costs of inaction
higher, and will accumulate progressively with delay".
Wer glaubt, dass er Westafrika nach der viel zu spät angelaufenen aber letztlich für den Augenblick erfolgreichen Bekämpfung der dortigen Ebola-Epidemie, samt seinen insgesamt miserablen Gesundheitssystemen wieder vergessen kann oder höchstens eine "Weißhelmtruppe" zu stationieren braucht, irrt sich mit Ansage gewaltig.
Der enorm materialreiche Aufsatz Global Surgery 2030: evidence and solutions for achieving health, welfare, and economic development von John G. Meara et al. ist am 27. April 2015 online in dem Fachjournal "Lancet" erschienen und nach einer kurzen Anmeldung als Nutzer komplett kostenlos erhältlich. Hilfreich ist auch die über 300 Titel umfassende Literaturliste und per Link erreichbare Methodikübersichten.
Generell erneut der Hinweis, dass an komplett kostenlosen Beiträgen des Lancet interessierte Personen sich für einen freien Zugang zu einer respektablen Anzahl von Texten einfach anmelden können und sich nach Erfahrung des Autors nicht vor unerwünschten Zusendungen etc. fürchten müssen.
Bernard Braun, 29.4.15
Mehr Gesundheitsausgaben, mehr Lebenszeit und Gesundheit oder auch weniger!? Interessantes aus OECD-/US-Bundesstaaten-Vergleichen
 Wer glaubt, viele Gesundheitsausgaben bewirkten bessere Gesundheit oder verlängerten die Lebenserwartung oder wer nicht glaubt, höhere Gesundheitsausgaben könnten mit geringerer Lebenserwartung assoziiert sein, bekommt in einem anderthalbseitigen, am 16. Oktober 2014 online in der Zeitschrift "JAMA" veröffentlichten Text etwas Stoff zum Nachdenken.
Wer glaubt, viele Gesundheitsausgaben bewirkten bessere Gesundheit oder verlängerten die Lebenserwartung oder wer nicht glaubt, höhere Gesundheitsausgaben könnten mit geringerer Lebenserwartung assoziiert sein, bekommt in einem anderthalbseitigen, am 16. Oktober 2014 online in der Zeitschrift "JAMA" veröffentlichten Text etwas Stoff zum Nachdenken.
Die Denkanstöße finden sich in einem einzigen Diagramm, das für 24 Mitgliedsländer der OECD sowie US-Bundesstaaten mit geringem oder hohem Einkommen die durchschnittliche Lebenserwartung sowie den prozentualen Anteil der Gesundheitsausgaben am Bruttoinlandsprodukt (BIP) im Jahr 2009 darstellt.
Zu den wichtigsten Erkenntnissen zählt:
• In entwickelten Ländern gibt es keine statistisch signifikante positive Assoziation zwischen Gesundheitsausgaben und Lebenserwartung.
• Dies gilt auch für die 25 reicheren US-Bundesstaaten. Bei den 25 ärmeren US-Bundesstaaten gibt es eine statistisch signifikante Korrelation, aber eine diametral andere als möglicherweise erwartet: höhere Gesundheitsausgaben sind nämlich dort mit einer geringeren Lebenserwartung assoziiert. Offensichtlich ein Effekt der dort stärkeren Morbidität.
• Für die inneren Verhältnisse der USA gibt es einige weitere interessante Details: So gibt selbst der US-Bundesstaat mit den geringsten Gesundheitsausgaben mit 12,6% vom BIP mehr aus als die Niederlande als das OECD-Land mit dem höchsten BIP-Anteil für Gesundheit (11,9%).
Für die hier angestellten und andere Gesundheitssystemvergleiche empfiehlt der Autor abschließend, in jedem Fall noch andere Einfluss- und Outcomefaktoren einzubeziehen als Lebenserwartung und Gesundheitsausgaben. Er denkt dabei an die meist komplexere aber auch schwieriger zu ermittelnde Lebensqualität, die angemessene Balance zwischen persönlicher und gesellschaftlicher Verantwortung, Freiheitsspielräume oder soziale Gerechtigkeit.
Der in der Rubrik "Viewpoint" erschienene Text Critiquing US Health Care von Victor Fuchs ist kostenlos erhältlich.
Bernard Braun, 6.11.14
Neue Ungleichheiten trotz Obamacare: Worin und wie stark sich Mindestleistungspakete zwischen US-Bundesstaaten unterscheiden
 Eine Besonderheit des privaten Gesundheitsversicherungsschutzes in den USA war lange Zeit das Fehlen einer Art Mindestleistungspaket, das jedes Versicherungsunternehmen seinen Versicherten bieten musste. Die Versicherten mussten sich daher in der kurzen Zeit in der sie gegen Ende eines Jahres die Versicherung wechseln oder ein neues Leistungspaket auswählen konnten, genau überlegen, ob sie im folgenden Jahr schwanger werden wollten oder ob sie überhaupt und wenn ja wie viele psychotherapeutische Sitzungen sie benötigen würden. Die Folgen waren häufig Unterversorgung oder erhebliche, privat zu zahlende Arzt- oder Krankenhausrechnungen.
Eine Besonderheit des privaten Gesundheitsversicherungsschutzes in den USA war lange Zeit das Fehlen einer Art Mindestleistungspaket, das jedes Versicherungsunternehmen seinen Versicherten bieten musste. Die Versicherten mussten sich daher in der kurzen Zeit in der sie gegen Ende eines Jahres die Versicherung wechseln oder ein neues Leistungspaket auswählen konnten, genau überlegen, ob sie im folgenden Jahr schwanger werden wollten oder ob sie überhaupt und wenn ja wie viele psychotherapeutische Sitzungen sie benötigen würden. Die Folgen waren häufig Unterversorgung oder erhebliche, privat zu zahlende Arzt- oder Krankenhausrechnungen.
Ein erklärtes Ziel des Affordable Care Act (ACA oder Obamacare) war, diesen Zustand zu beenden. Leisten sollte dies die Vorschrift, dass jede Versicherung ein Paket so genannter "essential health benefits (EHBs)" bieten musste, die 10 Leistungsbereiche von ambulanten Diensten bis zu pädiatrischen Leistungen abdeckten. Aus verschiedenen Gründen erlaubt das Bundesgesetz den US-Bundesstaaten ihre eigenen EHBs zu definieren, die dies auch sofort machten.
Wohin dies führte ließ jetzt die "Robert Wood Johnson Foundation" genauer untersuchen. Ihr im Oktober 2014 veröffentlichter Bericht, zeigt Folgendes:
• Nicht mehr nach Versicherungsunternehmen, sondern jetzt primär je nach Bundesstaat gibt es erhebliche Leistungsunterschiede. Während chiropraktische Behandlungen noch in 45 Bundesstaaten im Pflichtleistungspaket enthalten sind, ist dies z.B. für Hörgeräte nur noch in 26, für routinemäßige Fußuntersuchungen (u.a. wichtig für Diabetespatienten) in 20, für Akupunktur in 5 und für Gewichtsabnahmeprogramme in 5 Bundessstaaten der Fall.
• Dass beim Schnüren der EHB-Leistungspaketen nicht der Patient oder seine Erkrankung im Mittelpunkt steht, zeigt das Beispiel der Versorgung/Behandlung von übergewichtigen Menschen: In 23 Staaten gehören bariatrische Operationen (z.B. Verkleinerung des Magens zur Verringerung der Nahrungsaufnahme bei schwer übergewichtigen Personen) zu den EHBs. Nur in 12 dieser 23 Bundesstaaten gehört aber Ernährungsberatung, also eine mögliche Alternative oder Vorstufe für Magenverkleinerungen, zu den EHBs und nur in 3 der 23 Bundesstaaten gilt dies für Gewichtsabnahmeprogramme.
• Ausgerechnet in den USA mit ihrer immer wieder beschworenen "epidemic obesity" gehört die gesamte Palette von darauf bezogenen Leistungen von der Ernährungsberatung über Gewichtsabnahmeprogramme bis zu bariatrischen Operationen nur in 2 Bundesstaaten (Washington DC und Michigan) zum Mindestleistungspaket der Krankenversicherungen.
• Ironischerweise klagen die Versicherungsunternehmen, die bundesweit Versicherungsleistungen anbieten, zuvorderst über die gravierenden Unterschiede zwischen den Bundesstaaten.
Der komplette Bericht Essential Health Benefits. 50-State Variations omn a theme ist kostenlos erhältlich und enthält weitere Details nach Bundesstaat und Leistungsbereich.
Bernard Braun, 25.10.14
Biomedizinisches Korrelat zur sozialen Ungleichheit von Gesundheit
 Zumindest in den Gesundheits- und Teilen der Sozialwissenschaften sind die Auswirkungen des sozioökonomischen Status auf die Gesundheit der Menschen seit etlichen Jahren bekannt und wichtiger Teil der epidemiologischen Forschung. Auch das Robert-Koch-Institut als Bundesbehörde .... untersucht regelmäßig die Zusammenhänge zwischen Auftreten und Häufigkeit von Erkrankungen und Einkommen, Bildungsstand und anderen sozialen Determinanten.
Zumindest in den Gesundheits- und Teilen der Sozialwissenschaften sind die Auswirkungen des sozioökonomischen Status auf die Gesundheit der Menschen seit etlichen Jahren bekannt und wichtiger Teil der epidemiologischen Forschung. Auch das Robert-Koch-Institut als Bundesbehörde .... untersucht regelmäßig die Zusammenhänge zwischen Auftreten und Häufigkeit von Erkrankungen und Einkommen, Bildungsstand und anderen sozialen Determinanten.
Anders als es die gängige gesundheitspolitische Debatte glauben macht, sind die gesellschaftlichen Faktoren für Gesundheit und Krankheit mittlerweile hinlänglich bekannt und vielfach belegt. Eine Vielzahl von Modellen und Erklärungsansätzen versucht, diese offenkundigen Zusammenhänge einzuordnen und mögliche Wirkmechanismen zu erkennen. So ist biomedizinisch nachvollziehbar, dass Dauerstress ohne entsprechende körperliche Betätigung über einen dauerhaften Reiz des sympathischen Nervensystems Bluthochdruck verursachen kann oder wie ungünstige Ernährung zusammen mit Bewegungsmangel zu Fettleibigkeit und darüber zur Zuckerkrankheit beitragen kann.
Mittlerweile wächst darüber hinaus die Erkenntnis, dass ungünstige sozioökonomische Bedingungen bereits auf der Ebene der Körperzellen wirken. In ihrem kürzlich in der Wissenschaftszeitschrift Nature veröffentlichten Artikel Social disadvantage, genetic sensitivity, and children's telomere length beschreiben die us-amerikanischen ForscherInnen Mitchell, Hobcraft, McLanahan, Rutherford-Siegel, Berg, Brooks-Gunn, Garfinkel und Notterman Veränderungen in den Körperzellen, die Folge sozialer Benachteiligung zu sein scheinen. Eine wichtige Rolle kommt dabei offenbar den Telomeren zu. Diese bestehen aus sich wiederholenden DNA-Sequenzen am Ende eines Chromosoms schützen dieses als eine Art Schutzhüllen vor dem Verfall bzw. dem Abbau, dienen also dem Erhalt des Erbmaterials im Inneren der Zellen. Die Telomere unterliegen zeitlebens einem Umbauprozess und ihre Länge nimmt natürlicherweise mit zunehmender Lebensdauer ab.
Inzwischen liegen etliche Untersuchungen vor, die neben dem wichtigen Einfluss der Beschaffenheit der Telomere auf den Alterungsprozess auch Auswirkungen auf die Immunabwehr - so zum Beispiel die Studie von Heidinger, Blount, Boner, Griffiths, Metcalfe und Monaghan Telomere length in early life predicts lifespan in der Wissenschaftszeitschrift Procedures of the National Academy of Science Nr. 109 (5), S. 1743-1748 - und die Entstehung chronischer Erkrankungen belegen, so zum Beispiel die beiden Studien The Relationship between Telomere Length and Mortality in Chronic Obstructive Pulmonary Disease (COPD) von Lee, Sandford, Connett, Yan, Mui, Li, Daley, Anthonisen, Brooks-Wilson, Man und Sin im online Journal PLoS ONE 7(4): e35567 und Telomeres and Cardiovascular Disease - Does Size Matter? der beiden spanischen Kardiologen Antonio Serrano und Vicente Andrés in Circulation Research Nr. 94 (5), S. 575-584.
Die Verkürzung der Telomere lässt sich bei Vorliegen von Stressoren bereits im Kindes- und Jugendalter nachweisen. Beispielhaft sei hier auf die Artikel von Theall, Brett, Shirtcliff, Dunn und Drury mit dem Titel Neighborhood disorder and telomeres: Connecting children's exposure to community level stress and cellular response in Social Science and Medicine Nr. 85, S. 50-58, der kostenfrei als Volltext zum Download zur Verfügung steht, und von Shalev, Moffitt, Sugden, Williams, Houts, Danese, Mill, Arseneault und Caspi Exposure to violence during childhood is associated with telomere erosion from 5 to 10 years of age: A longitudinal study in Molecular Psychiatry 18 (5): 576-581, von dem nur das Abstract kostenfrei zum Download zur Verfügung steht.
Nun zeigt die im April 2014 publizierte gemeinsame Studie der ForscherInnen verschiedener us-amerikanischer Universitäten, dass die Telomer-Länge nicht nur als Biomarker für den physiologischen Alterungsprozess und für chronischen Stress geeignet zu sein scheint. Denn bei Personen, die unter sozial benachteiligenden Bedingungen leben ist - ebenso wie bei Depression -bereits im Jugendalter eine Verkürzung der Telomere zu beobachten. Die Messung der Telomerlänge erfolgte über eine real-time Polymerase-Ketten-Reaktion (PCR), einem häufig verwandten, quantitativen molekularbiologischen Verfahren. Anders als die meisten anderen Untersuchungen basierte diese Studie nicht auf weißen Blutkörperchen, sondern auf einfacher zu gewinnenden Speichelzellen.
Dabei verglichen sie die Telomerlänge von 40 schwarzen us-amerikanischen Jungen ab neun Jahren, die in die Fragile Families and Child Wellbeing Study (FFCWS) eingeschlossen sind, einer Längsschnittsbeobachtungsstudie von Haushalten in den USA. Die eine Hälfte der Kinder wuchs unter besonders schwierigen Verhältnissen auf, während die andere Hälfte unter günstigeren sozio-familiären Bedingungen groß wurde.
Es zeigte sich, dass das Aufwachsen unter benachteiligten Bedingungen mit einer durchschnittlich 19-prozentigen Verkürzung der Telomerlänge einherging (P = 0,02), während andererseits Verdoppelung des Verhältnisses zwischen Haushaltseinkommen und Bedarf, das in der eingeschlossenen Gruppe zwischen 0,7 und 2,7 variiert, mit einer 5-prozentigen Zunahme der Telomerlänge korrelierte. Auch das Ausbildungsniveau der Mütter hat Einfluss auf die Telomerlänge, die bei Kindern von Frauen mit mindestens High-School-Abschluss die Telomere 32 (P=0,006) und bei solchen mit höherer Bildung sogar 35 Prozent (P=0,005) länger waren. Häufie Veränderungen der Familienstruktur bzw. -konstellation wiederum waren mit einer 40-prozentigen Verkürzung der Telomerlänge assoziiert.
Dieses Ergebnis liefert nicht nur Hinweise auf gesellschaftlich bedingte morphologische Veränderungen auf Zellebene, die ein wichtiges Bindeglied bei der Erklärung der Auswirkungen sozialer Determinanten auf Gesundheit und Krankheit darstellen. Es dürfte auch wichtiger Hinweise für die Epigenetik und das Zusammenspiel zwischen Erbfaktoren und Umwelteinflüssen liefern. Dieser konzeptionell neue Ansatz für das Verständnis von Erbfaktoren und genetischen Regulationen befasst sich mit Mechanismen und Konsequenzen vererbbarer Chromosomen-Modifikationen, die nicht auf strukturellen Formationen und Veränderungen des Erbmaterials beruhen. Neben den wesentlichen epigenetischen Modifikationen - nachträgliche Änderungen bestimmter DNA-Basen (DNA-Methylierung), Veränderungen des Chromatins (Histon-Modifikationen) und RNAi vermittelte Mechanismen - verdichten sich die Hinweise, dass auch Telomer-Veränderungen für Entwicklungs- und Erkrankungs-Prozesse mitverantwortlich sind.
Die für MedizinerInnen, Sozial- und GesundheitswissenschaftlerInnen und andere Interessierte gleichermaßen relevante Studie von Colter Mitchell und KollegInnen steht kostenfrei als Volltext zum Download zur Verfügung.
Jens Holst, 15.6.14
Keine Zuzahlungen für die Arzneimittelbehandlung von Herzinfarkt-Patienten verbessert Therapietreue und reduziert Ungleichheit
 In die mittlerweile lange Reihe von Interventionsstudien, die insbesondere in den USA nachgewiesen haben, dass die Verringerung oder Streichung von Zuzahlungen zu Gesundheitsleistungen zu positiven Verhaltensweisen (insbesondere mehr Therapietreue) und Gesundheitseffekten führt bzw. innere Zusammenhänge bestehen, passen jetzt die in der Fachzeitschrift "Health Affairs" veröffentlichten Ergebnisse einer vergleichbaren Intervention bei Patienten mit einer nachakut behandlungsbedürftigen koronaren Herzerkrankung.
In die mittlerweile lange Reihe von Interventionsstudien, die insbesondere in den USA nachgewiesen haben, dass die Verringerung oder Streichung von Zuzahlungen zu Gesundheitsleistungen zu positiven Verhaltensweisen (insbesondere mehr Therapietreue) und Gesundheitseffekten führt bzw. innere Zusammenhänge bestehen, passen jetzt die in der Fachzeitschrift "Health Affairs" veröffentlichten Ergebnisse einer vergleichbaren Intervention bei Patienten mit einer nachakut behandlungsbedürftigen koronaren Herzerkrankung.
Von den 5.855 randomisierten TeilnehmerInnen an der "Post-Myocardial Infarction Free Rx Event and Economic Evaluation (MI FREE)"-Studie bezahlten 2.845 Patienten für 36 Monate keine Zuzahlung für die zahlreichen sekundärpräventiv notwendigen Medikamente (z.B. Statine, Beta-Blocker, ACE-Hemmer), 3.010 andere TeilnehmerInnen mussten die gewöhnlichen Zuzahlungen leisten. Alle TeilnehmerInnen waren bei dem großen privaten Krankenversicherungsunternehmen Aetna versichert. Für die TeilnehmerInnen gab es umfassende soziodemografische Angaben, insbesondere zur ethnischen Aufteilung in weiße und nicht-weiße Personen. Hinzu kamen eine Vielzahl von Krankheits- und Behandlungsdaten.
Bekannt waren bereits vor dieser Studie, dass nichtweiße Patienten mit kardio-vaskulären Erkrankungen zwischen 10 bis 40% weniger sekundärpräventive Therapien wie z.B. Aspirin oder andere Blutverflüssiger und Beta-Blocker erhalten. Mit weißen Schlaganfallpatienten verglichen ist der Anteil der nichtweißen Erkrankten, die z.B. eine Beratung über den Rauchverzicht erhielten um 15% geringer. Dieser Unterschied zum Nachteil der nichtweißen Patienten beträgt beim Erhalt von antithrombotischer Medikation bei der Entlassung 16% und beinahe 10% bei der Lipidtherapie.
Aus früheren Studien ist ebenfalls bereits bekannt, dass eine Absenkung der Zuzahlungen für die medikamentöse Behandlung von Patienten mit Herzinfarkt sich spürbar, wenngleich nicht gewaltig, positiv auf die Therapietreue und das Behandlungsergebnis auswirkt.
Die wichtigsten Ergebnisse dieser Studie lauten:
• Der komplette Verzicht auf Zuzahlungen erhöhte sowohl bei weißen als auch bei nichtweißen Patienten die Therapietreue.
• Die Therapietreue bei der Einnahme spezifischer Medikamente (z.B. Statine) war bei nichtweißen signifikant geringer als bei weißen Patienten. Unerwünschte klinische Ereignisse (z.B. Re-Infarkt) waren dagegen bei den nichtweißen signifikant häufiger als bei weißen Patienten.
• Die Streichung von Zuzahlungen führte nach dem rechnerischen Ausschluss des Einflusses anderer Faktoren außerdem bei den nichtweißen Patienten zu einer Reduktion der Rate großer vaskulärer Ereignisse um 35% und reduzierte die gesamten Behandlungskosten um 70%.
• Da die Streichung von Zuzahlungen zu keinen vergleichbaren Effekten bei den weißen Patienten führte, stellt diese Intervention allein eine wirksame und gewichtige Methode dar, die rassische und ethnischen Ungleichheiten bei der Behandlung von Infarktpatienten zu reduzieren.
Für die USA resümieren die Verfasser daher: "The broader implementation of this change should be considered."
Ob die Effekte auch nach einem Verzicht auf Zuzahlungen in anderen Gesundheitssystemen mit zum Teil geringerer ethnischen Behandlungsungleichheit, also z.B. in Deutschland, ebenfalls auftreten, käme auf einen Versuch an.
Von dem Aufsatz Eliminating Medication Copayments Reduces Disparities In Cardiovascular Care von Niteesh K. Choudhry et al., 2014 erschienen in "Health Affairs" (33, no.5 (2014):863-870) ist kostenlos das Abstract erhältlich.
Bernard Braun, 5.6.14
Auch eine Form sozialer Ungleichheit: 50% der nicht krankenversicherten US-BürgerInnen leben in 3,7% aller Counties
 Manchmal tragen Mängel bei der Umsetzung einer Gesundheitsreform u.a. dazu bei, noch mehr Transparenz über praktische Ausgangssituationen für die Reform und ihre Notwendigkeit zu erhalten. Eines der Hauptdefizite der bisherigen Umsetzung des "Patient Protection and Affordable Care Act ("Obamacare")" ist, dass von den bis Ende März 2014 anvisierten 7 Millionen neu krankenversicherten BürgerInnen Anfang Februar erst 3 Millionen tatsächlich eine Krankenversicherung abgeschlossen haben.
Manchmal tragen Mängel bei der Umsetzung einer Gesundheitsreform u.a. dazu bei, noch mehr Transparenz über praktische Ausgangssituationen für die Reform und ihre Notwendigkeit zu erhalten. Eines der Hauptdefizite der bisherigen Umsetzung des "Patient Protection and Affordable Care Act ("Obamacare")" ist, dass von den bis Ende März 2014 anvisierten 7 Millionen neu krankenversicherten BürgerInnen Anfang Februar erst 3 Millionen tatsächlich eine Krankenversicherung abgeschlossen haben.
In diesem Zusammenhang untersuchte das "State Health Access Data Assistance Center (SHADAC)" der Universität von Minnesota einmal genauer, in welchen Bundesstaaten und Counties (Regierungsbezirken) der USA wie viele der dortigen Einwohner im Schnitt der letzten Jahre keinen Krankenversicherungsschutz hatten - wo also möglicherweise der größte Bedarf besteht.
Die Ergebnisse sind verblüffend: Die unversicherten BürgerInnen sind regional extrem ungleich verteilt.
Einige Beispiele zeigen dies deutlich:
• 50% dieser Gruppe leben in 116 der US-weit 3.143 Counties.
• Die Hälfte der 19- bis 39-jährigen unversicherten Personen leben in 108 Counties.
• 13 Counties stellen 20% aller Unversicherten.
• Allein in Los Angeles gibt es 2 Millionen nicht krankenversicherte Personen, die allein bereits rund 5% aller Nichtversicherten in den USA darstellen.
Die Ergebnisse sind zum einen eine weitere Illustration der sozialen Hintergründe der hohen Anzahl von nicht krankenversicherten US-BürgerInnen. Zum anderen raten ihre Verfasser der US-Bundesregierung, sich beim Versuch ihr Neu-Versichertenziel zu erreichen, auf bestimmte, relativ überschaubare Regionen zu konzentrieren.
In der am 6. Februar 2014 veröffentlichten Studie State and County ACS Coverage Estimates, 2008-2012 finden sich für jeden Bundesstaat und jedes County umfassende interaktiv strukturierte Daten zur Einwohnerzahl, Anzahl der Unversicherten Erwachsenen und Kinder bis 17 Jahren und Angaben zu den Veränderungen im Untersuchungszeitraum. Sie ist kostenlos zugänglich
Bernard Braun, 6.2.14
Merkantilisierung ärztlichen Handelns in USA und Deutschland: Bevorzugung gut zahlender Patienten - Aussperrung zum Quartalsende
 Weltweit haben viele Ärzte kein Problem (mehr) damit, offen zu sagen, dass sie aus finanziellen Gründen bestimmte Patienten oder alle Patienten zu bestimmten Zeiten nicht behandeln. Damit erodiert eines der für Ärzte bisher identitätsstiftenden Selbstverständnisse und eine zentrale Erwartung von Patienten an Ärzte: die selbst durch eigene finanzielle Interessen nicht eingeschränkte Einsatzbereitschaft für kranke Menschen.
Weltweit haben viele Ärzte kein Problem (mehr) damit, offen zu sagen, dass sie aus finanziellen Gründen bestimmte Patienten oder alle Patienten zu bestimmten Zeiten nicht behandeln. Damit erodiert eines der für Ärzte bisher identitätsstiftenden Selbstverständnisse und eine zentrale Erwartung von Patienten an Ärzte: die selbst durch eigene finanzielle Interessen nicht eingeschränkte Einsatzbereitschaft für kranke Menschen.
Jüngstes Beispiel ist der Anteil der niedergelassenen Ärzte in den USA, die auf eine entsprechende Frage im "National Ambulatory Medical Care Survey" angeben, ob sie und wenn ja welche Kranken sie als neue Patienten akzeptieren. Sowohl 1999/2000 als auch 2008/2009 akzeptierten durchschnittlich 95% der ambulanten Ärzte neue Patienten. In beiden Jahren nahm diese Bereitschaft aber vom höchsten Niveau bei den Selbstzahlern über die privat Versicherten, die Mitglieder der "Alten"-Krankenversicherung Medicare bis zu den Mitgliedern der "Armen"-Versicherung Medicaid kräftig kräftig und kontinuierlich ab. Praktisch durch alle Patientengruppen hindurch verringerte sich außerdem die Behandlungsbereitschaft zwischen den beiden Jahren: Der Anteil der Ärzte, die privat Krankenversicherte als Patient akzeptiert sank von 91,5% auf 88,4%, gegenüber Medicare-Versicherten von 85% auf 81,5% und bei Medicaid-Versicherten von 73,5% auf 64,5%.
Der Kurzbeitrag bzw. die Grafik "QuickStats: Percentage of Office-Based Physicians Accepting New Patients, by Types of Payment Accepted United States, 1999-2000 and 2008-2009 aus dem "Morbidity and Mortality Weekly Report" (MMWR. 2011;60(27): 928) ist in der neuesten Ausgabe von JAMA (2011;306(16): 1758) kostenlos zu finden.
Eine Ärztebefragung (150 Allgemeinärzte/Internisten und 172 Fachärzte), die im Frühjahr des Jahres 2011 in Deutschland stattfand, lieferte eine Reihe von Belegen, dass Ärzte ihre Praxen aus Budgetgründen an den Quartalsenden vorzeitig schließen oder auch Termine mit Kassenpatienten gleich in das nächste Quartal verschieben.
Das Ergebnis fassen die WissenschaftlerInnen so zusammen: "Die vorzeitige Schließung der Praxis am Quartalsende aus Budgetgründen scheint innerhalb der Ärzteschaft kein Tabuthema zu sein. Knapp der Hälfte der APIs (Allgemeinärzte, Pädiater und Internisten) (49%) und der Fachärzte (47%) geht davon aus, dass ihre Kollegen dies tun. Die eigene Praxis vor Quartalsende geschlossen haben in den letzten 12 Monaten 30% der Allgemeinmediziner und 28% der Fachärzte. In beiden Ärztegruppen lehnten je ein Drittel die vorzeitige Schließung kategorisch ab." Und wenn Ärzte schon ihre Praxis vorzeitig schließen, dann im Durchschnitt eine Woche oder länger.
Und weiter: "Die bewusste Verschiebung von Terminen von Kassenpatienten, sofern medizinisch unbedenklich (keine Not- oder Akutfälle), vom Ende des einen Quartals auf den Anfang des nächsten Quartals, ist insbesondere unter Fachärzten (56%; APIs: 33%) eine gängige Praxis. Hingegen ist diese für 41% der APIs keine Option (Fachärzte: 20%)."
Eine rund 30 Seiten lange Zusammenfassung der Ergebnisse der von Psychonomics durchgeführten Studie "Budgetvorgaben, Arbeitsbelastung und Praxisöffnungszeiten am Quartalsende. Online-Befragung von APIs und Fachärzten im Auftrag des AOK-Bundesverbandes ist kostenlos erhältlich.
Bernard Braun, 26.10.11
Wie zügig "der Markt" 44% der erwachsenen US-BürgerInnen 2010 zu Unter- oder Nichtversicherten im Krankheitsfall machte.
 Während sich die Umsetzung des "Affordable Care Act", der gesetzlichen Grundlage einer der größten Gesundheitsreformen in den USA, dank der fundamentalistischen Auseinandersetzungen zwischen der Demokratischen und der Republikanischen Partei und den zahlreichen Gerichtsverfahren gegen das Gesetz dahinschleppt, nehmen einige der sozialen Probleme für deren Lösung das Gesetz gedacht war unverändert zu.
Während sich die Umsetzung des "Affordable Care Act", der gesetzlichen Grundlage einer der größten Gesundheitsreformen in den USA, dank der fundamentalistischen Auseinandersetzungen zwischen der Demokratischen und der Republikanischen Partei und den zahlreichen Gerichtsverfahren gegen das Gesetz dahinschleppt, nehmen einige der sozialen Probleme für deren Lösung das Gesetz gedacht war unverändert zu.
Dazu gehört die im Schatten der seit Jahren weit über 40 Millionen US-Amerikaner ohne jegliche Krankenversicherung weniger beachtete Anzahl von US-Bürgern, die ständig oder phasenweise unterversichert sind. Unterversichert meint, dass eine mehr oder weniger große Lücke zwischen den Ausgaben für die medizinische Versorgung und den verfügbaren Einkommen klafft. Die Anzahl der erwachsenen Personen, die eine solche Versicherungslücke hatte, wuchs zwischen 2003 und 2010 um 80% von 16 auf 29 Millionen. Dies bedeutet, dass 44% derUS-Erwachsenen, also 81 Millionen Menschen 2010 entweder nicht- oder unterversichert waren. Diese Gruppe erreichte diese Größe über 61 Millionen im Jahr 2003 und 75 Millionen im Jahr 2007.
Diese Daten stammen aus einer im Auftrag des liberalen (in den USA also eher politisch linken) Commonwealth Fund durchgeführten Studie, die im September 2011 in der Gesundheitspolitik-Fachzeitschrift "Health Affairs" erschienen ist.
Weitere Ergebnisse der Studie waren:
• Erwartungsgemäß aber dennoch erschreckend hoch war das Risiko der Unterversicherung für den Krankheitsfall für Familien mit geringem Einkommen: 77% der Familien mit einem Einkommen, das unterhalb von 133% des Armutslevels liegt, und 58% derjenigen Familien, deren Einkommen zwischen 133% und 250% des Armutslevels der USA liegen, waren entweder unter- oder nichtkrankenversichert.
• Das Risiko der Unterversicherung breitet sich in höhere Etagen der Einkommensskala aus: 2010 waren z.B. 16% der Erwachsenen mit einem Einkommen zwischen 40.000 und 60.000 US-Dollar unterversichert und hinzu kamen noch 19% Unversicherte. 2003 waren lediglich 5% dieser Einkommensgruppe unterversichert gewesen.
• Die Rate nichterhaltener Gesundheitsleistungen, etwa Arzneimittelverordnungen oder zusätzliche Untersuchungen waren unter den Unterversicherten zweimal so hoch und bei den Nichtversicherten sogar dreimal so hoch wie bei den Erwachsenen, die einen angemesseneren Versicherungsschutz hatten.
• Die AutorInnen prognostizieren, dass bei voller Geltung und Wirkung des Gesundheitsreformgesetzes die Anzahl der Unterversicherten um 70 % reduziert werden können.
Der Aufsatz von C. Schoen, M. M. Doty, R. H. Robertson, and S. R. Collins, "Affordable Care Act Reforms Could Reduce the Number of Underinsured U.S. Adults by 70 Percent" erschien in der Zeitschrift "Health Affairs"in der Septemberausgabe (30(9): 1762-71) und ist bis auf ein arg karges Abstract nur für Abonnenten zugänglich.
Eine 2 Seiten umfassende Zusammenfassung ist aber kostenlos auf der Website des Commonwealth Fund als Text der Reihe "In the Literature Highlights from Commonwealth Fund-Supported Studies in Professional Journals" kostenlos erhältlich.
Bernard Braun, 8.9.11
Gesundheitsversorgung und Krankenversicherungsschutz für Frauen in den USA - bedarfsfern, unsozial und unwirtschaftlich.
 Frauen haben größere und auch andere gesundheitliche Bedürfnisse als Männer und spielen bei der nicht institutionalisierten gesundheitlichen Versorgung von Familien mitgliedern eine bedeutendere Rolle als männliche Haushaltsmitglieder. Wenn man den wenigen Analysen folgt, die den Anteil der so genannten morbiden Episoden in Familien, die nie beim Arzt landen, auf ca. 70% schätzt, wird die Bedeutung der Frauen für die Gesundheit weiter Teile der Bevölkerung und ihre ökonomische Bedeutung klar.
Frauen haben größere und auch andere gesundheitliche Bedürfnisse als Männer und spielen bei der nicht institutionalisierten gesundheitlichen Versorgung von Familien mitgliedern eine bedeutendere Rolle als männliche Haushaltsmitglieder. Wenn man den wenigen Analysen folgt, die den Anteil der so genannten morbiden Episoden in Familien, die nie beim Arzt landen, auf ca. 70% schätzt, wird die Bedeutung der Frauen für die Gesundheit weiter Teile der Bevölkerung und ihre ökonomische Bedeutung klar.
Deshalb ist der selbst im ansonsten für jede Ungerechtigkeit guten us-amerikanischen Gesundheitssystem drastisch hohe Anteil von Frauen in den Reihen der Nichtkrankenversicherten ein gravierendes Beispiel für die bedarfsferne, sehr oft nicht an Wirksamkeit und Wirtschaftlichkeit interessierten Praxis privatwirtschaftlicher Krankenversicherungssysteme.
Die jetzt dazu veröffentlichten Ergebnisse des "2010 Biennial Health Insurance Survey" (2010 wurden dazu 4.005 Erwachsene im Alter von 19 und mehr Jahren) des "Commonwealth Fund" konkretisieren dies so:
• 27 Millionen Frauen zwischen 19 und 64 Jahren waren im gesamten Jahr 2010 oder in Teilen des Jahres nicht krankenversichert.
• Rund die Hälfte der gesamten Frauen in diesem Alter, ob versichert oder nicht, nahmen zahlreiche gesundheitliche Leistungen nicht in Anspruch ("bypassed medical care") weil sie sich deren Bezahlung nicht leisten konnten.
• Der Anteil der Frauen, die aus wirtschaftlichen Gründen Rezepte nicht einlösten oder Tests, Behandlungen und Folge-Arztbesuche absagten, stieg von 34% im Jahr 2001 auf 48% im Jahr 2010.
• Über 33% der Frauen mussten 2010 mehr als 10% ihres Einkommens für Behandlungskosten aufwenden. 2001 waren dies erst 25%.
• Nur 46% der Frauen hatten 2010 die empfohlenen präventiven Leistungen in Anspruch genommen. Von den nicht krankenversicherten Frauen im Alter zwischen 50 und 64 Jahren ließen beispielsweise nur 31% in den letzten beiden Jahren eine Mammographie durchführen. Dieser Anteil betrug bei den Frauen mit Krankenversicherung 79%.
Die VerfasserInnen merken zusammenfassend an, dass fast alle der 27 Millionen Frauen ohne Versicherungsschutz unter den Bedingungen des "Affordable Care Act", also der großen aber immer noch heftig um- und bekämpften Gesundheitsreform, Zugang zu den notwendigen Leistungen haben würden.
Den Zugang zu mehreren Darstellungsformen ("Issue brief" und Chartpack) der Commonwealth Fund-Studie Women at Risk: Why Increasing Numbers of Women Are Failing to Get the Health Care They Need and How the Affordable Care Act Will Help von R. Robertson und S. R. Collins erhält man kostenlos über eine Sammel-Website.
Wer sich noch etwas ausführlicher über den gesamten Stand der Gesundheitsversorgung von Frauen in den USA informieren will, kann dies mit den aktuell von der "Kaiser Family Foundation" veröffentlichten Ergebnissen des zuletzt im Jahr 2008 durchgeführten "Kaiser Women's Health Survey" tun.
Den 48-Seiten Report Women's Health Care Chartbook. Key Findings from the 2011Kaiser Women's Health Survey von Usha Ranji und M.S.Alina Salganico stehen kostenlos zur Verfügung.
Bernard Braun, 18.5.11
Alte und neue gesundheitliche Ungleichheiten in den USA und kein Ende!
 BürgerInnen der USA haben seit langem bekannte ungleiche gesundheitliche Risiken und Versorgungschancen, ohne dass sich daran etwas ändert. Das ist das Resumee eines 116 Seiten umfassenden "Morbidity and Mortality Report" der staatlichen "Centers of Disease Control and Prevention (CDC)" vom 14. Januar 2011.
BürgerInnen der USA haben seit langem bekannte ungleiche gesundheitliche Risiken und Versorgungschancen, ohne dass sich daran etwas ändert. Das ist das Resumee eines 116 Seiten umfassenden "Morbidity and Mortality Report" der staatlichen "Centers of Disease Control and Prevention (CDC)" vom 14. Januar 2011.
Diese Kernbotschaft wird akribisch u.a. durch folgende Sachverhalte belegt:
• Babies von afroamerikanischen Frauen haben ein anderthalbfach bis dreifach höheres Risiko im Kleinkindaslter zu staerben als Kinder aus allen anderen rassischen oder ethinschen Gruppen.
• Arme BürgerInnen sind im Vergleich mit anderen sozialen Gruppen erheblich häufiger und ernster erkrankt.
• Angehörige der ethnischen Gruppen der amerikanischen Indianer und der Ureinwohner Alaskas sterben doppelt so häufig durch Autounfälle als alle anderen US-Amerikaner.
• Waren die bisherigen Ungleichheiten längst bekannt, galt dies beispielsweise nicht für das dramatisch höhere HIV/AIDS-Risiko der Adroamerikaner in den USA: 2008 belief sich deren Prävalenz auf 73,7 Fälle pro 100.000 Einwohner, die der weißen Bevölkerung auf 8,2 Fälle/100.000 Einwohner. Die Prävalent nahm unter den schwarzen Amerikanern im Gegensatz zu den weißen seit 2005 auch Weiter zu.
• Immerhin gibt es auch Gesundheitsrisiken oder gesundheitsriskantes Verhalten, das bei weißen, wohlhabenden und gut gebildeten US-BürgerInnen überdurchschnittlich zu finden ist: Das "Hinunterstürzen" oder "binge drinking" von 5 oder 4 alkoholischen Drinks. Aber auch das machen sozial besser gestellte US-BürgerInnen seltener und hinter der 5/4-Drink-Marke weniger intensiv als ihre sozial schlechter gestellten Mittrinker.
• Männer begehen viermal so häufig Selbstmord wie Frauen 18,4 Fälle/100.000 Männer, 4,8 Fälle/100.000 Frauen).
• Die Rate der durch illegale und legale Drogen verursachten Todesfälle stieg außer bei den Hispano-Amerikanern zwischen 2003 und 2007 weiter an. Die höchste Rate von 15,6 Toten pro 100.000 Einwohnern hatten dabei die nicht-hispanischen Weißen. Bemerkenswert ist dabei, dass verordnete Arzneimittel 2007 den Spitzenplatz der Todesursache von den illegalen Drogen übernommen hat.
• Auf aktuelle Daten zu rassischen, sozialen oder anderweitigen Ungleichheiten bei Morden bzw. Mördern mussten die CDC verzichten.
Der "CDC Health Disparities and Inequalities Report United States, 2011" steht als MMWR-Supplement (Volume 60) kostenlos zur Verfügung. Auf der Website können auch je nach Interesse einzelne Kapitel heruntergeladen werden.
Bernard Braun, 23.1.11
USA-Gesundheit aktuell im Spiegel des "National Health Interview Survey 2009"
 Wer sich für die gesundheitliche Lage und die sozialen Umstände des Krankenversicherungsschutzes in den USA interessiert, kommt um die Ergebnisse des "National Health Interview Survey (NHIS)" nicht herum - und kann in Deutschland nur von etwas Vergleichbarem träumen!
Wer sich für die gesundheitliche Lage und die sozialen Umstände des Krankenversicherungsschutzes in den USA interessiert, kommt um die Ergebnisse des "National Health Interview Survey (NHIS)" nicht herum - und kann in Deutschland nur von etwas Vergleichbarem träumen!
Dieser haushaltsbezogene Survey wird jährlich vom U.S. Census Bureau for the Centers for Disease Control and Prevention und vom National Center for Health Statistics durchgeführt.
Für den aktuellen und gerade veröffentlichten Survey für das Jahr 2009 wurden mit 88.446 Personen in 33.856 Haushalten umfangreiche Interviews durchgeführt. Die Antwortrate der Haushalte betrug 82,2 %.
In der Fülle der mit dem NHIS gewonnen Ergebnissen finden sich etwa folgende wichtigen Informationen:
• Die selbstwahrgenommene gesundheitliche Lage, ein immer mehr anerkannter valider und reliabler Indikator, hängt bei den Erwachsenen über 25 Jahre hochsignifikant vom Bildungsabschluss ab: Von den Personen mit einem Bachelor- oder höheren Abschluss gaben mehr als doppelt so viele (74,1 %) an, ihr Gesundheitszustand sehr exzellent oder sehr gut wie die Befragten mit einem Bildungsabschluss unterhalb des High school-Abschlusses (38,3 %). Genau umgekehrt sah es bei denjenigen aus, deren Gesundheitszustand aus eigener Sicht schlecht war.
• 2 % der Befragten, das entspricht 4 Millionen Personen benötigten 2009 im täglichen Leben die Hilfe einer anderen Person.
• Über 7 % aller Kinder erhielten eine gesundheitlich bedingte spezielle Erzielung oder mussten frühinterventive Dienste in Anspruch nehmen.
• Schließlich gaben 18 % aller US-AmerikanerInnen unter 65 Jahren an, aus Kostengründen oder wegen eines Arbeitgeberwechsels ganzjährig oder zeitweise keinen Krankenversicherungsschutz gehabt zu haben.
• Über 30,4 Millionen US-BürgerInnen (10 % der Gesamtbevölkerung) verschleppten 2009 die Suche nach medizinischer Behandlung aus Kostengründen und 20,9 Millionen (7%) erhielten benötigte Behandlungen aus Kostengründen überhaupt nicht.
Alle Ergebnisse liegen differenziert nach Geschlecht, Alter, Rasse/Ethnie, Familieneinkommen, Armutsstatus, Zugang zum Krankenversicherungsschutz, Wohnort und Region vor.
Der 190 Seiten umfassende Report "Vital and Health Statistics Summary Health Statistics for the U. S. Population: National Health Interview Survey, 2009, Series 10: Data From the National Health Interview Survey No. 248" ist kostenlos erhältlich. Im Bericht gibt es eine ZUsammenfassung der wichtigsten ERgebnisse und außerdem interessante Ausführungen zur Methodik des HHIS. Weitere Daten werden mit Sicherheit in Kürze veröffentlicht werden oder sind bereits durch zahlreiche Links im Text zugänglich gemacht.
Bernard Braun, 8.1.11
2007-2010: Anteil der US-Bürger ohne Krankenversicherung nähert sich immer mehr der 20-Prozent-Marke
 Während in den USA trotz der verabschiedeten Gesundheitsreform in den letzten Monaten wenig von ihren Kernanliegen umgesetzt wurde und sich wegen des Ausgangs der Parlamentswahlen wahrscheinlich auch in den nächsten Monaten wenig bewegen wird, stieg die Anzahl der nicht krankenversicherten Personen, also einer der größten sozialen Anlässe für die Reform, unentwegt an. Auch die Folgen des fehlenden Versicherungsschutzes gegen Krankheit im Bereich der Inanspruchnahme von medizinischer Versorgung nahmen zu.
Während in den USA trotz der verabschiedeten Gesundheitsreform in den letzten Monaten wenig von ihren Kernanliegen umgesetzt wurde und sich wegen des Ausgangs der Parlamentswahlen wahrscheinlich auch in den nächsten Monaten wenig bewegen wird, stieg die Anzahl der nicht krankenversicherten Personen, also einer der größten sozialen Anlässe für die Reform, unentwegt an. Auch die Folgen des fehlenden Versicherungsschutzes gegen Krankheit im Bereich der Inanspruchnahme von medizinischer Versorgung nahmen zu.
Beide Tendenzen dokumentiert eine gerade veröffentlichte Statistik der "Centers for Disease Control and Prevention (CDC)" für die Jahre 2008, 2009 und das erste Quartal des Jahres 2010, die sich dabei auf Daten des "National Health Interview Survey" stützt.
Die wichtigsten Ergebnisse:
• Im ersten Quartal 2010 gaben 59,1 Millionen oder 19,5% der US-Bevölkerung aller Altersstufen an, zumindest in Teilen der 12 Monate vor dem Interview keine Krankenversicherung gehabt zu haben. 33,9 Millionen (11,2 %) sagten, dass dieser Zustand sogar schon länger als die 12 Monate andauern würde. In der Gruppe der 18- bis 64-Jährigen waren dies 49,9 Millionen (26,2 % der Altersgruppe) und 30,4 Millionen (16%).
• Die Anzahl derjenigen US-Amerikaner, die innerhalb der letzten 12 Monate keinen Krankenversicherungsschutz hatten, war von 56,4 Millionen im Jahr 2008 über 58,7 Millionen auf den 2010-Wert gestiegen. Und auch die Anzahl der noch länger nicht Krankenversicherten wuchs von 31,7 Millionen über 32,8 Millionen auf die 33,9 Millionen-Marke.
• Abgenommen hat zwischen 2008 und 2010 die absolute Anzahl der nicht versicherten Kinder und Jugendlichen bis 18 Jahre und ihr Anteil an der gesamten Altersgruppe. Hier handelt es sich mit Sicherheit um einen Effekt der wiederbelebten staatlichen Kinder-Krankenversicherung SCHIP.
• Auch wenn die Anteile der Nichtversicherten unter den besonders Armen am höchsten sind, stieg dieser Wert bei denjenigen, deren Familieneinkommen zwei- bis dreimal höher war als das amtliche Armutsniveau, am ausgeprägtesten. 2009 hatten 32 % der 18- bis 64-jährigen Personen mit einem jährlichen Familieneinkommen, das 201% bis 300% über dem Armutslevel lag, in den letzten 12 Monaten keinen Versicherungsschutz. 21% betrug dieser Anteil bei den Personen, deren Einkommen 301% bis 400% über dem Armutslevel lag.
• 2009 war die Wahrscheinlichkeit, trotz Bedarfs aus Kostengründen keine Gesundheitsversorgung in Anspruch zu nehmen unter Nichtversicherten siebenmal höher als bei ständig Versicherten. Im selben Jahr mussten 40% der nicht versicherten Erwachsenen von 18 bis 64 Jahren, die an hohem Blutdruck, Asthma oder Diabetes litten, aus Kostengründen ohne medizinische Hilfe auskommen.
• Während 2009 7,1% der kontinuierlich versicherten BürgerInnen eine Maßnahme der Gesundheitsversorgung aus Kostengründen verzögert in Anspruch genommen hat, waren dies 32,3 % unter denen, die länger als 12 Monate nicht versichert waren.
Da der Krankensicherungsschutz von Erwerbstätigen in vielen Fällen von der Beschäftigung bei einem Arbeitgeber abhängt und mit der Beendigung des Beschäftigungsverhältnisses auch die Versicherung aufhört, dürfte die hohe Arbeitslosigkeit in den USA ein Hauptgrund für die Zunahme der Nichtversicherten sein.
Weitere Einzelheiten finden sich in dem neunseitigen, kostenlos erhältlichen "Morbidity and Mortality Weekly Report" der CDC "Vital Signs: Health Insurance Coverage and Health Care Utilization - United States, 2006-2009 and January-March 2010" vom 9. November 2010 (59 - Early release).
Bernard Braun, 10.11.10
USA 1988-2005: Sterberisiko im Krankenhaus für Kinder ohne Krankenversicherung um 60 % höher als für Kinder mit Versicherung
 In den USA ringen Präsident Obama, seine Demokratische Partei und die Republikaner-Grand Old Party (GOP) zäh darum, wie viel staatliche Intervention im Krankenversicherungssystem akzeptabel ist und wie vielen Millionen der jetzt rund 47 Millionen nicht- oder unterversicherten BürgerInnen das jeweils noch den lange erwarteten und notwendigen Krankenversicherungsschutz kostet (Ende Februar 2010 sind dies nach Obamas Kompromiss mindestens 16 Millionen. Gleichzeitig fördert jede wissenschaftliche Studie der letzten Jahre die gesundheits- und lebensgefährdenden Folgen der Nicht- oder Unterversicherung zutage.
In den USA ringen Präsident Obama, seine Demokratische Partei und die Republikaner-Grand Old Party (GOP) zäh darum, wie viel staatliche Intervention im Krankenversicherungssystem akzeptabel ist und wie vielen Millionen der jetzt rund 47 Millionen nicht- oder unterversicherten BürgerInnen das jeweils noch den lange erwarteten und notwendigen Krankenversicherungsschutz kostet (Ende Februar 2010 sind dies nach Obamas Kompromiss mindestens 16 Millionen. Gleichzeitig fördert jede wissenschaftliche Studie der letzten Jahre die gesundheits- und lebensgefährdenden Folgen der Nicht- oder Unterversicherung zutage.
Dies gilt auch für eine der größten Untersuchungen der Krankenhaus-Sterblichkeit von Kindern unter 18 Jahren mit und ohne Krankenversicherungsschutz in den USA, deren Ergebnisse bereits Ende Oktober 2009 für jedermann zugänglich veröffentlicht wurden.
Eine Wissenschaftlergruppe der Johns Hopkins-Universität in Balimore (USA) untersuchte dazu die Daten der Ergebnisse der stationärer Behandlung von 23.535.491 Millionen Kindern bzw. dieser Anzahl von Krankenhausaufenthalten von Kindern für den Zeitraum von 1988 bis 2005. Die Daten stammen aus 37 US-Bundesstaaten. In den beiden dafür ausgewerteten Datenbänken waren neben Behandlungsdaten wie der Länge des Aufenthaltes, der Behandlungskosten und der Sterblichkeit während des Krankenhausaufenthaltes auch eine Fülle soziodemografischer Merkmale (Alter, Geschlecht, geografische Region, Krankenhaustyp, Veranlasser des Krankenhausaufenthaltes) und vor allem auch der Versicherungsstatus der jugendlichen PatientInnen erfasst und auswertbar.
5,4 % dieser Kinder (n=1.262.452) waren unversichert und 94.6% (n=22.273.039) krankenversichert. Damit ist der Anteil der unversicherten Kindern in stationärer Behandlung niedriger als der Anteil Unversicherter an sämtlichen Kindern, der während der hier untersuchten Zeit immer zwischen 10 und 19 % schwankte.
Die zentrale Frage, die nach einer Mehrfachstandardisierung der untersuchten Personen nach den genannten Merkmalen in multivariaten Regressionsanalysen untersucht wurde, war die nach den Sterblichkeitsunterschieden nach Versicherungsstatus.
Die Ergebnisse waren eindeutig:
• Die rohe Gesamtsterblichkeit während eines Krankenhausaufenthaltes betrug für Kinder und Jugendliche ohne Krankenversicherungsschutz 0,75 %, die ihrer AltersgenossInnen mit Krankenversicherung 0,47 %. Die davon nicht wesentlich abweichenden standardisierten Sterblichkeitsraten unterschieden sich mit 0,74 und 0,46 % weiterhin erheblich. Die so genannte "excess mortality" betrug also 37,8 %.
• Anders ausgedrückt: Unversicherte Personen unter 18 Jahren hatten ein hochsignifikant um 60 % höheres Sterblichkeitsrisiko (odds ratio 1,60) als versicherte.
• In absoluten Zahlen ausgedrückt wäre in den 17 Untersuchungsjahren der Tod von 16.787 unter den 38.649 insgesamt in Krankenhäusern gestorbenen nichtversicherten Kindern und Jugendlichen allein durch einen existierenden Versicherungsschutz vermeidbar gewesen.
Einer der Wissenschaftler, Fizan Abdullah, brachte den hier sichtbar gemachten Sachverhalt auf folgenden Nenner: "If you are a child without insurance, if you're seriously ill and end up in the hospital, you are 60 percent more likely to die than the sick child in the next room who has insurance."
Unklar bleibt bei der a priori nicht zur Ursachenanalyse tauglichen Studienmethodik, welche Faktoren zu dieser erheblich höheren Sterblichkeit führt, ob dies also auf z.B. einer schlechteren Behandlung oder einem wesentlich schlechteren Gesundheitszustand der Unversicherten z.B. durch die Verschleppung einer Krankenhauseinweisung oder einer Mischung dieser Einflussfaktoren beruht.
Interessant ist aber dennoch der erhebliche Unterschied der Behandlungskosten der beiden PatientInnengruppen: Diese betrugen bei versicherten Kindern 20.951$ und bei nichtversicherten Kindern 8.058$. Auch dieser Unterschied könnte aber vollständig oder in Teilen von der unterschiedlichen Erkrankungsschwere der Angehörigen beider Gruppen herrühren.
Der 9-seitige Aufsatz "Analysis of 23 million US hospitalizations: uninsured children have higher all-cause in-hospital mortality" von Fizan Abdullah, Yiyi Zhang, Thomas Lardaro, Marissa Black, Paul M. Colombani, Kristin Chrouser, Peter J. Pronovost und David C. Chang erschien am 29. Oktober 2009 im renommierten "Journal of Public Health" in einer "Advance Access"-Version und kann komplett kostenlos heruntergeladen werden.
Bernard Braun, 24.2.10
Auch dies sind Ernährungsprobleme von US-Bürgern: Unzureichende Nahrungsaufnahme aus Geldmangel
 Beim Thema Ernährung stehen viele Länder und Regionen dieser Erde nahezu reflexartig für Unterernährung, Hunger und Völlerei oder ernährungsbedingtes Übergewicht und Fettsucht. Dass es sich dabei manchmal um ein einseitiges Bild mit sehr praktischen Konsequenzen handelt, wird oft nicht bedacht. Dies gilt aus aktuellem Anlass auch für die Ernährungsverhältnisse in den USA als einer wichtigen Bedingung für Gesundheit und Gesundheitsversorgung. Das Thema Ernährung in den USA wird spontan und zunehmend mit dem Problem ernährungsbedingter Fehl-, Überernährung und Fettsucht und möglichen präventiven und kurativen Gegenmaßnahmen assoziiert.
Beim Thema Ernährung stehen viele Länder und Regionen dieser Erde nahezu reflexartig für Unterernährung, Hunger und Völlerei oder ernährungsbedingtes Übergewicht und Fettsucht. Dass es sich dabei manchmal um ein einseitiges Bild mit sehr praktischen Konsequenzen handelt, wird oft nicht bedacht. Dies gilt aus aktuellem Anlass auch für die Ernährungsverhältnisse in den USA als einer wichtigen Bedingung für Gesundheit und Gesundheitsversorgung. Das Thema Ernährung in den USA wird spontan und zunehmend mit dem Problem ernährungsbedingter Fehl-, Überernährung und Fettsucht und möglichen präventiven und kurativen Gegenmaßnahmen assoziiert.
Ein gerade vom "Economic Research Service" des US-Landwirtschaftsministeriums veröffentlichter Report belegt jetzt nachdrücklich mit entsprechenden Daten für das Jahr 2008, dass es sich dabei nur um einen Teil der Wahrheit bzw. Ernährungsrealität in den USA handelt. Danach hatten 85% der us-amerikanischen Haushalte das gesamte Jahr Zugang zu einer für ein aktives, gesundes Leben notwendigen Nahrungsmittelmenge für sämtliche Haushaltsmitglieder.
Für 14,6 % aller US-Haushalte war die Ernährungssicherheit aber mindestens einige Zeit im Jahr 2008 nicht gewährleistet. Sie war in 5,7 % dieser Haushalte sehr niedrig, was bedeutet, dass die Nahrungsaufnahme für eines oder mehrere Haushaltsmitglieder mehrere Male stark einschränkt war und ihre Essgewohnheiten ebenfalls oftmals unterbrochen werden mussten. Ständiger Grund war der Geldmangel oder fehlende andere Ressourcen für Nahrungsmittel. Die beiden Problemgruppen waren noch 2007 sichtbar kleiner, nämlich 11,1% und 4,1%. Seit 1995, dem Jahr, in dem es den ersten nationalen Nahrungs- und Ernährungssurvey in den USA gab, sind die Verhältnisse des Jahres 2008 die schlechtesten.
Was Ernährungsunsicherheit bedeutet, lässt sich daran ermessen, dass Haushalte, deren Ernährungslage gesichert war, 31% mehr für Nahrungsmittel ausgaben als die typischen Haushalte mit Ernährungsproblemen - bei gleicher Größe und Zusammensetzung. 55% der Haushalte mit Ernährungsproblemen nahmen an einem der drei größten von 15 nationalen Unterstützungsprogramme für Nahrung und Ernährung teil. Dies sind "The Supplemental Nutrition Assistance Program (SNAP)", das früher als "Food Stamp Program" bezeichnet wurde, das "National School Lunch Program" und das "Special Supplemental Nutrition Program for Women, Infants, and Children (WIC)".
Die so genannten "food stamps", d.h. in der Regel eine Plastikkarte, die beim Einkauf vorzulegen ist, sind aus ihrer anfänglichen Bedeutung als äußerste Hilfe für vorübergehende Notlagen zu einer dauerhaften Hilfe für mehr als 36 Millionen BürgerInnen geworden, also einem Achtel aller US-BürgerInnen und einem Viertel aller Kinder unter 18 Jahren, überhaupt Grundnahrungsmittel wie Milch, Brot und Käse einkaufen zu können. Unter dem Einfluss der wirtschaftlichen Krise wächst diese Anzahl um täglich 20.000 Menschen.
Nach einer am 29.11.2009 veröffentlichten Analyse der "New York Times", verteilt sich die Ernährungsunsicherheit innerhalb der USA und zwischen unterschiedlichen sozialen Gruppen sehr unterschiedlich. So erhalten in 239 "counties" (das können Stadtteile wie die Bronx in New York oder Philadelphia mit Millionen von Einwohnern oder ländliche Gemeindebezirke mit 10.000 Einwohnern sein) der USA mindestens ein Viertel der Bevölkerung food stamps. In mehr als 750 counties kann sich ein Drittel der schwarzen BürgerInnen nur mit food stamps ernähren. In mehr als 800 counties helfen food stamps einem Drittel der Kinder, etwas zum Essen zu haben. In einigen Großstädten im Verlaufe des Mississippi wie St. Louis, Memphis und New Orleans erhalten mehr als die Hälfte der Kinder Lebensmittelmarken. Die aktuelle Situation ist nicht nur Ausdruck der immer schon bedeutenden Armutsrate in den USA, sondern insbesondere ihr Wachstum ist auch Folge der aktuellen Immobilienkrise.
Hinzu kommt, dass die jetzt veröffentlichten Werte die wirklichen Verhältnisse keineswegs vollständig anzeigen. In einer Analyse der "State Food Stamp Participation Rates in 2006" zitieren die Autoren Untersuchungen nach denen in jenem Jahr nur rund 67% aller bedürftigen Personen food stamps beantragen oder erhalten. Diese Dunkelziffer dürfte sich nicht verändert haben und schwankte ebenfalls erheblich zwischen 50% in Kalifornien und 2% in Missouri. Dass damit die Ungleichheit beim Erhalt von Grundnahrungsmittel noch lange nicht ausreichend abgebildet ist, zeigt ein weiteres Detail der Versorgungssituation in 2006. Von der Gruppe der so genannten "working poor" erhielten USA-weit 57% food stamps - auch hier wieder mit erheblichen regionalen Unterschieden.
Und eine weitere Studie über die Betroffenheit von Armut, Ernährungsunsicherheit und food stamps im Lebensverlauf zwischen dem 20ten und 65ten Lebensjahr, zeigte eine zusätzliche Facette dieser Art sozialer Probleme in den USA: Knapp 75% aller Amerikaner werden mindestens ein Jahr in Armut oder Beinahe-Armut leben müssen. Noch mehr überraschte aber, dass zwei Drittel der US-BürgerInnen innerhalb dieser 45 Jahre mindestens einmal ein Wohlfahrtsprogramm wie das der food stamps in Anspruch nehmen müssen. Schließlich müssen 40% der AmerikanerInnen innerhalb ihrer Erwerbstätigkeitsphase in 5 oder mehr separaten Jahren ein Wohlfahrtsprogramm nutzen müssen. Dieses so genannte Lebenslaufrisiko für Armut hat von den 1970er bis zu den 1990er Jahren erheblich zugenommen.
Die speziellen Ergebnisse der gerade in der Fachzeitschrift "Archives of Pediatrics & Adolescent Medicine" (Arch Pediatr Adolesc Med. 2009;163(11):994-999) veröffentlichten Studie "Estimating the Risk of Food Stamp Use and Impoverishment During Childhood" stellen nach Meinung ihrer beiden Verfasser, Mark Rank und Thomas Hirschl, eine "essential information for the health care and social service communities" dar. Denn selbst eine begrenzte Erfahrung von Armut "can have detrimental effects upon a child's overall quality of health and well-being."
Die Ergebnisse beruhen auf einer Analyse der Daten der "Panel Study of Income Dynamics (PSID)", die seit 1968 eine repräsentative Auswahl amerikanischer Kinder, Jugendlichen und Erwachsenen und ihre Familien im Längsschnitt zu ihren Armutserfahrungen befragt hat.
Zu den wesentlichen Ergebnissen zählen:
• 49,2% aller US-Kinder werden zu irgendwelchen Zeitpunkten ihrer Kindheit in einem Haushalt leben und ernährt werde, der dies nur mit food stamps schafft.
• Dies trifft auf 90% afroamerikanischer und 37% weißhäutiger bzw. kaukasischer Kinder zu.
• 91% der Kinder in Alleinerzieherhaushalten werden diese Erfahrungen machen. Kinder in Haushalten mit verheirateten Eltern erleben dies ebenfalls.
• Verschärft wird das Risiko dieser unerfreulichen Erfahrung noch durch die Kumulation von Merkmalen. Von den Kindern, die gleichzeitig schwarzhäutig sind, in Haushalten leben, deren "Oberhaupt" nicht verheiratet ist und weniger als 12 Jahre eine Schule besucht hat, leben zu 97% in einem Haushalt, in dem sie im Alter von 10 Jahren von food stamps leben müssen.
Der Report "Measuring Food Security in the United States. Household Food Security in the United States, 2008" von Mark Nord, Margaret Andrews, und Steven Carlson, sämtlich MitarbeiterInnen in unterschiedlichen Abteilungen des U.S. Department of Agriculture, umfasst 66 Seiten und ist komplett kostenlos erhältlich.
Bernard Braun, 29.11.09
Krankenversicherungsschutz 2008 in den USA: Eher schlechter und ungleicher als auf dem Weg der Besserung.
 Während bei weitem nicht klar ist, ob die politische Mehrheit in den USA lieber weiter mit einem Gesundheitssystem lebt, das einen erheblichen Teil der Bevölkerung nicht gegen das Risiko Krankheit schützt und dazu noch das weltweit teuerste, aber garantiert frei von "socialized medicine" ist, veröffentlichte das "USCensusBureau" gerade die Zahlen zur Einkommens- und Armutsverteilung und zum Krankenversicherungsschutz der US-Bevölkerung.
Während bei weitem nicht klar ist, ob die politische Mehrheit in den USA lieber weiter mit einem Gesundheitssystem lebt, das einen erheblichen Teil der Bevölkerung nicht gegen das Risiko Krankheit schützt und dazu noch das weltweit teuerste, aber garantiert frei von "socialized medicine" ist, veröffentlichte das "USCensusBureau" gerade die Zahlen zur Einkommens- und Armutsverteilung und zum Krankenversicherungsschutz der US-Bevölkerung.
Die Quintessenz lautet: Auch die jüngste Entwicklung zeigt, dass die Versicherungsschutzprobleme in den USA selbst nach jahrelangen intensivsten Debatten und der erkennbaren Absicht der Obama-Administration gesetzlich einzugreifen nicht im "Selbstlauf" oder über "den Markt" verschwinden - im Gegenteil.
Als "Highlights" 2008 dokumentiert das Statistische Bundesamt der USA:
• Die Anzahl der US-BürgerInnen ohne Krankenversicherungsschutz wuchs von 45,7 Millionen (2007) auf 46,3 Millionen in 2008. Damit sind 2008 15,4% der US-Bevölkerung ohne Krankenversicherung.
• Weit über diesem Durchschnittswert liegen z.B. schwarze US-Bürgerinnen mit 19,1% und Hispanics mit 30,7%, 18-24-Jährige mit 28,6%, im Ausland geborene US-Bewohner mit 33,5%, Arbeitslose (26%) und Personen mit einem Haushaltseinkommen unter 25.000 US-$ mit 24,5%.
• Die Anzahl der Personen, die eine Versicherung bei einer privaten Krankenversicherung hatten sank von 202 Millionen (2007) auf 201 Millionen (2008). Die Zahl der bei einer staatlichen Versicherung versicherten Personen stieg von 83 auf 87,4 Millionen.
• Unter den wenigen positiven Veränderungen findet man eine leichte Abnahme der Rate unversicherter Kinder und Jugendlichen unter 18 Jahren von 11% auf 9,9%, die damit den niedrigsten Stand seit dem Beginn dieser Messung im Jahr 1987 erreichte. Hier zeigt sich vermutlich die Wirkung des seit 1997 angebotenen und erst im Februar 2009 nach längerer kontroverser Diskussion durch den "Children's Health Insurance Reauthorization Act" gesetzlich verlängerten besonderen staatlichen Krankenversicherungssystems für Kinder, "State Children's Health Insurance Program (SCHIP)" bzw. des "Children's Health Insurance Program (CHIP)".
Den 74-seitigen Bericht "Income, Poverty, and Health Insurance Coverage in the United States: 2008" mit rund 15 Seiten über den Krankenversicherungsschutz erhält man kostenlos als PDF-Datei.
Bernard Braun, 22.9.09
"ChartCart" zu bekannten und unbekannten Seiten des Gesundheitssystems der USA am Beispiel der Nicht- oder Unterversicherung
 Einen aktuellen und grafisch gut aufbereiteten Überblick über alle Varianten des im Krankenversicherungs- und Gesundheitssystem der USA fehlenden, mangelhaften oder mit materiell unerwünschten Wirkungen verbundenen Zugangs zu diesem System für über 100 Millionen von US-Amerikanern gibt es in einem der vielen speziellen Informationstools des liberalen Commonwealth Fund.
Einen aktuellen und grafisch gut aufbereiteten Überblick über alle Varianten des im Krankenversicherungs- und Gesundheitssystem der USA fehlenden, mangelhaften oder mit materiell unerwünschten Wirkungen verbundenen Zugangs zu diesem System für über 100 Millionen von US-Amerikanern gibt es in einem der vielen speziellen Informationstools des liberalen Commonwealth Fund.
Zu den zum Teil zwar schon bekannten, aber hier in gebündelter und visueller Form dargestellten unerwünschten Verhältnissen gehören u.a.:
• Von den 177 Millionen US-BürgerInnen, die es 2007 im Alter von 19 bis 64 Jahren gab, waren 58% weder nicht- noch unterversichert. Die restlichen 42% waren dies in irgendeiner Weise.
• Nach den Erkenntnissen des Commonwealth Fund Biennial Health Insurance Survey (2007) waren wiederum von den 177 Millionen BürgerInnen gerade einmal 35% das gesamte Jahr krankenversichert, nicht unterversichert, ohne Probleme bei der Bezahlung von Behandlungsrechnungen und ohne Zugangsproblemen aus Kostengründen zu notwendigen Gesundheitsleistungen.
• 2007 hatten 62% (2003 erst 41%) der BürgerInnen mit niedrigem Einkommen kostenbedingte Zugangsprobleme zu gesundheitlichen Versorgungsleistungen. Selbst von den Personen mit hohem Einkommen hatten aber 2007 immerhin 29% vergleichbare Probleme; ein Anteil der 2003 bei 14% lag.
• 33% der 177 Millionen erwachsenen US-Bürgerinnen im Alter von 19-64 Jahren zahlten 2007 mehr als 10% ihres Einkommens für Zuzahlungen und Versicherungsbeiträge. Bei den Menschen mit niedrigem Einkommen lag dieser Anteil bei 53% wohingegen nur 17% der Menschen mit hohem Einkommen so viel ihres Einkommens für derartige Zwecke verausgaben musste.
• 29% der ganzjährig versicherten BürgerInnen hatten wegen Problemen mit der Bezahlung von Arztrechnungen etc. auch Probleme sich ausreichend mit Nahrungsmitteln, Wärme und anderen Mittel zur Befriedigung von Grundbedürfnissen zu versorgen. Unter den nicht- oder unterversicherten Personen schwankt dieser Anteil um die 40%-Marke.
• Diese Konstellationen haben auch direkte Auswirkungen auf das Niveau der gesundheitlichen Versorgung: Während insgesamt 63% der 2007 befragten Personen im vorherigen Jahr ihren Zahnzustand untersuchen ließen, machten dies bei den Nichtversicherten nur noch 33%.
Diese und viele weitere Daten haben die Commonwealth-AutorInnen in einer 28 Charts umfassenden Powerpoint-Präsentation zusammengestellt, von der jedes Chart für eigene Präsentationszwecke heruntergeladen werden kann und in einer eigenen Chartsammlung mit Quellenangabe verwendet werden darf.
Diese und zahlreiche weiteren Datenaufbereitungen oder Präsentationen stammen aus der speziellen Sparte "ChartCart" der Stiftung. Dort gibt es vergleichbare Materialien u.a. zu Themen wie Administrative Costs, Cost-Effectiveness/Technology Assessment, Variation in Quality and Cost, Child Development, Care Coordination (97 Charts), Patient-Centeredness/Timeliness (141 Charts), Functioning & Disability, Information Technology und Quality & Efficiency (195 charts).
Zu der Informations-Foliensammlung "Losing Ground: How the Loss of Adequate Health Insurance Is Burdening Working Families Charts" erhält man ebenso kostenlosen und komfortablen Zugang wie zur Startseite mit Inhaltsangabe der Sparte "ChartCart" und den dann interessant wirkenden anderen Chartsammlungen.
Bernard Braun, 24.5.09
Arbeitslosigkeit und Krankenversicherungsschutz in den USA: "COBRA health coverage is great in theory and lousy in reality"!
 Passend zu dem am 9. Januar 2009 vom us-amerikanischen Arbeitsministerium berichteten Anstieg der US-Arbeitslosenrate im Dezember 2008 auf 7,2 %, was einer absoluten Anzahl von 11,1 Millionen Erwerbstätigen entspricht, wurden von der unabhängigen Verbraucherschutzorganisation "Families USA" Ergebnisse einer Studie veröffentlicht, die zeigt wie schwer es arbeitslos gewordene Menschen mit Familie und vorherigem arbeitgeberspezifischem Krankenversicherungsschutz haben, einen Krankenversicherungsschutz finanzieren zu können.
Passend zu dem am 9. Januar 2009 vom us-amerikanischen Arbeitsministerium berichteten Anstieg der US-Arbeitslosenrate im Dezember 2008 auf 7,2 %, was einer absoluten Anzahl von 11,1 Millionen Erwerbstätigen entspricht, wurden von der unabhängigen Verbraucherschutzorganisation "Families USA" Ergebnisse einer Studie veröffentlicht, die zeigt wie schwer es arbeitslos gewordene Menschen mit Familie und vorherigem arbeitgeberspezifischem Krankenversicherungsschutz haben, einen Krankenversicherungsschutz finanzieren zu können.
Um solchen Arbeitslosen noch einen Schutz gegen das Risiko Risiko zu ermöglichen, gibt es seit 1986 mit der Verabschiedung des so genannten "Consolidated Omnibus Budget Reconciliation Act (COBRA)" noch für maximal 18 Monate die Möglichkeit, den vorherigen Versicherungsschutz erhalten zu können.
Da sie aber unter COBRA-Bedingungen die gesamten Versicherungskosten aus eigener Tasche bezahlen müssen, bekommen sie es rasch mit prohibitiv hohen Versicherungskosten zu tun. Diese sind noch belastender, wenn man sie mit den durchschnittlichen Arbeitslosenunterstützungen vergleicht. In Zahlen ausgedrückt beträgt das durchschnittliche Arbeitslosengeld 1.278 $, der durchschnittliche COBRA-Beitrag für den Versicherungsschutz ganzer, vierköpfiger Familien aber 1.069 $, d.h. 83,6 % der Unterstützung. Aber auch der Beitrag, den ein durchschnittlicher Single-Arbeitsloser unter COBRA für einen Krankenversicherungsschutz zahlen muss, verbraucht durchschnittlich 30,4 % des Betrags seines Arbeitslosen-Schecks.
Da der COBRA-Beitrag je nach Bundesstaat schwankt, das Arbeitslosengeld aber ein fixer bundesweiter Betrag ist, gibt es 9 Bundesstaaten in denen das Arbeitslosengeld vollständig durch Versicherungsprämien absorbiert würde oder gar über ihm liegt. In Alaska bräuchte man allein für die Familienkrankenversicherung 132 % des Arbeitslosengeldes. In weiteren 32 Staaten erfordern die COBRA-Beiträge mehr als ¾ des durchschnittlichen Arbeitslosengeldes.
Da Arbeitslose mit Familie auch noch andere unvermeidbare Lebenshaltungskosten haben, liegt die individuelle Lösung für viele Betroffene trotz oder gerade wegen der COBRA-Struktur im Verzicht auf jeglichen Versicherungsschutz gegen das Risiko Krankheit. Nach Schätzungen von Gesundheitsökonomen steigt die Anzahl der Nichtversicherten mit jedem Einprozent-Anstieg der Arbeitslosenrate um 1,1 % an.
Um dieses unerwünschte Wachstum der Nichtversichertenbevölkerung zu bremsen, werden zwei Lösungsvarianten diskutiert: Zum ersten wird überlegt, Arbeitslosen entweder einen Steuerkredit oder eine zweckgebundene Erhöhung des Arbeitslosengeldes zu gewähren, um diesem spezifischen Dilemma zu entgehen. Zum zweiten gibt es Diskussion, Arbeitslose vorübergehend die Versicherung in der staatlichen Armen-Krankenversicherung Medicaid zu ermöglichen, die dann 100 % der Krankenversorgungskosten übernehmen würde.
Ein weiterer individueller Ausweg, nämlich die Versicherung auf dem freien Versicherungsmarkt ist zumindest für Arbeitslose und ihre Familienmitglieder, die bereits gesundheitliche Probleme haben, ebenfalls nicht finanzierbar.
Weitere Einzelheiten über eine der vielen Schattenseiten des (noch) existierenden US-Krankenversicherungssystems und eine der Quellen des hohen Anteils von nichtversicherten US-BürgerInnen enthält der komplette 16-Seiten-Report der Verbraucherschutzorganisation "Families USA" mit dem Titel "Squeezed. Caught between unemployment benefits and health care costs", der kostenlos erhältlich ist.
Bernard Braun, 13.1.09
Wie können 45 Millionen nicht versicherte US-Amerikaner einen Krankenversicherungsschutz erhalten? Ein aktueller Wegführer.
 Die 45 Millionen Personen unter 65 Jahren - rund ein Sechstel dieser Bevölkerungsgruppe -, die in den USA im Jahr 2007 keinen oder einen lediglich rudimentären Versicherungsschutz gegen Krankheit und damit ein erheblich erhöhtes Risiko hatten, gesundheitlichen Schaden zu nehmen, sind eines der größten Probleme der amerikanischen Gesundheits- und Gesellschaftspolitik der letzten Jahrzehnte und auch der nächsten Jahre.
Die 45 Millionen Personen unter 65 Jahren - rund ein Sechstel dieser Bevölkerungsgruppe -, die in den USA im Jahr 2007 keinen oder einen lediglich rudimentären Versicherungsschutz gegen Krankheit und damit ein erheblich erhöhtes Risiko hatten, gesundheitlichen Schaden zu nehmen, sind eines der größten Probleme der amerikanischen Gesundheits- und Gesellschaftspolitik der letzten Jahrzehnte und auch der nächsten Jahre.
Wegen der bis heute fehlenden erfolgreichen zentralstaatlichen Bemühungen um eine Lösung, gab es in den letzten Jahren bereits in einigen Bundesstaaten Versuche, Teillösungen zu finden. Hier waren die Bundesstaaten Massachusetts, Vermont und Maine führend, wo beispielsweise in Massachusetts bis zum März 2008 440.000 vorher nichtversicherte Individuen einen Versicherungsschutz erhielten. In anderen Bundesstaaten, wie beispielsweise Illinois gelang es zumindest Kinder einen vollen Versicherungsschutz zu geben.
Die Verzögerungen und Unvollkommenheiten dieser Bundesstaatenlösungen machten aber auch deutlich, dass eine wirkliche und vollständige Absicherung nur mit einer zentralstaatlichen Initiative gelingen kann.
Dies spielte dann auch im Präsidentschaftswahlkampf eine große Rolle - mit deutlich unterschiedlichen Konzepten.
Einen ersten Überblick bzw. einen Führer durch die Vielzahl der Strategien, die Anzahl der Nicht- oder Unterversicherten in den USA zu reduzieren, liefert nun ein knapp 40 Seiten umfassender "guide", der im Auftrag der Kaiser Family Foundation im Dezember 2008 erschienen ist.
Dort werden die folgenden Hauptstrategien dargestellt:
• Stärkung der bisherigen Versicherungstypen und Absicherungsmodi des beschäftigungsbezogenen Versicherungsschutzes, des öffentlichen Schutzes z.B. durch Medicaid, SCHIP, eine mögliche Expansion von Medicare oder eine besser regulierte Version des individuellen privaten Versicherungsschutzes.
• Eine Verbesserung der Erschwinglichkeit des Versicherungsschutzes durch niedrigere Versicherungsprämien oder Rückversicherungssysteme.
• Verbesserung der Verfügbarkeit des Versicherungsschutzes durch andere Zugangswege oder eine Erweiterung der "high-risk pools"
• Veränderung der steuerlichen Behandlung der Krankenversicherungsaufwendungen.
Zusätzlich zu der knappen aber dennoch detaillierten und faktenreichen Darstellung dieser Strategien enthält dieser Führer noch vergleichende Darstellungen der verschiedenen derzeit im öffentlichen Diskurs zu findenden Reformansätze, Links zu den wichtigsten Dokumenten und ein Glossar zu den Schlüsselbegriffen dieser Debatte.
Der komplette Text der "Approaches to covering the Uninsured: A Guide" von Jennifer Tolbert, Jack Ebeler und Tanya Schwartz ist kostenlos erhältlich.
Bernard Braun, 9.12.08
Diabetes-Inzidenz in den USA 1997-2007: Insgesamt Verdoppelung aber mit bedeutenden Trendunterschieden in den Bundesstaaten
 Eine Verdoppelung der Inzidenz, also des Neuauftretens einer Diabeteserkrankung, innerhalb eines Jahrzehnts ist eine enorme Entwicklung. Sie ist sogar bedrohlich, wenn man die Wachstumsrate mehr oder weniger linear fortschreibt und diese Entwicklungen für unvermeidbar hält.
Eine Verdoppelung der Inzidenz, also des Neuauftretens einer Diabeteserkrankung, innerhalb eines Jahrzehnts ist eine enorme Entwicklung. Sie ist sogar bedrohlich, wenn man die Wachstumsrate mehr oder weniger linear fortschreibt und diese Entwicklungen für unvermeidbar hält.
Konkret geht es die neuesten statistischen Ergebnisse zur Zunahme von Diabetes unter den erwachsenen BürgerInnen in den USA, von alterstandardisierten, also unter Ausschluss des Einflusses von Alterseinflüssen, 4,8 Fällen pro 1.000 Erwachsenen im Zeitraum 1995-1997 auf 9,1 Fälle pro 1.000 zwischen 2005 und 2007.
Dies berichtet zumindest die Ausgabe des MMWR der CDC (Morbidity and Mortality Weekly Report der Centers for Disease Control and Prevention) der USA vom 31. Oktober 2008 (57[43];1169-1173) als Ergebnis eines umfangreichen Telefonsurveys innerhalb des "Behavioral Risk Factor Surveillance System (BRFSS)" der USA, der über 18-jährige US-BürgerInnen befragt.
Für die Bewertung der Dramatik dieser Entwicklung ist und vor allem beim Versuch zu klären ob es sich hier um einen unvermeidbaren und unbeeinflussbaren Trend handelt, liefert der Survey ebenfalls interessante Daten. Bei dem genannten Trend handelt sich nämlich nicht um einen Einheitstrend, sondern um eine sehr ungleiche Entwicklung. So nehmen die Neuerkrankungen an Diabetes am stärksten im Süden der USA zu, während sie im Mittleren Westen am niedrigsten ist. Nach Bundesstaaten unterschieden liegt die Inzidenzrate 2005-2007 in Westvirginia mit 12,7 Fällen pro 1.000 erwachsenem Einwohner an der Spitze und mit 5,0, also dem Durchschnittswert der gesamten USA von vor 10 Jahren, in Minnesota am niedrigsten.
Diese und weitere Unterschiede berechtigen zu der Annahme, mit geeigneten Mitteln zumindest einen Teil der Zunahme und damit einen Teil der daraus folgenden Leidens- und Behandlungslasten zu vermeiden.
Die Daten des Beitrags "State-Specific Incidence of Diabetes Among Adults - Participating States, 1995-1997 and 2005-2007 im MMWR sind kostenlos erhältlich.
Bernard Braun, 23.11.08
Engagement von US-Ärzten, Medicaid-Patienten zu versorgen, hängt stark davon ab, wie hoch und schnell erhältlich das Honorar ist!
 Die Behandlung von Medicaid-Patienten, also von Personen mit geringem Einkommen, Kinder, ältere Menschen und Menschen mit Behinderungen, die seit 1965 in den USA in einem speziellen, durch die Bundesregierung und die Bundestaaten halbparitätisch finanzierten öffentlichen Krankenversicherungsystem versichert sind, galt schon immer als nicht besonders attraktiv für Ärzte. Damit war bereits lange im Grundsatz unbestritten, dass Ärzte in den USA sich bei der Behandlung von behandlungsbedürftigen Patienten nicht ausschließlich nach dem Bedarf und der Bedürftigkeit der Patienten richten, sondern anders als im idealtypischen Verständnis ärztlicher Behandlungsethik auch u.a. finanzielle Kalküle eine mitentscheidende Rolle spielen.
Die Behandlung von Medicaid-Patienten, also von Personen mit geringem Einkommen, Kinder, ältere Menschen und Menschen mit Behinderungen, die seit 1965 in den USA in einem speziellen, durch die Bundesregierung und die Bundestaaten halbparitätisch finanzierten öffentlichen Krankenversicherungsystem versichert sind, galt schon immer als nicht besonders attraktiv für Ärzte. Damit war bereits lange im Grundsatz unbestritten, dass Ärzte in den USA sich bei der Behandlung von behandlungsbedürftigen Patienten nicht ausschließlich nach dem Bedarf und der Bedürftigkeit der Patienten richten, sondern anders als im idealtypischen Verständnis ärztlicher Behandlungsethik auch u.a. finanzielle Kalküle eine mitentscheidende Rolle spielen.
Bisherige Untersuchungen zeigten daher auch bereits erhebliche Unterschiede der Bereitschaft, unterschiedlich lukrativ versicherte neue Patienten zu behandeln: Rund 50 % aller Ärzte waren dazu bei Medicaid-Versicherten bereit, über 70 % waren es bei Medicare- und privat Krankenversicherten. Ein Vergleich der Akzeptanzraten der Medicaid-Versicherten nach Bundestaaten (jeder Bundesstaat kann einen eigenen Betrag festlegen) zeigte außerdem, dass diese stark von der absoluten Höhe der Vergütung der Leistungen abhängen.
Die Ergebnisse einer gerade in der Zeitschrift "Health Affairs" (Health Affairs 28, no. 1 2009: 17-28. Online publiziert am 18. November 2008) veröffentlichten Studie des "Center for Studying Health System Change (HSC)" zeigten nun die große Bedeutung eines weiteren Faktors für die Akzeptanz von Patienten, nämlich der Zeit, die je nach Bundesstaat verstreicht, bis der Arzt sein Honorar für die Behandlung seiner Patienten erhält.
Die Studie beruht auf Daten aus dem "2004-05 Community Tracking Study (CTS) Physician Survey", der in sechzig zufällig ausgewählten repräsentativen Regionen in 21 Bundesstaaten ( u.a. New York, California, Texas, Florida, Illinois, Pennsylvania und Michigan) der USA durchgeführt wurde. Mit insgesamt 6.600 Primär- und Fachärzten dieser Regionen mit mindestens 20 Wochenstunden Patientenversorgung wurden Telefoninterviews durchgeführt, zu denen sich insgesamt 4.900 oder 52 % bereit erklärten.
Die Studie zeigt, dass Zahlungsverspätungen, welche die mit der Honorierung der für Medicaid-Versicherte erbrachten Leistungen beauftragte Athenahealth Inc. Zu verantworten hat, sogar Effekte einer höheren Bezahlung von Medicaid-Patienten eliminieren können, d.h. sich hemmend auf die Beteiligung von Ärzten an der Behandlung dieser Versichertengruppe auswirken. In der Zusammenfassung der Ergebnisse ihrer Studie weist einer der Autoren, Peter J. Cunningham, darauf wie folgt hin: "Medicaid payment rates matter, but the hassle factor also matters, and this study strongly suggests that higher Medicaid fees won't have the desired effect of increasing access if physicians have to wait months to get paid."
Zu den weiteren mit der Studie möglichen Einblicken in die Wirklichkeit der Versorgung von Medicaid-Versicherten gehören u.a.:
• Die durchschnittliche Wartezeit auf die Bezahlung für Medicaid-Behandlungen schwankte zwischen durchschnittlich und adjustierten 36,9 Tagen in Kansas und 114,6 Tagen in Pennsylvania.
• Die relative Höhe des Honorars für Medicaid-Behandlungen, als ein Prozentsatz des Honorars für die inhaltlich identische Behandlung eines Medicare-Versicherten, schwankt ebenfalls beträchtlich, und zwar von 36% in New York und 100% in North Carolina.
• Eine Aufteilung der Ärzte auf vier Typen von Medicaid-Honorierungssystemen (Ärzte mit hohen Honoraren, die schnell bezahlt werden, Ärzte mit hohen Honoraren, die aber langsam bezahlt werden, Ärzte mit niedrigen Honoraren aber schneller Bezahlung und Ärzten mit niedrigen Honoraren und langsamer Erstattung) erbrachte folgende Ergebnisse: 64% der Ärzte des ersten Typs akzeptierten neue Medicaid-Patienten ohne Zögern. Wenn dagegen hohe Honorare mit schlechter Zahlungsmoral gepaart auftraten sank der Prozentsatz der Ärzte, die bereit waren Medicaid-Versicherte zu behandeln, auf 50,9%. In Staaten, wo niedrige Honorare mit schneller Zahlung zusammen auftraten, waren 48,4% der Ärzte bereit Medicaid-Versicherte zu behandeln, in Staaten mit niedrigem Honorar und langsamer Überweisungsgeschwindigkeit sank der Anteil behandlungsgewillter Ärzte auf 43,2%. In Staaten mit niedrigem Honorarniveau spielt also scheinbar die Bezahlungsgeschwindigkeit nur noch eine relative geringere Rolle.
Wenn es auch in Deutschland keine derartigen Unterschiede zwischen Versichertengruppen gibt, entstehen in den letzten Jahren im Zusammenhang mit einzelnen Versicherten- oder Patientengruppen (z.B. DMP- und Hausarztpatienten) unterschiedliche hohe Verwaltungslasten für Ärzte und außerdem generelle Verzögerungen bei der Bezahlung von ärztlichen Leistungen bzw. der definitiven Kenntnis der Höhe des erzielten Einkommens. Löst man sich faktisch auch in Deutschland vom Ideal des allein am gesundheitlichen Wohl seiner Patienten interessierten Arzt, könnten diese Aufwendungen sehr schnell zu vergleichbaren Verweigerungs- oder Vermeidungsverhaltensweisen führen.
Von der Studie "Do Reimbursement Delays Discourage Medicaid Participation By Physicians? Simply raising fees might not be enough to entice physicians to take Medicaid patients, if they have to wait too long to receive payment for services rendered" von Peter J. Cunningham und Ann S. O'Malley gibt es ein Abstract und die 12-seitige Komplettversion kostenlos.
Bernard Braun, 19.11.08
USA: Ethnische Ungleichheiten in der Versorgungsplanung von Krebspatienten in den 6 letzten Monaten vor dem Tod.
 Selbst zwischen an Krebs erkrankten Patienten, die dachten, sie hätten nur noch weniger als 6 Monate zu leben, gibt es je nachdem ob es sich um Weiße, Afroamerikaner oder Hispanoamerikaner handelt, erhebliche Ungleichheiten der von ihnen artikulierten Präferenzen zu ihrer "end-of-life"-Versorgung. Geht man davon aus, dass solche Vorstellungen eine eher entlastende Bedeutung besitzen, stellt dies eine deutliche Schlechterstellung der nichtweißen Patienten dar.
Selbst zwischen an Krebs erkrankten Patienten, die dachten, sie hätten nur noch weniger als 6 Monate zu leben, gibt es je nachdem ob es sich um Weiße, Afroamerikaner oder Hispanoamerikaner handelt, erhebliche Ungleichheiten der von ihnen artikulierten Präferenzen zu ihrer "end-of-life"-Versorgung. Geht man davon aus, dass solche Vorstellungen eine eher entlastende Bedeutung besitzen, stellt dies eine deutliche Schlechterstellung der nichtweißen Patienten dar.
In einer Studie mit 468 Krebspatienten (83 Afroamerikaner, 73 Hispanics) eines Großkrankenhauses (Beth Israel Deaconess Medical Center in Boston) wurde mit Interviews untersucht, welche Vorstellungen oder Pläne ("advance care planning [ACP]") die Sterbenskranken für ihre letzten Monate besaßen.
Die ethnisch differierenden Vorstellungen (durchweg mit einer Irrtumswahrscheinlichkeit < 1%) sahen so aus:
• Afroamerikaner und Hispanics hatten zu rund einem Drittel weniger als Weiße planmäßige Vorstellungen über ihr restliches Leben oder eine klare Vorgabe, dass unnötige lebens- und leidensverlängernde Versorgungsangebote unterbleiben sollten.
• Während 80% der weißen Patienten ihre Präferenzen für ihr Lebensende entweder mit ihrem Arzt diskutiert hatten oder zumindest einen fertigen Plan parat hatten, war dies nur bei 47% der schwarzen oder hispanischen Patienten der Fall.
• Letztere wünschten auch wesentlich mehr aggressive lebensverlängernde Maßnahmen als Weiße (weiße Patienten: 14%; schwarze Patienten: 45%; hispanische Patienten: 34%). Zugleich war den Angehörigen der afroamerikanischer und hispanischer Bevölkerung in den USA ihre Religion wesentlich wichtiger als den weißen US-Amerikanern.
• Auch das Wissen um ihren terminalen Gesundheitszustand war unterschiedlich: Während 39% der weißen Patienten darüber gut Bescheid wussten, waren es in der hispanischen Patientengruppe nur 11% (Unterschied hochsignifikant) und bei den afroamerikanischen Patienten 27%.
• Die rassischen bzw. ethnischen Unterschiede existierten schließlich auch nach der Adjustierung der drei Gruppen nach klinischen und demographischen Faktoren, der Kenntnisse über die terminale Erkrankung, der Religiosität der befragten Patienten und der von ihnen bevorzugten Art und Intensität von Behandlung weiter. Für schwarze Patienten belief sich die um diese Faktoren bereinigte relativ Wahrscheinlichkeit eines ACP gegenüber weißen Patienten auf 0,64. Derselbe Indikator betrug bei Hispanics gegenüber Weißen 0,65.
Obwohl es also deutliche Unterschiede zwischen den beiden nicht-weißen und der weißen Patientengruppe bei der Gewissheit über die tödliche Erkrankung und bei der gewünschten Art von Behandlung gibt, erklären diese Faktoren nicht warum Afro- und Hispanoamerikaner deutlich seltener klare Vorstellungen und Plänen (ACP) für die letzte Lebenszeit besitzen.
Von dem im "Journal of Clinical Oncology" (Vol 26, No 25; 1. September 2008: 4131-4137) veröffentlichten Aufsatz "Racial and Ethnic Differences in Advance Care Planning Among Patients With Cancer: Impact of Terminal Illness Acknowledgment, Religiousness, and Treatment Preferences" von Alexander Smith, Ellen P. McCarthy, Elizabeth Paulk, Tracy A. Balboni, Paul K. Maciejewski, Susan D. Block und Holly G. Prigerson gibt es kostenfrei lediglich ein Abstract.
Bernard Braun, 12.11.08
USA: Zur Benachteiligung von Schwarzen und Frauen kommt nun auch noch die Diskriminierung der Dicken
 Die Übergewichtsproblematik bekommt in den USA eine neue Dimension: Nach der medizinischen und gesundheitsökonomischen Diskussion stößt jetzt auch die gesellschaftliche Diskriminierung von Personen wegen ihrer (überdurchschnittlichen) Körperfülle auf Aufmerksamkeit. Wie eine Studie gezeigt hat, verdoppelte sich in den letzten zehn Jahren der Anteil übergewichtiger Amerikaner, die auf der Straße oder im Restaurant persönlich beleidigt wurden, eine Versicherung nicht abschließen konnten oder bei der Vergabe einer Mietwohnung den Kürzeren zogen - durchweg wegen ihres Äußeren.
Die Übergewichtsproblematik bekommt in den USA eine neue Dimension: Nach der medizinischen und gesundheitsökonomischen Diskussion stößt jetzt auch die gesellschaftliche Diskriminierung von Personen wegen ihrer (überdurchschnittlichen) Körperfülle auf Aufmerksamkeit. Wie eine Studie gezeigt hat, verdoppelte sich in den letzten zehn Jahren der Anteil übergewichtiger Amerikaner, die auf der Straße oder im Restaurant persönlich beleidigt wurden, eine Versicherung nicht abschließen konnten oder bei der Vergabe einer Mietwohnung den Kürzeren zogen - durchweg wegen ihres Äußeren.
Bei zwei Befragungen, einmal Mitte der 90er Jahre und einmal im Zeitraum 2004-2006, erfasste die Forschungsgruppe aus Connecticut persönliche Erfahrungen einer repräsentativen Stichprobe erwachsener Amerikaner zum Thema "Diskriminierung". Gefragt wurde nach Beleidigungen, Belästigungen und ungerechtfertigten Benachteiligungen aus unterschiedlichen Gründen: Wegen ihres Geschlechts oder ihrer Hautfarbe, wegen ihres Lebensalters oder eben ihres Übergewichts. Dabei wurden verschiedene Situationen vorgegeben:
• Im Bereich der Diskriminierung durch Institutionen waren es negative Erfahrungen mit Lehrern, Arbeitgebern und Vorgesetzten, Ärzten und Versicherungen.
• Im Bereich persönlicher Herabsetzungen wurden Erfahrungen abgefragt wie zum Beispiel ein schlechter Service im Restaurant, Beschimpfungen, Bedrohungen oder fehlender Respekt in Geschäften.
Die wesentlichen Ergebnisse der Befragung waren:
• In den letzten zehn Jahren hat sich die Erfahrung persönlicher Diskriminierung nur aufgrund des Körpergewichts fast verdoppelt. Waren es 1994-96 nur 7 Prozent, so berichten 2004-2006 rund 12 Prozent der Amerikaner über solche Erfahrungen.
• Übergewichtige Frauen sind sehr viel häufiger betroffen als Männer.
• Mit dem Body Mass Index (BMI) steigt fast proportional auch das Ausmaß der Diskriminierung.
• Zwar ist nach wie vor die Benachteiligung von Frauen allein wegen ihres Geschlechts die häufigste Form der Diskriminierung (siehe Abbildung), gefolgt von der Rassendiskriminierung männlicher Bevölkerungsgruppen mit schwarzer Hautfarbe. Doch Negativerfahrungen wegen des Körpergewichts stehen bei Frauen bereits an dritter Stelle.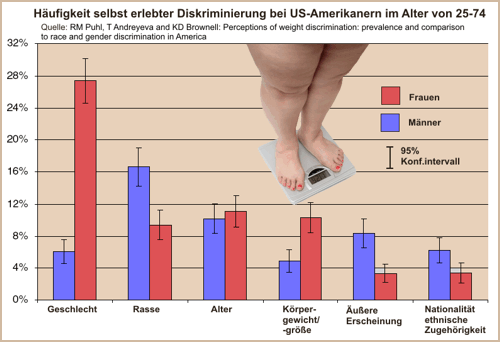
• Im Rahmen einer multivariaten Analyse (unter Einbezug von Variablen wie Alter, Geschlecht, Rasse, Schulbildung, beruflicher Status) berechneten die Wissenschaftler auch die Wahrscheinlichkeit, mit der ein US-Amerikaner heute mit Diskriminierungs-Erfahrungen aufgrund bestimmter Eigenschaften rechnen muss. Sie beträgt: für Übergewicht (BMI 25-30) 3.5, Adipositas (BMI 30-35) 5.0, schwere Adipositas (>35) 9.0, für das Geschlecht (Frauen) 9.6 und für die Hautfarbe (schwarz) 28.7.
Die Wissenschaftler diskutieren in ihren beiden Veröffentlichungen zur Studie auch die möglichen gesellschaftlichen Hintergründe. Dabei wird auch die Berichterstattung von Medien kritisiert, die Adipositas zunehmend öfter als alleinigen Effekt individuellen Fehlverhaltens im Bereich der Ernährung und körperlichen Bewegung darstellen. Übergewichtige werden daher als Ernährungssünder und Bewegungsmuffel stigmatisiert, die ganz alleine schuld sind an ihrer Körperfülle und dies auch problemlos ändern könnten.
Hier findet man Abstracts der beiden Veröffentlichungen:
• RM Puhl, T Andreyeva and KD Brownell: Perceptions of weight discrimination: prevalence and comparison to race and gender discrimination in America (International Journal of Obesity, advance online publication, 4 March 2008; doi:10.1038/ijo.2008.22)
• Tatiana Andreyeva, Rebecca M. Puhl and Kelly D. Brownell: Changes in Perceived Weight Discrimination Among Americans, 1995-1996 Through 2004-2006 (Obesity (2008). doi:10.1038/oby.2008.35)
Gerd Marstedt, 18.4.2008
Bei Frauen mit Übergewicht werden in den USA bestimmte Krebs-Untersuchungen deutlich seltener durchgeführt
 Bei übergewichtigen und adipösen Frauen werden in den USA deutlich seltener Screening-Untersuchungen für Brustkrebs und Gebärmutterhalskrebs durchgeführt als bei Frauen mit Normalgewicht, also einem Body Mass Index unter 25. Bei Darmkrebs-Untersuchungen ist das Bild nicht so eindeutig. Dies ist das Ergebnis einer Metaanalyse von insgesamt 32 schon veröffentlichten Studien mit fast einer halben Million US-Patientinnen, die jetzt online vorab in der Zeitschrift "Cancer" veröffentlicht wurde.
Bei übergewichtigen und adipösen Frauen werden in den USA deutlich seltener Screening-Untersuchungen für Brustkrebs und Gebärmutterhalskrebs durchgeführt als bei Frauen mit Normalgewicht, also einem Body Mass Index unter 25. Bei Darmkrebs-Untersuchungen ist das Bild nicht so eindeutig. Dies ist das Ergebnis einer Metaanalyse von insgesamt 32 schon veröffentlichten Studien mit fast einer halben Million US-Patientinnen, die jetzt online vorab in der Zeitschrift "Cancer" veröffentlicht wurde.
Wie Sarah S. Cohen, eine der an der Studie beteiligten Wissenschaftlerinnen der University of North Carolina, in der Veröffentlichung mitteilt, sind die Teilnahmeraten an Krebsfrüherkennungsuntersuchungen in den USA teilweise sehr hoch. Etwa 75 Prozent der Patientinnen über 40 Jahre wurden im Zeitraum der letzten zwei Jahre mit einer Mammographie auf Brustkrebs untersucht und bei 86% der Frauen wurde in den letzten drei Jahren ein sogenannter "Pap-Test" oder " Papanicolaou-Test" durchgeführt, wobei mit einem Abstrich Zellmaterial von Muttermund und Gebärmutterhalskanal entnommen und miskroskopisch auf Tumorzellen begutachtet wird. Die Teilnahmequoten für die Früherkennung von Darmkrebs (durch eine Darmspiegelung oder Analyse von Stuhlproben auf "okkultes" Blut) sind sehr viel niedriger und liegen nur etwa bei 33 Prozent.
In einer Neubilanzierung von insgesamt 32 Studien, die unterschiedlichste Daten von fast 500.000 Patientinnen enthielten, überprüften die Forscherinnen dann, ob es einen Zusammenhang gibt zwischen dem Body Mass Index der Frauen und durchgeführten Früherkennungsuntersuchungen. Die Studien stammten aus den Jahren 1990-2004, wurden aber überwiegend in den 90er Jahren durchgeführt. Dabei verwerteten sie Daten aus Studien zur
• Brustkrebs-Diagnose mit Mammographien (10 Studien, ca. 70.000 Patientinnen)
• Gebärmutterhalskrebs-Erkennung mit Papanicolaou-Test (14 Studien, über 220.000 Teilnehmer)
• Darmkrebs-Früherkennung mit Darmspiegelung (Koloskopie) oder Analysen auf okkultes Blut (8 Studien, über 180.000 Teilnehmer)
Als Ergebnis zeigte sich, dass die Wahrscheinlichkeit für übergewichtige und adipöse Frauen, an einer Brustkrebs- oder Gebärmutterhalskrebs-Untersuchung teilzunehmen, in multivariaten Analysen (die andere Faktoren wie Alter, chronische Erkrankungen usw. statistisch kontrollierten) um 10-40 Prozent niedriger war als bei normalgewichtigen Patientinnen. Für diese Screening-Untersuchungen zeigten fast alle berücksichtigten Studien eine einheitliche Tendenz, auch wenn die Stärke des Zusammenhang unterschiedlich ausfiel. Teilweise ergaben sich für Frauen mit besonders starker Adipositas noch erheblich niedrigere Werte für eine Teilnahme. Im Hinblick auf Darmkrebs waren die Befunde uneinheitlich: 5 Studien zeigten dieselbe Tendenz, 3 von insgesamt 8 Studien erbrachten jedoch keine signifikanten Differenzen.
Hinsichtlich der Interpretation dieser Befunde konnten die Wissenschaftlerinnen nur Hypothesen formulieren. Einerseits halten sie es für möglich, dass übergewichtige Frauen sich wegen ihres Äußeren auch scheuen, an Brustkrebs- oder Gebärmutter-Untersuchungen teilzunehmen, bei denen sie sich ja auch teilweise entkleiden müssen. Ebenso gut ist aber denkbar, dass die technische Ausstattung von medizinischen Praxen teilweise unzureichend zugeschnitten ist auf adipöse Frauen, so dass Ärzte diese Frauen seltener zur Früherkennung ermuntern. Und ebenso gut könnte die stärkere Verbreitung von Übergewicht in unteren Sozialschichten und bei ethnischen Minderheiten eine Rolle spielen: Die Bevölkerungsgruppen sind ja gleichzeitig auch seltener krankenversichert und haben seltener Zugang zu Früherkennungsmaßnahmen.
Hier ist ein Abstract der Studie: Sarah S. Cohen u.a.: Obesity and screening for breast, cervical, and colorectal cancer in women (Cancer, Early View, Published Online: 24 Mar 2008; doi: 10.1002/cncr.23408)
Gerd Marstedt, 27.3.2008
USA: Nur geringfügige Abnahme sozialer Ungleichheit bei Kindersterblichkeit trotz besserer Gesamt-Sterblichkeit zwischen 1910-95!
 Zu den oft unterschätzten Charakteristika von Gesundheitssystemen gehören die sozial ungleich verteilten Erkrankungsrisiken und Behandlungschancen. Deshalb ist es auch von großer sozialer Bedeutung, ob sich am Umfang dieser Ungleichheiten im Laufe der gesellschaftlichen Weiterentwicklung oder gar durch ihre öffentliche Thematisierung etwas ändert, sie also ab- oder zunehmen. Zugleich ist dies aber auch nur sehr schwer zu erforschen.
Zu den oft unterschätzten Charakteristika von Gesundheitssystemen gehören die sozial ungleich verteilten Erkrankungsrisiken und Behandlungschancen. Deshalb ist es auch von großer sozialer Bedeutung, ob sich am Umfang dieser Ungleichheiten im Laufe der gesellschaftlichen Weiterentwicklung oder gar durch ihre öffentliche Thematisierung etwas ändert, sie also ab- oder zunehmen. Zugleich ist dies aber auch nur sehr schwer zu erforschen.
Deshalb verdient ein Versuch zweier WissenschaftlerInnen an der University of Minnesota, John Robert Warren und Elaine M. Hernandez, dies für die USA und das gesamte 20. Jahrhundert zu untersuchen, besonderer Aufmerksamkeit.
Ihre Ende 2007 in der von der "American Sociological Association" herausgegebenen Zeitschrift "Journal of Health and Social Behaviour (JHSB)" (Volume 48, No. 4, Dezember 2007: 335-351) in einem Aufsatz vorgestellte Studie untersuchte die im Titel formulierte Frage: "Did Socioeconomic Inequalities in Morbidity and Mortality Change in the United States over the Course of the Twentieth Century?"
Die Untersuchung erfolgt vor dem Hintergrund, dass sich alle relevanten allgemeinen Mortalitäts- und Morbiditätsindikatoren im Laufe des 20. Jahrhunderts in den USA und vergleichbaren Ländern deutlich verbessert haben.
Auf einem theoretisch und methodisch hohem Niveau konzentriert sich ihre empirische Analyse auf drei Indikatoren: Veränderungen des selbst wahrgenommenen Gesundheitszustands unterschiedlicher sozialer Gruppen zwischen 1972 und 2004, die Veränderung der Wahrscheinlichkeit der Frühsterblichkeit von Kindern vor dem 3. Lebensjahr und die Wahrscheinlichkeit eines Kindestods vor dem 5. Lebensjahr zwischen 1910 und 1985-95.
Eingangs ihrer eigenen empirischen Arbeiten referieren die Autoren kurz den Stand der Forschung in den USA, der sich allerdings auf Daten für vergleichsweise kurze Zeiträume stützt: "Researchers in the United States consistently find that associations between income and mortality rates have either remained steady or have increased since the 1960s, particularly for men." (337) Ähnliche Entwicklungstendenzen erbrachte die Analyse von Bildungsständen (education)und Berufsgruppenzugehörigkeit (occupation).
Um die Entwicklung der sozioökonomischen Ungleichheit beim allgemeinen Gesundheitszustand ("excellent/good" versus "fair/poor") analysieren zu können nutzen Warren und Hernandez Daten des "General Social Survey (GSS)" für den Zeitraum 1972 bis 2004.
Das Ergebnis mehrerer durchgerechneten Modelle einer multivariaten logistischen Regressionsanalyse der Daten lautet: "health declines with age for people in the same birth cohort, improves across birth cohorts for people of the same age, and is always better for people in higher SES (socioeconomic status) categories. Most importantly for our purposes, the best-fitting models specify stability in age-specific SES inequalities across cohorts." (343)
Für ihre den Zeitraum 1910 bis 1995 erfassende Analyse der Kindersterblichkeit werteten sie für 1910 U.S. Census-Daten und die "June Fertility and Marital History Supplements des "Current Population Survey (CPS)" der Jahre 1985, 1990 und 1995 aus.
Der intertemporale Vergleich der Kindersterblichkeit vor dem 3. Lebensjahr setzt das Risiko der Kinder von so genannten "white collar workern" gleich 1 und berechnet das relative Risiko anderer sozialer Gruppen. Die Ergebnisse sehen so aus:
• Das relative Risiko der Frühsterblichkeit betrug für "unskilled/farm worker"-Kinder 1910 1,52, lag also um 52% über dem der Kinder aus sozial besser gestellten Familien. Bis 1985-1995 sank das relative Risiko von Kindern aus den Familien von Ungelernten und Landarbeitenden zwar auf 1,33, lag aber immer noch deutlich über dem Wert der sozial höher positionierten Vergleichsgruppe.
• Das höhere Sterberisiko für Kinder von "skilled blue collar"-Eltern lag 1910 bei 1,25 und sank bis Ende des letzten Jahrhunderts gering auf 1,17.
• Kinder von Eltern mit Dienstleistungstätigkeiten hatten 1910 ein um 62% höheres Sterblichkeitsrisiko, das Ende des 20. Jahrhunderts immer noch 42% höher lag.
• Generell zeigt sich ein lediglich geringer Rückgang der Ungleichheit von kindlichen Sterberisiken innerhalb von 85 Jahren des 20. Jahrhunderts.
Diese Ergebnisse veränderten sich mit einer gewichtigen Ausnahme fast nicht, wenn man die Sterblichkeit von Kindern vor dem 5. Lebensjahr untersucht:
• Beispielsweise war auch hier das Risiko von Kindern aus Facharbeiterhaushalten ("skilled blue collar") 1910 um 30% höher als das von Angestelltenhaushalten ("white collar") und sank bis 1995 lediglich auf 1,21.
• Die einzige deutlich andersartige Veränderung in der Zeit fand sich hier bei den Kindern der Angehörigen von Dienstleistungstätigkeiten ("service"): 1910 lagen sie erneut mit einem relativen Risiko von 1,62 weit über der Vergleichsgruppe der "white collar"-Kinder. 1995 lag dieser Wert aber bei 0,86, d.h. das relative Sterberisiko war unterdurchschnittlich geworden. Inwieweit dies mit bestimmten Veränderungen der Dienstleistungstätigkeiten im Verlauf des 20. Jahrhunderts zu tun hat, diese also zum Teil "sozial höherwertiger" geworden sind, bleibt noch genauer zu erforschen.
Im Lichte aller drei Ergebnisse ist für die USA und wahrscheinlich auch Deutschland (hierzulande kann man von solchen Längsschnittstudie immer noch nur träumen) den beiden Forschern in ihrer Schlussfolgerung für die anhaltende Relevanz einer Erforschung sozialer Ungleichheiten voll zuzustimmen: "All of these results provide further motivation to consider the ways in which upstream macro-social factors help perpetuate persistent SES inequalities in health. While traditional downstream proximate interventions dramatically reduced mortality and morbidity rates across the twentieth century, they did much less to reduce SES inequalities in those rates." (349)
Zu dem Aufsatz gibt es kostenfrei lediglich ein Abstract. Eine Kopie des Artikels kostet 20 US-Dollar.
Bernard Braun, 28.1.2008
27.000 US-Amerikaner starben 2006 allein wegen fehlenden Krankenversicherungsschutzes
 Über die Konsequenzen des in den USA aktuell für rund 47 Millionen BürgerInnen komplett, teil- oder zeitweise fehlenden Krankenversicherungsschutzes für die Verschuldung und das Armutsrisiko privater Haushalte oder die dadurch erhöhten Erkrankungsrisiken haben wir bereits mehrfach berichtet. Dabei war auch immer schon klar, dass un- oder schlecht behandelte schwere Erkrankungen oder auch die aus finanziellen Gründen nicht erfolgende Behandlung leichterer Krankheiten ein erhöhtes Sterblichkeitsrisiko in sich bergen.
Über die Konsequenzen des in den USA aktuell für rund 47 Millionen BürgerInnen komplett, teil- oder zeitweise fehlenden Krankenversicherungsschutzes für die Verschuldung und das Armutsrisiko privater Haushalte oder die dadurch erhöhten Erkrankungsrisiken haben wir bereits mehrfach berichtet. Dabei war auch immer schon klar, dass un- oder schlecht behandelte schwere Erkrankungen oder auch die aus finanziellen Gründen nicht erfolgende Behandlung leichterer Krankheiten ein erhöhtes Sterblichkeitsrisiko in sich bergen.
Im Jahre 2002 hatte das US-"Institute of Medicine (IOM)" für 2000 die Anzahl der Amerikaner, die wegen fehlender Krankenversicherung starben, auf 18.000 geschätzt. Nach der Schätzformel des IOM waren zwischen 2000 und 2006 137.000 Personen allein aus diesem Grund gestorben. Im Jahr 2006 waren bereits 22.000 Tote erreicht. Ein 35-seitiges PDF-Summary des 212-Seiten-Berichts "Care Without Coverage: Too Little, Too Late" ist kostenlos zu erhalten.
Eine Studie des Mitte der 1960er Jahre gegründeten sozialpolitischen Non-profit-Think tank "Urban Institute" schätzt nun mit einer modifizierten Berechnungsmethode und auf der Basis verschiedener Surveys und Volkszählungsdaten sogar noch eine höhere Anzahl von US-BürgerInnen, die wegen fehlender Krankenversicherung frühzeitig gestorben sind. Danach steigt deren Anzahl von 20.000 im Jahre 2000 über 21.000 in 2001, 24.000 in 2004 auf 27.000 im Jahre 2006. Nach diesen Berechnungen waren es also in den sechs Untersuchungsjahren mindestens 165.000 "uninsured"-Tote.
Der Verfasser der Studie weist sogar auf die Möglichkeit hin, dass das Sterblichkeitsrisiko von Nichtversicherten gegenüber Versicherten nicht nur, wie nach seiner Berechnung, um 25% erhöht sein könnte, sondern es Hinweise auf eine erhöhte Sterblichkeit um 40% gibt.
In der im Januar 2008 veröffentlichten und kostenlos erhältlichen Studie "Uninsured and Dying Because of It: Updating the Institute of Medicine Analysis on the Impact of Uninsurance on Mortality" von Stan Dorn finden sich eine Reihe vergleichender Übersichten zur Berechnungsmethode und den Ergebnissen des IOM und den neuen Resultaten des Urban Institute.
Bernard Braun, 14.1.2008
"Schwarze" und "weiße" Heime: Zur unauffälligeren Organisation ungleicher Pflegeheimbehandlung in den USA
 Über die ungleichen Lebens- und damit auch Gesundheitsrisiken und über die Ungleichheit der Versorgungs- und Unterstützungsleistungen der ethnischen "Minderheiten" (wobei die damit bezeichneten Gruppen der Afro-Amerikaner und Hispanics zusammen in einigen Teilen der USA schon die Mehrheit der Bevölkerung stellen oder bald stellen werden) in den USA gibt es praktisch keinen seriösen Zweifel mehr. Dazu sind die Belege zu deutlich und konstant. Um diese Ungleichheit zu verstecken und auch mögliche öffentliche Aufregung gar nicht aufkommen zu lassen, gibt es zahlreiche findige Strategien. Denn auch in den USA wird vielfach die systematische Benachteiligung von ganzen Bevölkerungsteilen nicht einfach hingenommen oder gar für richtig gehalten.
Über die ungleichen Lebens- und damit auch Gesundheitsrisiken und über die Ungleichheit der Versorgungs- und Unterstützungsleistungen der ethnischen "Minderheiten" (wobei die damit bezeichneten Gruppen der Afro-Amerikaner und Hispanics zusammen in einigen Teilen der USA schon die Mehrheit der Bevölkerung stellen oder bald stellen werden) in den USA gibt es praktisch keinen seriösen Zweifel mehr. Dazu sind die Belege zu deutlich und konstant. Um diese Ungleichheit zu verstecken und auch mögliche öffentliche Aufregung gar nicht aufkommen zu lassen, gibt es zahlreiche findige Strategien. Denn auch in den USA wird vielfach die systematische Benachteiligung von ganzen Bevölkerungsteilen nicht einfach hingenommen oder gar für richtig gehalten.
Wie verbreitet bzw. flächendeckend die ungleiche Versorgung der Minderheiten in den USA ist und wie sie praktisch "organisiert" und auch "weggesteckt" wird, zeigen die Ergebnisse einer von Vincent Mor, dem Leiter des Departments für "Community Health" an der Brown Universität in Providence, Rhode Island, geleiteten Studie über die Versorgung von mehr als 800.000 pflegebedürftigen schwarzen wie weißen Bewohnern von 7.196 Pflegeheimen in 147 städtischen Gebieten der gesamten USA. Deren Ergebnisse erscheinen als "Data Watch"-Beitrag in der September/Oktober-Ausgabe der renommierten Public Health-Zeitschrift "Health Affairs" (Health Affairs 26, no. 5 (2007): 1448-1458).
Ihre Highlights sind u.a. diese:
• Pflegebedürftige Afroamerikaner erhalten Heimpflegeleistungen, die von deutlich schlechterer Qualität sind als die für Weiße.
• Schwarze waren dreimal häufiger als Weiße in Pflegeheim, die vorrangig für Medicaid-Patienten sorgten.
• Schwarze waren außerdem zweimal so häufig in Einrichtungen, die so schlchte Versorgung geliefert hatten, dass von Medicaid und Medicare aus der Versorgung für deren Versicherte entfernt wurden.
• Schwarze waren nahezu anderthalbmal häufiger als Weiße in Heimen, die bereits für Schwachstellen bekannt wurden, die zu unmittelbarem Nachteil der Bewohner führten. Dazu gehörte auch Gewalt gegen Pflegebedürftige mit sofortigem Verletzungsrisiko.
• Die Benachteiligung der schwarzen Pflegeheimbewohner verteilt sich in den USA zusätzlich regional ungleich. So liegen z. B. 10 der 20 Heime mit den größten Versorgungs- und Behandlungsunterschieden allein in den Bundesstaaten Indiana, Michigan, Ohio und Wisconsin. Dort wo es außerhalb der Pflegeheine die stärkste Rassentrennung gibt, konzentriert sich auch der ungleiche Umgang mit Schwarzen und Weißen. Dies hängt auch mit der ausgeprägten Kultur in den USA zusammen, von der Schule bis zum Alters- oder Pflegeheim primär "neighbour-hood"- oder Einrichtungen der eigenen "community" zu nutzen.
• Die spannendste Erkenntnis dieser Studie klärt die Frage, warum und wie eigentlich das vermutete Nebeneinander des Umgangs mit diesen Bevölkerungsgruppen in ein- und denselben Pflegeheimen so leicht funktionieren kann. Zentral dafür ist, dass es nachweisbar gar kein Nebeneinander in Einrichtungen gibt, sondern die Versorgung in eher "guten" Heimen für Weiße und in eher schlechten Heimen für Schwarze stattfindet. 60 % der schwarzen Nutzer von Pflegeheimen landen in gerade einmal 10 % aller möglichen und dann durchweg schlechter ausgestatteten Einrichtungen. Nicht geklärt wird in dieser Querschnittstudie natürlich, ob Schwarze in bereits schlechte Einrichtungen gegangen sind oder Einrichtungen dadurch schlechter geworden sind, dass sie überdurchschnittlich viele schwarze und damit meist ärmere und Medicaid-Bewohner aufgenommen haben oder aufnehmen mussten und sich damit der finanzielle Spielraum für Sachausstattung und Personal verringerte. Der Studienleiter Mor fasst diese Art mehrfacher Ghettoisierung und Konzentration ungleich behandelter Personen und die damit verbundenen Folgeprobleme so zusammen: "Blacks and whites aren't getting different care in the same nursing homes. They're getting different care because they live in different nursing homes." Und: "In the same urban areas (mit hoher Rassentrennung), blacks are more likely to be concentrated in substandard nursing homes • homes with smaller budgets, smaller staffs and poorer regulatory performance".
Auf die Möglichkeiten angesprochen, die es gibt, hier etwas zu ändern, schlagen die Forscher vor allem eine bessere und sehr gezielt spezifische Finanzierung der Pflegeheime mit hohem Anteil von Medicaid-Pflegebedürftige und zusätzlich eine Reduktion der Finanzierungs-, (Personal-)Ausstattungs- und Versorgungslücken zwischen "Medicaid"- und Privatversicherungs-Pflegeheimen vor.
In einem zu dieser Studie existierenden Diskussionsforum weist ein Teilnehmer zu Recht darauf hin, dass man über der zweifelsohne bestehenden Schlechterversorgung der schwarzen Pflegebedürftigen nicht vergessen sollte, dass es wahrscheinlich ärmeren Weißen in Pflegeheimen ähnlich ginge, also der soziale Status ein weiterer und allgemeinerer Faktor für diese Art von Ungleichheit ist.
Hier finden Sie zum Aufsatz "Separate And Unequal: Racial Segregation And Disparities In Quality Across U.S. Nursing Homes" von David Barton Smith, Zhanlian Feng, Mary L. Fennell, Jacqueline S. Zinn und Vincent Mor ein allerdings ungewohnt karges Abstract.
Bernard Braun, 13.9.2007
Audiovisuelle Präsentation von Charts zum Thema "Race, Ethnicity and Health Care" in den USA
 Inhaltlich in der gewohnten, empirisch gut fundierten Form der in den USA weitverbreiteten Chartbooks aber zusätzlich in einer audiovisuellen Form präsentiert die "Kaiser Family Foundation (KFF)" innerhalb ihres regelmäßig erscheinenden Spezialdienstes "Racial, Ethnic Health Care Disparities" seit einigen Tagen ein "Tutorial" mit wichtigen Basis-Fakten und Hintergründen zu diesem nicht nur für die soziale Wirklichkeit der USA relevanten Problem.
Inhaltlich in der gewohnten, empirisch gut fundierten Form der in den USA weitverbreiteten Chartbooks aber zusätzlich in einer audiovisuellen Form präsentiert die "Kaiser Family Foundation (KFF)" innerhalb ihres regelmäßig erscheinenden Spezialdienstes "Racial, Ethnic Health Care Disparities" seit einigen Tagen ein "Tutorial" mit wichtigen Basis-Fakten und Hintergründen zu diesem nicht nur für die soziale Wirklichkeit der USA relevanten Problem.
In 25 Schritten präsentiert Cara James, Senior policy analyst der "Kaiser Family Foundation" online akustisch in insgesamt 20 Minuten gut aufgemachte, fakten- und facettenreich sowie gut mit Literaturhinweisen belegte Charts u.a. zu folgenden Themen:
• Race, Ethnicity (R/E) and Health Care,
• U.S. Population by R/E, 2005,
• Fair or poor Health by R/E,
• Mortality Ratios by Age and R/E, 2003,
• Uninsured Rates among Workers by R/E,
• No Health Care Visits in the past year,
• Late or No Prenatal Care, by R/E,
• Disparities in Specialty Medical Care,
• Changes in Quality of Care Disparities,
• What more can be done? And
• Related ressources.
Wer sich die mündliche sprachlich gut verstehbare englischsprachige Präsentation von Cara James nicht anhören will oder kann, kann auch alle Grafiken und den Text der Präsentation herunterladen. Innerhalb des präsentierten Materials kann man auch Details mit einer kleinen Suchfunktion recherchieren.
Hier kann man sich die mündliche Präsentation und die schriftlichen Materialien anhören bzw. herunterladen: "Race, Ethnicity and Health Care" mit Cara James (KFF).
Bernard Braun, 24.8.2007
Grippe-Impfschutz für "hard-to-reach populations" in den USA - Vernachlässigt trotz höherem Risiko für "Restbevölkerung"
 Mit Sicherheit nicht nur ein us-amerikanisches Phänomen, aber dort jetzt aktuell untersucht: Die meisten Grippe-Impfschutzprogramme und auch andere Schutzprogramme gegen ansteckende Krankheiten kümmern sich nicht mit dem gebotenen Druck bzw. der notwendigen Phantasie darum, ob und wie die Angehörigen der so genannten "hard-to-reach populations (HTR)", dazu zählen vor allem nichtgemeldete Immigranten, Obdachlose, Drogenabhängige, an ihr Haus gebundene ältere Menschen und weitere Minoritäten, eine Schutzimpfung erhalten.
Mit Sicherheit nicht nur ein us-amerikanisches Phänomen, aber dort jetzt aktuell untersucht: Die meisten Grippe-Impfschutzprogramme und auch andere Schutzprogramme gegen ansteckende Krankheiten kümmern sich nicht mit dem gebotenen Druck bzw. der notwendigen Phantasie darum, ob und wie die Angehörigen der so genannten "hard-to-reach populations (HTR)", dazu zählen vor allem nichtgemeldete Immigranten, Obdachlose, Drogenabhängige, an ihr Haus gebundene ältere Menschen und weitere Minoritäten, eine Schutzimpfung erhalten.
Dabei ist David Vlahov, dem Verfasser der in der zweiten August-2007-Ausgabe des "Journal of Urban Health: Bulletin of The New York Academy of Medicine" veröffentlichten Studie "Strategies for Improving Influenza Immunization Rates among Hard-to-Reach Populations" zuzustimmen, wenn er die Relevanz dieser Bevölkerungsgruppen für die öffentliche Gesundheit folgendermaßen zusammenfasst: "Hard-to-reach populations are important to vaccinate not only because theyre personally vulnerable, but because they could be widely transmitting disease to others."
Dabei sind die Folgen einer außer Kontrolle geratenden Grippeepidemie groß und auch der Umfang der HTR-Population: In den USA sterben an der Virusgrippe jährlich rund 36.000 Personen, von denen die meisten älter als 65 Jahre alt sind und 10-20 % der US-Bevölkerung werden angesteckt. Die Autoren dieser Studie gehen für die USA von 12 Millionen nichtgemeldeter Immigranten, 1,5 Millionen Drogenabhängigen und 744.000 Obdachlosen aus. Das Ansteckungsrisiko durch Immigranten und Obdachlose ist z. B. deshalb so hoch, weil viele Angehörige dieser Gruppe in der Nahrungsmittelproduktion arbeiten oder sich sehr oft bevorzugt in öffentlichen Verkehrsmitteln aufhalten.
Die Studie stellt einige "models of good practice" dar und gibt Ratschläge für zusätzliche besondere Bemühungen:
• In einem Projekt der Akademie für New York, "Venue-Intensive Vaccines for Adults (VIVA)", bieten entsprechend ausgerüstete Helfer Impfungen auf belebten Bürgersteigen in Harlem an oder von Haustür-zu-Haustür in der Südbronx.
• Gezielte Erinnerungen von Hochrisikogruppen über Rundmails und SMS könnten solche aufsuchenden Aktionen ergänzen.
• Nicht zuletzt sollten sich allerdings auch mehr GesundheitsarbeiterInnen in sozial benachteiligten Gegenden und Gruppen impfen lassen: Die Studie stellte fest, dass nur ein Drittel bis zur Hälfte dieser Gruppe im Moment gegen Grippe geimpft sind.
Weitere Informationen erhält man durch eine Pressemitteilung auf der Website der "New York Academy of Medicine".
Mit etwas Glück gibt der Verlag auch den kompletten Artikel nach der Veröffentlichung als PDF-Dokument zum kostenfreien Herunterladen frei. Daher lohnt es sich bei entsprechendem Interesse ab dem 24. August 2007 auf die Website des "Journal of Urban Health: Bulletin of The New York Academy of Medicine" zu gehen und nach dem mit Sicherheit kostenfreien Abstract oder dem Kompletttext des Aufsatzes "Strategies for Improving Influenza Immunization Rates among Hard-to-Reach Populations" zu schauen.
Bernard Braun, 20.8.2007
Erhöhtes Erkrankungsrisiko neugeborener schwarzer Kinder in den USA - auch nach Ausschluss anderer Einflussfaktoren!
 In der neuesten Ausgabe des von den staatlichen "Centers for Disease Control and Prevention (CDC)" wöchentlich herausgegebenen fünfseitigen "Morbidity and Mortality Weekly Report (MMWR)" (20 Juli, 2007 / 56(28);701-705) wird via Schlagzeile über die im Zeitraum 2003 bis 2005 gegenüber den Jahren 2000-2001 erfolgreiche Senkung der Neuerkrankungshäufigkeit von Streptokokken-Erkrankungen (Typ 2) ("Group B Streptococcal Disease [GBS]") unter Neugeborenen um ein Drittel berichtet. Das Ausgangsjahr 2002 ist nicht zufällig gewählt, sondern das Jahr in dem eine Leitlinie der CDC schwangeren Frauen ein allgemeines Screening zwischen der 35. und 37. Schwangerschaftswoche u.a. zur Verhinderung dieser Erkrankung ihrer Babies empfahl.
In der neuesten Ausgabe des von den staatlichen "Centers for Disease Control and Prevention (CDC)" wöchentlich herausgegebenen fünfseitigen "Morbidity and Mortality Weekly Report (MMWR)" (20 Juli, 2007 / 56(28);701-705) wird via Schlagzeile über die im Zeitraum 2003 bis 2005 gegenüber den Jahren 2000-2001 erfolgreiche Senkung der Neuerkrankungshäufigkeit von Streptokokken-Erkrankungen (Typ 2) ("Group B Streptococcal Disease [GBS]") unter Neugeborenen um ein Drittel berichtet. Das Ausgangsjahr 2002 ist nicht zufällig gewählt, sondern das Jahr in dem eine Leitlinie der CDC schwangeren Frauen ein allgemeines Screening zwischen der 35. und 37. Schwangerschaftswoche u.a. zur Verhinderung dieser Erkrankung ihrer Babies empfahl.
So positiv diese Entwicklung ist und unabhängig davon, dass es keinen Nachweis über den kausalen Zusammenhang zwischen Screening und spezifischer Veränderung der Inzidenz gibt, hat dieser Erfolg aber auch eine ausgesprochen dunkle Seite. Die 33 %-Verbesserung bezieht sich nämlich nur auf die Kinder weißer Eltern und nicht auf die afroamerikanischer oder schwarzer Eltern. Unter den schwarzen Neugeborenen stieg die Inzidenzrate in der Betrachtungsperiode dagegen insgesamt um 70 %.
In einem Editorial weist die Wissenschaftlergruppe zur Erklärung der Unterschiede zwischen weißen und schwarzen Kinder u.a. auf den höheren Anteil von Frühgeburten (einem Risikofaktor für GBS) bei den schwarzen Müttern und deren geringerem Zugang zur vorgeburtlichen Vorsorge und Behandlung hin. Es handelte sich demnach also um die "ganz normale" Ungleichheit zwischen unterschiedlichen Ethnien über der viele Kenner der Vielzahl ähnlicher Studien schnell zur Tagesordnung übergehen.
Irritierend sind aber zwei Besonderheiten des Auftretens von GBS unter afroamerikanischen Neugeborenen: Im ersten Jahr nach Veröffentlichung der Vorsorgeempfehlung erreichte der Wert (genauer der Indikator "early-onset GBS disease [EOD]") ein Rekordtief, stieg dann aber in den zwei Folgejahren um den besagten Wert. Noch nachdenklicher stimmt das Ergebnis einer Studie, die den Einfluss der genannten Einflussfaktoren kontrollierte und rechnerisch ausschloss: Die Zugehörigkeit zur schwarzen Rasse blieb auch dann, wenn sich die verglichenen Gruppen nicht mehr nach Frühgeburtenhäufigkeit und Nutzung der Vorsorgeangebote unterschieden, die zentrale unabhängige Determinante für GBS. Wer also die Inzidenz von GBS bei schwarzen Neugeborenen senken will, erreicht dies nicht oder nicht vorrangig durch Frühgeburtenprophylaxe und Vorsorgemaßnahmen, sondern nur durch Veränderungen der mit der Rassezugehörigkeit verbundenen sozialen Bedingungen.
Selbstverständlich muss weiter untersucht werden, ob diese getrennten Trends sich fortsetzen und verfestigen und welche Barrieren besonders die schwarzen Mütter vom Besuch des Screenings abhalten.
Der MMWR-Report ist hier komplett und kostenlos erhältlich: "Perinatal Group B Streptococcal Disease After Universal Screening Recommendations - United States, 2003-2005"
Bernard Braun, 21.7.2007
Gibt es Spätfolgen von Nichtversicherung gegen Krankheit? - Fakten aus dem Land der "uninsured people"
 In den in verschiedenen Ländern geführten Debatten darüber, welche kurz- und vor allem langfristigen sozialen und gesundheitlichen Risiken ein fehlender Versicherungsschutz gegen Krankheit auf die davon betroffenen Personen hat, spielt oft die Befürchtung verschleppter nichtbehandelter Erkrankungen und ein drohender kumulativer Effekt eine zentrale Rolle.
In den in verschiedenen Ländern geführten Debatten darüber, welche kurz- und vor allem langfristigen sozialen und gesundheitlichen Risiken ein fehlender Versicherungsschutz gegen Krankheit auf die davon betroffenen Personen hat, spielt oft die Befürchtung verschleppter nichtbehandelter Erkrankungen und ein drohender kumulativer Effekt eine zentrale Rolle.
Dies war in der deutschen Diskussion und Gesetzgebung über die seit 1. April 2007 bestehende Rückkehrmöglichkeit der schätzungsweise 300.000 unversicherten Menschen in GKV und PKV der Fall gewesen. Und natürlich war dies immer eine Sorge in den USA, wo seit Jahrzehnten mehr als 40 Millionen US-Amerikaner phasenweise oder auch langfristig, freiwillig wie gezwungenermaßen in keiner Krankenversicherung versichert waren und sind.
Richtig untersucht und nachgewiesen wurden diese Vermutungenaber meist nicht oder zumindest nicht aktuell.
Dies haben sich nun eine Reihe von Gesundheitswissenschaftler und Ökonomen u.a. von der "Harvard Medical School" in Boston auf der Basis des national repräsentativen Längsschnittsdatensatz der "Health and Retirement Study" der Universität von Michigan genauer angeschaut.
Diese Datenquelle erlaubte die Messung der Inanspruchnahme und Kosten der Gesundheitsleistungen von 5.518 Erwachsenen im Alter zwischen 50 und 64 vor und nach dem Übergang in die us-amerikanische Version von "socialised medicine", dem staatlichen Alterskrankenversicherungssystem MEDICARE ab 65 Jahre. Für die Zeit vor MEDICARE konnte für die untersuchten Personen und nach ihren Angaben genau unterschieden werden, ob sie privatversichert oder nicht- und unterversichert waren.
Die wichtigsten Ergebnisse lesen sich so:
• 27 % dieser Personengruppe waren im Alter von 59 bis 65 zumindest zeitweise unversichert gewesen.
• Unversicherte ältere Erwachsene haben bis zum 65. Lebensjahr signifikant wenigere Arztbesuche und Krankenhausaufenthalte als ihre versicherten MitbürgerInnen.
• Insgesamt hatten sie zugleich leicht häufigere Besuche und Aufenthalte, was aber statistisch nicht signifikant war. Differenziert man die Untersuchungsgruppe etwas, fallen die Unterschiede zwischen vor Medicare Unversicherten und Versicherten deutlicher und auch statistisch signifikant aus: Die 2.951 Erwachsenen, die vor dem Erreichen des 65. Lebensjahr an hohem Blutdruck, Diabetes, am Herzen oder Schlaganfall erkrankt waren, berichteten dann, wenn sie unversichert gewesen waren, mit 65 einen signifikanten größeren Anstieg der Anzahl von Arztbesuchen, Krankenhauseinweisungen und der gesamten Behandlungsausgaben als die auch schon vor 65 krankenversicherten Personen.
• Bei den Personen, die an keiner der gerade aufgezählten Erkrankungen litten (n=2.207), gab es bei den Neu-MEDICARE-Mitgliedern keine nach dem vorherigen Versicherungsstatus unterschiedlichen Anstiege der Inanspruchnahme von Gesundheitsdiensten.
• Die mit der höheren Inanspruchnahme der Ex-Nichtversicherten einhergehenden steigenden Behandlungsausgaben beruhen vermutlich ("may be partially offset") auf der früheren Zurückhaltung bei der Nutzung von Behandlungsangeboten. Dies gilt insbesondedre für kardiovaskuläre Erkrankungen oder Diabetes.
Die Harvard-WissenschaftlerInnen ziehen daraus u.a. den Schluss, dass die Schaffung eines Versicherungsschutzes für unversicherte Personen im späteren "Mittelalter" ("late middle age"), also in etwa ab dem 50. oder 55. Lebensjahr, den Gesundheitszustand verbessern und ihre Leistungsnutzung sowie die Ausgaben nach dem 65. Lebensjahr reduzieren kann.
Vom Aufsatz "Use of Health Services by Previously Uninsured Medicare Beneficiaries" von J. Michael McWilliams, Ellen Meara, Alan M. Zaslavsky und John Z. Ayanian im "New England Journal of Medicine" vom 12. Juli 2007 (2007, 357 (2): 143-53) ist zum einen das Abstract kostenlos erhältlich.
Eine zweiseitige Zusammenfassung samt einer zentralen Tabelle durch Martha Hostetter und Deborah Lorber ist darüber hinaus kostenlos in der Paper-Reihe "In the Literature" des Commonwealth Fund erschienen.
Bernard Braun, 13.7.2007
"Uninsured people": Ohne staatliche Eingriffe kein Ende in Sicht!
 Rechtzeitig zu dem im US-Bundesstaat Massachussets nach langer Anlaufphase am 1. Juli 2007 gestarteten Versuch, einen Krankenversicherungsschutz für alle Bürger einzuführen, liegen mit der "Early Release"-Statistik aus dem "National Health Interview Survey (NIHS)" die neuesten, für das Jahr 2006 geltenden Zahlen zum Krankenversicherungsschutz in den USA vor.
Rechtzeitig zu dem im US-Bundesstaat Massachussets nach langer Anlaufphase am 1. Juli 2007 gestarteten Versuch, einen Krankenversicherungsschutz für alle Bürger einzuführen, liegen mit der "Early Release"-Statistik aus dem "National Health Interview Survey (NIHS)" die neuesten, für das Jahr 2006 geltenden Zahlen zum Krankenversicherungsschutz in den USA vor.
Sie bestätigen und vertiefen die in zahlreichen anderen Untersuchungen seit Jahren gemachten Beobachtungen und die Konstanz der Zahlen und zeigen auch, dass sich diese Ungleichheit und ihre massiven sozialen und ökonomischen Auswirkungen (z. B. Anstieg der Beiträge bei Versicherten durch die Umlage der Mindestaufwändungen für unversicherte Akutkranke auf sie und die Zunahme von Zahlungsunfähigkeit der Nichtversicherten durch privat zu finanzierende Behandlungsausgaben) nicht ohne massive gesetzliche oder staatliche Eingriffe löst.
Der vom "Center for Disease Control and Prevention (CDC)" und vom "National Center for Health Statistics (NCHS)" vorgelegte Bericht (Genaueres über das Design, den Inhalt und den Gebrauch des NIHS finden Sie hier)enthält für 2006 folgende Eckzahlen:
• 43,6 Millionen jeden Alters (14,8 % aller BürgerInnen) in den USA waren zum Zeitpunkt des Intereviews nicht krankenversichert,
• 54,5 Millionen (18,6 %) waren mindestens zu einem Zeitpunkt des Jahres vor dem Interview für eine befristete Dauer nicht versichert. Für 30,7 Millionen (10,5 %) traf dies für mehr als ein Jahr zu.
• Der Prozentsatz von Kindern unter 18 Jahren, die zum Interviewzeitpunkt keine Krankenversicherung hatten belief sich auf 9,3 %.
• Von den arbeitslosen Erwachsene hatten 2006 58 % keine Krankenversicherung, aber auch 23 % der beschäftigten Erwachsenen hatten diesen Schutz zumindest in Teilen des Jahres nicht. Für 33 % der nichtbeschäftigten und 14 % der beschäftigten US-BürgerInnen im Alter von 18-64 Jahren dauerte dieser Zustand mehr als ein Jahr.
• Das Risiko des fehlenden Versicherungsschutzes ist zudem regional extrem ungleich verteilt: Der Anteil Unversicherter reichte in den 20 größten US-Bundesstaaten von 7,7 % in Michigan bis zu 23,8 % in Texas.
• Dass sich die Risikoungleichheit auch entlang rassischer oder ethnischer Merkmale entfaltet, zeigen die erstmals für die hispano-amerikanische Bevölkerung erhobenen Daten: Fast ein Drittel dieser Bevölkerungsgruppe waren Teile des Jahres unversichert und ein Viertel mehr als ein Jahr.
Die im Juni 2007 erschienene Frühauswertung der NIH-Daten können Sie als Arbeitspapier mit dem Titel "Health Insurance Coverage: Early Release of Estimates from the National Health Interview Survey, 2006 von Robin A. Cohen und Michael E. Martinez von der "Division of Health Interview Statistics, National Center for Health Statistics" hier kostenlos herunterladen.
Bernard Braun, 5.7.2007
USA: Rassische und ethnische Ungleichheiten auch beim Impfschutz der Medicare-Versicherten
 Ausführliche Daten für eine deutliche Ungleichheit nach Rassen und Ethnien der in der staatlichen Krankenversicherung der USA über 65 Jahre alten Personen beim Impfschutz gegen Grippe und Lungenentzündungen berichtet ein am 22. Juni 2007 erschienener Report des Public Policy Institute der American Association of Retired Persons(AARP).
Ausführliche Daten für eine deutliche Ungleichheit nach Rassen und Ethnien der in der staatlichen Krankenversicherung der USA über 65 Jahre alten Personen beim Impfschutz gegen Grippe und Lungenentzündungen berichtet ein am 22. Juni 2007 erschienener Report des Public Policy Institute der American Association of Retired Persons(AARP).
Nach den Standards des "Advisory Committee on Immunization Practices (ACIP)" sollten sich Personen, die älter als 50 Jahre sind und solche, die in Pflegeeinrichtungen leben jährlich gegen Gruppe impfen lassen und alle über 65-Jährigen eine einmalige Impfung gegen die durch Pneumokokken verursachte Lungenentzündung erhalten. Das Risiko an einer der beiden Erkrankungen in den USA zu sterben ist das siebtgrößte aller Todesursachen. In der Folge einer Grippeerkrankung sterben etwa 36.000 Personen und 200.000 Krankenhausaufenthalte haben sie als Grund. Mehr als 90 % der Sterbefälle aufgrund von Grippe ereignen sich in der Gruppe der über 65-Jährigen. In den USA erkranken außerdem jährlich rund 33.000 Personen an Pneumokokken-Lungenentzündung und 5.000 dieser Patienten sterben daran. Auch hier stellen die über 65-Jährigen den Großteil der Opfer.
Beide Leistungen und sogar eine Nachimpfung gegen die Lungenentzündung bei hochgefährdeten Personen, werden von Medicare ohne jegliche Zuzahlung oder Anrechnung auf Rückerstattungsprogramme angeboten.
Der zuletzt durch den "National Health Interview Survey" für das Jahr 2004 erhobene Impfstatus im Bereich der beiden Erkrankungen sieht folgendermaßen aus:
• Die so genannten Impfraten für alle älteren Erwachsenen liegen für beide Krankheiten weit unter dem 90 %-Ziel, das im staatlichen Programm "Healthy People 2010" der USA vereinbart wurde.
• 2004 waren 67 % der weißen Erwachsenen unter den Medicare-Versicherten gegen Grippe geimpft. Im selben Jahr waren es dagegen nur 45 % der älteren schwarzen oder Afroamerikaner und 55 % der älteren hispanoamerikanischen Versicherten. Diese Unterschiede blieben auch dann bestehen, wenn man den Einfluss des sozioökonomischen Status und von besonderen Risikofaktoren für Grippe kontrollierte und rechnerisch ausschloss.
• Noch weiter gingen die Impfraten bei den Impfraten gegen Lungenentzündung auseinander: Danach hatten 2004 61 % der älteren weißen Amerikaner einen Impfschutz, aber nur 39 % der Afroamerikaner und 34 % der Hispanics.
• Der Impfschutz gegen beide Erkrankungen hat bei allen ethnischen und rassischen Gruppen seit 1989 insgesamt zugenommen. Die Zunahme ist aber bei den weißen Medicare-Versicherten am stärksten und bei Afroamerikanern und Hispanics immer deutlich schwächer. Der Anteil der gegen Grippe geimpften schwarzen Amerikaner nimmt sogar seit 2002 wieder leicht ab.
Zu den Gründen zählen die Autorinnen des Berichts u.a. mangelndes Bewusstsein der Versicherten für die Notwendigkeit der Impfung, die Angst vieler Versicherten vor ernsten Krankheitsfolgen der Impfung oder mangelnde altersgruppenspezifische Informationen. Der Bericht schließt mit Daten aus einigen Bundesstaaten und Großstädten und einer Reihe hilfreicher Literaturhinweise.
Zum Verständnis der erwähnten Angst vor negativen Impffolgen ist u.a. wichtig, dass es in den USA seit einigen Jahren eine noch nicht beendete und sogar gerade wieder durch eine Sitzung des so genannten "Federal Vaccine Court" aktualisierte Debatte über Zusammenhänge einer "Autismus-Epidemie" unter Kindern mit deren Impfungen gibt. Einen ersten Einblick liefern zwei Artikel der New York Times (NYT): Dabei handelt es sich um die Rezension des Buches "Evidence of harm. Mercury in Vaccines and the Autism Epidemic" aus dem Jahr 2005 und um einen Bericht über den Beginn der offiziellen Untersuchung der möglichen Zusammenhänge vom 24. Juni 2007. Beide Artikel sind wie viele andere Artikel der NYT erst nach einer kostenlosen, kurzen und auch folgenfreien (keine Zunahme von Werbeangeboten aus den USA) Anmeldung erhältlich.
Der von Lynda Flowers und Shelly-Ann Sinclair verfasste 6-Seiten-Bericht "Racial and Ethnic Disparities in Influenza and Pneumococcal Immunization Rates among Medicare Beneficiaries" ist hier kostenlos herunterladbar.
Bernard Braun, 24.6.2007
Grundmerkmale des US-Gesundheitswesens: Qualitativ ungleiche Krankenhausbehandlung von weißen und schwarzen Patienten
 Die Ungleichheit der sozialen und darunter auch der gesundheitlichen Risiken zwischen verschiedenen sozialen Schichten und Angehörigen unterschiedlicher ethnischen Gruppen ist ein u.a. in den USA schon seit langem belegtes und diskutiertes Problem. Etwas weniger empirisch untersucht und thematisiert ist eine mit denselben sozialen oder ethnischen Unterschieden assoziierte Ungleichheit des Umgangs und im Falle von Gesundheit und Krankheit ungleicher medizinischer Versorgung. Hier existiert immer noch eine Art Grundvertrauen in ein ethisch fundiertes egalitäres Verhältnis des Arztes zu seinen Patienten, das eine spürbar ungleiche Behandlung oder Unterstützung als undenkbar erscheinen lässt.
Die Ungleichheit der sozialen und darunter auch der gesundheitlichen Risiken zwischen verschiedenen sozialen Schichten und Angehörigen unterschiedlicher ethnischen Gruppen ist ein u.a. in den USA schon seit langem belegtes und diskutiertes Problem. Etwas weniger empirisch untersucht und thematisiert ist eine mit denselben sozialen oder ethnischen Unterschieden assoziierte Ungleichheit des Umgangs und im Falle von Gesundheit und Krankheit ungleicher medizinischer Versorgung. Hier existiert immer noch eine Art Grundvertrauen in ein ethisch fundiertes egalitäres Verhältnis des Arztes zu seinen Patienten, das eine spürbar ungleiche Behandlung oder Unterstützung als undenkbar erscheinen lässt.
Aus den dennoch stattfindenden empirischen Überprüfungen derartiger Annahmen kommen aber immer mehr Belege für solche Verhaltensweisen zu Tage. Für einen ersten Überblick zu diesen Belegen eignet sich der seit einiger Zeit existierende und von der privaten Stiftung "Kaiser Family Foundation" wöchentlich herausgegebene "Kaiser Health Disparities Report: A Weekly Look At Race, Ethnicity And Health" gut.
In seiner neuesten Ausgabe finden sich zwei Berichte über in jüngster Zeit durchgeführte Studien, die gute Belege für die in diesem sozialen Feld zu erwartende Vielschichtigkeit und eine gewisse Uneindeutigkeit liefern.
Die erste Studie, eine retrospektive Kohortenstudie mit 1.215.924 schwarzafrikanischen und weißen Versicherten der öffentlich-staatlichen USA-Rentnerkrankenversicherung Medicare im Alter von 68 und mehr Jahren, befasst sich mit einer differenzierten Analyse der so genannten Revaskularisierung als einer speziellen Behandlungsmethode für PatientInnen mit einem akuten Herzinfarkt oder schweren Herzattacken. Unter Revaskularisierung versteht man das Einsprossen oder Einpflanzen von feinen Blutgefäßen in ein krankheitsbedingt nicht durchblutetes Herz oder auch die Auflösung eines Thrombus bzw. einer Verstopfung im Herzbereich durch systemisch-medikamentöse oder lokale Maßnahmen - Maßnahmen, die sehr oft bei Herzinfarktpatienten gesundheitlich absolut notwendig sind.
In der Studie "Differences in Mortality and Use of Revascularization in Black and White Patients With Acute MI Admitted to Hospitals With and Without Revascularization Services" von Ioana Popescu; Mary S. Vaughan-Sarrazin und Gary E. Rosenthal von der "University of Iowa Hospitals and Clinics" im "Journal of the American Mediacal Association (JAMA)" (2007;297:2489-2495) wurde nun untersucht, wie die genannten Patientengruppen in Krankenhäusern mit oder ohne Einrichtungen für die Revaskularisierung behandelt wurden.
Die Ergebnisse gingen eindeutig zu Ungunsten der schwarzen PatientInnen aus:
• Während 31 % der weißen Teilnehmer, die in ein Krankenhaus ohne Revaskularisierungsmöglichkeiten kamen, in andere Krankenhäuser mit dafür geeigneter Ausstattung überwiesen wurden, betrug dieser Anteil bei den schwarzen TeilnehmerInnen 25,2 %. Für sämtliche Vergleiche wurden die StudienteilnehmerInnen hinsichtlich ihrer soziodemografischer Charakteristika, ihrer Komorbidität und Krankheitsschwere adjustiert.
• Von den weißen PatientInnen in Krankenhäusern mit derartigen Behandlungseinrichtungen erhielten 50,2 % und wenn sie in Hospitälern ohne Revaskularisierung waren 25,9 % diese Behandlung. Die ebenfalls untersuchte Ein-Jahres-Mortalitätsrate belief sich bei der ersten Gruppe auf 30,2 % und bei der zweiten auf 37,6 %.
• Die Anteile für behandelte PatientInnen waren bei schwarzen PatientInnen mit 34,3 % und 18,3 % deutlich geringer. Die vergleichbaren risikoadjustierten Sterblichkeitsraten waren dagegen mit 35,3 % und 39,7 % etwas höher.
• Interessant ist, dass die Sterblichkeitsraten für Schwarze während der ersten 30 Tage nach Aufnahme in jedem Krankenhaustyp niedriger als die der Weißen lagen, aber nach den 30 Tagen höher.
• Die Forscher betonen aber, dass die höhere Langzeitsterblichkeit der schwarzen PatientInnen nur möglicherweise etwas mit dem Erhalt der Revaskularisierung zu tun haben könnte, schließen aber andere (unbekannte) Ursachen nicht aus.
Das Abstract der Revaskularisierungs-Studie finden Sie hier. Der jeweils aktuelle "Kaiser Health Disparities Report: A Weekly Look At Race, Ethnicity And Health" ist hier erhältlich.
Die zweite Studie von Ashish K. Jha; E. John Orav; Zhonghe Li und Arnold M. Epstein beschäftigt sich mit dem Thema "Concentration and Quality of Hospitals That Care for Elderly Black Patients" und ist aktuell in der Fachzeitschrift "Archives of Internal Medicine" (2007;167:1177-1182) veröffentlicht worden. Die Studie untersuchte mit Daten von Medicare aus dem Jahre 2004, ob die Charakteristika der Krankenhäuser, in denen schwarzafrikanische Patienten disproportional behandelt wurden, die Versorgungsqualität von Patienten mit Herzinfarkten, Lungenentzündungen und schweren anderen Herzbeschwerden beeinflussen.
Die Ergebnisse sahen so aus:
• Nur 5 % aller amerikanischen Krankenhäuser behandelten nahezu 45 % aller schwarzen PatientInnen und 90 % der älteren schwarzen PatientInnen wurden in gerade einmal 25 % aller Kliniken behandelt.
• Die Krankenhäuser mit einem hohen Anteil schwarzer PatientInnen waren vergleichsweise große Häuser, waren Lehrkrankenhäuser und lagen in südlichen Bundesstaaten.
• Die Behandlungsqualität für Herzinfarkt- und LungenentzündungspatientInnen in Krankenhäusern mit einem hohen gegen einen niedrigen Anteil behandelter schwarzer PatientInnen war nach der Adjustierung von Krankenhauscharakteristika schlecht. Der Abstand war aber nicht dramatisch groß.
Die Bewertung der Konzentration schwarzer PatientInnen in relativ wenigen Krankenhäusern durch die Forscher, dies "provides a fresh opportunity to improve care for black patients by targeting efforts toward a small group of hospitals" ist allerdings u. E. etwas zu optimistisch.
Hier erhalten Sie das Abstract der Studie "Concentration and Quality of Hospitals That Care for Elderly Black Patients".
Bernard Braun, 18.6.2007
2005: Über 46 Millionen US-BürgerInnen unversichert und jährlich 18.000 vermeidbare Tote durch Nichtversicherung!
 Mehrere US-Bundesstaaten (z.B. Massachussetts), so ziemlich alle demokratischen Präsidentschaftsvorwahl-Kandidaten aber auch mehrere führende republikanische Politiker wie Arnold Schwarzenegger in Kalifornien und selbst Präsident Bush erklären die Beseitigung der Millionen von un- und unterversicherten US-BürgerInnen zu einem der künftig zentralen gesellschaftspolitischen Ziele, und arbeiten zum Teil auch schon daran, es zu erreichen.
Mehrere US-Bundesstaaten (z.B. Massachussetts), so ziemlich alle demokratischen Präsidentschaftsvorwahl-Kandidaten aber auch mehrere führende republikanische Politiker wie Arnold Schwarzenegger in Kalifornien und selbst Präsident Bush erklären die Beseitigung der Millionen von un- und unterversicherten US-BürgerInnen zu einem der künftig zentralen gesellschaftspolitischen Ziele, und arbeiten zum Teil auch schon daran, es zu erreichen.
Den derzeit aktuellsten Überblick zur Absicherung der Krankheitsrisiken durch eine Krankenversicherung liefern für das Jahr 2005 die Politikinitiative "Cover the Uninsured" und die Nichtregierungsorganisation "Alliance for Health Reform" in einem 24-seitigen Bericht über "Health Care Coverage in America: Understanding the Issues and Proposed Solutions" im März 2007.
Auch wenn vor kurzem das Statistische Bundesamt der USA die bisher für 2005 berechnete Anzahl von unversicherten Personen von 46,6 Millionen auf 44,8 Millionen BürgerInnen herabsetzte (Näheres findet sich unter dem Stichwort "Health Insurance" auf der Homepage des Amtes), ändert dies nichts an der quantitativ einmalig großen Gruppe der Betroffenen sowie der qualitativen Zusammensetzung der Gruppe und den Entwicklungstrends.
Die wichtigsten Fakten über die un- und unterversicherten US-AmerikanerInnen sahen danach so aus:
• Mehr als 46 oder 44 Millionen Menschen jeden Alters und jeden Einkommensniveaus waren unversichert.
• Mehr als 80 % der Unversicherten stammen aus Familien, in denen mindestens ein Mitglied erwerbstätig ist.
• Das gesamte Jahr 2005 waren 8,3 Millionen Kinder unter 18 Jahren nicht krankenversichert, rund 300.000 mehr als 2004.
• Nichtversicherte Kinder erhielten deutlich weniger oder gar keine medizinischen Leistungen als versicherte AltersgenossInnen.
• Zwar waren rund 70 % der Kinder, die das Recht haben in dem staatlichen Kinder-Krankenversicherungsprogramm ("State Childrens Health Insurance Program (SCHIP)") zu sein, dort Mitglied, 30 % aber nicht.
• Schätzungsweise 18.000 Erwachsene sterben jährlich daran, dass sie als Unversicherte nicht die notwendige und angemessene Gesundheitsversorgung bekommen.
Zusätzlich zu ausführlich belegten und mit zahlreichen Literaturverweisen versehenen sozialstatistischen Ausführungen findet sich im Anhang des Reports eine Auswahl von politischen und zivilgesellschaftlichen Vorschlägen zur Bewältigung des Problems, die man sich über vorhandene Links auch gleich in Gänze anschauen kann.
Den Bericht "Health Care Coverage in America: Understanding the Issues and Proposed Solutions" der Alliance for Health Reform aus dem März 2007 kann man hier als PDF-Datei herunterladen
Bernard Braun, 31.5.2007
"AIDS is a black disease" - Warum der 7.2. der "National Black HIV/AIDS Awareness and Information Day" ist?
 Der zitierte Satz des Direktors des Gründers und Leiters des "Black AIDS Institute" in den USA ist leider kein Sprachspiel. Deshalb ist der 7. Februar in den USA der mittlerweile zum siebten Mal veranstaltete "National Black HIV/AIDS Awareness and Information Day (NBHAAD)", der dazu beitragen soll, sich der gegenwärtig extrem ungleichen Verteilung von HIV und AIDS zu Ungunsten der afro-amerikanischen Bevölkerung zu erinnern.
Der zitierte Satz des Direktors des Gründers und Leiters des "Black AIDS Institute" in den USA ist leider kein Sprachspiel. Deshalb ist der 7. Februar in den USA der mittlerweile zum siebten Mal veranstaltete "National Black HIV/AIDS Awareness and Information Day (NBHAAD)", der dazu beitragen soll, sich der gegenwärtig extrem ungleichen Verteilung von HIV und AIDS zu Ungunsten der afro-amerikanischen Bevölkerung zu erinnern.
Auch wenn mittlerweile 60 % aller HIV/AIDS-Patienten im Afrika südlich der Saharazone leben und sterben, nimmt die Anzahl von infizierten und erkrankten Personen in Europa oder Nordamerika trotz langjähriger Präventionskampagnen und der weiten Verbreitung der teuren Behandlungen nicht ab, sondern insgesamt und speziell auch in Teilgruppen (wieder) zu. So schätzen die "Centers for Disease Control (CDC)" für die USA, dass dort mindestens 1,8 Millionen Menschen mit HIV/AIDS leben, davon aber rund 27 % ihren Zustand nicht kennen. Jedes Jahr kommen derzeit 40.000 Neuerkrankte hinzu.
Während es 2003 die nicht nur für die us-amerikanische Gesundheitspolitik charakteristische "Kriegserklärung" an die weltweite Epidemie gab - "five years and $15 billion initiative", so Präsident Bush - wuchs sich die Erkrankung in den USA zu einem komplexen Problem aus, bei dem Rasse, Macht, Geschlecht, Sexualität und Armut die wichtigsten Komponenten sind.
In den USA sind fast die Hälfte der HIV-infizierten Personen "African Americans" und mehr als die Hälfte der jährlich Neuinfizierten gehören ebenfalls dieser ethnischen Gruppe an und dies bei einem Bevölkerungsanteil der "African Americans" von 13 %!!!!
In der schwarzen Bevölkerung sind nochmals die Frauen die am stärksten betroffene Gruppe: Mehr als 60 % aller als neuinfiziert bekannten Frauen in den USA sind schwarze Frauen. Nahezu 70 % dieser Frauen stecken sich bei heterosexuellen Geschlechtsverkehr an. AIDS ist die führende Todesursache unter den 25-44-jährigen afro-amerikanischen Frauen und eine der 3 Topursachen in der gesamten schwarzen Bevölkerung. In vielen Fällen steht eine HIV/AIDS-Neuerkrankung und ihre Folgen am Beginn einer Entwicklung, an deren Ende Armut und Obdachlosigkeit für ganze Familien stehen.
Während diese Ursachen mittlerweile von vielen Non-Profit-Organisationen (u.a. in dem Electronic Policy Network "Moving Ideas", dem wir viele der referierten Informationen verdanken) wahr- und ernstgenommen werden und ihren Niederschlag im NBHAAD gefunden haben, regen sich auch einige nachdenkliche Gegenstimmen zu dieser gruppenspezifischen Präventionspolitik. Sie weisen darauf hin, dass die AIDS-Prävention in den USA und anderswo damit begann, die Erkrankung als "Schwulenkrankheit" zu charakterisieren und entsprechende Präventionsprogramme zu entwickeln. Damit wurde der heterosexuellen Bevölkerung ein falsches Sicherheitsgefühl vermittelt, was - wie jetzt bekannt ist - Folgen hat. Das AIDS-Risiko jetzt zu stark oder gar allein an die Rasse der Betroffenen zu koppeln, könnte wiederum dazu beitragen, es als ein Jedermann-Problem zu verkennen. Außerdem könnte es sogar rassistische Vorurteile befördern.
Zusätzliche Informationen über die HIV/AIDS-Situation der afro-amerikanischen Bevölkerung in den USA und den NBHAAD finden Sie auf der Website des "Black AIDS Institute".
Bernard Braun, 6.2.2007
Wochenbericht der "Kaiser Family Foundation" über rassische und ethnische Ungleichheiten bei Gesundheit in den USA
 Angesichts der zahlreichen alten und neuen Ungleichheiten bei den gesundheitlichen Risiken und den Behandlungschancen der im "melting pot" USA besonders zahlreichen und unterschiedlichen Angehörigen nahezu aller Rassen und Ethnien dieser Erde, ermöglicht die "Kaiser Family Foundation" mit ihrem "Kaiser Health Disparities Report: A Weekly Look at Race, Ethnicity and Health" einen wöchentlichen über das Internet automatisch erhältlichen Kurzüberblick über aktuelle Tendenzen, Reports und Probleme.
Angesichts der zahlreichen alten und neuen Ungleichheiten bei den gesundheitlichen Risiken und den Behandlungschancen der im "melting pot" USA besonders zahlreichen und unterschiedlichen Angehörigen nahezu aller Rassen und Ethnien dieser Erde, ermöglicht die "Kaiser Family Foundation" mit ihrem "Kaiser Health Disparities Report: A Weekly Look at Race, Ethnicity and Health" einen wöchentlichen über das Internet automatisch erhältlichen Kurzüberblick über aktuelle Tendenzen, Reports und Probleme.
Der Bericht für die Woche vom 8. Bis 12. Januar 2007 enthält auf 11 Druckseiten u. a. folgende Meldungen:
• Disparities in Access to Preventive Health Screenings Exist for Minorities, Low-Income, Uninsured U.S. Residents, AHRQ Report Finds
• Study Finds USDA Nutrition Education Material Intended for Minorities Inadequate
• California Gov. Schwarzenegger Proposes Universal Health Coverage for All State Residents, Including Undocumented Immigrants
• Studies Examine Increasing Black Physician Population
• Toolkit Discusses Methods for Reducing Racial, Ethnic Health Disparities Among Medicaid Managed Care Beneficiaries
• Editorial Adresses Race Relations in the Workplace for Black Physicians
Am Beispiel der rassebezogenen Arbeitsplatzerfahrungen afro-amerikanischer Ärzte (oder ganz im Zeichen der "political correctness" auch Ärzte afrikanischer Herkunft - "african descent") im Nordosten der USA soll kurz der Aufbau der Wochenberichte dargestellt werden: Die oben wiedergegebene Schlagzeile führt zu einem themenbezogenen Kurztext, der ähnlich wie in diesem Forum kurz den Inhalt einer oder mehrerer aktueller Untersuchungen darstellt und Links zum Abstract oder Volltext enthält. In diesem Fall gelangt der Nutzer des "Disparities Report" am Ende zum Abstract der qualitativen Untersuchung von Nunez-Smith et al. mit dem Titel "Impact of Race on the Professional Lives of Physicians of African Descent" in der Ausgabe der Zeitschrift "Annals of Internal Medicine" vom 2. Januar 2007 (Volume 146 Issue 1: 45-51).
Die sicherlich noch zu vertiefende Studie zeigt, dass rassistische Vorbehalte keineswegs nur gegenüber farbigen Angehörigen der Unterschichten zur Geltung kommen, sondern auch durchaus zwischen und gegenüber Angehörigen mittlerer und gebildeter Schichten.
Die Schlussfolgerung lautet: "The issue of race remains a pervasive influence in the work lives of physicians of African descent. Without sufficient attention to the specific ways in which race shapes physicians work experiences, health care organizations are unlikely to create environments that successfully foster and sustain a diverse physician workforce."
Über diese, auch als Bestellseite dienende, Startseite kommen sie zu der jeweils aktuellen Ausgabe des "Kaiser Health Disparities Report".
Bernard Braun, 13.1.2007
25 % aller Krebspatienten in den USA verzögern aus Kostengründen ihre Behandlung oder beginnen gar nicht mit ihr.
 Nachdem bereits viele Untersuchungen die Nicht- oder Unterversicherung von Zig-Millionen US-Amerikaner gegen Krankheit und die finanziell erheblichen (z.B. private Insolvenz wegen der nicht bezahlbaren Arztrechnungen) Folgen im Allgemeinen gezeigt haben, verdeutlicht jetzt eine Befragungsstudie unter 930 erwachsenen Krebskranken (Personen, bei denen in den letzten 5 Jahren Krebs diagnostiziert oder behandelt wurde) aus dem Sommer 2006 den finanziellen Albtraum der Behandlung schwer Erkrankter unter den Bedingungen des US-Versicherungs- und Gesundheitssystems.
Nachdem bereits viele Untersuchungen die Nicht- oder Unterversicherung von Zig-Millionen US-Amerikaner gegen Krankheit und die finanziell erheblichen (z.B. private Insolvenz wegen der nicht bezahlbaren Arztrechnungen) Folgen im Allgemeinen gezeigt haben, verdeutlicht jetzt eine Befragungsstudie unter 930 erwachsenen Krebskranken (Personen, bei denen in den letzten 5 Jahren Krebs diagnostiziert oder behandelt wurde) aus dem Sommer 2006 den finanziellen Albtraum der Behandlung schwer Erkrankter unter den Bedingungen des US-Versicherungs- und Gesundheitssystems.
Die Studie wurde von der Tageszeitung "USA Today", der Kaiser Family Foundation (KFF) und der Harvard School of Public Health getragen.
Ihre teilweise auch in deutscher Sprache in dem Artikel "Erkrankung wird psychisch und finanziell zum Albtraum" in der Ärztezeitung vom 12.1. 2007 veröffentlichten Hauptergebnisse lauten:
• 25 Prozent der Befragten, die in den vergangenen fünf Jahren eine Krebserkrankung in ihrer Familie hatten, sagten, daß sie aufgrund der Krankheit alle oder fast alle ihre Ersparnisse eingebüßt hätten. Unter denen, die nicht krankenversichert waren, verbrauchten fast die Hälfte (46 Prozent) ihre Ersparnisse, aber selbst unter den Versicherten war die Quote mit 22 Prozent hoch. 13 Prozent der Befragten mussten sich Geld von Verwandten leihen (30 Prozent der Nicht-Versicherten), 13 Prozent waren aufgrund ausstehender Rechnungen von einem Pfändungsunternehmen kontaktiert worden (34 Prozent der Nicht-Versicherten).
• Unter den Nicht-Versicherten wussten 41 Prozent nicht, wie sie für Essen, Miete und Heizkosten aufkommen sollten. 35 Prozent sahen sich in ihrer Not gezwungen, öffentliche oder private Wohlfahrtshilfe in Anspruch zu nehmen. Für die Nicht-Versicherten wirkte sich ihre finanzielle Lage auch auf die Behandlung und die Heilungsaussichten aus: Über ein Viertel der Patienten sagten, sie hätten eine Therapie aus Kostengründen verzögert oder sich ganz dagegen entschieden.
Die Studie förderte aber nicht nur Ergebnisse über die finanziellen Belastungen von Krebskranken zu Tage, sondern liefert auch Belege für Mängel des Behandlungsprozesses, zeigt die Komplexität der Situation solcher Patienten aber auch einige positive Erfahrungen:
• Die Hälfte der Befragten gab an, bezüglich der Koordination der Behandlung vor mindestens ein Problem gestellt worden zu sein. Ein Viertel erhielt widersprüchliche Informationen verschiedener Ärzte oder Leistungsanbieter. 21 Prozent wurden zweimal zum gleichen diagnostischen Test geschickt, fast ebenso viele hatten unbeantwortete Fragen, was ihre Medikamente oder ihre Behandlung anging.
• Dass eine Krebserkrankung eine enorme psychische Belastung nicht nur für die Betroffenen, sondern auch für ihre Familien ist, machte die Studie ebenfalls deutlich. 32 Prozent der Befragten sagten, die Krankheit habe bei mindestens einem Familienmitglied zu emotionalen oder psychischen Problemen geführt. Ein Viertel gab an, dass es zu schweren Beziehungsproblemen gekommen sei.
• Außer vielen negativen Ergebnissen förderte die Studie allerdings auch einige positive Aspekte zu Tage. Drei Viertel der Befragten sagten zum Beispiel, ihre Arbeitgeber hätten sie nach ihrer Diagnose sehr gut behandelt - und das, obwohl sich fast 40 Prozent in ihrer Arbeitsfähigkeit eingeschränkt sahen. Nur sieben Prozent fühlten sich von ihrem Arbeitgeber schlecht behandelt
Entsprechend der 3-fach-Trägerschaft werden die Ergebnisse in verschiedenen Formaten und auf verschiedenen Foren veröffentlicht:
• Die KFF veröffentlicht ein sehr materialreiches und umfangreiches (50 Seiten) ihrer traditionell guten "Chartpacks".
• "USA Today" hat eine kleine Serie gestartet, in der sich die Zeitung mit den wichtigsten Facetten der Befragungsergebnisse bzw. der Lage krebskranker US-Amerikaner beschäftigt. Den Zugang zu den vier Artikeln "Cancer Care often uncoordinated", "Cancer hurts Caregivers, too", "Cancer patients keep on working" und "The Upside of Cancer: A New Outlook on Life" erhält man über eine KFF-Seite.
Bernard Braun, 13.1.2007
USA: "Medizinische Kosten als Verarmungsrisiko" (Deutsches Ärzteblatt)
 Der im Auftrag der "Agency for Healthcare Research and Quality (AHRQ)", einer Einrichtung des "U.S. Department of Health and Human Services", und mit den Daten des bevölkerungsrepräsentativen "Medical Expenditure Panel Surveys" durchgeführte Vergleich der finanziellen Belastungen amerikanischer BürgerInnen und Familien im Nicht-Rentneralter durch gesundheitsbezogene Beiträge und Behandlungskosten zeigt für den Zeitraum 1996 und 2003 erhebliche Verschlechterungen:
Der im Auftrag der "Agency for Healthcare Research and Quality (AHRQ)", einer Einrichtung des "U.S. Department of Health and Human Services", und mit den Daten des bevölkerungsrepräsentativen "Medical Expenditure Panel Surveys" durchgeführte Vergleich der finanziellen Belastungen amerikanischer BürgerInnen und Familien im Nicht-Rentneralter durch gesundheitsbezogene Beiträge und Behandlungskosten zeigt für den Zeitraum 1996 und 2003 erhebliche Verschlechterungen:
• Die gesamten Gesundheitsausgaben (Beiträge plus Zuzahlungen) nehmen stärker zu als vergleichbare Größen in der gesamten US-Volkswirtschaft.
• Die so genannten "Out-of-pocket-Zahlungen" nahmen in dem untersuchten Zeitraum absolut von 162 auf 236 Milliarden US-Dollar zu.
• 2003 geben 48,8 Millionen US-BürgerInnen, das entspricht einem Bevölkerungsanteil von 19,2 %, mehr als 10 % ihres Familieneinkommens für Gesundheitsausgaben aus. Diese Gruppe nahm seit 1996 um absolut 11,7 Millionen Personen zu.
• Von diesen knapp unter 50 Millionen US-BürgerInnen gaben sogar 18,7 Millionen, das entspricht einem Bevölkerungsanteil von 7,3 %, mehr als 20 % ihres zur Verfügung stehenden Haushaltseinkommens zur Finanzierung ihrer Gesundheitsversorgung aus.
• In der Gruppe der am höchsten mit Gesundheitsausgaben belasteten Personen befinden sich vielfach arme, gesundheitlich eingeschränkte, nichtversicherte, behinderte und auf dem Lande lebende Menschen
• Nach diesen Zahlen wundert es nicht, dass unbezahlte Arztrechnungen zu den häufigsten Gründen für Privatinsolvenzen gehören.
• Nach den Daten dieses Surveys sind 2003 17,1 Millionen Bürgerinnen unter 65 Jahren unterversichert, auch wenn sie über ihre Arbeitgeber oder privat eine Versicherung abgeschlossen haben.
Hier erhalten sie (leider nur) den Abstract des in JAMA (2006; 296: 2712-2719) veröffentlichten Aufsatzes von Banthin und Bernard über "Changes in Financial Burdens for Health Care National Estimates for the Population Younger Than 65 Years, 1996 to 2003".
Bernard Braun, 14.12.2006
Ungleiche räumliche Verteilungen im US-Gesundheitssystem: Der Dartmouth Atlas
 Zu den bis heute relevanten Public Health-Pionierarbeiten gehören Analysen der ungleichen räumlichen Verteilung von Gesundheitsdiensten und deren unterschiedlichen Nutzung. Diese so genannte "small area analysis" ist untrennbar mit dem Namen John E. Wennberg verbunden, der 1973 mit der Durchführung solcher Studien begann.
Zu den bis heute relevanten Public Health-Pionierarbeiten gehören Analysen der ungleichen räumlichen Verteilung von Gesundheitsdiensten und deren unterschiedlichen Nutzung. Diese so genannte "small area analysis" ist untrennbar mit dem Namen John E. Wennberg verbunden, der 1973 mit der Durchführung solcher Studien begann.
Das Center for the Evaluative Clinical Services (CECS) an der Dartmouth Medical School beschäftigt sich auch heute noch unter Leitung Wennbergs mit dieser Art von "outcomes research". Die zum Teil langjährigen Ergebnisse dieser Forschung sind in einem Informationsinstrument, dem so genannten Dartmouth Atlas, zusammengestellt, das für mehrere Zwecke nützlich ist:
• Erstens liefert es sehr detaillierte Daten über die nationale, regionale und lokale Verteilung von medizinischen Ressourcen (z.B. Anzahl von Ärzten oder Krankenhäuser) und deren Nutzung in den USA. Diese Daten liefern auch Grundlagen für Verbesserungen des Versorgungssystems.
• Zweitens liefert der Atlas eine Menge Anregungen wie und mit welchen erwartbaren Ergebnissen ein solches Projekt auch in Deutschland entwickelt werden könnte. Die Debatten um das Nord-Süd- und seit einiger Zeit auch über das Ost-West-Gefälle in Deutschland zeigen , wie schnell hier Analysen fündig werden können.
Hier finden Sie den Dartmouth-Atlas und Verweise auf Arbeiten über ungleiche räumliche Verteilungen.
Bernard Braun, 15.11.2006
Krankenversicherungsschutz, Einkommen und Armut in den USA 2004
 Der im August 2005 veröffentlichte Bericht des U.S. Census Bureau über "Income, Poverty, and Health Insurance Coverage in the United States: 2004" unterstreicht auch regierungsoffiziell die quantitative und qualitative Bedeutung der Nicht- oder Unterversicherung für den Krankheitsfall. Neben den u.a. bereits von der Kaiser Family Foundation berichteten Bestandszahlen enthält der Regierungsbericht auch Daten zur Veränderung des Problems. Fast bei allen Teilproblemen nahm der Problemdruck zu. So stieg etwa die Zahl der Nicht-Krankenversicherten von 2003 auf 2004 um 800.000 auf 45,8 Millionen Personen. Während 1987 die Rate der Nichtversicherten 12,9 Prozent betrug, liegt sie 2004 nach einem Zwischenhoch von 16,3 Prozent im Jahr 1998 bei 15,7 Prozent. Unterstrichen wird auch in diesem Bericht die extreme Ungleichheit beim Versicherungsschutz. So lag der Anteil der Nichtversicherten etwa unter den "Hispanics" 2004 bei 32,7 Prozent.
Der im August 2005 veröffentlichte Bericht des U.S. Census Bureau über "Income, Poverty, and Health Insurance Coverage in the United States: 2004" unterstreicht auch regierungsoffiziell die quantitative und qualitative Bedeutung der Nicht- oder Unterversicherung für den Krankheitsfall. Neben den u.a. bereits von der Kaiser Family Foundation berichteten Bestandszahlen enthält der Regierungsbericht auch Daten zur Veränderung des Problems. Fast bei allen Teilproblemen nahm der Problemdruck zu. So stieg etwa die Zahl der Nicht-Krankenversicherten von 2003 auf 2004 um 800.000 auf 45,8 Millionen Personen. Während 1987 die Rate der Nichtversicherten 12,9 Prozent betrug, liegt sie 2004 nach einem Zwischenhoch von 16,3 Prozent im Jahr 1998 bei 15,7 Prozent. Unterstrichen wird auch in diesem Bericht die extreme Ungleichheit beim Versicherungsschutz. So lag der Anteil der Nichtversicherten etwa unter den "Hispanics" 2004 bei 32,7 Prozent.
Auch wer mehr über das Gesamtsystem der Krankenversicherung in den USA wissen will, findet einige interessante Daten: So sinkt der Anteil der Personen, die über private Versicherungen abgesichert sind 2004 auf 68,1 Prozent, während der Anteil der Personen, die über staatliche Einrichtungen wie Medicare, Medicaid und das Militär-Gesundheitswesen abgesichert sind im gleichen Jahr auf 27,2 Prozent gestiegen ist.
Wie der Titel des Berichts bereits verspricht, enthält er auch zu den Einkommens- und Armutsverhältnisse in den USA umfangreiche Informationen.
Hier finden Sie die PDF-Datei: Report des U.S. Census Bureau
Bernard Braun, 31.8.2005
Kein Krankenversicherungsschutz für 37 Prozent der Hispanic/Latino-Bevölkerung in den USA
 Eine im Juni 2005 veröffentlichte Analyse der Daten des Medical Expenditure Panel Survey der Agency for Healthcare Research and Quality (AHRQ) für die USA, unterstreicht und spezifiziert für das Jahr 2004 erneut das Problem des fehlenden Krankenversicherungsschutzes für große Teile der US-Bevölkerung unter 65 Jahren. Besonders betroffen sind die nichtweißen Bevölkerungsgruppen: Rund 37 Prozent der "Hispanic"- oder "Latino"-Bevölkerung, fast 22 Prozent der schwarzen Bevölkerung aber "nur" ein Siebtel der weißen US-Bevölkerung hatten keinen Versicherungsschutz.
Eine im Juni 2005 veröffentlichte Analyse der Daten des Medical Expenditure Panel Survey der Agency for Healthcare Research and Quality (AHRQ) für die USA, unterstreicht und spezifiziert für das Jahr 2004 erneut das Problem des fehlenden Krankenversicherungsschutzes für große Teile der US-Bevölkerung unter 65 Jahren. Besonders betroffen sind die nichtweißen Bevölkerungsgruppen: Rund 37 Prozent der "Hispanic"- oder "Latino"-Bevölkerung, fast 22 Prozent der schwarzen Bevölkerung aber "nur" ein Siebtel der weißen US-Bevölkerung hatten keinen Versicherungsschutz.
In allen Bevölkerungsgruppen waren außerdem weitere größere Teilgruppen nur durch öffentliche Public Health-Versicherungsprogramme gegen das Erkrankungsrisiko geschützt: Dies gilt z.B. für 28 Prozent der gesamten schwarzen aber auch für 10 Prozent der weißen Bevölkerung.
Wohin die Nichexistenz einer gesetzlichen Versicherungspflicht führt, zeigt ein weiteres Ergebnis: Während im Jahre 2003 82 Prozent der Beschäftigten in Bergbauunternehmen und im produzierenden Gewerbe unternehmens-gesponserte Versicherungsverträge ("health plans") hatten, waren es in den anderen Dienstleistungsunternehmen ("other service industries") gerade einmal 41 Prozent.
Umfangreiches Material zu nicht versicherten Bevölkerungskreisen findet sich auf der Website des Medical Expenditure Panel Survey, Topic: The Uninsured
Bernard Braun, 14.8.2005
Gesundheitssicherung à la USA: 61 Millionen Erwachsene un- oder unterversichert!
 Obwohl die USA mit rund 15 Prozent des Bruttoinlandprodukts die weltweit höchsten Gesundheitsausgaben hat, waren 2003 insgesamt 61 Millionen der us-amerikanischen BürgerInnen im Alter zwischen 19 und 64 Jahren, das sind 35 Prozent aller Angehörigen dieser Altersgruppe gegen Krankheit nicht- oder nur sporadisch (45 Millionen) oder unterversichert (16 Millionen). Personen mit niedrigem Einkommen und chronisch Kranke (43 Prozent dieser Gruppe) waren überdurchschnittlich nicht- oder unterversichert.
Obwohl die USA mit rund 15 Prozent des Bruttoinlandprodukts die weltweit höchsten Gesundheitsausgaben hat, waren 2003 insgesamt 61 Millionen der us-amerikanischen BürgerInnen im Alter zwischen 19 und 64 Jahren, das sind 35 Prozent aller Angehörigen dieser Altersgruppe gegen Krankheit nicht- oder nur sporadisch (45 Millionen) oder unterversichert (16 Millionen). Personen mit niedrigem Einkommen und chronisch Kranke (43 Prozent dieser Gruppe) waren überdurchschnittlich nicht- oder unterversichert.
Eine Folge dieser in einem aktuellen Aufsatz dargestellten Situation (Cathy Schoen, M.S., Michelle M. Doty, Ph.D., Sara R. Collins, Ph.D., and Alyssa L. Holmgren, Insured But Not Protected: How Many Adults Are Underinsured?, Health Affairs Web Exclusive, June 14, 2005) war, dass 46 Prozent der unterversicherten und 44 Prozent der nicht krankenversicherten Personen wegen unbezahlter Behandlungsrechnungen Kontakt mit Inkassobüros hatten.
Weitere Informationen zur Zahl der nicht- und unterversicherten Amerikaner
Bernard Braun, 17.7.2005