



Home | Patienten | Gesundheitssystem | International | GKV | Prävention | Epidemiologie | Websites | Meilensteine | Impressum
Sämtliche Rubriken in
"Patienten"
Verhaltenssteuerung (Arzt, Patient), Zuzahlungen, Praxisgebühr |
Sonstige Themen |
Alle Artikel aus:
Patienten
Sonstige Themen
Virchow-Preis für Global Health: Ein Möchtegern-Nobelpreis mit arger Schlagseite
 Beim World Health Summit im Oktober 2023 hat das Virchow-Komitee zum zweiten Mal den gleichnamigen Preis für besondere Leistungen auf dem Gebiet der globalen Gesundheit vergeben. Aber das Global-Health-Verständnis der Virchow-Stiftung hat Schlagseite; und die Herkunft des Preisgeldes ist ausgesprochen suspekt.
Beim World Health Summit im Oktober 2023 hat das Virchow-Komitee zum zweiten Mal den gleichnamigen Preis für besondere Leistungen auf dem Gebiet der globalen Gesundheit vergeben. Aber das Global-Health-Verständnis der Virchow-Stiftung hat Schlagseite; und die Herkunft des Preisgeldes ist ausgesprochen suspekt.
Im Rahmen des World Health Summit im Oktober 2023 vergab das Virchow-Komitee zum zweiten Mal den gleichnamigen Preis für besondere Leistungen auf dem Gebiet der globalen Gesundheit. Die Stiftung lobt den Virchow-Preis für akademische, politische, soziale oder wirtschaftliche bzw. industrielle Innovationen aus und befasst sich direkt mit den Beziehungen zwischen medizinischen, politischen, wirtschaftlichen und sozialen Determinanten der Gesundheit.
Erster Preisträger war im Oktober 2022 der aus Kamerun stammende Virologe Dr. John Nkengasong, dessen Leistungen bei der Bewältigung von komplexen, globalen Gesundheitsproblemen das Preiskomitee würdigte. Seine Arbeit, die grundlegende Gesundheitsversorgung den besonders gefährdeten Bevölkerungsgruppen zugänglich zu machen, so das Virchow-Komitee, sei beispielhaft; Dr. Nkengasong habe besondere Verdienste bei Kampf gegen HIV/Aids und zuletzt gegen die Covid-19-Pandemie erworben. Die nächste Preisträgerin war im Folgejahr die Immunologin und Parasitologin Dr. Rose Gana Fomban Leke, die sich einen Namen bei der Ausrottung tödlicher Krankheiten gemacht und vor allem in der Bekämpfung von Malaria engagiert hat. Sie stammt ebenfalls aus Kamerun und zeichtnet sich ebenso wie ihr Vorgänger in allererster Linie durch ihre biomedizinischen Tätigkeiten aus.
Ungeachtet der zweifelsohne herausstechenden Leistungen, setzt das Virchow-Komitee mit der zweiten Preisverleihung die bereits bei der Vergabe des allerersten Virchow-Preises erkennbare und kritisch analysierte Tendenz fort. Sie würdigt vorwiegend biomedizinische, nicht aber in gleichem MaÃe die von der Stiftung eigentlich geforderten Lebensleistungen im Hinblick auf die politischen, wirtschaftlichen und sozialen Determinanten von Gesundheit. Darauf und auf den damit verbundenen Missbrauch des Namens von Rudolf Virchow macht der Beitrag von Jens Holst, Remco van de Pas und Peter Tinnemann im BMJ Global Health mit dem Titel Virchow-Preis für Global Health aufmerksam, der sich kritisch mit der unübersehbaren Tendenz zur biomedizinischen Einengung von Global Health bei gleichzeitiger Dominanz der Finanzaristokratie und postkoloniale Fortsetzung bestehender Machtverhältnisse auseinandersetzt.
Der Erstautor hat auch an zwei verschiedenen Stellen diese Problematik in deutscher Sprache beschrieben, nämlich Ende Juni in dem Online-Wirtschaftsjournal Makroskop in dem Artikel Konterkariertes Erbe und kurz darauf im Buko-Pharma-Brief mit dem Titel Virchow-Stiftung.
Es lieà nicht lange auf sich warten, bis BMJ Global Health eine Kritik der Kritik mit dem Titel Caught in the crossfires: the Virchow Prize, its inaugural winner, and the quest to decolonise global health abdruckte, die sich allerdings nicht mit den Kernargumenten von Holst et al. auseinandersetzte, sondern aus einem rein identitären Entkolonialisierungsverständnis die vermeintlich verletzte Ehre des ersten Preisträgers retten wollten. Nachfolgende Reaktionen auf diesen Artikel offenbarten einen erschreckenden Grad an Entpolitisierung der Global-Health-Debatte, die viel zu wenig die Kontinuität der Machtverhältnisse und die Ãbermacht der Finanzaristokratie thematisiert. Eine kurze Kommentierung der Verwerfungen finden Sie in der Replik von Jens Holst mit dem Titel Distracted and captured by decolonialism.
Jens Holst, 28.9.23
In eigener Sache: wir sind wieder da!
 RegelmäÃigen Besucher:innen dieser Website dürfte nicht entgangen sein, dass praktisch zeitgleich mit dem Ausbruch der Covid-19-Pandemie die Veröffentlichung neuer Beiträge im Forum Gesundheitspolitik ziemlich abrupt abbrach. Und Mitte 2023 war die Website sogar vorübergehend überhaupt nicht mehr erreichbar.
RegelmäÃigen Besucher:innen dieser Website dürfte nicht entgangen sein, dass praktisch zeitgleich mit dem Ausbruch der Covid-19-Pandemie die Veröffentlichung neuer Beiträge im Forum Gesundheitspolitik ziemlich abrupt abbrach. Und Mitte 2023 war die Website sogar vorübergehend überhaupt nicht mehr erreichbar.
Diese ungewollte Pause war die Folge des unaufhörlichen Auf- und Nachrüstungsdrangs der Informationstechnologie, die keine Rücksicht auf den Erhalt veralteter Software und Datenbanken sowie deren Brauchbarkeit nimmt. Der bisherige Service-Provider erwies sich angesichts des unvermeidlichen Nachbesserungsbedarfs als wenig kooperativ. Die Suche nach jemandem, der sowohl technisch in der Lage als auch willens war, Website des Forum Gesundheitspolitik an den aktuellen Standard anzupassen, war schwierig. Dank der tatkräftigen Unterstützung des Bremer Gesundheitswissenschaftlers und IT-Experten Peter Boy sind die Probleme nun gelöst und wir starten neu durch.
Das Ausbleiben von Hintergrundtexten und die Vorstellung wissenschaftlicher Veröffentlichungen im Zusammenhang mit der Corona-Pandemie hatte indes einen etwas anderen Grund. Angesichts der schier unübersehbaren Zahl von Publikationen im Zusammenhang mit der Pandemie machte es der "Feierabend-Redaktion" unmöglich, einen angemessenen Ãberblick zu vermitteln und die Vielzahl teils halbgarer, teils kurzzeitig aktueller und vielfach ohne Peer-Review auf den Leser*innen-Markt geschmissener mit der nötigen Sorgfalt und mit gutem Gefühl kritisch zu analysieren und zu kommentieren.
Die Covid-19-Pandemie wird uns auch in Zukunft beschäftigen. Eine fortlaufende Information und kritische Kommentierung aufgrund der Studienlage bietet das Projekt "Corona verstehen - evidenzbasiert". Dieses als "Living eBook" bezeichnete Werk erscheint seit August 2020, anfangs in schneller und später etwas langsamerer Folge, Version 77.0 ist in Arbeit. Es handelt sich um ein Gemeinschaftswerk unseres Autors David Klemperer mit den Gesundheitswissenschaftlern Joseph Kuhn und Bernt-Peter Robra. Als "Appetithappen" veröffentlichen wir den Abschnitt "Rückblick und Ausblick", in dem es um die vielfach geforderte "Aufarbeitung" der Covid-19-Pandemie geht.
Gleichzeitig hat die COVID-19-Pandemie auch erhebliche Verwerfungen im Bereich Public bzw. Global Health aufgeworfen. Die lange Zeit uneingeschränkt vorherrschende Ãbermacht einer rein biomedizinischen Sichtweise wirkt ebenfalls bis heute nach und verdrängt die sozialen, kommerziellen, politischen Determinanten aus der Debatte. Als weiteren "Appetithappen" veröffentlichen wir in Kürze eine von unserem Autor Jens Holst gemeinsam mit Kollegen im BMJ Global Health publizierte kritische Auseinandersetzung mit dem vom gleichnamigen Komitee vergebenen Virchow-Preis. Dort wird nicht nur die Tendenz zum biomedizinischen Reduktionismus in Public und Global Health aufgezeigt, sondern auch die dahinter stehenden Dynamiken und treibenden Kräfte.
Bernard Braun, 27.9.23
Wirkt sich die Einführung des gesetzlichen Mindestlohns auf die Gesundheit aus? Ja, aber etwas anders als vermutet.
 Die Einführung eines Mindestlohns war sicherlich eine der besseren sozialpolitischen Leistungen der großkoalitionären Phase Deutschlands, auch wenn die aktuelle Höhe zu niedrig ist.
Die Einführung eines Mindestlohns war sicherlich eine der besseren sozialpolitischen Leistungen der großkoalitionären Phase Deutschlands, auch wenn die aktuelle Höhe zu niedrig ist.
Da sich die Höhe des Einkommens auf die Einnahmenseite der Sozialversicherungsträger und damit auch auf die Einnahmen der Gesetzlichen Krankenversicherung auswirkt, besitzt der Mindestlohn auch gesundheitspolitische Bedeutung.
Ob sie sich auch auf die Gesundheit oder genauer gesagt auf die selbsteingeschätzte Gesundheit der NutznießerInnen des Mindestlohns auswirkt, hat jetzt eine Forschergruppe des "Instituts für Arbeitsmarkt- und Berufsforschung (IAB)" der Bundesagentur für Arbeit und der Universität Erlangen-Nürnberg mittels Befragungs- und administrativen Beschäftigungsdaten von zuletzt 6.110 Personen untersucht. Die selbsteingeschätzte Gesundheit wurde mit der vielfach validierten Standardfrage "Wie würden Sie Ihren generellen Gesundheitszustand in den letzten 4 Wochen" und den fünf Antwortmöglichkeiten von sehr gut bis schlecht gemessen.
Für das Jahr 2015 kommen die IAB-Forscher nach mehreren aufwändigen statistischen Verfahren zur Ausschaltung von möglichen Störgrößen (Differenzen-in-Differenzen Schätzungen mit Propensity-Score Matching) zu folgendem Ergebnis:
• Die Einführung des Mindestlohns erhöhte die Wahrscheinlichkeit, die Gesundheit als gut oder sehr gut einzuschätzen um 8 bis 9 Prozentpunkte.
• Die Reform erhöhte die monatlichen Einkommen nicht signifikant.
• Was aber signifikant reduziert wurde, waren die wöchentlichen Arbeitsstunden, was nach den Autoren letztlich die beobachteten Verbesserungen der selbsteingeschätzten Gesundheit erklären könnte.
Spannend für eine künftige gesundheitsbezogene Arbeitszeitpolitik ist, zu überprüfen, ob der bisher nur kurzfristig gemessene gesundheitliche Effekt weiterbesteht oder z.B. eine ökonomisch mögliche Reduktion der Arbeitszeit bei vollem Lohnausgleich ähnliche letztlich auch wieder ökonomische Effekte hat.
Die Untersuchung Do Minimum Wages Improve Self-Rated Health? Evidence from a Natural Experiment von Lucas Hafner (University of Erlangen-Nuremberg) und Benjamin Lochner (IAB and University of Erlangen-Nuremberg) ist als "IAB-Discussion Paper 17/2019" komplett kostenlos erhältlich.
Bernard Braun, 22.8.19
Erste Schritte für mehr Transparenz über die Art, den Umfang und die Bedarfsgerechtigkeit der kieferorthopädischen Behandlung
 Wer den Eindruck hat, dass auffällig viele der 12- bis 15-Jährigen eine Zahnspange tragen und dann genau wissen will, wie viele Angehörige eines Altersjahrgangs denn kieferorthopädisch behandelt werden, in welchem Alter Behandlungen beginnen , warum sie behandelt werden, mit welchen Mitteln die Ziele erreicht werden, wie lange die Wirkung anhält und wie viel solche Behandlungen im Einzelnen die gesetzlichen Krankenkassen und die Eltern der SpangenträgerInnen kostet, bekommt bisher nahezu keine oder vage Antworten.
Wer den Eindruck hat, dass auffällig viele der 12- bis 15-Jährigen eine Zahnspange tragen und dann genau wissen will, wie viele Angehörige eines Altersjahrgangs denn kieferorthopädisch behandelt werden, in welchem Alter Behandlungen beginnen , warum sie behandelt werden, mit welchen Mitteln die Ziele erreicht werden, wie lange die Wirkung anhält und wie viel solche Behandlungen im Einzelnen die gesetzlichen Krankenkassen und die Eltern der SpangenträgerInnen kostet, bekommt bisher nahezu keine oder vage Antworten.
Er oder sie finden sich dabei in bester Gesellschaft, denn seit Beginn dieses Jahrhunderts haben u.a. sowohl der Gesundheitssachverständigenrat, AutorInnen eines HTA-Berichts für das "Deutsche Institut für Medizinische Dokumentation und Information (DIMDI)" als auch jüngst der Bundesrechnungshof und zum jeweiligen Zeitpunkt auch einige WissenschaftlerInnen oder Teile der interessierten Öffentlichkeit die fehlende Intransparenz beklagt und auf die eigentümlich unterentwickelte oder evidenzarme/-lose kieferorthopädische Behandlungspraxis hingewiesen. Eine Reaktion der vertraglich verantwortlichen Kassenzahnärztlichen Bundesvereinigung (KZBV), des Berufsverbandes der Kieferorthopäden oder mit wenigen Ausnahmen der Gesetzlichen Krankenversicherung (GKV) blieb häufig aus oder beschränkte sich auf ein apodiktisches und veränderungsresistentes "Die Behandlung ist gut, die Patienten sind zufrieden, also weiter so".
Eine der GKV-Ausnahmekassen war und ist die regional auf den Nordwesten Deutschlands konzentrierte Handelskrankenkasse Bremen (hkk), die bereits 2012 eine Befragung von kieferorthopädisch behandelten Kindern und Jugendlichen samt ihren Eltern durchführt. Eine andere war die damalige Barmer GEK, die im Rahmen des Gesundheitsmonitors der Bertelsmann Stiftung 2016 eine bundesweite Befragung von bei ihr krankenversicherten Kindern und Jugendlichen(ausgewählte Ergebnisse) durchführte, die gerade mit einer kieferorthopädischen Behandlung begonnen hatten oder eine Behandlung bereits abgeschlossen hatten.
2018 ermöglichte schließlich die hkk einer Forschergruppe aus dem Facharzt für Kieferorthopädie (Dr. med. dent. A. Spassov, Greifswald) und dem Gesundheitswissenschaftler (Dr. rer. pol. B. Braun, Bremen) eine erstmalige pionierhafte Analyse von zum Teil mehrjährig verfügbaren (2012 bis 2017) Abrechnungs- und Behandlungsdaten bzw. Routinedaten ihrer kieferorthopädisch behandelten jungen Versicherten. Zu den Hauptzielen gehörte die Machbarkeit solcher Analyse mit vorhandenen Daten zu demonstrieren und erste quantitative und qualitative Beispiele für die dabei zu erwartende Transparenz zu liefern und bewertbar zu machen. Zum Dritten war aber dabei klar, dass für eine völlige Transparenz und eine deutliche Verbesserung der Bedarfsgerechtigkeit und Wirtschaftlichkeit der an den Präferenzen der jungen PatientInnen und evidenzbasierten Erkenntnissen orientierte Behandlung noch wesentlich mehr und mit vielen Methoden geforscht werden muss. Trotzdem ergeben sich schon aus dem bereits Bekannten zahlreiche strukturelle, organisatorische und behandlungspraktische Schlussfolgerungen für die kieferorthopädische Versorgung.
Die wesentlichen Ergebnissen der Routinedatenanalyse lauten:
• Zahlreiche diagnostische Untersuchungen und therapeutische Maßnahmen werden ohne Notwendigkeit routinemäßig erbracht. Demnach werden fast alle Versicherten, unabhängig vom Alter und ohne Prüfung der kieferorthopädischen Erfordernis, mit Röntgenstrahlen untersucht.
• Zwei Drittel der Versicherten erhalten vor einer festen Spange eine herausnehmbare Apparatur. In den meisten Fällen wäre jedoch die ausschließliche Behandlung mit einer festsitzenden Apparatur zweckmäßig und wirtschaftlich. Eine feste Spange kommt zudem dem Wunsch der meisten Kinder und Jugendlichen nach einer möglichst kurzen Behandlung entgegen. Außerdem wirkt sie sich positiv auf Lebensqualität und Behandlungstreue aus, so ein wichtiges Ergebnis der Kinder-/Jugendlichenbefragungen.
• Schließlich ist die Behandlungsdauer mit bis zu drei Jahren zu lang und in den meisten Fällen nicht mit einem gesundheitlichen Bedarf begründbar.
• Ein spürbarer Anteil der kieferorthopädischen Behandlungen startet als so genannte Frühbehandlung im Alter von 7 oder 8 Jahren bereits im nicht bleibenden Milchgebiss. Sinnvoller wäre in den meisten Fällen, wenn überhaupt, mit einer Behandlung erst im bleibenden Gebiss zu beginnen.
Diese und zahlreiche weitere Ergebnisse sowie ein Überblick über die jahrzehntelange (Nicht)-Debatte über die Kfo-Behandlung und eine Reihe von Vorschlägen oder Denkanstößen für eine längst überfällige Reform der Behandlung und der für sie geltenden Richtlinien des Gemeinsamen Bundesausschusses aus dem Jahr 2004 finden sich im 72 Seiten umfassenden hkk-Gesundheitsreport 2018 Kieferorthopädische Behandlung von Kindern und Jugendlichen, der komplett kostenlos heruntergeladen werden kann.
Bernard Braun, 18.7.18
Krankheit, Sucht und Unfallfolgen Auslöser von privater Überschuldung - auch im Sozialversicherungs-Deutschland
 Überschuldung und Privatinsolvenzen wegen der Kosten für und durch Krankheiten, da kann es sich eigentlich nur um die USA handeln. Richtig, aber wenn man der neuesten Überschuldungsstatistik des Statistischen Bundesamt der Bundesrepublik Deutschland für das Jahr 2015 glaubt, gibt es dies auch hierzulande.
Überschuldung und Privatinsolvenzen wegen der Kosten für und durch Krankheiten, da kann es sich eigentlich nur um die USA handeln. Richtig, aber wenn man der neuesten Überschuldungsstatistik des Statistischen Bundesamt der Bundesrepublik Deutschland für das Jahr 2015 glaubt, gibt es dies auch hierzulande.
Diese Statistik stützt sich auf Angaben von 410 der rund 1.400 Schuldnerberatungsstellen in Deutschland und damit auf anonymisierten Daten von etwa 103.000 beratenen Personen.
Die wichtigsten Ergebnisse:
• Bei 13,5% aller Ratsuchenden waren 2015 Krankheit, Sucht oder Unfallfolgen Auslöser der finanziellen Probleme. Die Schulden betrugen im Schnitt 25.181 Euro.
• Auch wenn die Statistiker nicht sagen können wie viele dieser Schuldner wegen ihrer Erkrankung arbeitslos wurden, verschärft sich das Schuldenproblem mit Arbeitslosigkeit noch einmal deutlich. Besonders häufig treten mit 16,6 % der Fälle mit gesundheitlichen Gründen der Überschuldung bei Arbeitslosen auf, deren Schuldenlast dann 23.389 Euro betrug. Für erwerbstätige Personen waren hingegen nur in 7,6 % der Fälle gesundheitliche Probleme die Hauptschuldenursache. Die Schuldenlast betrug bei ihnen dann 32.089 Euro.
• Über die konkreten Ursachen dieser Schuldenlasten gibt die Statistik keine Auskünfte. Zu vermuten ist aber, dass die Mehrheit der verschuldeten Ratsuchenden Mitglied eines gesetzlichen Kranken-, Renten- und Unfallversicherungsträger ist. Zusätzliche qualitative Studien mit befragungsbereiten NutzerInnen der Schuldenberatungsstellen könnten aber relativ unaufwändig genauere Einblicke verschaffen.
Geht man davon aus, dass wahrscheinlich nur ein Teil der überschuldeten Personen Hilfe bei einer der Beratungsstellen sucht, könnte der tatsächliche Umfang der wegen Krankheit verschuldeten Personengruppe noch wesentlich größer sein.
Die Pressemitteilung Nr. 184 vom 02.06.2016: Gesundheitliche Probleme häufig Auslöser für Überschuldung des Statistischen Bundesamt ist kostenlos erhältlich. Weitere Informationen zur Überschuldungsstatistik finden sich in der Ausgabe 2/2016 der Zeitschrift Wirtschaft und Statistik. Weitere Ergebnisse der Überschuldungsstatistik 2015 werden am 1. Juli 2016 im Rahmen einer Pressekonferenz veröffentlicht werden.
Bernard Braun, 12.6.16
Gesundheitskommunikation zwischen Statistiken und Geschichtenerzählen: warum gibt es die Debatte über Masern-Impfpflicht?
 Egal, ob man die derzeit auch in Deutschland diskutierte Einführung einer Impfpflicht gegen Masern für richtig, voreilig oder falsch hält, ist die Frage interessant, warum es darüber, anders als bei anderen "Kinderkrankheiten", überhaupt weltweit eine derartige Debatte gibt.
Egal, ob man die derzeit auch in Deutschland diskutierte Einführung einer Impfpflicht gegen Masern für richtig, voreilig oder falsch hält, ist die Frage interessant, warum es darüber, anders als bei anderen "Kinderkrankheiten", überhaupt weltweit eine derartige Debatte gibt.
Eine bereits im Herbst 2014 in den USA erschienene kleine Studie eines Kommunikationswissenschaftlers hält die Art der Kommunikation wissenschaftlicher Ergebnisse in und mit einem Laien- oder Nichtexperten-Publikum für einen entscheidenden Grund.
Dabei dominiert in der wissenschaftsbasierten Pro-Masernpflichtdebatte wie in anderen vergleichbaren Diskursen ein Typ wissenschaftlicher Risikokommunikation, der im wesentlichen aus statistischen Indikatoren wie Inzidenz, Prävalenz oder attributives Risiko, Wahrscheinlichkeiten, relative Maße wie tausend mal geringer als das Risiko Y oder abstrakten Begriffen wie dem des Herdenrisiko besteht.
Die Contra-Masernpflichtdebatte wird dagegen vor allem durch sehr konkrete und kasuistische Erzählungen und Geschichten von fünfjährigen Kindern oder 22-jährigen Erwachsenen beherrscht, die an den Folgen einer Masernimpfung bis hin zum Autismus leiden. Diese Art der Risikokommunikation erzielt auch noch dadurch viel Wirkung, dass personalisierte und besonders drastische (Grundmuster: Hund beißt Briefträger ist keine Nachricht, Briefträger beißt Hund schon) Erzählungen zu den tragenden Stilmitteln der Massenmedien und auch der neuen sozialen Medien gehören und diese die alten und neuen Hauptinformationsquellen für die Mehrheit der Bevölkerung darstellen. Erzählungen stoßen also eher auf offene Ohren bzw. werden gwohnheitsmäßig wahr- und aufgenommen als noch so evidente Statistiken oder korrekte Fachtermini.
Angesichts der praktischen Wirksamkeit des Geschichten- oder auch Anekdotenerzählens und der ihm innewohnenden Kraft, den Einfluss einer auf wissenschaftlich formatierte Daten gestützten Debatte zu verringern oder sogar vollkommen auszuhebeln, plädiert der Autor für eine stärker erzählungsorientierte Kommunikation der Ergebnisse wissenschaftlicher Analysen gegenüber Laienpublikum. Sein Vorschlag: Beispielsweise ebenfalls am Einzelfall verdeutlichen, was eine Masernerkrankung für ein nicht geimpftes Kind und seine Eltern konkret bedeutet und was plastisch durch Impfen verhindert werden kann.
Die in anderen Studien über die deutsche Versorgungswirklichkeit erkannte überragende Bedeutung von Erzählungen oder auf persönlicher Erfahrung beruhenden Berichten bei der Entscheidung für oder gegen die Nutzung eines Krankenhauses oder eines niedergelassenen Arztes und die demgegenüber deutlich geringere Bedeutung der Lektüre noch so qualitätsgesicherter, statistisch einwandfreier Qualitätsberichte oder anderer datenbasierten Listen zeigt wie weit dieser Typ der gesundheitsbezogenen Tatsachenrezeption und Kommunikation verbreitet ist.
Weitere Einzelheiten mit viel Literaturhinweisen zu den Vor- und Nachteilen von Erzählungen und Geschichten in der Risikokommunikation mit Nichtexperten enthält der Aufsatz Using narratives and storytelling to communicate science with nonexpert audiences von M. F. Dahlstrom, erschienen am 16. September 2014 in den "Proceedings of the National Academy of Sciences" der USA (2014; 111 Supplement 4: 13614-13620) und komplett kostenlos erhältlich.
Bernard Braun, 12.4.15
Wie sich öffentlich organisierte und finanzierte Familienplanung und Sexualberatung in den USA auszahlt!
 Auch wenn man orthodox-katholisch ist und z.B. den erleichterten Zugang zu empfängnisverhütenden Mitteln und zur Beratung für einen Schwangerschaftsabbruch für junge Frauen ablehnt, gehört eine gute kurative wie präventive Beratung über Geschlechtskrankheiten, HIV, Unfruchtbarkeit, Problemschwangerschaften, Frühgeburten und die Geburt eines Kindes mit geringem Gewicht zu den anerkannten Leistungen öffentlicher Familienplanung mit Schwerpunkt bei Frauen und Männern aus niedrigen sozialen Schichten. Aber auch diese oft aus Steuermitteln finanzierten Leistungen müssen sich bei aller nachgewiesenen Wirksamkeit bei der Vermeidung ungewünschter Schwangerschaften/Geburten oder Geschlechtskrankheiten auch nach ihrem ökonomischen Nutzen fragen lassen.
Auch wenn man orthodox-katholisch ist und z.B. den erleichterten Zugang zu empfängnisverhütenden Mitteln und zur Beratung für einen Schwangerschaftsabbruch für junge Frauen ablehnt, gehört eine gute kurative wie präventive Beratung über Geschlechtskrankheiten, HIV, Unfruchtbarkeit, Problemschwangerschaften, Frühgeburten und die Geburt eines Kindes mit geringem Gewicht zu den anerkannten Leistungen öffentlicher Familienplanung mit Schwerpunkt bei Frauen und Männern aus niedrigen sozialen Schichten. Aber auch diese oft aus Steuermitteln finanzierten Leistungen müssen sich bei aller nachgewiesenen Wirksamkeit bei der Vermeidung ungewünschter Schwangerschaften/Geburten oder Geschlechtskrankheiten auch nach ihrem ökonomischen Nutzen fragen lassen.
Diesen hat nun eine WissenschaftlerInnengruppe des us-amerikanischen Think-Tanks "Guttmacher Institute" erstmals für die USA genauer untersucht.
Dazu berechneten die ForscherInnen zum einen die gesamten öffentlichen Ausgaben für die weiter oben genannten Leistungen der Familienplanung und stellten ihnen die Ersparnisse durch vermiedene ungewünschte Schwangerschaften, Geschlechtskrankheiten oder Folgen unzureichender Impfungen gegenüber. Den im Jahr 2010 anfallenden Kosten von 2,2 Milliarden US-Dollar standen öffentliche Ersparnisse von rund 15,8 Milliarden US-Dollar - darunter rund 15,7 Milliarden US-Dollar durch die Verhinderung ungewünschter Geburten - gegenüber. Die durch die Angebote öffentlicher Familienplanung und -beratung erzielte öffentliche Nettoersparnis betrug also rund 13,6 Milliarden US-Dollar oder 7,09 US-Dollar pro aus öffentlichen Mitteln aufgebrachten Dollar. Wer meint, dies sei ein enormer Nutzen, den weisen die ForscherInnen darauf hin, dass sie dabei nur den medizinischen Nutzen im engeren Sinne berücksichtigt haben. Der soziale und individualökonomische Nutzen für die Teeenager und dessen zum Teil wieder volkswirtschaftlich positive ökonomische Auswirkungen müsste streng genommen noch hinzugefügt werden.
Der Schluss der AutorInnen lautet so: "In sum, our estimates provide new evidence of the national-level and state-level value of public programs that support family planning and related preventive services. These programs and providers not only help women and couples avoid unintended pregnancy but also make valuable contributions to reducing the incidence and impact of cervical cancer, STIs, infertility, and preterm and LBW births. And by supporting these vital preventive care services, the government also ends up saving many billions of public dollars."
Der 2014 in der renommierten multidisziplinären Zeitschrift für Bevölkerungsgesundheit und Gesundheitspolitik "The Milbank Quarterly" erschienene Aufsatz Return on Investment: A Fuller Assessment of the Benefits and Cost Savings of the US Publicly Funded Family Planning Program von Jennifer Frost et al. ist komplett kostenlos erhältlich.
Bernard Braun, 11.11.14
"Roland Berger"-Gutachten oder wie man mit altem säuerlichem Wein in neuen Schläuchen mit dem Fachkräftemangel Geld verdienen kann
 Mindestens um den Umsatz und die Gewinne der zahlreichen Unternehmensberatungen, die sich um die künftige Entwicklung der Personalressourcen und Organisation der Gesundheitsversorgung in regelmäßigen Abständen gutachterlich Gedanken machen, braucht man sich nicht zu sorgen. Unabhängig davon, ob sie etwas Neues finden oder ihre Lösungsvorschläge oftmals der siebte Aufguss bekannter Lösungsversuche unter anderem Namen sind.
Mindestens um den Umsatz und die Gewinne der zahlreichen Unternehmensberatungen, die sich um die künftige Entwicklung der Personalressourcen und Organisation der Gesundheitsversorgung in regelmäßigen Abständen gutachterlich Gedanken machen, braucht man sich nicht zu sorgen. Unabhängig davon, ob sie etwas Neues finden oder ihre Lösungsvorschläge oftmals der siebte Aufguss bekannter Lösungsversuche unter anderem Namen sind.
Dies gilt auch für das am 28. Oktober 2013 veröffentlichte Gutachten der Unternehmensberatung Roland Berger, das sich mit dem Thema "Fachkräftemangel im Gesundheitswesen: Medizinische Berufe verlieren in Deutschland an Attraktivität" beschäftigt.
Die Kerndiagnosen oder -behauptungen lauten:
• fast 80 % der deutschen Krankenhäuser spüren heute schon die Folgen des Fachkräftemangels,
• der demografischer Wandel führt bis 2030 zu einer Verdoppelung der Anzahl der über 80-Jährigen,
• dadurch wird der Fachkräftemangel bis 2015 auf rund 175.000 bzw. rund 15 % steigen,
• Medizin- und Pflegeberufe werden immer unattraktiver: Hoher bürokratischer Aufwand und Überstunden belasten das Image der Branche aber
• dank neuer Technologien (z.B. Telemonitoring oder technische Assistenzsysteme) und mehr Prävention wird der so genannte erste Gesundheitsmarkt, also das GKV-System bis 2030 jährlich um ca. 3% und der zweite Gesundheitsmarkt, also die gesundheitsbezogenen Leistungen, die nicht von der GKV organisiert und bezahlt werden jährlich sogar um 6% pro Jahr wachsen wird.
Und für die mangelnde Attraktivität der Medizin- und Pflegeberufe hat Roland Berger auch gleich die Lösung:
• Patientenkoordinatoren als wichtige Schnittstelle zwischen Medizin und Verwaltung, um Ärzte (obwohl nicht explizit genannt wahrscheinlich auch Pflegekräfte?) zu entlasten.
Woher der Roland Berger-Gutachter dies auch immer wissen will, hätte seines Erachtens die "Einführung von so genannten 'Patientenkoordinatoren'
zwei positive Folgen: das medizinische und Pflegepersonal würde deutlich entlastet und die Patienten wären mit den Leistungen der Ärzte und mit der Organisation in den Kliniken zufriedener." Oder auf den Punkt gebracht: "Nur so lässt sich das Problem des akuten Fachkräftemangels in deutschen Krankenhäusern an den Wurzeln packen."
Unter dem Titel "Verweildauerorientiertes Patientenmanagement" hatte Roland Berger übrigens bereits 2012 wahre Wunderdinge über den Nutzen eines damals "Patientenmanager" genannten neuen Akteurs berichtet (der Bericht kann schriftlich angefordert werden). Der Vollständigkeit halber sei der aktuell gemachte, gleichrangige Vorschlag einer "durchgängigen Prozessoptimierung" erwähnt - was immer das auch heißen mag.
Dabei ist das Nachdenken über die nachteilige Wirkung fehlender Arbeitsteilung im Bereich administrativer Tätigkeiten und möglicher Alternativen zum Status quo vollkommen berechtigt. Problematisch wird es, wenn die Berger-Experten keine Silbe darüber verlieren, dass es etwas ähnliches wie die "Patientenkoordinatoren" etc. unter der Bezeichnung Case- oder Care-Manager bereits seit Jahren, wenn nicht Jahrzehnten gibt und woran es liegt, dass diese bisher nicht die in sie gesetzten Erwartungen erfüllt haben.
Ärgerlich wird es, wenn es darum geht was Roland Berger nicht analysieren will oder kann und als mögliche kurz- und langfristige Lösungsansätze mitpräsentiert: Kein Wort zu der Unattraktivität zumindest der Einkommen von Pflegekräften, kein Wort von der Finanzierung der "Patientenkoordinatoren", kein Wort zu der fast unendlich-zähen, schwierigen und zum Teil auch erforschten Geschichte der Delegation traditioneller Tätigkeiten von Ärzten und Pflegekräften an andere Beschäftigte und der interprofessionellen Zusammenarbeit. Und schließlich auch kein Wort zur eventuell personalsparenden Reduktion der Über- und Fehlversorgung im Krankenhaus und der Möglichkeiten einer stärkeren Ambulantisierung z.B. normaler Geburten oder Sterbefälle.
Sofern dies alles nicht in einer zumindest im Moment nicht bekannten und frei zugänglichen Langfassung des Gutachtens (interessante Fußnote der Veröffentlichung: "Dieses Dokument ist vertraulich zu behandeln. Es dient nur dem internen Gebrauch unseres Klienten und ist ohne die zu Grunde liegenden Detailanalysen sowie den mündlichen Vortrag nicht vollständig") vorkommt, verfehlt das Gutachten das Motto von Roland Berger um Längen. Dieses lautet "it's character that makes impact".
Von dem Gutachten "Fachkräftemangel im Gesundheitswesen" von Zun-Gon Kim ist eine 17-seitige Zusammenfassung frei und kostenlos erhältlich.
Bernard Braun, 29.10.13
Resultate und Schlussfolgerungen von herstellergesponsorten Medikamenten- und Gerätestudien vielfach signifikant verzerrt
 Resultate aus klinischen Studien über Arzneimittel oder medizinische Geräte stellen zunehmend die verpflichtende (Stichwort: evidenzbasierte Leitlinien) Grundlage für das diagnostische und therapeutische Handeln von Ärzten und damit für die Qualität der Behandlung von Patienten dar: Evidenz statt Eminenz!
Resultate aus klinischen Studien über Arzneimittel oder medizinische Geräte stellen zunehmend die verpflichtende (Stichwort: evidenzbasierte Leitlinien) Grundlage für das diagnostische und therapeutische Handeln von Ärzten und damit für die Qualität der Behandlung von Patienten dar: Evidenz statt Eminenz!
Parallel hierzu werden aber aus verschiedenen Gründen immer mehr dieser Studien von den Herstellern dieser Produkte selber durchgeführt oder werden von diesen vollkommen oder teilweise gefördert. Frühere systematische Reviews aber auch Einzelbeobachtungen oder -Berichte haben immer wieder auf das potenzielle oder auch reale Risiko hingewiesen, dass solche herstellergesponsorte Studien verzerrte ("industry bias") Ergebnisse produzieren oder veröffentlichen, die viel mehr als in Studien, die anderweitig finanziert und organisiert sind, zugunsten der Produkte der Sponsoren ausfallen. Diesen systematischen Zusammenhang bestreiten die Hersteller und Sponsoren meist mit dem Hinweis, es handle sich um Einzelfälle oder "schwarze Schafe" oder um Altfälle.
Ein Ende 2012 von Mitgliedern der international besetzten "Cochrane Methodology Review Group", darunter Mitarbeiter des renommierten "Nordic Cochrane Centre" in Kopenhagen, als Update früherer Reviews vorgelegter Methodenreview von 48 Studien (darunter Querschnittsstudien, Kohortenstudien, systematische Reviews und Metaanalysen) aus den Jahren 1948 bis Sommer 2011, nimmt den genannten Verharmlosungsstrategien aber den meisten Wind aus den Segeln.
Der Vergleich von Ergebnissen der beiden Sponsorenschaftstypen zeigt Folgendes:
• Herstellergesponsorte Studien haben statistisch signifikant mehr für den Sponsor vorteilhafte Ergebnisse zur Wirkung der untersuchten Medikamente und medizinische Geräte (RR: 1,24), zu ihren möglichen Nachteilen oder Schadenspotenzial (RR: 1,87) und bei den gesamten Schlussfolgerungen (RR: 1,31).
• Von den 10 Papieren, die über die Wirkstärken der untersuchten Produkte und der Sponsorenschaft der Studien berichten, finden 5 Papiere im Vergleich beider Sponsorenschaftstypen in Herstellerstudien durchweg größere Wirkstärken. Die restlichen 5 Studien finden dagegen keine Unterschiede bei der berichteten Wirkstärke.
• Der nachgewiesene Zusammenhang von Sponsorenschaft und der Art der Schlussfolgerungen unterscheidet sich zwischen Arzneimittel- und Gerätestudien nicht bzw. zeigt sich in beiden Studienarten.
• In industriegesponsorten Studien gab es statistisch signifikant weniger Übereinstimmung zwischen den berichteten Resultaten und den Schlussfolgerungen (RR: 0,84).
• Bei den meisten Standardfaktoren, die das Risiko einer systematischen Verzerrung erhöhen, gibt es zwischen industriegesponsorten und anderweitig finanzierten Studien keinen Unterschied - mit Ausnahme der Verblindung, wo Industriestudien ein signifikant leicht erhöhtes Risiko (RR: 1,32) für dadurch induzierte Verzerrungen haben.
Die gerade zitierten Spuren des "industry bias" bei herstellergesponsorten Studien lassen sich nach Feststellung der Reviewer schließlich nicht mit der Wirkung anderer Standard-Verzerrungsfaktoren erklären.
Die Gesamtbewertung Wirkungen der Studienförderung durch die Hersteller lautet daher: "Sponsorship of drug and device studies by the manufacturing company leads to more favorable results
and conclusions than studies sponsored by other sources. Our analyses suggest the existence of an industry bias"
Für die Methodik der weiteren Erforschung dieses Bias lautet die Empfehlung der Reviewer so: "Consequently, our data suggest that industry sponsorship should be treated as bias-inducing and industry bias should be treated as a separate domain. There are many subtle mechanisms through which sponsorship may influence outcomes, and an assessment of sponsorship should therefore be used as a proxy for these mechanisms. Interestingly, the AMSTAR tool for methodological quality assessment of systematic reviews includes funding and conflicts of interest as a domain."
Von dem 85-seitigen Cochrane-Review "Industry sponsorship and research outcome" von Lundh A, Sismondo S, Lexchin J, Busuioc OA und Bero L. (Cochrane Database of Systematic Reviews 2012, Issue 12) gibt es kostenlos das ausführliche Abstract.
, 11.1.13
Hohe Übereinstimmung der Vorhersage der Gesamtsterblichkeit durch subjektive und "objektiv"/ärztliche Gesundheitsbewertung
 Vorhersagen des gesamten Sterberisikos durch die Bewertung des Gesundheitszustandes durch Ärzte auf Basis "objektiver" Symptome und Diagnosen und von Individuen auf der Basis subjektiver Symptome, funktionaler Einschränkungen und der Lebensqualität stimmen erneut bemerkenswert überein. Unterschiede gibt es bei der Vorhersage der Sterblichkeit durch Krebs und kardiovaskuläre Erkrankungen.
Vorhersagen des gesamten Sterberisikos durch die Bewertung des Gesundheitszustandes durch Ärzte auf Basis "objektiver" Symptome und Diagnosen und von Individuen auf der Basis subjektiver Symptome, funktionaler Einschränkungen und der Lebensqualität stimmen erneut bemerkenswert überein. Unterschiede gibt es bei der Vorhersage der Sterblichkeit durch Krebs und kardiovaskuläre Erkrankungen.
Dies ist das Ergebnis einer Kohortenstudie (der so genannten "Zutphen Elderly Study") mit 710 zu Hause lebenden niederländischen Männer im Alter von 64 bis 84 Jahren, die bis zu ihrem Tod oder maximal 15 Jahre Studienteilnehmer waren. Zu Beginn der Studie im Jahr 1985, fühlten sich 352 der Männer (49,6%) gesund und 225 (31,7%) bekamen auch von ihrem Arzt eine gute Gesundheit attestiert.
Nach 15 Jahren sahen die Ergebnisse so aus:
• 503 oder 70,8% der Männer verstarben in dieser Zeit. 229 (45,5%) starben an einer kardiovaskulären Erkrankung und 144 (28,6%) an Krebs.
• Diejenigen Personen, die ihren Gesundheitszustand subjektiv als schlecht und sehr schlecht bewertet hatten, hatten statistisch signifikant ein 72% höheres Gesamt-Sterberisiko als diejenigen, die ihren Gesundheitszustand als gut oder sehr gut bewertet hatten. Dieses Risiko war bei den Personen deren Gesundheitszustand durch ärztliche Diagnosen etc. als schlecht oder sehr schlecht bewertet wurden, um 77% höher, unterschied sich von der subjektiven Bewertung nur unwesentlich.
• Bei der Vorhersage der Sterblichkeit an einem Krebsleiden hatten die Personen mit subjektiv schlecht bewerteten Gesundheitszustands ein signifikant um 141% höheres Risiko als die Personen, die ihren Gesundheitszustand als gut bewerteten. Bei der Vorhersage des Risikos an einem kardiovaskulären Leiden zu sterben gab es keine eindeutigen, d.h. statistisch signifikanten Prädiktionswerte.
• Bei der Prädiktion des Risikos z.B. an einem Herzinfarkt zu sterben, war zwar die ärztliche, "objektive" Bewertung des Gesundheitszustands besser und die Risikoerhöhung der Personen mit schlechterem ärztlich ermittelten Gesundheitszustand signifikant um 113% höher. Bei der Vorhersage der Krebssterblichkeit auf derselben Datenbasis war die Risikoerhöhung der Personen mit schlechtem ärztlich diagnostizierten Gesundheitszustandes nur gering höher als bei ihren besser bewerteten Ko-Teilnehmern. Der Unterschied war auch nicht signifikant.
Obwohl die Studie keine schlüssige oder abschließende Erklärung für die unterschiedliche Stärke der erkrankungsbezogenen Vorhersagemuster liefert, unterstreicht sie die hohe Verlässlichkeit des subjektiv wahrgenommenen Gesundheitszustands z.B. als prediktiver Indikator für das Risiko, an sämtlichen Ursachen zu versterben.
Der Aufsatz "Self-rated health and physician-rated health as independent predictors of mortality in elderly men"
von Erik J. Giltay et al. ist am 16. Dezember 2011 in der Fachzeitschrift "Age Aging" erschienen. Ein Abstract ist kostenlos erhältlich.
Bernard Braun, 17.12.11
Zuzahlungen in Entwicklungsländern: Viel Klamauk, wenig Substanz
 Den Auswirkungen von Zuzahlungen und Selbstbeteiligungen in Entwicklungs- und Schwellenländern geht eine Meta-Analyse aus der Reihe der Cochrane-Studien nach. Lange bevor die verstärkte Beteiligung der BürgerInnen an den Kosten ihrer Gesundheitsversorgung in den Sozialsystemen der europäischen Industrieländer Einzug hielt, hatten internationale Organisationen den Entwicklungsländern die Einführung von user fees verordnet. Direktzahlungen der Armen und Ärmsten in den Ländern Afrikas, Asiens und Lateinamerikas sollten unterfinanzierte Gesundheitssysteme am Leben halten und stärken. Auf Druck von Weltbank, IWF, UNICEF und WHO einigten sich beispielsweise die afrikanischen Gesundheitsminister 1987 in der malischen Hauptstadt Bamako auf die umfassende Einführung von Nutzergebühren in öffentlichen Einrichtungen. Ziel der so genannten Bamako-Initiative war es, durch Kostenbeteiligung der PatientInnen die öffentlichen Gesundheitssysteme effizienter zu machen und die Versorgung bei Gesundheitszentren und in Krankenhäusern zu verbessern.
Den Auswirkungen von Zuzahlungen und Selbstbeteiligungen in Entwicklungs- und Schwellenländern geht eine Meta-Analyse aus der Reihe der Cochrane-Studien nach. Lange bevor die verstärkte Beteiligung der BürgerInnen an den Kosten ihrer Gesundheitsversorgung in den Sozialsystemen der europäischen Industrieländer Einzug hielt, hatten internationale Organisationen den Entwicklungsländern die Einführung von user fees verordnet. Direktzahlungen der Armen und Ärmsten in den Ländern Afrikas, Asiens und Lateinamerikas sollten unterfinanzierte Gesundheitssysteme am Leben halten und stärken. Auf Druck von Weltbank, IWF, UNICEF und WHO einigten sich beispielsweise die afrikanischen Gesundheitsminister 1987 in der malischen Hauptstadt Bamako auf die umfassende Einführung von Nutzergebühren in öffentlichen Einrichtungen. Ziel der so genannten Bamako-Initiative war es, durch Kostenbeteiligung der PatientInnen die öffentlichen Gesundheitssysteme effizienter zu machen und die Versorgung bei Gesundheitszentren und in Krankenhäusern zu verbessern.
Sechs Jahre später unterstrich der Weltbank-Jahresbericht Investing in Health die Notwendigkeit von Nutzergebühren sowie einer Zweiklassenmedizin, da umfangsreiche Leistungspakete für Arme aus öffentlichen Mitteln nicht bezahlbar seien (S. 57). Mittlerweile hat sich allerdings gezeigt, dass die erwünschten Effekte nur teilweise und in geringem Ausmaß eingetreten. Vielmehr hat sich mittlerweile herausgestellt, dass user fees gerade arme Menschen von der Inanspruchnahme abhalten, zumal aufgrund der Kosten für die Anreise zur Gesundheitseinrichtung und des Verdienstausfalls ohnehin relativ hohe finanzielle Belastungen entstehen. Die Forderung nach Abschaffung sämtlicher Zuzahlungen bestimmt zunehmend die entwicklungspolitische Debatte. Erwähnenswert sind in diesem Kontext zwei im Lancet publizierte Artikel über Auswirkungen von Zuzahlungen in Entwicklungsländern. Margaret Whitehead, Göran Dahlgren und Tim Evans veröffentlichten bereits 2001 einen Beitrag unter dem Titel Equity and health sector reforms: can low-income countries escape the medical poverty trap? im Lancet 358 (9284), S. 833-836, und in Nr. 373 (6680), S. 2078-2081 folgte der Artikel Universal health care and the removal of user fees von Rob Yates. Einige Länder wie Ghana, Jamaica, Sambia und Uganda haben daher inzwischen Nutzergebühren wieder abgeschafft.
Nun legten zwei Politik- und Wirtschaftswissenschaftlerinnen von der London School of Hygiene and Tropical Medicine eine systematische Cochrane-Analyse zum Thema user fees in Entwicklungs- und Schwellenländern vor. Im Mittelpunkt standen dabei die Auswirkungen von Änderungen der Zuzahlungsbelastung, also sowohl Erhöhungen als auch Senkungen sämtlicher Direktzahlungen, die im Augenblick der Inanspruchnahme von Gesundheitsleistungen fällig werden. Primäre Endpunkte waren bei dieser Metaanalyse zum einen Veränderungen bei der Inanspruchnahme von Gesundheitsleistungen als Proxy für den Zugang zur Versorgung und zum anderen Änderungen der Gesundheitsausgaben der Haushalte. Als sekundäre Endpunkte betrachteten die Londoner WissenschaftlerInnen den Gesundheitszustand und die soziale Gerechtigkeit beim Zugang zur Gesundheitsversorgung.
Sie analysierten dabei drei Typen von Untersuchungen - randomisierte oder cluster-randomisierte Kontrollstudien, kontrollierte Vorher-Nachher-Vergleichsstudien und unterbrochene Zeitreihenstudien zu klar definierten Zeitpunkten. Die Einschlusskriterien entsprachen denen der Cochrane Effective Practice and Organisation of Care Group (EPOC), einer international agierenden Review-Gruppe der Cochrane Collaboration, die sich der Förderung informierter Entscheidungen in Bezug auf Gesundheitsversorgungsfragen verschrieben hat. EPOC erstellt systematische Reviews über finanzielle, regulatorische sowie erziehungs-, verhaltens- und organisationsbezogene Interventionen zur Verbesserung des professionellen Umgangs und der Organisation der Gesundheitsversorgung.
Die Literaturrecherche erfolgte in 25 einschlägigen Datenbanken sowie in "grauer Literatur" auf Websites von Entwicklungsorganisationen, Universitäten und Instituten. Von den 243 ursprünglich als potenziell relevant eingestuften Publikationen erfüllte die große Mehrzahl die Einschlusskriterien nicht, da sie vorwiegend deskriptiv waren und in den meisten Fällen keinen Kontrollarm aufwiesen. Letztlich fanden nur 18 Untersuchungen Eingang in die Meta-Analyse, wobei in der Hälfte der berücksichtigten Studien eine erneute Analyse der Daten für den Einschluss erforderlich war. Acht Studien erfassten die Effekte der Einführung und fünf der Abschaffung von Nutzergebühren, während weitere fünf Studien den Auswirkungen von Zuzahlungserhöhungen oder -senkungen nachgingen.
Die analysierten Studien über Auswirkungen von Zuzahlungsänderungen wiesen ein breites Spektrum an Ansätzen und Methoden und große Unterschiede bei den jeweils beobachteten Interventionen auf. Auch die erfassten Ergebnisindikatoren waren sehr unterschiedlich und reichten von Erstkonsultationen, Patientenregistrierung, wöchentlichen, monatlichen oder vierteljährlichen Behandlungen bis zu ambulanten oder stationären Behandlungen insgesamt. Die größte Gefahr von Verzerrungen und Fehlinterpretationen geht nach Erkenntnissen der beiden britischen Wissenschaftlerinnen von nicht hinreichend oder gar nicht beachteten Rahmenbedingungen aus, die als Confounder wirken. So findet vielfach der Umstand keine angemessene Berücksichtigung, dass die Änderungen von Direktzahlungen oft Teil umfassenderer Reformen der Gesundheitsfinanzierung sind und insbesondere die Einführung oder Erhöhung von Nutzergebühren in Zeiten ökonomischer Krisen erfolgen. Das kann insbesondere bei Längsschnittstudien zu Fehlinterpretationen führen oder in Zeiten hoher Inflation die Ergebnisse in Frage stellen. Auch fehlt bei Vorher-Nachher-Vergleichsstudien oft eine zufrieden stellende Klärung der rage, ob denn die von Nutzergebühren befreite Gesundheitsversorgung für die Menschen tatsächlich kostenfrei ist. In anderen Fällen sind die angewendeten statistischen Methoden suboptimal, die Sample-Größen zu klein für signifikante Ergebnisse oder es fehlen statistische Signifikanzprüfungen.
Aus den eingeschlossenen Studien ergibt sich nach dieser Cochrane-Analyse ein etwas heterogenes Bild. Drei von sechs Studien über die Effekte neu eingeführter Zuzahlungen wiesen bei jeweils beiden untersuchten Einrichtungstypen (wie Gesundheitsposten, Krankenhaus, Arzneimittelvergabestelle) einen sofortigen Rückgang der Inanspruchnahme von betroffenen Gesundheitsleistungen um 5,5 bis 51,2 % (Mittelwert 29,5 %) sowie nach einem halben Jahr um 7,6 - 55,1 % (Mittelwert 29,6 %) auf, während bei zwei Studien jeweils gegenläufige Tendenzen bei den beiden Indikatoren zu beobachten waren. In diesen Fällen variierte die Zunahme der Nutzung nach Einführung von Zuzahlungen zwischen 22-40 %.
Insgesamt 5 Studien gingen den Effekten der Abschaffung von Selbstbeteiligungen in verschiedenen Entwicklungs- und Schwellenländern nach. Auch hier waren die Ergebnisse zunächst heterogen: In 4 Fällen zeigte sich unmittelbar nach der Maßnahme eine 7- bis 65-prozentige (Mittelwert 37 %; Stand.abw. 15,22%) Zunahme der Inanspruchnahme, die nach einem halben Jahr sogar auf 9,5 bis 66 % (Mittelwert 44 %; Stand.abw. 10,9 %) gestiegen war. Eine Studie ergab hingegen für jeweils zwei präventive und zwei kurative Nutzungsindikatoren einen Rückgang der Inanspruchnahme um 5,75 - 10,4 % (Mittelwert 8,9 %; Stand.abw. 2,8 %) unmittelbar nach Abschaffung der user fees bzw. um 0,16 - 6,8 % (Mittelwert 4,25 %; Stand.abw. 2,5%) nach sechs Monaten; allerdings war nach 12 und 18 Monaten auch hier ein Anstieg der Nutzung zu verzeichnen. Erhöhungen der Nutzergebühren, die zwischen 35,6 und 66 % (Mittelwert 44 %; Stand.abw. 8 %) variierten, verursachten nach den Ergebnissen von sechs Studien Rückgänge der Nutzung um 5 bis 47 % (Mittelwert 26 %; Stand.abw. 24%), während die Verringerung von Zuzahlungen um 25 - 75 % (im Mittel um 47 %) Steigerungen der Inanspruchnahme um 27 bis 280 % (Mittelwert 172 %; Stand.abw. 148%) nach sich zog.
Die genannten Änderungen waren von Fall zu Fall unterschiedlich und hingen vor allem auch der Art der betroffenen Gesundheitsleistungen ab, was insgesamt die Annahme verschiedener Preiselastizitäten bestärkt. Insbesondere, aber nicht nur bei präventiven Maßnahmen überstieg der Effekt nach sechs oder zwölf Monaten die spontanen Auswirkungen von Zuzahlungsänderungen. Trotz aller Kritik an den Unzulänglichkeiten der herangezogenen Studien ist die Schlussfolgerung der Autorinnen recht eindeutig: "Our findings broadly support the view that user fees present a barrier to access to curative health services for those groups who would be eligible to pay them. Therefore policy-makers willing to introduce user fees, should do so whilst bearing in mind the potential risks for access to health care for these populations" (S. 36).
Methodische und statistische Schwächen bemängeln sie vor allem bei den Studien, die BefürworterInnen von user fees gerne als Beleg für die Wirksamkeit dieser Maßnahme anführen. Zwei mit Weltbankbeteiligung in den 1990er Jahren entstandene Studien, nämlich User fees plus quality equals improved access to health care: Results of a field experiment in Cameroon von Jennie Litvack und Claude Bodart sowie The impact of alternative cost recovery schemes on access and equity in Niger von François Diop, Abdo Yazbeck und Ricardo Bitrán verwiesen auf steigende Inanspruchnahme im zeitlichen Zusammenhang mit der Einführung von Nutzergebühren. Die AutorInnen erklären dies ganz im Sinne der theoretischen Erwartungen an Nutzergebühren mit den Qualitätsverbesserungen und vor allem der zuverlässigen Verfügbarkeit von Arzneimitteln aufgrund der vermehrten Einnahmen der Gesundheitseinrichtungen - verdrängen aber bei der Interpretation ihrer Ergebnisse, dass internationale Entwicklungsinstitutionen genau diese Qualitätsverbesserungen finanzierten. Das ist vergleichbar mit der aktuellen Debatte über die leistungsabhängige Honorierung, deren Förderer geflissentlich übersehen, dass die verbesserte Behandlungsqualität vor allem auf zusätzliche externe Mittel und weniger auf performance-based payment zurückzuführen sein dürfte. Die Autorinnen der Cochrane-Analyse kritisieren zwar zu Recht die geringe Studiengröße und methodisch-statistische Schwächen, lassen diesen politisch motivierten Bias aber völlig außer Acht.
Damit zeigt sich eine Schwäche derartiger systematischer Analysen, die immer eine gewisse technokratische Perspektive mit sich bringen müssen, um die gewünschte methodische Rigidität zu erreichen. Der politischen, ökonomischen und sozialen Komplexität können stringente Metaanalysen nur eingeschränkt gerecht werden. Das erkennen auch Mylène Lagarde und Natasha Palmer: "Finally, the policy issues raised by the debate on user fees go beyond the question of their effects, which was the focus of this review. Issues of implementation have been underlined as key to understanding the reasons for the success or failure of such policies, in particular when they are implemented at the national level, in the complexity of a health system" (S. 36).
Auf den Seiten der Cochrane-Library steht zwar nur ein kostenfreies Abstract der relevanten und lesenswerten Metaanalyse von Lagarde und Palmer zum Download zur Verfügung. Allerdings stellt die WHO die Vollversion des Cochrane-Reviews The impact of user fees on access to health services in low and middle-income countries zum Download bereit. Einen Überblick über den Aufbau, die Untersuchungsfragen und die wichtigsten Ergebnisse liefert die Kurzfassung Do user fees have an impact on access to health services?. Und eine Kurzfassung mit den wichtigsten Ergebnissen ist in der Novemberausgabe des WHO-Bulletin von 2008 unter dem Titel The impact of user fees on health service utilization in low- and middle-income countries: how strong is the evidence? nachzulesen.
Jens Holst, 28.10.11
Geringes Gesundheitswissen ist nicht "nur" ein Bildungsproblem, sondern auch mit höherer Gesamtsterblichkeit assoziiert
 Über den Umfang und die Verteilung geringer individueller Fähigkeiten Basiskenntnisse über die eigene Gesundheit und Versorgungsmöglichkeiten zu erhalten, mit ihnen umzugehen und sie zu verstehen, gibt es mittlerweile weltweit zahlreiche gesicherte Erkenntnisse. Weniger genau untersucht ist aber, ob eine niedrige so genannte "health literacy" relevante negative Wirkungen auf die Gesundheit der Betroffenen hat oder eine Verbesserung der Gesundheitssystemkenntnisse außer einer persönlichen Zufriedenheit über Wissensgewinne auch positive gesundheitliche Wirkungen hat.
Über den Umfang und die Verteilung geringer individueller Fähigkeiten Basiskenntnisse über die eigene Gesundheit und Versorgungsmöglichkeiten zu erhalten, mit ihnen umzugehen und sie zu verstehen, gibt es mittlerweile weltweit zahlreiche gesicherte Erkenntnisse. Weniger genau untersucht ist aber, ob eine niedrige so genannte "health literacy" relevante negative Wirkungen auf die Gesundheit der Betroffenen hat oder eine Verbesserung der Gesundheitssystemkenntnisse außer einer persönlichen Zufriedenheit über Wissensgewinne auch positive gesundheitliche Wirkungen hat.
Mit den Ergebnissen einer retrospektiven Kohortenstudie, welche Kaiser Permanente, ein Gesundheitsunternehmen, das Krankenversicherung und Gesundheitsversorgung integriert, im US-Bundesstaat Colorado mit 2.156 herzkranken Patienten durchführte, existiert aber nun recht handfestes Wissen.
Die ambulant behandelten Patienten nahmen zwischen 2001 und 2008 an der Studie teil und mussten neben einer mehrfach durchgeführten (durchschnittlich ein follow up nach 1,2 Jahren) schriftlichen Befragung zu ihrem Gesundheitszustand auch drei aus einem größeren Standardfragebogen stammende, evaluierte Fragen zu ihrer "health literacy" beantworten. Nach deren Beantwortung wurden sie als Patienten mit hoher oder geringer "Gesundheitsbildung" klassifiziert. Die Messgrößen für die mögliche Wirkung der "health literacy" waren die Gesamtsterblichkeit und die Gesamtrate der Krankenhauseinweisungen.
Von den 1.547 Herz-Patienten, die letztlich an der Untersuchung teilnahmen, gehörten 262 oder 17,5% der Gruppe mit geringer "health literacy" an. Diese Personen waren älter, gehörten niedrigeren sozialen Schichten an, ihr Bildungsabschluss war niedrig und die Rate zusätzlicher Erkrankungen war höher. In der Untersuchungszeit verstarben insgesamt 124 Personen, darunter 46 in der Gruppe mit geringem und 78 in der mit angemessenem Gesundheitswissen.
In einer multivariaten Regressionsanalyse zeigte sich, dass eine geringe "health literacy" signifikant mit einer höheren Gesamtsterblichkeit assoziiert war. Die Wahrscheinlichkeit zu sterben war nach dem rechnerischen Ausschluss des Einflusses verschiedener anderer Merkmale (z.B. Alter, Bildungsabschluss, sonstige Erkrankungen und einiger Erkrankungsmerkmale) bei den Personen mit geringem Gesundheitswissen um 97% höher als bei den Personen mit hohem Gesundheitswissen.
Die ähnlich angelegte Untersuchung eines Zusammenhangs von "health literacy" mit der Gesamtrate der Krankenhausaufenthalte zeigte kein signifikantes Ergebnis.
Da diese Untersuchung bei krankenversicherten und bei englischsprachigen US-AmerikanerInnen durchgeführt wurde, vermuten die AutorInnen, dass ihr Ergebnis im Vergleich zu einer Studie in einer für die Gesamtbevölkerung repräsentativen Patientengruppe zu positiv ausgefallen ist.
Wie die offensichtlich auch gesundheitlich nachteiligen Lücken im Gesundheitswissen geschlossen werden können, sagen die AutorInnen zwar nicht, weisen aber zumindest auf die wichtige Rolle der Kommunikation von ÄrztInnen und Angehörigen anderer Gesundheitsberufegruppen hin. Dies hebt sich positiv von vielen, auch durchaus gut gemeinten Versuchen ab, die PatientInnen mit geringer "health literacy" vorrangig für deren Beseitigung durch die Lektüre entsprechender Literatur oder den Besuch von Gesundheitsbildungsangeboten bis hin zu Patientenuniversitäten verantwortlich zu machen.
Von der Studie "Health literacy and outcomes among patients with heart failure" von Peterson PN et al., veröffentlicht am 27. April 2011 in der Fachzeitschrift "JAMA (305: 1695-1701), ist kostenlos nur ein Abstract zugänglich.
Bernard Braun, 22.10.11
"No future" für Viele durch "Futures" für Wenige. Fakten zu den unerwünschten Wirkungen von Warentermingeschäften, OTC-Swaps etc.
 Investments im Rohstoff- und damit auch Nahrungsmittelhandel haben sich in den letzten Jahren zu einem Renner auf dem Markt für Kapitalanlagen entwickelt. Ein wachsender Teil der Ernährungsgrundlagen für Milliarden von Menschen wird also über Börsen gehandelt und das von Kapitalanlegern, die weder mit der Produktion noch mit der Verarbeitung von Nahrungsmitteln irgendeine Verbindung bzw. erklärtermaßen daran gar kein Interesse haben. Bei den beispielsweise noch relativ einfach zu verstehenden und weit verbreiteten "Futures" oder "Forwards, also "standardisierten Warentermingeschäfte, mit denen Käufer und Verkäufer anonym über eine Börse die Lieferung einer fixierten Menge an Rohstoffen zu einem bestimmten in der Zukunft liegenden Termin und einem festen Preis vereinbaren", steht am Endpunkt immer seltener ein Handel mit Weizen-, Mais- oder Reiskörnern, sondern nur noch monetäre Gewinne oder Verluste. Dies ermöglicht es auch, dass an den Rohstoffbörsen täglich ein Mehrfaches des gesamten Weltgetreideverbrauchs oder auch der Ölproduktion gehandelt wird.
Investments im Rohstoff- und damit auch Nahrungsmittelhandel haben sich in den letzten Jahren zu einem Renner auf dem Markt für Kapitalanlagen entwickelt. Ein wachsender Teil der Ernährungsgrundlagen für Milliarden von Menschen wird also über Börsen gehandelt und das von Kapitalanlegern, die weder mit der Produktion noch mit der Verarbeitung von Nahrungsmitteln irgendeine Verbindung bzw. erklärtermaßen daran gar kein Interesse haben. Bei den beispielsweise noch relativ einfach zu verstehenden und weit verbreiteten "Futures" oder "Forwards, also "standardisierten Warentermingeschäfte, mit denen Käufer und Verkäufer anonym über eine Börse die Lieferung einer fixierten Menge an Rohstoffen zu einem bestimmten in der Zukunft liegenden Termin und einem festen Preis vereinbaren", steht am Endpunkt immer seltener ein Handel mit Weizen-, Mais- oder Reiskörnern, sondern nur noch monetäre Gewinne oder Verluste. Dies ermöglicht es auch, dass an den Rohstoffbörsen täglich ein Mehrfaches des gesamten Weltgetreideverbrauchs oder auch der Ölproduktion gehandelt wird.
Da die Gewinne für diese Art von Geschäften letztlich nur vom Verbraucher bezahlt werden, stellt sich die Frage, ob "die massenhafte Spekulation auf den Rohstoffmärkten den Preisauftrieb und damit die Not von vielen Millionen Menschen zwar nicht verursacht, aber doch drastisch verschärft." Wenn die Preise für Grundnahrungsmittel wie Weizen, Mais oder Reis seit 2000 um rund 150% gestiegen sind, bedeutet dies für die paar Milliarden Einwohner von Entwicklungsländern, die ihr Einkommen sowieso fast vollständig für die Ernährung verwenden müssen, auch völlig unabhängig von Dürrekatastrophen etc. ein massives öffentliches Gesundheitsproblem.
Dieser Zusammenhang wird aber unter Hinweis auf eine Fülle anderer preistreibender Bedingungen (z.B. Vernachlässigung einer produktiven Landwirtschaft in der 3. Welt oder auch die steigende Nachfrage nach Bio-Treibstoff aus Nahrungsrohstoffen) von Ökonomen unterschiedlichster Provenienz bestritten.
Selbst wenn sich also eine öffentliche Diskussion nicht vom Finanzmarkt-Chinesisch abschrecken lässt, fehlen ihr noch elementare Informationen, die beiden Positionen zu verstehen und sich ein eigenes Urteil zu bilden.
An diesem Zustand will eine im Auftrag der unabhängigen Ernährungsorganisation "foodwatch" erstellte Expertise möglichst viel ändern. Ohne dass die Expertise und ihr Auftraggeber ihre kritische Bewertung der Finanzmarktgeschäfte mit Nahrungsmitteln und Rohstoffen verbergen und auf die Nennung der aus ihrer Sicht Hauptgewinner dieser Geschäfte verzichten, findet man dort eine Fülle systematischer und empirischer Informationen über die Instrumente, die Abläufe und die Effekte dieser Geschäfte.
Dazu gehören etwa folgende Fragen und Thesen:
• Was macht das Brot an der Börse?
• Das globale Rohstoff-Kasino
• Geld und Getreide - Eine lange Geschichte
• So funktioniert der Future-Handel und so funktionieren die Warentermin-(Futures -) Börsen
• Die Geburt der Rohstoff-Indexfonds und so funktionieren Investme nts in Rohst off-Indizes
• Preise und Beweise - Der Anteil der Spekulation am Rohstoffboom
• Futures-Märkte sind (k)ein Null-Summenspiel - Eine kritische Auseinandersetzung mit Lagerthese von Paul Krugman
• Äpfel und Birnen - Wie der Einfluss der Spekulation auf die Preise gemessen werden kann, und wie nicht
• Die Rohölpreise im Strudel der Kapitalmärkte
• Die Hungermacher
• Machtkampf um die Preishoheit - Wer zügelt die Rohstoffspekulanten?
• Instrumente gegen die Rohstoffspekulation
• EMIR, MiFID und die ESMA - Das Tauziehen um die Rohstoffmärkte im Dickicht der EU-Institutionen
Das Ganze wird durch eine kurze Liste weiterführender Literatur und durch vier politische und gesellschaftliche Forderungen von "foodwatch" ergänzt. Darin wird die Einführung von Positionslimits, also eine Begrenzung dieser Art von Spekulationsgeschäften, der Ausschluss institutioneller Investoren (z.B. Pensionsfonds) von derartigen Geschäften, das Verbot von Publikumsfonds und Rohstoffzertifikaten und der Verzicht der Banken auf solche Spekulationsgeschäfte verlangt.
Der trotz der herrschenden semantischen Vernebelung des Geschehens auch für Ökonomie-Laien verständlich geschriebene 88 Seiten umfassende Foodwatch-Report 2011: Die Hungermacher. Wie Deutsche Bank, Goldman Sachs & Co. auf Kosten der Ärmsten mit Lebensmitteln spekulieren kann komplett kostenlos heruntergeladen werden.
Bernard Braun, 18.10.11
Wenig Wissen über Radiologen, mehr Kontakte gewünscht aber hochzufrieden - "Blindes Arzt-Vertrauen" oder "health illiteracy"?
 75% der dazu befragten 1.001 Bürgern waren schon einmal Patient bei einem Radiologen, nur 18% hatten Angst vor Strahlung bei einer radiologischen Untersuchung, 94% halten die Radiologie für wichtig oder sehr wichtig und 70% waren mit ihrem Radiologen zufrieden oder gar sehr zufrieden - aber nur 37% derselben Personen wussten auf Befragen, dass Radiologen Röntgenaufnahmen erstellen und noch viel weniger von ihnen wussten, was diese Fachärzte sonst noch leisten. 66% aller Befragten gaben aber unabhängig davon an, sie hätten ein hohes oder sehr hohes Interesse an medizinischen Themen.
75% der dazu befragten 1.001 Bürgern waren schon einmal Patient bei einem Radiologen, nur 18% hatten Angst vor Strahlung bei einer radiologischen Untersuchung, 94% halten die Radiologie für wichtig oder sehr wichtig und 70% waren mit ihrem Radiologen zufrieden oder gar sehr zufrieden - aber nur 37% derselben Personen wussten auf Befragen, dass Radiologen Röntgenaufnahmen erstellen und noch viel weniger von ihnen wussten, was diese Fachärzte sonst noch leisten. 66% aller Befragten gaben aber unabhängig davon an, sie hätten ein hohes oder sehr hohes Interesse an medizinischen Themen.
Dies sind die paradoxen Ergebnisse einer von der Deutschen Röntgengesellschaft in Auftrag gegebenen, im Herbst 2010 durchgeführten und jetzt veröffentlichten repräsentativen telefonischen Bevölkerungsumfrage.
Auch weitere Teilergebnisse der Befragung lassen eher Verwunderung und Zweifel über die insgesamt hohe Zufriedenheit zurück als klare Erkenntnisse: So wünschen sich 69% der Befragten beispielsweise eine bessere Aufklärung hinsichtlich der Risiken der Untersuchung und 67% wünschen sich dies auch hinsichtlich des Nutzens der Untersuchung. 83 % gaben an, dass ihnen beim Besuch des Radiologen, als einem Facharzt mit "Technik-Image" das Arzt-Patienten- Gespräch wichtig sei. Nur 39 % der Befragten, die schon einmal beim Radiologen waren, gaben aber an, dass dieser den Befund mit ihnen besprochen hätte. Diese Besprechungen erfolgten dagegen bei 47% der privat Versicherten.
Ähnlich hin- und hergerissen wirken die Befragten auch beim Thema Nukearmedizin und Strahlentherapie: Einerseits ist die Strahlentherapie in hohem Maße akzeptiert. 75 % und mehr der Befragten halten die Strahlentherapie für eine wichtige Behandlungsoption bei Krebserkrankungen, 74 % halten den Einsatz der Strahlentherapie für die Heilung vieler Tumoren für unverzichtbar. Trotzdem würden 37 % der Befragten einem Freund/Familienangehörigen eine medizinisch indizierte Strahlentherapie nur mit Bedenken empfehlen und lediglich 35 % würden keine Bedenken äußern. Woran dies liegen könnte zeigen die Antworten auf die Frage, welche Gefühle bei der Nutzung von Strahlung in der Medizin überwiegen würden. 51 % der Befragten sagten, dass der therapeutische Nutzen überwiegen würde; 42 % gaben aber an, dass die Angst vor Nebenwirkung oder Spätfolgen der Strahlentherapie überwiegen würde.
Hier bestätigt sich zum Teil die in den Befragungen des "Gesundheitsmonitors" der Bertelsmann Stiftung in früheren Befragungswellen zum Vertrauen in die Ärzte und zu einer Reihe ihrer Eigenschaften und Tätigkeiten wiederholt identifizierte eigenartige Diskrepanz zwischen hohem Vertrauen in "den" Arzt und erheblich vermindertem Vertrauen in nahezu alle Tätigkeiten derselben Ärzte.
Neu und unerwartet ist, dass derartig wenige Personen mit dem selbst berichteten Interesse an und der Erfahrung mit dem medizinischen Bereich so wenig spezifische Kenntnisse haben, was denn der "Radiologe" zu dem sie ihr Hausarzt überweist, eigentlich konkret macht. Wenn die Erklärung nicht eine rein sprachliches Unverständnis der Fachbezeichnung Radiologe, also ein Befragungsfehler ist, gibt es in der Befragung auch einige Hinweise, was für PatientInnen jenseits von genauen Kenntnissen über die Tätigkeit des Arztes und seiner Aufklärungsleistungen bei Beurteilungen von Ärzten wichtig ist: Die schmerzlose Untersuchung durch Apparate und natürlich fachkundiges Personal!
Weitere Untersuchungen müssten klären, auf welcher kognitiven, emotionalen und verhaltensmäßigen Grundlage Patienten sich bei der Suche und Bewertung von Ärzten bewegen und ob die Annahmen über die dominant rational bestimmte subjektive Basis stimmen, von der die immer zahlreicher werdenden Informations- und Entscheidungshilfe-Angebote Patienten "abholen" wollen.
Fachgesellschaftliche Quintessenzen der Art, dass "die Radiologie (die strahlenden Fächer) als ärztliche Disziplinen wahrgenommen und hoch geschätzt (werden) oder dass "die Apparatemedizin positiv belegt" ist und "als sinnvoll erachtet" wird, machen es sich zu einfach.
Sowohl die Kurzfassung der Präsentation als auch die etwas längere Langfassung gibt es kostenlos. Auf 110 Seiten eines ebenfalls kostenlos erhältlichen Tabellenbandes findet der Interessierte noch eine Fülle von detaillierteren Informationen zum Thema und Ansatzpunkte für die weitere Beschäftigung mit dem Thema.
Zur weiteren Irritation über scheinbar gesicherte Wissensbestände zur ambulanten Versorgung tragen einige Daten auch noch bei: So geben die Befragten ähnlich wie in einigen anderen Befragungsstudien als Anzahl aller Arztbesuche in den letzten Monaten 6 und nicht die immer wieder aus Routinedaten einer einzigen Krankenkasse ausgezählten, geschätzten und heftig kommunizierten 18 Besuche.
Bernard Braun, 3.6.11
2% -11% der Deutschen erlitten als Kinder und Jugendliche körperlichen, emotionalen und sexuellen Mißbrauch und Vernachlässigung
 Zu einem der großen sozialen und gesundheitlichen Tabuthemen gehören die körperliche und die emotionale Gewalt gegen Kinder und Heranwachsende, die meist durch Personen aus ihrem persönlichen Umfeld, also von Eltern, Verwandten oder Bekannten ausgeübt wird. Die Gewalt reicht vom "Klaps, der doch nicht schaden kann" (der passende Kommentar dazu: "Eine ordentliche Watschen hat noch jedem geschadet" [SZ 29.4.2011]) bis zum sexuellen Missbrauch, der am meisten bei Mädchen und heranwachsenden jungen Frauen erfolgt. Dies alles wird von den Betroffenen oft erst nach Jahrzehnten und meist auch erst nach langjährigen seelischen Erkrankungen oder Störungen des sozialen Verhaltens offen angesprochen und damit die wichtigste Voraussetzung für Hilfe geschaffen.
Zu einem der großen sozialen und gesundheitlichen Tabuthemen gehören die körperliche und die emotionale Gewalt gegen Kinder und Heranwachsende, die meist durch Personen aus ihrem persönlichen Umfeld, also von Eltern, Verwandten oder Bekannten ausgeübt wird. Die Gewalt reicht vom "Klaps, der doch nicht schaden kann" (der passende Kommentar dazu: "Eine ordentliche Watschen hat noch jedem geschadet" [SZ 29.4.2011]) bis zum sexuellen Missbrauch, der am meisten bei Mädchen und heranwachsenden jungen Frauen erfolgt. Dies alles wird von den Betroffenen oft erst nach Jahrzehnten und meist auch erst nach langjährigen seelischen Erkrankungen oder Störungen des sozialen Verhaltens offen angesprochen und damit die wichtigste Voraussetzung für Hilfe geschaffen.
Trotz der sicherlich auch bei der hier vorgestellten Studie hohen Dunkelziffer bringt eine jetzt veröffentlichte retrospektive Befragung von 2.504 Personen (14-90 Jahre) einer repräsentativen Stichprobe der deutschen Bevölkerung im Jahr 2010 mittels der deutschen Version des Childhood Trauma Questionnaire (der Fragebogen ist vorbildlich im Anhang des Aufsatzes dokumentiert) zu möglichen Misshandlungen und Vernachlässigungen in ihrer Kindheit und Jugend etwas Licht in dieses Dunkel. Hierbei handelt es sich erst um die zweite deutsche Studie, die versucht sämtliche Missbrauchsformen zu erheben.
Die Hauptergebnisse lauten:
• 1,6 % der Personen der Gesamtstichprobe berichteten über schweren emotionalen, 2,8 % über schweren körperlichen, 1,9 % über schweren sexuellen Missbrauch sowie 6,6 % über schwere emotionale und 10,8 % über schwere körperliche Vernachlässigung in Kindheit und Jugend.
• Unterschicht- und Mittelschichtzugehörigkeit erwiesen sich in logistischen Regressionsanalysen als Prädiktoren für schweren emotionalen und schweren körperlichen Missbrauch sowie schwerer emotionaler und schwerer körperlicher Vernachlässigung.
• Weibliches Geschlecht war in multivariaten Analysen ein klarer Prädiktor für schweren sexuellen Missbrauch.
• Die retrospektiv berichteten Häufigkeiten von Misshandlungen der aktuellen Befragung entsprechen den Ergebnissen einer bevölkerungsbasierten deutschen Studie aus dem Jahr 1995. Außerdem stimmen die Häufigkeiten mit den Ergebnissen mehrerer internationaler Studien überein.
Ein schlechter Trost ist, dass die Häufigkeit körperlicher und emotionaler Vernachlässigung bei den Nachkriegsgenerationen im Vergleich zu Menschen, die den 2. Weltkrieg und die Nachkriegszeit als Kinder und Jugendliche erlebt haben, abgenommen hat.
Trotzdem ist es auch im Nachhinein nicht verständlich warum erst im Jahre 2000 die folgende Bestimmung ins Bürgerliche Gesetzbuch (BGB) Eingang gefunden hat: "Kinder haben ein Recht auf gewaltfreie Erziehung. Körperliche Bestrafungen sind unzulässig."
Bleibt zu hoffen, dass diese Bestimmung auch den nachweisbaren Nutzen vergleichbarer rechtlicher Bestimmung im Ausland hat. So führte das in Schweden bereits 1979 gesetzlich eingeführte Recht auf gewaltfreie Erziehung mittlerweile zu wesentlich wenigeren Missbrauchsdelikten gegen Kinder und Jugendliche. Und vielleicht greift im gesetztreuen Deutschland ja auch mal eine Regelung schneller!
Die Studienergebnissse sind im April 2011 in dem Aufsatz "Misshandlungen in Kindheit und Jugend. Ergebnisse einer Umfrage in einer repräsentativen Stichprobe der deutschen Bevölkerung (Maltreatment in childhood and adolescenceresults from a survey of a representative sample of the German population)" von Häuser W, Schmutzer G, Brähler E, Glaesmer H. im "Deutschen Ärzteblatt" (108(17): 287-94. DOI: 10.3238/arztebl.2011.0287) veröffentlicht worden, und kostenlos erhältlich.
Bernard Braun, 3.5.11
Gläubig und/oder gesund oder wie weit sind die Kirchenführer von der Empfängnisverhütungspraxis ihrer Gläubigen entfernt?
 Egal ob sich "Pillen-Paul", "unser Papst" oder Teile der besonders in den USA ideologisch und politisch einflussreichen evangelikalen Sekten äußerten und äußern: Empfängnisverhütung durch Kontrazeptiva oder anderen hormonellen Methoden, eine Intrauterin-Spirale oder Sterilisation galt und gilt als mehr oder weniger offen gebrandmarkte Sünde für katholische aber auch eine Reihe protestantischer oder evangelikaler Gläubigen. Ginge es nach den Sexual- und Geburtsexperten in der vatikanischen Glaubenshierarchie sind die einzigen religiös zulässigen Methoden der Empfängnisplanung die meist unzuverlässigen natürlichen Mittel wie beispielsweise die Knaus-Ogino-Methode.
Egal ob sich "Pillen-Paul", "unser Papst" oder Teile der besonders in den USA ideologisch und politisch einflussreichen evangelikalen Sekten äußerten und äußern: Empfängnisverhütung durch Kontrazeptiva oder anderen hormonellen Methoden, eine Intrauterin-Spirale oder Sterilisation galt und gilt als mehr oder weniger offen gebrandmarkte Sünde für katholische aber auch eine Reihe protestantischer oder evangelikaler Gläubigen. Ginge es nach den Sexual- und Geburtsexperten in der vatikanischen Glaubenshierarchie sind die einzigen religiös zulässigen Methoden der Empfängnisplanung die meist unzuverlässigen natürlichen Mittel wie beispielsweise die Knaus-Ogino-Methode.
Egal ob es aber um das empirieresistente rigorose Verbot der präventiv sinnvollen und notwendigen Nutzung von Kondomen für die Bevölkerung im HIV/AIDS-bedrohten Afrika geht oder um die Verhinderung der meist ungewollten und sozialpolitisch seit Billy Clinton Sozialreformen schlecht abgepufferten Frühstschwangerschaften us-amerikanischer High-School-Schülerinnen, weiß man relativ wenig darüber, ob sich die gläubigen Frauen und ihre Männer von den Verboten überhaupt angesprochen fühlen und wie ihre Empfängnisverhütung wirklich aussieht.
Die 2006-2008 im Rahmen des "National Survey of Family Growth (NSFG)" des "National Center for Health Statistics" der USA durchgeführte gezielte Befragung von 7.356 nach eigenen Angaben aktiv religiösen Frauen zwischen 15 und 44 Jahren nach ihrer Nutzung von künstlichen empfängnisverhütenden Mitteln, zeigt daher zum ersten Mal, dass deren Einsatz in den USA die breite Norm und nicht die Ausnahme ist:
• Die Mehrheit der sexuell aktiven Frauen, die nicht gegen ihren Willen schwanger werden will, nutzt vorrangig künstliche kontrazeptive Methoden: 33% lassen sich sterilisieren, 31% nehmen die Anti-Baby-Pille oder setzen eine andere hormonelle Methode ein und 5% haben sich eine Intrauterin-Spirale einsetzen lassen.
• Selbst unter den verheirateten katholischen Frauen praktizieren in den USA nur 3% eine so genannte natürliche Empfängnisverhütung.
• Das Nebeneinander von strenger und praktizierter Religiosität samt entsprechenden Überzeugungen sowie künstlicher Empfängnisverhütung ist also im Alltag der Gläubigen keineswegs unversöhnlich oder zumindest nach den Ergebnissen dieser Studie nicht offensichtlich ethisch belastend.
Was leider in der Befragung nicht geklärt wird ist, wie sich die gegen die Gebote ihrer Glaubensführer empfängnisverhütenden Frauen und Männer bei ihrem "sündigen Tun" fühlen und ob ihr persönlicher Widerstand möglicherweise unerwünschte Folgen für ihre mentale oder psychische Gesundheit hat.
Mehr über die Ergebnisse der Befragung enthält der achtseitige Report "Countering Conventional Wisdom: New Evidence on Religion and Contraceptive Use von Jones RK and Dreweke J vom Guttmacher Institute, der im April 2011 erschienen und kostenlos erhältlich ist.
Bernard Braun, 30.4.11
"Wall Street Journal" vs. "American Medical Association": Wie viel verdienen US-Ärzte an der Behandlung von Medicare-Versicherten?
 Die stramm marktwirtschaftlich orientierte Tageszeitung "The Wall Street Journal" hatte im Verlaufe des Jahres 2010 verschiedene Artikel veröffentlicht, die auf der Basis von offen zugänglichen Daten der staatlichen steuerfinanzierten Rentner-Krankenversicherung "Medicare" zahlreiche Unwirtschaftlichkeiten, Betrugspraktiken und ausschließlich einkommensmaximierende Honorarpraktiken von Ärzten belegen konnten.
Die stramm marktwirtschaftlich orientierte Tageszeitung "The Wall Street Journal" hatte im Verlaufe des Jahres 2010 verschiedene Artikel veröffentlicht, die auf der Basis von offen zugänglichen Daten der staatlichen steuerfinanzierten Rentner-Krankenversicherung "Medicare" zahlreiche Unwirtschaftlichkeiten, Betrugspraktiken und ausschließlich einkommensmaximierende Honorarpraktiken von Ärzten belegen konnten.
Eine grundsätzliche Schlussfolgerung lautete, künftig routinemäßig und personenbezogen die Medicare-Einkünfte aller Ärzte veröffentlichen zu wollen.
Bereits 1979 hatte das Gesundheitsministerium der USA eine Liste der Ärzte veröffentlicht, die mehr als 100.000 US-Dollar für die Behandlung von Medicare-Versicherten erhielten. Als es auch die Einnahmen der anderen Ärzte veröffentlichen wollte, wehrten sich Ärzte und ihre Verbände vor einem Gericht im Bundesstaat Florida erfolgreich gegen diese Absicht. Dieses wertete das Recht auf den Schutz der Privatsphäre und der Einkommen höher als das Recht der Steuer- oder Beitragszahler zu erfahren, was mit ihrem Geld passiere.
Nachdem zwischenzeitlich Mitglieder des Obersten Bundesgerichts der USA betonten, dieses Recht auf Privatsphäre hätte keineswegs einen unverrückbaren verfassungsrechtlichen Rang, reichte der Verlag der Zeitung vor dem U.S. District Court for the Middle District of Florida Anfang 2011 eine Klage ein, die Veröffentlichung aller Ärzteeinkünfte aus Medicare für rechtlich zulässig zu erklären.
Während sich staatliche Stellen bis zu einer Entscheidung des Gerichts zurückhalten wollen, sind erneut die Ärzteverbände massiv gegen jede weitere Transparenz. Ärzte würden jetzt schon genug durch die Medicare-Verwaltung und 23 weitere Qualitätssicherungs-Institutionen kontrolliert. Die Daten seien nicht sonderlich aussagekräftig, unvollständig und könnten zu Fehlschlüssen führen. Keine Antwort geben die Vertreter der "American Medical Association (AMA)" aber auf die simple Klagebegründung der Zeitungsvertreter: "The Medicare system is funded by taxpayers, and yet taxpayers are blocked from seeing how their money is spent."
Ob und wie der Versuch ausgeht, die ansonsten ja immer auf mehr Markt und Wettbewerb und deren Beitrag zu mehr Transparenz, Wirtschaftlichkeit und Qualität pochenden Ärzte zu mehr Einkommenstransparenz zu motivieren oder zu zwingen, verdient weiter beobachtet zu werden.
Wer jemals in Diskussionen über die Einkünfte von niedergelassenen Ärzten in Deutschland erlebt hat, wie sämtliche amtlichen oder selbst von Ärztevereinigungen genannten Beträge von allen anwesenden Ärzten ins Reich der Phantasie oder des Sozialneids verwiesen wurden, kann die USA nur um die praktische Konsequenz ihrer führenden Wirtschafts-Tageszeitung beneiden. Unabhängig davon, dass die Rechtslage in Deutschland es nicht so einfach erlaubt, stellt sich aber zumindest die Frage warum die aufwändig und letztlich mit Versichertengeldern erhobenenen Finanzdaten nicht als eine Quelle für mehr Transparenz diskutiert und vielleicht demnächst auch genutzt werden!?
Den Artikel, der sich mit der Klageerhebung befasst, "Journal Files Suit to Open Medicare Database" im Wall Street Journal vom 26. Januar 2011 kann man kostenlos herunterladen. Dort befinden sich auch Links zu den einzelnen Artikeln, die belegen können, dass und wie wichtig mehr Transparenz über die Finanzierung von Ärzten u.a. aus den Medicare-Kassen ist.
Bernard Braun, 31.1.11
"Lasst die Toten ruhen!?" - Warum Rate und Ergebnisse von Obduktionen Bestandteil der Qualitätsberichte werden sollten?
 Am 4. Januar 2011 äußerte sich der "Bundesverband Deutscher Pathologen" unter der Überschrift "Neue Obduktionsstudie zeigt: Qualität klinischer Diagnostik ist gestiegen" zu Obduktionsergebnisse aus dem Krankenhaus Görlitz in Sachsen aus den Jahren 1987 und 2005-2007. Der Vorsitzende des Verbandes, Schlake, zog daraus für die aktuelle Gesundheitspolitik den Schluss: "Gehen Sie dorthin, wo viel obduziert wird".
Am 4. Januar 2011 äußerte sich der "Bundesverband Deutscher Pathologen" unter der Überschrift "Neue Obduktionsstudie zeigt: Qualität klinischer Diagnostik ist gestiegen" zu Obduktionsergebnisse aus dem Krankenhaus Görlitz in Sachsen aus den Jahren 1987 und 2005-2007. Der Vorsitzende des Verbandes, Schlake, zog daraus für die aktuelle Gesundheitspolitik den Schluss: "Gehen Sie dorthin, wo viel obduziert wird".
Richtig daran ist, dass Obduktionen oder Sektionen nicht zum Ensemble der Maßnahmen gehören, die Prozess- und Ergebnisqualität im Krankenhaus und Behandlungssystem zu verbessern und weder ihre Häufigkeit noch ihre Ergebnisse zu den Qualitätsindikatoren der obligatorischen strukturierten Qualitätsberichte der Krankenhäuser gehören. Und angesichts der Blässe oder Lückenhaftigkeit der gesamten Qualitätsberichterstattung sollte ernsthaft über die Aufnahme derartiger Indikatoren nachgedacht werden.
Falsch ist aber, dass es sich um neue Ergebnisse handelt, wenn man bedenkt, dass diese Ergebnisse bereits im "Ärzteblatt Sachsen 1/2009" veröffentlicht wurden. Aber dies ist nicht der erste Fall im deutschen Gesundheitswesen, dass die Einen Ereignisse und Daten schon als veraltet vergessen haben, Andere dieselben als brandneu entdecken und verbreiten.
Problematisch ist bei solchen Neuentdeckungen aber wirklich, wenn sie relativ unvollständig und tendenziös präsentiert werden. So werden zwar für das Jahr 1987 ausführlich die in der so genannten "Görlitzer Studie" extrem hohe Sektionsrate von 97 % aller im Klinikum der damals in der DDR gelegenen sächsischen Stadt Görlitz und die relativ niedrige Rate von 41 % übereinstimmenden klinischen Diagnosen und dem Obduktionsbefund berichtet. Für die Jahre 2005 bis 2007 fehlt in der Pressemitteilung des Verbandes einerseits jede Angabe zu der im Bundesdurchschnitt immer noch überdurchschnittlich hohen Görlitzer Obduktionsrate von 36 % und damit auch zu den möglichen Selektionseffekten. Andererseits berichtet der Verband aber, dass in den aktuelleren Jahren Diagnosen und Befunde in 60-62 % aller untersuchten Fälle voll übereinstimmten.
Trotz der eindeutigen Verbesserungen bei der Häufigkeit in der klinische Diagnosen mit Obduktionsbefunden übereinstimmen sieht dies 2005-2007 bei 38-40 % aller untersuchten Fälle mehr oder weniger anders aus. Deshalb lohnt ein zweiter ausführlicherer und vollständigerer Blick auf die Ergebnisse der "Görlitzer Studie" und die Erklärungen mancher ihrer Ergebnisse:
• Negativ betrachtet wurde 1987 in 37 % aller untersuchten Fälle bzw. obduzierten Toten eine Fehleinschätzung der Todesursache aufgedeckt. Dieser Anteil sank 2005-2007 auf durchschnittlich 18 %. Teilweise Übereinstimmungen traten 2005-2007 bei rund 20 % der Obduzierten auf.
• Trotz des selbstkritischen Hinweises in der Ärzteblatt-Publikation im Jahr 2009, dass die wesentlich niedrigere Obduktionsrate zu Selektionseffekten jedweder Art führen könnte und auch "ein gewisser Selektionsfaktor im Obduktionsgut anzunehmen" wäre "der durch die im häuslichen Milieu Verstorbenen noch verstärkt sein dürfte", relativieren diesselben Autoren die Gefahr selektiver Ergebnisse im selben Atemzug bzw. Absatz. Ihre Ergebnisse wiesen angeblich darauf hin, "dass der Selektionsfaktor von mehr als 30 % (Selektionsrate ab) statistisch gesehen abnimmt."
• Auch wenn das so ist, bedeutet diese Aussage, dass ein Großteil der Krankenhäuser, die entweder gar keine Obduktionen durchführen oder die Häuser mit der aktuell von Experten geschätzten und unwidersprochenen durchschnittlichen Obduktionsrate von 4 bis 6 %, keine verlässliche und für die qualitätsorientierte Krankenhaus-Auswahl relevanten Angaben über ihre Diagnosesicherheit und -qualität liefern können. Diese Situation hat sich auch in den letzten 20 Jahren deutlich verschärft: "So ist die Zahl der Obduktionen an deutschen Krankenhäusern um weit mehr als die Hälfte zurückgegangen". Die Bundesärztekammer berichtet für 1999 sogar eine Rate von 3,1 %. Als Gründe nannten die Ärzteblatt-Autoren 2009 den Wandel in der Einstellung der Bevölkerung zu Krankheit und Tod "als Störfaktor", die "Einstellung der Ärzte und der ihrer Lehrer zur Obduktion" und für das Verschwinden der Obduktionen aus dem Beantragungs- und Handlungsrepertoire der öffentlichen Gesundheitsämter "Kostenfragen". In 30% der Fälle bei denen eine Obduktion aus ärztlicher Sicht sinnvoll gewesen wäre, sprachen sie sich gegen einen dafür notwendigen Antrag bei den Angehörigen aus. Kommt es zum Antrag würde "nicht selten
das Gespräch dem jüngsten Assistenten überlassen".
Auf die Folgen für die ärztliche Therapiequalität hat die Bundesärztekammer bereits im Jahr 2005 hingewiesen und ihre Einschätzung bis heute auf ihrer Website dokumentiert: "In ca. 15 % aller Todesfälle in Krankenhäusern besteht eine Diskrepanz zwischen klinischer Hauptdiagnose und Sektionsbefund, die mit Folgen für Therapie und Überleben der Patienten einhergeht. Diese Fehlerquote kann nur durch eine systematische klinische Autopsie erkannt und benannt sowie durch einen intensivierten klinisch-pathologischen Diskurs zukünftig verringert werden. In weiteren ca. 20 % der Sektionen ergeben sich ebenfalls deutliche Unterschiede zwischen klinischer Hauptdiagnose und Sektionsbefund, allerdings ohne Konsequenzen für die Therapie und das Überleben der Patienten. ... Aus den genannten Fakten und Daten ergibt sich zwingend, dass eine Erhöhung der Sektionsfrequenz notwendig ist, da anderenfalls die ethisch und ökonomisch gebotene Selbstkontrolle der Medizin nur unzureichend erfüllt wird."
Sowohl für die gesetzlich vorgeschriebene Qualitätssicherung und die Transparenz über die Qualitätssicherungsbemühungen und die Diagnose-Qualität einzelner Krankenhäuser ist daher der Forderung des Pathologenverbandes zuzustimmen, Angaben zur Sektionshäufigkeit und die gewonnenen Ergebnisse in die strukturierten Qualitätsberichte aufzunehmen.
Selbst bei der Unklarheit über Selektionseffekte in der vergleichsweise hohen Obduktionsrate des Görlitzer Krankenhauses zeigen seine Ergebnisse, dass Obduktionen auch Hinweise auf epidemiologische Fehleinschätzungen durch die amtliche Totenscheinstatistik liefern können: "So beträgt der Anteil der zum Tode führenden Herz-Kreislauferkrankungen im Autopsiegut 33-40 % und nicht entgegen offiziellen Mitteilungen über 50 %. Infektionen und Entzündungen stehen seit Jahren in der Obduktionsstatistik als Todesursache mit 14 % an 3. Stelle."
Und selbst wenn sich aber das stationäre Versorgungswesen nicht auf den Fortschritten von "Görlitz 2" ausruht, ändert dies nichts an den unter Qualitätsgesichtspunkten noch wesentlich größeren Mängeln der außerstationären Leichenschau und Todesursachen-Diagnostik. Auch wenn alle Ärzte zur Durchführung der Leichenschau verpflichtet sind, wimmelt(e) für die Bundesärztekammer die "Durchführung der ärztlichen Leichenschau" nach gründlicher Sichtung der bis zum Jahr 2002 dazu veröffentlichten wissenschaftlichen Studien von "Sorgfaltsmängeln", "Fehlleistungen" und liegt zum Teil "weit unter dem Anspruch der 'Evidence-Based-Medicine'."
Zu den "Highlights" der wesentlich längeren Mängelliste gehört, dass nur 25 % aller Ärzte und gerade einmal 1 % der Hausärzte die zu diagnostizierende Leiche gemäß der rechtsmedizinischen Empfehlung völlig entkleiden, sich 47 % der Notärzte und 41 % der niedergelassenen Ärzte durch die Polizei beeinflussen lassen, wenn es um die Entscheidung geht, "polizeiliche Ermittlungen zum Todesfall zu veranlassen", von den Ärzten "in der Regel (unzutreffenderweise) angenommen (wird), dass durch die Leichenschau die sichere Feststellung der Todesursache
möglich wäre", falsch eingeschätzte Todesursachen auf der Todesbescheinigung in 20 bis 50 % aller Todesfälle vorliegen und 1997 "mindestens 11.000 'nicht natürliche Todesfälle' darunter 1.200 Tötungsdelekte pro Jahr der Statistik entgehen, weil sie bei der Leichenschau als 'natürliche Todesfälle' deklariert werden." Von den zuletzt erwähnten 11.000 "nicht natürlich Gestorbenen" starben ca. 4.000 "im Zusammenhang mit medizinischen Maßnahmen". Bei dem hier zitierten Verfasser handelt es sich um den Präsidenten der Bundesärztekammer, Hoppe, der dies und noch viel mehr zum Thema in einem Brief an die Teilnehmer der Gesundheitsministerkonferenz vom 22.1. 2003 vortrug und auch gleich ein Mustergesetz angehängt hatte.
Die aktuelle "Presseerklärung des "Bundesverband Deutscher Pathologen" ist kostenlos erhältlich.
Der "alte" Artikel "Obduktionsergebnisse. Unter dem Aspekt der Qualitätsberichte - Jahresanalysen aus dem Klinikum Görlitz" aus dem "Ärzteblatt Sachsen 1/2009" ist ebenfalls kostenlos erhältlich.
Wer an noch mehr Vor- und Nachteilen und Hintergründen zur Autopsie interessiert ist, findet dies in dem 61-seitigen sehr material- und referenzreichen Beschluss des Vorstandes der Bundesärztekammer vom 26. August 2005 "Stellungnahme zur Autopsie - Langfassung".
Und auch der ebenfalls mit zahlreichen weiterführenden Hinweisen versehene Brief von BÄK-Präsident Hoppe an die GMK aus dem Jahr 2003 ist im Internet kostenfrei erhältlich.
Bernard Braun, 8.1.11
"Der Mensch ist ein soziales Wesen" und zwar fast immer! Was hat dies mit erfolgloser Gesundheitsaufklärung zu tun?
 Informationskampagnen für oder gegen bestimmte gesundheitsbezogene Verhaltensweisen und Therapien sind weit verbreitete Methoden der präventiven Gesundheitsaufklärung und -kommunikation. Wie bei Kampagnen gegen das Rauchen oder gegen ungesunde Ernährung schon vor einiger Zeit erkannt wurde, reichen noch so abschreckende und anschauliche Informationen über Raucherlungen und eine "fit-statt-fett"-Aufklärung jedoch nicht aus oder bewirken sogar das Gegenteil. Woran dies möglicherweise auch liegen könnte und warum manche Kampagne zur Krebsvorsorge nicht deren Inanspruchnahme erhöht, untersuchten nun, gefördert durch die Deutsche Krebshilfe, Heidelberger GesundheitspsychologInnen in einer zweistufigen Längsschnittstudie, die der Theorie des "planned behavior" folgt.
Informationskampagnen für oder gegen bestimmte gesundheitsbezogene Verhaltensweisen und Therapien sind weit verbreitete Methoden der präventiven Gesundheitsaufklärung und -kommunikation. Wie bei Kampagnen gegen das Rauchen oder gegen ungesunde Ernährung schon vor einiger Zeit erkannt wurde, reichen noch so abschreckende und anschauliche Informationen über Raucherlungen und eine "fit-statt-fett"-Aufklärung jedoch nicht aus oder bewirken sogar das Gegenteil. Woran dies möglicherweise auch liegen könnte und warum manche Kampagne zur Krebsvorsorge nicht deren Inanspruchnahme erhöht, untersuchten nun, gefördert durch die Deutsche Krebshilfe, Heidelberger GesundheitspsychologInnen in einer zweistufigen Längsschnittstudie, die der Theorie des "planned behavior" folgt.
Sie fragten dafür 2.426 Männer im Alter von 45 bis 65 Jahren nach ihrer Inanspruchnahme der Krebsfrüherkennungsuntersuchung und außerdem, wie sie das entsprechende Verhalten anderer Männer einschätzen.
Im zweiten experimentellen Teil der Studie wurde ein Jahr nach der ersten Studie bei 185 Männern zwischen 45 und 70 Jahren überprüft, ob Informationen oder Annahmen über das Verhalten anderer Männer, von den ForscherInnen als "deskriptive Normen" bezeichnet, ihre Motivation beeinflusst, selber an einer Untersuchung zur Krebsfrüherkennung teilzunehmen. Dabei war z.B. von vornherein bekannt, dass höchstens 21% der Männer Krebs-Vorsorgeuntersuchungen in Anspruch nehmen, gegenüber immerhin durchschnittlich rund 47% der Frauen. Die Unterrepräsentanz der Männer findet man aber auch bei anderen Gesundheitskursen oder Raucherentwöhnungskursen.
Ihre Ergebnisse sind weit über ihr Thema hinaus von Bedeutung und sehen so aus:
• Gesundheitsverhalten wird nicht nur durch Sachinformationen beeinflusst, sondern maßgeblich durch Faktoren im sozialen Umfeld der Personen, die z.B. darüber informiert werden, dass die Inanspruchnahme der Krebsfrüherkennung wichtig ist. Diese Faktoren sind einerseits die Erwartungen wichtiger Bezugspersonen und andererseits das Verhalten "vergleichbarer" Menschen. Soziale Normen und daraus abgeleitete Einstellungen haben beim Gesundheitsverhalten auch eine höhere Bedeutung als die klassischen soziodemographischen Faktoren Einkommen und Bildung. Die Bedeutung dieser Faktoren ist auch bereits bei älteren Menschen nachgewiesen worden. Wenn diese trotz vieler "Zipperlein" oder auch Erkrankungen ihren Gesundheitszustand subjektiv als ganz gut bewerten, liegt dies u.a. daran, dass sie sich mit Gleichaltrigen und zum Teil auch älteren und kränkeren Personen in ihrem Umfeld vergleichen.
• In der ersten Befragung gingen die Männer, die noch nie an einer Früherkennungsuntersuchung teilgenommen hatten, also die Mehrheit, davon aus, dass nur wenige andere Männer zu dieser Untersuchung gingen. Sie schätzten den Anteil auf 28%. Die Befragten, die angaben, sie würden die Krebsvorsorgeuntersuchung unregelmäßig oder gar regelmäßig in Anspruch nehmen, schätzten den Anteil der Männer, die dies auch so machten auf 36% oder gar 45%. Egal, wie das eigene Verhalten und die Erwartung oder Einschätzung des Verhaltens Anderer zusammenhängen, spielt Letzteres eine wichtige Rolle.
• In der zweiten Befragung bestätigte sich das Grundmuster, d.h. Informationen über das Verhalten anderer männlicher Personen beeinflusst eindeutig die eigene Motivation.
• Es zeigte sich darüber hinaus aber noch, dass bei dieser Interaktion die Art der Information eine extrem wichtige und auch unerwartet fatale Rolle spielt: Wenn die Information über das Verhalten anderer eher negativ ist, d.h. gesagt wurde, dass nur knapp 20 % aller Männer zur Krebsvorsorgeuntersuchung gegangen waren, war die Inanspruchnahme-Bereitschaft bei den so informierten Männern ebenfalls gering (31% der Angehörigen dieser Gruppe wollten das Krebs-Screening nutzen) und unterschied sich statistisch signifikant von den Werten in beiden anderen Gruppen. Die Bereitschaft war bei jenen Studienteilnehmern höher, denen gesagt wurde, rund zwei Drittel aller Männer wären schon bei der Vorsorgeuntersuchung gewesen (46%) oder die zu der Kontrollgruppe gehörten, der überhaupt keine Daten zur Einjahresprävalenz der Untersuchungs-Inanspruchnahme gegeben wurde (48%).
• Die Leiterin der Studie, Monika Siverding, fasst das praktisch folgenreiche Ergebnis ihres Experiments so zusammen: "Die Information über eine geringe Nutzung hat somit keine motivierende, sondern tatsächlich eine demotivierende Wirkung. Nach dem Motto: Wenn so wenige Männer dort hingehen, dann wird das wohl auch seinen Grund haben".
Angesichts der Tatsache, dass viele der gut gemeinten und fachlich gut gemachten Informationen im Gesundheitswesen eine häufig geringere Wirkung haben als erwünscht oder notwendig, sollte auch in anderen Zusammenhängen untersucht werden, ob und wie stark auch dort deskriptive Normen bzw. das Verhalten von Verwandten, Nachbarn, Freunden oder Ärzten effekthemmend wirken. Ob solche Effekte auch bei Frauen auftauchen, wäre natürlich ebenfalls untersuchenswert.
Und nicht zuletzt stellt sich die Frage, ob und wie man die mit negativen oder defensiven Verhaltensweisen verbundenen quantitativ "mickrigen" Daten-Inputs anders oder gar nicht kommunizieren kann und darf. Und wenn man dieses Problem gelöst hat, sollten nicht allein die Einstellungen (z.B. Früherkennungsuntersuchungen sind nutzvoll-nutzlos) beachtet und Ziel von Interventionen sein, sondern auch die subjektiven (z.B. Mein Partner denkt, ich solle die Krebsvorsorge nutzen) und deskriptiven Normen (z.B. Wie viele Menschen aus Ihrer Umgebung gingen zur Krebsvorsorge?)
Die Untersuchungsergebnisse sind u.a. in einer kurzen Pressemitteilung zusammengefasst, die frei erhältlich ist.
Außerdem liegen zwei Aufsätze der WissenschaftlerInnen mit detaillierteren Ergebnissen vor:
• Zu dem kurzen Aufsatz "Information about low participation in cancer screening demotivates other people" von Sieverding M., Decker S. und Zimmermann, F., der sich mit der zweiten Studie befasst und in "Psychological Science" (2010, 21, No. 7, 941-943) erschienen ist, gibt es leider noch nicht einmal ein kostenloses Abstract.
• Dafür wird man dadurch etwas entschädigt, dass der 10-seitige Aufsatz "What role do social norms play in the context of men's cancer screening intention and behavior? Application of an extended theory of planned behavior" von Sieverding M., Matterne U. und Ciccarello, L. in "Health Psychology" (2010, 29, No. 1, 72-81) komplett und kostenlos als PDF-Datei erhältlich ist.
Bernard Braun, 5.11.10
Wie realistisch ist die Prognose von 950.000 im Jahr 2030 fehlenden ärztlichen und nichtärztlichen Fachkräften?
 Die Lücke zwischen Angebot und Nachfrage bei ambulant und stationär tätigen ÄrztInnen wird von derzeit 17.300 bis 2030 auf 165.400 fehlende Mediziner anwachsen. Im Jahr 2030 droht damit jede dritte Arztstelle in Krankenhäusern unbesetzt zu sein. Im ambulanten Bereich wird dann die Hälfte der für die Versorgung benötigten Ärzte fehlen. Noch dramatischer sieht es im Pflegebereich aus: Die Anzahl von heute in stationären Einrichtungen fehlenden 8.400 Krankenschwestern, Pfleger und Hebammen wird bis 2030 auf mehr als 350.000 anwachsen. Damit wäre jede zweite nicht-ärztliche Stelle bis zum Jahr 2030 in deutschen Krankenhäusern unbesetzt. Insgesamt droht in der Gesundheitsversorgung in zwanzig Jahren eine Personal-lücke von 950.000 ärztlichen und nicht ärztlichen Fachkräften.
Die Lücke zwischen Angebot und Nachfrage bei ambulant und stationär tätigen ÄrztInnen wird von derzeit 17.300 bis 2030 auf 165.400 fehlende Mediziner anwachsen. Im Jahr 2030 droht damit jede dritte Arztstelle in Krankenhäusern unbesetzt zu sein. Im ambulanten Bereich wird dann die Hälfte der für die Versorgung benötigten Ärzte fehlen. Noch dramatischer sieht es im Pflegebereich aus: Die Anzahl von heute in stationären Einrichtungen fehlenden 8.400 Krankenschwestern, Pfleger und Hebammen wird bis 2030 auf mehr als 350.000 anwachsen. Damit wäre jede zweite nicht-ärztliche Stelle bis zum Jahr 2030 in deutschen Krankenhäusern unbesetzt. Insgesamt droht in der Gesundheitsversorgung in zwanzig Jahren eine Personal-lücke von 950.000 ärztlichen und nicht ärztlichen Fachkräften.
Dies jedenfalls sind die schlagzeilenträchtigen Ergebnisse einer von der Unternehmensberatungsfirma PricewaterhouseCoopers (PwC) in Auftrag gegebenen und vor wenigen Tagen veröffentlichten 80-seitigen Studie von Wissenschaftlern des Wirtschaftsforschungsinstituts WiFOR. Sie werteten dazu u.a. mehr als zwanzig Millionen Datensätze zu Arbeitsmarkt, Altersstruktur und Ausbildungsentwicklung der ärztlichen und nicht-ärztlichen Fachkräfte im Gesundheitswesen aus.
Für die weitere Debatte über die Dringlichkeit und das Gewicht des prognostizierten Fachkräftebedarfs spielen vor allem die Annahmen über die Nachfrage, die dieses Angebot erfordert, eine wichtige Rolle. Dies trifft auch auf die vorgestellten Lösungsvorschläge zu.
Die Autoren beginnen ihren insgesamt allerdings sehr knapp gehaltenen Versuch, den Personalbedarf abzuleiten, mit dem Hinweis, dass "in der Literatur
hauptsächlich demografische, ökonomische, soziale und kul-turelle Einflussfaktoren auf die Arbeitsnachfrage im Gesundheitswesen genannt (werden)" und konstatieren, dass "die Prognose der Nachfrage
alle genannten quantitativen und qualitativen Faktoren berücksichtigen (sollte), um ein möglichst aussagekräftiges Ergebnis zu erzielen." Sie folgen diesem Programm aber dann aus praktischen Gründen nicht: "Da dies aber kaum möglich ist, müssen bei der Prognose in einem oder mehreren Bereichen Vereinfachungen vorgenommen werden. Dies sichert die Praktikabilität der Durchführung der Analyse." Stattdessen sehen sie "die Veränderungen der Altersstruktur und der Morbidität der Bevölkerung als zentrale Punkte für die Prognose der Nachfrage nach Fachkräften an" und leiten aus dem Zusammenhang von älter und kränker werdenden Bevölkerung eine "deutlich umfangreicheren Inanspruchnahme von Behandlungen und somit einem erhöhten Ärztebedarf" ab. Zusätzlich zu dieser linear fortgeschriebenen Bedeutung der demografiebedingten Nachfrage für eine rasch größer werdende Nachfrage nach ärztlichen und nichtärztlichen Fachkräften in der ambulanten und stationären Versorgung, spielt auch noch der Ersatzbedarf für die heute Beschäftigten eine große Rolle für die Anzahl fehlender Fachkräfte.
Ein grundlegender Mangel der Studie und damit der Verlässlichkeit ihrer Mangelprognosen ist, dass sie sich bei der Nachfrage nach gesundheitlichen Leistungen und damit nach entsprechendem Personal weitgehend auf die Plausibilität von Ursache-Wirkungs-Ketten wie "älter-kränker-behandlungsbedürftiger" und die lineare Fortsetzung bisheriger Entwicklungen verlässt.
Zumindest hätten die Verfasser die bereits 2008 vom Statistischen Bundesamt in seiner Prognose des künftigen Behandlungsbedarfs gewählte Unterscheidung von zwei möglichen Entwicklungstrends übernehmen können. Die amtlichen Statistiker berücksichtigten in ihrer Prognose zunächst die Existenz zweier Hypothesen über den Zusammenhang von Altern und Morbidität: Die so genannte Expansions- oder Medikalisierungshypothese (plakativ: Längerleben=länger in Krankheit leben) und die Kompressionshypothese (plakativ: Längerleben=länger in Gesundheit leben und Zusammenballung der Morbidität am Lebensende).
Je nachdem welcher theoretischen Annahme gefolgt wird, ergaben sich beträchtliche Unterschiede bei den Szenarios über die künftigen Bedarfe und "Lasten": Folgt man dem Expansions- oder Status-Quo-Szenario nimmt bei sinkender Bevölkerungsanzahl die Anzahl der Krankenhausfälle von 17 Millionen im Jahr 2005 stetig auf 19 Millionen im Jahr 2030 zu. Folgt man dagen dem Kompressions- oder Szenario mit sinkenden Behandlungsquoten, steigt die Anzahl der Krankenhausfälle 2030 lediglich auf 17,9 Millionen Fälle und sinkt sogar zwischen 2020 und 2030 leicht. Der Prognoseunterschied beläuft sich also 2030 auf über eine Million Fälle. Dass diese oder auch eine vom Statistischen Bundesamt für wahrscheinlich gehaltene kleinere Nachfragedifferenz auch ein geringeres Angebot an Fachkräften erfordert ist offensichtlich, fällt aber in der PwC-Studie spurlos unter den Tisch.
Auch ohne dass man dem Szenario der PwC-Studie folgt, sind die in ihr vorgeschlagenen Gegenmittel überlegenswert und nützlich. Dies gilt generell für den Hinweis, Lösungen erforderten das Drehen an vielen Stellschrauben.
Und speziell etwa für die Vorschläge,
• die Beschäftigten in der Gesundheitsversorgung besser zu bezahlen oder ihre Arbeitsbedingungen nachhaltig zu verbessern (z.B. durch andere Arbeitszeitregelungen),
• die trotz der jahrzehntelangen Debatte und vieler normativer Verbesserungen faktisch weitgehend immer noch bestehende Un- oder Schwerdurchlässigkeit zwischen dem ambulanten und stationären Bereich durchgehend zu überwinden und
• insbesondere in ländlichen Gegenden verstärkt Medizinische Versorgungszentren (MVZ) zu gründen.
Nachdem bereits heute vor allem die Nachfrage nach qualifiziertem Pflegepersonal bei weitem das Angebot übertrifft, ist der Hinweis, das künftige Fachpersonal nur durch die Anwerbung ausländischer Fachkräfte zur Verfügung haben zu können sicherlich richtig. Dies gilt aber ebenso für den Hinweis, dass es künftig einen weltweiten Wettbewerb um diese Be-schäftigten geben wird.
Auch die für den künftigen Versorgungs- und Personalbedarf relevante Frage, ob die von den Prognostikern linear fortgeschriebene Versorgungsangebots-Palette überhaupt oder wenn ja, in Gesundheitseinrichtungen und durch die dort tätigen zum Teil hochqualifizierten Arbeitskräften erbracht werden muss, stellen sich die Gutachter gar nicht. So handelt es sich bei einem erheblichen Teil der ambulant und stationär erbrachten Leistungen um Über- und Fehlversorgung, also nutzlose oder sogar überwiegend schadenstiftende Angebote. Ebenso kann in Zweifel gezogen werden, dass anders als in vielen vergleichbaren Ländern in Deutschland rund 95 % der Kinder im Krankenhaus geboren werden müssen (u.a. weil in Deutschland rund 75 % aller Schwangeren zu "Risikoschwangeren" deklariert werden) oder rund 75 % aller Sterbenden zum Teil gegen ihren erklärten Willen im Krankenhaus sterben (u.a. wegen des fehlenden Angebots ambulanter palliativmedizinischer Versorgung oder der geringen Anzahl von Hospizen) und dort auch noch häufig am Rande des ethisch Vertretbaren aufwändig medizinisch und pflegerisch behandelt werden.
Die Studie "Gesundheitswesen Fachkräftemangel. Stationärer und ambulanter Bereich bis zum Jahr 2030" herausgegeben von der PricewaterhouseCoopers AG Wirtschaftsprufungsgesellschaft und verfasst von Dennis A. Ostwald, Tobias Ehrhard, Friedrich Bruntsch, Harald Schmidt und Corinna Friedl ist komplett kostenlos erhältlich.
Die von den Statistischen Ämtern des Bundes und der Länder 2008 herausgegebene Untersuchung "Demografischer Wandel in Deutschland Heft 2: Auswirkungen auf Krankenhausbehandlungen und Pflegebedürftige im Bund und in den Ländern" ist ebenfalls kostenlos erhältlich.
Bernard Braun, 25.10.10
"Warten auf den medizinisch-technischen Fortschritt!?" Das Beispiel "Humane Genome Project"
 3 Milliarden US-Dollar waren vor rund 10 Jahren in den USA ausgegeben worden, um das aus Sicht von Genetikern und Biologen bedeutendste Projekt für die vollständige Transparenz der menschlichen "Gen-Landkarte" abzuschließen.
3 Milliarden US-Dollar waren vor rund 10 Jahren in den USA ausgegeben worden, um das aus Sicht von Genetikern und Biologen bedeutendste Projekt für die vollständige Transparenz der menschlichen "Gen-Landkarte" abzuschließen.
Damit sollte die entscheidende Voraussetzung für eine Revolution im Gesundheitswesen geschaffen werden. So meinte der damalige US-Präsident B. Clinton am 26. Juni 2000 bei der Vorlage der ersten Version der Genomkarte, dies würde "revolutionize the diagnosis, prevention and treatment of most, if not all, human diseases." Und der Direktor der Genome-Agency des "National Institutes of Health" der USA war sich damals auch sicher, dass zehn Jahre später, also heute, die genetische Diagnose aller Krankheiten möglich wäre und dass noch einmal 5 Jahre danach gezielte Behandlungen beginnen könnten: "Over the longer term, perhaps in another 15 or 20 years you will see a complete transformation in therapeutic medicine."
Obwohl sich die pharmazeutische Industrie geradezu in die Entwicklung und Herstellung neuer Arzneimittel mit Hilfe einiger Erkenntnisse der Genforschung gestürzt hat, kühlt nicht erst mit dem 10. Jahrestag des Abschlusses der ersten Gesamtübersicht des menschlichen Genoms die damalige Euphorie über den scheinbar grenzenlosen Nutzen dieser Kenntnisse erheblich ab.
Die realen Krankheiten erwiesen sich wider Erwarten hinsichtlich ihrer genetischen Verortung und Bestimmtheit als sehr komplex und uneindeutig. Weder die genetisch basierten Diagnosemöglichkeiten noch eine punktgenaue Therapie, geschweige denn die Verhinderung des Ausbruchs einer Krankheit durch Genscreening und rechtzeitige Intervention sind auch nur in Reichweite. Und selbst dann, wenn dies alles geklärt wäre, wäre bei vielen genetisch disponierten Krankheitsbildern immer noch unklar, wie eigentlich eine ethisch vertretbare Intervention aussehen könnte.
Zum Jahrestag titelte daher die "New York Times" am 12. Juni 2010 "A Decade Later, Genetic Map Yields Few New Cures" und die europäische Ausgabe unterstrich dies am 21. Juni 2010 nochmals nachdrücklich mit dem Titel "Gene map is yielding few new treatments".
In dieser und weiteren Veröffentlichungen spielte eine nahezu zeitgleiche wissenschaftliche Veröffentlichung in der US-Medizinzeitschrift Nr. 1, dem "Journal of American medical association (JAMA)" eine Rolle, in der nachdrücklich gezeigt wurde, wie weit Mediziner und Genetiker eigentlich noch davon entfernt sind, die genetischen Wurzeln selbst einfachster Erkrankungen überhaupt zu finden.
In der vorgestellten Studie eines Bostoner Medizinerteams um Nina Paynter wurde versucht mit Hilfe der Kenntnis von 101 genetischer Konstellationen, die in verschiedenen anderen Gen-Scans statistisch als mit Herzerkrankungen assoziiert bestimmt worden waren, prädiktive Hinweise für den wahrscheinlichen Eintritt einer dieser Erkrankungen mittels eines dazu gebildeten genetischen Risikowertes zu gewinnen. Ob Gen-Informationen dies wirklich verlässlich leisten wurde an einer prospektiven Kohorte von 19.313 weißen Frauen in der so genannten "Women's Genome Health Study"über durchschnittlich 12,3 Jahre hinweg untersucht. Die Zielerkrankungen oder Krankheitszustände, deren Eintreten man dabei beobachtete, waren der Herzinfarkt, Schlaganfall, die Wiederbelebung der Blutversorgung des Herzens und der kardiovaskuläre Tod. Im Untersuchungszeitraum von 12,3 Jahren traten insgesamt 777 dieser kardiovaskulären Krankheitsereignisse auf.
Nach einer Altersstandardisierung und einer Adjustierung der StudienteilnehmerInnen mit einem kardiovaskulären Ereignis nach traditionellen Risikofaktoren gab es keinerlei statistische Assoziation des genetischen Risikowerts mit den tatsächlichen kardiovaskulären Risiken bzw. Ereignissen. Der prädiktive Wert des genetischen Risikoindikators war gleich Null.
Ganz anders sah es mit der selbstberichteten Familien-Krankengeschichte aus, die auch in mehrfach standardisierten Berechnungen signifikant mit dem Auftreten kardiovaskulärer Ereignisse assoziiert blieb. Wer also Risikoschätzungen machen will, sollte noch und wieder auf die prädiktive Kraft einer gründlichen Familienanamnese setzen.
Von dem Aufsatz "Association Between a Literature-Based Genetic Risk Score and Cardiovascular Events in Women" von Nina P. Paynter, Daniel I. Chasman, Guillaume Paré, Julie E. Buring, Nancy R. Cook, Joseph P. Miletich, und Paul M Ridker im JAMA (2010; 303(7):631-637) gibt es kostenlos lediglich ein Abstract.
Bernard Braun, 23.6.10
(Fehl)-Versorgung von Rücken- und Ischiasschmerzen: Besser normale Alltagsaktivitäten statt Bettruhe!
 Während früher "Bettruhe" bei einer Fülle von Erkrankungen zu den bevorzugten therapeutischen Empfehlungen oder Anordnungen gehörte und auch die langen Liegezeiten in Krankenhäusern u.a. diesem Therapieprinzip entsprang, deutet sich seit einigen Jahren eine Kehrtwende an. Egal ob es die Zeit nach einem Herzinfarkt oder einer Entbindung ist oder nach verschiedenen Operationen, gehört die schnelle (Re-)Aktivierung von Patienten immer häufiger zum Mittel der ersten Wahl. Trotzdem müssen Patienten wie Therapeuten noch immer vom Nutzen und fehlenden oder geringen Schaden dieser Methode überzeugt werden.
Während früher "Bettruhe" bei einer Fülle von Erkrankungen zu den bevorzugten therapeutischen Empfehlungen oder Anordnungen gehörte und auch die langen Liegezeiten in Krankenhäusern u.a. diesem Therapieprinzip entsprang, deutet sich seit einigen Jahren eine Kehrtwende an. Egal ob es die Zeit nach einem Herzinfarkt oder einer Entbindung ist oder nach verschiedenen Operationen, gehört die schnelle (Re-)Aktivierung von Patienten immer häufiger zum Mittel der ersten Wahl. Trotzdem müssen Patienten wie Therapeuten noch immer vom Nutzen und fehlenden oder geringen Schaden dieser Methode überzeugt werden.
Für eine der häufigsten akuten und auch belastenden Erkrankungen, die Rückenschmerzen, gibt es nun von Wissenschaftlern des norwegischen "Centre for the Health Services" einen Cochrane Review, der zehn randomisierte kontrollierte Studien mit insgesamt 1.923 TeilnehmerInnen mit Rückenschmerzen und Ischias darauf hin untersuchte, ob eine schnelle Aktivierung einen höheren Nutzen hat als Bettruhe oder umgekehrt.
Wenngleich mit zum Teil bescheidener, geringer oder sogar nicht vorhandener Evidenz präsentierten die Reviewer folgende Ergebnisse:
• Bei Rückenschmerzen sollte Bettruhe möglichst vermieden werden, d.h. die Patienten sollten besser ihren normalen Alltagsaktivitäten nachgehen. Aktive Patienten hatten bei einer Untersuchung nach zwölf Wochen weniger Schmerzen und waren in ihrer Beweglichkeit weniger eingeschränkt als andere Patienten, die sich vorrangig im Bett aufhielten.
• Bei Patienten mit Ischiasschmerzen gäbe es aber keine Nutzenunterschiede oder gar erneut eine Überlegenheit von aktiven Tätigkeiten.
• Auch wenn es nur einen geringen oder gar keinen überlegenen Nutzen der Aktivierung dieser Patienten gibt, spricht die Gesamtbilanz von Nutzen und Nachteilen oder Schaden bei beiden Erkranktengruppen für die Wahl der Aktivierung. Wie die AutorInnen der Studie nämlich hervorheben, besitzt Bettruhe den potenziell schädlichen Effekt, dass pro Tag zwei bis fünf Prozent der Körperkraft verloren geht und außerdem einige körpereigene Prozesse mit positiven Wirkungen auf die beiden Symptomatiken langsamer abliefen oder gar eingestellt würden (z.B. der Nährstofftransport zur Wirbelsäule).
Zu dem im Juni 2010 veröffentlichten Cochrane-Review "Advice to rest in bed versus advice to stay active for acute low-back pain and sciatica" von Dahm KT, Brurberg KG, Jamtvedt G. und Hagen KB (Cochrane Database of Systematic Reviews 2010, Issue 6. Art. No.: CD007612. DOI: 10.1002/14651858.CD007612.pub2) gibt es nur das wie üblich etwas ausführlichere Abstract kostenlos.
Bernard Braun, 17.6.10
"Vorsicht Röhre": Bildgebende Diagnostik zwischen Überversorgung und unerwünschten Folgewirkungen
 Als empirische Belege für ein zum Teil anbieterinduziertes oder -gesteuertes Geschehen in der Behandlung von PatientInnen wurde schon immer die wachsende Anzahl und die zunehmende Häufigkeit des Einsatzes bestimmter diagnostischer Prozeduren oder Verfahren genannt. Dabei ging es nicht nur um die absolute Anzahl einzelner Untrersuchungen, sondern insbesondere um so genannte Diagnose-Kaskaden im Bereich der bildgebenden Verfahren. Die Aneinanderreihung mehrerer bildgebenden Verfahren bzw. Techniken entspringt nicht nur einer Strategie des "Auf-Nummer-Sicher-Gehens", sondern dient unter geeigneten Vergütungsordnungen auch der Optimierung ärztlicher Einkünfte und natürlich dem Umsatz der Medizintechnik-Industrie. Gegen diese kritische Beurteilung wird eingewandt, es handle sich zum Teil darum den Einsatz potenziell gesundheitsschädigender Verfahren zu vermeiden oder der gesundheitliche Nutzen würde durch Diagnosekaskaden erhöht.
Als empirische Belege für ein zum Teil anbieterinduziertes oder -gesteuertes Geschehen in der Behandlung von PatientInnen wurde schon immer die wachsende Anzahl und die zunehmende Häufigkeit des Einsatzes bestimmter diagnostischer Prozeduren oder Verfahren genannt. Dabei ging es nicht nur um die absolute Anzahl einzelner Untrersuchungen, sondern insbesondere um so genannte Diagnose-Kaskaden im Bereich der bildgebenden Verfahren. Die Aneinanderreihung mehrerer bildgebenden Verfahren bzw. Techniken entspringt nicht nur einer Strategie des "Auf-Nummer-Sicher-Gehens", sondern dient unter geeigneten Vergütungsordnungen auch der Optimierung ärztlicher Einkünfte und natürlich dem Umsatz der Medizintechnik-Industrie. Gegen diese kritische Beurteilung wird eingewandt, es handle sich zum Teil darum den Einsatz potenziell gesundheitsschädigender Verfahren zu vermeiden oder der gesundheitliche Nutzen würde durch Diagnosekaskaden erhöht.
Schon welche Verfahren und Untersuchungen aber wirklich neben- oder nacheinander zum Einsatz kommen und welchen Nutzen oder gar Schaden dies für PatientInnen hat, ist immer noch nicht sehr gut empirisch belegt.
2008 hatte eine Gruppe von Gesundheitswissenschaftler aus den USA untersucht, wie viele bildgebende Untersuchungen bei 377.048 Patienten einer großen Krankenversicherung von 1997 bis 2006 insgesamt durchgeführt wurden. Absolut waren es 4,9 Millionen einzelne Untersuchungen oder Tests. Die Anzahl aller bildgebenden Untersuchungen verdoppelte sich im Querschnitt während dieses Zeitraums von 260 auf 478 Untersuchungen pro 1.000 Versicherte und pro Jahr. Während sich speziell die Computertomographie-Untersuchungen (CTs) ebenfalls "nur" verdoppelten, verdreifachte sich etwa die Häufigkeit von Magnetresonanzuntersuchungen (MRI). Hinter der Zunahme verbirgt sich sowohl eine Zunahme der Anzahl der Personen, die überhaupt mit einem bildgebenden Verfahren untersucht wurde, als auch die Zunahme der Anzahl von UNtersuchungen pro einzelnem Patienten. Fast 5 % der Patienten wurden mehr als fünfmal pro Jahr diagnostiziert.
Die Autoren überprüften mit ihren Daten die immer wieder vorgetragene Hypothese, hinter der Zunahme der Bilddiagnostik stecke die Zunahme der Prävalenz bestimmter Erkrankungen, fanden dafür aber keinen empirischen Beleg. Sie untersuchten ferner die Hypothese, finanzielle Vorteile für die untersuchenden Ärzte führten zu Zuwächsen beim Einsatz bestimmter, teurer Verfahren. Obwohl sie direkte Zusammenhänge eher ausschließen, halten sie es für möglich, weitgespannte finanzielle Anreize auf die Mitglieder der "radiology community" "could affect clinical practice standards". Und schließlich untersuchen die Autoren eine Verbindung von mehr Diagnostik mit besseren Behandlungsergebnissen. Weder für diese Verbindung noch für ihr Fehlen liefert aber die vorlegende Studie ausreichend empirische Evidenz. Für gesichert halten sie aber die These, die enorm wachsenden Kosten dieser Diagnostik "are rising out of proportion to any possible benefit".
Warnend weisen die Forscher abschließend auf die enorme Zunahme der Strahlenbelastung insbesondere durch CT-Untersuchungen hin.
Zusätzlich und ganz aktuell liegen nach der Analyse des Umfangs und der Art des diagnostischen Geschehens bei 101.000 durchschnittlich 76 Jahre alten Krebspatienten zwischen 1999 und 2006, die bei der staatlichen Krankenversicherung der USA für ältere BürgerInnen, Medicare, versichert waren, noch differenziertere und vor allem indikationsbezogene Daten zum Diagnostikgeschehen vor. Dies gilt für einen Zeitraum von 2 Jahren nach der Erstdiagnose von Leukämie, Non-Hodgkin-Lymphsystemkrebs, Brustkrebs, Darm-, Lungen- oder Prostatakrebs.
Die Studie bestätigte zunächst, dass die Ausgaben für bildgebende Untersuchungen in den USA die am schnellsten wachsende Ausgabenart ist. Die Häufigkeit von bildgebenden Untersuchungen variierte je nach Krebsart erheblich. Am häufigsten wurden diese Untersuchungen bei Personen durchgeführt, die an Lungenkrebs unhd Lymphsystemkrebs erkrankt waren.
Die Ergebnisse sahen im Einzelnen so aus:
• Der durchschnittliche Lungenkrebspatient des Jahres 2006 durchlief in den zwei Jahren davor 11 konventionelle Röntgenuntersuchungen, 6 Computertomogramme, 1 Positronen-Emissions-Tomogramm (PET), einen nuklearmedizinischen Test, 1 Magnetresonanzuntersuchung (MRI), 2 Echokardiogramme und eine zusätzliuche Ultraschalluntersuchung.
• Das größte Wachstum erreichte die Anzahl der PET-Untersuchungen, die im Durchschnitt und je nach Krebsart um 36 bis 54 % pro Jahr wuchs. Zum Vergleich: MRI-Untersuchungen wuchsen jährlich um 4 bis 12 %, der Einsatz von Echokardiographie wuchs zwischen 5 und 8 % und die einfachen kardiographischen Untersuchungen nahmen in einigen Jahren sogar ab oder blieben im Rest des Untersuchungszeitraums stabil.
• Je nach Krebsart stiegen die Kosten für diese Diagnoseverfahren, wiederum in Abhängigkeit von der Krebsart, zwischen 5 und 10 %. Damit lagen die Kostenzuwächse für bildgebende Verfahren über denen für die gesamten Krebsbehandlungskosten: Diese stiegen in den 7 Studienjahren jährlich um 2 bis 5 %.
Als Erklärungsmöglichkeiten verweisen auch diese ForscherInnen u.a. auf die Möglichkeit erweiterter Indikationen hin, was ihres Erachtens besonders die Zunahme der PET-Untersuchungen erklären könnte.
Für sämtliche untersuchten Indikationen ist schließlich trotz der unbestreitbaren Relevanz solchen Wissens weiterhin unklar, ob das dramatische Ansteigen der Untersuchungshäufigkeit durch bessere gesundheitliche Ergebnisse gerechtfertigt ist - was ja immerhin eine wichtige Basis für inhaltliche Entscheidungen darstellen würde.
Selbst auf der eher technik- und industriefreundlichen Website "diagnosticimaging.com" wird daher die Frage gestellt: "Is imaging being overused on Medicare cancer patients?" Auch wenn es darauf keine eindeutig bejahende Antwort gibt, referiert der Autor den Hinweis der ForscherInnen der Duke-Universität, dass wahrscheinlich beim Großteil der jüngeren Krebspatienten noch deutlich häufiger diagnostische Verfahren zum Einsatz kämen als bei den über 70 Jahre alten Medicare-PatientInnen.
Zum Aufsatz mit den Ergebnissen der 2008 durchgeführten Studie "Rising Use of diagnostic medical imaging in a large integrated health system" von Rebecca Smith-Bindman, Diana Miglioretti und Eric Larson (Health Affairs; 27, Nr. 6: 1491-1502) gibt es kostenlos lediglich ein Abstract.
Auch zu dem Aufsatz "Changes in the use and costs of diagnostic imaging among Medicare beneficiaries with cancer 1999-2006" von Dinan MA et al. (JAMA. 2010;303(16):1625-1631) gibt es kostenlos nur das Abstract.
Bernard Braun, 5.6.10
US-Studie zum legalisierten Verkauf von Organen: Ärmere wären sehr viel eher bereit, eine Niere zu spenden
 Während hierzulande der Vorstoß des Ordinarius für Volkswirtschaftslehre und Gesundheitsökonomie an der Universität Bayreuth, Peter Oberender, zur Legalisierung bezahlter Organspenden nur kritische Debatten und zumeist ablehnende Stellungnahmen nicht nur kirchlicher Würdenträger auslöste (vgl. Legalisierter Organverkauf als neuer Weg der Armutsbekämpfung?), ist eine US-amerikanische Forschungsgruppe aus Philadelphia schon deutlich weiter. Sie überprüfte in einer Befragung, welche Faktoren die Bereitschaft zu einer Organspende (Niere) beeinflussen können.
Während hierzulande der Vorstoß des Ordinarius für Volkswirtschaftslehre und Gesundheitsökonomie an der Universität Bayreuth, Peter Oberender, zur Legalisierung bezahlter Organspenden nur kritische Debatten und zumeist ablehnende Stellungnahmen nicht nur kirchlicher Würdenträger auslöste (vgl. Legalisierter Organverkauf als neuer Weg der Armutsbekämpfung?), ist eine US-amerikanische Forschungsgruppe aus Philadelphia schon deutlich weiter. Sie überprüfte in einer Befragung, welche Faktoren die Bereitschaft zu einer Organspende (Niere) beeinflussen können.
Drei Informationen wurden in der Studie systematisch variiert und unterschiedlich ausgestaltet: Die in Aussicht gestellte finanzielle Belohnung, die Mitteilung über die mit der Organspende verbundenen Risiken und der Hinweis, ob Empfänger der Niere ein Verwandter oder ein unbekannter Empfänger auf einer Warteliste ist. Überprüft wurde außerdem, ob die Einkommenssituation der Befragungsteilnehmer eine Rolle spielt. In der Auswertung zeigte sich, dass alle drei Faktoren eine große Rolle spielen für die Bereitschaft, eine Niere zu spenden. Darüber hinaus wurde aber auch deutlich, dass Befragte mit sehr niedrigem Einkommen unter allen Bedingungen die größte Bereitschaft zur Organspende artikulieren.
Basis der Befragung waren Interviews mit zufällig in Bussen und Bahnen angetroffenen Berufspendlern im Großraum Philadelphia. Von 550 angesprochenen Pendlern erklärten sich 415 zum Interview bereit. Da nicht alle in gesundheitlicher Hinsicht für eine Organspende in Frage kamen - wie die Befragung später zeigte - wurden schließlich Daten von 342 Männern und Frauen im Alter von durchschnittlich 33 Jahren ausgewertet. In den Befragungen wurden eine Reihe sozio-ökonomischer und gesundheitlicher Aspekte erfragt und darüber hinaus sehr unterschiedliche Informationen vorgegeben, um zu klären, welche dieser Informationen die Bereitschaft zu einer Nierenspende wie stark beeinflusst. Variiert wurde:
• die in Aussicht gestellte Höhe der finanziellen Prämie: keine Prämie, 10.000 Dollar, 100.000 Dollar
• die Information über die Höhe gesundheitlicher Risiken (späteres Nierenversagen mit der Folge dauerhafter Dialysen oder einer Transplantation): 0,1%, 1%, 10%
• der Hinweis, ob die gespendete Niere einem Familienmitglied zugute kommt oder einem Unbekannten auf einer Warteliste.
In einer multivariaten Analyse, in der diese drei Variablen, aber auch noch eine Reihe weiterer Faktoren überprüft wurden, zeigten sich dann folgende Ergebnisse.
• Die Nähe zum Empfänger hatte den allerstärksten Einfluss, die Wahrscheinlichkeit einer Spende war neun Mal so hoch, wenn der Empfänger ein Familienmitglied war.
• Sehr bedeutsam war auch der Effekt des Gesundheitsrisikos.
• Nicht ganz so stark, aber immer noch statistisch signifikant waren Einflüsse der Prämienhöhe.
• Das Alter der Befragten spielte keine Rolle, wohl aber das Geschlecht: Bei Frauen lag die Wahrscheinlichkeit zu einer Spendenbereitschaft 1,5mal so hoch wie bei Männern.
• Eine überaus große Rolle spielte schließlich auch die finanzielle Situation der Befragten (vgl. Grafik). Bei niedrigem Einkommen lag diese Bereitschaft unter allen Bedingungen deutlich höher als bei Wohlhabenden. 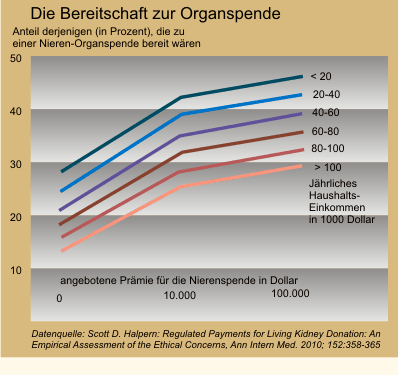
Speziell dieses Ergebnis wird nun jedoch von den Forschern heruntergespielt, wenn sie in der Diskussion ihrer Befunde hervorheben, dass ärmere Befragungsteilnehmer durch eine Steigerung finanzieller Anreize nicht stärker motiviert werden als dies bei wohlhabenderen Teilnehmern der Fall ist. ("Providing payments did not preferentially motivate poorer persons to sell a kidney, suggesting that payment does not represent an unjust inducementone that would put substantially more pressure on poorer persons than on wealthier persons." S. 363)
Tatsächlich sind weniger gut verdienende Befragungsteilnehmer (siehe Grafik) unter allen Bedingungen eher bereit zur Organspende, was jedoch auch heißt: Bei einer sehr hohen Prämie sind knapp die Hälfte der Befragten aus dieser Gruppe mit niedrigem Einkommen potentielle Spender, aber weniger als ein Drittel der Gruppe mit hohem Einkommen. Und was wäre wohl das Ergebnis gewesen, wenn die Stichprobe nicht aus einer Stichprobe pendelnder Berufstätiger mit relativ gesichertem Einkommen bestanden hätte, sondern auch noch die Ärmsten in der US-Bevölkerung, Arbeits- und Obdachlose, einbezogen hätte?
Prof. Eckhard Nagel (Mitglied des Deutschen Ethikrates und Leiter des Transplantationszentrums des Klinikums Augsburg) hat in einem Interview mit Deutschlandradio Kultur festgestellt: "Also ich finde den Weg von Peter Oberender, so wie er ihn vorschlägt, mit dem regulierten Markt völlig absurd, und glaube auch, dass es ein Zeichen für eine Verödung unseres Geistes ist, wenn man glaubt, man müsse alles mit der Ökonomie regeln." Und dem ist wenig hinzuzufügen.
Hier ist ein Abstract der Studie: Scott D. Halpern et al: Regulated Payments for Living Kidney Donation: An Empirical Assessment of the Ethical Concerns (Ann Intern Med. 2010;152:358-365)
In einem Essay im SPIEGEL Online "Wenn Menschen sich selbst ausschlachten" argumentieren auch der Bio-Ethiker Christian Illies und der Medizinprofessor Franz Weber entschieden gegen einen freien Organhandel.
Gerd Marstedt, 9.4.10
Bedingt studienmüde - Vom unterschiedlichen Engagement deutscher Ärzte bei Anwendungs- und Versorgungsstudien
 Ende Juli 2009 wurde öffentlich bekannt, dass die Staatsanwaltschaft in Aachen gegen 480 Ärzte aus ganz Deutschland wegen des Verdachts der Untreue und des Betrugs zum Nachteil der Krankenkassen ermittelt und dabei die üppige Honorierung von meist nutzlosen und selbst vom Auftraggeber nicht ernst genommenen Anwendungsstudien aufs Korn nimmt, über welche die Kassen und die zuständigen Kassenärztlichen Vereinigungen nicht informiert wurden. Abhängig von der Anzahl der Patienten sollen die Ärzte beispielsweise Flachbildschirme, Laptops oder Kaffee-Automaten, also meldepflichtige Gegenstände von einigem Wert, erhalten haben.
Ende Juli 2009 wurde öffentlich bekannt, dass die Staatsanwaltschaft in Aachen gegen 480 Ärzte aus ganz Deutschland wegen des Verdachts der Untreue und des Betrugs zum Nachteil der Krankenkassen ermittelt und dabei die üppige Honorierung von meist nutzlosen und selbst vom Auftraggeber nicht ernst genommenen Anwendungsstudien aufs Korn nimmt, über welche die Kassen und die zuständigen Kassenärztlichen Vereinigungen nicht informiert wurden. Abhängig von der Anzahl der Patienten sollen die Ärzte beispielsweise Flachbildschirme, Laptops oder Kaffee-Automaten, also meldepflichtige Gegenstände von einigem Wert, erhalten haben.
Am 14. August 2009 berichtete eine Gruppe deutscher Gesundheitswissenschaftler in dem Wissenschaftsjournal "BMC Medical Research Methodology" über ihre ernüchternden Erfahrungen mit der Bereitschaft deutscher Hausärzte, an einer randomisierten kontrollierten, also in jedem Fall hochwertigen medizinischen Studie über die Versorgung von Beingeschwüren in Nordrhein-Westfalen teilzunehmen.
Trotz großer Anstrengungen, wozu zwei Rekrutierungswellen gehörten, waren nur 26 von 1.549 kontaktierten Hausärzten (1,7%) bereit, an der Studie teilzunehmen. Von den 273 angesprochenen Praxen wollten 4,4% oder absolut 12 Praxen teilnehmen. Die gesamte Rekrutierungsquote über die 16 Monate dauernde Rekrutierungsphase belief sich auf 2%. Von den für die Studie außerdem angestrebten 300 PatientInnen (rekrutiert über teilnehmende Ärzte) gelang es gerade einmal 45 in die Studie einzubeziehen. Fachärzte zeigten sich durchweg interessierter an der Teilnahme als Hausärzte.
Der Versuch, in Telefoninterviews die Gründe zu erfahren, die zu der verbreiteten Verweigerung der Mitarbeit beitrugen, förderte folgende Faktoren bei den Ärzten aber auch den ForscherInnen ans Tageslicht:
• Den als zu hoch erwartete Zeitaufwand,
• die zu geringe Bezahlung,
• die zu geringe Nutzung existierender Netzwerke der Ärzte durch die WissenschaftlerInnen,
• die von den Ärzten befürchtete Unterbrechung ihrer anderen Arbeit,
• eine gewisse Studienmüdigkeit,
• die in wissenschaftlichen Studien verbreitete Praxis, die Rekrutierung durch Nichtärzte oder Ärzteassistenten durchführen zu lassen,
• Rivalitäten mit anderen professionellen Akteuren
• und die Meinung der angesprochenen Ärzte, die Patienten würden bereits optimal versorgt.
Der 15 Seiten umfassende Aufsatz "Recruitment rates and reasons for community physicians' non-participation in an interdisciplinary intervention study on leg ulceration" von Oliver R Herber, Wilfried Schnepp und Monika A Rieger (BMC Medical Research Methodology 2009, 9:61 doi:10.1186/1471-2288-9-61) ist komplett kostenlos erhältlich.
Bernard Braun, 25.8.09
Eine Scheidung hinterlässt gesundheitliche Spuren - lebenslänglich!
 Seit langem sind die gesundheitlich erwünschten aber auch unerwünschten Wirkungen so genannter lebensverändernder Ereignisse oder "life events" bekannt, wie die der Geburt eines Kindes, des Tod bekannter Personen, der Heirat aber auch Scheidung.
Seit langem sind die gesundheitlich erwünschten aber auch unerwünschten Wirkungen so genannter lebensverändernder Ereignisse oder "life events" bekannt, wie die der Geburt eines Kindes, des Tod bekannter Personen, der Heirat aber auch Scheidung.
Gerade bei Scheidungen, inbesondere wenn das Scheidungspaar noch Kinder hat, kumuliert eine Reihe finanzieller, psychischer und sozialer Faktoren, die z.B. das Selbstwertgefühl der Beteiligten tangieren oder Ängste vor dem Alleinsein und -bleiben auslösen.
Nach dem Sprichwort "die Zeit heilt Wunden" war mit diesem Psychostress trotzdem die Hoffnung verbunden, dass insbesondere die psychischen Folgen und das zusätzliche Risiko von Folgeerkrankungen am Herz-Kreislaufsystem, im Stoffwechsel (Diabetes) und sogar von Krebs rasch wieder verschwinden.
Dies scheint aber für Geschiedene nicht zuzutreffen. So jedenfalls die Ergebnisse einer jetzt veröffentlichten Studie über den weiteren Gesundheitsverlauf von 8.652 Personen zwischen 51 und 61 Jahren, die seit 1992 in der US-repräsentativen Längsschnittsstudie "Health and Retirement Study (HRS)" mit Personen über 50 Jahre sind und deren Familienstandsveränderungen und Erkrankungsgeschichte seitdem dokumentiert sind.
Danach tragen
• Geschiedene und auch Verwitwete ein um 18% höheres Risiko für chronische Erkrankungen wie Verheiratete. Außerdem hatten sie mit einer um 21% erhöhten Wahrscheinlichkeit Probleme beim Laufen oder Treppensteigen, kurz bei ihrer Mobilität.
• Eine neue Ehe beseitigt zwar einige dieser Folgen, verhindert sie aber nicht vollständig. Das Risiko chronisch krank zu werden ist bei Wiederverheirateten immer noch um 12% höher als bei immer Verheirateten und die Wahrscheinlichkeit für Mobilitätsverlust ist um 19% höher.
• Der Schluss, dann lieber gar nicht zu heiraten und das Scheidungsrisiko samt Folgen zu umgehen, ist aber nach derselben Studie auch kein Königsweg. Nachgewiesen wurden zwar im Vergleich zu Verheirateten keine Unterschiede mehr bei der Wahrscheinlichkeit chronischer Erkrankungen, aber bei den Chancen Mobilitätsprobleme und Depressionen zu bekommen schnitten Dauer-JunggesellInnen um 18% und 14% schlechter ab als Verheiratete.
• Personen mit mehrfachen Unterbrechungen oder Veränderungen ihres Familienstandes hatten höhere Chancen chronisch krank oder immobil zu werden als nur einmal Geschiedene.
• Personen mit längerer Ausbildungszeit hatten durchweg bessere Gesundheitswahrscheinlichkeiten. Schwarze hatten höhere Wahrscheinlichkeiten für alle negativen Zustände als weiße oder hispanische US-BürgerInnen.
Die Ergebnisse sind mit verschiedenen multivariaten Regressionsmodellen gewonnen worden und statistisch durchweg hochsignifikant.
Der Aufsatz "Marital Biography and Health at Mid-Life" von Mary Elizabeth Hughes und Linda Waite erscheint in der Septemberausgabe der Fachzeitschrift "Journal of Health and Social Behavior" (2009, Vol 50 (September):344-358) und ist im Moment in einer Feature-Version komplett und kostenlos erhältlich.
Bernard Braun, 2.8.09
Placebo-Effekt: Es kommt darauf an, was Patienten in medizinischen Studien zu bekommen glauben, nicht was sie tatsächlich bekommen
 Der Prozess der "Verblindung" gilt als methodisch wichtige Voraussetzung für zuverlässige Untersuchungsergebnisse in medizinischen Studien. Weder Patienten noch Ärzte, die an der Studie beteiligt sind, sollen wissen, welcher Teilnehmer nun eine bestimmte Arznei bekommt und wer ein Placebo. Damit soll sichergestellt werden, dass nicht Erwartungshaltungen des Patienten oder Suggestionen und Einflussnahmen der Forscher die Ergebnisse beeinflussen, sondern dass diese einzig und allein als Effekt der verabreichten Substanz gewertet werden müssen. Dass diese theoretische und methodische Annahme möglicherweise eine wirklichkeitsfremde Fiktion ist, hat jetzt eine australische Studie nahegelegt.
Der Prozess der "Verblindung" gilt als methodisch wichtige Voraussetzung für zuverlässige Untersuchungsergebnisse in medizinischen Studien. Weder Patienten noch Ärzte, die an der Studie beteiligt sind, sollen wissen, welcher Teilnehmer nun eine bestimmte Arznei bekommt und wer ein Placebo. Damit soll sichergestellt werden, dass nicht Erwartungshaltungen des Patienten oder Suggestionen und Einflussnahmen der Forscher die Ergebnisse beeinflussen, sondern dass diese einzig und allein als Effekt der verabreichten Substanz gewertet werden müssen. Dass diese theoretische und methodische Annahme möglicherweise eine wirklichkeitsfremde Fiktion ist, hat jetzt eine australische Studie nahegelegt.
Bei vier Gruppen alkoholabhängiger Patienten, die unterschiedliche Medikamente zur Dämpfung des Suchtverhaltens erhielten, bekamen die Teilnehmer in zwei Gruppen auch ein Placebo. Nach 12 Wochen zeigten sich zwischen den vier Gruppen allerdings keine Unterschiede, was die Medikamentenwirkung und den Alkoholkonsum anbetraf. Die Untersuchungsteilnehmer waren nun zuvor aber auch nach ihrer Meinung befragt worden, ob sie nun ein Medikament oder ein Placebo bekommen würden. Und hier zeigten sich dann sehr große Unterschiede: Teilnehmer mit der Vermutung, sie würden ein "richtiges" Medikament bekommen, konsumierten sehr viel weniger alkoholische Getränke und zeigten auch sehr viel geringere Anzeichen von Abhängigkeit - und dies ganz unabhängig von der Teilnehmergruppe und davon, ob sie nun ein "richtiges" Medikament oder ein Placebo bekommen hatten.
Randomisierte Kontrollstudien mit doppelter Verblindung gelten als Königsweg und Goldstandard bei der Durchführung medizinischer Studien. Die Randomisierung soll sicherstellen, dass Teilnehmer nicht jene Therapie oder Intervention auswählen, von deren Wirksamkeit sie schon zuvor fest überzeugt sind. Und auch die Verblindung soll den Einfluss des Patientenglaubens und der bewussten oder unbewussten Einflussnahme von Wissenschaftlern ausschließen. Damit sollen "Störfaktoren" für das Experiment wie unterschiedliche kognitive und emotionale Prozesse ausgeschlossen oder zumindest stark reduziert werden. Die Ergebnisse des Experiments, häufig also Veränderungen medizinischer Indikatoren, sollen einzig und allein auf die Wirksamkeit der verabreichten Substanz zurückgeführt werden.
Eine australische Studie hat die Gültigkeit dieser Annahmen nun zwar noch nicht eindeutig widerlegt, aber doch einige Fragezeichen aufgeworfen. Teilnehmer an der Studie waren 169 alkoholabhängige Patienten. Sie sollten vor Studienbeginn drei Tage abstinent bleiben. Dann wurden sie nach dem Zufallsprinzip einer von vier Gruppen zugewiesen. Teilnehmer in allen Gruppen erhielten zwölf Wochen lang ein Medikament (Acamprosat oder Naltrexon) oder ein Acamprosat- oder Naltrexon-Placebo. Parallel wurden in allen Gruppen mehrere Kurse zur Erhöhung der Compliance, also der regelmäßigen Medikamenten-Einnahme abgehalten. Und schließlich wurden die Teilnehmer gefragt, ob sie ihrer Meinung nach ein echtes Medikament oder einen Placebo-Wirkstoff erhielten.
Die Wissenschaftler überprüften dann drei verschiedene Indikatoren, um die Wirksamkeit der Medikamente zu überprüfen: Gesamtzahl der hintereinander verbrachten abstinenten Tage ohne jeden Alkohol, Alkoholabhängigkeit und Verlangen nach Alkohol, beides gemessen anhand von Fragebögen. Für die Ergebnisse hinsichtlich dieser drei Indikatoren zeigte sich dann (siehe Abbildung): 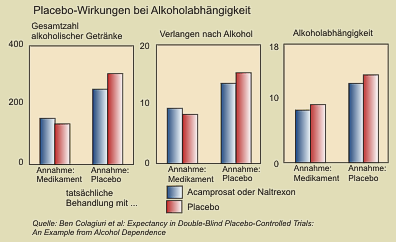
• Zwischen den Gruppen mit Medikament (im Diagramm blaue Säulen) und Gruppen mit Placebo (rote Säulen), zeigten sich keine statistisch signifikanten Unterschiede, ganz gleich, um welches Medikament (Acamprosat oder Naltrexon) oder Placebo es sich handelte.
• Für alle drei Indikatoren zeigten sich jedoch Differenzen, je nachdem ob ein Teilnehmer glaubte, er würde ein echtes Medikament bekommen (im Diagramm: "Annahme Medikament") oder nur ein Placebo ("Annahme Placebo"). Beim Indikator "Gesamtzahl alkoholischer Getränke" beispielsweise nahmen Patienten nur etwa halb so viele Drinks ein, wenn sie vermuteten, sie bekämen ein echtes Medikament, das demzufolge auch das Verlangen nach Alkohol unterdrückt oder zumindest senkt.
Die Wissenschaftler diskutieren ihre Untersuchungsbefunde primär hinsichtlich ihrer Bedeutung für klinische Studien und machen deutlich, dass bei Studien mit Placebo die Annahmen der Patienten bislang viel zu wenig systematisch berücksichtigt wurden und teilweise Untersuchungsergebnisse verfälscht oder quantitativ beeinflusst haben könnten. Die Befunde machen aber auch deutlich, dass methodische Konzepte wie "Verblindung" und "Randomisierung" zwar sinnvoll sind, aber der Komplexität des Alltagsgeschehens in der medizinisch-therapeutischen Praxis und der überaus großen Bedeutung von menschlicher Erwartungen und Motivationen für den Heilungsprozess kaum gerecht werden.
Hier ist ein kostenloses Abstract: Ben Colagiuri, Kirsten Morley, Robert Boakes, Paul Haber: Expectancy in Double-Blind Placebo-Controlled Trials: An Example from Alcohol Dependence (Psychotherapy and Psychosomatics 2009;78:167-171, DOI: 10.1159/000206871)
Gerd Marstedt, 12.7.09
Auch deutsche Klinikärzte setzen gelegentlich Placebos ein - und sind von der Wirkung voll überzeugt
 Zwei im Jahre 2008 veröffentlichte Studien aus den USA über die ärztliche Verwendung von Placebos hatten bereits deutlich gemacht, dass Ärzte sehr viel häufiger solche Placebos einsetzen als vermutet. Hier war in Befragungen von Rheumatologen und Internisten bzw. Ärzten, die an Universitätskliniken in der Medizinerausbildung tätig sind deutlich geworden, dass etwa die Hälfte der befragten Mediziner schon einmal Patienten mit einem Placebo-Heilmittel bedient hat.
Zwei im Jahre 2008 veröffentlichte Studien aus den USA über die ärztliche Verwendung von Placebos hatten bereits deutlich gemacht, dass Ärzte sehr viel häufiger solche Placebos einsetzen als vermutet. Hier war in Befragungen von Rheumatologen und Internisten bzw. Ärzten, die an Universitätskliniken in der Medizinerausbildung tätig sind deutlich geworden, dass etwa die Hälfte der befragten Mediziner schon einmal Patienten mit einem Placebo-Heilmittel bedient hat.
Die Auswertung einer anonymen schriftliche Umfrage an der Medizinischen Hochschule Hannover (MHH) hat nun gezeigt, dass ein großer Teil auch deutscher Ärzte - in diesem Fall Ärzte aus unterschiedlichen Abteilungen einer Klinik der Maximalversorgung - zumindest gelegentlich, teilweise auch häufig Placebos einsetzt. Und mehr als jeder vierte Arzt (28%) ist überzeugt, dass die verwendeten Mittel immer oder oft wirksam sind, weitere 44% meinen, dass sie zumindest manchmal wirken.
An der Studie beteiligt waren 71 Ärztinnen und Ärzte sowie 107 Pfleger/innen, die Beteiligungsquote an der Befragung lag mit 79 Prozent sehr hoch. Die Ergebnisse im Einzelnen:
• 47% der Ärzte/innen haben noch nie Placebos verwendet, 53% verwenden sie in unterschiedlicher Häufigkeit: 40% zumindest 1-2mal im Jahr, 9% ein- bis zweimal monatlich und 4% ein- bis zweimal wöchentlich.
• Bei Pflegern/innen liegen die Quoten höher: 88% setzen die Mittel ein, darunter: 45% zumindest 1-2mal im Jahr, 33% ein- bis zweimal monatlich und 9% ein- bis zweimal wöchentlich.
• Schmerzen wurden am häufigsten als Grund für eine Placebogabe angeben, danach folgen: Schlaflosigkeit, depressive Verstimmung, Verdauungsstörungen.
• Etwa 44% aller Placebos wurden den Patienten mit der Angabe, "Das ist eine Medizin", überreicht und etwa der gleiche Anteil mit der Aussage "Das hilft Ihnen". Dabei gibt Unterschiede zwischen den Berufsgruppen. Ärzte sagen als Erklärung am häufigsten "Das hilft Ihnen", Pfleger/innen "Das ist eine Medizin".
• Pfleger/innen sind überaus stark von der Wirkung überzeigt. 64% von ihnen meinen, diese würden immer oder oft wirken, weitere 39% sagen "manchmal".
• Bei Ärzten haben diese starke Überzeugung 29%, die meisten Ärzte/innen (44%) meinen aber, die Mittelchen würden zumindest manchmal wirken.
• Bei der Frage nach dem unmittelbaren Anlass der Placebogabe erklärten Ärzte/innen wie Pfleger/innen am häufigsten (57% bzw. 66%), "Der Patient hat ein Medikament verlangt". Zweithäufigste Angabe (35% bzw. 38%) war "Zur Beruhigung eines ängstlichen Patienten".
Fazit der Autoren: "Die erfolgreiche Verwendung medikamentöser Placebos ist offensichtlich fester Bestandteil des Therapierepertoires an einem Krankenhaus der Maximalversorgung. In einer stärkeren Betrachtung von Placeboeffekten liegen hohe Potenziale. Während der Einsatz medikamentöser Placebos im klinischen Alltag ethische Probleme aufwirft, können die Optimierung der Therapeuten-Patienten-Interaktion und die Verwendung positiver Suggestionen eine ideale Ergänzung aktiver Therapieformen darstellen."
Die Studie ist kostenlos hier im Volltext verfügbar: M. Bernateck et al: Placebotherapie - Analyse von Umfang und Erwartung in einer Klinik der Maximalversorgung (Der Schmerz, DOI 10.1007/s00482-008-0733-x)
Gerd Marstedt, 6.7.09
Englische Wissenschaftler stellen Selbsttest für Laien zur minutenschnellen Diagnose von Alzheimer vor
 Das Geschäft mit Produkten zum "Gehirn-Jogging" boomt, und ebenso positiv entwickeln sich die Umsätze für allerlei Pillen und Arzneien gegen "Vergesslichkeit" oder Konzentrationsstörungen. Kein Wunder: Die Diagnose Alzheimer oder Demenz macht vielen Angst, und dies nicht erst im sechsten oder siebten Lebensjahrzehnt. Da kommt ein Test gerade recht, mit dem man sich selbst vergewissern kann: Ist mit mir noch alles okay oder habe ich schon Alzheimer-Symptome? Der jetzt in der renommierten Fachzeitschrift "British Medical Journal BMJ" vorgestellte Test weist nach Angaben der Wissenschaftlergruppe aus Cambridge eine Vielzahl von Vorteilen auf: Er ist auch von Laien ohne Probleme selbstständig durchführbar, seine Ausführung kostet nur wenige Minuten und die Auswertung könnte im Prinzip vollautomatisch über eine Software erfolgen, wenn der Test im Internet oder an einem PC durchgeführt wird. Und nicht zuletzt ist der Test mit einer Trefferquote von 93 Prozent richtig erkannten Erkrankungen vergleichsweise zuverlässig.
Das Geschäft mit Produkten zum "Gehirn-Jogging" boomt, und ebenso positiv entwickeln sich die Umsätze für allerlei Pillen und Arzneien gegen "Vergesslichkeit" oder Konzentrationsstörungen. Kein Wunder: Die Diagnose Alzheimer oder Demenz macht vielen Angst, und dies nicht erst im sechsten oder siebten Lebensjahrzehnt. Da kommt ein Test gerade recht, mit dem man sich selbst vergewissern kann: Ist mit mir noch alles okay oder habe ich schon Alzheimer-Symptome? Der jetzt in der renommierten Fachzeitschrift "British Medical Journal BMJ" vorgestellte Test weist nach Angaben der Wissenschaftlergruppe aus Cambridge eine Vielzahl von Vorteilen auf: Er ist auch von Laien ohne Probleme selbstständig durchführbar, seine Ausführung kostet nur wenige Minuten und die Auswertung könnte im Prinzip vollautomatisch über eine Software erfolgen, wenn der Test im Internet oder an einem PC durchgeführt wird. Und nicht zuletzt ist der Test mit einer Trefferquote von 93 Prozent richtig erkannten Erkrankungen vergleichsweise zuverlässig.
Der "TYM-Test - Test Your Memory" (Teste Dein Gedächtnis) wurde nach Angaben der Wissenschaftler entwickelt, um bestimmte Kriterien zu erfüllen, die andere Tests mit derselben Funktion derzeit nicht aufweisen. TYM jedoch ist 1.) sehr zeitökonomisch in der Durchführung und Auswertung, überprüft 2.) eine größere Zahl und nicht nur ein oder zwei kognitive Funktionen und ist 3.) zuverlässig, was die Identifikation und Diagnose leichterer Formen von Alzheimer anbetrifft. Zentraler Prüfstein für den Test war der Leistungsvergleich von mehreren Gruppen, bestehend aus
• einerseits 540 "normalen" Patienten im Alter von 18-95 Jahren, allesamt ohne psychische oder kognitive Störung, was im Rahmen einer medizinischen Untersuchung festgestellt wurde,
• 108 Patienten mit leichteren Anfangssymptomen von Alzheimer, diagnostiziert in einer Klinik,
• 31 Patienten mit einer schwerwiegenden Demenz, jedoch keiner Alzheimer-Diagnose.
Die endgültige Fassung des Tests zeigte dann für solche Verfahren überaus positive Ergebnisse. Die Sensitivität (Prozent-Anteil der korrekt erkannten Alzheimer-Erkrankungen) lag bei 93%, die Spezifität (Anteil der korrekt erkannten, nicht an Alzheimer erkrankten, gesunden Patienten) bei 86%. Bei einem Vergleich von zwei Gruppen mit gleicher Altersstruktur zeigte sich, dass Normalpatienten im TYM einen durchschnittlichen Punktwert von 47 erreichten (bei maximal 50 möglichen Punkten), Alzheimer-Patienten hingegen erzielten lediglich 33 Punkte.
Der Test besteht unter anderem aus folgenden Aufgaben:
• Eintragung des aktuellen Wochentags und Datums, des eigenen Geburtstags und Alters
• zu Beginn des Tests wird man gebeten, sich einen Satz zu merken, der dann ganz am Schluss abgefragt wird (Good Citizens Always Wear Stout Shoes, etwa: Gute Bürger tragen immer robuste Schuhe)
• Antwort auf die Fragen: Wer ist Premierminister? Wann begann der 2.Weltkrieg?
• 4 einfache Rechenaufgaben lösen (z.B. 20 - 4)
• Nennen von vier Tieren, deren Namen mit "S" beginnt
• Beantworten der Fragen: Warum ist eine Möhre einer Kartoffel ähnlich? Warum ist ein Löwe einem Wolf ähnlich?
• Benennung von 5 Teilen auf einer Zeichnung, die ein Hemd zeigt, Krawatte usw.
• Einen Kreis zu einer Uhr vervollständigen durch Eintragen der Zahlen 1-12 und dann Aufmalen von Zeigern, die die Uhrzeit 9.20 anzeigen
Die Wissenschaftler heben hervor, dass der TYM-Test im Vergleich zu früher verwendeten Instrumenten (wie Addenbrooke's cognitive examination oder abbreviated mental test) erhebliche Vorteile hat und auch genauer misst. Sie erwähnen, dass bereits eine Internet-Seite vorbereitet wird (www.tymtest.com), auf der Testmaterialien und Auswertungsinstruktionen heruntergeladen werden können. Es scheint aber ebenso absehbar, dass der Test oder Varianten davon in Kürze auf dem Internet präsentiert wird und dann nicht wenige Familien ihre Großmutter oder ihren Großvater ganz freundlich zur Teilnahme am Alzheimer-Test drängeln. Bei einer Quote von 7%-Falsch-Positiven (also fälschlich mit Alzheimer diagnostizierten Teilnehmern) ist diesen Familien zu raten, den Test nicht vor Feiertagen durchzuführen.
Kostenloses Abstract: J. Brown, G. Pengas, K. Dawson, L A Brown, P Clatworthy: Self administered cognitive screening test (TYM) for detection of Alzheimer's disease: cross sectional study (BMJ 2009;338:b2030; doi:10.1136/bmj.b2030)
Testaufgaben im Original und Auswertungsschema: Test Your Memory, The TYM Test
Gerd Marstedt, 19.6.09
Lug und Trug in der Wissenschaft: "few bad apples" oder "tip of the iceberg"? Ergebnisse einer Meta-Analyse von 18 Surveys
 Wie oft betrügen WissenschaftlerInnen in und bei Forschungsarbeiten und welche Arten des Fehlverhaltens gibt es unter der Berufsgruppe, die in allen Gesellschaften die Funktion und das Image des objektiven Suchers nach Wahrheit zugewiesen bekommt?
Wie oft betrügen WissenschaftlerInnen in und bei Forschungsarbeiten und welche Arten des Fehlverhaltens gibt es unter der Berufsgruppe, die in allen Gesellschaften die Funktion und das Image des objektiven Suchers nach Wahrheit zugewiesen bekommt?
Fragen, die regelmäßig die Öffentlichkeit bewegen, wenn ein Stammzellenforscher aus Renommiersucht oder aus finanziellem Interesse Hirngespinste als Stammzelllinien verkauft oder haufenweise Ergebnisse zur Unwirksamkeit eines Arzneimittels mit Vorsatz nicht veröffentlicht werden. Fragen aber, die sich alle Akteure, die ihre Argumentationen und Vorgehensweisen strikt auf wissenschaftliche Evidenz zu gründen versuchen, auch außerhalb des Skandal-Pulverdampfs systematisch stellen sollten.
Genauso regelmäßig wird die Bedeutung der Skandale aber auch in der Öffentlichkeit wieder dethematisiert. Dabei spielt die Reduktion der Betrügereien oder Fälschereien auf das Werk weniger "schwarzer Schafe" und die Minimalisierung auf "few bad apples" eine wichtige Rolle. Ob das fast reflexartige Gegen-Schlagwort von der "Spitze des Eisbergs" aber zutrifft, wird auch nur selten belegt.
Daher sind die Ergebnisse der ersten weltweit durchgeführten Metaanalyse von 18 Surveys (21 wurden in einen systematischen Review einbezogen), die Wissenschaftler nach ihren Erfahrungen mit und Beurteilungen von Fehlverhalten im Wissenschaftsbereich fragten, von großer Bedeutung und Wichtigkeit.
Die Ergebnisse sehen so aus:
• 2% der befragten Wissenschaftler gaben für sich persönlich eine unmissverständlich ernste Form der Fälschung oder Modifikation von Daten und Ergebnissen ihrer Forschungen zu. Dies umfasste auch die Fabrikation falscher Daten.
• Bis zu 34% der Befragten räumten eine Reihe weiterer fragwürdiger Praktiken in ihrer Forschungstätigkeit ein. Dazu gehörten u.a. Datenauswertungen auf der Basis von "Bauchgefühlen" oder ein Wechsel des Forschungsdesigns, der Methodik oder gar der Resultate unter dem Druck der Forschungsfinanzierer.
• Richtete sich die Frage nach dem bei anderen WissenschaftlerInnen wahrgenommenen Verhalten gaben 14% der Befragten an, sie hätten solch ernsthaftes Fehlverhalten oder Betrug schon beobachtet. Und bis zu 72% gaben dies für die genannten fragwürdigen Praktiken an.
• Es gab noch einige interessante Details: Wenn in den Selbst-Berichten die Worte "Fälschung" oder "Fabrikation" von Ergebnissen auftauchten und nicht auch noch "Veränderung/Modifikation" waren die Häufigkeit der berichteten Fehlverhaltensweisen geringer. Dies traf auch dann zu, wenn die Befragungsergebnisse gemailt werden mussten.
• Forscher aus dem medizinischen und pharmakologischen Bereich berichteten deutlich häufiger von irgendeiner Form des Fehlverhaltens als WissenschaftlerInnen aus anderen Bereichen.
• Während die selbstberichteten Fälschereien im Lauf der letzten Jahre signifikant abnahmen, gab es in Reports, die nicht auf Selbstbewertungen beruhten, keine Abnahme dieser Fehlverhaltensweisen.
Nach einer knappen, inhaltlich differenzierten und sorgfältigen Diskussion der methodischen und inhaltlichen Verzerrungsmöglichkeiten und der Grenzen der Surveys kommt die Autorin der Metaanalyse zu einer Schlussfolgerung, die der Vorstellung von der "Spitze des Eisbergs" entspricht: "It appears likely that this is a conservative estimate of the true prevalence of scientific misconduct."
Was daraus folgt, wird nicht auch noch näher ausgeführt. Dass derartige Forschungsergebnisse nicht verschwinden und dann auch noch in einer Open Access-Zeitschriftenplattform praktisch ungehindert der Öffentlichkeit präsentiert werden, ist sicherlich eine wichtige Voraussetzung, am berichteten Fehlverhalten einer ganzen Menge "schwarzer Schafe" in der Wissenschaft etwas ändern zu können.
Der 11-seitige Aufsatz "How many scientists fabricate and falsify research? A systematic review and meta-analysis of survey data" von Daniele Fanelli von der Universität in Edinburgh ist in der Maiausgabe 2009 der Wissenschaftszeitschrift "PloS ONE" (Volume 4, Heft 5, e5738) erschienen und komplett kostenlos erhältlich.
Bernard Braun, 4.6.09
Hautbräune und "schwarze Schafe": Sonnenstudio jein danke oder ein Lehrstück für die Qualität freiwilliger Zertifizierung.
 Wessen Winterdepression oder Eitelkeit so stark ist, dass er den Besuch eines Sonnenstudios erwägt, der sollte sich dies nach Kenntnisnahme der jüngsten, aus dem November 2008 stammenden 3. Überprüfung einer Stichprobe von 100 zertifizierten Sonnenstudios durch das "Bundesamt für Strahlenschutz (BfS)" doch lieber ein zweites Mal gründlich überlegen.
Wessen Winterdepression oder Eitelkeit so stark ist, dass er den Besuch eines Sonnenstudios erwägt, der sollte sich dies nach Kenntnisnahme der jüngsten, aus dem November 2008 stammenden 3. Überprüfung einer Stichprobe von 100 zertifizierten Sonnenstudios durch das "Bundesamt für Strahlenschutz (BfS)" doch lieber ein zweites Mal gründlich überlegen.
Die BfS-Recherche entdeckte nicht nur einige der häufig in solchen Überprüfungen üblichen aber rasch bagatellisierten "schwarze Schafe", sondern eine fast einheitlich "schwarze Studio-Herde". Dies ist umso bemerkenswerter als sich die gesamten 100 Studios werbewirksam mit Zertifikaten einer freiwilligen Überprüfung durch Zertifizierungseinrichtungen schmücken, es sich also im strengen Sinne um eine systematisch positiv verzerrte Stichprobe handelt. Zu erwarten gewesen wäre daher ein besseres Ergebnis als wenn eine wirklich repräsentative Stichprobe aus zertifizierten und nicht zertifizierten Betrieben untersucht worden wäre. Angesichts der fast rein "schwarzen" Ergebnisse ist dies aber schon arithemetisch gar nicht möglich.
Als einen Indikator dafür wie manipulationsanfällig freiwillige Zertifikate sein können, weist das BfS darauf hin, dass bereits im Vorfeld einer letzten EU-weit am 31.7.2008 endenden Frist zur Zertifizierbarkeit von Altgeräten in Sonnenstudios eine völlig ungewöhnliche Welle von über 600 Neu-Zertifizierungen zu beobachten war. Dies allein könnte natürlich auch nur bedeuten, dass gut arbeitende Studios in einer Art lang Versäumtes lediglich unter dem äußeren Druck nachgeholt haben.
Ob dies so ist oder auch nicht zeigen die Ergebnisse der Überprüfung der 100 ausgewählten Studios, die unangemeldet und durch anonyme Besucher erfolgte, die sich als erstmalige Besucher eines Sonnenstudios ausgaben und angaben, es einfach mal ausprobieren zu wollen.
Die von diesen Prüfern zur Prüfung genutzten Kriterien waren zwischen Studioanbietern und BfS vereinbart worden und waren öffentlich bekannt. Die Prüfung offenbarte folgende Qualitäts- und Sicherheitszustände:
• Sowohl die Dokumentation der Kundenberatung, der Dosierungspläne sowie die der unterschriebenen Einverständniserklärungen waren nur in etwa einem Drittel der geprüften Sonnenstudios vorhanden.
• "Bei 82 der 100 geprüften Studios wurde keine bzw. eine sehr mangelhafte Erstberatung, die nicht den Kriterien des BfS entsprach, durchgeführt. Es kamen grob falsche Aussagen wie z. B. "Hauttyp I darf sonnen" vor. Sehr oft wurde kein Dosierungsplan erstellt. Obwohl in zertifizierten Sonnenstudios grundsätzlich untersagt, konnten in etlichen Studios mit Einverständnis der Eltern auch Jugendliche unter 18 sonnen."
• Konnten die Sonnenbänke durch den Kunden durch einfachen Geldmünzeneinwurf gesteuert werden, ist dies eine Nichtbeachtung der Kriterien des BfS. Es wurden zwei Sonnenstudios gefunden, bei denen es sich um reine Selbstbedienungs- Sonnenstudios handelte. Eine Zertifizierung eines solchen Sonnenstudios ist nach den Kriterien des BfS ausgeschlossen. Des Weiteren wurden bei den 100 überprüften Sonnenstudios solche gefunden, die über einen Münzapparat an jeder Kabine oder über eine zentrale Einheit den Kunden die eigenverantwortliche Steuerung der Bänke und der Bestrahlungszeit erlauben. Die war bei 22 der 100 geprüften Sonnenstudios der Fall. Auch dies ist nach den Kriterien des BfS nicht zulässig.
• "Die Mitarbeiterin oder der Mitarbeiter der Sonnenstudios wurde gebeten, die schwächste und die stärkste Sonnenbank zu benennen. ... Es stellte sich heraus, dass die Mitarbeiterin oder der Mitarbeiter oftmals nicht die schwächste oder stärkste Bank kannten. Damit ist eine richtige Dosierung unmöglich."
• Weiterhin wurde überprüft, ob im Wartebereich der Solarien die nach den Zertifizierungskriterien geforderten Informationen den Nutzerinnen und Nutzern frei und in vollem Umfang zugänglich waren. Ohne Beanstandungen blieben hier etwa ein Drittel der überprüften Studios.
Immerhin gab es auch noch ein paar positive Verhältnisse, zu denen u.a. gehörte:
• "Die Zwangsabschaltung nach einer maximalen erythemwirksamen Dosis von 875 J/m2 (3,5 MED) wurde, soweit an den Steuereinheiten nachvollziehbar, eingehalten. Die Notabschaltung an den Geräten war vorhanden. Augenschutzbrillen wurden in jedem geprüften Sonnenstudio angeboten. Hinweistafeln in den Kabinen mit Erst- und Schwellenbestrahlungszeiten sowie allgemeine Hinweise waren bis auf wenige Ausnahmen vorhanden. Zu den genutzten Geräten lagen in den meisten Fällen die Herstellerinformationen vor."
• "Zur Überprüfung des Betriebsablaufs wurde auf Sauberkeit und Hygiene geschaut und ob Desinfektionsmittel entsprechend der DGHM-Liste (Deutsche Gesellschaft für Hygiene und Mikrobiologie e.V.) verwendet werden. Hier wurde bis auf wenige Ausnahmen, bei denen das Desinfektionsmittels nicht eindeutig als in der DGHMListe verzeichnet gefunden wurde, keine gravierenden Mängel festgestellt."
Die Zusammenfassung des BfS ist nach diesen weitverbreiteten Mängeln auch entsprechend "tiefschwarz": "Bis auf 4 Studios (eines in Rheinland-Pfalz, 3 in Hessen), die vollständig die Kriterien des Bundesamtes für Strahlenschutz umsetzen, entsprach keines der als zertifiziert gemeldeten und nun überprüften 100 Sonnenstudios den Kriterien".
Neben den konkreten Mängeln sind die Ergebnisse aber auch geeignet, erhebliche Zweifel an der Validität, Glaubwürdigkeit und damit dem Orientierungswert von freiwillig durchgeführten Zertifizierungen zu nähren und die Forderung nach staatlich vorgeschriebenen Prüfroutinen vor der Ausgabe von Zertifikaten zu stützen.
Der 8 Seiten umfassende "Bericht 3. Solarienüberprüfung durch das BfS im Oktober und November 2008" ist kostenlos erhältlich.
Dies gilt auch für eine Presseerklärung der Anbieterorganisation "IGS! Initiative geprüfte Sonnenstudios", in der die Anbieter mit starken Worten versuchen, die "wirklichen Absichten" des BfS zu enthüllen:"Ihnen passt, ein altes Politiker-Zitat, die ganze Richtung nicht. Ihre Aktion zielt nicht auf Steigerung und Besserung durch kritische Prüfung sondern auf Verhinderung und Entmutigung durch gezielte Diffamierung. Damit dokumentieren Sie zweifelsfrei, dass Ihnen nicht - wie uns "Geprüften Sonnenstudios" - an Qualitätsverbesserung und Sicherheit für den Nutzer gelegen ist, sondern dass Sie mit Ihrer regel- und sittenwidrigen Aktion (gemeint ist wohl die unangemeldete und anonyme Überprüfung) die Solarienbranche als Ganzes treffen und die Glaubwürdigkeit der Qualitätsoffensive untergraben wollten."
Und schließlich gibt es natürlich auch die "Stellungnahme des BfS zu den Vorwürfen der Initiative geprüftes Sonnenstudio (igs!) bezüglich der 3. Solarienüberprüfung durch das BfS Ende 2008" im Internet.
Bernard Braun, 10.2.09
Häufiger Konsum von Arztserien im Fernsehen erhöht die Angst vor Operationen im Krankenhaus
 Patienten, die sich überdurchschnittlich oft Krankenhaus- und Arztserien im Fernsehen anschauen, zeigen bei einer bevorstehenden Operation in einem Krankenhaus sehr viel größere Angst vor diesem Eingriff. Zu diesem Befund kommt eine jetzt von der Deutschen Gesellschaft für Chirurgie (DGCH) veröffentlichte Studie, bei der 162 Patienten der Chirurgischen Universitätsklinik Salzburg zu ihren Fernsehgewohnheiten und Ihrer Angst vor Operationen befragt wurden. Allen Studienteilnehmern stand eine Leistenbruch- oder Gallenblasen-Operation in der Klinik bevor. Vor und nach dem Klinikaufenthalt interviewten die Forscher die Patienten mithilfe eines Fragebogens über ihre Fernsehgewohnheiten, ihr spezielles Interesse an Arzt- und Klinikserien sowie ihre Angst vor der bevorstehenden Operation.
Patienten, die sich überdurchschnittlich oft Krankenhaus- und Arztserien im Fernsehen anschauen, zeigen bei einer bevorstehenden Operation in einem Krankenhaus sehr viel größere Angst vor diesem Eingriff. Zu diesem Befund kommt eine jetzt von der Deutschen Gesellschaft für Chirurgie (DGCH) veröffentlichte Studie, bei der 162 Patienten der Chirurgischen Universitätsklinik Salzburg zu ihren Fernsehgewohnheiten und Ihrer Angst vor Operationen befragt wurden. Allen Studienteilnehmern stand eine Leistenbruch- oder Gallenblasen-Operation in der Klinik bevor. Vor und nach dem Klinikaufenthalt interviewten die Forscher die Patienten mithilfe eines Fragebogens über ihre Fernsehgewohnheiten, ihr spezielles Interesse an Arzt- und Klinikserien sowie ihre Angst vor der bevorstehenden Operation.
"Die Dramaturgie der Arztserien", so interpretieren die Wissenschaftler ihre Ergebnisse, "stellt keine 'langweilige Routinetätigkeit' wie komplikationslose kleinere Operationen dar. Hiermit lassen sich keine Einschaltquoten erzielen. Nahezu jede in einer Arztserie dargestellte Operationsszene zeigt stattdessen einen schicksalhaften Verlauf - sei es eine Komplikation, bei welcher der Patient gerade mit dem Leben davonkommt, oder aber ein persönliches Fehlverhalten des Operateurs, der damit das Leben des Patienten riskiert." Durch die übertrieben dramatische Darstellung des Krankenhausalltags werden jedoch oftmals auch unnötige Ängste geschürt.
In die Studie eingeschlossen wurden ausschließlich freiwillige, volljährige Patienten, die noch nie in stationärer Behandlung waren oder deren letzter Krankenhausaufenthalt mindestens 10 Jahre zurücklag. Sie durften auch keine chronische Erkrankung aufweisen. Die Patienten wurden dann nach der Befragung in Gruppen eingeteilt, um den Zusammenhang zwischen dem Konsum von Arztserien im Fernserien und dem realen Angstniveau vor OPs zu analysieren. "Wenigseher", die unter 10 Stunden in der Woche fernsehen und "Vielseher", die über 20 Stunden wöchentlich fernsehen, bilden hier die beiden zu betrachtenden Pole. Die Wenigseher hatten mit einem durchschnittlichen Wert ihres Angstniveaus vor der Operation von 3,4 einen um 0,7 Punkte niedrigeren Wert als die Vielseher. Diese sind zudem weniger gut über den eigenen operativen Eingriff informiert als jene, die selten Arzt- und Krankenhausserien sehen. Das Ausmaß der Angst vor dem medizinischen Eingriff erwies sich überdies auch als stark abhängig von der jeweiligen Anzahl der Arztserien, die ein Patient kennt. Die Frage, ob es einen Zusammenhang zwischen Angst vor der Operation und dem Konsum von Arztserien gibt, kann durch die Studie daher eindeutig mit "ja" beantwortet werden.
Die Angst vor der bevorstehenden Operation ist weiterhin, wie die Studie gezeigt hat, auch altersabhängig: Ältere Patienten sehen ihrem Schicksal aufgrund ihrer Lebenserfahrung in der Regel gelassener entgegen. Dies wirkt sich dann auch sdo aus, dass sie - unabhängig von ihrem Fernsehkonsum - ein im Durchschnitt niedrigeres Angstniveau vor Klinikaufenthalten und Operationen zeigen.
Ein weiteres bedeutsames Ergebnis der Befragung war die unterschiedliche Zufriedenheit der Wenigseher und Vielseher mit der Visite im Krankenhaus. Vielseher äußerten hier sehr viel mehr Kritik, offensichtlich waren ihre durch Fernsehserien geprägten Erwartungen an Kommunikation und Information, soziale und emotionale Unterstützung durch Ärzte wie Pflegepersonal sehr viel höher und führten in der Konfrontation mit der Klinik-Realität dann zu Frustration und Kritik.
"Wird der durch den Konsum von Arztserien geprägte Patient beim stationären Krankenhausaufenthalt mit der Wirklichkeit konfrontiert, muss es notwendigerweise zu einer Enttäuschung kommen", so interpretieren die Wissenschaftler auf einer Pressekonferenz dieses Ergebnis. "Die im Krankenhaus tatsächlich erlebte Wirklichkeit tritt in Konkurrenz zur medialen und als ideal empfundenen Wirklichkeit. Ärzte und Schwestern, die weder wie Dr. Ross alias George Clooney in Emergency Room noch wie Schwester Carla aus Scrubs - die Anfänger daher kommen, haben dann von vornherein schlechte Karten."
In der Zeitschrift der Deutschen Gesellschaft für Chirurgie: DGCH Mitteilungen 4/2008, S.332ff findet man als leicht geänderten Nachdruck die referierte Studie "K. Witzel, C. Kaminski, G. Struve, H.J. Koch: Einfluss des Fernsehkonsums auf die Angst vor einer Operation" (Erstveröffentlichung in: Neuro-Geriatrie 2008; 5 (2): 57 - 61)
Gerd Marstedt, 11.12.08
"Eine Woche mit und sieben Tage ohne Behandlung!" Mit Antibiotikatherapie ein bißchen längere "Erinnerung" an Erkältungen.
 Auch heute erfolgen "für alle Fälle"noch Antibiotika-Verordnungen bei gewöhnlichen Erkältungskrankheiten und auch sonst werden immer noch viel zu schnell und ohne wirkliche Indikation bzw. auch bei Viruserkrankungen, die allein gegen Bakterien wirksamen Mittel eingesetzt.
Auch heute erfolgen "für alle Fälle"noch Antibiotika-Verordnungen bei gewöhnlichen Erkältungskrankheiten und auch sonst werden immer noch viel zu schnell und ohne wirkliche Indikation bzw. auch bei Viruserkrankungen, die allein gegen Bakterien wirksamen Mittel eingesetzt.
Eine der gesundheitlich wirklich ernsthaften Folgen ist die damit geförderte Existenz von multiresistenten Erregern.
Aber auch schon davor gibt es nun Hinweise auf unerwünschte und möglicherweise gesundheitsbeeinträchtigenden Wirkungen von Antibiotika auf die Funktionsfähigkeit des menschlichen Organismus und damit auch letztlich die menschliche Gesundheit.
Ein gerade in der Open Access-Zeitschrift "PLoS Biology" erschienener Aufsatz hat hierfür folgende Spuren zusammengetragen:
• Die Behandlung mit Antibiotika (hier Ciprofloxacin) verändert auch bei sonstiger Nichtwirkung in etwa ein Drittel aller in der Untersuchung gentechnisch unterschiedenen 3.300 bis 5.700 Darmbakterienarten und damit einen Teil des natürlichen menschlichen Immungeschehens.
• Die Wiederansiedlung der meisten Bakterien und damit die Wiederherstellung der ex-ante-Verhältnisse dauert bis zu vier Wochen.
• Einige wichtigen Bakterien finden sich aber erst sechs Monate nach dem Ende der Antibiotikatherapie wieder funktionsfähig im Darm.
• Auch wenn darüber genau genommen noch keine gesicherten Erkenntnisse existieren, könnten Erkrankungen nach Ansicht der ForscherInnen auch durch die sich nach Antibiotikaeinnahme vorübergehend verändernde Zusammensetzung der Bakterienarten gefördert werden. Einfluss hat die Wirkdauer der antibiotischen Behandlung aber sicherlich auch auf die Umstände der Ernährung und der Beseitigung von Krankheitserregern im Darm.
An dem an der US-Universität Stanford durchgeführten Versuche nahmen drei Personen teil, denen das genannte Antibiotikum fünf Tage verabreicht wurde. Ausnahmsweise könnte bei dieser Untersuchung die geringe Zahl von TeilnehmerInnen nichts ausmachen, da es sich bei dem untersuchten Geschehen um etwas handelt, was keine große Varianz aufweisen dürfte.
Der achtzehnseitige am 18. November 2008 veröffentlichte recht experimentell-naturwissenschaftlich argumentierende Aufsatz "The Pervasive Effects of an Antibiotic on the Human Gut Microbiota, as Revealed by Deep 16S rRNA Sequencing"
von Dethlefsen L, Huse S, Sogin ML und Relman DA (PLoS Biology Vol. 6, No. 11, e280) ist komplett kostenlos erhältlich.
Bernard Braun, 10.12.08
"Kein Problem mit null Bock im Bett" oder gute Argumente gegen eine geschlechterübergreifende Viagraisierung des Sexuallebens.
 Die zitierte griffige Schlagzeile der "Ärztezeitung" vom 3.12.2008 bereitet auf die Ergebnisse einer großen us-amerikanischen Studie unter 31.581 Frauen im Alter über 18 Jahren aus 50.002 Haushalten vor, die für die Gesamtheit der US-Frauen repräsentativ ist. In der Untersuchung kamen Standardinstrumente zum Einsatz: Der "Changes in Sexual Functioning Questionnaire" mit 14 Abfragepunkten und die "Female Sexual Distress Scale" mit über zwölf Punkte wenn es um die Messung von Schuld, Frust oder Ärger ging.
Die zitierte griffige Schlagzeile der "Ärztezeitung" vom 3.12.2008 bereitet auf die Ergebnisse einer großen us-amerikanischen Studie unter 31.581 Frauen im Alter über 18 Jahren aus 50.002 Haushalten vor, die für die Gesamtheit der US-Frauen repräsentativ ist. In der Untersuchung kamen Standardinstrumente zum Einsatz: Der "Changes in Sexual Functioning Questionnaire" mit 14 Abfragepunkten und die "Female Sexual Distress Scale" mit über zwölf Punkte wenn es um die Messung von Schuld, Frust oder Ärger ging.
Angesichts der Tatsache, dass die Hersteller von Viagra oder Cialis nach ihrem Siegeszug bei den Männern nun auch den Frauen mit Lustproblemen Hilfe anzubieten beabsichtigen, enthalten die Ergebnisse auch eine Menge Zündstoff gegen das in die intimsten zwischenmenschlichen Bereiche vordringende Leistungsdenken und die dabei hilfreiche Medikalisierung menschlicher Schwächen.
Als erstes zeigte sich, dass altersadjustiert rund 44 % der dazu befragten Frauen über Libidoprobleme von sexueller Unlust bis zu Erregungs- und Orgasmusproblemen berichteten. Erwartungsgemäß nahmen diese Erscheinungen mit steigendem Alter zu. 27 % der Frauen im Alter von 18 bis 44 Jahren, 45 % der 45- bis 64-Jährigen und 80 % der älteren Frauen nannten derartige sexuelle Probleme.
Ob es sich aber wirklich um ein Problem handelte, war eines der zentralen Erkenntnisziele der Studie. Um dem näherzukommen wurden die Frauen, die eines der sexuellen Probleme für sich angaben, gebeten, auf einem anderen Fragebogen zu sagen, ob ihnen dies Kummer bereitet.
Dies taten deutlich weniger als die 44 %, nämlich noch 12 % der Frauen, mit ebenfalls beträchtlichen Altersgruppen-Unterschieden. Am meisten, nämlich 15 %, litten mittelaltrige Frauen unter ihren sexuellen Problemen, am zweitintensivsten jüngere zu 11 % und am wenigsten ältere Frauen mit 9 %.
Die AutorInnen der Studie heben hervor, dass diese Erscheinungen relativ neu zu beobachten sind, aber auch in Europa identifiziert werden konnten.
Nicht alle Frauen mit Sexualproblemen machen sich daraus aber kein oder lediglich ein kleines Problem: Bei verheirateten Frauen traten die Probleme und harter Leidensdruck doppelt so häufig auf wie bei Singles. Ebenfalls schwer haben es Frauen ohne Partner und Frauen mit Depressionen. Frauen, die an Schilddrüsenstörungen erkrankt sind, die Angst hatten, ein niedriges Bildungsniveau hatten, an Harninkontinenz litten und generell ihren Gesundheitszustand als schlecht bezeichneten, hatten ebenfalls einen höheren Leidensdruck. Andere Erkrankungen, wie etwa Bluthochdruck oder Diabetes hatten dagegen keinen Einfluss auf den Leidensdruck bei sexuellen Problemen.
Bevor also von der Existenz eines flächendeckenden Leidensdrucks wegen Libidoschwächen ausgegangen wird und nach den chemischen Helfern gerufen wird, lohnt sich die Frage nach dem tatsächlichen Leidensniveau, das Suchen nach niedrigschwelligeren Lösungsmitteln und die Konzentration auf Personen, die massiv unter den genannten Sexualproblemen leiden.
Ein Abstract des Aufsatzes "Sexual Problems and Distress in United States Women Prevalence and Correlates" von Jan L. Shifren, Brigitta U. Monz, Patricia A. Russo, Anthony Segreti, und Catherine B. Johannes aus der Zeitschrift "Obstetrics & Gynecology" (2008;112: 970-978) gibt es kostenlos.
Bernard Braun, 4.12.08
"Trust in Medical Researcher": Warum auch randomisierte Studien Probleme mit dem Einschluss von Minderheiten-Patienten haben?
 Angesichts der oft nach sozialen, ethnischen oder rassischen Kriterien ungleich verteilten Gesundheitsrisiken oder auch ungleicher Behandlungschancen hängt die Aussagekraft oder auch die Machbarkeit evidenzbasierter wissenschaftlicher Studien über die Behandlung von Krankheiten erheblich von der ausreichenden Beteiligung von Patienten aus diesen Risikogruppen ab.
Angesichts der oft nach sozialen, ethnischen oder rassischen Kriterien ungleich verteilten Gesundheitsrisiken oder auch ungleicher Behandlungschancen hängt die Aussagekraft oder auch die Machbarkeit evidenzbasierter wissenschaftlicher Studien über die Behandlung von Krankheiten erheblich von der ausreichenden Beteiligung von Patienten aus diesen Risikogruppen ab.
Was dies bedeutet zeigten gerade zwei Anläufe im Rahmen des "NIH Exploratory Trial in Parkinson's Disease Network (NET-PD)" in den USA. In dieser Studie, die auf Stadt- und Regionsbasis durchgeführt werden sollte, waren 91 % der von den örtlichen ÄrztInnen geworbenen oder zugewiesenen TeilnehmerInnen weiße BürgerInnen, obwohl bekanntermaßen die Inzidenz und Prävalenz von Parkinson mindestens so häufig bei Afroamerikanern und Latinos aussieht wie bei ihren weißen MitbürgerInnen. Ergebnisse einer Studie mit dieser Zusammensetzung sind letztlich nutzlos oder nur sehr bedingt brauchbar.
Da hinter dieser völlig unrepräsentativen Zusammensetzung der Studienpopulation u.a. den Einfluss der jeweiligen örtlichen Ärzte vermutet wurde, starteten die ForscherInnen selber eine Studie, in der sie 200 Ärzte aus 1.250 Angeschriebenen (die Größe der Untersuchungsgruppe beruht auf Zeit- und Geldrestriktionen) in den Studienregionen der NET-PD im Jahre 2006 nach ihren Einstellungen und Überzeugungen über das Gewinnen und die Zuweisung von Patienten rassischer Minoritäten für klinische Studien fragten. Die Auswahl der Ärzte konzentrierte sich auf solche, die vorrangig in der Nähe von Gebieten mit einem Anteil von 40 % und mehr afrikanischer und hispanischer US-AmerikanerInnen praktizierten. Aus den Antworten auf 12 Fragen generierten die ForscherInnen einen so genannten "Trust in Medical Researchers Scale (TIMRS)". Mittels logistischer Regressionen identifizierten die ForscherInnen dann Charakteristika der Ärzte, die mit einem aktiven Gewinnen und Überweisen ihrer Patienten zu Studien assoziiert waren.
Zu den wesentlichen hemmenden und fördernden Faktoren dieses Verhaltens gehörten:
• Der TIMRS-Wert war unter afroamerikanischen Ärzten und bei Ärzten, die einen hohen Anteil von Minderheiten-Patienten betreuten, geringer. Hinsichtlich ihres tatsächlichen Verhaltens bei der Rekrutierung von Patienten unterschieden sich die Ärzte-Gruppen aber nicht.
• Die Wahrscheinlichkeit, einen Patienten für eine Studie zu motivieren oder ihn zuzuweisen hing stark davon ab, ob der Arzt bereits in der Vergangenheit hier engagiert war (Odds ratio=4,24) und bei einem hohen TIMRS-Wert (OR=1,06).
• Da offensichtlich Erfahrungen und Verhalten der Ärzte in der Vergangenheit ein großes Gewicht besaßen, auch heute Patienten für Studien gewinnen zu wollen und zu können, wurde eine Gruppe von Ärzte ohne solche Erfahrungen getrennt analysiert: Nur der TIMRS-Wert (OR=1,14) und ob der Arzt ein Internist (OR=4,59) war steuerten statistisch signifikant das Zuweisungsverhalten.
• Ärzte, die glaubten, Forschung wäre zu teuer, die Forschungsprotokolle seien zu persönlich oder die Angst davor hatten, unfähig zu sein, Patientenfragen zu beantworten, hatten einen niedrigeren TIMRS-Wert.
• Unerwartet hatten auch Hausärzte, Geriater und Neurologen, also Facharztgruppen, die an der Behandlung von Parkinsonpatienten maßgeblich beteilgt sind, relativ wenige Erfahrung mit der Teilnahme ihrer Patienten an einer Studie.
Trotz einiger methodischer und inhaltlicher Limits ihrer eigenen Studie, ist den Forschern zuzustimmen, wenn sie auf die hohe Bedeutung der Entwicklung einer Vertrauensbeziehung zwischen Forschern und örtlichen Ärzten für künftige community-Studien hinweisen.
Die komplette sechsseitige Version der Studie "Factors Influencing Physician Referrals of Patients to Clinical Trials" von Arch G. Mainous III, Daniel W. Smith, Mark E. Geesey und Barbara C. Tilley ist im "Journal of the National Medical Association" der USA am 11. November 2008 (Vol. 100: 1298-1303) erschienen und dort kostenlos erhältlich.
Bernard Braun, 22.11.08
USA: Aktuelle Evidenz zum Nutzen des Stillens und Empfehlungen zur Erhöhung seiner Häufigkeit
 Im Forum-Gesundheitspolitik wurde immer wieder auf Studien hingewiesen, welche den gesundheitlichen Nutzen des Stillens für Mütter und Kinder belegten und forderten wie zeigten, wann und mit welchen Mitteln möglichst viele Mütter fürs Stillen gewonnen werden konnten.
Im Forum-Gesundheitspolitik wurde immer wieder auf Studien hingewiesen, welche den gesundheitlichen Nutzen des Stillens für Mütter und Kinder belegten und forderten wie zeigten, wann und mit welchen Mitteln möglichst viele Mütter fürs Stillen gewonnen werden konnten.
Eine nach einer ersten 2003 veröffentlichten Empfehlung erneute und wohlbegründete Initiative und Empfehlung ist jetzt aus den USA zu vermelden. Die "U.S. Preventive Services Task Force (USPSTF)" hat in einem u.a. in der Zeitschrift "Annals of Internal Medicine" veröffentlichten Statement kräftige Anstrengungen und Interventionen zur Förderung des Stillens im primary care-Bereich empfohlen.
Dies beruht auf einer aktuellen, in derselben Zeitschrift veröffentlichten und auf insgesamt 38 randomisierten kontrollierten Studien (RCT) in entwickelten Ländern basierenden Übersicht zur Nutzenevidenz des Stillens und der im Primärversorgungsbereich angesiedelten Interventionen zur Erhöhung der Stillhäufigkeit, die vor allem folgende Teilnutzen umfasst:
• Niedrigeres Risiko der Mütter, an Brust- und Gebärmutterkrebs zu erkranken,
• Niedrigeres Risiko der Kinder, an Ohr-, Atemwegs- und Magen-Darminfektionen zu erkranken und
• Ein ebenfalls niedrigeres Risiko junger Kinder an Asthma, Typ 2-Diabetes und Übergewichtigkeit/Fettsucht zu erkranken.
Die USPSTF weist damit erneut auf die Notwendigkeit und den Nutzen hin, Mütter in vielfältiger, komplexer und situationsgerechter Weise zum Stillen zu motivieren und zu qualifizieren.
Dazu zählen
• Bildungsinputs zum Stillen für Mütter, ihre Partner, Familienmitglieder und Freunde der Mütter,
• Direkte Unterstützung der Frauen in der Zeit des Stillens durch Besuche und Beratungen von Milchspezialisten und Beratung durch Vertrauensfrauen ("peer") und
• Gezieltes Training des Personals in primärärztlichen Einrichtungen für Techniken, Unterstützung beim Start und während der Dauer des Stillens zu gewähren.
Trotz der ansonsten eindeutigen Pro-Stillen-Empfehlungen raten aber die Präventionsratgeber in den USA z. B. Frauen mit HIV vom Stillen ab.
Die in der Zeitschrift "Annals of internal medicine" auf 6 Seiten veröffentlichte Empfehlung der USPSTF "Primary Care Interventions to Promote Breastfeeding: U.S. Preventive Services Task Force Recommendation Statement U.S. Preventive Services Task Force" (Ann Intern Med. 2008;149: 560-564) ist kostenlos bzw. frei erhältlich.
Der 22-Seiten-Review zur wissenschaftlichen Evidenz des Nutzens des Stillens "Interventions in Primary Care to Promote Breastfeeding: An Evidence Review for the U.S. Preventive Services Task Force" von Mei Chung, Gowri Raman, Thomas Trikalinos, Joseph Lau und Stanley Ip ist in der aktuellen Ausgabe der Zeitschrift "Annals of internal medicine" vom 21. Oktober 2008 (Ann Intern Med. 2008;149: 565-582) ebenfalls kostenlos erhältlich.
Bernard Braun, 22.10.08
"Controlled crying" und "camping out": Hilfen bei durch Baby-Schlafstörungen verursachten Depressionen von Müttern sinnvoll!?
 Wer jemals mit Kleinkindern - in der Nachbarschaft oder eigenen - zu tun hatte, die schlecht schliefen und dies mit dem für diese Altersgruppe anthropologisch überlebensnotwendig markerschütterndem "Geschrei" kundtaten, kann sich vorstellen, dass dies auch unerwünschte physische und psychische Wirkungen auf viele Mütter und einige Väter sowie Ehen haben kann.
Wer jemals mit Kleinkindern - in der Nachbarschaft oder eigenen - zu tun hatte, die schlecht schliefen und dies mit dem für diese Altersgruppe anthropologisch überlebensnotwendig markerschütterndem "Geschrei" kundtaten, kann sich vorstellen, dass dies auch unerwünschte physische und psychische Wirkungen auf viele Mütter und einige Väter sowie Ehen haben kann.
Dazu zählen vor allem postnatale Depressionen von jungen Müttern, die zu zwei Dritteln signifikant durch Schlafprobleme der Kinder mitverursacht werden.
Die Intensität des Leidens von Müttern wird noch dadurch verschärft, dass es für den Umgang mit den kindlichen Schlafproblemen eine Fülle, zum Teil antagonistische erfahrungsbasierte Ratschläge mit nicht selten extrem unterschiedlichen Folgerisiken für Kind und Mutter gibt. Beim Ratschlag, das Kind einfach ein paar Mal "durchschreien" zu lassen, gibt es nicht nur akustische Schwierigkeiten, sondern auch Befürchtungen über psychische Spätfolgen beim Kind und als mögliche Folge dauerhafte Schuldgefühle bei den Eltern. Aber auch bei solchen Alternativen wie der "Tröstung" im Erwachsenenbett gibt es mehr oder minder evidente Befürchtungen über unerwünschte Folgen.
Unsicherheiten hinsichtlich ihrer Wirkung gibt es schließlich auch bezogen auf mittlerweile entwickelte so genannte "infant sleep intervention"-Programme. Mit gezielten schriftlichen und mündlichen Informationen, Verhaltenstrainings und interaktiven Befragungen (z. B. zwei strukturierte zweieinhalbstündigen Trainingssitzungen mit einem Kinderarzt und -psychologen sowie Verhaltenstrainings zu "controlled crying" [langsame Verlängerung der Zeitabstände des elterlichen Sichkümmerns um ihr schreiendes Kind] und "camping out" [langsame Reduktion der elterlichen Präsenz beim Einschlafen der Kinder]) sollen die Schlafstörungen der Kleinkinder verringert oder sogar komplett zum Verschwinden gebracht werden und damit auch eine wichtige Ursache für Depressionen von jungen Müttern. Auch hier stellt sich aber zu Recht die Frage nach kurzfristig aber vor allem auch langfristig erwünschten und unerwünschten Wirkungen bei Müttern wie Kindern.
Die gerade veröffentlichten Ergebnisse einer australischen Studie, "Long-term Mother and Child Mental Health Effects of a Population-Based Infant Sleep Intervention: Cluster-Randomized, Controlled Trial" von Hiscock H., Bayer JK, Hampton A, Ukoumunne OC und Wake M (Pediatrics. 2008 Sep;122(3):e621-7), begründen nun aber die Hoffnung auf ausschließlich erwünschte Wirkungen derartiger Programme.
Die ForscherInnen führten dazu eine clusterrandomisierte Studie in Kinderzentren von 6 Bezirken der Stadt Melbourne durch, an der 328 Mütter (per Zufall aus einer Population von insgesamt 732 Müttern ausgewählt) teilnahmen, deren Kinder auch noch 7 Monate nach der Geburt mit Schlafproblemen hatten.
Die Nichtinterventionsgruppe umfasste 154 Kinder, die die gewöhnliche "Behandlung" für solche Situationen erhielten, also meistens "gute Ratschläge". Die Eltern von 174 Kinder erhielten aber im Alter von 8 bis 10 Monaten ihrer Kinder von den Kinderkrankenschwestern ("well-child nurses") und weiteren Fachkräften der Einrichtungen durch ein kurzes Programm in dem es um praktische Möglichkeiten, Risiken und Chancen der Modifikation des Eltern- und Kindesverhaltens ging.
Im Alter von 2 Jahren wurden dann die Häufigkeit von postnatalen Depressionen der Mütter, ihr Erziehungsstil, die mentale Gesundheit der Kinder und ihr Schlafverhalten mit einer Reihe von Standardinstrumenten und -skalen (Edinburgh Postnatal Depression Scale, Parent Behavior Checklist, Child Behavior Checklist) gemessen.
Die wesentlichen Ergebnisse im Einzelnen:
• Die Mütter in der Interventionsgruppe waren deutlich seltener depressiv als Mütter in der Kontrollgruppe: 15,4% gegen 26,4%.
• Weder der Erziehungsstil noch die mentale Gesundheit der zweijährigen Kinder unterschieden sich zwischen den Gruppen merkbar.
• In der Interventionsgruppe hatten 27,3 % nach Angabe ihrer Mütter weiter Schlafprobleme. Dieser Anteil betrug in der Kontrollgruppe aber noch 32,6%. Der geringe Abstand enthält isoliert betrachtet immerhin die zum Teil "tröstliche" Botschaft, dass kleinkindliche Schlafstörungen in den meisten Fällen auch von alleine und in relativ kurzer Zeit verschwinden.
Die ForscherInnen fassten den Erfolg ihrer Intervention so zusammen: "This intervention demonstrated the capacity of a functioning primary care system to deliver effective, universally offered secondary prevention."
Die komplette Fassung des Aufsatzes "Long-term Mother and Child Mental Health Effects of a Population-Based Infant Sleep Intervention: Cluster-Randomized, Controlled Trial" von Hiscock H., Bayer JK, Hampton A, Ukoumunne OC und Wake M kann kostenlos bei der Zeitschrift "Pediatrics" heruntergeladen werden. Ein Abstract ist ebenfalls erhältlich.
Bernard Braun, 14.9.2008
Keine Selbstverständlichkeit: Wer ist für klinische Studien verantwortlich und ist wie zu erreichen?
 Angesichts der großen praktischen Bedeutung wissenschaftlicher klinischer Studien über die Wirksamkeit und den Nutzen von Diagnoseverfahren und Therapien in der gesundheitlichen Versorgung ist die größtmögliche Transparenz über die Vorder- und Hintermänner oder -frauen, die eingesetzten Methoden und sämtliche Ergebnisse dieser Untersuchungen eigentlich selbstverständlich.
Angesichts der großen praktischen Bedeutung wissenschaftlicher klinischer Studien über die Wirksamkeit und den Nutzen von Diagnoseverfahren und Therapien in der gesundheitlichen Versorgung ist die größtmögliche Transparenz über die Vorder- und Hintermänner oder -frauen, die eingesetzten Methoden und sämtliche Ergebnisse dieser Untersuchungen eigentlich selbstverständlich.
Was dabei mindestens offenzulegen ist, stellten die Weltgesundheitsorganisation (WHO) und das "International Committee of Medical Journal Editors (ICMJE)" im Jahr 2004 in einer 20 Punkte umfassenden Liste zusammen.
So sollten insbesondere Angaben zu den wissenschaftlichen Verantwortlichen oder der verantwortlichen Institution (z.B. Lehrstuhl) welche die Studie durchführen und Angaben zur Erreichbarkeit dieser Personen zu Beginn jeder Studie in einem öffentlichen Register hinterlegt werden.
Ob sich die kanadischen ForscherInnen seit 2005 an diese Empfehlungen gehalten haben, untersuchten Sekeres M, Gold JL, Chan A-W, Lexchin J, Moher D, et al. nun mittels einer Analyse der Inhalte zweier internationaler und öffentlich zugänglicher Register, dem "International Standard Randomized Controlled Trial Number (ISRCTN) register" und der Website "ClinicalTrials.gov". Insgesamt werteten sie 142 Meldungen im ISRCTN-Register und 1.246 weitere bei Clinicaltrials.gov aus.
In ihrer jetzt online veröffentlichten Studie "Poor Reporting of Scientific Leadership Information in Clinical Trial Registers" (PLoS ONE 3(2): e1610. doi:10.1371/journal.pone.0001610) finden sich folgende Ergebnisse:
• Alle Studien gaben einen verständlichen Titel an und 99,6 % gaben auch die Finanzierungsquelle an: 50 % hatten Geldgeber von außerhalb der Industrie, 43 % waren industriefinanziert und die restlichen 7 % waren teilweise von Herstellern finanziert.
• Insgesamt fanden sich bei 74 % der Einträge Angaben zu den wissenschaftlich Verantwortlichen.
• Bei diesen Angaben unterschieden sich aber Studien, die entweder von der Industrie oder von anderen Geldgebern finanziert wurden, gewaltig: Während von den nicht von der Industrie finanzierten Studien 99 % diese Angabe lieferten, waren es bei industriefinanzierten Untersuchungen nur 41 %. Zu den nur teilweise industriefinanzierten Untersuchungen lagen bei allen diese Angaben vor. Statistisch ausgedrückt betragen die adjustierten Odds ratios für nicht- oder teilweise industriefinanzierten zu industriefinanzierten Studien 259 (95 % CI: 95-701).
• 38 % aller Studien stellten E-Mail-Kontaktinformationen zur Verfügung.
• Auch hier gab es kräftige Unterschiede je nach der Finanzierungsquelle: Während 51 % der nicht von der Industrie finanzierten Studien derartige Informationen veröffentlichten, machten dies lediglich 15 % der Industrie-Studien. Bei den teilweise industriefinanzierten Untersuchungen waren 73 % per E-Mail erreichbar.
• Andere von Sekeres et al. zitierte Studien von Untersuchungsregistern bestätigen im Übrigen die von ihnen gewonnenen Erkenntnisse weitgehend und erweitern sie sogar. So zeigte eine Metaanalyse von 2.670 Meldungen in Clinicaltrials.gov, dass 24 % keine Angaben zur Messung des von der WHO als wichtiges Kriterium vorgeschlagenen Hauptergebnisses enthielten. Diese zusätzlichen Ergebnisse sind auch insofern wichtig, weil sie das naheliegende Argument, es handle sich beim Berichteten um ausschließlich kanadische Zustände, im Kern entkräften.
Welche Bedeutung der nach der Sichtung von Studien-Registern ebenfalls berichtete Fund hat, dass kanadische RCT (randomised controlled trial)-Studien wesentlich weniger durchgängig positive Ergebnisse berichten als in Asien oder Osteuropa durchgeführte RCT-Studien, wird nicht vertiefend diskutiert. Dies sollte allerdings in der weiteren Diskussion über die Aussagekräftigkeit dieser Art von Studien beachtet werden. Die aus dem Jahr 1998 stammende Studie von Vickers, Goyal, Harland und Rees "Do certain countries produce only positive results? A systematic review of controlled trials"(Control Clin Trials. 1998 Apr;19(2):159-66) kam beispielsweise zu dem Schluss: "Some countries publish unusually high proportions of positive results. Publication bias is a possible explanation. Researchers undertaking systematic reviews should consider carefully how to manage data from these countries."
Die sechsseitige Studie von Melanie Sekeres , Jennifer L. Gold, An-Wen Chan, Joel Lexchin, David Moher, Marleen L. P. Van Laethem, James Maskalyk, Lorraine Ferris, Nathan Taback und Paula A. Rochon "Poor Reporting of Scientific Leadership Information in Clinical Trial Registers" ist kostenlos erhältlich.
Bernard Braun, 21.8.2008
Rationierung bei gesundheitlich nützlichen Leistungen unter älteren Patienten!? Knie- und Hüftimplantate bei Osteoarthritis.
 Auch wenn zahlreiche Akteure in den europäischen und nordamerikanischen Gesundheitssystemen offen behaupten, Rationierung, d.h. die offene oder verdeckte Nichtgewährung oder der Nichterhalt von gesundheitlich notwendigen Leistungen, sei mittlerweile an der Tagesordnung, gibt es relativ wenige griffige oder stimmige Beispiele für diese Behauptungen.
Auch wenn zahlreiche Akteure in den europäischen und nordamerikanischen Gesundheitssystemen offen behaupten, Rationierung, d.h. die offene oder verdeckte Nichtgewährung oder der Nichterhalt von gesundheitlich notwendigen Leistungen, sei mittlerweile an der Tagesordnung, gibt es relativ wenige griffige oder stimmige Beispiele für diese Behauptungen.
Die gerade in der US-Fachzeitschrift "Archives of Internal Medicine" (2008; 168(13): 1430-1440) veröffentlichten Ergebnisse aus einer prospektiven Kohortenstudie bei 174 älteren, durchschnittlich 75 Jahre alten, Personen mit einer schweren und eindeutig diagnostizierten Erkrankung an Osteoarthritis (OA) im Knie- und Hüftbereich, liefert daher erfreulich klare Einsichten in die Qualität und Quantität von möglicher Rationierung.
Der Erkrankungs- und Behandlungsstatus wie -verlauf dieser Personengruppe wurde in der Studie an ihrem Startpunkt und nach 12 Monaten untersucht. Von den StudienteilnehmerInnen waren 76% weiblich, 17% waren Nicht-Weiße, 69% hatten eine Osteoarthritis der Knie und 31% eine entsprechende Erkrankung der Hüften. Auf dem 100 Punkte umfassenden "Western Ontario and McMaster Universities Osteoarthritis Index (WOMAC)" lagen die TeilnehmerInnen zu Beginn der Studie bzw. Intervention bei 56 Punkten.
Die Ergebnisse sahen so aus:
• 29 % der Erkrankten erhielten im Beobachtungszeitraum operativ ein Implantat des Knies oder der Hüfte. Keiner der Operierten verstarb in der Studienzeit, 17 % hatten postoperative Komplikationen und immerhin 38 % hatten postoperative Schmerzen, die mehr als 4 Wochen dauerten.
• Die mittlere Zeit, welche die Operierten benötigten um wieder gehen zu können betrug 12 Tage und die Fähigkeit, wieder ihren Haushalt führen zu können, erlangten sie wieder im Durchschnitt nach 49 Tagen. Diese Erfolge stellten sich über alle älteren Altersgruppen in etwa gleich ein.
• Der Wert auf der WOMAC-Skala hatte sich bei den Operierten nach 12 Monaten um 24 Punkte verbessert. Entsprechend positiv bewerteten auch die Operierten ihre Entscheidung zu jedem Zeitpunkt der Studie.
• Statistisch signifikant (p<0,001) sah es bei den nichtoperierten Erkrankten deutlich anders aus: Der WOMAC-Wert hatte sich bei ihnen lediglich um 0,5 Punkte verbessert.
• Von den Erkrankten, bei denen keine Operation erfolgte, sagten 45 %, dass sie von ihrem behandelnden Arzt zu keinem Zeitpunkt oder bei keinem Anlass über die Behandlungsoption einer Implantation von Ersatzgelenken informiert worden sind.
Auch wenn in dieser Studie nicht gefragt und erklärt wird, warum der Mehrheit der älteren OA-Patienten die offensichtlich nützliche Therapie nicht einmal angeboten wurde, dürften implizite Annahmen der Ärzte über den Nutzen einer immer noch teuren medizinischen Leistung bei der älteren Population maßgeblich mit am Werke gewesen sein.
Von dem Aufsatz "Joint Replacement Surgery in Elderly Patients With Severe Osteoarthritis of the Hip or Knee. Decision Making, Postoperative Recovery, and Clinical Outcomes" von Mary Beth Hamel, Maria Toth, Anna Legedza und Max P. Rosen gibt es kostenfrei lediglich ein Abstract.
Bernard Braun, 18.7.2008
Wachstumshormone und Placebo: Wie der Glaube nicht nur Berge versetzt, sondern sie auch noch hochradeln hilft.
 Rechtzeitig zum jährlichen Höhepunkt des Doping-Jahres, der Tour de France, wirft eine Studie über die Wirkung eines Standbeins des phänomenalen Leistungsvermögens einiger "Sportler" und mancher "Wundertherapien des Anti-Agings manche Frage auf. Es geht um Doping mit Wachstumshormonen, das nach Meinung von Experten weit verbreitet ist.
Rechtzeitig zum jährlichen Höhepunkt des Doping-Jahres, der Tour de France, wirft eine Studie über die Wirkung eines Standbeins des phänomenalen Leistungsvermögens einiger "Sportler" und mancher "Wundertherapien des Anti-Agings manche Frage auf. Es geht um Doping mit Wachstumshormonen, das nach Meinung von Experten weit verbreitet ist.
Nachdem australische Wissenschaftler in einer von der "World Anti-Doping Association (WADA)" gesponsorten Studie die Wirkung von Wachstumshormonen im Vergleich mit Placebos untersuchten, kann man sich nämlich fragen, ob sich das Doping mit diesen Medikamenten überhaupt lohnt.
64 Freizeitsportler, 32 Männer und 32 Frauen, erhielten in der für TestteilnehmerInnen und Ärzte verblindeten Studie über acht Wochen das - außer zu Testzwecken - illegale Hormon, dies meinten sie jedenfalls alle. In Wirklichkeit wurde der Hälfte der Teilnehmer nur ein Placebo gespritzt. Später sollten sie sagen, ob sie ihrer Ansicht nach Wachstumshormone oder ein Placebo erhalten hatten. Vor allem die männlichen Teilnehmer waren häufiger von den Wirkungen der Hormone überzeugt als Frauen, auch wenn sie ein Placebo erhalten hatten (81 % versus 31 %). Nicht nur das. In einem Sprungtest konnten die "incorrect guessers" ihre Leistung signifikant verbessern, berichtet Jennifer Hansen vom Garvan Institute of Medical Research in Sydney. Kommentar des "Deutschen Ärzteblatts": "Der Glaube an die Wirkung der Wachstumshormone hatte ihnen gewissermaßen Flügel verliehen."
Die Wachstumshormone selbst zeigten in der Studie indes keine Wirkung auf das Leistungsvermögen der Sportler.
In einer am 17. Juni 2008 von der Boston University veröffentlichten Pressemitteilung kommen Wissenschaftler der Boston University School of Medicine, Boston Medical Center und der University of Illinois in Chicago zu einer eindeutigen Bewertung der zum Einsatz und zur Wirkung von Wachstumshormonen im Kontext von Anti-Aging und der Verbesserung sportlicher Leistungsfähigkeit durchgeführten Forschung: "Neither long-term safety nor health benefits have been demonstrated in normally aging individuals taking hGH Wachstumshormone)... A review of clinical studies among healthy, normally aging individuals found that hGH supplementation does not significantly increase muscle strength or aerobic exercise capacity. However, documented adverse effects include soft tissue edema, arthralgias (joint pains), carpal tunnel-like syndrome, gynecomastia (enlarged breasts) and insulin resistance with an elevated risk of developing diabetes. Increasingly more and more animal and laboratory studies suggest an increased cancer risk."
Auch die im US-Medizinjournal JAMA veröffentlichten Anmerkungen zu den "New Developments in the Illegal Provision of Growth Hormone for "Anti-Aging" and Bodybuilding" von S. Jay Olshansky und Thomas T. Perls kommen zum Schluss: "Systematic reviews have found that hGH supplementation does not significantly increase muscle strength or aerobic exercise capacity in healthy individuals. Clinical evidence does support the therapeutic administration of hGH for children and adults with appropriate clinical indications. However, extrapolating from this evidence to conclude that hGH improves health or longevity in normally aging individuals is not justified." Und: "A review of clinical studies of hGH use among healthy, normally aging individuals found the only benefit to be a slight increase in muscle mass."
Die Pressemitteilung "Researchers seek to focus attention upon the distributors of human growth hormone" ist komplett und kostenlos erhältlich
Die kurze Zusammenfassung der Ergebnisse von Hansen et al. "Are the benefits of growth hormone in the athlete's mind?" gibt es auch kostenlos im Internet.
Leider ist der Aufsatz "New Developments in the Illegal Provision of Growth Hormone for "Anti-Aging" and Bodybuilding" nur mit wenigen Startzeilen kostenlos erhältlich. Der insgesamt 4 Seiten umfassende Text ist in Gänze nur für JAMA-Abonnenten oder über geeignete Bibliotheken erhältlich.
Bernard Braun, 15.7.2008
Studie: Fehlverhalten im Wissenschaftsbetrieb unterschätzt
 Nach US-regierungsamtlicher Definition bedeutet wissenschaftliches Fehlverhalten "Erfindung, Fälschung oder Plagiat in der Beantragung, Durchführung oder Beurteilung von Forschung oder im Berichten von Forschungsergebnissen" ("Research misconduct is defined as fabrication, falsification, or plagiarism in proposing, performing, or reviewing research, or in reporting research results").
Nach US-regierungsamtlicher Definition bedeutet wissenschaftliches Fehlverhalten "Erfindung, Fälschung oder Plagiat in der Beantragung, Durchführung oder Beurteilung von Forschung oder im Berichten von Forschungsergebnissen" ("Research misconduct is defined as fabrication, falsification, or plagiarism in proposing, performing, or reviewing research, or in reporting research results").
Aufgabe des 1993 gegründeten Office of Research Integrity, einer dem US-Gesundheitsministerium zugehörigen Behörde, ist die Untersuchung und Prävention von Fehlverhalten im biomedizinischen Wissenschaftsbetrieb.
Eine in der Zeitschrift NATURE erschienene Untersuchung befasst sich mit der niedrigen Zahl von Verdachtsfällen, die dieser Stelle zur Untersuchung gemeldet werden.
Dafür wurde im Jahr 2006 eine Befragung durchgeführt, die sich an 4.298 Wissenschaftler in 605 Forschungseinrichtungen richtete. 2.212 Wissenschaftler antworteten (51%).
192 Wissenschaftler (8,7%) gaben an, innerhalb der letzten drei Jahre in insgesamt 265 Fällen tatsächliches oder mögliches Fehlverhalten von Kollegen innerhalb der eigenen Abteilung beobachtet zu haben. 201 dieser Fälle entsprachen den offiziellen Kriterien für Fehlverhalten. In 60% der Fälle handelte es sich um Erfinden oder Fälschen von Daten, in 36% um Plagiat. 58% der Fälle wurden der jeweiligen Einrichtung berichtet, 37% der Fälle wurden nicht berichtet, in 5% war es unklar.
Tatsächliches oder mögliches Fehlverhalten wurde auf allen Ebenen der Hierarchie beobachtet, vom Professor und Senior Scientist bis hin zum Studenten.
Nach einer sehr konservativen Schätzung auf Grundlage dieser Daten folgern die Autoren, dass dem Office of Research Integrity innerhalb des Dreijahreszeitraums 1.350 Fälle hätten gemeldet werden müssen - tatsächlich waren es 24 Fälle pro Jahr.
Die Autoren empfehlen sechs Strategien zur "Reparatur" der Integrität wissenschaftlicher Forschung:
• Null-Toleranz-Kultur für diejenigen die Fehlverhalten begehen und diejenigen, die darüber wissen aber schweigen.
• Schutzmaßnahmen für Whistleblower (Personen, die Fehlverhalten anderer öffentlich machen)
• Klare Vorgehensweisen in den Einrichtungen mit expliziter Benennung der Verantwortlichen bzw. der Ansprechpartner
• Schulung der Vorgesetzten, ihre Vorbildfunktion zu erfüllen
• Gezielter Einsatz von Methoden, um Fehlverhalten zu identifizieren, wie Überprüfung von Unterlagen durch Dritte (Audit)
• Modellhaftes ethisches Verhalten der Führungskräfte
NATURE 19. Juni 2008 Repairing research integrity Volltext kostenlos
NATURE 19. Juni 2008 Kommentar Volltext kostenlos
David Klemperer, 24.6.2008
Bundesverfassungsgericht bekräftigt Strafbarkeit des Inzests unter Geschwistern. Genetiker warnen vor der eugenischen Begründung.
 Mit der Frage ob "die Strafvorschrift des § 173 Abs. 2 Satz 2 StGB, die den Beischlaf zwischen Geschwistern mit Strafe bedroht,
mit dem Grundgesetz vereinbar (ist)" musste sich der Zweite Senat des Bundesverfassungsgerichts 2007 und 2008 beschäftigen. Er schloss das Verfahren am 26. Februar 2008 mit einem von der Mehrheit der Verfassungsrichter (eine abweichende Meinung äußerte der Richter Hassemer) getragenen Urteil (Aktenzeichen: 2 BvR 392/07) ab, in dem sie die Bestimmung des Strafgesetzbuches für verfassungskonform erklärten.
Mit der Frage ob "die Strafvorschrift des § 173 Abs. 2 Satz 2 StGB, die den Beischlaf zwischen Geschwistern mit Strafe bedroht,
mit dem Grundgesetz vereinbar (ist)" musste sich der Zweite Senat des Bundesverfassungsgerichts 2007 und 2008 beschäftigen. Er schloss das Verfahren am 26. Februar 2008 mit einem von der Mehrheit der Verfassungsrichter (eine abweichende Meinung äußerte der Richter Hassemer) getragenen Urteil (Aktenzeichen: 2 BvR 392/07) ab, in dem sie die Bestimmung des Strafgesetzbuches für verfassungskonform erklärten.
Die Senatsmehrheit begründete dies im Wesentlichen mit zwei inhaltlichen Argumentationssträngen:
• Argumente in denen es um die kulturelle Bewahrung der familiären Ordnung und den sozialen Schutz "unterlegener" Partner geht: "Die dem besonderen Schutz des Art.6 GG unterliegende Familie wird durch Strukturprinzipien bestimmt, die sich aus der Anknüpfung der Verfassungsnorm an vorgefundene, überkommene Lebensformen und andere Wertentscheidungen der Verfassung ergeben. Ehe und Familie sind durch die staatliche Rechtsgemeinschaft deshalb besonders zu schützen, weil sie einen existentiellen Bestandteil des menschlichen Zusammenlebens darstellen. Die leibliche und seelische Entwicklung der Kinder findet in der Familie und der elterlichen Erziehung eine wesentliche Grundlage. Für das Kindeswohl spielen auch die in der Familie gegebenen Verwandschaftsverhältnisse, Rollenverteilungen und sozialen Zuordnungen eine wichtige Rolle
bei Inzestverbindungen zwischen Geschwistern (kann es) zu gravierenden familien- und sozialschädigenden Wirkungen kommen. .. Solche Rollenüberschneidungen entsprechen nicht dem Bild der Familie, das Art.6 Abs. 1 GG zugrunde liegt. Es erscheint schlüssig und liegt nicht fern, dass Kinder aus Inzestbeziehungen große Schwierigkeiten haben, ihren Platz im Familiengefüge zu finden und eine vertrauensvolle Beziehung zu ihren nächsten Bezugspersonen aufzubauen.
Die lebenswichtige Funktion der Familie für die menschliche Gemeinschaft, wie sie der Verfassungsgarantie des Art.6 Abs. 1 GG zugrunde liegt, wird entscheidend gestört, wenn das vorausgesetzte Ordnungsgefüge durch inzestuöse Beziehungen ins Wanken gerät."
• Argumente eugenischer Art: "Der Gesetzgeber hat sich zusätzlich auf eugenische Gesichtspunkte gestützt und ist davon ausgegangen, dass bei Kindern, die aus einer inzestuösen Beziehung erwachsen, wegen der erhöhten Möglichkeit der Summierung rezessiver Erbanlagen die Gefahr erblicher Schädigungen nicht ausgeschlossen werden könne. Die dagegen im strafrechtlichen Schrifttum wegen fehlender empirischer Validität dieser Begründung gerichteten Einwände greifen nicht durch. Im medizinischen und anthropologischen Schrifttum wird auf die besondere Gefahr des Entstehens von Erbschäden hingewiesen und teilweise angenommen, diese sei bei Verbindungen zwischen Bruder und Schwester noch gravierender als bei Verbindungen zwischen Vater und Tochter.
Vor diesem Hintergrund kann das strafbewehrte Inzestverbot auch unter dem Gesichtspunkt der Vermeidung von Erbschäden nicht als irrational angesehen werden. Die ergänzende Heranziehung dieses Gesichtspunktes zur Rechtfertigung der Strafbarkeit des Inzests ist nicht deshalb ausgeschlossen, weil er historisch für die Entrechtung von Menschen mit Erbkrankheiten und Behinderungen missbraucht worden ist." Der Generalbundesanwalt spitzte die eugenischen Einwände schließlich folgendermaßen zu: "Ergänzend komme auch dem Schutz der Volksgesundheit ein legitimierendes Gewicht zu."
Mit der Zulässigkeit, Schlüssigkeit und dem unbedachten möglicherweise unerwünschten Sinn der eugenischen Argumentation des Gerichts beschäftigten sich nun führende Mitglieder (der Vorstand und die Kommission für Grundpositionen und ethische Fragen der Gesellschaft) der "Deutschen Gesellschaft für Humangenetik" e. V." kritisch und fassten ihre Argumente in der Stellungnahme "Eugenische Argumentation im Urteil des Bundesverfassungsgerichts zum Inzestverbot Stellungnahme der Deutschen Gesellschaft für Humangenetik (GfH)" zusammen, die seit dem 29. April 2008 der dringlich notwendigen öffentlichen Debatte zur Verfügung steht.
Der Tenor ihrer Stellungnahme lautet: "Es ist richtig, dass Kinder aus inzestuösen Verbindungen ein erhöhtes Risiko für rezessiv erbliche, in geringerem Ausmaß auch multifaktoriell bedingte Krankheiten haben. Die Deutsche Gesellschaft für Humangenetik bewertet kulturelle und soziale Gründe im Zusammenhang des Inzesturteils nicht, sie hält die eugenische Begründung jedoch für unakzeptabel."
Die dabei relevanten Argumente sind:
• "Eugenik" bedeutet nach international übereinstimmendem Verständnis das dirigistische Bestreben nach einer - wie auch immer definierten - "Verbesserung" des kollektiven Erbgutbestandes einer Population. Inzestverbindungen von Geschwistern haben ohnehin keinen nennenswerten Einfluss auf die genetische Konstitution einer Population."
• "Wenn mit "eugenischen" Gesichtspunkten die an anderer Stelle der Urteilsbegründung so genannte "Volksgesundheit" gemeint ist, so müssten die Krankheitsrisiken der Kinder aus Geschwisterverbindungen gegen die Krankheitsrisiken der Kinder anderer Paare abgewogen werden. Das Argument, es müsse in Partnerschaften, deren Kinder ein erhöhtes Risiko für rezessiv erbliche Krankheiten haben, einer Fortpflanzung entgegengewirkt werden, ist ein Angriff auf die reproduktive Freiheit aller. So beträgt beispielsweise auch für ein nicht blutsverwandtes Elternpaar, das ein Kind mit einer rezessiv erblichen Krankheit wie z. B. Mukoviszidose (Zystische Fibrose) oder spinale Muskelatrophie bekommen hat, das Risiko für ein weiteres gemeinsames Kind 25 %, von der gleichen Krankheit betroffen zu sein. Bei bestimmten genetischen Konstellationen kann dieses Risiko sogar: noch deutlich über 25 % hinausgehen. Dennoch wird für solche Elternpaare, genau wie für alle anderen Paare auch, die Entscheidungsfreiheit über die Verwirklichung ihres Kinderwunsches und die damit verbundene individuelle Risikobewertung aus guten Gründen zum unantastbaren Kernbestand des Persönlichkeitsrechtes gezählt. Dieser Konsens wird durch die Verallgemeinerung des vom Bundesverfassungsgericht mit Blick auf den seltenen Sonderfall des Inzests formulierten Gesetzgebungsziels einer "Vorsorge vor genetisch bedingten Krankheiten" (BVerfG) ausgehöhlt."
Da die eugenischen Argumente der Verfassungsrichter aus Sicht der Genetiker "sachlich falsch" sind und "darüber hinaus der Diskriminierung von Menschen und Familien Vorschub (leisten), die ohnehin ein schweres Schicksal haben" empfehlen sie, auf "der Ebene höchstrichterlicher Rechtsprechung auf eugenische Begriffe und Argumentationen zu verzichten." Gerade weil in der Nazizeit für die Entrechtung von Menschen mit Erbkrankheiten und Behinderungen eugenische Argumente missbraucht worden sind, sollten sie heute nicht vom obersten Verfassungsgericht zur Rechtfertigung der Strafbarkeit des Inzests herangezogen werden. Dies gilt umso mehr als die anderen Argumente für eine Strafbarkeit des Geschwisterinzests existieren und auch sachlich stabiler sind.
Stellt man diese kontroversen Verständnisse in den Zusammenhang mit den anderweitig laufenden Diskussionen um die Gen-Diagnostik bei potenziellen Eltern und ihren ungeborenen Kindern ist eine weitere ethische Debatte unbedingt notwendig.
Dafür erhält man sowohl das
• komplette Urteil des Bundesverfassungsgerichts als auch die
• Stellungnahme der Genetiker
kostenfrei im Internet.
Bernard Braun, 17.5.2008
Wie gut hilft Deutschlands größte Gesundheitshelferschar und wer ist das?
 Mindestens 57 Millionen BürgerInnen mit einer in Deutschland gemachten Führerscheinprüfung bzw. rund 80% aller Deutschen mussten mindestens einmal einen Ersthelferkurs besuchen, bekommen bei jeder TÜV-Prüfung attestiert noch den richtigen Erste-Hilfe-Koffer oder das korrekte Dreieckstuch im Kofferraum liegen zu haben, aber ob ihre Ersthilfe im Ernstfall wirklich lebensrettend oder gesundheitsbekömmlich ist, darf bezweifelt werden.
Mindestens 57 Millionen BürgerInnen mit einer in Deutschland gemachten Führerscheinprüfung bzw. rund 80% aller Deutschen mussten mindestens einmal einen Ersthelferkurs besuchen, bekommen bei jeder TÜV-Prüfung attestiert noch den richtigen Erste-Hilfe-Koffer oder das korrekte Dreieckstuch im Kofferraum liegen zu haben, aber ob ihre Ersthilfe im Ernstfall wirklich lebensrettend oder gesundheitsbekömmlich ist, darf bezweifelt werden.
Diesen Zweifel erlauben nicht nur die seit der Zeit des Erste-Hilfekurs im Durchschnitt vergangenen 15 Jahre, sondern stützt auch die Tatsache, dass die dort gelernten und geübten Maßnahmen lückenhaft oder nie sinnvoll waren. Zu diesem ernüchternden Ergebnis kommt jedenfalls eine in Gänze noch unveröffentlichte Studie des Notfallmediziners Jan Breckwoldt von der Berliner Charité, deren Hauptergebnisse jetzt in der SPIEGEL-Online-Ausgabe vom 9. April 2008 vorgestellt wurden.
Dabei zeigen sich massive Kenntnislücken und Unwissen über mögliche Maßnahmen. So erkennen zwar 66% der Ersthelfer einen Herz- oder Atemstillstand, doch nur 12,5% sind in der Lage eine sinnvolle Wiederbelebung durchzuführen. Zu den 15 größten Mythen und Märchen der Ersten Hilfe zählen danach u.a.:
• Wer sich überhaupt noch an die komplizierte Anleitung für die "stabile Seitenlage" und die bei deren Herstellung gezerrten Körperteile erinnert, sollte alles Komplizierte vergessen und sich zwei Dinge merken: Der Mund muss der tiefste Punkt des Körpers und der Kopf muss überstreckt sein. Außerdem sollte geprüft werden, ob nicht statt der Seitenlage eine Wiederbelebung nötig ist.
• Scheinbar entlastende Devisen wie "im Zweifel lieber gar nichts unternehmen" oder "bloß nicht den Helm abnehmen" sollten schleunigst vergessen werden. Denn "toter als tot geht nicht" und aus Angst vor Fehlern nichts unternehmen ist ein totsicherer Fehler.
• Auch wenn es in Ärzteserien kunstvoller aussieht: Bei der für eine Wiederbelebung zentralen Herzdruckmassage ist die "Position der Hände völlig egal", aber eine Frequenz von 100 Druckmassagen "ungefähr in der Mitte des Brustbeins" sollte möglichst nicht unterbrochen werden. Der Verunglückte hat dadurch eine verdreifachte Überlebenschance. Und wenn es geht sollten sich Helfer ständig, aber möglichst nahtlos abwechseln.
• Von der gerade bei Verunglückten noch nicht einmal einfach durchzuführenden Pulskontrolle sollte lieber zugunsten anderer Maßnahmen abgesehen werden.
Auch wenn es dazu (noch) keine Statistik gibt, gibt es mit Sicherheit eine Reihe unerwünschter und schwerer Auswirkungen des realen Wissenstandes. Eine Reform der Erste-Hilfe-Kurse sollte daher zu weniger theortischer, realitätsnäherer und vor allem wissenschaftlich stimmigen Kursen führen, die u. U. auch nach einer gewissen Zeit erneuert werden sollten.
"Die Mythen der Ersten Hilfe. Toter als tot geht nicht" SPIEGEL-ONLINE, 9. April 2008
Bernard Braun, 13.4.2008
Allzu patente Kurzfragebögen sind für die Entdeckung, Behandlung und den Behandlungserfolg von Depressionen nutzlos
 Wer träumt nicht manchmal von einem unaufwändigen, einfach einzusetzenden und dann auch noch hochwirksamen Instrument, um Krankheitsrisiken identifizieren und quantifizieren zu können und zum krönenden Schluss auch noch erfolgreiche Lösungen erreichen zu können!?
Wer träumt nicht manchmal von einem unaufwändigen, einfach einzusetzenden und dann auch noch hochwirksamen Instrument, um Krankheitsrisiken identifizieren und quantifizieren zu können und zum krönenden Schluss auch noch erfolgreiche Lösungen erreichen zu können!?
In den Fußspuren des Kurzfragebogens zur Lebensqualität SF ("short form")36 oder dessen noch kürzere Variante dem SF 12 gibt es mittlerweile 6 Fragen-Fragebögen mit denen jeder Arzt fast nebenbei das Depressionsrisiko seiner PatientInnen eingrenzen können soll.
So verständlich das Interesse von ForscherInnen und PraktikerInnen im Gesundheitswesen an verständlichen, kurzen, preisgünstigeren und bei den Befragten akzeptierten Frageinstrumenten auch ist, so wichtig ist die Frage, ob damit wirklich noch die genannten Ziele erreicht werden oder der Anteil von Fehlmessungen kritisch hoch ist.
Damit beschäftigten sich nun in der neuesten Ausgabe des "Canadian Medical Association Journal (CMAJ)" (2008; 8. April: 178-186) die britischen Wissenschaftler Simon Gilbody, Trevor Sheldon und Allan House am Beispiel von Screening- und Fallidentifizierungs-Instrumenten für Depressionen in der normalen, d.h. nicht psychiatrisch spezialisierten ärztlichen Versorgung.
Dieser Fokus ist deshalb wichtig, weil bei einer bekannten Prävalenz von 5-10% depressiv Erkrankter in der Bevölkerung ungefähr die Hälfte dieser Fälle in der primärärztlichen ambulanten Praxis oder in Allgemeinversorgungs-Krankenhäusern übersehen werden und dann meist nur mit erheblicher Verzögerung behandelt werden.
Dazu führten sie einen systematischen Cochrane-Review der randomisierten kontrollierten Studien durch, in denen "case-finding or screening instruments for depression" auf ihre Wirksamkeit bei der Entdeckung, dem Management und den Ergebnissen für Patienten mit Depressionen hin untersucht wurden. Dies waren 16 Studien mit insgesamt 7.576 Patienten.
Die Ergebnisse sind für diejenigen Akteure welche sich allein vom Einsatz derartiger Instrumente positive Wirkungen erhoffen, desillusionierend: "If used alone, case-finding or screening questionnaires for depression appear to have litle or no impact on the detection and management of depression by clinicians. Recommendations to adopt screening strategiesa using standardized questionnaires without organizational enhancements are not justified."
Als Beispiel für Wirkungen auf das Management der Depression wurde die Verordnung von antidepressiven Medikamenten betrachtet und nicht zuletzt wurde in 7 Studien auch untersucht, ob der Einsatz derartiger Instrumente Auswirkungen auf das Ergebnis der Behandlung von Depressionen gehabt hat. Auch hier: Fehlanzeige.
Wie bereits angedeutet, steigt die Wahrscheinlichkeit einer positiven Wirkung von Screeninginstrumenten, je spezifischer sie sind, je weniger individuellen Rechenaufwand damit gewonnene Informationen vom Arzt verlangen und je mehr sie in komplexere Diagnose- und Therapiekonzepte eingebunden sind. Dazu zählen beispielsweise aktive Unterstützung durch einen Case Manager, individualisierte Behandlungsalgorithmen oder regelmäßige Konsultation mit einem Psychologen oder Psychiater.
Der Aufsatz "Screening and case-finding instruments for depression: a meta-analysis" lässt von der CMAJ-Homepage komplett und kostenfrei herunterladen.
Bernard Braun, 10.4.2008
Placebos: Etwa die Hälfte praktizierender Ärzte hat sie schon selbst verordnet und vertraut auf ihre Wirkung
 In der evidenz-basierten Medizin werden Arzneimittel oder Behandlungsmethoden dann als nachweislich wirksam bewertet, wenn sie bessere Erfolge erzielen als ein Placebo, also ein nach naturwissenschaftlichen Annahmen unwirksames oder unspezifisch wirkendes Mittel wie zum Beispiel eine Kochsalzlösung. Ein Placebo zu verschreiben ist danach also eine eher untaugliche medizinische Vorgehensweise. Praktizierende Ärzte sind jedoch anderer Meinung, wie eine jetzt in der Zeitschrift "Journal of General Internal Medicine" veröffentlichte Studie gezeigt hat: 45 Prozent der befragten Ärzte haben schon selbst einmal einem Patienten ein Placebo verabreicht, 58 Prozent glauben, dass dies zumindest manchmal auch therapeutisch erfolgreich ist.
In der evidenz-basierten Medizin werden Arzneimittel oder Behandlungsmethoden dann als nachweislich wirksam bewertet, wenn sie bessere Erfolge erzielen als ein Placebo, also ein nach naturwissenschaftlichen Annahmen unwirksames oder unspezifisch wirkendes Mittel wie zum Beispiel eine Kochsalzlösung. Ein Placebo zu verschreiben ist danach also eine eher untaugliche medizinische Vorgehensweise. Praktizierende Ärzte sind jedoch anderer Meinung, wie eine jetzt in der Zeitschrift "Journal of General Internal Medicine" veröffentlichte Studie gezeigt hat: 45 Prozent der befragten Ärzte haben schon selbst einmal einem Patienten ein Placebo verabreicht, 58 Prozent glauben, dass dies zumindest manchmal auch therapeutisch erfolgreich ist.
Der Placebo-Effekt ist in jüngster Zeit wieder häufiger ins Zentrum wissenschaftlicher Diskussionen gerückt, seit in einer Reihe klinischer Studien zur Wirksamkeit alternativer Heilmethoden (Akupunktur, Homöopathie) so nicht vorhergesehene Ergebnisse ans Tageslicht kamen. So zeigte sich etwa, dass eine nur scheinbar oder nicht nach den Regeln der chinesischen Heilkunst durchgeführte Akupunktur genau so wirksam war wie eine echte, sogenannte "Verum-Akupunktur" (vgl.: Heilungserfolge sind komplexer und verblüffender als angenommen - Das Beispiel der Akupunktur bei Rückenschmerzen). Auch brachten neuere Forschungsstudien Erkenntnisse zu Tage über jene neurologischen und physiologischen Mechanismen im menschlichen Gehirn, die durch Erwartungen und Hoffnungen von Patienten bei einer Therapie in Gang gesetzt werden. (vgl. Der Placebo-Effekt in der Medizin).
Dass praktizierende Ärzte eine andere Auffassung von Placebos haben als rigide Anhänger der evidenz-basierten Medizin haben jetzt Rachel Sherman und John Hickner gezeigt, zwei Forscher an der University of Chicago Pritzker School of Medicine, Chicago. Sie befragten insgesamt 231 Ärzte, die an mehreren Universitätskliniken mit Medizinerausbildung tätig sind, also besonders qualifizierte Mediziner über ihre persönliche Erfahrung mit Placebos und ihre Meinungen dazu. Die Ergebnisse waren einigermaßen überraschend.
• 45 Prozent hatten selbst schon bei der Therapie einmal einem Patienten ein Placebo verordnet oder verabreicht, etwa jeder zehnte sogar mehr als 10mal.
• 80% der Ärzte schätzten, dass dies auch bei ihren Kollegen der Fall ist, 20% nahmen sogar an, es sei oft der Fall.
• Die Gründe für dieses Verhalten waren sehr unterschiedlich, an der Spitze der Nennungen lagen folgende Angaben: Um einen Patienten emotional zu beruhigen, als ergänzende Therapie, um Patienten zufrieden zu stellen, die keiner Therapie bedürfen, gegen sehr unspezifische Beschwerden.
• Nur 12% waren der Meinung, dass die Verabreichung von Placebos generell untersagt werden sollte. 88% nannten jedoch Gründe, warum dies in bestimmten Fällen durchaus sinnvoll und auch moralisch legitim sei, darunter: Wenn es wissenschaftliche Befunde gibt, die die Wirksamkeit belegen oder wenn der Arzt einen therapeutischen Effekt erkennt.
• Hinsichtlich der Wirkungsweise von Placebos überwog die Auffassung (von 92% genannt), hier wären psychologische Mechanismen am Werk. 57% vermuten einen natürlichen Krankheitsverlauf, 50% nahmen an, es seien bislang unerklärte Mechanismen wirksam. Biochemische Abläufe wurden von nur 28% genannt.
• Im Hinblick auf Krankheiten oder Beschwerden, die besonders günstig oder ungünstig für einen Placobe-Effekt seien, meinten die Befragungsteilnehmer: Immunprobleme, Allergien und kardio-vaskuläre Erkrankungen seien eher ungünstig. Schmerzen, psychische Erkrankungen und sexuelle Probleme wurden auf der anderen Seite als eher günstige Voraussetzung genannt.
• Als Alternativen zum Placebo, die ebenfalls eher unspezifisch wirksam sind, wurden besonders häufig Yoga, Meditation und Entspannungstechniken genannt.
• Patienten wurden zumeist recht vage über das verabreichte Placebo informiert mit Hinweisen wie "Ein Mittel, das Ihnen helfen wird" oder "ein unspezifisch wirksames Medikament". Nur 4% gaben unverblümt an: "Dies ist ein Placebo":
In der Diskussion der Befunde geben die Wissenschaftler an, dass ihre Befunde weitgehend mit früheren Studien übereinstimmen. In den beiden zuletzt veröffentlichten Untersuchungen (2003 und 2004) war ebenfalls ein Quote von 50% Medizinern gefunden worden, die in ihrer Praxis schon Placebos verordnet hat und dies auch unter bestimmten Umständen für ethisch vertretbar hält.
Ein kostenloses Abstract der Studie ist hier zu finden: Rachel Sherman and John Hickner: Academic Physicians Use Placebos in Clinical Practice and Believe in the Mind-Body Connection (Journal of General Internal Medicine, Volume 23, Number 1 / Januar 2008, DOI 10.1007/s11606-007-0332-z)
Gerd Marstedt, 15.1.2008
Gesundheitswissenschaftliches zum Fest der Liebe: Wangenkuss birgt geringeres Gripperisiko als Händeschütteln
 Zumindest Rhinoviren als einem der häufigsten Erreger von Erkältungskrankheiten können - so eine der einschlägigen wissenschaftlichen Studien - nur sehr schwer oder gar nicht durch Küsse auf die Wangen übertragen werden. Der bevorzugte Übertragungsweg für diese und zahlreiche andere Erkältungs- und Grippeviren ist wie auch bei vielen Erregern von Magen- und Darminfektionen (z. B. Salmonellen) der über die Hände.
Zumindest Rhinoviren als einem der häufigsten Erreger von Erkältungskrankheiten können - so eine der einschlägigen wissenschaftlichen Studien - nur sehr schwer oder gar nicht durch Küsse auf die Wangen übertragen werden. Der bevorzugte Übertragungsweg für diese und zahlreiche andere Erkältungs- und Grippeviren ist wie auch bei vielen Erregern von Magen- und Darminfektionen (z. B. Salmonellen) der über die Hände.
Dies ist eines der wichtigsten Ergebnisse einer gerade im "American Jounal of Infection Control" (2007; Vol. 35 No. 10 Supplement 1: S27-S64) unter dem Titel "The effectiveness of hand hygiene procedures in reducing the risks of infections in home and community settings including handwashing and alcohol-based hand sanitizers" erschienenen umfangreichen und materialreichen Überblicksarbeit von Sally F. Bloomfield, Allison E. Aiello, Barry Cookson, Carol O'Boyle und Elaine L. Larson, die u.a. an der renommierten London School of Hygiene and Tropical Medicine und in verschiedenen US-Universitäten forschen.
Die Forschungsgruppe hebt zunächst hervor und belegt dies auch konkret, dass infektiöse Erkrankungen in der privaten und öffentlichen Sphäre ein ernstzunehmender Teil der Gesamtmorbidität bleiben. Eine Reihe von demografischen, ökologischen und Versorgungsfaktoren führen sogar in der nächsten Zeit dazu, die Bedrohung durch infektioöse Erkrankungen zu vergrößern. Dafür sind im Wesentlichen zwei Faktoren verantwortlich: die konstant anhaltende Wandlungs- und Anpassungsfähigkeit der Natur, die die Anzahl und Art neuer pathogener Erreger ständig erhöht und verändert und demografisch bedingte Abnahmen Widerstandsfähigkeit menschlicher Populationen.
Die Studie von Bloomfield et al. untersucht nun vor allem die Evidenz der Bedeutung oder Wirksamkeit der Handhygiene für die Reduktion der Übertragung von infektiösen Erkrankungen in der häuslichen und kommunal-öffentlichen Umgebung in Nordamerika und Europa. Er untersucht und bewertet außerdem den Einsatz alkoholbasierter Hygienemittel als einer Alternative oder als Ergänzung des normalen Händewaschens. Die Studie wertet dafür weit über hundert quantitative und qualitative Interventionsstudien aus.
Die wesentlichen Erkenntnisse lauten:
• Handhygiene ist eine Schlüsselkomponente für gute Hygienepraxis in der häuslichen und öffentlichen Umgebung und kann signifikanten Nutzen bei der Reduktion von Infektionen im Magen-Darmtrakt, der Atemwege und der Haut stiften.
• Die Entkeimung der Hände ist sowohl durch Händewaschen mit Seife als auch durch wasserlose Mittel zu erreichen.
• Der Erfolg von Händehygiene bei der Reduktion von Infektionsrisiken könnte noch dadurch vergrößert werden, wenn die Menschen sich überzeugen lassen, die Handhygiene sorgfältig und zum richtigen Zeitpunkt bzw. nach bestimmten Prozeduren (z. B. nach Stuhlgang oder Wechsel von Babywindeln) durchzuführen.
• Um den gesundheitlichen Nutzen der Förderung der Handhygiene noch zu verbessern sollte sie durch allgemeine Hygieneerziehung verknüpft werden und auch die Förderung anderer Aspekte von Hygiene umfassen. Ausdrücklich warnen daher die Forscher vor einer Reduktion ihrer Reviewergebnisse auf die Formel ''if you wash your hands you won't get sick.''
Zum Aufsatz "The effectiveness of hand hygiene procedures in reducing the risks of infections in home and community settings including handwashing and alcohol-based hand sanitizers" gibt es sowohl ein Abstract als auch eine komplette PDF-Version des Aufsatzes.
Ein 57-seitiges Rohmanuskript des Aufsatzes und weitere wissenschaftliche Untersuchungen und praktische Konzepte zur häuslichen Hygiene (home hygiene) findet man auf der speziellen Website des "International Scientific Forum on Home Hygiene (IFH)".
Bernard Braun, 21.12.2007
Wenig einfühlsame ärztliche Kommunikation trägt dazu bei, dass Gewalt gegen Frauen unaufgedeckt bleibt
 Wenn Frauen ein Opfer körperlicher Gewalt durch ihren Freund oder Ehemann werden, so bleibt diese Tat nach außen oftmals unentdeckt und ungestraft, selbst wenn die betroffenen Frauen die Notaufnahme einer medizinischen Klinik aufsuchen. Dies resultiert zum Teil daraus, dass Frauen aus Scham oder Angst schweigen. Aber auch Ärzte tragen dazu bei, durch Kommunikationsstile, die die Mauer des Schweigens eher verfestigen als aufbrechen. Dies hat eine Studie aus Philadelphia (USA) gezeigt, die jetzt in der Zeitschrift "Annals of Internal Medicine" veröffentlicht wurde.
Wenn Frauen ein Opfer körperlicher Gewalt durch ihren Freund oder Ehemann werden, so bleibt diese Tat nach außen oftmals unentdeckt und ungestraft, selbst wenn die betroffenen Frauen die Notaufnahme einer medizinischen Klinik aufsuchen. Dies resultiert zum Teil daraus, dass Frauen aus Scham oder Angst schweigen. Aber auch Ärzte tragen dazu bei, durch Kommunikationsstile, die die Mauer des Schweigens eher verfestigen als aufbrechen. Dies hat eine Studie aus Philadelphia (USA) gezeigt, die jetzt in der Zeitschrift "Annals of Internal Medicine" veröffentlicht wurde.
Karin V. Rhodes und ihre Kolleginnen hatten in der Notaufnahme von zwei Kliniken insgesamt 871 Audio-Mitschnitte gemacht, wenn Patientinnen dort medizinische Hilfe suchten und aufgrund der Beschwerden oder Verletzungen ein Verdacht auf häusliche Gewalt aufkam. Die Kliniken lagen in zwei Bezirken mit sehr unterschiedlicher Einwohnerstruktur, in einem eher akademisch und gutbürgerlich geprägten Stadtteil und einem, in dem überwiegend Unterschicht-Angehörige und Afro-Amerikaner leben. Die knapp 90 an der Studie beteiligten Ärzte waren ebenso mit der Audio-Aufnahme einverstanden wie die Patientinnen.
Die Aufnahmen wurden dann ausführlich analysiert. Zunächst zeigte sich, dass etwa in jedem vierten Fall (26%) auch tatsächlich zur Sprache kam, dass die Patientin ein Opfer von Gewalt zumeist durch ihren Ehemann, Freund oder Lebensgefährten war. Die meisten Frauen waren unverheiratet (58%), Schwarz-Afrikanerinnen (84%), nicht ganz die Hälfte hatte immerhin einen höheren Bildungsabschluss als High-School. Bei einem Drittel aus dieser Gruppe wurde dabei auch deutlich, dass dies nicht der erste Vorfall dieser Art war.
Besonderes Interesse galt jedoch der Gesprächsführung durch den Arzt, die durch die Forschungsgruppe nach einem vorher entwickelten Klassifizierungs-Schema anhand der Tonbandaufnahmen detailliert ausgewertet wurde. Diese Merkmale wurden dann später in Zusammenhang damit gebracht, ob eine Frau im Verlauf des Arztkontaktes ihre Verletzung als Ergebnis häuslicher Gewalt enthüllt hatte oder nicht. 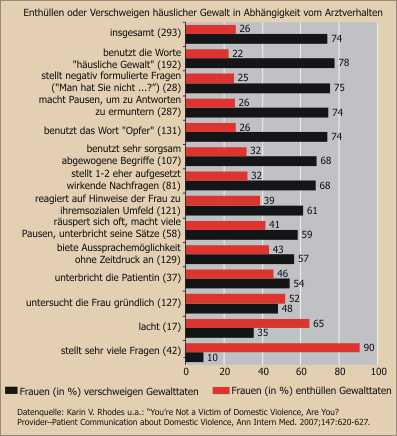
Deutlich wurde dabei (vgl. Grafik), dass bestimmte Kommunikationsformen und Redewendungen einen sehr nachhaltigen Einfluss auf das Verhalten der Frauen haben. So scheint die Verwendung des Begriffs "häusliche Gewalt" Frauen eher davon abzuhalten, dies einem Arzt zu offenbaren. Eine ähnliche Wirkung haben auch negativ formulierte Fragen wie "Ihr Mann hat Sie doch nicht geschlagen, oder doch?", "Sie sind kein Opfer häuslicher Gewalt, nicht wahr?" oder künstliche Gesprächspausen, die der Arzt einlegt, um seine Patientin zum Reden zu ermuntern. Andere Merkmale der Kommunikation bewirkten hingegen, dass Frauen sich sehr viel häufiger dem Arzt anvertrauten. Dazu gehörten Verhaltensmuster wie: sehr viele Fragen stellen, lachen und eine offene Gesprächsatmosphäre, eine gründliche Untersuchung der Frau.
Die Wissenschaftler zitieren in ihrer Studie auch einige Ausschnitte aus den Gesprächsprotokollen, die verdeutlichen, wie Ärzte sich in vergleichbaren Situationen möglichst nicht äußern sollten. Fast schon hilflos wirken etwa folgende Fragen. Arzt: "Sind Sie jemals bedroht oder geschlagen worden von ... (Pause) oder von jemandem, der Ihnen nahe steht?" - (Patientin schweigt, Arzt schweigt 19 Sekunden). Arzt: "Sind Sie gegen irgendein Medikament allergisch?" Aber es werden auch viele Beispiele einer verständnisvollen und einfühlsamen Gesprächsführung zitiert.
Ein Abstract der Studie ist hier zu finden: Karin V. Rhodes u.a.: "Youre Not a Victim of Domestic Violence, Are You?" - Provider-Patient Communication about Domestic Violence
Gerd Marstedt, 6.11.2007
Ärzte haben ein höheres Prestige als Politiker. Haben auch Krankheiten ein unterschiedliches "Prestige" ?
 Ärzte und Krankenschwestern stehen auf der vom Institut für Demoskopie Allensbach regelmäßig erhobenen Berufsprestige-Skala seit vielen Jahren ganz oben, am unteren Ende finden sich Politiker und Gewerkschaftsführer. Auch innerhalb der ärztlichen Fachdisziplinen gibt es eine solche Hierarchie, innerhalb derer das Prestige von Chirurgen weit höher eingeschätzt wird als etwa das von Haus- und Allgemeinärzten. Diese Befunde sind hinreichend bekannt. Aber gibt es auch eine Prestige-Rangskala von Krankheiten? Werden einige Erkrankungen von Ärzten oder Medizinstudenten (unbewusst und emotional) eher verächtlich betrachtet, andere hingegen mit Achtung und Respekt? Dieser Frage ist jetzt ein norwegisches Forschungsteam nachgegangen und hat dazu insgesamt etwa 1300 Assistenzärzte, niedergelassene Ärzte und Medizinstudenten kurz vor dem Examen befragt.
Ärzte und Krankenschwestern stehen auf der vom Institut für Demoskopie Allensbach regelmäßig erhobenen Berufsprestige-Skala seit vielen Jahren ganz oben, am unteren Ende finden sich Politiker und Gewerkschaftsführer. Auch innerhalb der ärztlichen Fachdisziplinen gibt es eine solche Hierarchie, innerhalb derer das Prestige von Chirurgen weit höher eingeschätzt wird als etwa das von Haus- und Allgemeinärzten. Diese Befunde sind hinreichend bekannt. Aber gibt es auch eine Prestige-Rangskala von Krankheiten? Werden einige Erkrankungen von Ärzten oder Medizinstudenten (unbewusst und emotional) eher verächtlich betrachtet, andere hingegen mit Achtung und Respekt? Dieser Frage ist jetzt ein norwegisches Forschungsteam nachgegangen und hat dazu insgesamt etwa 1300 Assistenzärzte, niedergelassene Ärzte und Medizinstudenten kurz vor dem Examen befragt.
Die wissenschaftliche Fragestellung ist keineswegs nur "originell", sondern hat durchaus praktische Bedeutung: Falls es eine solch unterschiedliche Einschätzung und emotionale Bewertung verschiedener Erkrankungen gibt, könnte es durchaus sein, dass dies auch nachhaltigen Einfluss hat auf Forschungsaktivitäten und die Vergabe finanzieller Mittel, auf Privilegien bei der personellen oder apparativen Ausstattung von Klinikabteilungen, auf die Wahl der Fachdisziplin bei angehenden Medizinern und anderes mehr.
Die jetzt in der Zeitschrift "Social Science & Medicine" veröffentlichte Studie hat zunächst noch einmal bestätigt, dass die medizinischen Fachdisziplinen ein sehr unterschiedliches Ansehen genießen. Weit oben rangieren Neurochirurgie und Thorax-Chirurgie, Kardiologie, Anästhesie, Pädiatrie und allgemeine Chirurgie. Ganz am unteren Ende der Skala finden sich dann Allgemeinärzte und Psychiater, Physiotherapeuten, Hautärzte und geriatrisch tätige Mediziner.
Aber auch für die zentrale Fragestellung der Studie "Haben verschiedene Krankheiten ein unterschiedliches Prestige in der Medizin?" fanden die Wissenschaftler, dass eine solche Rangskala tatsächlich existiert. Die dazu in der Studie für die Ärzte und Medizinstudenten gestellte Aufgabe war: "Bitte ordnen Sie die im Folgenden genannten 38 Krankheiten so an, dass jene Krankheit, die bei medizinischen Berufen das höchste Prestige hat, auf Platz 1 steht und jene, die das niedrigste Prestige genießt, ganz unten auf Platz 38 steht." Als Ergebnis zeigte sich dann: Ganz oben auf der Prestigeskala stehen Krankheiten wie Herzinfarkt und Angina Pectoris, Leukämie, Gehirntumor und Hodenkrebs. Ganz unten finden sich Schizophrenie und depressive Neurose, Angstneurose, Leberzirrhose und Fibromyalgie.
Die Autoren interpretieren die Ergebnisse derart, dass unterschiedliche Kriterien (unbewusst) wirksam sind und das Prestige einer Krankheit bestimmen: Krankheiten, die ein einzelnes Organ betreffen, sind höherwertiger als solche, die körperlich sehr unspezifisch sind. Organerkrankungen in oberen Körperregionen (Gehirn, Herz) sind höher angesehen als solche in unteren Körperpartien. Plötzlich eintretende Erkrankungen werden höher geachtet als solche, die sich langsam entwickeln. Und auch Krankheiten, die meist tödlich enden, haben ein höheres Ansehen.
Wenn man die gesamte Rangskala der 38 vorgegebenen Erkrankungen betrachtet, kann man über einige Interpretationen streiten. So passt etwa die hohe Platzierung des Hodenkrebs (Platz 5) nicht zur Interpretation, dass Erkrankungen höher gelegener Organe mehr Ansehen haben. Was jedoch außerordentlich verblüfft und absolut eindeutig aus der Skala hervorgeht, ist die Geringschätzung psychischer Erkrankungen. Zusammen mit der Leberzirrhose (die ja auch interpretiert werden kann als Folge einer psychischen Suchterkrankung) rangieren alle diese Krankheiten der Seele am unteren Ende der Rangordnung. Mediziner, so scheint es, unterscheiden sich hier in der Stigmatisierung seelischer Krankheiten nicht vom Durchschnittsbürger. Nach wie vor wird "Irren" oder "Bekloppten" nur wenig Respekt und Achtung entgegen gebracht - auch nicht von der medizinischen Profession.
Leider ist die Operationalisierung der zentralen Aufgabe für die Teilnehmer der Studie u.E. ein wenig vordergründig: Der Begriff "Prestige" taucht ohne jede Erläuterung auf, es wird auch später nicht nach Assoziationen oder Definitionen gefragt. So bleibt offen, ob nicht verschiedene Befragte mit dem "Prestige einer Krankheit" jeweils sehr unterschiedliche Aspekte assoziieren, so dass auch die gesundheitspolitischen Implikationen nicht eindeutig ausfallen.
Ein Abstract der Studie ist hier nachzulesen: Dag Album and Steinar Westin: Do diseases have a prestige hierarchy? A survey among physicians and medical students (Social Science & Medicine, Article in Press, doi:10.1016/j.socscimed.2007.07.003)
Gerd Marstedt, 25.9.2007
Keine Auswirkungen von Arbeitszeitverkürzungen im Krankenhaus auf Behandlungskontinuität - Outcomes sogar etwas besser
 Zu den Arbeitszeitregelungen bzw. -verkürzungen für Krankenhausärzte wird häufig angemerkt, sie dienten sicherlich als Arbeitsschutzmaßnahme zu deren Gunsten, reduzierten wahrscheinlich die Häufigkeit von müdigkeitsbedingten Behandlungsfehler, erhöhten aber auch Behandlungsrisiken durch die Zunahme der Anzahl von Übergaben der Verantwortung zwischen den Ärzten und gefährdeten damit die Behandlungskontinuität.
Zu den Arbeitszeitregelungen bzw. -verkürzungen für Krankenhausärzte wird häufig angemerkt, sie dienten sicherlich als Arbeitsschutzmaßnahme zu deren Gunsten, reduzierten wahrscheinlich die Häufigkeit von müdigkeitsbedingten Behandlungsfehler, erhöhten aber auch Behandlungsrisiken durch die Zunahme der Anzahl von Übergaben der Verantwortung zwischen den Ärzten und gefährdeten damit die Behandlungskontinuität.
In der Augustausgabe der us-amerikanischen Fachzeitschrift "Annals of Internal Medicine" (2007; 147: 97-103) veröffentlichen Horwitz et al. Ergebnisse einer retrospektiven Kohortenstudie über die Qualitätsveränderungen für internistische Patienten nach der Regulierung, d.h. Verkürzung und Umordnung von Arbeitszeiten für zwei in unterschiedlicher Weise von den Arbeitszeitkürzungen betroffenen Gruppen von Ärzten in einem städtischen Universitätskrankenhaus.
In der einen Gruppe, dem so genannten "teaching service" arbeiten "housestaffs" (darunter versteht man: "The physicians and surgeons in specialty training at a hospital who care for patients under the direction and responsibility of attending staff.") oder Ärzte in der Facharztausbildung. Die andere Gruppe, das so genannte "nonteaching System" besteht aus "hospitalists" (darunter versteht man: "Hospitalists are a relatively new segment of the physician population [primarily internists and critical care practitioners] specializing in managing the overall care of hospitalized patients, a responsibility traditionally assumed by primary care physicians.") oder Krankenhaus-Allgemeinärzte.
Die Arbeitszeitregulation erhöhte bei den Ärzten in der Facharztausbildung merklich die Anzahl der notwendigen Übergaben von Informationen über den Zustand und die Behandlungsschritte der Patienten zwischen der größeren Anzahl von Ärzten, die sich um die Patientenversorgung kümmerten. Und damit wuchs auch das Risiko von unvollständiger Information und möglichen, daraus erwachsenden Nachteilen für die Patienten. Insgesamt könnten so die Vorteile durch weniger müde Ärzte egalisiert werden, ja möglicherweise könnten die Nach- die Vorteile überwiegen.
Die Arbeitsweise der Gruppe der fertig ausgebildeten Krankenhaus-Allgemeinärzte veränderte sich dagegen durch die Arbeitszeitregulierung praktisch nicht und konnte somit als Kontrollgruppe dienen.
Die Regulierung der Arbeitszeiten wurde durch das "Accreditation Council for Graduate Medical Education" 2003 implementiert.
An der Studie waren 14.260 PatientInnen beteiligt, die im Zeitraum vom 1.7. 2002 bis 30. Juni 2004 aus Bereichen entlassen wurden, die durch "teaching (housestaff) service" geprägt waren. 6.664 PatientInnen wurden im selben Zeitraum aus Abteilungen mit "nonteaching service" entlassen.
Untersucht wurden 7 Outcome-Faktoren: Behandlung in Intensivstationen, Verweildauer, Art der Entlassung, die 30-Tage-Wiedereinweisungsrate in dasselbe Krankenhaus, Notwendigkeit der Intervention von Pharmakologen zur Verhindung von Behandlungsfehlern, Arzneimittelwechselwirkungen und Krankenhaus-Sterblichkeit.
Das Ergebnis war eindeutig: In drei von sieben dieser bewerteten Versorgungs-Outcomes gab es in den Bereichen des Krankenhauses in dem die Arbeitszeit verkürzt und die Anzahl der Übergaben anstieg im Vergleich mit den "hospitalist"-Abteilungen statistisch signifikante Verbesserungen:
• Die Nutzung von Intensivstationen konnte gesenkt werden.
• Die Rate der Entlassung aus dem Krankenhaus nach Hause oder in eine Rehabilitationsmaßnahme statt irgendwo anders hin verbesserte sich und
• Medikamentöse Interventionen, die Fehler vermeiden sollten, konnten reduziert werden.
• Bei allen anderen Outcome-Faktoren unterschieden sich die Veränderungen zwischen den beiden Ärztegruppen kaum und
• In beiden Gruppen war die Sterblichkeit von PatientInnen während der Krankenhaus-Behandlung ungewöhnlich.
Auch wenn die Forscher resumierten, sie hätten "no evidence of adverse unintended consequences after the institution of work-hour regulations" gefunden, muss einschränkend beachtet werden, dass es sich um eine retrospektive, nicht zufällig strukturierte Studie über eine begrenzte Anzahl von Behandlungsergebnissen handelte. Da es aber auch schon zuvor kleine Studien gegeben hat, die keine negativen aber dann sogar mehrfach positive Auswirkungen einer Arbeitszeitverkürzung der Ärzte für Patienten zeigten, dürfte weitere Forschung nicht völlig andere Ergebnisse ans Licht bringen.
Der achtseitige Aufsatz "Changes in Outcomes for Internal Medicine Inpatients after Work-Hour Regulations" von Horwitz, Kosiborod, Lin und Krumholz ist kostenfrei als PDF-Datei erhältlich.
Bernard Braun, 22.9.2007
Erhöhte Schwangerschafts- und Geburtsrisiken durch früheren medikamentösen Schwangerschaftsabbruch? Fehlanzeige!
 Mit der Zulassung der so genannten "Pille danach", Mifepristone oder RU-486, durch die Arzneimittelzulassungsbehörden (in den USA erfolgte dies 2000 durch die FDA), stieg auch der Anteil von Schwangerschaftsunterbrechungen mit diesem Arzneimittel.
Mit der Zulassung der so genannten "Pille danach", Mifepristone oder RU-486, durch die Arzneimittelzulassungsbehörden (in den USA erfolgte dies 2000 durch die FDA), stieg auch der Anteil von Schwangerschaftsunterbrechungen mit diesem Arzneimittel.
Zu der damaligen Pro- und Contradebatte gehörten neben den moralischen Argumenten und der Furcht davor, dass mit diesem Medikament wichtige Hürden vor einem Schwangerschaftsabbruch zu niedrig würden, auch Vermutungen und Prognosen über die spezifischen Risiken dieser Abbruchmethode für eine spätere Schwangerschaft und Geburt eines Kindes.
Neben der sowieso bereits weit verbreiteten Medikalisierung und Risikoanreicherung normaler Schwangerschaften und Geburten schienen den Frauen nach einer Schwangerschaftsunterbrechung mit der "Pille dannach" noch weit häufiger spontane Fehlgeburten, Geburten mit diversen Fehllagen, vorzeitige Geburten (vor der 37. Schwangerschafts-Woche) und ein niedriges Geburtsgewicht (unter 2.500 Gramm) des Kindes zu drohen. Ihnen jedenfalls häufiger als den Frauen, die eine operative Unterbrechung bevorzugt hatten.
Ob diese Prognosen und Befürchtungen stimmen, untersuchte ein überwiegend aus dänischen GesundheitsforscherInnen bestehendes Team nun mit Daten von 11.814 dänischen Frauen, die in der Vergangenheit eine medikamentöse (2.710 Frauen) oder chirurgische Schwangerschaftsunterbrechung (9.104 Frauen) im ersten Drittel ihrer Schwangerschaft durchführten und später noch eine mit der Geburt eines Kindes abgeschlossene Schwangerschaft hatten. Die von Virk, Zhang und Olsen durchgeführte Studie ist im August 2007 unter dem Titel "Medical Abortion and the Risk of Subsequent Adverse Pregnancy Outcomes" im "New England Journal of Medicine (NEJM)" (volume 357, 7: 648-653) erschienen.
Die Ergebnisse der Studie sind eindeutig:
• Nach einer sorgfältigen Standardisierung und Gewichtung solcher Einflussfaktoren wie dem Alter der Mutter, den Abständen zwischen den Schwangerschaften oder auch ob sie in der Stadt oder auf dem Lande wohnten, waren verschiedene prognostizierten Risiken für Frauen mit einem medikamentösen Abbruch gegenüber denjenigen mit einem operativen Abbruch "not associated with a significantly increased risk".
• Das relative Risiko für eine spontane Fehlgeburt lag bei 0,87 (95% CI [Confidence Intervall], 0.72 to 1.05), das für Fehllagenschwangerschaften bei 1,04 (95% CI, 0.76 to 1.41), für eine Frühgeburt bei 0.88 (95% CI, 0.66 to 1.18) oder ein niedriges Geburtsgewicht bei 0.82 (95% CI, 0.61 to 1.11).
• Auch der Zeitpunkt der Entwicklung der Schwangerschaft zu dem der Abbruch erfolgte, war nicht statistisch signifikant mit irgendeinem der hier erwähnten unerwünschten Folgewirkungen assoziiert.
• Erwähnenswert sind abschließend die errechneten Inzidenzraten der unerwünschten Ereignisse beider Abbruchsvarianten: Fehllagenschwangerschaft 2,4 % (medikamentös) und 2,3 % (operativ), spontane Fehlgeburt 12,2 % und 12,7 %, Frühgeburt 5,4 % und 6,7 % und niedriges Geburtsgewicht 4 % und 5,1 %.
Das Abstract zu dem NEJM-Beitrag ist hier nachzulesen: "Medical Abortion and the Risk of Subsequent Adverse Pregnancy Outcomes" von Jasveer Virk; Jun Zhang; und Jørn Olsen.
Bernard Braun, 17.8.2007
Lassen Gesundheitspolitiker und DocMorris die "Apotheke um die Ecke" verschwinden?
 Zum Standardrepertoire der meisten Akteure, und besonders dem der Leistungsanbieter, gehört es in der Gesundheitspolitik und bei prinzipiell jeder Strukturveränderung, düster den spürbaren Verlust von Arbeitsplätzen und natürlich von Versorgungsqualität zu prognostizieren. Dies trifft auch für die ApothekerInnen und Apotheken zu, die eine in Deutschland beinahe einmalig starke und profilierte, historisch gewachsene Stellung bei der Distribution von Arzneimitteln haben und entsprechend auch eine hohe Wertschätzung in der Bevölkerung genießen. Unbestritten ist, dass ApothekerInnen in dem äußerst gesundheitsrelevanten Arzneimittelbereich wichtige Beratungs- und Mitsteuerungsfunktionen bei der Einnahme von Arzneimittel haben.
Zum Standardrepertoire der meisten Akteure, und besonders dem der Leistungsanbieter, gehört es in der Gesundheitspolitik und bei prinzipiell jeder Strukturveränderung, düster den spürbaren Verlust von Arbeitsplätzen und natürlich von Versorgungsqualität zu prognostizieren. Dies trifft auch für die ApothekerInnen und Apotheken zu, die eine in Deutschland beinahe einmalig starke und profilierte, historisch gewachsene Stellung bei der Distribution von Arzneimitteln haben und entsprechend auch eine hohe Wertschätzung in der Bevölkerung genießen. Unbestritten ist, dass ApothekerInnen in dem äußerst gesundheitsrelevanten Arzneimittelbereich wichtige Beratungs- und Mitsteuerungsfunktionen bei der Einnahme von Arzneimittel haben.
Trotzdem oder gerade deswegen verbreiten die ApothekerInnen bei nahezu jeder der gesetzlichen oder vertraglichen zahllosen Versuche, die Ausgaben für Arzneimittel zu dämpfen oder abzusenken oder beim Marktauftritt von Versand- oder Internetapotheken à la DocMorris das skizzierte Bedrohungsszenario.
Wie reell diese Tendenzen sind, lässt sich nun relativ einfach in der Zusammenstellung diverser statistischer Kennziffern des Apothekenwesens in Deutschland für das Jahr 2006 auf der Website der "Bundesvereinigung Deutscher Apothekerverbände (ABDA)" überprüfen.
Aus dieser Quelle lassen sich beispielsweise folgende Erkenntnisse gewinnen:
• Die Apothekendichte, also die Zahl der Apotheken zum jeweiligen Jahresende, hat sich seit 1994 praktisch nicht verändert und liegt 2006 bei 21.551. Im Jahr 2000 lag sie zwar mit 21.592 höher, war dann aber bis heute auch 2003 schon mal auf 21.305 gefallen. Damit hat sich auch die Anzahl der Einwohner je öffentliche Apotheke kaum verändert und liegt 2006 bei 3.825.
• Auch die Entwicklung der Arbeitsplätze in öffentlichen Apotheken hat sich seit 1996 nicht verringert, sondern hat insgesamt zugenommen - und zwar von 130.018 auf 143.774. Diese Steigerungstendenz gilt auch für Teilgruppen wie die ApothekerInnen und PTAs, während z. B. die Anzahl der ApothekerassistentInnen etwas abnahm.
• Der Umsatz je Apotheke nahm von 1993 bis 2006 insgesamt von 945.000 auf 1.619.000 Euro zu, sank allerdings von 2005 auf 2006 geringfügig. Der Gesamtumsatz aller Apotheken stieg entsprechend im selben Zeitraum von 19,51 auf 34,9 Milliarden Euro (ohne MwSt.). Dahinter steckt der seit 1995 fast kontinuierlich steigende Anteil des Anteils der über Apotheken vertriebenen Arzneimittel an den Gesamtausgaben der GKV von 12,9 auf 16,2 %. Hier liegt dann auch ein nachdenklich stimmender Vergleich mit dem relativen Gewicht und der Tendenz des Anteils der Ausgaben für die ambulante ärztliche Versorgung nahe: 1995 betrug dieser Anteil 15,9 % aller GKV-Ausgaben und wiederum nach einigen Schwankungen 2006 bei 15,1 %.
• Von 1994 bis 2006 verringerte sich allerdings die Handelsspanne oder der Rohgewinn aller Apotheken von 28,1 auf 23,8 % des Bruttoumsatzes. Die Umsatzrendite hat sich aber abgesehen von einem "Zwischenhoch" im Jahr 2001 von 1,3 % des Bruttoumsatzes nicht wesentlich verändert, d.h. sie schwankt zwischen 0 und 0,8 % hin und her.
• Auch die Daten zur Umsatzstruktur zeigen wichtige Strukturen der Versorgung durch Apotheken: Arzneimittel tragen 2006 noch mit 92,6 % zum Apothekenumsatz bei. Der Anteil der verschreibungspflichtigen Arzneimittel lag bei rund 73 %. Der Anteil der Mittel zur Selbstmedikation betrug 15,5 % vom Gesamtumsatz. Aus der Perspektive von Packungsmengen stellt sich der Anteil des Selbstmedikationsgeschehens noch etwas schärfer dar: 44,8 % der insgesamt in Apotheken über den Ladentisch geschobenen Packungen dienten der Selbstmedikation. Bei dieser Umsatzstruktur stellt sich aber auch die Frage nach der möglicherweise schwierigen Gratwanderung der ApothekerInnen zwischen der nur dem Patientenwohl verpflichteten Beratung und der Erhöhung des Umsatzes durch den Verkauf von apothekenpflichtigen Arzneimitteln, deren Wirkung nicht immer eindeutig geklärt ist oder die wie im Falle von Schmerzmitteln bei entsprechender Einnahme auch gesundheitsgefährdend sein können.
Nach der Lektüre dieser Daten liegt eine Feststellung und eine Frage nahe: Fast immer lohnt es sich in der Gesundheitspolitik, dramatische Argumente empirisch zu hinterfragen. Dabei wird man sogar oftmals mit Daten der dramatisierenden Partei klüger. Fragen muss man sich, was eigentlich argumentativ passiert, wenn sich wirklich mal ein Abbau der Anzahl von Apotheken und dortigen Arbeitsplätzen vollziehen sollte?
Die meist grafisch dargestellten, hier genannten und weitere Daten, findet man über die ABDA-Homepage.
Bernard Braun, 8.7.2007
"Mündige Patienten" aus Ärztesicht: Zwischen Idealisierung und Abwertung
 In seltener Einhelligkeit befinden sich Ärzte, Politiker, Krankenhausmanager, Patientenvertreter und Gesundheitswissenschaftler, wenn vom Patienten als "mündigem Patient" die Rede ist. Der Popularität dieses Bildes vom Patienten entspricht es, wenn ihm dann auch gleich ein Bündel an Aufgaben und Eigenschaften zugewiesen wird, das von mehr Partizipation, über mehr Compliance bis zu mehr finanzieller Verantwortung reicht.
In seltener Einhelligkeit befinden sich Ärzte, Politiker, Krankenhausmanager, Patientenvertreter und Gesundheitswissenschaftler, wenn vom Patienten als "mündigem Patient" die Rede ist. Der Popularität dieses Bildes vom Patienten entspricht es, wenn ihm dann auch gleich ein Bündel an Aufgaben und Eigenschaften zugewiesen wird, das von mehr Partizipation, über mehr Compliance bis zu mehr finanzieller Verantwortung reicht.
Ob es sich dabei um pure "Sonntags-Rhetorik" oder um ernsthafte Einstellungen, Erwartungen und Verhaltensweisen handelt, versuchte die Berliner Ärztin und Gesundheitswissenschaftlerin Anja Dieterich jetzt für die Ärzte genauer zu klären. Ihre Fragen lauteten: Wie wird der mündige Patient von der Ärzteschaft bewertet? Welche Eigenschaften und Aufgaben werden ihm zugesprochen? Welche Interessen und Ziele werden verfolgt?
Als empirische Grundlage nutzt die Verfasserin 73 in den Jahren 1996 bis 2005 im "Deutschen Ärzteblatt" erschienene Aufsätze, die den "mündigen Patienten" thematisieren. Die Analyse dieser Texte erfolgt mit Methoden der qualitativen Sozialforschung und orientiert sich dabei hauptsächlich an der Diskursanalyse.
Dieterich konzentriert sich auf vier abgrenzbare Stränge der ärztlich-professionellen Sicht auf den mündigen Patienten: "Recht und Ethik", Wissen und Information", Strukturprobleme" und "Finanzierungsfragen".
Das wichtigste Ergebnis ihrer Analyse der Einschätzungen des mündigen Patienten aus ärztlicher Sicht ist deren ausgesprochene Heterogenität. So steht "Idealbildern von aktiven und eigenverantwortlichen Patientinnen und Patienten, die mit ihren Ärztinnen und Ärzten kooperieren
bedrohlichere Szenarien gegenüber, in denen die Ärzteschaft durch überzogene Anspruchshaltungen und Kritik von Patientenseite fachlich infrage gestellt wird und unter Druck gerät".
Entgegen dem populären, homogenen und verallgemeinernden Bild vom "mündigen Patient" wird er in Wirklichkeit je nach Bedarf und Zweck "idealisiert oder abgewertet" oder "abwechselnd als Problem oder als Lösungsvorschlag" für alle möglichen Fragen in Stellung gebracht.
Neben der offensichtlich auch sehr stark situativen oder tagespolitischen Instrumentalisierung des "Wohlfühlbildes" vom mündigen Patienten identifiziert Dieterich auch noch grundlegendere und aus Patientensicht nicht wirklich wünschbare Wirkungen dieses Diskurses:
• So fördert sie Hinweise zutage, dass es sich beim Plädoyer für den "mündigen Patienten" auch um einen strategischen "Lösungsversuch ärztlicher Interessenkonflikte" handelt: "Die Umdeutung von (leidenden) Patientinnen und Patienten zu (anspruchsvollen) Kundinnen und Kunden erleichtert die Auflösung einer als belastend erlebten 'moralischen Dissonanz zwischen Patientenerwartungen, eigenen ethischen Wertvorstellungen und erlebten Sachzwängen wie Ressourcenknappheit."
• Auf eine normative Seite des Diskurses über "mündige Patienten" mit enormer praktischer Bedeutung weist Dieterich zum Schluss hin: "Hypothetisch repräsentiert das transportierte Ideal eines eigenverantwortlichen und gut informierten Patienten, der gleichzeitig gesundheitsförderlich, effizient und kostensparend wirksam ist, besser diejenigen Patientengruppen, die über ausreichende Bildungschancen und genügend finanzielle Ressourcen verfügen, d.h. gebildete und gut verdienende - männliche - Angehörige von Mittel- und Oberschicht".
Neben der "Gefahr einer Ausgrenzung sozial benachteiligter Bevölkerungsgruppen" droht aber hinter dem Leitbild des mündigen, das heißt auch selbstbewussten, diskursiven, abwägenden und aktiv handelnden Patienten, der durch das genaue Gegenteil, nämlich Schmerzen, körperliches und psychisches Leiden, Behinderung, Passivität und Regression geprägte Patientenstatus in den Hintergrund zu geraten.
Die 68-seitige Expertise von Anja Dieterich "Eigenverantwortlich, informiert und anspruchsvoll ... Der Diskurs um den mündigen Patienten aus ärztlicher Sicht" kann als WZB-Arbeitspapier 310-2006 auf der WZB-Website heruntergeladen werden.
Bernard Braun, 21.5.2007
Der Frauenanteil unter den Ärzten steigt: Ist dadurch die "sprechende Medizin" im Kommen?
 Wie das Deutsche Ärzteblatt unter Berufung auf neuere Berechnungen der Bundesärztekammer jetzt mitteilte, steigt die Zahl der Ärztinnen unter den Berufsanfängern weiter an, während die Zahl der männlichen Ärzte weiter rückläufig ist. Rund 56 Prozent betrug der Frauenanteil im Jahre 2006 unter den Erstmeldungen bei den Ärztekammern. Darüber hinaus stieg der Anteil der Frauen unter den Studierenden im Zeitraum 1994 bis 2004 von 46 Prozent auf 59 Prozent. Seit 2002 überwiegen die weiblichen Studierenden im Fach der Humanmedizin. Für die nächsten Jahre ist absehbar, dass eine große Zahl von zumeist männlichen Ärzten in den Ruhestand geht und dafür Ärztinnen nachrücken.
Wie das Deutsche Ärzteblatt unter Berufung auf neuere Berechnungen der Bundesärztekammer jetzt mitteilte, steigt die Zahl der Ärztinnen unter den Berufsanfängern weiter an, während die Zahl der männlichen Ärzte weiter rückläufig ist. Rund 56 Prozent betrug der Frauenanteil im Jahre 2006 unter den Erstmeldungen bei den Ärztekammern. Darüber hinaus stieg der Anteil der Frauen unter den Studierenden im Zeitraum 1994 bis 2004 von 46 Prozent auf 59 Prozent. Seit 2002 überwiegen die weiblichen Studierenden im Fach der Humanmedizin. Für die nächsten Jahre ist absehbar, dass eine große Zahl von zumeist männlichen Ärzten in den Ruhestand geht und dafür Ärztinnen nachrücken.
Damit verstärkt sich, wie das Ärzteblatt schreibt, die Tendenz zur "Feminisierung" der medizinischen Profession, auch wenn bei den berufstätigen Ärzten im ambulanten Bereich aktuell noch mehr Männer als Frauen tätig sind. (Ärztestatistik: Berufsanfänger - Mehr als die Hälfte sind Ärztinnen)
Schon in wenigen Jahren dürften jedoch Frauen bei berufstätigen und niedergelassenen Ärzten in der Mehrheit sein. Die steigende Zahl von Ärztinnen ist deshalb von Bedeutung, weil eine Reihe von Studien festgestellt hat, dass Frauen im Arztberuf ein anderes Verhalten gegenüber Patienten an den Tag legen als ihre männlichen Kollegen: Sie sind kommunikativer, wenden mehr Zeit auf für den einzelnen Patienten und berücksichtigen auch die psychosozialen Hintergründe der Krankheit stärker.
So hat unlängst eine Studie der Universität Witten/Herdecke und der Unternehmensberatung "Noheto" über 200 Allgemeinmediziner, Praktiker und Internisten über ihr Verhalten in der Sprechstunde befragt. Dabei zeigten sich überraschende Unterschiede zwischen Ärzten und Ärztinnen: Die Zahl der Patientengespräche liegt bei Ärztinnen um etwa 20 Prozent niedriger als bei Ärzten, wodurch für den einzelnen Patienten mehr Zeit zur Verfügung steht. Pro Tag behandelt eine Hausärztin im Durchschnitt nur 48 Patienten. Ärztinnen legen darüber hinaus größeren Wert darauf, sich auf Patienten einzulassen und deren Anliegen zu verstehen. Im Gespräch hören sie öfter mit, wie die aktuelle Bedürfnislage oder Lebenssituation des Patienten beschaffen ist und reagieren darauf mit Einfühlungsvermögen. vgl. Pressemitteilung der Universität Witten/Herdecke: Die Zukunft der Medizin ist weiblich
Eine systematische Bilanz von 23 schon veröffentlichten Studien zum Kommunikationsverhalten männlicher und weiblicher Ärzte hat schon vor einiger Zeit ähnliche Befunde verdeutlicht. Wissenschaftler aus Boston und Baltimore (USA) hatten dort aufgrund der vorliegenden Forschungsergebnisse herausgefunden: Ärztinnen wenden für das Gespräch mit ihren Patienten mehr Zeit auf (ca. 10 Prozent längere Gespräche), sprechen mehr über seelische Hintergründe der Beschwerden, stellten ihren Patienten mehr Fragen zu ihren Bedürfnissen und Motiven und beziehen Patienten auch stärker in die Therapieentscheidung ein. Sie sind im Gespräch emotionaler und unter dem Strich sehr viel stärker patienten-zentriert als ihre männlichen Kollegen. vgl. Physician Gender Effects in Medical Communication - A Meta-analytic Review (JAMA. 2002;288:756-764)
Die Ergebnisse sind insofern von großer Bedeutung, als ein großer Teil der Patienten auch in Deutschland sich mehr "sprechende Medizin" wünscht, d.h. mehr Zeit und Gelegenheit in der ärztlichen Sprechstunde auch für eine Kommunikation über psychosoziale Hintergründe (Familie, Beruf) von Beschwerden. (vgl. etwa: Gesundheitsmonitor Newsletter "Qualität in der ambulanten Versorgung - die Sicht der Patienten"). Man schätzt, dass bei etwa 30-40% der Patienten beim Allgemein- oder Hausarzt psychische und soziale Probleme Anlass für den Arztbesuch sind. Von daher könnten Patientenbedürfnisse zukünftig eine stärkere Berücksichtigung erfahren durch den steigenden Anteil von Ärztinnen, die stärker auf solche Motive eingehen.
Gerd Marstedt, 15.3.2007
Keine "Halbgötter in Weiß" mehr? Fakt ist: Der weiße Arztkittel ist für das Arztvertrauen bedeutungslos
 Fördert ein weißer Arztkittel das Vertrauen von Patienten in die medizinische Kompetenz? Oder baut diese standestypische Kleidung ganz im Gegenteil eher Kommunikationsbarrieren auf und drängt Patienten in eine Rolle, in der sie ihre Ängste und Wünsche nicht mehr freimütig artikulieren können? Dieser Frage sind jetzt Wissenschaftler aus New Jersey und Philadelphia in einer experimentellen Studie nachgegangen.
Fördert ein weißer Arztkittel das Vertrauen von Patienten in die medizinische Kompetenz? Oder baut diese standestypische Kleidung ganz im Gegenteil eher Kommunikationsbarrieren auf und drängt Patienten in eine Rolle, in der sie ihre Ängste und Wünsche nicht mehr freimütig artikulieren können? Dieser Frage sind jetzt Wissenschaftler aus New Jersey und Philadelphia in einer experimentellen Studie nachgegangen.
Meinungen von Patienten darüber, welche Kleidung ein Arzt in seiner Praxis tragen sollte, wurde bereits einige Male in Studien untersucht. Allerdings wurden Patienten dort nur in Fragebögen nach ihren Wünschen und Erwartungen gefragt und es wurde nicht überprüft, ob hier nicht möglicherweise nur Stereotype und Klischees erfasst wurden. Die Frage, ob die persönlich erlebte Bekleidung eines Arztes womöglich unterschwellig die Patientenzufriedenheit beeinflusst oder auch die Wahrnehmung von ärztlicher Autorität und fachlichem Können, war bislang offen geblieben.
Um ihr nachzugehen, bekamen 20 Ärzte und Ärztinnen einer großen gynäkologischen Universitätsklinik in New Jersey, USA, während einer dreimonatigen Studie unterschiedliche Anweisungen zu ihrer Bekleidung. Sie wurden dazu per Zufall einer von drei Gruppen zugeteilt. Sie mussten in diesem Zeitraum in ihrer Sprechstunde
• entweder legere, ganz normale Alltags- und Straßenkleidung tragen
• oder aber die typische Standeskleidung von Ärzten mit einem langen weißen Arztkittel
• oder auch typische Krankenhauskleidung, mit (meist grüner oder blauer) Jacke und Hose.
Die Ärztinnen und Ärzte bekamen hierzu ganz penible und detaillierte Anweisungen, was erlaubt war in Bezug auf die Schuhe, Hosen und Röcke, Jacken und Hemden.
Rund 1.100 Patientinnen, die in dem dreimonatigen Zeitraum der Studie mit einem oder einer der Gynäkologen/innen ein Arztgespräch von zumindest 10 Minuten Dauer hatten, wurden dann nach diesem Gespräch gebeten, einen kurzen Fragebogen auszufüllen. Gefragt wurde dort, ob sie sich während des Gesprächs wohl gefühlt hatten, ob ausreichend Zeit für Fragen war, ob der Arzt fachlich kompetent war und ihre Fragen verständlich und fundiert beantworten konnte, ob man Vertrauen in ihn/sie hatte, ob man ihn oder sie anderen empfehlen und auch selbst in die Sprechstunde wiederkommen würde. Die Kleidung selbst wurde im Fragebogen nicht angesprochen.
Bei der Auswertung der Fragebögen zeigte sich dann als Ergebnis: Zwischen den drei etwa gleich großen Patientengruppen zeigten sich keinerlei Unterschiede, was die Patientenzufriedenheit anbetraf. Sowohl hinsichtlich der Gesamtbewertung (als Summe aus den einzelnen Aspekten Wohlfühlen, Vertrauen, Kompetenz, Fachkenntnisse usw.) als auch hinsichtlich der Empfehlung an Freunde und der Prognose, ob man selbst wieder zu diesem Arzt oder dieser Ärztin gehen würde, unterschieden sich die Gruppen nicht. Bei dieser Analyse wurden auch Merkmale der Patientinnen: Hautfarbe, Alter, Schwangerschaft usw. mit berücksichtigt.
Das zentrale Ergebnis der Studie, dass der weiße Arztkittel oder auch die grüne oder blaue Klinik-Kluft keine zusätzliche Autorität verschaffen und auch keine anderen Image-Aspekte positiv fördern, hat wohl besonderes Gewicht dadurch, dass die Studie bei Gynäkologen stattfand. Aufgrund der im Vergleich zum Allgemeinärzten oder auch anderen Fachärzten sehr viel größeren Intimität der Situation hätte man erwarten können, dass Patienten sich hier vielleicht eine eher professionelle Arztkleidung wünschen, um eigene Ängste oder Scham in Grenzen zu halten. Dass sich dies überhaupt nicht gezeigt hat, deutet vielleicht auch an, dass das Image der "Halbgötter in Weiß" heute für Ärzte kaum mehr zutrifft und Patienten ein sehr viel abgeklärteres Bild von Medizinern haben.
Die Wissenschaftler weisen auch noch einmal darauf hin, dass ihre Ergebnisse früheren Studien widersprechen, in denen eine Vorliebe der meisten Patienten für eine Standeskleidung mit weißem Kittel und Stethoskop gefunden wurde. "Offensichtlich", so argumentieren sie, "ist in diesen früheren Studien von Patienten nur das in Fernseh-Sendungen über Ärzte und in Anzeigen von Ärzten selbst verbreitete Klischee abgefragt worden." Sie heben hervor, dass Kommunikationsfähigkeit und Fachwissen für Patienten entscheidend sind, und nicht äußere Attribute eines Arztes. Mit einem kleinen Seitenhieb auf die nach wie vor jedoch große Vorliebe mancher Ärzte für den weißen Kittel weisen sie zum Schluss ihrer Studie dann darauf hin, dass dieser Kittel einer der größten Bakterienherde in medizinischen Settings ist. So fand eine Studie bei jedem dritten Arztkittel eine Vielzahl von Baterienkolonien des Typs Staphylococcus aureus im Bereich des Kragens.
• Hier ist eine Pressemitteilung des Cooper University Hospital: Dress to Impress: Study Finds Doctors Clothing Does Not Affect Patients Perception of Care
• Hier ist das Abstract der Studie (Am J Obstet Gynecol 2007;196:186.e1-186.e5)
• Die Langfassung der Studie steht hier zur Verfügung: Does physician attire influence patient satisfaction in an outpatient obstetrics and gynecology setting?
Gerd Marstedt, 4.3.2007
Bei 25 bis 50 % aller Sterbefälle in 6 europäischen Ländern spielen lebensverkürzende Maßnahmen mit
 Auch in Ländern, die keine expliziten gesetzlichen Regelungen für lebensverkürzende Maßnahmen von Ärzten bei schwer kranken oder sehr alten Patienten haben, finden sich solche Maßnahmen relativ häufig. Dies dokumentierte die am französischen "L'Institut national détudes démographiques (INED)" durchgeführte beschreibende Studie "Eureld (European End-of-Life Decisions)" auf der Grundlage einer Befragung von Ärzten in Italien, Schweden, Belgien, Dänemark, Niederlande und Schweiz. Ihre wesentlichen Ergebnisse sind jetzt im INED-Bulletin "Population & Sociètès No. 430 Januar 2007" veröffentlicht worden.
Auch in Ländern, die keine expliziten gesetzlichen Regelungen für lebensverkürzende Maßnahmen von Ärzten bei schwer kranken oder sehr alten Patienten haben, finden sich solche Maßnahmen relativ häufig. Dies dokumentierte die am französischen "L'Institut national détudes démographiques (INED)" durchgeführte beschreibende Studie "Eureld (European End-of-Life Decisions)" auf der Grundlage einer Befragung von Ärzten in Italien, Schweden, Belgien, Dänemark, Niederlande und Schweiz. Ihre wesentlichen Ergebnisse sind jetzt im INED-Bulletin "Population & Sociètès No. 430 Januar 2007" veröffentlicht worden.
Bei 25 bis 50 % aller 2002 simultan in den genannten Ländern hinterfragten 20.480 Todesfälle gehen dem Tod eine Reihe von gleichzeitig oder alternativ wirkenden lebensverkürzenden Maßnahmen voraus, wie etwa der Abbruch von Behandlungen oder der Versorgung mit Sauerstoff und Flüssigkeiten und das Absetzen von schmerzstillenden Arzneimitteln mit lebensverlängerndem Effekt. Ihr Anteil war in Italien mit 23 % am kleinsten und in der Schweiz mit 51 % am höchsten.
An der Erhebung beteiligten sich 44 % der in Italien angesprochenen Ärzte, rund 60 % der belgischen, dänischen, schwedischen und schweizerischen Ärzte sowie rund 75 % ihrer niederländischen KollegInnen.
Bei ausgewählten Einzelmaßnahmen sahen die Häufigkeiten folgendermaßen aus:
• Der Anteil der Todesfälle, die aufgrund einer ärztlichen Entscheidung für irgendeine Intervention eintraten, die das Sterben beschleunigen sollte, beträgt 2 % in Italien und 21 % in der Schweiz.
• Von Medizinern begleitete Todesfälle durch die Verordung einer Substanz, mit der Absicht, das Sterben zu beschleunigen, war nach den Bekundungen der Ärzte recht selten: rund 0,1 % bei allen Todesfällen, 1,8 % in Belgien und im Maximum 3,4 % in den Niederlanden.
• Aktive Sterbehilfe, also Euthansasie, fand in Schweden bei keinem einzigen Todesfall statt, in Italien und Dänemark lag dieser Wert bei rund 0,1 %, in Belgien bei 0,3 %, in der Schweiz bei knapp 0,4 % und in den Niederlanden bei 2,6 %.
• Todesfälle, die durch die Einnahme eines sehr starken Beruhigungsmittels eingeleitet wurden, waren weniger selten: 8,5 % aller Todesfälle waren es in Italien, 8,2 % in Belgien, 2,5 % in Dänemark und 3,2 % in Schweden
• Die Patienten und/oder ihre Angehörigen waren in den meisten Fällen an den Entscheidungen über alle möglichen lebensverkürzenden Maßnahmen beteiligt. Und zwar zwischen 68 % in Italien und 95 % in den Niederlanden.
Sie finden die 4-seitige PDF-Version der Zusammenfassung der Studie "La fin de vie en Europe: le point sur les pratiques médicales" von Bilsen et al. in französischer Sprache hier.
Bernard Braun, 30.1.2007
Arzt wegen Flüchtlingshilfe verurteilt
 Das Imperium schlägt zurück?
Das Imperium schlägt zurück?
Ein Berliner Strafgericht hat einen Psychiater zu anderthalb Jahren Haft auf Bewährung verurteilt, weil dieser angeblich ohne angemessene Begründung etlichen ehemaligen Balkanflüchtlingen "posttraumatische Belastungsstörungen" attestiert hatte. Wie das Deutsche Ärzteblatt Ende Februar meldete, bemängelte das Gericht vor allem die lückenhafte Dokumentation in den entsprechenden Patientenakten. Der verurteilte Berliner Arzt sowie seine frei gesprochene Ehefrau, die als Allgemeinärztin tätig ist, führten an, sie seien als serbokroatisch sprechende Mediziner regelrecht von Balkan-Flüchtlingen überlaufen worden. Über 35.000 Menschen aus dem ehemaligen Jugoslawien hielten sich Mitte der 90er Jahre allein in Berlin auf.
Beobachter werten das Urteil als Retourkutsche für die Verweigerung der Ärzteschaft, sich von der Politik für eine restriktive Flüchtlingspolitik vor den Karren spannen zu lassen. Der Berliner Innensenat hatte vor allem FachärztInnen in den letzten Jahren immer wieder vorgeworfen, den Kriegsflüchtlingen vom Balkan zum Schutz vor Abschiebung in großem Stil posttraumatische Belastungsstörungen attestiert zu haben. Der Versuch, die Verfahren durch Einschaltung von PolizeiärztInnen zu beschleunigen, bei denen ein willfährigeres Verhalten im Sinne der Politikvorgaben anzunehmen ist, hatte nur selten vor Gericht Bestand. Nun bot sich der Staatsanwaltschaft die Chance, sich für viele vergangene Niederlagen zu rächen und gleichzeitig einen Präzedenzfall zu schaffen.
Hier finden Sie den Artikel aus dem Deutschen Ärzteblatt Hartes Urteil gegen Psychiater
Jens Holst, 27.2.2006
Hat sich das Ärzte-Image in der Bevölkerung massiv verschlechtert?
 In einer Stellungnahme zum Papier des Bundesministeriums für Gesundheit "Zahlen und Fakten zur Situation der Ärzteschaft" hat jetzt der Präsident der Bundesärztekammer, Prof. Dr. Jörg-Dietrich Hoppe, ein Statement veröffentlicht, in dem er unter anderem das heute schlechtere Image der Ärzteschaft in der Öffentlichkeit hervorhebt. Im Statement des Präsidenten der Bundesärztekammer heißt es: "Das Ansehen des Arztes in der Bevölkerung hat in den letzten Jahren erheblich gelitten. Permanente Skandalisierungen und die bewusst in Kauf genommene Kriminalisierung durch eine völlig überaltete Gebührenordnung (GOÄ) haben zu diesen Einbrüchen geführt. Und auch wenn der Arzt bei der Allensbacher Berufsprestige-Skala immer noch an erster Stelle liegt - allerdings nicht mehr mit den Spitzenwerten vergangener Jahre - so zeigt doch die jüngste Umfrage des NAV-Virchowbundes, wie groß der Vertrauensverlust in die Ärzteschaft tatsächlich ist. Denn die Menschen bringen den Krankenkassen das größte Vertrauen entgegen und nicht mehr den Ärzten. Die Beutelschneider-Kampagne hat offensichtlich doch Erfolg gehabt."
In einer Stellungnahme zum Papier des Bundesministeriums für Gesundheit "Zahlen und Fakten zur Situation der Ärzteschaft" hat jetzt der Präsident der Bundesärztekammer, Prof. Dr. Jörg-Dietrich Hoppe, ein Statement veröffentlicht, in dem er unter anderem das heute schlechtere Image der Ärzteschaft in der Öffentlichkeit hervorhebt. Im Statement des Präsidenten der Bundesärztekammer heißt es: "Das Ansehen des Arztes in der Bevölkerung hat in den letzten Jahren erheblich gelitten. Permanente Skandalisierungen und die bewusst in Kauf genommene Kriminalisierung durch eine völlig überaltete Gebührenordnung (GOÄ) haben zu diesen Einbrüchen geführt. Und auch wenn der Arzt bei der Allensbacher Berufsprestige-Skala immer noch an erster Stelle liegt - allerdings nicht mehr mit den Spitzenwerten vergangener Jahre - so zeigt doch die jüngste Umfrage des NAV-Virchowbundes, wie groß der Vertrauensverlust in die Ärzteschaft tatsächlich ist. Denn die Menschen bringen den Krankenkassen das größte Vertrauen entgegen und nicht mehr den Ärzten. Die Beutelschneider-Kampagne hat offensichtlich doch Erfolg gehabt."
In Berichten über das Ärzte-Image wird zumeist nur auf die Berufsprestige-Umfrage des Instituts für Demoskopie Allensbach "Ärzte vorn" verwiesen, bei der Ärzte auch im Jahr 2005 das höchste Ansehen genießen.
Eine etwas differenziertere Betrachtung des Themas findet sich in einem Aufsatz von Prof. Wolfgang Donsbach Das Ärzteimage in der Bevölkerung - und Folgerungen für die Kommunikation des Berufs, veröffentlicht im Ärzteblatt Sachsen. Dort wird eine eine Reihe von Bevölkerungsumfrage zum Prestige und Ansehen der Ärzte sowie zu Erwartungen der Bevölkerung detailliert betrachtet und bilanziert. Die Ergebnisse aus diesem Aufsatz zeigen, dass trotz des nach wie vor hohen Ansehens von Ärzten deren Image auch durch Negativerfahrungen von Patienten in der ärztlichen Sprechstunde erheblich mitbeeinflusst beeinflusst wird und nicht nur, wie der Präsident der Bundesärztekammer betont, Effekt einer Rufmordkampagne ist:
• 74 Prozent der Bevölkerung zählen den Arztberuf zu den vier oder fünf Berufen, die sie am meisten schätzen, vor denen sie am meisten Achtung haben. Damit steht der Arztberuf weit vor anderen Professionen wie Rechtsanwälten (31 Prozent), Pfarrern (38 Prozent), Hochschulprofessoren (33 Prozent) oder Unternehmern (29 Prozent).
- Auch auf die Frage, welches ihr 'heimlicher Traumberuf' sei, nennen die relativ meisten Deutschen mit 16 Prozent den Arztberuf.
• Am häufigsten stimmen die Deutschen der Antwortvorgabe zu, dass es sich beim Arztberuf um einen anstrengenden Beruf handele (72 Prozent).
• Bei den drei danach genannten Urteilen handelt es sich bereits um Kritik am Arztberuf: 63 Prozent sagen, die Ärzte nehmen sich zu wenig Zeit, 52 Prozent, sie nehmen Privatpatienten wichtiger als andere und ebenso viele, dass es zu lange Voranmeldungszeiten gebe.
• Nicht einmal jeder Zweite glaubte jeweils, dass die deutschen Ärzte technisch und medizinisch auf dem neuesten Stand seien, und mit 45 Prozent halten ebenso viele (oder wenige) die Ärzte für 'Vertrauen erweckend'.
• 44 Prozent der Deutschen kritisieren, dass ihnen die Behandlung nicht erklärt wird. Dies verhält sich spiegelbildlich zu der Tatsache, dass nur ein Drittel der Ansicht ist, Ärzte seien 'menschlich' und gingen auf die Patienten ein.
Gerd Marstedt, 18.1.2006
Krank und entscheidungsunfähig: Broschüre zur Patientenvorsorge vorgestellt
 Was passiert, wenn ich meinen Willen nicht mehr artikulieren kann? Wie kann ich sicher stellen, dass keine unnötigen lebensverlängernden Maßnahmen bei mir durchgeführt werden, wenn durch Unfall oder Erkrankung ein plötzlicher Verlust von körperlichen, geistigen oder psychischen Fähigkeiten eintritt und die eigenen Angelegenheiten nicht mehr oder nicht mehr in vollem Umfang geregelt werden können? In einer heute beginnenden Serie stellt die "Ärzte Zeitung" die Möglichkeiten vor, mit denen sich sicherstellen läßt, daß auch in einer solchen Lebensphase die eigenen Wünsche beachtet werden: "Rechtzeitig vorsorgen - damit der eigene Wille weiter gilt!".
Was passiert, wenn ich meinen Willen nicht mehr artikulieren kann? Wie kann ich sicher stellen, dass keine unnötigen lebensverlängernden Maßnahmen bei mir durchgeführt werden, wenn durch Unfall oder Erkrankung ein plötzlicher Verlust von körperlichen, geistigen oder psychischen Fähigkeiten eintritt und die eigenen Angelegenheiten nicht mehr oder nicht mehr in vollem Umfang geregelt werden können? In einer heute beginnenden Serie stellt die "Ärzte Zeitung" die Möglichkeiten vor, mit denen sich sicherstellen läßt, daß auch in einer solchen Lebensphase die eigenen Wünsche beachtet werden: "Rechtzeitig vorsorgen - damit der eigene Wille weiter gilt!".
Parallel zur Serie der Ärzte-Zeitung bietet das beta Institut für sozialmedizinische Forschung und Entwicklung in Kooperation mit der Barmer Krankenkasse eine 54seitige Broschüre zum Thema kostenlos zum Download an. betaCare bietet verständlich aufbereitete Informationen zu sozialen Fragen im Gesundheitswesen an, u.a. zu Themen wie Behinderung, Pflege, Rehabilitation, Selbsthilfegruppen, Beratungs- und Betreuungsstellen, Sozialhilfe, Rente, Unfallversicherung, Krankengeld. Die Broschüre klärt über die unterschiedlichen Möglichkeiten rechtsgültiger Patientenvorsorge auf (Vorsorgevollmacht, Betreuungsverfügung, Patientenverfügung) und bietet auch dazu vorformulierte Muster-Vorlagen.
Download der Broschüre mit Entscheidungshilfen, Informationen, Muster zur Patientenvorsorge (Patientenverfügung, Betreuungsverfügung, Vorsorgevollmacht)
Gerd Marstedt, 7.11.2005
Gesundheitsversorgung von Asylsuchenden in zahlreichen EU-Staaten defizitär
 - 10 der gegenwärtig 25 EU-Mitgliedsländer beschränken die gesundheitliche Versorgung von erwachsenen Asylsuchenden auf die Versorgung von Notfällen.
- 10 der gegenwärtig 25 EU-Mitgliedsländer beschränken die gesundheitliche Versorgung von erwachsenen Asylsuchenden auf die Versorgung von Notfällen.
• Für Schwangere existiert diese Restriktion noch in 5 Ländern und für Kinder in 7 Ländern.
• Nur in knapp mehr als der Hälfte der Mitgliedsländer können die oftmals schwer psychisch belasteten und beeinträchtigten Asylsuchenden eine psychiatrische Screening-Untersuchung durchführen lassen.
• Zugang zu einer speziellen Behandlung für die unter Asylsuchenden ebenfalls nicht seltenen Personen, die gefoltert und traumatisiert sind, gibt es nicht in Lettland, Zypern und Luxemburg (einem der reichsten Länder in der EU).
Das sind einige Ergebnisse einer Studie, über die in der Ausgabe des britischen Wissenschaftsjournals "British Medical Journal (BMJ)" vom 29. Oktober 2005 berichtet wird. Die Informationen stammen aus einer Umfrage dänischer Wissenschaftler (zuerst veröffentlicht in "European Journal of Public Health vom 17. Oktober 2005: "The provision of health care for asylum seekers in the EU countries appears heterogeneous and often based on minimum standards") bei 24 der zuständigen Minsterien (aus Portugal kam keine Antwort).
Die dabei entdeckte Praxis sollte so schnell wie möglich im Sinne einer Art medizinischer Bürgerrechte geändert werden. Dafür spricht auch der ganz handfeste Grund der Akkumulation von Gesundheitsproblemen bis hin zum unvermeidlichen Krankenhausaufenthalt. Den Asylsuchenden gegen Geld Zugang zur Krankenversorgung zu gewähren, so in Großbritannien, ist so lange unethisch und unrealistischj, wie denselben Personen bezahlte Arbeit untersagt ist.
Hier finden Sie die PDF-Datei des Berichts im British Medical Journal
Bernard Braun, 6.11.2005