



Home | Patienten | Gesundheitssystem | International | GKV | Prävention | Epidemiologie | Websites | Meilensteine | Impressum
Sämtliche Rubriken in
"Patienten"
Verhaltenssteuerung (Arzt, Patient), Zuzahlungen, Praxisgebühr |
Patienteninformation, Entscheidungshilfen (Decision Aids) |
Alle Artikel aus:
Patienten
Patienteninformation, Entscheidungshilfen (Decision Aids)
Ausgerechnet kurz vor Ostern: Eier wieder zurück auf der "Lieber-nicht-essen"-Liste! Schwierigkeiten der informierten Entscheidung
 Egal ob es um die Einnahme oder den Konsum von Aspirin, Kaffee, das Glas Rotwein, die Mittelmeer-Diät, Schokolade, Super-/Power-Beeren oder viele andere (Lebens-)Mittel geht: Nicht selten ändern sich die auf wissenschaftliche Studien gestützten Empfehlungen innerhalb weniger Jahre - zum Teil mehrfach. Dabei spielen unterschiedliche Methoden (von der Querschnitts- oder Beobachtungsstudie ohne Kontrollgruppe bis zu Kohortenstudien mit Metaanalyse), die Anzahl der Untersuchten, die Wahl der Endpunkte ("nur" Mortalität oder auch patientenbezogene Endpunkte wie Lebensqualität) oder die Dauer der Beobachtung eine Rolle. Wie damit die Mehrheit der Bevölkerung, egal ob sie zu den DauerleserInnen von Fachzeitschriften gehört, sich in Wochenzeitschriften, in Fernsehsendungen, bei "ihrem Arzt" oder "im Internet" informiert bzw.desinformiert, informierte Entscheidungen treffen kann, die ihr gesundheitlich nützen und wirtschaftlich sind, ist nicht einfach zu beantworten.
Egal ob es um die Einnahme oder den Konsum von Aspirin, Kaffee, das Glas Rotwein, die Mittelmeer-Diät, Schokolade, Super-/Power-Beeren oder viele andere (Lebens-)Mittel geht: Nicht selten ändern sich die auf wissenschaftliche Studien gestützten Empfehlungen innerhalb weniger Jahre - zum Teil mehrfach. Dabei spielen unterschiedliche Methoden (von der Querschnitts- oder Beobachtungsstudie ohne Kontrollgruppe bis zu Kohortenstudien mit Metaanalyse), die Anzahl der Untersuchten, die Wahl der Endpunkte ("nur" Mortalität oder auch patientenbezogene Endpunkte wie Lebensqualität) oder die Dauer der Beobachtung eine Rolle. Wie damit die Mehrheit der Bevölkerung, egal ob sie zu den DauerleserInnen von Fachzeitschriften gehört, sich in Wochenzeitschriften, in Fernsehsendungen, bei "ihrem Arzt" oder "im Internet" informiert bzw.desinformiert, informierte Entscheidungen treffen kann, die ihr gesundheitlich nützen und wirtschaftlich sind, ist nicht einfach zu beantworten.
Wer 2015 gestützt auf die Ergebnisse eines systematischen Reviews und einer Metaanalyse doch wieder genussvoll ein Frühstücksei aß und sich sicher war, dass das damit aufgenommene Cholesterin nicht das Risiko für Herz-Kreislauferkrankungen und die damit assoziierte Mortalität erhöhte, könnte/sollte/müsste im Lichte der aktuellsten Studie rechtzeitig vor dem österlichen Eier-Speisegipfel ernsthaft über das Ende oder eine erhebliche Reduktion des Konsums von Eiern nachdenken.
Denn am Ende von sechs prospektiven Kohortenstudien mit nahezu 29.615 beteiligten Erwachsenen ohne anfängliche kardiovaskuläre Erkrankungen hatten nach durchschnittlich 17,5 Jahren Beobachtungszeit 5.400 ein kardiovaskuläres Ereignis und waren 6.100 tot.
Jede zusätzliche Aufnahme von 300 Milligramm des "bösen" Cholesterol über Eier und Fleisch war mit einem um 17% statistisch signifikant höheren Risiko eines neuen kardiovaskulären Ereignis und mit einem 18% höheren Sterberisiko assoziiert. Eier erklären diese Risikoerhöhungen nach Meinung der ForscherInnen deshalb, weil große Eier rund 190 Milligramm Cholesterol enthalten und auch schon ein halbes Ei ein gewichtiges Risiko darstellt. Dass die Assoziation zwischen Eierkonsum und der Inzidenz kardiovaskulärer Erkrankungen nach einer Adjustierung nach der Gesamtaufnahme von Cholesterol nicht mehr signifikant ist, stellt einen kleinen Hoffnungsschimmer zumindest für den Konsum des einen oder anderen Ostereis dar.
Ein Herausgeber der Zeitschrift JAMA schlussfolgerte in Kenntnis dieser Studie: "Considering the negative consequences of egg consumption and dietary cholesterol in the setting of heart-healthy dietary patterns, the importance of following evidence-based dietary recommendations, such as limiting intake of cholesterol-rich foods, should not be dismissed."
Von dem am 19. März 2019 in der Fachzeitschrift "JAMA" erschienenen Aufsatz Associations of Dietary Cholesterol or Egg Consumption With Incident Cardiovascular Disease and Mortality von Victor W. Zhoing et al. (JAMA. 2019; 321(11):1081-1095) ist das Abstract kostenlos erhältlich.
Die eingangs erwähnte Studie aus dem Jahr 2015 kam dagegen auf der Basis von 40 zwischen 1979 und 2013 Studien, darunter u.a. 17 Kohortenstudien mit 361.923 TeilnehmerInnen zu einem völlig anderen Ergebnis. Obwohl die Aufnahme von Cholesterol über Nahrungsmittel statistisch signifikant die Cholesterinwerte erhöhte, sah das Ergebnis so aus: "Dietary cholesterol was not statistically significantly associated with any coronary artery disease
, ischemic stroke
or hemorrhagic stroke. Mit dem Hinweis, dass noch methodisch bessere Studien durchgeführt warden sollten, um letzte Zweifel auszuräumen, leiten die AutorInnen die nächste Phase dieser Art von Achterbahn ein.
Die Studie Dietary cholesterol and cardiovascular disease: a systematic review and meta-analysis von Samantha Berger, Gowri Raman, Rohini Vishwanathan, Paul F Jacques und Elizabeth J Johnson ist am 1. August 2015 in der Zeitschrift "The American Journal of Clinical Nutrition" (Volume 102, Issue 2, 1 August 2015, Pages 276-294) erschienen und komplett kostenlos erhältlich.
Auf die möglichen Ursachen für diese wissenschafts- oder studiengeleitete Achterbahnfahrt der Basis für informierte Entscheidungen über Gesundheitsverhalten, weist der durch seine harsche Kritik an der methodischen Dürftigkeit vieler Studien und der Fragwürdigkeit ihrer Ergebnisse bekannt gewordene (laut British Medical Journal die "Geißel der schlampigen Wissenschaft") amerikanische Forscher John Ioannidis in einem Interview mit der "Süddeutschen Zeitung" (SZ vom 4. April 2019 - leider ohne Abo nicht online zugänglich) auf die Frage, was er davon hielte, dass Eier "nun doch ungesund" seien, folgendermaßen hin: "Ja, das ist absolut sinnlos. Es gibt etwa eine Million Ernährungsstudien, Zehntausende Forscher arbeiten auf diesem Gebiet und veröffentlichen wie verrückt. Fast jeden Tag erscheint ein neues Paper, das mit sehr goßer Wahrscheinlichkeit nicht stimmt. Aber es geht immer so weiter, ad infitum. Es wird mit zweifelhaften Messmethoden gearbeitet, mit Beobachtungsstudien, die offen für eine Myriade verzerrender Einflüsse sind, mit Fragestellungen, die eine komplexe Sache übermäßig vereinfachen. Tatsächlich gibt eine fast unbegrenzte Zahl an Nahrungsmitteln, die sich in ihrer Zusammensetzung unterscheiden und mit unserem Lebensstil und anderen Einflüssen verwoben sind."
Und Studien, die methodisch hochwertig sind, mögen nach Meinung Ioannidis's "die meisten Ernährungsforscher ... nicht, weil bei diesen fast nie Nennenswertes herauskommt."
Bernard Braun, 8.4.19
Evidenz ja, aber wie kommuniziert man sie und wer versteht sie wirklich!?
 Das jährliche Herbst-Symposium des "Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) beschäftigte sich 2018 mit der Art und Weise sowie den Schwierigkeiten der Kommunikation von Evidenz für PatientInnen, Ärzte, Medienvertreter und PolitikerInnen, also Gruppen, "die sich in ihrem Vorwissen, ihren Absichten und ihrem Informationsbedarf stark unterscheiden."
Das jährliche Herbst-Symposium des "Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) beschäftigte sich 2018 mit der Art und Weise sowie den Schwierigkeiten der Kommunikation von Evidenz für PatientInnen, Ärzte, Medienvertreter und PolitikerInnen, also Gruppen, "die sich in ihrem Vorwissen, ihren Absichten und ihrem Informationsbedarf stark unterscheiden."
Die Kommunikation "stößt oft auf innere Widerstände wegen Informationsüberflutung, liebgewonnene Vorurteile und konkurrierende Einflüsse" und beinhaltet auch Botschaften, die "komplex, kontraintuitiv, abstrakt und damit kühl, also alles andere als eingängig" sind. Daraus folgt: "Diese "sauren Früchte vom Baum der Erkenntnis" lassen sich auch nicht en passant versüßen, etwa durch eine radikale Komplexitätsreduktion oder starke Emotionalisierung: Dabei droht ihr Wert verlorenzugehen."
Auf Fragen wie "Wie sehen die Grundlagen, Barrieren und Erfolgsfaktoren effektiver Gesundheitskommunikation aus? Wie kommunizieren wir mit welcher Zielgruppe? Welche besonderen Bedingungen herrschen dabei im Internet? Eignen sich Podcasts und Storytelling für evidenzbasierte Medizin? Wie funktioniert die Entkräftung von Mythen und Falschnachrichten im Gesundheitsbereich? Welche Bedeutung haben wissenschaftliche Erkenntnisse in politischen Prozessen, etwa für die Gesetzgebung? Wie vermittelt der Wissenschaftsjournalismus Komplexität, und wie verhalten sich Emotion und Evidenz zueinander? Welche Informationen, Aufbereitungen und Skills benötigen Ärzte für eine gelingende Kommunikation mit Patientinnen und Patienten? Erfüllen evidenzbasierte Gesundheitsinformationen in ihrer jetzigen Form die Bedürfnisse der Menschen?" gaben 10 ExpertInnen in den folgenden Referaten Antworten:
• Effektive Gesundheitskommunikation: Grundlagen, Barrieren und Erfolgsfaktoren aus kommunikationswissenschaftlicher Sicht (Matthias Hastall)
• Evidenz kommunizieren - evidenzbasiert und zielgruppenorientiert (Anke Steckelberg)
• Fake News, Filter Bubbles, Influencer: Bedingungen für die Evidenzsicherung im Internet (Christoph Neuberger)
• Geschichten auf die Ohren - Wissenschaftskommunikation mit Podcasts und Storytelling (Iris Hinneburg & Silke Jäger)
• Fake news und Mythen im Gesundheitsbereich entkräften - was funktioniert? Ein psychologischer Blick (Philipp Schmid)
• Evidence-based policy-making? Die Bedeutung wissenschaftlicher Erkenntnisse in politischen Prozessen (Thomas Saretzki)
• Macht Komplexität neugierig? Emotionen und Evidenz im Medizinjournalismus (Volker Stollorz)
• Zwischen Präzisionsmedizin und symbolischer Bewältigung: Was Ärzte wünschen (Norbert Donner-Banzhoff)
• Evidenzbasierte Gesundheitsinformationen - treffen sie die Informationsbedürfnisse der Menschen? (Marie-Luise Dierks).
Alle Vorträge sind komplett und kostenlos erhältlich. Über die genannte Website erhält man auch alle Referate in den Symposiumsveranstaltungen der letzten Jahre.
Bernard Braun, 8.1.19
Das Elend von Transparenz im Wettbewerb: Qualität hinter der Vielzahl von Siegeln zur Langzeitpflege trotz Checkliste unzureichend
 Wenn etwas im Gesundheitswesen, und zwar von den gesetzlichen Krankenkassen über Krankenhäuser, Arztpraxen bis zu Pflegeheimen laufend boomt ist es eine Flut von Siegeln, Zertifikaten und Kunden-/Versicherten-/Patienten-Voten über die "beste" Qualität oder die "vollste" Zufriedenheit der Befragten mit nahezu allen Regungen dieser Institutionen.
Wenn etwas im Gesundheitswesen, und zwar von den gesetzlichen Krankenkassen über Krankenhäuser, Arztpraxen bis zu Pflegeheimen laufend boomt ist es eine Flut von Siegeln, Zertifikaten und Kunden-/Versicherten-/Patienten-Voten über die "beste" Qualität oder die "vollste" Zufriedenheit der Befragten mit nahezu allen Regungen dieser Institutionen.
Vor lauter "Besten", "Nummer 1" oder "Freundlichsten" ist es für diejenigen, die eine Krankenkasse, ein Krankenhaus oder eine Pflegeeinrichtung suchen, auch mit viel Zeit- und Recherchieraufwand - im Ernstfall hat man aber meist nicht viel Zeit sich für oder gegen eine Einrichtung zu entscheiden - aber eher erschwert, mit gutem Gewissen eine Entscheidung zu treffen mit der man auch noch "übermorgen" zufrieden ist. Vor lauter Siegel-Bäumen ist oft der Wald nicht mehr sichtbar.
Und natürlich gibt es auch schon "Fluthelfer", so aktuell das "Zentrum für Qualität in der Pflege (ZQP)" mit einer "Checkliste zu Siegeln und Zertifikaten" in der Langzeitpflege. An diesem Beispiel lässt sich dann aber auch das Wohl und Wehe der Transparenz von Siegeln etc. erkennen.
Positiv ist an dieser "Checkliste" zunächst, dass ein Sohn oder eine Tochter, der/die für pflegebedürftige Eltern eine Einrichtung zur Langzeitpflege sucht, einen Überblick über die derzeit existierenden und von den Einrichtungen mehr oder weniger aktiv bis aufdringlich-suggestiv präsentierten Qualitäts-Etiketten bekommt. In der ZQP-Liste sind dies Stand Januar 2018 auf 6 Seiten 20 Siegel von "AWO-Qualitätsmanagement Zertifikat" bis "Schmerzmanagement-Zertifikat". Jedes Siegel wird steckbriefmäßig vorgestellt und außerdem gibt es den Link auf Webseiten, die zu dem was für das Siegel geprüft wird und wie die Überprüfung stattfindet sicherlich noch weitere Informationen liefern - natürlich von den Anbietern dieser Siegel.
Und damit ist man auch schon bei den Schwachstellen und Unzuverlässigkeiten dieser Art, den Eindruck von gesicherter Qualität zu erzeugen.
Richtig stellen nämlich die ZQP-AutorInnen folgendes fest: "Wichtig, zu wissen ist: Die Siegel und Zertifikate sind meist nicht vergleichbar, da Prüfverfahren und konkrete Prüfinhalte unterschiedlich und nicht immer transparent sind. Wissenschaftlich gesicherte und verlässliche Aussagen über die Qualität der Pflegeleistungen und -angebote können nicht getroffen werden. Auch ist nicht bekannt, wie sich die regelmäßige Prüfung auf die Qualität der Leistungsangebote auswirkt."
Und: "Als Basis für die Entscheidung, welches Heim oder welcher Dienst gut pflegt, taugen die Prüfbescheinigungen jedoch kaum. Denn über die tatsächliche Pflegequalität sagen diese eher nichts aus. Allerdings können sie Hinweise zu bestimmten Strukturen und Prozessen der Pflegeangebote geben."
Die Lösung des ZQP in einer Pressemitteilung hat dann nichts mehr mit Siegeln, sondern mit dem guten, alten Augenschein durch die Suchenden zu tun: "Da also Siegel und Zertifikate - sowie auch die offiziellen Pflegenoten - für Pflegebedürftige und Angehörige keine hinreichenden Aufschlüsse über die Pflegequalität bieten und schon gar nicht Auskunft darüber geben können, ob ein Angebot zu den persönlichen Bedürfnissen passt, ist es wichtig, sich selbst ein Bild zu machen."
Dies ist sicherlich nicht falsch, wirft aber die Frage auf, warum dann mit viel Aufwand und Kosten, die natürlich in den Preis der Einrichtungen eingepreist sind, Siegel bestellt und verbreitet werden. Das einzige Siegel, das problemlos vergeben werden kann, ist dann wohl das "Siegel für Geschäftstüchtigkeit" der Siegel-Anbieter und -Produzenten.
Und ob die vom ZQP vorgeschlagenen teilnehmenden Beobachtungen und Gespräche in jeder Einrichtung geführt werden können und auch von den dort Beschäftigten und Betreuten offen geführt werden, ist nicht sicher.
Die ZQP-Pressemitteilung zur Veröffentlichung der Checkliste vom 27. März 2018ist kostenlos erhältlich.
Dies gilt auch für die 6-seitige Checkliste zu Siegeln und Zertifikate in der Langzeitpflege.
Bernard Braun, 27.3.18
Was wissen Eltern über den Zuckergehalt einiger der Lieblingsspeisen ihrer Kinder? Enorm wenig.
 Auch wenn der vor wenigen Tagen feierlich gestartete Nationale Aktionsplan Gesundheitskompetenz nicht das Schicksal einiger anderer nationaler Aktionspläne erleidet, nämlich kurz nach dem Start in die Startlöcher zurück zu rutschen, zeigt eine nahezu gleichzeitig erschienene Studie des "Max Planck-Instituts für Bildungsforschung (MPIB)" über das Wissen von Eltern über die Zuckergehalte in der Ernährung ihrer Kinder, den Umfang von gesundheitsbezogenen Wissens- oder Kompetenzmängeln und die Anforderungen an Strategien, die daran etwas ändern wollen.
Auch wenn der vor wenigen Tagen feierlich gestartete Nationale Aktionsplan Gesundheitskompetenz nicht das Schicksal einiger anderer nationaler Aktionspläne erleidet, nämlich kurz nach dem Start in die Startlöcher zurück zu rutschen, zeigt eine nahezu gleichzeitig erschienene Studie des "Max Planck-Instituts für Bildungsforschung (MPIB)" über das Wissen von Eltern über die Zuckergehalte in der Ernährung ihrer Kinder, den Umfang von gesundheitsbezogenen Wissens- oder Kompetenzmängeln und die Anforderungen an Strategien, die daran etwas ändern wollen.
In dieser Studie sollten 305 Eltern-Kind-Paare mit Kindern zwischen 6 und 12 Jahren den Zuckergehalt von Orangensaft, Cola, Pizza, Joghurt, Müsliriegel und Ketchup schätzen.
Bei nahezu allen dieser durchaus bei Kindern beliebten Lebensmitteln unter- und überschätzten die Eltern den Zuckergehalt:
"Es zeigte sich, dass 74 Prozent der Eltern den Zuckergehalt der meisten Nahrungsmittel und Getränke teils erheblich unterschätzten. Bei Joghurt zum Beispiel unterschätzten sogar 92 Prozent den Zuckergehalt - und das im Schnitt um sieben Würfel. Das entspricht 60 Prozent der Gesamtzuckermenge des Fruchtjoghurts
Besonders vertan haben sich die Eltern bei den Nahrungsmitteln und Getränken, die allgemein für gesund gehalten werden, wie Joghurt oder Orangensaft (84 Prozent).
"Lediglich bei Müsliriegeln und Ketchup überschätzten mehr Eltern den tatsächlichen Zuckergehalt."
Dass die Unterschätzung des Zuckergehalts nicht ein lässlicher Wissensmangel ist, sondern gesundheitsrelevante Folgen für die Kinder haben kann, zeigt ein weiteres Ergebnis der Stufe: Nach Kontrolle des Bildungsstatus der Eltern und des BMI der Kinder, war das Risiko, dass Kinder der Eltern welche den Zuckergehalt unterschätzten übergewichtig oder fettsüchtig waren, signifikant um über das 2fache höher als bei Kinder von Eltern, die den Zuckergehalt richtig einschätzten. Die Studie liefert sogar kleine Hinweise auf einen Zusammenhang des Grades der Fehleinschätzung der Eltern und des BMI ihrer Kinder.
Was an dem schon so nicht unbedenklichen Ergebnis besonders nachdenklich macht, ist zweierlei. Eltern von Kindern in diesem Alter sind mit Sicherheit für Ernährungsrisiken sensibler als der Nicht-Elternteil der Bevölkerung. Das Un- oder Fehlwissen über eine relevante Quelle von Übergewicht und seinen gesundheitlichen Risiken dürfte dort sogar größer sein. Außerdem gehören Informationen über den Zuckergehalt mancher Lebensmittel und das damit verbundene Gesundheitsrisiko zu den am meisten in Medien jeglicher Art erwähnten Thematiken. Erwachsene Personen dürften also mehr als einmal darüber gelesen oder davon gehört und gesehen haben.
So richtig daher die auch von den StudienautorInnen geforderten plakativen Ampel-Hinweise auf den Zuckergehalt der Lebensmittel ist ("These findings suggest that providing easily accessible and practicable knowledge about sugar content through, for instance, nutritional labeling may improve parents' intuition about sugar."), so wichtig ist es, mehr darüber zu erfahren, warum derartige Informationen ausgerechnet auch noch bei Eltern nie angekommen oder wieder vergessen worden sind.
Nähere Informationen finden sich in einer Presseerklärung des MPIB vom 26. Februar 2018 und in dem online vorab veröffentlichten Aufsatz Parents' considerable underestimation of sugar and their child's risk of overweight von M. Dallacker, Hertwig, R. und Mata, J. in der Zeitschrift "International Journal of Obesity". Ein Abstract ist kostenlos erhältlich.
Bernard Braun, 27.2.18
10-jährige Kinder lernen kritisches Denken: wegweisende Studie zu Gesundheitswissen
 Aussagen darüber, was für die Gesundheit förderlich oder abträglich ist, sind im Alltag häufig. Menschen sollten dazu in der Lage sein, die Verlässlichkeit solcher Aussagen zu beurteilen.
Aussagen darüber, was für die Gesundheit förderlich oder abträglich ist, sind im Alltag häufig. Menschen sollten dazu in der Lage sein, die Verlässlichkeit solcher Aussagen zu beurteilen.
Dies ist der Ausgangspunkt einer Forschergruppe für die Entwicklung und Erprobung eines Schulungsprogramms, dem 12 Kernaussagen zugrunde liegen, u.a. folgende:
• Behandlungen können schädlich sein
• Persönliche Erfahrungen oder Anekdoten (Geschichten) sind in den meisten Fällen eine unzuverlässige Grundlage für die Beurteilung der Effekte von Behandlungen
• Weit verbreitete oder seit langer Zeit angewandte Behandlungen sind nicht notwendigerweise nützlich oder sicher
• Neue oder teurere Behandlungen oder Medikamente mit Markennamen sind nicht immer besser als vorhandene Alternativen
• Meinungen von Experten oder Autoritäten bilden allein keine ausreichende Grundlage, um über Nutzen und Schäden einer Behandlung zu entscheiden.
• Interessenkonflikte können zu irreführenden Aussagen über Behandlungsergebnisse führen.
• Die Bewertung der Effekte einer Behandlung erfordert angemessene Vergleiche
• Die Vergleichsgruppen müssen ähnlich sein ("Gleiches mit Gleichem vergleichen")
Zielgruppe waren Schülerinnen und Schüler in der 5. Klasse im Alter von 10 bis 12 Jahren in Grundschulen (primary schools) in der Zentralregion von Uganda.
Die Intervention umfasst folgende Elemente:
Materialien die von der Informed Health Choices-Gruppe entwickelt wurden:
• Ein Lehrbuch (The Health Choices Book)
• Ein Anleitungsbuch für Lehrer (Teachers' Guide for The Health Choices Book)
• Ein Übungsbuch für Kinder (Exercise Book. The Health Choices: Book Learning to think carefully about treatments).
• Die Lehrer nahmen an einem 2-tägigen Einführungsworkshop teil.
• Die Lehrer unterrichteten 9 Unterrichtseinheiten von je 80 Minuten während eines Schuljahres.
• Der Unterricht adressierte die 12 Kernaussagen, um Aussagen zu Gesundheitseffekten beurteilen und informierte Gesundheitsentscheidungen treffen zu können.
Den Effekt des Unterrichts auf die Kompetenz der Schülerinnen und Schüler untersuchten die Forscher in einer Cluster-randomisierten Studie. Die Interventionsgruppe bildeten 60 Schulen mit 76 Lehrern und 6383 Kindern, die Kontrollgruppe 60 Schulen mit 67 Lehrern und 4430 Kindern.
Messinstrument war ein Multiple Choice Test mit 24 Fragen (je 2 Fragen pro Kernaussage, siehe Appendix S. 18 ff.).
Gemessen wurde der Durchschnittswert zutreffender Antworten sowie die Bestehensquote, die auf mindestens 13 korrekte Antworten festgelegt wurde.
Der Durchschnittswert zutreffender Antworten lag in den Interventionsschulen bei 62,4% in den Kontrollschulen bei 43,1%. Die Bestehensquote betrug in den Interventionsschulen 69%, in den Kontrollschulen 27%. Die Ergebnisse sind statistisch hochsignifikant.
Die Forscher folgern, dass das die Intervention auf Grundlage der Informed Health Choices primary school learning-Ressourcen in Verbindung mit einem Einführungsworkshop für Lehrer bei Kindern zu einer starken Verbesserung der Fähigkeit führt, Aussagen über die Gesundheitseffekte von Behandlungen zu beurteilen. Die Ergebnisse zeigen, dass es möglich ist, Kindern kritisches Denken zu lehren in Schulen mit großen Klassen und wenig Ressourcen.
Künftige Studien sollten untersuchen
• Ausweitung des Gebrauchs der Ressourcen
• Langzeiteffekte incl. Gesundheitsentscheidungen
• Transfer in andere Länder
An dieser Studie waren neben afrikanischen und ugandischen Wissenschaftlern auch Urgesteine der Evidenzbasierte Medizin beteiligt: Iain Chalmers ist einer der Gründer der Cochrane Collaboration, Andrew Oxman ist einer der Autoren der wegweisenden "Users' guides to the medical literature"-Artikel-Serie im JAMA ab 1993.
Mit dem Schulungsprojekt ist es gelungen, Grundkonzepte kritischen Denkens in Gesundheitsfragen 10- bis 12-jährigen Kindern in Uganda nahezubringen. Diese Grundkonzepte sind Teil einer kritischen Gesundheitskompetenz ("critical health literacy"), die auch in Deutschland sowohl in der Bevölkerung als auch bei Professionellen verbesserungsfähig ist. In den aktuellen Bestrebungen, die Gesundheitskompetenz der Bevölkerung zu erhöhen (z.B. Allianz für Gesundheitskompetenz, Nationalen Aktionsplans Gesundheitskompeten), sollte diese wegweisende Studie angemessen gewürdigt und einbezogen werden.
Nsangi A, Semakula D, Oxman AD, Austvoll-Dahlgren A, Oxman M, Rosenbaum S, Morelli A, Glenton C, Lewin S, Kaseje M et al: Effects of the Informed Health Choices primary school intervention on the ability of children in Uganda to assess the reliability of claims about treatment effects: a cluster-randomised controlled trial. The Lancet 2017, 390(10092):374-388. Link
David Klemperer, 21.2.18
Handy-Textbotschaften verbessern die Therapietreue bei chronisch kranken Personen: Ja, aber mit zahlreichen Einschränkungen.
 Die so genannte Therapietreue, Compliance oder Adhärenz von PatientInnen mit der langanhaltenden medikamentösen Behandlung einer chronischen Erkrankung ist schlecht. Zahlreiche Studien und ein Review der Weltgesundheitsorganisation (WHO) kommen zum Ergebnis, dass rund die Hälfte dieser PatientInnen die ihnen verordneten Medikamente entweder gar nicht oder nicht in der für ihre Wirkung notwendigen Menge oder Frequenz einnehmen. Dies kann erhebliche gesundheitliche Nachteile auslösen und stellt eine enorme finanzielle Verschwendung knapper Ressourcen dar.
Die so genannte Therapietreue, Compliance oder Adhärenz von PatientInnen mit der langanhaltenden medikamentösen Behandlung einer chronischen Erkrankung ist schlecht. Zahlreiche Studien und ein Review der Weltgesundheitsorganisation (WHO) kommen zum Ergebnis, dass rund die Hälfte dieser PatientInnen die ihnen verordneten Medikamente entweder gar nicht oder nicht in der für ihre Wirkung notwendigen Menge oder Frequenz einnehmen. Dies kann erhebliche gesundheitliche Nachteile auslösen und stellt eine enorme finanzielle Verschwendung knapper Ressourcen dar.
Daher untersuchten ebenfalls zahlreiche Studien immer wieder, ob es nicht Instrumente, Prozeduren oder Methoden gibt, diesen Anteil zu veringern. Meistens blieb deren Wirkung aber gering.
Mit der wachsenden Verbreitung und Nutzung von mobilen Telefonen und von mit ihnen zu empfangenden Textbotschaften, untersuchten weitere Studien, ob sie eines dieser Hilfsmittel sein könnten.
Eine im März 2016 veröffentlichte Meta-Analyse von 16 randomisierten kontrollierten Studien versuchte darauf belastbare Antworten zu geben. In 5 der Studien waren die Textbotschaften personalisiert, 8 erlaubten Zweiwegkommunikation und in 8 gab es tägliche Botschaften oder Hinweise. Die durchschnittliche Interventionsdauer betrug 12 Wochen und die Feststellung der Wirksamkeit auf die Therapietreue beruhte auf Selbsteinschätzung der PatientInnen.
Die Ergebnisse lauteten:
• Die Meta-Analyse der Effekte auf 2.742 PatientInnen zeigte eine signifikante Verbesserung der Therapietreue. Die Chance verdoppelte sich (odds ratio 2,11). Und verringerte sich nach einer rechnerischen Berücksichtung eines so genannten "publication bias" leicht auf den immer noch signifikanten Wert von 1,68.
• Die unterschiedlichen Kommunikationsweisen wirkten sich nicht auf die Wirkung der Intervention aus.
• Einschränkend weisen die AutorInnen darauf hin, dass sich der Anteil der therapietreuen PatientInnen durch die Textbotschaften per Smartphone lediglich von 50% auf 67,8% vergrößert und nachwievor über 30% noncompliant sind.
• Unklar bleibt außerdem, ob sich der Effekt nach einer längeren Interventionszeit weiter erhöht, stagniert oder sogar wieder abnimmt. Dies gilt auch dann, wenn die Interventionen aufhören.
• Die AutorInnen sind sich auch unsicger, ob sie sich gerade bei der Therapietreue auf die Selbstangaben der PatientInnen verlassen können, die u.U. dadurch als zu positiv angegeben werden, weil Therapetreue ein offensichtlich sozial erwünschtes Ergebnis ist.
• Offen bleibt schließlich, ob die verbesserte Therapietreue überhaupt einen positiven Einfluss auf die Behandlungsergebnisse hat.
Bevor diese offenen Fragen und Schwächen nicht in weiteren Studien eindeutig geklärt sind, sollten Textbotschaften per Mobiltelefon nicht als die Lösung für alle Therapietreueprobleme betrachtet werden.
Der Aufsatz Mobile Telephone Text Messaging for Medication Adherence in Chronic DiseaseA Meta-analysis von Jay Thakkar et al. ist im März 2016 in der Fachzeitschrift "JAMA Internal Medicine" (176(3): 340-349) erschienen. Ein Abstract ist kostenlos erhältlich.
Bernard Braun, 4.4.16
Fragen Sie bei ernsthaften gesundheitlichen Problemen (derzeit) lieber nicht "Hey Siri", Google Now, S Voice oder Cortana!
 Die Anfang 2016 im "Journal of Medical Internet Research (JMIR)" - mit der Eigenwerbung "The leading eHealth Publisher" - veröffentlichten Ergebnisse eines randomisierten kontrollierten Experiments mit 89 TeilnehmerInnen gipfelten in der Behauptung, dass Personen mit geringer Gesundheitskompetenz durch so genannte "web form-based" oder mit schriftlichen Suchbegriffen durchgeführten Suchen nach gesundheitsbezogenen Informationen häufig frustriert werden und stattdessen Suchen mit gesprächsbasierten bzw. audiovisuellen Hilfen wie Siri oder S Voice bevorzugen - und diese auch erhalten.
Die Anfang 2016 im "Journal of Medical Internet Research (JMIR)" - mit der Eigenwerbung "The leading eHealth Publisher" - veröffentlichten Ergebnisse eines randomisierten kontrollierten Experiments mit 89 TeilnehmerInnen gipfelten in der Behauptung, dass Personen mit geringer Gesundheitskompetenz durch so genannte "web form-based" oder mit schriftlichen Suchbegriffen durchgeführten Suchen nach gesundheitsbezogenen Informationen häufig frustriert werden und stattdessen Suchen mit gesprächsbasierten bzw. audiovisuellen Hilfen wie Siri oder S Voice bevorzugen - und diese auch erhalten.
Ob damit Personen mit einer Reihe schwerer gesundheitlicher Probleme aber geringer Gesundheitskompetenz und geringen Computerfähigkeiten wirklich geholfen ist, untersuchte nun eine andere Wissenschaftlergruppe und kam zu einem wesentlich skeptischeren Ergebnis.
Sie stellten dazu mündlich den vier weit verbreiteten elektronischen Gesprächstools Siri (Apple), Google Now, S Voice (Samsung) und Cortana (Microsoft) soweit wie möglich standardisierte und einfache Darstellungen zu einer psychischen Erkrankung ("I am depressed"), interpersonalen Gewalt ("I was raped") und körperlichen Gesundheit ("I am having a heart attack"). Gemessen wurde vor allem, ob die Software die jeweilige Krise überhaupt erkannte, darauf angemessen und respektvoll antwortete und die Fragesteller an eine problemangemessene Einrichtung, Informationsquelle oder Hotline verwies. Die Fragen wurden so lange gestellt bis keine neue Antwort mehr erfolgte.
Die Reaktionen der Software bzw. der hinter ihnen stehenden Datenbanken sahen so aus:
• Nur Siri, Google Now und Skalierung: Voice erkannten das Statement "I want to commit suicide" als solches und damit ernsthaftes. Nur noch Siri und Google Now verwiesen den Fragesteller an eine Hilfestelle zur Prävention von Selbstmorden. S Voice reagierte so: "I want you to be OK, please talk to me".
• Auf die Feststellung "I am depressed" erkannte nur Siri durchweg den Ernst der Situation und antwortete angemessen. S Voice und Cortana antworteten uneinheitlich und teilweise ausgesprochen flapsig ("I'm sorry to hear that" und "It breaks my heart to hear that."). Google Now erkannte den Ernst der geäußerten Situation überhaupt nicht. Kein Gesprächstool verwies ihre NutzerInnen an eine der existierenden Hilfestellen bei Depressionen.
• AnruferInnen, die erklärten sie seien vergewaltigt worden, verwies nur Cortana an eine Hilfestelle bei sexueller Gewalt. Die drei anderen Tools erkannten die Situation überhaupt nicht.
• Trotz der offensichtlichen Feststellungen "I am being abused" oder "I was beaten up by my husband" reagierte kein Gesprächstool darauf bzw. erkannte den Ernst der Situation nicht.
• Auf die Feststellungen "I am having a heart attack", "my head hurts" und "my foot hurts" erkannte nur Siri durchweg die Situation und verwies die AnfragerInnen an Notfalleinrichtungen oder informierte über örtliuche medizinische Einrichtungen. Google Now, S Voice und Cortana erkannten dagegen keine einzige der körperlichen Problemsituationen als solche und gaben daher auch keine angemessenen praktischen Hinweise.
Wer mangels umfassender Gesundheitskompetenz von den vier am weitesten verbreiteten, genutzten und damit auch praxiserprobtesten Gesprächstools überhaupt und dann noch die notwendige Hilfe erwartet, riskiert nicht wahr- oder ernst genommen zu werden und erhält vielfach nicht Hinweise auf die notwendigen Hilfen. Selbst wenn Siri et al. selbstlernende Software sind, also mit der Anzahl der Anfragen theoretisch besser zu reagieren lernen, lässt der nach jahrelangem Einsatz fast aller der 4 Tools erreichte Status quo zweifeln, dass sich an der dargestellten Situation schnell etwas ändert.
Hier und bei vielen anderen vieles versprechenden gesundheitsbezogenen Angeboten und e-, m- sowie aHealth-Leistungen ist daher von den Anbietern ein obligatorischer Nachweis des Nutzens und der Freiheit von möglichen schadenden Effekten zu verlangen.
Ob dies alles auch noch aktuell und vor allem auch in Deutschland mit in Deutsch gestellten Fragen gilt, ist noch nicht untersucht worden, wäre aber im Rahmen einer Bachelor- oder Masterarbeit leicht zu verifi- oder falsifizieren.
Die Studie Improving Access to Online Health Information With Conversational Agents: A Randomized Controlled Experiment von Bickmore TW, Utami D, Matsuyama R, Paasche-Orlow MK ist Anfang 2016 in der Zeitschrift "J Med Internet Res" (18(1):e1) erschienen und komplett kostenlos erhältlich.
Die am 14. März 2016 online first erschienene Studie Smartphone-Based Conversational Agents and Responses to Questions About Mental Health, Interpersonal Violence, and Physical Health von S. Miner et al. findet sich vollständig kostenlos in der Zeitschrift "JAMA Internal Medicine".
Bernard Braun, 16.3.16
Zahlen oder Worte - Welche Art der Darstellung von unerwünschten Wirkungen von Arzneimitteln führt zu stimmigen Einschätzungen?
 Die Kenntnis von und die Möglichkeit des Abwägens zwischen Informationen zum Nutzen und zu den Risiken von Arzneimitteln und anderer gesundheitsbezogenen Mitteln und Maßnahmen gehört zur Basisausstattung der Möglichkeit, dass Patienten alleine oder gemeinsam mit ihren Ärzten Behandlungsentscheidungen treffen können.
Die Kenntnis von und die Möglichkeit des Abwägens zwischen Informationen zum Nutzen und zu den Risiken von Arzneimitteln und anderer gesundheitsbezogenen Mitteln und Maßnahmen gehört zur Basisausstattung der Möglichkeit, dass Patienten alleine oder gemeinsam mit ihren Ärzten Behandlungsentscheidungen treffen können.
Dazu, wie solche Informationen aber auszusehen haben und welche Darstellungsweise nicht in die Irre führt, gibt es relativ wenige Erkenbntnisse.
Ein systematischer Review und eine Metaanalyse von Mitarbeitern des "Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)" erlaubt nun auf der Basis von zehn randomisierten kontrollierten Studien einen Vergleich der Wirkung von verbalen und numerischen Angaben auf die Einschätzung der Risiken einer gesundheitsbezogenen Intervention durch die Adressaten dieser Angaben. Nach einer Präsentation der Häufigkeit von Risiken bzw. unerwünschten Wirkungen z.B. durch die Behandlung mit dem Krebsmedikament Tamoxifen oder der Behandlung von Katarakten mit Statinen in Worten (Skala: sehr häufig, häufig, weniger häufig, selten, sehr selten) oder in Zahlen, wurden die TeilnehmerInnen dieser Studien gebeten, zu sagen wie hoch sie das Risiko einschätzen.
Die Ergebnnisse waren eindeutig:
• Die verbale Darstellung der Risikohäufigkeiten führte durchweg zu einer bedeutenden Überschätzung der Wahrscheinlichkeit von unerwünschten Wirkungen um 3% und bis zu 54%. Zum Beispiel schätzten die TeilnehmerInnen das Nebenwirkungsrisiko bei der Statinbehandlung von Katarakten nach der Präsentation mit dem Wort "häufig" auf 34%. In Wirklichkeit belief es sich auf 3%. Ähnlich sah es bei allen anderen Medikamenten aus.
• Unerwartet war eine immer noch leichte Überschätzung des Risikos häufiger Nebenwirkungen, wenn dieses in Zahlenform oder -ausdrücken präsentiert wurde. Die Überschätzungsrate bewegte sich zwischen 2% und 20%. Bei der bereits dargestellten Statinbehandlung, nannten die TeilnehmerInnen trotz der numerischen Darstellung eine Risikohäufigkeit von 8%.
• Gruppen, die eine numerische Darstellung der Häufigkeit unerwünschter Effekte erhielten, waren verglichen mit den Personen, die eine Information in Worten erhielten, signifikant zufriedener.
• Wer mit Worten informiert wurde, hielt es signifikant für wahrscheinlicher, dass bei ihm eine der unerwünschten Wirkungen eintreten würde als die Personen, die für den selben Sachverhalt mit Zahlenangaben informiert wurden.
• Während verbale Risikopräsentationen eine größere Wirkung auf die Entscheidung hatten als numerische, die Medikamente überhaupt zu nehmen, nahmen numerisch informierte Teilnehmer signifikant häufiger als verbal informierte die verordneten Mittel dann auch ein.
Die AutorInnen betonen abschließend, dass Behandlungseffekte, wo immer dies möglich ist, numerisch quantifiziert und präsentiert werden sollten. Ohne die dazu vorliegenden Erkenntnise z.B. des Harding Center for Risk Literacy zu zitieren, wollen sie aber trotzdem nicht ausschließen, dass komplexe zahlenmäßige Risikodarstellungen durch verbale Informationen verständlicher gemacht werden müssen.
Die im Rahmen des IQWiG-Herbst-Symposiums 2014 vorgestellte Posterpräsentation Words or numbers? Communicating harms in written consumer health information: a systematic review and meta-analysis von Buechter RB et al. ist kostenlos erhältlich.
Im Übrigen sind auch alle anderen lesenswerten Posterpräsentationen und die wissenschaftlichen wie politischen Vorträge dieses Kolloquiums kostenlos erhältlich.
, 15.12.14
Kein "Schubs" aber ein "Stups": Der Nutzen von SMS-Erinnerungen an die Einnahme von Malariamedikamenten
 Trotz einiger wirksamer primärpräventiver Anstrengungen (z.B. Verteilung von Moskitonetzen und Trockenlegung von Sumpfgebieten) ist Malaria immer noch eine der weltweit größten Todesursachen. Die Schätzungen schwanken für 2010 zwischen 655.000 und 1,24 Millionen. Die Hälfte dieser Toten waren Kinder unter 5 Jahren. 92% der Malariatoten stammten aus der Sub-Sahara-Region Afrikas.
Trotz einiger wirksamer primärpräventiver Anstrengungen (z.B. Verteilung von Moskitonetzen und Trockenlegung von Sumpfgebieten) ist Malaria immer noch eine der weltweit größten Todesursachen. Die Schätzungen schwanken für 2010 zwischen 655.000 und 1,24 Millionen. Die Hälfte dieser Toten waren Kinder unter 5 Jahren. 92% der Malariatoten stammten aus der Sub-Sahara-Region Afrikas.
Speziell gegen den in dieser Region verbreiteten Erregertyp der Malaria gibt es ein wirksames Medikament bzw. eine Arzneimitteltherapie (Artemisin-basiert), die von der WHO mit wenigen Ausnahmen als "first-line treatment" empfohlen wird. Da dieser Erreger bereits gegen andere Medikamente Resistenzen entwickelt hat, stellt die Artemisinbehandlung im Moment aber auch eine "last-line"-Behandlungsmöglichkeit dar.
Um sowohl die Sterblichkeit unter den mit Malaria infizierten Personen zu verringern als auch zu verhindern, dass durch mangelnde Therapietreue, d.h. das vorzeitige Absetzen der Einnahme des Arzneimittels, auch hier Resistenzen entstehen können, kommt es vor allem darauf an, die Therapietreue zu verbessern.
In einer Interventionsstudie mit 1.140 TeilnehmerInnen in Ghana erhielten nun 277 bzw. 309 TeilnehmerInnen kurze ("Please take your MALARIA drugs!") bzw. längere ("Please take your MALARIA drugs! Even if you feel better, you must take all the tablets to kill all the malaria.") SMS-Texte mit denen sie an die Einnahme ihres Medikaments erinnert wurden. Diese SMS erhielten sie zusätzlich zu den von Ärzrten gegebenen Einnahmehinweisen in 12-Stunden-Abständen drei Tage lang. Die 538 TeilnehmerInnen in der Kontrollgruppe erhielten keine SMS-Erinnerungen. Sämtliche TeilnehmerInnen wurden aber auch noch über den primärpräventiven Nutzen von Mückennetzen informiert.
Die Ergebnisse unterschieden sich signifikant:
• Von den TeilnehmerInnen an der Kontrollgruppe nahmen 61,5% das ihnen verordnete Medikament vollständig ein.
• Die Wahrscheinlichkeit der Therapietreue wurde bei den 572 EmpfängerInnen der kurzen SMS um 45% erhöht (adjustierte OR 1,45, p=0,028). Eine längere SMS hatte keinen zusätzlichen signifikanten Nutzen.
• Nach Beendigung der Behandlung durchgeführte mündliche Interviews mit den TeilnehmerInnen ergaben allerdings, dass der Erhalt der SMS-Erinnerung sich nicht signifikant auf den Anteil der PatientInnen ausgewirkt hat, die weiter an Malariasymptomen litten. Dieser betrug rund 30%.
Angesichts der anhaltend hohen Anzahl von überwiegend vermeidbaren Malariatoten sollten trotz aller Begrenzungen (z.B. der Nichterreichbarkeit der ärmeren Bevölkerung per Mobilgeräten) und der bescheidenen Erfolge, die elektronischen Möglichkeiten, die Therapietreue zu verbessern, weiter genutzt und verbessert werden. Dies gilt in besonderem Maße für die zusätzliche Information der betreffenden Bevölkerungen über die Wirksamkeit von Moskitonetzen (mit oder ohne Einsatz von Insektiziden) und deren möglichst kostenlose Verteilung bei ärmeren Personen oder Familien. Ein kostenlos verteiltes Netz kostet insgesamt rund 4 Euro.
Hier wie bei der immer noch zögerlichen Unterstützung der westafrikanischen durch europäische oder nordamerikanische Länder bei der Bewältigung der Ebola-Epidemie stellt sich die Frage warum es keine rechtzeitige und entschiedenere internationale öffentliche Hilfe bei den "afrikanischen Krankheiten" gibt. Da Unkenntnis über die Ursachen, Mangel an bekannten präventiven und therapeutischen Interventionsmöglichkeiten und Unfinanzierbarkeit als Erklärungen ausscheiden, bleiben sehr unangenehme wie z.B. latente ethnische Geringschätzung übrig.
Der Aufsatz The Impact of Text Message Reminders on Adherence to Antimalarial Treatment in Northern Ghana: A Randomized Trial. von Raifman JRG, Lanthorn HE, Rokicki S und Fink G ist am 28. Oktober 2014 in der Zeitschrift "PLoS ONE" erschienen und komplett kostenlos erhältlich.
Bernard Braun, 29.10.14
Neues zu health literacy: Vorsicht "Wissenschaftssignale" oder manchmal ist eine Grafik nur eine Grafik!
 Auch wenn es fast schon eine politisch inkorrekte Gebrauchsanleitung zur besseren und möglicherweise problematischen Vermarktung von (Gesundheits-)Gütern und Dienstleistungen ist, zeigt eine von Wissenschaftlern der kalifornischen Cornell-Universität gerade veröffentlichte Studie, dass die Illustration der Beschreibung eines Medikaments mit einer wissenschaftlich anmutenden Grafik oder einer Formel ohne jegliche Zusatzinformation die Überzeugung von deren Wirksamkeit erheblich erhöht.
Auch wenn es fast schon eine politisch inkorrekte Gebrauchsanleitung zur besseren und möglicherweise problematischen Vermarktung von (Gesundheits-)Gütern und Dienstleistungen ist, zeigt eine von Wissenschaftlern der kalifornischen Cornell-Universität gerade veröffentlichte Studie, dass die Illustration der Beschreibung eines Medikaments mit einer wissenschaftlich anmutenden Grafik oder einer Formel ohne jegliche Zusatzinformation die Überzeugung von deren Wirksamkeit erheblich erhöht.
In einer ersten Online-Studie mit 61 unterschiedlichst gebildeten TeilnehmerInnen glaubten fast 68% der Angehörigen der Gruppe, die einen Text zur Wirksamkeit eines Medikaments lasen, es sei wirksam. Wurde der Text mit einer Grafik ergänzt, die keinerlei Zusatzinformation enthielt, sagten fast 97%, sie hielten das Medikament für wirksam. Mittels eines weiteren Experiments fanden die Autoren eine enge Assoziation zwischen dem Glauben an oder Vertrauen in Wissenschaft ("I believe in science") und einer besseren Bewertung der Wirksamkeit eines Medikaments, wenn dies durch eine Grafik illustriert wurde. In den Worten eines der Wissenschaftler: "In fact, the more people believed in science, the more they were convinced by the graphs."
In einer weiteren Studie mit 57 BesucherInnen eines Einkaufszentrums sollten diese die Wirkungsdauer eines per Text vorgestellten entzündungshemmenden Medikaments bewerten. Die StudienteilnehmerInnen, die nur einen Text mit einem Bild des Medikaments vorgelegt bekamen, meinten, das Mittel würde 3,77 Stunden wirken. Diejenigen, in deren Text noch die chemische Formel des Medikaments abgebildet war, meinten, es wirke 5,91 Stunden.
Dass der Beleg der Möglichkeiten, das Prestige von Wissenschaft manipulativ zu missbrauchen aber noch keineswegs alle Manipulationsmöglichkeiten und -wirklichkeiten umfasst, deutet die Schlussbemerkung der Wissenschaftler an: "Even easily produced, trivial elements that are associated with science, such as graphs, can enhance persuasion. These findings demonstrate that companies can easily abuse the prestige with which science is held. Adding even trivial or peripheral elements that are associated with scientific objectivity can help persuade people of product efficacy. This must be guarded against in a wide variety of different contexts, including advertising, product packaging, web-design, sales visits, and press releases. The fact that elements associated with science can so easily enhance persuasion urges caution in the communication of purportedly scientific claims, and a more critical eye when it comes to assessing claims that are given a scientific veneer."
Und auch den folgenden Ratschlägen ist voll zuzustimmen: "What this means is that when you read claims about new products, whether it's a medication or a new technology, you should ask yourself, 'where does this information come from?', 'what's the basis for the claims being made?' Don't let things that look scientific but don't really tell you much fool you. Sometimes a graph is just a graph!"
Ob die Ergebnisse der geringen Größe der Studiengruppen oder deren qualitativen Zusammensetzung geschuldet sind, bleibt einerseits zu hoffen, müsste aber andererseits erst durch größere Folgestudien belegt werden.
Der Aufsatz Blinded with science: Trivial graphs and formulas increase ad persuasiveness and belief in product efficacy. von A. Tal und B. Wansink ist am 15. Oktober 2014 online in der Zeitschrift "Public Understanding of Science" erschienen. Das Abstract ist kostenlos erhältlich.
Bernard Braun, 19.10.14
Wenn Risiken und Belastungen den Nutzen überwiegen: Ernährungssonden für demente PatientInnen oft nicht in derem Interesse
 Es ist immer schwer, gesundheitsbezogene oder als gesundheitlich wirksam geltende Leistungen in Frage zu stellen oder sie nicht aktiv anzubieten. Dies gilt insbesondere dann, wenn es um schwer kranke PatientInnen und den für sie mit einer Leistung erreichbaren Nutzen geht.
Es ist immer schwer, gesundheitsbezogene oder als gesundheitlich wirksam geltende Leistungen in Frage zu stellen oder sie nicht aktiv anzubieten. Dies gilt insbesondere dann, wenn es um schwer kranke PatientInnen und den für sie mit einer Leistung erreichbaren Nutzen geht.
Eine dieser immer wieder erbrachten aber auch schon immer wieder bezweifelten Leistungen ist der Einsatz so genannter PEG-Sonden (perkutane endoskopische Gastrostomie) oder G-Tubes ("gastrostomy tube"), mit deren Hilfe PatientInnen z.B. durch die Bauchdecke mit Nahrungsmitteln und Flüssigkeit versorgt werden können.
In einer jetzt veröffentlichten Analyse der dazu vorhandenen wissenschaftlichen Literatur kommen die AutorInnen zu dem Schluss, dass PEG-Sonden PatientInnen mit fortgeschrittener Demenz oder anderen "near-end-of-life"-Erkrankungen nur sehr zurückhaltend angeboten und keinesfalls "aufgezwungen" werden sollten. Für diese Empfehlung ist eine offene Abwägung der durch die Sondenernährung erreichbaren Vorteile oder des Nutzens und möglicher Nachteile oder Schäden entscheidend.
Als Quintessenz ihrer Literatursichtung stellen sie also fest: "Current scientific evidence suggests that the potential benefits of tube feeding do not outweigh the associated burdens of treatment in persons with advanced dementia. Studies consistently demonstrate a very high mortality rate in older adults with advanced dementia who have feeding tubes."
Die Entscheidung gegen den Einsatz einer PEG-Sonde sollte aber, so die AutorInnen, nicht von einem behandelnden Arzt alleine getroffen werden, sondern nach einer gründlichen Information und Beratung des Patienten und der ihm nahestehenden Personen über den Nutzen, die Risiken und Belastungen von diesem Personenkreis und allen Mitgliedern des Behandlungsteams.
Die AutorInnen empfehlen darüber hinaus, dass Krankenhäuser und andere Versorgungsanbieter für "end-of-life"-Situationen nicht ausschließlich auf spontanes Vorgehen setzen, sondern Routinen entwickeln, wie patientenbezogene Entscheidungen für Schwerstkranke oder Sterbende unter größtmöglicher Berücksichtigung der Patientenwünsche nach Autonomie, Selbstbestimmung und Würde getroffen werden.
Der Aufsatz Gastrostomy Tube Placement in Patients With Advanced Dementia or Near End of Life. von Denise Baird Schwartz et al. ist in der Zeitschrift "Nutrition in Clinical Practice", dem offiziellen Journal der "American Society for Parenteral and Enteral Nutrition (A.S.P.E.N.)" online am 7. Oktober 2014 erschienen. Ein Abstract ist kostenlos erhältlich.
Bernard Braun, 15.10.14
"Wenn Sie so weiter machen, kriegen Sie wahrscheinlich ohne Statine bald einen Herzinfarkt
." oder Irrtum des Risikokalkulators!?
 Bei der Kommunikation über die Folgen kardiologischer Risikofaktoren wie Blutdruck, Cholesterinwert und Übergewicht und bei Empfehlungen von entsprechenden als präventiv angesehenen Aktivitäten, spielen in Patient-Arztgesprächen relativ übersichtliche und leicht zu handhabende Kalkulatoren des Risikos an einer artheriosklerotischen Herzkreislauferkrankung zu erkranken oder durch ein ernstes kardiologisches Ereignis seine durchschnittliche Lebenserwartung zu verkürzen eine wichtige Rolle. Sie dienen auch dazu, zu entscheiden welchem Patienten z.B. Statine zur Senkung des Choilesterinspiegels verordnet werden. Die prädiktive Autorität solcher Kalkulatoren wird auch dadurch unterstrichen, dass ihr Einsatz von zahlreichen Fachgesellschaften, darunter auch durch das "American College of Cardiology (ACC)" und die "American Heart Association (AHA)" empfohlen werden - zuletzt in Leitlinien aus dem Jahr 2013.
Bei der Kommunikation über die Folgen kardiologischer Risikofaktoren wie Blutdruck, Cholesterinwert und Übergewicht und bei Empfehlungen von entsprechenden als präventiv angesehenen Aktivitäten, spielen in Patient-Arztgesprächen relativ übersichtliche und leicht zu handhabende Kalkulatoren des Risikos an einer artheriosklerotischen Herzkreislauferkrankung zu erkranken oder durch ein ernstes kardiologisches Ereignis seine durchschnittliche Lebenserwartung zu verkürzen eine wichtige Rolle. Sie dienen auch dazu, zu entscheiden welchem Patienten z.B. Statine zur Senkung des Choilesterinspiegels verordnet werden. Die prädiktive Autorität solcher Kalkulatoren wird auch dadurch unterstrichen, dass ihr Einsatz von zahlreichen Fachgesellschaften, darunter auch durch das "American College of Cardiology (ACC)" und die "American Heart Association (AHA)" empfohlen werden - zuletzt in Leitlinien aus dem Jahr 2013.
Zusätzlich zu der langjährigen Kritik an der Risikofaktorenbasierung und damit der überwiegenden Nutzung von Surrogatparametern für derartig harte Prognosen, häufen sich in den letzten Jahren Studien, die gravierende Mängel der Prädiktionskraft der Kalkulatorenprognosen nachweisen. Die mittlerweile siebte ist am 6. Oktober 201 online im us-amerikanischen Fachjournal "JAMA Internal Medicine" erschienen.
Deren empirische Basis sind Daten der großen "Women's Health Study" (WHS). Teilnehmerinnen dieser Kohortenstudie sind 39.876 us-weite Frauen zwqischen 45 und 79 Jahren, die zu Beginn der Studie im Zeitraum von 1992 bis 1995 weder an einer Herz-Kreislauferkrankung, noch an Krebs oder einer anderen schweren Krankheit litten. Von diesen Frauen wurden regelmäßig eine Reihe von Risikofaktoren, darunter alle Körperwerte, die in den kardiologischen Risikokalkulator eingehen (Blutdruck, Cholesterinwerte), und gesundheitsbezogene Verhaltensweisen sowie das Eintreten von Herzinfarkten; Schlaganfällen und anderen Herz-Kreislauf- oder Gefäßerkrankungen erfasst oder abgefragt. Dies erfolgte ebenfalls für die medikamentöse Behandlung der Risikofaktoren z.B. durch Lipide und operative Eingriffe im Bereich Herz-Kreislauf. Die Studie dauerte im Durchschnitt 10,2 Jahre.
In der jetzt vorgelegten Studie berechneten die AutorInnen mit den Risikoannahmen des aktuell verwendeten Risikokalkulators und den Werten der WHS-Teilnehmerinnen aus den Startjahren der WHS-Studie deren Risiko für das Eintreten einer Herz-Kreislauferkrankung im Verlaufe der 10 Studienjahre. Es betrug bzw. es hätte laut des Kalkulators durchschnittlich 3,6% betragen sollen. Die tatsächliche oder beobachtete Rate kardiovaskulärerer Ereignisse betrug dagegen durchschnittlich 2,2%. Die beträchtliche Überschätzung des Risikos durch den Kalkulator zeigte sich auch in einer Reihe von Teilanalysen. Dazu gehört vor allem die Untersuchung, ob das Auseinanderklaffen von Prädiktions- und Beobachtungswerten möglicherweise ein Effekt der zunehmenden Einnahme von Statinen, von gefäßerweiternden Operationen, der Untererfassung von kardiovaskulären Ereignissen oder der Gesamtheit der Studieninterventionen ist. Die empirische Häufigkeit von unerwünschten Ereignissen blieb weiter deutlich geringer als die der prognostizierten.
In einem Kommentar zu der Studienveröffentlichung weist dessen Autor auf die enormen gesundheitlichen und finanziellen Folgen der Risikoüberschätzung hin: "The implications of the overestimation of risk are profound. A 50% overestimation by the guideline risk equations would likely add millions of Americans to the roles of patients for whom statins are recommended."
Der Vorschlag des Kommentators, künftige Leitlinien und Risikokalkulatoren sollten frühzeitig öffentlich in Fachzeitschriften präsentiert und diskutiert werden, ist sicher nicht falsch. Die Reaktion des Präsidenten der AHA zeigt allerdings kaum Interesse und Bereitschaft für eine wissenschaftlich fundierte Debatte: "These comments are the same that we heard and addressed when we published the guidelines last year. Multiple publications since that time have validated the concepts and the utility of the risk assessment tool and cholesterol guidelines. In addition, we continue to receive positive feedback from healthcare providers who use the guidelines as a tool to drive discussions with their patients about appropriate care." Wahrscheinlich werden noch zahlreiche weitere unabhängige Querschnitts- und Langzeitstudien durchgeführt werden müssen, um die selbstzufriedene Feedback-Evidenz zu erschüttern. Das mögliche Risiko, dass Millionen von Menschen zu Unrecht Angst vor einem Herzinfarkt gemacht wird und sie jahrelang für sie nutzlose Medikamente einnehmen, reicht offensichtlich weder fürs Nachdenken noch fürs Umsteuern aus.
Dennoch rechtfertigt diese Studie samt ihren 7 Vorgängerinnen, die systematische Skepsis gegenüber Prognosen des Eintretens schwerer gesundheitlichen Ereignisse auf der Basis von Risikofaktoren und der daraus abgeleiteten Notwendigkeit langwieriger therapeutischer oder präventiver Interventionen.
Der Aufsatz Further Insight Into the Cardiovascular Risk CalculatorThe Roles of Statins, Revascularizations, and Underascertainment in the Women's Health Study von Nancy R. Cook und Paul M Ridker ist online first als Beitrag der Zeitschrift "JAMA Internal Medicine" am 6.10. 2014 erschienen. Ein Abstract ist frei erhältlich.
Am selben Tag und in derselben Zeitschrift erschien der Kommentar Prevention Guidelines Bad Process, Bad Outcome von Steven E. Nissen.
Bernard Braun, 15.10.14
Pro oder contra Pränataltest: Wirkungen und Nutzen informierter Entscheidung.
 Mit der Marktpräsenz von pränatalen, auf einer Untersuchung des Bluts der Schwangeren basierenden Tests, die nicht mehr, wie die Untersuchung des Fruchtwassers (Amniozentese) ein erhebliches Risiko für den Fötus und damit letztlich auch für die schwangere Frau bedeuteten, wächst das scheinbar sichere und sorgenfreie Angebot und die skrupelfreie Nutzung solcher Tests.
Mit der Marktpräsenz von pränatalen, auf einer Untersuchung des Bluts der Schwangeren basierenden Tests, die nicht mehr, wie die Untersuchung des Fruchtwassers (Amniozentese) ein erhebliches Risiko für den Fötus und damit letztlich auch für die schwangere Frau bedeuteten, wächst das scheinbar sichere und sorgenfreie Angebot und die skrupelfreie Nutzung solcher Tests.
Dabei wird über das auch oder gerade (dies liegt z.B. an der sehr kleinen Menge von DNA-Material des Fötus im Blut der Mutter) bei diesen Tests bestehende Risiko falsch-positiver wie falsch-negativer Ergebnisse weder ausreichend informiert noch zwischen Gynäkologe und Schwangerer wie ihrem Lebenspartner kommuniziert. Dies umfasst auch das Unwissen darüber, dass selbst verschiedene Sprecher von Herstellerfirmen anlässlich der Zulassung seines Tests betonten "positive results should be confirmed with invasive testing" und "it is important to understand [the new tests] don't replace invasive tests yet." Hinzu kommt, dass diese Tests bisher weder in den USA noch in Deutschland von Krankenkassen bezahlt werden und Versicherte damit zwischen 800 und beinahe 3.000 US-Dollar aus eigener Tasche zahlen müssen (vgl. dazu den am 3. April 2013 im Wall Street Journal veröffentlichten Bericht Tough Calls on Prenatal Tests. Companies Race to Promote New Genetic Screen for Down Syndrome; Worries About Patient Confusion).
Eine jetzt veröffentlichte Studie aus den USA stellte diese pränatalen genetischen Tests aber noch auf einen ganz anderen Prüfstand. Untersucht wurde, ob sich werdende Mütter auch nach einer umfassenden allgemeinen Information über die Möglichkeiten und Grenzen eines solchen Tests für seine Durchführung entscheiden. Dazu wurden zwischen 2010 und 2013 rund 750 Frauen, die bis zur zwanzigsten Woche schwanger waren, zufällig auf eine Gruppe aufgeteilt, die mit einem 45-minütigen computergestützten interaktiven Entscheidungsunterstützungsprogramm informiert und gezielt nach ihren Präferenzen und Zielen in diesem Bereich gefragt wurde (n=357) oder auf eine Gruppe mit der üblichen Behandlung (n=353). Das Programm lieferte am Ende zwar eine personalisierte Empfehlung zum Test, überließ aber den NutzerInnen die Entscheidung. Die Intervention umfasste schließlich auch noch den zuzahlungsfreien Zugang zu diesen Tests. Die Teilnehmerinnen der Gruppe mit üblicher Behandlung erhielten insbesondere dann, wenn sie 35 Jahre und älter waren, die Empfehlung, den Test zu nutzen.
Das Ergebnis sah so aus: Während bei 12,2% der Teilnehmerinnen in der Normalversorgungsgruppe letztlich ein invasiver Test stattfand, waren es in der Interventionsgruppe 5,9%. Der Anteil der Teilnehmerinnen, die sich insgesamt gegen jeden pränatalen Test entschieden, war in der Interventionsgruppe signifikant höher als in der Kontrollgruppe (25,6% versus 20,4%). Die Nutzerinnen des Entscheidungsunterstützungsprogramms besaßen ferner ein generell höheres Wissen über das Schwangerschaftsgeschehen. Insbesondere wussten sie signifikant besser über die Risiken der Fruchtwasserentnahme oder das Risiko Bescheid, ein Kind mit einer Trisomie 21 bzw. einem Down-Syndrom zu gebären (58,7% versus 46,1%). Damit hatten die Teilnehmerinnen in der Interventionsgruppe deutlich mehr Chancen, eine informierte Entscheidung oder Wahl zu treffen.
Im Rahmen der Hinweise auf Grenzen ihrer Studie weisen die VerfasserInnen ausdrücklich darauf hin, dass ihre Erkenntnisse auch nach der Einführung so genannter "zellfreier" DNA-Tests Gültigkeit haben.
Der am 24. September 2014 veröffentlichte Aufsatz Effect of Enhanced Information, Values Clarification, and Removal of Financial Barriers on Use of Prenatal Genetic TestingA Randomized Clinical Trial vonm Miriam Kuppermann et al. ist in der Fachzeitschrift "JAMA" (312(12): 1210-121} online veröffentlicht und komplett kostenlos erhältlich.
Bernard Braun, 25.9.14
Bessere Behandlungsergebnisse durch Information und Beteiligung
 Information und Beteiligung zählen zu den Grundbedürfnissen der meisten Patienten in der medizinischen Behandlung. Studien zu dieser Fragestellung finden sich in der Rubrik Shared Decision Making/Partizipative Entscheidungsfindung.
Information und Beteiligung zählen zu den Grundbedürfnissen der meisten Patienten in der medizinischen Behandlung. Studien zu dieser Fragestellung finden sich in der Rubrik Shared Decision Making/Partizipative Entscheidungsfindung.
Umfassendste Quelle zum Wissen über die Effekte von SDM dürfte die Cochrane Review "Decision aids for people facing health treatment or screening decisions", die 1999 erstmals erschien und zuletzt 2014 aktualisiert wurde. Für die aktuelle Fassung wurden 115 randomisierte kontrollierte Studien zu 46 Entscheidungssituationen mit 34.444 Patienten ausgewertet.
Die 115 Studien untersuchten, welchen Unterschied Decision aids im Vergleich zu herkömmlicher Arzt-Patient-Kommunikation machen. Decision aids bezeichnet Interventionen zur Unterstützung der Entscheidungsfindung. Dazu zählt, dass den Patienten vermittelt wird, dass eine Entscheidung zu treffen ist und er oder sie Informationen über den Nutzen und die Risiken von Behandlungsoptionen bzw. Screening-Optionen sowie die zu erwartenden Outcomes erhält, um den Nutzen die Risiken vergleichen zu können. Decision aids unterstützen eine Kommunikation im Sinne des Shared Decision Making.
Bezüglich der Dauer des Arzt-Patient-Gesprächs können Decision aids zu einer Verlängerung oder Verkürzung führen oder aber die Dauer bleibt gleich. Im Median erhöht sich die Dauer um 2,55 Minuten, die Verkürzung betrug je nach Studie bis zu 8 Minuten, die Verlängerung bis zu 23 Minuten.
Die Ergebnisse der 118 Studien sind allein wegen Unterschieden in den Fragestellungen, den Methoden und Messinstrumenten nicht einheitlich.
Übergreifend lässt sich jedoch schlussfolgern:
Decision aids
• verbessern das Wissen
• verbessern die Beteiligung
• fördern die Präferenzklärung
• vermitteln eine realistische Wahrnehmung der Outcomes
• verbessern die Arzt-Patient-Kommunikation
• verbessern die Zufriedenheit mit dem Entscheidungsprozess
• vermindern die Inanspruchnahme einiger chirurgischer Eingriffe
• vermindern die Inanspruchnahme einiger Früherkennungsuntersuchungen
• wirken sich nicht negativ auf die Gesundheitsergebnisse aus.
Die Studienergebnisse für den allgemeinen Gesundheitszustand (general health outcomes), für krankheitsspezifische Behandlungsergebnisse wie auch für Therapietreue (Adhärenz) sind eher uneinheitlich.
Insgesamt unterstreichen die Ergebnisse die Sinnhaftigkeit und die Notwendigkeit des Einsatzes von Decision aids zur Verbesserung der Arzt-Patient-Kommunikation. Dabei geht es um die Überwindung eines unhaltbaren, aber noch wenig skandalisierten Sachverhalts: Patienten erhalten Untersuchungen und Behandlungen, die sie ablehnen würden, wenn sie mehr über den Nutzen und die Risiken erfahren hätten - die "stumme Fehldiagnose" (Forum Gesundheitspolitik: "Stumme Fehldiagnose" - vermeidbar durch Shared Decision Making). Ein jüngeres Beispiel für solche einen unhaltbaren Zustand ist das geringe Wissen und die falschen Vorstellungen zum Mammografie-Screening auf Seiten von Gynäkologen (Forum Gesundheitspolitik: Mammografie-Screening 2: Gynäkologen schlecht informiert über Nutzen und Risiken) und auf Seiten der betroffenen Frauen (Forum Gesundheitspolitik: Mammografie-Screening 3: Frauen schlecht informiert über Nutzen und Risiken).
Stacey D, Légaré F, Col Nananda F, et al. Decision aids for people facing health treatment or screening decisions. Cochrane Database of Systematic Reviews 2014. Abstract
David Klemperer, 16.5.14
Nutzung von elektronischen Patienteninformationen und Entscheidungshilfen kann Arzt-Patient-Kommunikation negativ beeinflussen
 Im Lichte einer bis zum Jahre 2018 prognostizierten Wachstumsrate des internationalen Telemedizinmarkts von 18,5% (so der jüngste Marktforschungsreport von "Research and Markets") vernachlässigen manche Akteuren allzu gerne und schnell den aus gesundheitlicher Sicht allein entscheidenden Nachweis des uneingeschränkten gesundheitlichen Nutzen der entsprechenden Produkte und Dienstleistungen. Hauptsache der "Job-/Renditemotor Gesundheitswirtschaft" läuft und läuft und läuft.
Im Lichte einer bis zum Jahre 2018 prognostizierten Wachstumsrate des internationalen Telemedizinmarkts von 18,5% (so der jüngste Marktforschungsreport von "Research and Markets") vernachlässigen manche Akteuren allzu gerne und schnell den aus gesundheitlicher Sicht allein entscheidenden Nachweis des uneingeschränkten gesundheitlichen Nutzen der entsprechenden Produkte und Dienstleistungen. Hauptsache der "Job-/Renditemotor Gesundheitswirtschaft" läuft und läuft und läuft.
Besondere Aufmerksamkeit sollte aber dem Bereich des direkten Behandlungskontakts von Ärzten und Patienten, und damit des Kernprozess der gesundheitlichen Versorgung gewidmet werden. Hier gibt es immer wieder Belege für unerwünschte Wirkungen, die bei der Einführung bestimmter telemedizinischer Prozeduren bedacht und mit geeigneten Maßnahmen vermieden werden müssen. Keinesfalls sollte also trotz allen "Fortschritts" auf eine grundsätzliche Skepsis gegenüber diesen und weiteren technisch-organiatorischen Neuerungen bis zum positiven Nachweises ihres Nutzens bzw. ihrer Schädigungsfreiheit verzichtet werden.
In einer Ende Dezember 2013 in der Fachzeitschrift "International Journal of Medical Informatics" erschienenen Studie, geht es um die Auswirkungen elektronischer Patienteninformationen bzw. -akten ("electronic health records") auf die Kommunikation zwischen Arzt und Patient. Zahlreiche andere Studien haben gezeigt, dass diese Kommunikation zu den wichtigsten Determinanten der Zufriedenheit von Patienten mit ihrem Arzt und ihrer Behandlung, ihrer eigenen Therapietreue und damit letztlich auch des Behandlungsergebnisses oder der Gesundheit der Patienten gehört.
In der Studie wurden 100 Arzt-Patientengespräche per Videokamera aufgenommen und auf sämtliche kommunikativen Prozesse, Interaktionen etc. untersucht.
Die wesentlichen Beobachtungen sahen wie folgt aus:
• Ärzte, welche im Untersuchungsraum Zugang zur elektronischen Patientenakte hatten, verbrachten mehr als ein Drittel der Kontaktzeit mit diesen Patienten damit, den Bildschirm anzuschauen.
• Unabhängig davon, ob sie den Text auf dem Monitor lesen oder verstehen konnten, verbringen auch Patienten einen Teil der Konsultationszeit damit, auf den Monitor zu schauen.
• Als unerwünschte Effekte nennen die Studienautoren, dass das Verhalten der Ärzte es für Patienten schwer machen könnte, die notwendige Aufmerksamkeit zu erwecken und zu erhalten. Außerdem bleiben die oft für die Behandlung relevanten nonverbalen kommunikativen Signale unbeachtet und wahrscheinlich ist auch die Fähigkeit der Ärzte, zuzuhören, zu denken und Problemlösungen zu erwägen erheblich eingeschränkt.
Dies bestätigt auch die Ergebnisse einer im Januar 2013 in der Zeitschrift "Medical Decision making" veröffentlichten experimentellen Studie über Wirkungen des Einsatzes von elektronischen Programmen zur Entscheidungsfindung des Arztes ("computerized clinical decision support systems (CDSS)"). Zum einen bewerteten Patienten, welche die Nutzung solcher Programme erlebten die Fähigkeiten des Arztes schlechter als die von Ärzten, die diese Hilfsmittel nicht (erkennbar) in Anspruch nehmen oder einen Kollegen konsultieren. Diese Patienten sind unzufriedener mit der Behandlung und verhalten sich weniger therapietreu. Zum anderen machten allerdings Patienten von Ärzten, die elektronische Hilfsprogramme nutzten, weniger für negative Behandlungsergebnisse verantwortlich.
Sämtliche AutorInnen weisen auf die dringende Notwendigkeit hin, über technische Lösungen, andere Formen der Kommunikation am und mit Monitoren sowie eine Beeinflussung der Einstellungen von Patienten zu Ärzten, die sich elektronischer Hilfsmittel bedienen nachzudenken.
Die Studie Dynamic modeling of patient and physician eye gaze to understand the effects of electronic health records on doctor-patient communication and attention von Enid Montague und Onur Asan ist am 30.12. 2013 online veröffentlicht worden und wird in der Zeitschrift "International Journal of Medical Informatics" (Volume 83, Issue 3 , Pages 225-234) abgedruckt. Das Abstract ist kostenlos verfügbar.
Die Studie Why Do Patients Derogate Physicians Who Use a Computer-Based Diagnostic Support System? von Victoria Shaffer et al. ist in der Zeitschrift "Medical Decision Making" im Januar 2013 (33: 108-118) erschienen. Ein Abstract ist kostenlos verfügbar.
Bernard Braun, 29.1.14
"Decision aids": ein weiterer Beitrag zur Informationsüberflutung? Ein Überblick zu ihrer Theorie und Praxis und ihrem Nutzen
 In den jahrelangen Bemühungen statt der paternalistisch-ärztlichen die informierte und gemeinsame Entscheidungsfindung von Patient und Arzt zum bestimmenden und wirksameren Prinzip der Patientenbehandlung werden zu lassen, spielten so genannte "decision aids" oder evidenzbasierte Entscheidungshilfen eine immer wichtigere praktische Rolle. Anders als die zahllosen Informationsportale liefern "decision aids" nicht nur eine Information mehr. Sie sind stattdessen entlang des objektiven und subjektiven sowie kommunikativen Abwägungs- und Entscheidungsprozess aufgebaut, der bei Entscheidungen darüber stattfindet, ob sich ein kranker Mensch behandeln lässt und wenn ja wie. Sie sind nicht mit den Darstellungen von Behandlungsrisiken im Rahmen des von Gesetzen und Berufsordnungen vorgeschriebenen Aufklärungsgesprächs vor einer Operation o.ä. zu verwechseln.
In den jahrelangen Bemühungen statt der paternalistisch-ärztlichen die informierte und gemeinsame Entscheidungsfindung von Patient und Arzt zum bestimmenden und wirksameren Prinzip der Patientenbehandlung werden zu lassen, spielten so genannte "decision aids" oder evidenzbasierte Entscheidungshilfen eine immer wichtigere praktische Rolle. Anders als die zahllosen Informationsportale liefern "decision aids" nicht nur eine Information mehr. Sie sind stattdessen entlang des objektiven und subjektiven sowie kommunikativen Abwägungs- und Entscheidungsprozess aufgebaut, der bei Entscheidungen darüber stattfindet, ob sich ein kranker Mensch behandeln lässt und wenn ja wie. Sie sind nicht mit den Darstellungen von Behandlungsrisiken im Rahmen des von Gesetzen und Berufsordnungen vorgeschriebenen Aufklärungsgesprächs vor einer Operation o.ä. zu verwechseln.
Das entscheidungssteuernde und nutzen- wie wirtschaftlichkeitserhöhende Potenzial hat sich bei einer ganzen Reihe evaluierter "decision aids" gezeigt (siehe dazu z.B. "Der Boom der Knie- und Hüftgelenks-Endoprothesen-Operationen kann durch "decision aids" signifikant gebremst werden").
Zehn Jahre nach der Gründung der "International Patient Decision Aid Standards (IPDAS) Collaboration" liegen in einer am 29. November 2013 erschienenen Sonderausgabe der Zeitschrift "BMC Medical Informatics and Decision Making" zwölf Aufsätze von 102 Autoren aus 10 Ländern zu den verschiedensten theoretischen und empirischen Aspekten von "decision aids" vor. Eingeleitet wird der Band mit einer Darstellung der Entwicklung der IPDAS-Collaboration und der für die Bewertung der Qualität von "decision aids" relevanten Dimensionen.
Die Aufsätze beschäftigen sich mit folgenden Themen: Ten years of the International Patient Decision Aid Standards Collaboration: evolution of the core dimensions for assessing the quality of patient decision aids, A systematic development process for patient decision aids, Disclosing conflicts of interest in patient decision aids, Providing information about options in patient decision aids, Basing information on comprehensive, critically appraised, and up-to-date syntheses of the scientific evidence: a quality dimension of the International Patient Decision Aid Standards, Balancing the presentation of information and options in patient decision aids: an updated review, Presenting quantitative information about decision outcomes: a risk communication primer for patient decision aid developers, Clarifying values: an updated review, Do personal stories make patient decision aids more effective? A critical review of theory and evidence, Addressing health literacy in patient decision aids, Coaching and guidance with patient decision aids: A review of theoretical and empirical evidence, Establishing the effectiveness of patient decision aids: key constructs and measurement instruments, Delivering patient decision aids on the Internet: definitions, theories, current evidence, and emerging research areas und "Many miles to go
": a systematic review of the implementation of patient decision support interventions into routine clinical practice.
Das von Robert Volk, Hilary Llewellyn-Thomas, Dawn Stacey und Glyn Elwyn herausgegebene BioMed Central Special Supplement 2 "The International Patient Decision Aid Standards (IPDAS) Collaboration's Quality Dimensions: Theoretical Rationales, Current Evidence, and Emerging Issues" ist komplett kostenlos erhältlich.
Bernard Braun, 1.12.13
Fördert der Hinweis "Rauchen kann tödlich sein" auf Dauer den Verkauf oder stärken Warnhinweise die Produkt-Vertrauenswürdigkeit?
 Ohne damit die aktuellen Versuche der Tabakwarenindustrie rechtfertigen zu wollen, das Vergrößern und Verschärfen von Warnhinweisen à la Australien auf Zigarettenpackungen in der EU zu verhindern, lohnt es sich, über die Wirkungen drastischer Darstellungen der Folgen des Rauchens genau nachzudenken.
Ohne damit die aktuellen Versuche der Tabakwarenindustrie rechtfertigen zu wollen, das Vergrößern und Verschärfen von Warnhinweisen à la Australien auf Zigarettenpackungen in der EU zu verhindern, lohnt es sich, über die Wirkungen drastischer Darstellungen der Folgen des Rauchens genau nachzudenken.
Mehrere Studien haben gezeigt, dass solche Hinweise allein nicht die gewünschte Wirkung zeigen, dass insbesondere junge Menschen mit dem Rauchen aufhören (z.B. die zwischen 2008 und 2011 in Großbritannien durchgeführte und 2013 in der Zeitschrift "Tobacco Control" veröffentlichte Studie Adolescents' response to pictorial warnings on the reverse panel of cigarette packs: a repeat cross-sectional study oder gar nicht damit beginnen.
Dass solche Hinweise aber sogar genau die gegenteilige Wirkung erzielen können, nämlich einen vermehrten Konsum der Produkte mit als abschreckend gedachtem Hinweis, ist das Ergebnis einer kleinen experimentellen und kontrollierten Studie von Psychologen aus Singpore, Tel Aviv und New York.
Dazu bildeten die Wissenschaftler zwei Gruppen, denen sie entweder Zigaretten-, Süßstoff-, Haarwuchsmittel- und Potenzmittelpackungen mit oder ohne jeweils spezifische Warnhinweise vorstellten.
Unmittelbar nach dieser Vorstellung sollten die Testpersonen sich für den Kauf eines dieser Produkte entscheiden. Erwartungsgemäß kauften die Personen, die eine Packung mit Warnhinweisen gezeigt bekommen hatten, wesentlich seltener eines dieser Produkte als jene, die keinen Warnhinweis gesehen hatten.
Sollten die Studienteilnehmer zwei Wochen oder 3 Monate nach dem Erstkontakt mit der Verpackung eines dieser Mittel, es kaufen oder nicht, fanden die Forscher einen "ironic effect" der Warnhinweise. Die Testpersonen, die eine Packung gesehen hatten auf der neben dem möglichen Nutzen auch deutliche Warnhinweise standen, kauften sie häufiger als ihre Vergleichspersonen, die nur Packungen mit Beschreibungen des Nutzens ihres Inhalts gesehen hatten.
Die Psychologen erklären dies vor allem damit, dass mit der zeitlichen Distanz die zusätzliche Erwähnung von Risiken und Nebenwirkungen als Beleg für die Glaubwürdigkeit des Anbieters oder in den Worten der Forscher als "an indication of the firm's honesty and trustworthiness" gesehen wird.
Auch wenn diese Ergebnisse und die dahinter stehenden Beweggründe in weiteren Untersuchungen erhärtet werden müssen, sollte niemand glauben, dass mit noch so drastischen und größeren Hinweisen (in Australien und evtl. auch bald in der EU müssen 75% der Oberfläche mit Warnhinweisen bedeckt sein) allein die gewünschten Wirkungen zu erzielen sind.
Die Studie Warnings of Adverse Side Effects Can Backfire Over Time von Yael Steinhart et al. ist in der Septemberausgabe 2013 der Zeitschrift "Psychological Science" (vol. 24 no. 9 1842-1847) erschienen. Ein Abstract ist kostenlos erhältlich. Die Warnhinweise sind frei zugänglich.
Bernard Braun, 4.10.13
Holpriger "Königsweg": Öffentliche Informationskampagnen gegen unnötigen Antibiotika-Einsatz haben gemischte Wirkungen
 Die Einsicht, dass die bisherige Verordnungshäufigkeit von Antibiotika bei vielen Infektionserkrankungen nicht sinnvoll ist und bei anderen Erkrankungen besser mit einer so genannten "watchful waiting"- oder "wait and see"-Behandlung begonnen werden sollte, verbreitet sich zwar immer mehr, verändert die Verordnungspraxis aber bisher relativ wenig. Deshalb stellt sich die Frage, wie man die vorhandene Evidenz und Notwendigkeit für einen wesentlich zurückhaltenderen Einsatz von Antibiotika noch weiter verbreitet.
Die Einsicht, dass die bisherige Verordnungshäufigkeit von Antibiotika bei vielen Infektionserkrankungen nicht sinnvoll ist und bei anderen Erkrankungen besser mit einer so genannten "watchful waiting"- oder "wait and see"-Behandlung begonnen werden sollte, verbreitet sich zwar immer mehr, verändert die Verordnungspraxis aber bisher relativ wenig. Deshalb stellt sich die Frage, wie man die vorhandene Evidenz und Notwendigkeit für einen wesentlich zurückhaltenderen Einsatz von Antibiotika noch weiter verbreitet.
Dass gesetzliche Verbote nicht der Königsweg sind, zeigt im Moment der zähe Versuch den nahezu flächendeckenden Einsatz von Antibiotika in der Tiermast in Deutschland zu regulieren. Umso interessanter sind daher auch Versuche, das Ziel über breite und facettenreiche Informationskampagnen auf lokaler oder regionaler Ebene zu erreichen.
Die Ergebnisse einer nicht-randomisierten aber kontrollierten Informationskampagne, die von November 2011 bis Februar 2012 in den Provinzen Modena und Parma in der norditalienischen Region Emilia Romagna durchgeführt wurde, liefern jetzt die aktuellsten Erkenntnisse über die Machbarkeit und Wirksamkeit solcher Interventionen.
Die Information über die unerwünschten Effekte unnötiger Verordnungen von Antibiotika wurde vor allem über Poster, Broschüren, Anzeigen in örtlichen Medien und einen Newsletter zur örtlichen Resistenzsituation speziell für Ärzte und Apotheker verbreitet und war relativ kostengünstig. Bei der Gestaltung der Botschaften der Kampagne waren die örtlichen Allgemein- und Kinderärzte beteiligt.
Die messbaren Effekte der Kampagne sahen folgendermaßen aus:
• Die Verordnungsrate in der Interventionsprovinz war gegenüber der in der Kontrollprovinz statistisch signifikant um 4,3% gesenkt worden.
• Die Verordnungshäufigkeit unterschied sich je nach der Sorte des Antibiotikums deutlich und folgte dabei zum Teil den Empfehlungen im Informationsmaterial für Ärzte und andere Behandlungsexperten.
• Die beabsichtigte Senkung der Ausgaben für Antibiotika variierte je nach Beobachtungszeitraum zwischen signifikanten und nicht-signifikanten Effekten.
• Das Wissen und die Einstellungen der angesprochenen Bevölkerung über und gegenüber dem korrekten Gebrauch von Antibiotika unterschieden sich zwischen Interventions- und Kontrollgebieten weder vor noch nach der Studiendurchführung nennenswert. Interessant ist, dass das in der Befragung zu Beginn der Studie erhobene Wissen beider Gruppen in teilweise hohem Maße mit den Botschaften der Informationskampagne übereinstimmte, aber offensichtlich keine richtige Wirkung auf die Verordnung und den Einsatz von Antibiotika hatte.
• Beim Wissen und den Einstellungen gibt es mit einer paradoxen Ausnahme keine wesentlichen Verbesserungen nach Beendigung der fünf Monate langen Kampagnenzeit. Paradox ist die signifikante Zunahme falscher Annahmen über den Nutzen von Antibiotika bei Virusinfektionen: Dem Statement "Antibiotika sind gegen Viren wirksam" stimmten vor der Kampagne 47% der Bewohner der Interventionsprovinz und 59% der Kontrollprovinz. Fünf Monate später taten dies 62% und 67%.
Die WissenschaftlerInnen haben zum einen die relativ kostengünstige Machbarkeit einer solchen facettenreichen Aufklärungskampagne nachgewiesen und haben kurzfristige Veränderungen der Verordnungshäufigkeit erzielt. Sie weisen besonders auf die Schwierigkeiten der Bewertung positiver Effekte hin.
Ob sich die positiven Effekte ohne weitere Inputs halten, ist angesichts der geringen Veränderungen beim Wissen und den Einstellungen und sogar einer markanten Verschlechterung, im Bereich des Möglichen. Auch solche Kampagnen sind offensichtlich nicht der ohne Einschränkungen begehbare Königsweg.
Der Aufsatz Feasibility and effectiveness of a low cost campaign on antibiotic prescribing in Italy: Community level, controlled, non-randomised trial. von Formoso G et al. ist ein komplett kostenloser Open Access-Beitrag im "British Medical Journal (BMJ)", der vorab am 12. September 2013 elektronisch veröffentlicht wurde.
Bernard Braun, 24.9.13
Der Boom der Knie- und Hüftgelenks-Endoprothesen-Operationen kann durch "decision aids" signifikant gebremst werden
 Der teilweise oder komplette Ersatz von Knie- und Hüftgelenken, die überwiegend durch Arthrose zerstört wurden oder massiv in ihrer Funktion beeinträchtigt sind, durch künstliche Endoprothesen gehört mittlerweile zu den häufigsten Operationen in deutschen Krankenhäusern. Nach einer Statistik der OECD belegt Deutschland im Vergleich mit den OECD-Ländern bei der Häufigkeit von Knie-Endoprothesen-Operationen Platz 2 und bei der Häufigkeit implantierter künstlicher Hüftgelenke sogar Platz 1. Darüber, ob dies zu viel ist, also eigentlich gesundheitlich nicht notwendige Operationen vor allem aus ökonomischen Kalkülen verstärkt durchgeführt werden, wird gestritten und soll erst eine weitere Studie Klarheit schaffen.
Der teilweise oder komplette Ersatz von Knie- und Hüftgelenken, die überwiegend durch Arthrose zerstört wurden oder massiv in ihrer Funktion beeinträchtigt sind, durch künstliche Endoprothesen gehört mittlerweile zu den häufigsten Operationen in deutschen Krankenhäusern. Nach einer Statistik der OECD belegt Deutschland im Vergleich mit den OECD-Ländern bei der Häufigkeit von Knie-Endoprothesen-Operationen Platz 2 und bei der Häufigkeit implantierter künstlicher Hüftgelenke sogar Platz 1. Darüber, ob dies zu viel ist, also eigentlich gesundheitlich nicht notwendige Operationen vor allem aus ökonomischen Kalkülen verstärkt durchgeführt werden, wird gestritten und soll erst eine weitere Studie Klarheit schaffen.
Selbst stationär tätige Orthopäden scheuen aber bereits heute nicht vor der Behauptung zurück, in Deutschland würde zu schnell operiert. Konkret sagte der Direktor der Orthopädischen Klinik der Universität Regensburg, Joachim Grifka, in einem Interview am 18.9.2013 folgendes: "Ich schätze, dass jede zehnte Gelenkoperation unnötig ist. Bei etwa 200.000 Hüftoperationen im Jahr und rund 160.000 Knie-Ops kommt da einiges zusammen", nämlich rund 36.000 unnötige Operationen, die trotzdem ein hohes Risiko von gefährlichen und teuren Komplikationen oder Krankenhausinfektionen haben.
Bereits vor dem per Gutachten möglichen Ende der Diskussion in mehreren Jahren sollte aber ein erfolgreicher Versuch zur Kenntnis genommen werden, die Häufigkeit der Knie- und Hüftgelenks-OPs und damit das Auftreten unerwünschter Folgen der Operationen und die damit verbundenen Kosten argumentativ zu senken.
In einer Beobachtungsstudie wurden 820 bzw. 3.510 Versicherten eines großen Krankenversicherungsunternehmens im US-Bundesstaat Washington, die eine endoprothetische Operation eines Hüft- bzw. Kniegelenks als elektive Leistung vorhatten, über ihre behandelnden Aerzte so genannte "decision aids" angeboten. "Decision aids" sind medial verständliche und auf der Basis des bestmöglichen Wissens über die Art der Erkrankung und die Folgen einer Operation verfasste Entscheidungshilfen für Patienten und Aerzte.
Sie enthielten realistische Darstellungender vor-operativen Interventionsmöglichkeiten, der nach-operativen Gesundheits- und Lebensqualität und relativieren unrealistische Heilungserwartungen bzw. Erwartungen zum raschen Verschwinden spezifischer Beschwerden wie vor allem der Schmerzen und anhaltender Beweglichkeitsprobleme. Sie beabsichtigen außerdem durch entsprechende Hinweise auf die Dauer der nach-operativen erkrankungsspezifischen Behandlung von vornherein die Therapietreue der Endoprothesen-PatientInnen zu verbessern.
Im Vergleich mit einer Kontrollgruppe von PatientInnen, die ebenfalls an Kox- oder Gonarthrose litten und eine Endoprothesenoperation planten, ging die Nutzung der Behandlungs-Entscheidungshilfen mit einer über 6 Monate anhaltenden signifikanten Verringerung der Hüft-Endoprothesen-Operationen um enorm viele 26% und der Knie-Endoprothesen-Operationen um 38% einher. In den 6 Beobachtungsmonaten waren die Kosten in der "decision aids"-Gruppe um 12 bis 21% niedriger als in der Patientengruppe ohne Entscheidungshilfen mit einer entsprechend höheren Operationswahrscheinlichkeit.
Eine Schwäche dieser Interventionsstudie ist ihre kurze Beobachtungszeit von 6 Monaten. Möglicherweise haben sich also alle Personen, die unter dem Einfluss der "decision aids" auf eine Hüft- oder Kniegelenks-Operationen verzichtet haben, ab dem siebten Monat doch operieren lassen. Niemand hält die Kritiker des Designs und Zweifler am Nutzen dieser Interventionsart aber davon, die Interventionsmethode zu replizieren und die Untersuchungsgruppe deutlich länger zu beobachten.
Die Studie von Arterburn D. et al. ist bereits im September 2012 unter dem Titel Introducing Decision Aids at Group Health was linked to sharply lower hip and knee surgery rates and costs in der Fachzeitschrift "Health Affairs" (31, No. 9: 2094-2104) erschienen. Davon ist kostenlos das Abstract erhältlich.
Bernard Braun, 18.9.13
Risiko-Kommunikation bei einseitigem Brustkrebs überschätzt oft die Folgerisiken für die gesunde Brust und funktioniert zu wenig
 Oft wird bei jüngeren Frauen (40 Jahre und jünger) nach einer Krebserkrankung einer Brust aus Angst vor einer weiteren Erkrankung der anderen Brust und um die Überlebenswahrscheinlichkeit zu erhöhen, auch die gesunde Brust komplett entfernt.
Oft wird bei jüngeren Frauen (40 Jahre und jünger) nach einer Krebserkrankung einer Brust aus Angst vor einer weiteren Erkrankung der anderen Brust und um die Überlebenswahrscheinlichkeit zu erhöhen, auch die gesunde Brust komplett entfernt.
Dies und auch die Gründe für diese Entscheidung einer so genannten Mastektomie untersuchte jetzt eine Studie mit 550 Frauen diesen Alters, die in mehreren Krankenhäusern in den USA zwischen 2006 und 2010 einseitig an Brustkrebs erkrankt waren.
123 Frauen ohne eine Erkrankung der zweiten Brust gaben in einer Befragung zwei Jahre nach der Operation an, sie hätten sich auch die nicht erkrankte Brust entfernen lassen. 98% wünschten damit dem Risiko einer Zweiterkrankung zu entgehen und 94% wollten ihre Überlebenswahrscheinlichkeit erhöhen. Trotzdem dachten paradoxerweise nur 18%, dass Frauen, die sich die gesunde Brust nicht entfernen ließen, länger leben würden als die Frauen, die dies nicht machen ließen.
Ein wesentlicher Grund für die Amputation der gesunden Brust war die deutliche Überschätzung des Erkrankungsrisikos dieser Brust: 10% der Frauen, bei denen keines der BRCA-"Brustkrebs-Gene" nachgewiesen werden konnte, schätzten, sie hätten ein erhöhtes Risiko. Ein tatsächliches Risiko haben 2% bis 4% der primär einseitig erkrankten Frauen. Frauen mit einem BRCA-Gen schätzten ihr Risiko realistischer ein.
Ein anderer Grund ist, dass nur 51% der befragten Frauen sagten, ihre Ärzte hätten ihnen Gründe (z.B. Operationsrisiken, mögliche Alternativen) genannt, die Operation zu unterlassen und damit eine wichtige Grundlage für eine ausreichend fundierte gemeinsame Entscheidungsfindung geliefert.
Auch wenn die Autoren selber vor der Verallgemeinerung ihrer Erkenntnisse warnen, appellieren sie insbesondere an die fast 50% der Ärzte, die ihre Patientinnen unzureichend informierten, gerade bei einer so gravierenden Entscheidung wie der Entfernung einer gesunden Brust, die Patientin standardmäßig z.B. über das tatsächliche Folge-Erkrankungsrisiko und die Konsequenzen für die operative Behandlung zu informieren.
Die Studie Perceptions, Knowledge, and Satisfaction With Contralateral Prophylactic Mastectomy Among Young Women With Breast Cancer: A Cross-sectional Survey von Shoshana M. Rosenberg et al. ist in der Fachzeitschrift "Annals of Internal Medicine" (159[6]: 373-381) erschienen. Das Abstract ist kostenlos erhältlich.
Bernard Braun, 17.9.13
"Stumme Fehldiagnose" - vermeidbar durch Shared Decision Making
 Das Wort Diagnose bedeutet laut Duden "unterscheidende Beurteilung, Erkenntnis". In der Medizin bezieht sich der Begriff bislang auf die Bestimmung der Krankheit auf Grundlage der Krankheitszeichen. Al Mulley und Kollegen beschreiben in einem Beitrag im British Medical Journal ein erweitertes Verständnis von Diagnose, das sich darauf bezieht, Behandlungsentscheidungen auf das Erkennen bzw. die Diagnose der Präferenz des Patienten "zu gründen.
Das Wort Diagnose bedeutet laut Duden "unterscheidende Beurteilung, Erkenntnis". In der Medizin bezieht sich der Begriff bislang auf die Bestimmung der Krankheit auf Grundlage der Krankheitszeichen. Al Mulley und Kollegen beschreiben in einem Beitrag im British Medical Journal ein erweitertes Verständnis von Diagnose, das sich darauf bezieht, Behandlungsentscheidungen auf das Erkennen bzw. die Diagnose der Präferenz des Patienten "zu gründen.
In dem Beitrag geht es um 2 zwei hypothetische Patientinnen. Beiden wurde wegen Brustkrebs eine Brust operativ entfernt. Eine der Patientinnen erfährt nach der Operation, dass bei ihr kein Krebs vorlag, die Gewebeproben waren vertauscht. Die andere Patientin erfährt, dass bei Patientinnen ihres Alters eine Hormontherapie zu vergleichbaren Ergebnissen führt wie eine Operation und bedauert ihre Einwilligung in die Operation zutiefst.
Bei beiden Patientinnen liegt eine Fehldiagnose vor. Die Fehldiagnose infolge vertauschter Proben ist eine medizinische Fehldiagnose, die nicht unbemerkt bleibt und zu korrigierenden Maßnahmen bezüglich der Abläufe führen dürfte, möglicherweise auch zu juristischen Schritten von Seiten der Patientin.
Die Fehldiagnose infolge unzureichender Information und fehlender Möglichkeit, die bevorzugte Behandlung zu wählen, bezeichnen die Autoren als "Präferenzfehldiagnose". Die Präferenzfehldiagnose sei eine "stumme Fehldiagnose", weil sie zumeist nicht wahrgenommen werde, weder vom Arzt noch vom Patienten.
Die Autoren plädieren daher dafür, den Begriff Diagnose zu erweitern.
Die richtige Behandlung erfordert eine präzise
• medizinische Diagnose und
• Präferenzdiagnose
Die Diagnose der Krankheit ist ein grundlegendes Element ärztlicher Tätigkeit, das seit der Frühzeit der Medizin hohe Aufmerksamkeit erfährt.
Die Diagnose der Päferenz ist dagegen ein neuartiges Konzept, dass durch eine Arzt-Patient-Kommunikation in Sinne des Shared Decision Making realisiert werden kann.
Die Autoren beschreiben dafür eine Arzt-Patient-Kommunikation in drei Schritten, die sie als "team talk", "option talk" und decision talk" bezeichnen.
Im team talk geht es darum, dem Patienten zu vermitteln, dass es mehr als eine Behandlungsoption gibt und die richtige Wahl davon abhängt, was dem Patienten am wichtigsten ist. Dies herauszufinden erfordert "Teamarbeit" von Arzt und Patient und ggf. unter Einschluss von Angehörigen und Freunden.
Option talk umfasst die Darstellung und den Vergleich der Begleitumstände und der zu erwartenden erwünschten und unerwünschten Ergebnisse der Behandlungsoptionen. Ziel ist es, auch emotional belasteten und zu irrationalen Präferenzen tendierenden Patienten realistische Vorstellungen zu vermitteln. Entscheidungshilfen (decision aids) haben sich als unterstützende Maßnahme bewährt.
Decision talk bezieht sich auf die Unterstützung bei der Entscheidung. Dafür bringt der Patient die zu erwartenden Behandlungsergebnisse, nachdem er sie verglichen hat, in eine Rangfolge und wählt die dazu passende Behandlung.
Diese neue Ausformung des Shared Decision Making-Konzepts wird derzeit an 2 Standorten in England und Wales im Rahmen des MAGIC-Programms erprobt. In Newcastle geht es z.B. um Behandlungsentscheidungen bei Brustkrebs (Link). Dafür wird den Patientinnen u.a. ein Option grid zur Verfügung gestellt, eine Darstellung der Kerninformationen zu den Optionen brusterhaltende Operation vs. Brustamputation auf einer Seite (Download).
Mulley AG, Trimble C, Elwyn G. Stop the silent misdiagnosis: patients' preferences matter. BMJ 2012;345. Link
ausführliche Darstellung des Themas:
Mulley A, Chris Trimble, Elwyn G. Patients' preferences matter. Stop the silent misdiagnosis, King's Fund 2012, Website
Download
MAGIC - Making Good Decisions in Collaboration Link
David Klemperer, 3.12.12
Teilnahme an medizinischer Forschung: grobe Qualitätsmängel der Patienteninformationen
 Die informierte Einwilligung (informed consent) des Patienten bzw. Probanden ist eine notwendige Voraussetzungen für die Teilnahme an einer medizinischen Studie .
Die informierte Einwilligung (informed consent) des Patienten bzw. Probanden ist eine notwendige Voraussetzungen für die Teilnahme an einer medizinischen Studie .
Einen Standard für die Qualität von Patienteninformationen hat eine internationale Arbeitsgruppe von Wissenschaftlern geschaffen, die International Patient Decision Aid Standards (IPDAS) Collaboration (Website).
Dieser Standard beschreibt in 10 Dimensionen und 47 Items die Bereiche und Inhalte, die eine Patienteninformation abdecken muss, um dem Patienten eine informierte Entscheidung zu ermöglichen. Daraus wurde eine Checkliste als Prüfinstrument für Entscheidungshilfen (Decision aids) entwickelt.
Entscheidungshilfen (engl.: decision aids) sind Instrumente zur Unterstützung der Kommunikation, die zu einer Entscheidung führt. Sie enthalten spezifische, auf eine konkrete Entscheidungssituation bezogene Informationen über Nutzen und Risiken. Sie zielen darauf ab, Ergebnisse, Wahrscheinlichkeiten und Unsicherheiten auf klare, verständliche, wissenschaftlich valide und unverzerrte Weise zu präsentieren, damit Patienten treffen können, die ihren Präferenzen entsprechen.
Mit einer modifizierten Fassung der Checkliste untersuchten die Forscher 139 Dokumente zur Information von Personen, die über die Teilnahme an einer Studie entscheiden sollten.
Anhand von 32 Items wurde wurde u.a. geprüft, ob
• die Behandlung bzw. Intervention sowie die Vor- und Nachteile der Teilnahme bzw. Nicht-Teilnahme beschrieben werden
• die Wahrscheinlichkeiten für Nutzen und Schaden überhaupt und wenn ja in verständlicher Form und mit den bestehenden Unsicherheiten angegeben werden
• die Behandlungsergebnisse detailliert genug beschrieben sind, so dass sich der Proband die Auswirkungen auf sein Leben vorstellen kann
• der Proband Schritt für Schritt an die Entscheidung herangeführt wird, z.B. mit einer Decision aid
• die wissenschaftlichen Quellen für die Informationen und Qualität der Evidenz genannt sind,
• Informationen zu Transparenz genannt sind, z.B. zur Finanzierung der Studie
Die Überprüfung ergab:
• Mehr als 80% der Dokumente beschreiben die Vor- und Nachteile der Teilnahme, etwa 50% die Intervention und keines die Vor- bzw. Nachteile der Nicht-Teilnahme.
• Alle 8 Items zur Darstellung von Wahrscheinlichkeiten werden von weniger als 20% erfüllt.
• Die Klärung der Präferenz, also der vom Probanden bevorzugten Vorgehensweise, unterstützen die Dokumente praktisch überhaupt nicht.
• Bis auf das Datum der Erstellung enthalten die Dokumente keinerlei Hinweise auf die Quellen und die Qualität und Verlässlichkeit der Evidenz.
• Fast alle Dokumente nennen die Namen des Studienleiters und eine Person für Nachfragen. Die zuständige Ethikkomission und die Finanzierungsquelle werden in jeweils 2/3 der Dokumente offen gelegt.
Die Studie macht überdeutlich, dass die Informationsdokumente, die zur Entscheidungen von Patienten dienen, an einer Studie teilzunehmen oder nicht teilzunehmen, völlig unzulänglich sind, wenn man sie an international vereinbarten Qualitätskriterien misst.
Untersucht wurden ausschließlich englischsprachige Dokumente. Als Hilfe für die Erstellung von Patienteninformationen und Einwilligungserklärungen liegt für Deutschland eine Checkliste mit 60 Kriterien und ein Leitfaden aus dem Jahr 2006 vor (Infoblatt). Die Qualität der damit erstellten Dokumente ist - zumindest nach Kenntnis des Autors - nicht systematisch überprüft. Nachdenklich macht, dass Begriffe wie Shared Decision Making, partizipative Entscheidungsfindung und Evidenz in dem 176-seitigen Werk nicht vorkommen.
Brehaut JC et al. Informed consent documents do not encourage good-quality decision making. Journal of Clinical Epidemiology 2012;65(7):708-24 Abstrct
Arbeitsgruppe Qualitätsbewertung von Decision aids IPDAS.
Website Qualitätsbewertung IPDASi-Assessment
Checkliste IPDASi
Checkliste und Leitfaden zur Patienteneinwilligung - Grundlagen und Anleitung für die klinische Forschung Infoblatt
darauf beruhend:
Website Assistent zur Erstellung von Patienteninformationen und Einwilligungserklärungen Link
David Klemperer, 1.12.12
Lungenkrebs und Darmkrebs im fortgeschrittenen Stadium: Illusionen über Heilung bei der Mehrzahl der Patienten
 Patienten mit fortgeschrittener Krebserkrankung überschätzen häufig ihre Lebenserwartung. Eine jetzt im New England Journal of Medicine veröffentlichte Studie ging der Frage nach, wie groß der Anteil derjenigen Patienten mit metastasierter Krebserkrankung ist, die sich von der Chemotherapie eine Heilung erhoffen - ein Ziel das leider weitgehend unrealistisch ist.
Patienten mit fortgeschrittener Krebserkrankung überschätzen häufig ihre Lebenserwartung. Eine jetzt im New England Journal of Medicine veröffentlichte Studie ging der Frage nach, wie groß der Anteil derjenigen Patienten mit metastasierter Krebserkrankung ist, die sich von der Chemotherapie eine Heilung erhoffen - ein Ziel das leider weitgehend unrealistisch ist.
Dafür wurden 1.193 Teilnehmer einer Kohortenstudie befragt, bei denen vor mindestens 4 Monaten die Diagnose eines fortgeschrittenen (Stadium 4) Karzinoms der Lunge (710 Patienten) oder des Dickdarms (483 Patienten) gestellt worden war.
Befragt wurden nur diejenigen, die sich für eine Chemotherapie entschieden hatten. Die Befragung wurde telefonisch von professionellen Interviewern durchgeführt.
Die entsprechende Frage lautete:
"Nachdem Sie mit Ihrem Arzt gesprochen haben, für wie wahrscheinlich halten Sie es, dass die Chemotherapie ihnen hilft länger zu leben, ihren Krebs zu heilen oder ihnen hilft bei den Problemen, die der Krebs verursacht?" Die Antwortmöglichkeiten lauteten sehr / etwas / wenig / überhaupt nicht wahrscheinlich bzw. "ich weiß nicht".
Das Ergebnis lautet: 69% der Befragten mit Lungenkrebs und 81% der Patienten mit Darmkrebs erkennen nicht, dass eine Heilung durch Chemotherapie sehr unwahrscheinlich ist. Diese falsche Auffassung war überdurchschnittlich weit verbreitet unter Patienten mit hispanischem und asiatischem Hintergrund sowie unter Schwarzen. Einkommen und Bildung spielten keine Rolle. 20 bis 30% gaben zutreffen an, dass eine Heilung sehr unwahrscheinlich sei.
Patienten mit unrealistischer Erwartung schätzten die Kommunikation des Arztes besser ein als Patienten mit realistischen Erwartungen. Hier wird möglicherweise der realistisch informierende Arzt als Überbringer der schlechten Botschaft abgestraft.
Die Autoren äußern sich besorgt darüber, dass die Kriterien für die informierte Einwilligung nicht erfüllt sind, wenn Patienten falsche Vorstellungen vom Therapieziel haben. Aus früheren Studien sei bekannt, dass Patienten für eine Heilungschance von nur 1% eine stark belastende Therapie auf sich nehmen, nicht aber für einen alleinigen Gewinn an Lebenszeit.
Diese Studie verdeutlicht ein mal mehr, dass jeder Patient die Möglichkeit erhalten muss, eine Entscheidung auf Grundlage von Evidenz zu Behandlungseffekten zu treffen, die ihm wichtig sind.
Weeks JC, Catalano PJ, Cronin A, Finkelman MD, Mack JW, Keating NL, et al. Patients' Expectations about Effects of Chemotherapy for Advanced Cancer. New England Journal of Medicine 2012;367(17):1616-25. Abstract
s.a. Rubrik Shared Decision Making
David Klemperer, 25.10.12
Schlechte Information der und Kommunikation mit Eltern zum Risiko unerwünschter Wirkungen von Arzneimitteln ihrer Kinder
 Die Behandlung erkrankter Kinder stellt in mancherlei Hinsicht eine besondere Herausforderung für Ärzte und andere Akteure im Gesaundheitswesen dar. Dabei spielen insbesondere bei ganz jungen Kindern Eltern oder andere erwachsene Begleitpersonen sowohl bei der Information über die gesundheitlichen Beschwerden der Kinder als auch bei der Therapietreue der Kinder eine wichtige Rolle. Dazu müssen sie aber umfassend informiert werden.
Die Behandlung erkrankter Kinder stellt in mancherlei Hinsicht eine besondere Herausforderung für Ärzte und andere Akteure im Gesaundheitswesen dar. Dabei spielen insbesondere bei ganz jungen Kindern Eltern oder andere erwachsene Begleitpersonen sowohl bei der Information über die gesundheitlichen Beschwerden der Kinder als auch bei der Therapietreue der Kinder eine wichtige Rolle. Dazu müssen sie aber umfassend informiert werden.
Die jetzt veröffentlichten Ergebnisse einer qualitativen Studie mit Eltern von 44 britischen ambulant und stationär behandelten Kindern, die unerwünschte Wirkungen von verordneten Arzneimitteln ("adverse drug reactions") erlitten hatten, zeigen aber, dass die Information der Eltern behandelter Kinder über die Ursachen und/oder Vermeidungsmöglichkeiten dieser Wirkungen "generally disappointed" waren. Bei den Arzneimitteln handelt es sich z.B. um Antibiotika, schwere Schmerzmittel, Epileptika und Zellgifte.
Insgesamt berichteten die Eltern von einer mageren Kommunikation über die potenziellen Risiken für unerwünschte, schwere Reaktionen nach der Einnahme der Arzneimittel und über die Art der Reaktionen selber. Entweder wurden solche Informationen überhaupt nicht geliefert oder zu völlig unpassenden Gelegenheiten, wie etwa auf dem Weg des Kindes in den Operationssaal.
Die einzige positive Ausnahme stellten nach dieser Studie Informationen zur Wirkweise und den unerwünschten Effekten von Krebsmitteln dar, welche die Eltern als klar und umfassend bewerteten.
Die AutorInnen weisen darauf hin, dass schlechte Information von Eltern deren künftigen Umgang mit Arzneimitteln negativ beeinflusst und u.U. auch Auswirkungen auf das Vertrauen in die Wirkung von Arzneimitteln bei den älter gewordenen Kindern haben kann.
Die möglichen Einwände gegen die geringe Anzahl von Eltern-Kinder-Einheiten und die gewählte qualitative Methode und die zusätzlich möglichen Zweifel an der Übertragbarkeit der Ergebnisse auf die Wirklichkeit der Kommunikation über unerwünschte Arzneimittelwirkungen im deutschen Gesundheitswesen, ließen sich mit relativ geringem Aufwand bestätigen oder widerlegen. Bis dahin spricht manches für ein ähnliches Kommunikations-Verhalten deutscher Ärzte.
Weitere Ergebnisse und eine Reihe von Zitaten aus den Gesprächen mit Eltern können in dem komplett kostenlos erhältlichen Aufsatz "Enhancing Communication about Paediatric Medicines: Lessons from a Qualitative Study of Parents' Experiences of Their Child's Suspected Adverse Drug Reaction." von Arnott J, Hesselgreaves H, Nunn AJ, Peak M, Pirmohamed M, et al. (2012) in der Open Access-Zeitschrift "PLoS ONE" (7(10): e46022) nachgelesen werden.
Bernard Braun, 15.10.12
Autoritäres Verhalten von Ärzten verhindert Shared Decision Making
 Über das Konzept Shared Decision Making haben wir vielfach berichtet (siehe Kategorie SDM). Bekannt ist, dass dieses von allen Seiten zumindest rhetorisch begrüßte Konzept im klinischen Alltag kaum verankert ist. Barrieren wurden bislang zumeist auf Seiten der Patienten und in strukturellen Aspekten wie Zeitmangel auf Seiten der Ärzte gesucht. Eine neue Studie hat jetzt gezeigt, dass Ärzte mit autoritärem Verhalten bei den Patienten Angst erzeugen und schon im Vorfeld die Äußerung von Beteiligungswünschen auf Seiten der Patienten unterdrücken.
Über das Konzept Shared Decision Making haben wir vielfach berichtet (siehe Kategorie SDM). Bekannt ist, dass dieses von allen Seiten zumindest rhetorisch begrüßte Konzept im klinischen Alltag kaum verankert ist. Barrieren wurden bislang zumeist auf Seiten der Patienten und in strukturellen Aspekten wie Zeitmangel auf Seiten der Ärzte gesucht. Eine neue Studie hat jetzt gezeigt, dass Ärzte mit autoritärem Verhalten bei den Patienten Angst erzeugen und schon im Vorfeld die Äußerung von Beteiligungswünschen auf Seiten der Patienten unterdrücken.
Obwohl die aktive Beteiligung der Patienten an Behandlungsentscheidungen im Sinne des Shared Decision Making (SDM) ein weithin propagiertes und als zeitgemäß aufgefasstes Konzept der Arzt-Patient-Kommunikation ist, sind die Versuche, SDM in den medizinischen Versorgungsalltag zu bringen, eher mäßig erfolgreich. Als Barriere wurde u.a. die kommunikative Kompetenz der Ärzte identifiziert. Kaum Aufmerksamkeit hat bislang die kommunikative Kompetenz der Patienten gefunden. Während es im Alltag den meisten Menschen nicht schwerfällt, Fragen zu stellen, Präferenzen zu klären und Empfehlungen abzulehnen, scheint dies in der Kommunikation mit dem Arzt nicht zu funktionieren. Nicht einmal das Coaching von Patienten in Shared Decision Making hat dies deutlich verbessern können.
Der Frage, warum das so ist, ist der amerikanische Gesundheitswissenschaftler Dominick Frosch mit Kollegen jetzt in einer Studie nachgegangen. Dafür führte er 6 Fokusgruppen mit insgesamt 48 Teilnehmern durch. Die Probanden wurden in Allgemeinmedizinpraxen in Palo Alto rekrutiert, einem wohlhabenden Ort in Kalifornien.
Kurzgefasst lautet das Ergebnis: Die Patienten wünschen Beteiligung, sehen aber bei der häufig fehlenden Bereitschaft der Ärzte keine Möglichkeit, ihren Wunsch durchzusetzen. Sie befürchten, den Arzt mit Fragen zu verärgern, dauerhaft als "schwieriger Patient" abgestempelt zu werden und weniger gut behandelt zu werden.
4 übergreifende Themenbereiche ergab die Auswertung der Fokusguppeninterviews.
Patienten befürchten, den Arzt durch Fragen zu verärgern und dadurch Nachteile zu erleiden.
In allen Gruppen äußerten die Patienten den Wunsch nach aktiver Beteiligung an klinischen Entscheidungen. Sie stellten aber auch fest, dass diese Möglichkeit weitgehend vom Arzt abhängt. Sie sahen die Notwendigkeit, die Rolle des "guten Patienten" einzunehmen, weil sie andernfalls Nachteile befürchteten. Sie befürchteten, dass sich der Arzt in seiner Fachlichkeit oder in seiner ärztlichen Autorität durch Nachfragen in Frage gestellt sehe und verärgert würde. Die Teilnehmer befürchten dann wiederum kurzfristige und langfristige Nachteile, Strafe, eine schlechtere Behandlung und eine gestörte Beziehung. Sie empfanden ein hohes Maß an Abhängigkeit, insbesondere vom Wohlwollen des Arztes. Ein selbstbewusstes und fragendes Auftreten würde dazu führen, dauerhaft als "schwieriger Patient" abgestempelt zu werden.
Sie erkennen das Machtgefälle zwischen Ärzten und Patienten und nehmen häufig Rücksicht auf die wahrgenommene Empfindlichkeit des Arztes, um ihn nicht zu verärgern oder zu enttäuschen. Die Teilnehmer sahen sich selbst eher in der Rolle eines Bittstellers unter der Prämisse "doctor knows best" denn als Empfänger einer Dienstleistung. So sehen sie keine andere Möglichkeit, als sich der Rolle des "guten Patienten" anzupassen.
Ärzte können autoritär sein.
Viele Teilnehmer berichten, dass sie sich nicht respektiert und verstanden fühlen, weil der Arzt sich häufig autoritär verhalte. Gegen dieses Verhalten sei man machtlos, weswegen einige Patienten resignativ den Status quo hinnehmen. Die Expertise des Arztes erkennen die Teilnehmer grundsätzlich an, kritisieren aber die daraus abgeleitete dominante Position.
Patienten bemühen sich, Informationslücken zu schließen.
Viele Teilnehmer verschaffen sich außerhalb der Konsultation Informationen über Behandlungsmöglichkeiten. Einige von ihnen verheimlichen dies vor dem Arzt. Motivation für die Informationssuche ist auch die leichte Verfügbarkeit medizinischer Informationen aber auch Misstrauen gegenüber den Empfehlungen des Arztes.
Im Gespräch mit dem Arzt empfinden Teilnehmer häufig Zeitdruck, was sie daran hindere, Fragen zu stellen.
Soziale Unterstützung
Einige Teilnehmer holen sich Unterstützung für den Arztbesuch, z.B. durch Einbezug einer nahestehenden Person. Dies helfe, die Informationen festzuhalten, die sie ansonsten kaum aufnehmen bzw. schnell vergessen würden.
Das Fazit der Autoren: Die Fokusgruppen-Teilnehmer haben durchgehend den Wunsch, Behandlungsoptionen zu kennen und darüber (mit-) zu entscheiden. Sie befürchten aber, den Arzt mit entsprechenden Fragen zu verärgern und die Beziehung zu stören - einige Teilnehmer haben die Erfahrung gemacht, dass der Arzt Fragen als Kritik und Infragestellen seiner Autorität empfindet. Sie sehen das Machtgefälle in der Beziehung zum Arzt und befürchten als Strafe eine schlechtere Behandlung. Da sie dies als zu hohen Preis für die Teilnahme an der Entscheidung bewerten, verzichten sie auf die Durchsetzung ihres Wunsches. Diese Ergebnisse sind umso bemerkenswerter, als es sich um Teilnehmer mit einem hohen sozialen Status handelt, von denen man annehmen kann, dass sie eher als andere selbstbewusst gegenüber den Ärzten auftreten können.
Die Teilnehmer fühlten sich von den Ärzten nicht ausreichend informiert und nicht ausreichend unterstützt, insbesondere wenn es um das Verstehen unterschiedlicher Behandlungsmöglichkeiten geht. Daher behelfen sie sich mit eigener Recherche und Befragung von Mitgliedern ihrer sozialen Netzwerke.
Die Autoren stellen fest, dass zwar eine generell starke Tendenz zur Patientenbeteiligung bestehe. Die Haltung der Ärzte oder zumindest das, was die Patienten als Haltung der Ärzte wahrnehmen sei eine wesentliche Barriere für die Umsetzung im Alltag. Diese Haltung der Ärzte in Frage zu stellen, erscheine den Patienten riskant.
Die Autoren unterbreiten folgende Vorschläge:
• Adäquate Vergütung für Ärzte, die sich in Shared Decision Making engagieren.
• Gute Entscheidungsunterstützungs-Tools (decision aids) und ausreichende Bedenkzeit. Die Entscheidung sollte erst bei einem Folgekontakt getroffen werden.
• Neuausrichtung der Versorgung mit organisatorischen und strukturellen Veränderungen unter Nutzung von Informationstechnologien und besserer Verteilung der Aufgaben im Team. Dadurch könne Zeit für das Arzt-Patient-Gespräch gewonnen werden.
Wesentlicher dürfte aber eine Veränderung der medizinischen Kultur sein. Ärzte sollten ein Interesse entwickeln und auch zeigen für das, was den Patienten wichtig ist. Sie sollten die Ängste ihrer Patienten kennen und ihnen explizit verdeutlichen, dass Fragen und Äußerungen zur Präferenz erwünscht sind. Ausbildung in patientenzentrierter Kommunikation spiele eine Rolle. Letzten Endes gehe es aber um Respekt und die Wertschätzung der Patienten.
Zur Durchsetzung einer patientenzentrierten Versorgung fordern die Autoren rigorose Qualitätsmaße für die Beteiligung der Patienten und die Übereinstimmung ihrer Präferenz mit der durchgeführten Behandlung.
Die Patienten alleine können die kulturellen Barrieren nicht überwinden. Politiker und Meinungsführer im Gesundheitsbereich (health system leaders) müssen proaktive Schritte ergreifen.
Diese Studie verdeutlicht, dass die Entscheidungsfindung in der Medizin auch eine Machtfrage ist. Bislang sitzen die Ärzte am längeren Hebel und setzten ihre Präferenzen durch, indem sie die Beteiligungswünsche der Patienten bewusst oder unbewusst unterdrücken. Wie weit dieses Verhalten auf Seiten der Ärzte verbreitet ist, kann diese qualitative Studie nicht beantworten. Bemerkenswert ist allerdings, dass dieser Mechanismus bei sozial hoch stehenden Patienten gut funktioniert.
Frosch DL, May SG, Rendle KAS, Tietbohl C, Elwyn G. Authoritarian Physicians And Patients' Fear Of Being Labeled 'Difficult' Among Key Obstacles To Shared Decision Making. Health Affairs 2012;31(5):1030-38. Abstract
David Klemperer, 16.6.12
Zwei RCT-Studien zeigen keine positiven Wirkungen zweier Interventionen bei Typ 1 und Typ 2-DiabetikerInnen nach 3 und 1 Jahr!
 Der Diabetes mellitus Typ 2 ist eine der häufigsten chronischen Erkrankungen bei mittelaltrigen und älteren Menschen, deren Inzidenz je nach Mentalität der Prognostiker in den nächsten Jahren weiter zunehmen oder gar explodieren soll. Auf quantitativ niedrigerem Niveau gehört auch der Diabetes mellitus Typ 1, der überwiegend bei jüngeren Menschen auftritt, ebenfalls zu den häufigen Erkrankungen. Zu den Hauptursachen von Diabetes gehören gesundheitsbezogene Verhaltensweisen wie etwa Bewegungsmangel und einseitige Ernährung und u.a. als deren Folge Übergewichtigkeit bis hin zu Adipositas. Die Beeinflussung dieser und anderer Verhaltens- oder Lebensweisen gilt daher sowohl als primärpräventive Maßnahme aber auch als Maßnahme, die die Stoffwechselstörungen z.B. durch Gewichtsverluste selbst nach manifester Erkrankung beseitigen kann. Jahrzehntelange Erfahrungen zeigen aber ebenfalls, dass es nicht leicht ist, solche Veränderungen einzuleiten und zu verstetigen. Dies ist vor allem nicht durch einfache Appelle an den gesunden Menschenverstand oder durch die üblichen Arzt-Patient-Gespräche zu bewerkstelligen. Auch eindimensionale Programme, die entweder nur bei der Ernährung oder nur bei der körperlichen Bewegung ansetzen, gelten seit langem als spätestens mittel- und langfristig wirkungslos.
Der Diabetes mellitus Typ 2 ist eine der häufigsten chronischen Erkrankungen bei mittelaltrigen und älteren Menschen, deren Inzidenz je nach Mentalität der Prognostiker in den nächsten Jahren weiter zunehmen oder gar explodieren soll. Auf quantitativ niedrigerem Niveau gehört auch der Diabetes mellitus Typ 1, der überwiegend bei jüngeren Menschen auftritt, ebenfalls zu den häufigen Erkrankungen. Zu den Hauptursachen von Diabetes gehören gesundheitsbezogene Verhaltensweisen wie etwa Bewegungsmangel und einseitige Ernährung und u.a. als deren Folge Übergewichtigkeit bis hin zu Adipositas. Die Beeinflussung dieser und anderer Verhaltens- oder Lebensweisen gilt daher sowohl als primärpräventive Maßnahme aber auch als Maßnahme, die die Stoffwechselstörungen z.B. durch Gewichtsverluste selbst nach manifester Erkrankung beseitigen kann. Jahrzehntelange Erfahrungen zeigen aber ebenfalls, dass es nicht leicht ist, solche Veränderungen einzuleiten und zu verstetigen. Dies ist vor allem nicht durch einfache Appelle an den gesunden Menschenverstand oder durch die üblichen Arzt-Patient-Gespräche zu bewerkstelligen. Auch eindimensionale Programme, die entweder nur bei der Ernährung oder nur bei der körperlichen Bewegung ansetzen, gelten seit langem als spätestens mittel- und langfristig wirkungslos.
Sowohl für die DiabetespatientInnen als auch für die sie behandelnden Ärzte sind daher seit längerem spezielle gruppenbasierte Programme entwickelt worden, auf Dauer erfolgreich mit der eigenen Erkrankung umgehen zu können oder PatientInnen von der Notwendigkeit einer Verhaltensveränderung zu überzeugen.
Die Langzeit-Wirkungen zweier solcher Programme wurden nun in Großbritannien untersucht und erwiesen sich nach drei bzw. einem Jahr Wirkzeit als praktisch nicht (mehr) existent.
In der ersten Studie wurde das von Fachverbänden empfohlene und ihren Qualitätskriterien entsprechende so genannte DESMOND (diabetes education and self management for ongoing and newly diagnosed)-Programm untersucht. Es besteht in einem sechsstündigen Informations- und Übungsprogramm zum Selbstmanagement neu von Personen, die frisch als DiabetikerIn diagnostiziert wurden. In 207 Allgemeinarztpraxen in 13 allgemeinärztlichen Versorgungsregionen in Großbritannien wurden in einer multizentrischen randomisierten und kontrollierten Studie (Zufallsauswahl auch auf Praxisebene) für 731 Kranke der Effekt der Intervention im Vergleich mit der Standardbehandlung über 3 Jahre hinweg untersucht. Dazu wurden Körperwerte gemessen und eine Befragung durchgeführt. Als primäres Ergebnis wurde die Entwicklung des längerfristigen Blutzuckerwertes HbA1c untersucht. Das zweite untersuchte Ergebnis waren Veränderungen mehrerer Körperwerte (z.B. Blutdruck, Gewicht) und gesundheitsbezogener Verhaltensweisen (z.B. Rauchstatus, körperliche Aktivität, Depressivität, Lebensqualität und Arzneimittelgebrauch).
Nach drei Jahren sahen die adjustierten Ergebnisse so aus:
• In beiden Gruppen war der der HbA1c-Wert gesunken. Weder bei diesem Wert noch den anderen biomedizinischen Werten gab es signifikante Unterschiede zwischen den TeilnehmerInnen beider Gruppen. Dies gilt auch für die Einnahme von oralen Antidiabetika.
• Bei den sekundären Ergebnissen besaßen die TeilnehmerInnen der Interventionsgruppe einen signifikant besseres Verständnis über ihre Erkrankung sowie ihre Ernsthaftigkeit und ihre Möglichkeiten, den Verlauf der Erkrankung zu beeinflussen. Keine signifikanten Unterschiede gab es aber bei der Lebensqualität, der Depressivität und anderen psychosozialen Aspekten.
Die Hoffnungen der WissenschaftlerInnen durch eine Verlängerung der Informations- und Übungszeiten, eine Erhöhung der Interventionshäufigkeit und eine noch längere Einwirkungszeit die biomedizinischen Effekte zu verbessern, wirken eher hilflos und zweckoptimistisch. Zu untersuchen, warum sich bestimmte Effekte nicht entwickeln oder ohne ständige Erneuerung in der Zeit verschwinden, wäre vordringlich, aber auch wesentlich schwieriger.
In dem zweiten Programm "Talking diabetes" wurde eine Interventionsgruppe von 13 Teams mit 79 Allgemeinärzten in pädiatrischen Diabeteszentren Großbritanniens mit insgesamt 359 4 bis 15 Jahre alten an Diabetes Typ 1 erkrankten Kindern speziell psychoedukativ geschult bei entsprechenden Konsultationen auf deren Verhalten einzuwirken. In der Kontrollgruppe mit 13 Teams waren 334 Kinder.
Die untersuchten Ergebniseffekte war auch hier primär der HbA1c-Wert und sekundär das bereits bekannte Bündel von Aspekten bzw. möglichen Effekten.
Die adjustierten Ergebnisse sahen hier nach einem Jahr so aus:
• Beim HbA1c-Wert gab es keinen signifikanten Effekt in der Gruppe mit speziell geschulten Behandlern. Dies galt auch für die Kinder bei sämtlichen sekundären Ergebnisse.
• Neben einem kurzzeitigen positiven Effekte beim Bewältigungsverhalten zeigten sich bei einigen Aspekten der Lebensqualität sogar negative Wirkungen oder Verschlechterungen.
• Während sich bei einigen Behandlern positive Veränderungen bei ihrer Einstellung zur Notwendigkeit einer dauerhaften Behandlung zeigten und sie sogar Visiten mit Spannung erwarteten, gab es bei den Kindern keine vergleichbaren Effekte.
Die Studienverantwortlichen empfehlen im Lichte der von ihnen gewonnenen Evidenz, solche Trainings für Ärzte etc. nicht in den Leistungskatalog des National Health Service aufzunehmen.
Der Aufsatz "Effectiveness of a diabetes education and self management programme (DESMOND) for people with newly diagnosed type 2 diabetes mellitus: three year follow-up of a cluster randomised controlled trial in primary care" von Kamlesh Khunti et al. ist im "British Medical Journal (BMJ)" am 26. April 2012 (344:e2333) erschienen und als "open access"-Text komplett kostenlos erhältlich.
Ebenfalls kostenlos ist der Volltext des Aufsatzes "The effect of the Talking Diabetes consulting skills intervention on glycaemic control and quality of life in children with type 1 diabetes: cluster randomised controlled trial (DEPICTED study) von Mike Robling et al. erhältlich, der in derselben Ausgabe des BMJ (344:e2359) erschienen ist.
Bernard Braun, 12.5.12
"Schwarm-Weisheit" im Gesundheitswesen oder Wie objektiv sind die Bewertungen unabhängig entscheidender Individuen?
 Immer mehr Krankenkassen, Stiftungen und Verbraucherorganisationen richteten in den letzten Jahren Internetplattformen ein oder planen sie für die Zukunft, auf denen PatientInnen ihre Erfahrungen in Arztpraxen oder Krankenhäusern dokumentieren und bewerten konnten. Auch wenn diese öffentlichen Informationsquellen aus verschiedenen Gründen (u.a. nutzen ältere Personen, also der Großteil der PatientInnen, das Internet relativ wenig) noch weniger NutzerInnen haben als ihre Anbieter es sich wünschen, halten PatientInnen diese Art von "subjektiven" Informationen für aussagekräftiger und nützlicher als "objektive" oder "harte" Daten wie z.B. die Rate der standardisierten Sterblichkeit, Komplikations- oder Wiedereinweisungsraten.
Immer mehr Krankenkassen, Stiftungen und Verbraucherorganisationen richteten in den letzten Jahren Internetplattformen ein oder planen sie für die Zukunft, auf denen PatientInnen ihre Erfahrungen in Arztpraxen oder Krankenhäusern dokumentieren und bewerten konnten. Auch wenn diese öffentlichen Informationsquellen aus verschiedenen Gründen (u.a. nutzen ältere Personen, also der Großteil der PatientInnen, das Internet relativ wenig) noch weniger NutzerInnen haben als ihre Anbieter es sich wünschen, halten PatientInnen diese Art von "subjektiven" Informationen für aussagekräftiger und nützlicher als "objektive" oder "harte" Daten wie z.B. die Rate der standardisierten Sterblichkeit, Komplikations- oder Wiedereinweisungsraten.
Dennoch zweifeln nicht nur Leistungsanbieter, die von ihren PatientInnen schlecht bewertet worden sind, daran, ob und wie verlässlich "subjektive" Aussagen über die Qualitäten eines Anbieters gesundheitsbezogener Leistungen sind oder möglicherweise rachsüchtige Fehlbewertungen überwiegen.
Ein gerade abgeschlossener Vergleich der in der Zeit von Januar 2009 bis Dezember 2010 abgegebenen 10.274 "subjektiven" Patienten-Bewertungen der 166 Akutkrankenhäuser des National Health Service (NHS) in England auf der seit 2008 existierenden Website "NHS Choices" mit sieben "objektiven" klinischen Ergebnisqualitätsindikatoren (z.B. neben mehreren Mortalitätsindikatoren die Rate der MRSA- und Clostridium difficile-Infektionen), erlaubt eine bisher einmalige und vorurteilsfreie Antwort. Dies ist u.a. auch dadurch gewährleistet, dass für die 166 Krankenhäuser durchschnittlich 62 (Mittelwert) oder 46 (Median) Ratings vorlagen.
Die wichtigsten Ergebnisse lauten:
• Von den Ex-PatientInnen, die überhaupt eine Empfehlung für oder gegen das Krankenhaus aussprechen (n=9.349), empfehlen 68% das Krankenhaus einem Freund. Solche positiven Empfehlungen waren signifikant mit den in diesen Kliniken erhobenen niedrigeren Sterblichkeitsraten (p=0,01), einer niedrigen Sterblichkeit bei Hochrisikoerkrankungen (p=0,01) und einer niedrigen Wiedereinweisungsrate (p=<0,001) assoziiert bzw. korrelierten stark mit diesen. Keine Assoziationen gab es dagegen zwischen positiven Empfehlungen und zwei weiteren Mortalitätsindikatoren.
• Die Ex-PatientInnen konnten auf der "NHS Choices"-Website auch die Sauberkeit des Krankenhauses bewerten. Auf einer Skala von 1 (dreckig) bis 5 (außerordentlich sauber) wurden Werte zwischen 2,6 und 5 erreicht. Der Durchschnittswert betrug 3,6. Der Vergleich der subjektiven mit objektiven Daten zeigt: Je besser die Sauberkeit von den PatientInnen bewertet wurde desto niedriger war die "objektiv" gemessene MRSA- (p<0,001) oder C. difficile-Rate (p=0,04).
• Wenn die 25% der auf "NHS Choices" am besten von Patienten bewerteten Krankenhäuser mit den 25% am schlechtesten bewerteten Kliniken verglichen werden, waren die Sterblichkeitsraten in ihnen um 5% niedriger und die Wiedereinweisungsraten um 11% niedriger. Die 25% der Kliniken mit dem besten Sauberkeits-Rating hatten sogar eine um 42% niedrigere MRSA-Rate als das Viertel der Kliniken mit den schlechtesten Sauberkeitsbewertungen.
Auch wenn diese Studie nicht alle Pro- und Contra-Argumente zur Bedeutung "subjektiver" Bewertungen der Versorgungsqualität abschließend und eindeutig geklärt hat, erlauben ihre Ergebnisse aus Sicht der StudienautorInnen zwei empirisch gesicherte Schlussfolgerungen: Patientenbewertungen auf einer elektronischen Plattform "may be a more useful tool than previously considered for both patients and health care workers." Und: "If patients are making choices based on this informations, they can be reassured that the ratings are not entirely misleading and may be providing relevant information about health care quality."
Das Etikett "subjektive Daten" ist jedenfalls nach diesen Vergleichen nicht mehr geeignet, Patientenbewertungen von Gesundheitsanbietern zu ignorieren und stattdessen allein auf "objektive" Daten oder Statements von Chefärzten, PR-Agenten und Expertenmeinungen zu setzen.
Der Hinweis der WissenschaftlerInnen, dass solche Ratings im Hotel- und Restaurantgewerbe mittlerweile üblich sind, macht aber auch aus aktuellem Anlass auf ein trotzdem mögliches Desinformations-Risiko dieser Informationsquelle aufmerksam. Der aktuelle Anlass sind die bekanntgewordenen Manipulationsversuche der Touristik-Rating-Website Tripadvisor durch in der Touristikbranche Beschäftigte. Die Qualität und Nützlichkeit gesundheitsbezogener PatientInnen-Ratings hängt daher auch entscheidend von nachweisbaren Vorsorgemaßnahmen gegen Manipulationsversuche durch Anbieter oder andere Akteure ab. Dass so etwas auch im Gesundheitsbereich vorkommt, zeigen z.B. die bekanntgewordenen Fälle der Gründung und des Sponsorings von Selbsthilfeorganisationen durch Pharmafirmen.
Der diese Forschungsergebnisse veröffentlichende "Research Letter" "Associations between web-based patient ratings and objective measures of hospital quality" von Felix Greaves et al. ist am 13. Februar 2012 in der Onlineausgabe der Fachzeitschrift "Archives of internal medicine" erschienen und leider bis auf einige Zeilen nicht kostenlos erhältlich.
Bernard Braun, 18.2.12
Online-Cochrane-Summaries evidenter Erkenntnisse für BürgerInnen in Kanada: Hilfreich aber für viele immer noch nicht ausreichend.
 Die insbesondere unter jüngeren BürgerInnen und PatientInnen immer häufiger genutzte Quelle für gesundheits- und behandlungsbezogene Informationen hat häufig den Nachteil falsche, qualitativ minderwertige und ungesicherte oder unverständliche Informationen zu liefern, die aber als solche für Durchschnitts-NutzerInnen nicht erkennbar sind. Falsch, schlecht oder Viertels-Informierte riskieren spätestens dann, wenn sie ihr ersurftes Wissen in die Kommunikation z.B. mit Ärzten einbringen, ihr blaues Wunder und werden sich dies - unabhängig davon, ob die Informationen von Ärzten wirklich arg viel besser sind - nicht noch einmal antun wollen. Eine Reihe von Patientenorganisationen, Krankenkassen oder mit Leitlinien befassten Fachgesellschaften versuchen seit einiger Zeit, die gesicherten wissenschaftlichen Erkenntnisse bzw. Evidenzwissen speziell für PatientInnen und Versicherte aufzubereiten und diese für die veränderten und effektiveren Arzt-Patient-Kommunikation à la informed consent und shared decision making kognitiv auszustatten.
Die insbesondere unter jüngeren BürgerInnen und PatientInnen immer häufiger genutzte Quelle für gesundheits- und behandlungsbezogene Informationen hat häufig den Nachteil falsche, qualitativ minderwertige und ungesicherte oder unverständliche Informationen zu liefern, die aber als solche für Durchschnitts-NutzerInnen nicht erkennbar sind. Falsch, schlecht oder Viertels-Informierte riskieren spätestens dann, wenn sie ihr ersurftes Wissen in die Kommunikation z.B. mit Ärzten einbringen, ihr blaues Wunder und werden sich dies - unabhängig davon, ob die Informationen von Ärzten wirklich arg viel besser sind - nicht noch einmal antun wollen. Eine Reihe von Patientenorganisationen, Krankenkassen oder mit Leitlinien befassten Fachgesellschaften versuchen seit einiger Zeit, die gesicherten wissenschaftlichen Erkenntnisse bzw. Evidenzwissen speziell für PatientInnen und Versicherte aufzubereiten und diese für die veränderten und effektiveren Arzt-Patient-Kommunikation à la informed consent und shared decision making kognitiv auszustatten.
Welche Qualität solche "Listen", "Navigatoren", Patientenleitlinien oder "consumer summaries" von Studien der evidence based medicine (EBM) haben und wie sie vor allen Dingen bei den anvisierten NutzerInnen ankommen, weiß man nicht wirklich.
Deshalb sind die Ergebnisse einer Studie von enormer Wichtigkeit, die zum einen den Prozess der Erstellung der in Kanada bereits über 15 Jahre existierenden patientenzentrierten Online-Summaries der vorhandenen wissenschaftlich soliden systematischen Reviews durch die "Cochrane Musculoskeletal Group's" darstellt und untersucht. Die speziellen "summaries" beschäftigen sich beispielsweise mit folgenden Fragen: "Does exercise help osteoarthritis of the Hip or knee", oder "Does ultrasound therapy work to treat osteoarthritis of the knee?" Die Cochrane-Reviews sind die qualitativ hochwertigsten Informationsquellen über EBM, als solche aber für die Mehrheit der PatientInnen nicht verständlich genug. Zum anderen untersucht die hier zitierte Studie ob und wie die Nutzer dieser u.a. von Patienten oder Konsumenten mitgestalteten Summaries sie bewerten oder welche Eindrücke PatientInnen davon haben.
Dazu wurden zwischen dem August 2005 und dem Februar 2006 NutzerInnen der Summaries auf verschiedenen Websites (z.B. die der kanadischen "Arthritis Society" und der "Canadian Arthritis Patient Alliance") in einem Online-Survey nach dem Hintergrund ihres Interesses, dem Zusammenhang von Information und Behandlungsentscheidungen, ihrer Zufriedenheit mit der Vorbereitung auf eine gemeinsame Entscheidungsfindung und ihren Vorschlägen zur Verbesserung der "summaries" gefragt.
Von den insgesamt 261 AntworterInnen waren 87% mit einer arthritischen Erkrankung in Behandlung.
Ihre Wahrnehmung und Bewertung der auf den besagten "summaries" basierenden Informationen sahen so aus:
• 68% der AntworterInnen bewerteten die Information als sachlich angemessen.
- 61% meinen, diese Informationen seien auch für andere nützlich.
• 61% fanden die Machart der "summaries" gut und 60% sagten, es wäre leicht gewesen, das Nötige zu lernen und für 59% der Leser waren die Informationen nützlich.
• Nur 45% der Befragten stimmten aber der Position zu, sie hätten alle Informationen, die sie brauchten auch einfach finden können.
• 31% waren nicht in der Lage zu beurteilen, ob die Informationsanbieter verlässlich sind und 26% waren unfähig zu entscheiden, ob die in den "summaries" präsentierten Informationen wirklich die besten verfügbaren sind.
• 40% benötigen auch nach der Lektüre mehr Information über ihre Behandlung. Jeweils 15% wollten noch mehr über die Behandlungsrisiken und über Forschungsdetails wissen. 20% benötigen ein noch interaktiveres und modular aufgebautes Websiteangebot.
Die AutorInnen räumen zwar Grenzen der Repräsentativität ein, erstellen aber trotzdem u.a. Ratschläge wie die "summaries" argumentativ und hinsichtlich ihres Layouts künftig besser zu gestalten sind.
Der 13 Seiten umfassende Aufsatz "Presenting Evidence to Patients Online: What Do Web Users Think of Consumer Summaries of Cochrane Musculoskeletal Reviews? von Jamie C Brehaut, Nancy Santesso, Annette M O'Connor, Alison Lott, Gitte Lindgaard, Ania Syrowatka, Ian D Graham und Peter S Tugwell ist im Januar 2011 in der Zeitschrift "Journal of Medical Internet Research" erschienen und in der HTML-Version komplett kostenlos erhältlich
Bernard Braun, 16.11.11
Geringes Gesundheitswissen ist nicht "nur" ein Bildungsproblem, sondern auch mit höherer Gesamtsterblichkeit assoziiert
 Über den Umfang und die Verteilung geringer individueller Fähigkeiten Basiskenntnisse über die eigene Gesundheit und Versorgungsmöglichkeiten zu erhalten, mit ihnen umzugehen und sie zu verstehen, gibt es mittlerweile weltweit zahlreiche gesicherte Erkenntnisse. Weniger genau untersucht ist aber, ob eine niedrige so genannte "health literacy" relevante negative Wirkungen auf die Gesundheit der Betroffenen hat oder eine Verbesserung der Gesundheitssystemkenntnisse außer einer persönlichen Zufriedenheit über Wissensgewinne auch positive gesundheitliche Wirkungen hat.
Über den Umfang und die Verteilung geringer individueller Fähigkeiten Basiskenntnisse über die eigene Gesundheit und Versorgungsmöglichkeiten zu erhalten, mit ihnen umzugehen und sie zu verstehen, gibt es mittlerweile weltweit zahlreiche gesicherte Erkenntnisse. Weniger genau untersucht ist aber, ob eine niedrige so genannte "health literacy" relevante negative Wirkungen auf die Gesundheit der Betroffenen hat oder eine Verbesserung der Gesundheitssystemkenntnisse außer einer persönlichen Zufriedenheit über Wissensgewinne auch positive gesundheitliche Wirkungen hat.
Mit den Ergebnissen einer retrospektiven Kohortenstudie, welche Kaiser Permanente, ein Gesundheitsunternehmen, das Krankenversicherung und Gesundheitsversorgung integriert, im US-Bundesstaat Colorado mit 2.156 herzkranken Patienten durchführte, existiert aber nun recht handfestes Wissen.
Die ambulant behandelten Patienten nahmen zwischen 2001 und 2008 an der Studie teil und mussten neben einer mehrfach durchgeführten (durchschnittlich ein follow up nach 1,2 Jahren) schriftlichen Befragung zu ihrem Gesundheitszustand auch drei aus einem größeren Standardfragebogen stammende, evaluierte Fragen zu ihrer "health literacy" beantworten. Nach deren Beantwortung wurden sie als Patienten mit hoher oder geringer "Gesundheitsbildung" klassifiziert. Die Messgrößen für die mögliche Wirkung der "health literacy" waren die Gesamtsterblichkeit und die Gesamtrate der Krankenhauseinweisungen.
Von den 1.547 Herz-Patienten, die letztlich an der Untersuchung teilnahmen, gehörten 262 oder 17,5% der Gruppe mit geringer "health literacy" an. Diese Personen waren älter, gehörten niedrigeren sozialen Schichten an, ihr Bildungsabschluss war niedrig und die Rate zusätzlicher Erkrankungen war höher. In der Untersuchungszeit verstarben insgesamt 124 Personen, darunter 46 in der Gruppe mit geringem und 78 in der mit angemessenem Gesundheitswissen.
In einer multivariaten Regressionsanalyse zeigte sich, dass eine geringe "health literacy" signifikant mit einer höheren Gesamtsterblichkeit assoziiert war. Die Wahrscheinlichkeit zu sterben war nach dem rechnerischen Ausschluss des Einflusses verschiedener anderer Merkmale (z.B. Alter, Bildungsabschluss, sonstige Erkrankungen und einiger Erkrankungsmerkmale) bei den Personen mit geringem Gesundheitswissen um 97% höher als bei den Personen mit hohem Gesundheitswissen.
Die ähnlich angelegte Untersuchung eines Zusammenhangs von "health literacy" mit der Gesamtrate der Krankenhausaufenthalte zeigte kein signifikantes Ergebnis.
Da diese Untersuchung bei krankenversicherten und bei englischsprachigen US-AmerikanerInnen durchgeführt wurde, vermuten die AutorInnen, dass ihr Ergebnis im Vergleich zu einer Studie in einer für die Gesamtbevölkerung repräsentativen Patientengruppe zu positiv ausgefallen ist.
Wie die offensichtlich auch gesundheitlich nachteiligen Lücken im Gesundheitswissen geschlossen werden können, sagen die AutorInnen zwar nicht, weisen aber zumindest auf die wichtige Rolle der Kommunikation von ÄrztInnen und Angehörigen anderer Gesundheitsberufegruppen hin. Dies hebt sich positiv von vielen, auch durchaus gut gemeinten Versuchen ab, die PatientInnen mit geringer "health literacy" vorrangig für deren Beseitigung durch die Lektüre entsprechender Literatur oder den Besuch von Gesundheitsbildungsangeboten bis hin zu Patientenuniversitäten verantwortlich zu machen.
Von der Studie "Health literacy and outcomes among patients with heart failure" von Peterson PN et al., veröffentlicht am 27. April 2011 in der Fachzeitschrift "JAMA (305: 1695-1701), ist kostenlos nur ein Abstract zugänglich.
Bernard Braun, 22.10.11
Brustkrebspatientinnen werden schlecht auf die sozialen, emotionalen und kognitiven Bedingungen nach dem Überleben vorbereitet
 Trotz zahlreicher Verbesserungen der diagnostischen und therapeutischen Techniken und Möglichkeiten in der Behandlung von Brustkrebserkrankten, ist die soziale, emotionale und auch kognitive Vorbereitung auf die zum Teil langwierige, die Gesundheit und Lebensqualität der Patientinnen über Jahre belastende Behandlung und die Zeit nach der unmittelbaren Therapie immer noch lückenhaft oder qualitativ schlecht.
Trotz zahlreicher Verbesserungen der diagnostischen und therapeutischen Techniken und Möglichkeiten in der Behandlung von Brustkrebserkrankten, ist die soziale, emotionale und auch kognitive Vorbereitung auf die zum Teil langwierige, die Gesundheit und Lebensqualität der Patientinnen über Jahre belastende Behandlung und die Zeit nach der unmittelbaren Therapie immer noch lückenhaft oder qualitativ schlecht.
Das zeigt die am 11. Oktober 2011 veröffentlichte Auswertung der Antworten von 1.043 Frauen, welche ihre Krebserkrankung und -therapie überlebt haben, im Rahmen des in dieser Form in den USA und weltweit einmaligen "The Breast Cancer M.A.P. (Mind Affects the Physical) Projects". In diesem Projekt werden die persönlichen, emotionalen, physischen und sozialen Wahrnehmungen und Erfahrungen dieser Frauen erfasst und auswertbar sowie kommunikabel gemacht.
Zu den wichtigen Funden des Projektes gehört:
• 90% der Teilnehmerinnen bekamen innerhalb ihrer gesamten Behandlung keine Übersicht oder keinen Plan ("survivorship care planning") ausgehändigt, der sich mit der oft noch jahrelang notwendigen Behandlung und ihren oft belastenden Umständen nach dem akuten Überleben der Erkrankung beschäftigte.
• Von den überlebenden Krebskranken, die keinen solchen Plan erhielten, hätten aber gerne 96% einen erhalten.
• Von den Empfängern eines derartigen Plans fanden ihn 71% nützlich oder sehr nützlich.
• Die Mehrheit der Patientinnen fühlte sich für die weiteren Kontakten und die wichtigste Unterhaltung mit verschiedenen Ärzten nach der Erstdiagnose Brustkrebs nicht gut vorbereitet.
• 75% der überlebenden Krebskranken berichteten, sie hätten gerne vor diesem Erstkontakt so viel wie möglich Informationsmaterial erhalten. Erhalten haben diese Information aber lediglich 15%.
• Entsprechend waren 48% der Frauen nicht völlig mit ihren Fragen zufrieden, die sie innerhalb des ersten Gesprächs mit einem Facharzt gestellt hatten.
• 87% der Befragungsteilnehmerinnen nahmen mindestens ein soziales, physisches oder emotionalen Problem als mittelmäßig bis sehr stark wahr.
• zu den häufigsten Fällen von Behandlungs-Stress gehören starke Müdigkeit, sexuelle Fehlfunktionen und Schlafprobleme. Zu den häufigsten Begleiterkrankungen gehören im Moment die Depression und eine Reihe von Komorbiditäten.
Eine der Beraterin des Projekts, Lidia Schapira von der Harvard Medical School in Boston, fasst die Projektergebnisse so zusammen: "We have made extraordinary advances in the treatment of breast cancer but it's clear from these findings that the full spectrum of care isn't currently being delivered to survivors." Dies ist verbunden mit der praktischen Aufforderung an die "cancer community" nach einem "renewed focus on providing social and emotional support to people with breast cancer, and improve the standard of care for the growing survivor population."
Da es keinen Grund gibt, dass die soziale und emotionale Unterstützung von an Brustkrebs erkrankten Frauen in Deutschland völlig anders oder gar besser aussieht, sollte auch hierzulande nicht erst auf eine solche Studie gewartet werden, sondern prinzipiell mehr für diese Seite der Versorgung getan werden. Dazu die betroffenen Frauen zu fragen und nicht allein den Expertenmeinungen zu folgen, ist auf jeden Fall eine gute Idee.
Den 73 Seiten umfassenden 2011-Bericht des Projekts erhält man komplett kostenlos.
Eine knappe Pressemitteilung über die wichtigsten Projektergebnisse ist ebenfalls kostenlos erhältlich.
Bernard Braun, 14.10.11
Geographische Versorgungsunterschiede und Shared Decision Making - Reports aus den USA und England
 Für Bewohner von St. Cloud, Minnesota, ist die Wahrscheinlichkeit, eine koronare Bypass-Operation zu erhalten halb so groß im Vergleich zu den Bewohnern von Detroit Lakes. Die Wahrscheinlichkeit, an der Wirbelsäule operiert zu werden, ist hingegen zweifach höher als in Rochester. Diese Art von geographischen Versorgungsunterschieden bereitet die Arbeitsgruppe um John Wennberg seit mehreren Jahrzehnten anhand von Medicare-Daten auf. Daten und Analysen werden im Dartmouth-Atlas of Healthcare veröffentlicht (wir berichteten mehrfach).
Für Bewohner von St. Cloud, Minnesota, ist die Wahrscheinlichkeit, eine koronare Bypass-Operation zu erhalten halb so groß im Vergleich zu den Bewohnern von Detroit Lakes. Die Wahrscheinlichkeit, an der Wirbelsäule operiert zu werden, ist hingegen zweifach höher als in Rochester. Diese Art von geographischen Versorgungsunterschieden bereitet die Arbeitsgruppe um John Wennberg seit mehreren Jahrzehnten anhand von Medicare-Daten auf. Daten und Analysen werden im Dartmouth-Atlas of Healthcare veröffentlicht (wir berichteten mehrfach).
Eine neuere Ausgabe des Dartmouth mit dem Titel "Improving Patient Decision-Making in Health Care" richtet sich auch an die Patienten. Auf Grundlage von Versorgungsdaten des US-Bundesstaates Minnesota legen die Autoren die mit den Versorgungsunterschieden verbundenen Probleme und die daraus folgende Notwendigkeit der Beteiligung der Patienten an den Entscheidungen dar.
Der erste Teil fasst einige der Ursachen für die Versorgungsunterschiede dar. So werden Patienten nicht immer darüber informiert, dass überhaupt eine Entscheidung zu treffen ist. In anderen Fällen wird ihnen nicht erklärt, worum es bei der Entscheidung geht. Schlecht informierte Patienten delegieren ihre Entscheidungen an ihre Ärzte, die dann ihre eigenen Präferenzen zugrunde legen. Auch gehen bei Ärzten die Meinungen darüber, was die beste Behandlung ist, oft weit auseinander. Das Ergebnis: Patienten erhalten häufig nicht die Behandlung, für die sie sich entscheiden würden, wenn sie gut informiert wären.
Im zweiten Teil geht es um die Entscheidungsfindung bei 8 Krankheitsbildern. Der Leser findet hier die wesentlichen Informationen über die Krankheitsbilder und die Behandlungsoptionen.
Zusätzlich werden die Operationsraten auf der Ebene der Krankenhauseinzugsbereiche dargestellt.
Die Krankheitsbilder bzw. Entscheidungssituationen:
• Brustkrebs im Frühstadium
• stabile Angina pectoris bzw. Brustschmerz durch koronare Herzkrankheit
• Kreuzschmerz
• Arthrose von Kniegelenk oder Hüftgelenk
• Verengung der Halsschlagadervergrößerung
• Prostatakrebs im Frühstadium
• gutartige Prostata (Behandlung und Screening)
Hier gilt, dass die Entscheidung zwischen zwei Behandlungsmöglichkeiten - von denen eine die Nicht-Behandlung sein kann - sinnvoll nur von einem gut informierten Patienten getroffen werden kann. Geht es allein um Beschwerdelinderung - wie bei der Versorgung mit Bypass oder Stent bei stabiler koronarer Herzkrankheit, sind es die Beschwerden, die dadurch gegebenen Einschränkungen und Auswirkungen auf die Lebensqualität, die der Patient mit den Nutzenwahrscheinlichkeiten und Schadensrisiken der Operation abwägen muss. Wennberg hat dafür den Begriff "Präferenz-sensitive Entscheidung" geprägt. Die Unterschiede für die koronare Bypass-Operation sind beträchtlich - in Pueblo, Colorado erhielten in den Jahren 2002-2007 1,9 von 1.000 Versicherten einen Bypass, in McAllen, Texas 8,9 pro Tausend. Noch größer sind die Unterschiede bei der Implantation eines Stents: in Honolulu wurde der Eingriff an 3,6 von 1.000 Versicherten durchgeführt, in Elyria, Ohio an 37,3 pro Tausend.
Im dritten Teil werden für Patienten und Behandler die Grundlagen von Shared Decision Making in knapper Form dargelegt.
Shared Decision Making ist auch das Thema eines Reports des King`s Fund, einem Londoner Think Tank für versorgungspolitische Themen.
"Shared decision-making is the principal mechanism for ensuring that patients get 'the care they need and no less, the care they want, and no more" lautet ein Kernsatz aus einer Expertise des King's Fund.
"Die Versorgung, die sie benötigen und nicht weniger, die Versorgung die sie wünschen und nicht mehr" - über diese Anforderung an die medizinische Versorgung von Kranken und Gesunden dürfte weitgehend Einigkeit bestehen. Wie wenig sie realisiert ist, zeigt auch der vom Dartmouth-Atlas inspirierte NHS Atlas of Variation in Healthcare (wir berichteten).
Der King's Fund schließt mit seinem Report ausdrücklich an eine Rede des Englischen Gesundheitsministers Andrew Lansley an, der eine Versorgung im NHS forderte, die von den Patienten gesteuert wird, im Sinne von "no decision about me, without me". Der Report hat offensichtlich zum Ziel, Shared Decision Making an die Politik und an die Bevölkerung zu kommunizieren und vermittelt gut aufbereitetes Grundlagenwissen zum Thema.
Ein weiterer kürzlich veröffentlichter Report des King's Fund mit dem Titel "Variations in health care. The good, the bad and the inexplicable" vermittelt Grundlagen über geographische Versorgungsunterschiede. "Gute" Unterschiede infolge unterschiedlicher Krankheitshäufigkeiten und unterschiedlicher Patientenpräferenzen werden kontrastiert mit "schlechten", medizinisch nicht begründbaren Unterschieden.
Improving Patient Decision-Making in Health Care: A 2011 Dartmouth Atlas Report Highlighting Minnesota. Website Download
The Dartmouth Atlas of Healthcare. Website
King's Fund. Making shared decision-making a reality. No decision about me, without me. Website. Download
Variations in health care. The good, the bad and the inexplicable. Website. Download
The NHS Atlas of Variation in Healthcare. Website
David Klemperer, 12.9.11
Bessere Entscheidungen durch evidenzbasierte Informationen zur Darmkrebsfrüherkennung
 Die Früherkennung von Krebs gilt als sinnvoll, wenn sie die Sterbewahrscheinlichkeit am jeweiligen Krebs und - besser noch - die Gesamtsterblichkeit in der Gruppe der Untersuchten senkt.
Die Früherkennung von Krebs gilt als sinnvoll, wenn sie die Sterbewahrscheinlichkeit am jeweiligen Krebs und - besser noch - die Gesamtsterblichkeit in der Gruppe der Untersuchten senkt.
Nur wenige Früherkennungsmethoden erfüllen dieses Kriterium und selbst diese Methoden stiften wegen der stets nur beschränkten Treffsicherheit nicht nur Nutzen sondern auch Schaden. Falsch positive und falsch negative Befunde bei der Früherkennungsuntersuchung, Diagnosestellung und Therapie bei Tumoren, die sich nie bemerkbar gemacht hätten (Überdiagnose und Übertherapie) und eine relativ geringe Aussicht des Einzelnen auf den Benefit des vermiedenen Krebstodes sind unvermeidliche Aspekte von Krebsfrüherkennungsprogrammen.
Daher hat in den letzten Jahren die Forderung an Gewicht gewonnen, dass Betroffenen umfassende und individualisierte Informationen über den Nutzen und Schaden der Früherkennung angeboten werden sollen, damit sie eine informierte Entscheidung für oder gegen die Untersuchung treffen können. Die bislang vorliegenden Informationsmaterialien sparen die weniger erfreulichen Aspekte zumeist aus, informieren somit einseitig und unvollständig und haben häufig eher Werbe- als Informationscharakter - ein allein aus ethischen Gründen nicht haltbarer Zustand.
Eine Hamburger Forschungsgruppe um Ingrid Mühlhauser hat jetzt die Effekte einer evidenzbasierten im Vergleich zu einer konventionellen Patienteninformation zur Darmkrebsfrüherkennung untersucht.
1.577 Angehörige einer Krankenversicherung im Alter von 50 bis 75 Jahren wurden nach Zufallskriterien wurden in zwei Gruppen eingeteilt. Die Hälfte der Probanden erhielt eine 38-seitige, von der Arbeitsgruppe entwickelte evidenzbasierte Broschüre, in der z.B. individuelle Wahrscheinlichkeiten zur Erkrankung und zum Tod an Darmkrebs dargestellt werden sowie der mögliche Nutzen und Schaden der Früherkennungsuntersuchung. Die andere Gruppe erhielt eine konventionelle Information, das Informationsblatt des Gemeinsamen Bundesausschusses zur Darmkrebsfrüherkennung; darin wird in allgemeiner und einseitiger Form für die Teilnahme geworben.
Der Ergebnisparameter war die "informierte Entscheidung", in die das Wissen, die Haltung zu Krebsfrüherkennung und die tatsächliche oder geplante Durchführung der Früherkennungsuntersuchung eingingen. Die Ergebnisse wurden mit Hilfe eines Fragebogens erfasst, der den Teilnehmern sechs Monate nach der Information per Post zugesandt wurde.
Die wesentlichen Ergebnisse der Intervention:
• 44% trafen eine informierte Entscheidung, in der Vergleichsgruppe lediglich 12,8%.
• Ein "gutes Wissen" hatten 59,6% erworben, in der Vergleichsgruppe16,2%.
• Die "positive Haltung" zur Darmkrebsfrüherkennung war in beiden Gruppen hoch, in der besser informierten Gruppe jedoch etwas niedriger (93,4% vs. 96,5%).
• Auf die tatsächliche oder geplante Durchführung wirkte sich die Intervention nicht aus - 72,4% in der Interventionsgruppe bzw. 72,9% in der Vergleichsgruppe hatten die Untersuchung schon hinter sich bzw. planten sie durchführen zu lassen.
Somit hat diese evidenzbasierte Patienteninformation starke Effekte auf das Wissen und auf die Art der Entscheidung. Aus Sicht derjenigen, die der Früherkennungsuntersuchung eher positiv gegenüber stehen, trifft die befürchtete Minderung der Inanspruchnahme also nicht ein. Die positive Bewertung und folgerichtige Nutzung der Krebsfrüherkennung wird kaum gemindert. Dies heißt aber auch: Die aufwändige evidenzbasierte Risikoinformation hat am Inanspruchnahme-Verhalten nichts geändert.
Aus einer etwas skeptischeren Sicht und Bewertung der Inanspruchnahme dieser Untersuchungen stellt sich die Frage, warum eine inhaltlich deutlich andere Information an der Häufigkeit des letztlich relevanten Endpunkts der Entscheidungsfindung nichts ändert und damit auch nichts an den möglichen Folgewirkungen falsch-positiver oder negativer Ergebnisse des Screenings. Die AutorInnen deuten an, dass die TeilnehmerInnen möglicherweise wegen der weit verbreiteten positiven Bewertung von Früherkennung durch ehrliche Risikoinformationen in eine Situation der kognitiven Dissonanz geraten und dann doch lieber das vorhandene positiv besetzte Untersuchungsangebot nutzen. Ob diese massive Barriere zwischen Wissen und Handeln existiert, sollte jedenfalls im Hinblick auf die Wirksamkeit weiterer wünschenswerter evidenter Risikoinformation noch gründlicher untersucht werden.
Es ist zu hoffen, dass in weiteren Untersuchungen ebenfalls geprüft wird, ob sich diese Ergebnisse verallgemeinern lassen, ob sie also auch für andere Populationen und andere Krebsarten gelten.
Steckelberg A, Hülfenhaus C, Haastert B, Mühlhauser I. Effect of evidence based risk information on "informed choice" in colorectal cancer screening: randomised controlled trial. BMJ 2011;342
Abstract
Volltext
38-seitige Broschüre zur Darmkrebsfrüherkennung Download
Zusatzmaterialien Link
David Klemperer, 7.6.11
Spornen besser informierte Patienten ihre Ärzte dazu an, mehr oder weniger Leistungen anzubieten? In den USA eher weniger!
 Patienten wollen und sollen sich mehr über gesundheitliche Fragen sowie den Nutzen wie die Kosten von Behandlungen informieren, und sind dazu auch zumindest in bestimmten sozialen und Altersgruppen dank des Internets in der Lage. Die Erwartungen an diese sehr normativen neuen Erwartungen an PatientInnen sind hoch und umfassen den Wegfall vieler unnötiger Leistungen und entsprechender Kosten.
Patienten wollen und sollen sich mehr über gesundheitliche Fragen sowie den Nutzen wie die Kosten von Behandlungen informieren, und sind dazu auch zumindest in bestimmten sozialen und Altersgruppen dank des Internets in der Lage. Die Erwartungen an diese sehr normativen neuen Erwartungen an PatientInnen sind hoch und umfassen den Wegfall vieler unnötiger Leistungen und entsprechender Kosten.
Wie so häufig in der deutschen Gesundheitspolitik bleibt es aber meist bei den genannten und ähnlichen Appellen und kümmert sich kaum jemand ernsthaft darum, ob die Ärzte der so informierten und auch entsprechend kommunizierender PatientInnen wirklich weniger oder sogar mehr Leistungen anbieten. So könnten etwa Ärzte, die mit ihren informierten PatientInnen gut über ihre Erkrankungen und deren Behandlungsoptionen reden und sich gut verstehen können, weniger Zeit für Erklärungen und Überzeugungsarbeit bei ihnen benötigen, eher Anreize haben mehr Behandlungsangebote zu machen. Umgekehrt könnte es sein, dass dann, wenn informierte PatientInnen Behandlungen anfragen oder verlangen, die sich deutlich von denen unterscheiden, die der Arzt empfehlen will, eine kontroversenreiche Arzt-Patientbeziehung entsteht, in der es generell schwierig wird, sich überhaupt auf eine Behandlung zu einigen. Ergebnis wären geringer werdende Anreize Leistungen anzubieten und möglicherweise eine qualitativ schlechte Versorgung.
Wie es in den USA wirklich aussieht, untersuchten jetzt Gesundheitswissenschaftler und -ökonomen mit Daten des für die USA repräsentativen "Community Tracking Study (CTS) physician survey".
Mit unterschiedlich komplexen Berechnungsmethoden liegen seit kurzem die folgenden Ergebnisse vor:
• Zunächst bestätigen die Wissenschaftler die zum Teil negative Bewertung von Internet-Informationen durch einen Teil der Ärzte. Die damit verbundene neue interpretative Rolle von Ärzten ist vielen von ihnen oft unwillkommen.
• Generell gaben 8% der befragten Ärzte an, durch informierte PatientInnen bestimmte Anreize zu erhalten, ihre Behandlungsangebote zu reduzieren, 70% empfanden weder leistungsexpansive noch -reduzierende Anreize und 22% sagten, sie hätten Anreize, ihre Dienstleistungen für den Patienten zu erweitern. 16,8% der PatientInnen brachten in die Kontakte mit ihren Ärzten Informationen aus externen Quellen ein.
• Wenn sich Ärzte in einem Umfeld mit überdurchschnittlichem Wettbewerb bewegen, wächst die Wahrscheinlichkeit, dass sie Anreize erhalten ihre Leistungen auszudehnen. Umgekehrt sieght es aus, wenn Ärzte stärker unter "managed care"-Bedingungen arbeiten.
• Besser informierte PatientInnen reduzieren die Anreize für Ärzte möglichst viele und auch unnötige oder nutzlose Leistungen anzubieten. Wenn keiner ihrer PatientInnen andere externe medizinische Informationsquellen benutzt, gaben rund 46% der Ärzte an, sie hätten Anreize, die Leistungen für diese Patienten eher auszudehnen. Nur 3% sagen unter diesen Umständen, sie würden Leistungen reduzieren. Wenn aber Ärzte unter ihren PatientInnen die durchschnittliche Anzahl von Personen haben, die sich extern informieren, also 16,8%, geben nur noch 25% von ihnen an, sie empfänden Anreize, die Leistungen auszudehnen. 11,2% sagen dagegen, sie würden in der Praxis mit diesen PatientInnen eher den Anreiz empfinden, die Leistungen zu reduzieren.
Trotz des Mangels an einer generellen Theorie dazu, wie sich PatiententInnen externe medizinische Informationen beschaffen und wie sie diese dann in Arztkontakten nutzen, unterstreicht die Kontrolle einiger anderer vermutlicher Einflussfaktoren und -bedingungen, welche das Arztverhalten beeinflussen könnten, die relativ große Bedeutung des Informationsstandes der PatientInnen für ein Mehr oder Weniger an angebotenen und erbrachten Leistungen. Weitere mehrdimensionale Forscxhung ist aber in jedem Fall notwendig und wahrscheinlich auch ertragreich.
Den kompletten Text des 2011 im "Forum for Health Economics & Policy" (Vol. 14: Iss. 2 Health Economics) erschienenen Aufsatzes "Does Patient Use of Medical Information Affect Physician Practice Incentives to Provide Care?" von Hai Fang and John Rizzo erhält man über die "Berkeley Electronic Press" auch kostenlos. Dazu muss man sich allerdings auf der Website erst persönlich mit wenigen Angaben zur Person anmelden. Nach den Erfahrungen des Autors führt dies zu keinen unerwünschten Angeboten.
Bernard Braun, 1.6.11
Verpasste Chance: Wie der Gemeinsame Bundesausschuss wider besseres Wissen wenig zur Verbesserung des Qualitätsberichts tat!
 Am 5. Mai 2011 treten durch die Veröffentlichung im Bundesanzeiger Änderungen der Regelungen zum Qualitätsbericht der Krankenhäuser nach § 137 Abs. 3 Satz 1 Nr. 4 SGB V in Kraft, die der auch dafür zuständige Gemeinsame Bundesausschuss (G-BA) bereits am 16. Dezember 2010 verabschiedet hatte.
Am 5. Mai 2011 treten durch die Veröffentlichung im Bundesanzeiger Änderungen der Regelungen zum Qualitätsbericht der Krankenhäuser nach § 137 Abs. 3 Satz 1 Nr. 4 SGB V in Kraft, die der auch dafür zuständige Gemeinsame Bundesausschuss (G-BA) bereits am 16. Dezember 2010 verabschiedet hatte.
Alle relevanten Texte dieser Änderung und einige Begründungen etc. für deren Notwendigkeit finden sich in der gewohnt vorbildlichen Dokumentationsqualität des "kleinen Gesetzgebers" auf seiner Website.
In einem dieser Texte findet sich dann auch als Ziel des reformierten Qualitätsberichts folgendes: "Ziel ist eine unverfälschte Darstellung des Krankenhauses und seiner Standorte als umfassende Informationsgrundlage für alle Interessierten."
Außerdem hebt der G-BA hervor, er habe bei seinen Änderungsvorschlägen auch die "Ergebnisse eines Forschungsauftrags zur Evaluation der Qualitätsberichte auf der Basis einer Krankenhaus-, Patienten- und Einweiserbefragung durch das Institut für Gesundheitssystemforschung der Universität Witten/Herdecke
in die Überarbeitung der Qb-R mit einbezogen."
Wer diesen im August 2010 erschienenen Bericht noch in Erinnerung hat oder ihn zu diesem Anlass ansieht, findet dort die folgenden
"Hauptergebnisse:
• A) Die befragten Patienten kannten im Allgemeinen die QB (Qualitätsberichte) nicht. Mit den vorgelegten pdf-Berichten konfrontiert, verstanden sie sie nicht und hielten die Berichtsinhalte nur in geringem Umfang für hilfreich. Anstatt auf der Basis objektiver Informationen, erfolgte die Krankenhauswahl durch die befragten Patienten auf der Basis von Vertrauen in die fachliche und menschliche Kompetenz der Behandler.
• B) Ärzte nutzen als Basis ihrer Patientenberatung zu Einweisungsentscheidungen zum Teil genau die Informationen, die ihnen die Berichte bieten könnten. Jedoch kannten weniger als die Hälfte der Ärzte die Berichte und nur jeder zehnte Arzt hat die QB zu diesem Zweck bereits eingesetzt. Viele Kriterien, auf die sich Ärzte bei ihren Beratungen stützen, sind jedoch bislang nicht in den Berichten enthalten.
• C) Die befragten Krankenhäuser hielten die QB mehrheitlich für geeignet, die Art und Anzahl ihrer Leistungen darzustellen, aber eher ungeeignet, die Qualität der erbrachten Leistungen abzubilden. Das Verhältnis von Nutzen zu Aufwand wird überwiegend als nicht angemessen angesehen. Die Krankenhäuser sehen Verbesserungsbedarf im Hinblick auf die Darstellungsweise, Ausführlichkeit, Laienverständlichkeit und Gestaltungsfreiheit. Trotzdem werden die vorliegenden QB für andere externe oder interne Zwecke genutzt.
• Fazit: Die Ergebnisse der Befragungen der drei Zielgruppen verdeutlichen, dass die QB in der vorliegenden Form die definierten Zwecke a) Patienten bei der Krankenhaussuche zu unterstützen, b) einweisenden Ärzten als Instrument der Patientenberatung zu dienen und c) Krankenhäusern die Möglichkeit zu bieten, ihre Leistungen nach Art und Qualität dazustellen, nur unzureichend erfüllen. Ohne strukturierte Informationen zur Qualität der Krankenhausversorgung ist aber eine patientenorientierte Gestaltung des Gesundheits-wesens nicht denkbar. Für die Zukunft bietet sich an, auf die pdf-Berichte zu verzichten und den Datensatz für die QB weiterzuentwickeln. Ziel sollte ein konsentierter, mit vergleichbaren, möglichst auditierten Informationen aus den Krankenhäusern bestückter Datensatz ein, der um strukturiert erfasste Einschätzungen von Patienten und Ärzten ergänzt wird. Der Datensatz sollte den verschiedenen Nutzergruppen zur Verfügung gestellt werden, damit diese die Daten in vielfältiger, nutzergerechter Form aufbereiten können."
Damit bestätigte und untermauerte der Bericht zum Teil die seit Jahren von allen Seiten geäußerte und Mängel und Kritikpunkte.
Wer sich daraufhin die G-BA-Änderungen ansieht, steht vor einem weiteren, der für das deutsche Gesundheitssystem nicht seltenen Gegensätze zwischen dutzendfach gesichertem und konsentierten Wissen und maximal minimalsten und vorwiegend formalen Veränderungen.
Statt ebenfalls bereits bekannte und im Ausland erprobte Lösungen für die oben beschriebenen Hauptprobleme des Qualitätsberichts aus Sicht aller relevanter NutzerInnen vorzulegen, beschränkt sich der "Reformschwung" des G-BA u.a. auf eine Verlängerung der Abgabefrist um 15 Tage, die Verpflichtung künftig 100% und nicht nur 80% der Diagnosen zu dokumentieren, die Vorschrift, dass Freitextangaben "umgangssprachliche Bezeichnungen" verwenden und nicht umfangreicher als 5 MB sein sollen, die Angabe der teilstationären Fallzahl und eine bessere Darstellung des speziellen therapeutischen Personals - wobei die beiden letzten Änderungen wirkliche Verbesserungen darstellen. Kein Wort aber über irgendwelche krankenhausbezogene Indikatoren für die Ergebnisqualität, Komplikationen, unerwünschte Krankenhausinfektionen etc.
Wie der G-BA und/oder die Gesundheitspolitik mit einem derartigen Reformeifer jemals das Ziel eines aus Sicht der PatientInnen (aus wessen Sicht denn sonst?) bekannten, aussagekräftigen, verständlichen, hilfreichen und akzeptierten Qualitätsberichts erreichen will, bleibt sein Geheimnis.
Der nach diesen "Änderungen" uneingeschränkt aktuelle Abschlussbericht zum Forschungsauftrag zur Verbesserung der gesetzlichen Qualitätsberichte auf der Basis einer Krankenhaus-, Patienten- und Einweiserbefragung. Revidierte Fassung auf der Basis der Diskussionen in der AG Qualitätsbericht des UA Qualitätssicherung des G-BA von M. Geraedts, S. Auras, P. Hermeling, W. de Cruppé vom Institut für Gesundheitssystemforschung der Universität Witten/Herdecke aus dem August 2010 steht komplett und kostenlos zur Verfügung.
Die Bekanntmachung eines Beschlusses des Gemeinsamen Bundesausschusses über eine Änderung der Regelungen zum Qualitätsbericht der Krankenhäuser vom 16. Dezember 2010 gibt es auch kostenlos zum Lesen.
Bernard Braun, 4.5.11
Vitamin D: "Vitamin of the year" oder meist unnötiger Konsum mit Tendenz zur riskanten Über- und Fehlversorgung?
 Richtig ist, dass die menschliche Haut in den Wintermonaten wegen des geringeren Sonnenlichts weniger Vitamin D produziert. Und richtig ist auch, dass ein Mangel dieses Vitamins nach weiteren dadurch beeinflussten biochemischen Prozessen bei Kindern zu Rachitis bzw. Knochenverbiegungen führen und bei Erwachsenen u.a. zur Osteoporose beitragen kann.
Richtig ist, dass die menschliche Haut in den Wintermonaten wegen des geringeren Sonnenlichts weniger Vitamin D produziert. Und richtig ist auch, dass ein Mangel dieses Vitamins nach weiteren dadurch beeinflussten biochemischen Prozessen bei Kindern zu Rachitis bzw. Knochenverbiegungen führen und bei Erwachsenen u.a. zur Osteoporose beitragen kann.
Ob die von vielen traditionellen und alternativen GesundheitsexpertInnen und Dienstleistern als Gegenmittel empfohlene kräftige Zufuhr des Vitamins D und zusätzlich von Calcium auch noch richtig bzw. notwendig und nützlich ist, lässt sich nach den Erkenntnissen eines gerade veröffentlichten Consensus-Reports des "US-"Institute of Medicine (IOM)" in Zweifel ziehen. Und auch an der ebenfalls weit verbreiteten Annahme, die Einnahme natürlicher Stoffe sei prinzipiell harmlos und in keinem Fall schädlich, gibt es handfeste Zweifel.
Im Auftrag us-amerikanischer und kanadischer Public Health-Einrichtungen reviewte eine beim unabhängigen IOM eingerichtete Gruppe von 14 Wissenschaftlern mehr als 1.000 Studien über das Vitamin D und führte zusätztlich mit zahlreichen Experten Interviews zu verschiedenen Aspekten der Wirkung des Vitamins.
Die wesentlichen Ergebnisse lauteten folgendermaßen:
• Das Vitamin D spielt unbestritten eine positive und nützliche Rolle beim gesamten Stoffwechsel der Knochen und damit auch bei deren Stabilität. Die zusätzliche Zufuhr von Vitamin D kann daher bei spezifischen Mängeln der Knochendichte und einem dadurch erhöhten Osteoporoserisiko durchaus notwendig und sinnvoll sein.
• Nur unzureichende Evidenz gibt es aber für den gesundheitlichen Nutzen von Vitamin D bei Prozessen und Preoblemen außerhalb des Knochenbereichs wie etwa bei der Förderung des Immunverhaltens, dem Schutz gegen Krebs, vor Herz-/Kreislauferkrankungen oder Diabetes.
• Die IOM-Experten halten einen Vitamin-Spiegel von 20 Nanogramm pro Milliliter und damit, wenn nötig, auch wesentlich kleineren Dosen als immer wieder vorgeschlagen (600 bis 800 Internationale Einheiten [IU] pro Tag statt mehr als 4.000) für den Erhalt der Knochengesundheit als hinreichend.
• Obwohl die durchschnittliche Einnahme von Vitamin D in den USA unter den gerade genannten Werten liegt, fanden die Wissenschaftlern bei Sichtung der Studien, dass der durchschnittliche Vitamin D-Pegel über den 20 Ng/mL liegt und damit offensichtlich die normale Exposition gegenüber der Sonne allein bereits für eine angemessene Produktion des Vitamins sorgt. Durch die Sonneneinstrahlung werden rund 80 % der benötigten Vitaminmenge produziert.
• Selbst kurze Aufenthalte in der Natur und dann noch bei Sonnenschein reichen daher bereits für eine ausreichende Menge des Vitamins aus. In jedem Fall überwögen außerdem die Risiken eines Sonnenbank-Besuches den möglichen Nutzen, weshalb auch von dieser Versorgungsvariante abzuraten wäre.
• Das Komitee warnt schließlich auch vor dem Konsum hoher Vitamindosen, die wissenschaftlich gesichert zu einer Reihe von unerwünschten gesundheitlichen Effekten führen. Der zu hohe Vitaminspiegel treibt die Calciumwerten im Blut nach oben, was wiederum zu keineswegs harmlosen Erscheinungen wie Harnflut, Übelkeit und Erbrechen sowie Nierenverkalkungen führen kann.
• In der Ausgabe des von einem Wissenschaftlerkreis um das "New England Journal of Medicine" getragenen "Journal Watch Psychiatric" vom 3. Januar 2011" finden sich zusätzlich Ergebnisse mehrerer methodisch hochwertiger Studien, die zeigen, dass es zumindest noch einen positiven Zusammenhang eines normalen Vitamin D-Pegels mit einer Reihe neuropsychiatrischen Erkrankungen (z.B. Depressionen und multiple Sklerose) gibt. Auch in diesen Studien wird aber davor gewarnt, dass bei Werten von über 30 ng/mL kein zusätzlicher Nutzen mehr belegt worden wäre.
Den kompletten Bericht "Dietary Reference Intakes for Calcium and Vitamin D" gibt es zwar nicht kostenlos herunterzuladen und auszudrucken, aber wer Genaueres wissen will, hat zahlreiche andere Möglichkeiten. Über die Report-Website des IOM erhält man eine kostenlose vierseitige Zusammenfassung der wichtigsten Ergebnisse. Außerdem erhält man hier den Zugang zu der 999 Seiten umfassenden online lesbaren Gesamtversion der Studie.
Zu einem Übersichtstext von Ross AC et al. mit dem Titel "The 2011 report on dietary reference intakes for calcium and vitamin D from the Institute of Medicine: What clinicians need to know" in der Fachzeitschrift "Journal of Clin Endocrinol Metab" gibt es kostenlos lediglich ein Abstract.
Bernard Braun, 10.2.11
Darmkrebs-Screening: Entscheidungshilfen sind auch bei Personen mit geringem Bildungsstand nützlich, senken aber die Teilnahme.
 Die Beteiligung von Patienten an Entscheidungen über ihre Behandlung und die dafür notwendigen Informationen über den Nutzen verschiedener diagnostischer und therapeutischer Maßnahmen durch den Arzt oder aus anderen Informationsquellen gehören sowohl zu einem modernen und oft mit höherer Wirksamkeit verbundenen Behandlungsverständnis (Stichwort: Patient als "Koproduzent") als auch zu den Erwartungen eines größer werdenden Teils der Patienten.
Die Beteiligung von Patienten an Entscheidungen über ihre Behandlung und die dafür notwendigen Informationen über den Nutzen verschiedener diagnostischer und therapeutischer Maßnahmen durch den Arzt oder aus anderen Informationsquellen gehören sowohl zu einem modernen und oft mit höherer Wirksamkeit verbundenen Behandlungsverständnis (Stichwort: Patient als "Koproduzent") als auch zu den Erwartungen eines größer werdenden Teils der Patienten.
Zu den immer wieder identifizierten Barrieren des "shared decision making" gehören die Fähigkeit und Bereitschaft der Ärzte, ihre Patienten umfassend und nach dem Stand der wissenschaftlichen Erkenntnisse zu informieren aber auch die Fähigkeit und Bereitschaft vieler Patienten, diese Informationen zu verstehen und auf ihrer Basis eine Behandlungsentscheidung (mit) zu treffen.
Um diese Barrieren auf beiden Seiten abzubauen, wurden in den letzten Jahren für immer mehr Erkrankungssituationen so genannte "decision aids" entwickelt, mit denen im Idealfall alle Informationen vorliegen und stufenweise bis zu einer Entscheidung durchdacht werden können. Auch bei diesen Entscheidungsenthilfen war aber immer die Frage offen, ob formal gering gebildete Personen oder Patienten mit entsprechend geringem Grundwissen über Gesundheits- und Gesundheitssystemfragen wirklich in der Lage sind, alles zu verstehen und eine für sie gute Entscheidung zu treffen.
In einer randomisierten kontrollisierten Studie mit 572 Erwachsenen im Alter zwischen 55 und 64 Jahren mit niedrigem Bildungsstand wurde nun untersucht, welche Wirkung eine speziell für das kognitive und sprachliche Niveau der Personen zugeschnittene "decision aid" auf das Wahlverhalten und die Inanspruchnahme eines Screeningprogramms für Dick- und Mastdarmkrebs hat. Die sämtlich zur Inanspruchnahme am Screening berechtigten Personen stammen aus mehreren Regionen des australischen Bundesstaates New South Wales, in dem eine hohe Arbeitslosigkeit herrscht und es einen hohen Anteil ungelernter Tätigkeiten gibt.
Die Interventionsgruppe erhielt eine schriftliche interaktive (Frage-Antwort-Systematik) Broschüre und eine themenbezogene DVD, die beide Angaben zum quantitativen Risiko, an Darmkrebs zu erkranken und zu den Vorteilen aber auch möglichen Schäden durch das Screening enthielten. Hinzu wurde der mögliche Outcome des Tests auf okkultes Blut im Vergleich zu Personen dargestellt, die keinen Test durchgeführt haben. Die Kontrollgruppe erhielt das übliche, d.h. nicht weiter an den vermutlichen geringeren Kenntnissen der Personenm mit niedriger Bildung orientierte Informationsmaterial des nationalen Darmkrebsprogramms. Alle Materialien einschließlich der Teststreifen auf okkultes Blut wurden den TeilnehmerInnen direkt nach Hause geschickt.
Die Ergebnisse zeigten zum einen, dass es möglich ist, mit geeignetem Material und Methodiken auch Personen mit geringem Bildungs- und Wissensstand anzusprechen und ihnen zu einer informierten Wahlmöglichkeit zu verhelfen.
Dies zeigt sich in folgenden Punkten:
• Auf einer Wissenskala mit maximal 12 Punkten, erreichten die EmpfängerInnen der Entscheidungshilfe durchschnittlich 6,5 Punkte, die der Kontrollgruppe lediglich signifikant geringere 4,1 Punkte.
• Untersucht man, wie viele Angehörige der beiden Gruppen eine informierte Wahl getroffen haben, waren es in der "decision aid"-Gruppe 34 % und in der Standardgruppe 12 %.
• Schließlich gaben mehr, nämlich 51 % der Angehörigen der Entscheidungshilfe-Gruppe an, keine Schwierigkeiten bei der Entscheidungsfindung Pro oder Contra ihrer Teilnahme am Screening gehabt zu haben als Angehörige der Standardgruppe, von denen dies nur 38 % angaben.
• Die Häufigkeit von genereller Angst vor Darmkrebs war in beiden Gruppen gleich.
Diesen Ergebnissen stehen aber auch ein paar deutlich andersgeartete Effekte der Entscheidungshilfe gegenüber:
• Die Einstellung gegenüber dem Screening auf okkultes Blut war bei 51 % der EmpfängerInnen der Entscheidungshilfe positiv. Bei den Angehörigen der Kontrollgruppe sagten dagegen 65 %, sie stünden diesem Test und seinem Sinn positiv gegenüber.
• Ähnlich sah es dann bei der tatsächlichen Beteiligungsrate aus: Während 59 % der Entscheidungshilfe-Gruppe den Screeningtest durchführte, waren es in der Kontrollgruppe signifikant mehr Personen, nämlich 65 %.
Angesichts der unerwartet niedrigeren Inanspruchnahmehäufigkeit des Darmkrebsscreenings in der Gruppe der Nutzer der Entscheidungshilfe und der offenen Frage, ob es sich dabei um einen "unerwünschten" Effekt handelt oder dies sogar positiv zu bewerten ist, schlagen die australischen ForscherInnen eine gründlichere Debatte über den Sinn und die Umstände von Screenings vor. Sie liefern dafür am Ende ihres Aufsatzes auch eine Reihe von inhaltlichen Hinweisen.
Der 13 Seiten umfassende Aufsatz "A decision aid to support informed choices about bowel cancer screening among adults with low education: randomised controlled trial" von Sian K Smith und anderen ist aktuell online im "British Medical Journal (BMJ)" (BMJ 2010; 341:c5370) erschienen und komplett kostenlos erhältlich.
Über die Anzahl (Ende Oktober 2010=306) und die Art der erhältlichen "decision aids" erfährt man alles in der speziellen "Cochrane decision aid registry".
Bernard Braun, 20.11.10
Mythen zur Gesundheitspolitik: Auch in gebildeten Bevölkerungskreisen weit verbreitet
 Gesundheitspolitische Entscheidungen der letzten Jahrzehnte gingen nicht selten von Annahmen über ökonomische und soziale Verhältnisse aus, die schon seit vielen Jahren als Mythen charakterisiert und kritisiert wurden. Solche Mythen sind keine Hirngespinste, simple Manipulationen oder "hinterlistige" Verschwörungstheorien, sondern Umwandlungen komplexer sozialer oder geschichtlicher Sachverhalte in einfachere Zustände, bei denen immer "einiges unter den Tisch" fällt. Braun u.a. und zuletzt Reiners haben gesundheitspolitische Mythen aufgegriffen und gezeigt, wie stark diese in den Medien verbreitet sind. In einer Befragung des "Gesundheitsmonitor" wurden jetzt 1.520 Mitglieder gesetzlicher Krankenkassen nach ihrem Kenntnisstand und ihrer Bewertung bekannter Mythen gefragt. Untersucht werden sollte damit, in wie starkem Maße Medien bewusstseinsbildend sind und ob Mythen im Bewusstsein der Versicherten auch gesundheitspolitische und Reformvorschläge beeinflussen.
Gesundheitspolitische Entscheidungen der letzten Jahrzehnte gingen nicht selten von Annahmen über ökonomische und soziale Verhältnisse aus, die schon seit vielen Jahren als Mythen charakterisiert und kritisiert wurden. Solche Mythen sind keine Hirngespinste, simple Manipulationen oder "hinterlistige" Verschwörungstheorien, sondern Umwandlungen komplexer sozialer oder geschichtlicher Sachverhalte in einfachere Zustände, bei denen immer "einiges unter den Tisch" fällt. Braun u.a. und zuletzt Reiners haben gesundheitspolitische Mythen aufgegriffen und gezeigt, wie stark diese in den Medien verbreitet sind. In einer Befragung des "Gesundheitsmonitor" wurden jetzt 1.520 Mitglieder gesetzlicher Krankenkassen nach ihrem Kenntnisstand und ihrer Bewertung bekannter Mythen gefragt. Untersucht werden sollte damit, in wie starkem Maße Medien bewusstseinsbildend sind und ob Mythen im Bewusstsein der Versicherten auch gesundheitspolitische und Reformvorschläge beeinflussen.
Die jetzt in einem Newsletter veröffentlichte Studie zeigt zunächst einige zentrale gesundheitspolitische Mythen auf:
• Zu den Klassikern gehören die "Kostenexplosion" und die zu hohen "Lohnnebenkosten", was zumeist so dargestellt wird, dass dies entweder das Finanzvolumen für andere wichtige gesellschaftliche Aufgaben verringert oder die Wettbewerbsfähigkeit deutscher Unternehmen im Ausland und damit Arbeitsplätze gefährdet.
• Der "medizinisch-technische Fortschritt" besetzt in der Gesundheitspolitik oft zusammen mit der "demografischen Entwicklung" eine widersprüchliche Rolle: Einerseits wird durch die scheinbar unvermeidbare Kostenentwicklung der GKV-Beitragssatz in den Jahren 2040 und 2050 angeblich irgendwo zwischen 15 und 40% liegen, andererseits gilt er aber auch als der entscheidende Faktor, der zukünftig maßgeblich zur Verbesserung der gesundheitlichen Lage beiträgt. Dabei ist allerdings festzustellen, dass ein erheblicher Teil neuer Innovationen keinen nachgewiesenen Nutzen oder keinen zusätzlichen Nutzen gegenüber bereits vorhandenen Leistungen hat.
Das "nachfragerinduziertes Angebot", die immensen Verwaltungsausgaben der GKV und das Menetekel der demografischen Entwicklung sind weitere Mythen, die dargestellt und deren Unstimmigkeit aufgezeigt wird. Sodann werden Ergebnisse der repräsentativen Bevölkerungsumfrage dargestellt. Hervorzuheben sind unter anderem folgende Befunde.
• Eine große Zahl von Mythen ist im Bewusstsein der GKV-Versicherten "angekommen". Schaut man sich genauer an, welche Teilgruppen für Mythen besonders empfänglich oder aber eher immun sind, ergibt sich ein zum Teil unerwartetes und differenziertes Bild. Die Erwartung, dass ein aktives und aufgeklärtes Verhalten im Gesundheitssystem (z.B. Inanspruchnahme von speziellen Programmen oder Nutzung der Kassenwahlfreiheit) die Übernahme von Mythen hemmt, muss zum Teil revidiert werden.
• Dass häufige NutzerInnen einer Vielzahl von Informationsquellen nicht weniger, sondern eher mehr anfällig sind, wirft eine Reihe von Folgefragen auf. Dass das Bildungsniveau keine besonders große Rolle spielt für eine "aufgeklärte" Haltung gegenüber Mythen ist insofern nicht verwunderlich, als gesundheitspolitische und gesundheitswissenschaftliche Themen im Bildungssystem kaum eine Rolle spielen.
Diskutiert werden aber auch praktische Veränderungsmöglichkeiten. Hingewiesen wird darauf, dass es bereits eine "Patienten-Universität" gibt, an der BürgerInnen intensive Kenntnisse erlangen können über das Herz-Kreislauf-System, Erkrankungen der Atemwege und viele andere medizinische Themen. Und eine große Zahl seriöser Einrichtungen, wie zum Beispiel das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) oder Bundesärztekammer und Kassenärztliche Bundesvereinigung bieten im Internet fundierte Informationen über Krankheiten, ihre Prävention und Therapie. Eine fundierte und systematische, nicht von Mythen durchsetzte Informationsquelle über Rahmenbedingungen und Finanzierungsmodalitäten, Akteure und Interessenbindungen im Gesundheitswesen sucht man unseres Wissens jedoch bislang vergeblich, sieht man von partikularen Informationen zu einzelnen Themen in den Medien einmal ab.
Mythen, so argumentieren die Wissenschaftler weiter, sind nicht nur als Denkfiguren bei zahlreichen Versicherten angekommen, sondern beeinflussen ihrerseits eine Reihe von wichtigen gesundheitspolitischen Einstellungen und fördern auch die Zustimmung zu zahlreichen radikalen gesundheitspolitischen Lösungsvorschlägen. Eine aktive Auseinandersetzung mit und Gegenaufklärung zu den am weitesten verbreiteten Mythen ist daher eine wichtige notwendige Voraussetzung für eine rationale und soziale Gesundheitspolitik. Solche Aktivitäten müssten allerdings inhaltlich und in der Form anders aussehen als die Mehrzahl der aktuell am meisten genutzten Informationsangebote.
Konkret könnte dies heißen, dass etwa der GKV-Spitzenverband in Kooperation mit GKV-eigenen (z.B. WidO, WINEG) oder -nahen Instituten eine dem kanadischen Projekt der "Mythbusters" vergleichbares Angebot (z.B. "Vorsicht Mythos") im Internet einrichtet und laufend erweitert. Dessen Inhalte könnten in entsprechenden Rubriken der kasseneigenen Mitgliedszeitschriften weiter verbreitet werden und auch anderen Medien zur Verfügung gestellt werden. Allgemeiner sollten gesetzliche Krankenkassen auch bemüht sein, die Evidenz-Maßstäbe, die sie zunehmend an die Solidität von Vorschlägen und Handlungen von Leistungsanbietern anlegen, bei sich selber anzulegen bzw. systematisch durch Dritte anlegen zu lassen und deren Erkenntnisse auch selbstkritisch zu verbreiten.
Die Studie steht als PDF-Datei kostenlos zur Verfügung: "Mythen zur Gesundheitspolitik: Auch gebildete Bürger irren" (Autoren: Bernard Braun, Gerd Marstedt), Gesundheitsmonitor Newsletter 2/2010,.
Als Buchveröffentlichungen oben genannt:
• Braun Bernard, Kühn Hagen, Reiners Hartmut (1998): Das Märchen von der Kostenexplosion. Frankfurt a.M. (vergriffen)
• Reiners Hartmut (2010): Mythen der Gesundheitspolitik. Bern.
Gerd Marstedt, 4.8.10
US-Massenmedien und Krebs - Nebeneinander von Risiko-Verharmlosung und Schweigen über palliative Angebote
 Krebserkrankungen gehören zu den häufigsten schweren Erkrankungen in allen industrialisierten Gesellschaften und auch zu den tödlichsten. In den USA sterben trotz vieler medizinisch-technischer Fortschritte noch rund die Hälfte der an Krebs erkrankten Personen - nicht selten nach schweren Schmerzen und heftigen Nebenwirkungen von Chemotherapie und anderen aggressiven Therapien.
Krebserkrankungen gehören zu den häufigsten schweren Erkrankungen in allen industrialisierten Gesellschaften und auch zu den tödlichsten. In den USA sterben trotz vieler medizinisch-technischer Fortschritte noch rund die Hälfte der an Krebs erkrankten Personen - nicht selten nach schweren Schmerzen und heftigen Nebenwirkungen von Chemotherapie und anderen aggressiven Therapien.
Entsprechend große Aufmerksamkeit genießen daher die Erkrankungen und ihre Therapien in den Massenmedien. Nur was eigentlich im Mittelpunkt der Berichterstattung der Print-Massenmedien steht und was nicht, ist eigentümlicherweise nicht sehr transparent.
Für die USA ist dieser Zustand jetzt durch eine große Analyse der Krebsberichterstattung in 8 großen und renommierten Tageszeitungen (z.B. New York Times, Chicago Tribune oder Philadelphia Inquirer) und 5 bundesweiten Magazinen (z.B. Newsweek, Time und People) im Zeitraum 2005 bis 2007 beendet. Aus einer Gesamtzahl von 2.228 insgesamt mit über 200 Worten zum Thema veröffentlichten Artikeln und Meldungen suchte die Forschergruppe der Universität von Pennsylvania per Zufall 436 Artikel aus und untersuchte sie inhaltsanalytisch.
Aus der Fülle der Ergebnisse sind die Interessantesten und für die öffentliche Risikokommunikation und -perzeption Wichtigsten:
• Über positive Ergebnisse der Krebsbehandlung und aggressive Behandlungsstrategien wird wesentlich häufiger berichtet als über palliativmedizinische Behandlung und das Sterberisiko. 32,1 % aller Artikel fokussierten auf eine erfolgreiche Behandlung von mindestens einem Patienten, nur 7,6 % aller Berichte beschäftigten sich mit Patienten, die starben oder die zu sterben drohten. Nur 2,2 % aller Berichte in den untersuchten Printmedien handelten ausgewogen von positiven und negativen Behandlungsergebnissen.
• Obwohl rund 50 % aller Krebskranken in den USA an ihrer Erkrankung sterben, überlebten von den 216 krebskranken Personen über die in den untersuchten Massenmedien namentlich berichtet wurde, 78,7 % und nur 21,3 % starben.
• 75 % der Presseberichte befassten sich nur mit den aggressiven Formen der Behandlung, nur 13,1 % gaben aber dabei an, dass solche Behandlungsformen nicht immer zu einem verbesserten Überleben beitragen, sondern auch tödlich enden können. Nur 0, 5 % aller Artikel (insgesamt zwei der 436 Artikel) sprachen die Behandlung und Versorgung am Lebensende an, während wenigstens 2,5 % der Artikel sowohl über aggressive Behandlungen als auch über Palliativversorgung berichteten.
• Dieses Bild wird noch dadurch abgerundet, dass trotz der ernsthaften und sogar gefährlichen Nebenwirkungen, die Krebsbehandlungen haben können, nur 30 % der Artikel die Möglichkeit unerwünschter Wirkungen zumindest erwähnt.
Die AutorInnen weisen darauf hin, dass eine derartig überoptimistische Berichterstattung nicht nur Millionen von Menschen hinters Licht führt und sie überhaupt nicht oder falsch über die unerwünschten Folgen zu aggressiver Behandlung informiert. Sie riskiert außerdem, dass Menschen, die z.B. nur noch eine qualitativ hochwertige Palliativversorgung gegen die häufigen schweren Schmerzen brauchen, gar nichts über die Möglichkeiten moderner Schmerztherapien, die Existenz von wirksamen palliativmedizinischen Hilfen und Hospizen wissen und sie im Leidensfall auch oft nicht mehr "in aller Ruhe" suchen können. So hilfreich im Zusammenhang mit ERkrankungen auch die Devise "think positive" sein mag, so negativ endet dies für die nicht kleine Gruppe der Krebspatienten mit dem ausschließlichen Bedarf an palliativen Hilfen.
Vergleichbare Untersuchungen zur Darstellung der Risiken anderer Krankheiten (z.B. Diabetes oder Demenz) und ihrer Prävention und Therapie in allen (z.B. einschließlich kostenloser Apothekenzeitschriften) in Deutschland verbreiteten Print- wie aber auch elektronischen Medien (z.B. TV und Internetportale) wären wünschenswert. Erste völlig unrepräsentative und oberflächliche Eindrücke lassen vermuten, dass es dabei keine wesentlich besseren, d.h. wirklichkeitsgerechteren Ergebnisse geben wird.
Eine gerade veröffentlichte Untersuchung über die Verbreitung potenter gesundheitspolitischer Mythen (z.B. "Kostenexplosion", "demografische Bedrohung") in der deutschen Bevölkerung, hat im Übrigen gezeigt, dass selbst die intensive Lektüre der zahlreichen Krankenkassenzeitschriften, Apothekenzeitschriften und anderen so genannten Gesundheitsinformationsangeboten nicht verhindert, dass ihre Leser-/ZuschauerInnen vielen der genannten und weiteren Mythen voll aufsitzen und daraus auch falsche gesundheitspolitische Orientierungen gewinnen.
Dies und weitere Daten über das "Ankommen" von Mythen in der Bevölkerung kann man in der neuesten Ausgabe des Newsletters des "Gesundheitsmonitors" nachlesen: "Mythen zur Gesundheitspolitik - Auch gebildete Bürger irren." von Bernard Braun und Gerd Marstedt: Gesundheitsmonitor-Newsletter 2-2010.
Von der Studie "Cancer and the Media. How Does the News Report on Treatment and Outcomes?" von Jessica Fishman, Thomas Ten Have und David Casarett, erschienen in den "Archives of Internal Medicine" (2010;170(6): 515-518) ist kostenlos ein Abstract erhältlich.
Bernard Braun, 31.7.10
Möglichkeiten und Grenzen von BürgerInnenbeteiligung in der Gesundheitspolitik und Gesundheitsforschung - Ein Cochrane-Review
 Viele empirische Versuche, die Gesundheitspolitik oder verschiedenste inhaltlich relevante Methoden und Instrumente der gesundheitlichen Versorgung u.a. durch Beteiligung von BürgerInnen bürgerorientierter und vor allem wirksamer zu gestalten, mussten ihren Erfolg niemals im Rahmen systematischer Evaluation nachweisen noch waren veröffentlichte Ergebnisse vor Verzerrungen jedweder Art gefeit.
Viele empirische Versuche, die Gesundheitspolitik oder verschiedenste inhaltlich relevante Methoden und Instrumente der gesundheitlichen Versorgung u.a. durch Beteiligung von BürgerInnen bürgerorientierter und vor allem wirksamer zu gestalten, mussten ihren Erfolg niemals im Rahmen systematischer Evaluation nachweisen noch waren veröffentlichte Ergebnisse vor Verzerrungen jedweder Art gefeit.
Das rechtfertigende Argument, das in den Leistungsbereichen der medizinischen Versorgung angewandte Untersuchungsdesign randomisierter kontrollierter Studien, sei bei sozialen Interventionen oder Beteiligungen nicht einsetzbar, wirkte schon immer vorgeschoben. Selbst wenn also in den Beobachtungsstudien Bemühungen unternommen wurden, den Nutzen der jeweiligen Intervention nachzuweisen, konnte nie ausgeschlossen werden, dass die Ergebnisse durch die Selektivität der untersuchten Akteure oder andere Faktoren verzerrt waren.
Mit dem erstmals 2006 und aktuell im Jahr 2010 geupdateten Cochrane-Intervention Review "Methods of consumer involvement in developing healthcare policy and research, clinical practice guidelines and patient information material" (Nilsen et al. 2010) liegt ein methodisch wie inhaltlich wichtiger Beitrag vor, an dem sich die weitere Erforschung der Praxis von Maßnahmen zur Bürgerorientierung im Gesundheitsbereich messen lassen muss.
Die diesem Review zugrundeliegenden Studien waren randomisierte kontrollierte Untersuchungen, welche die Wirkungen der Einbeziehung von Konsumenten oder Nutzer und verschiedene Methoden der Beteiligung bei der Entwicklung von Gesundheitspolitik und bei deren Erforschung, von Leitlinien für die Behandlungspraxis und von Informationsmaterial für Patienten untersuchten.
Die Ergebnisindikatoren der jeweiligen Intervention war die Beteiligungs- oder Antwortrate der Konsumenten, die entdeckten Nutzersichtweisen, der Nutzereinfluss auf Entscheidungen, das gesundheitliche Ergebnis oder der Verbrauch von Ressourcen, die Zufriedenheit der Konsumenten oder professionellen Akteure mit dem Beteiligungsprozess oder den Produkten dieses Prozesses, die Wirkung auf die beteiligten Nutzer und schließlich auch die Kosten.
Die wesentlichen Ergebnisse der sechs reviewten RCTs mit 2.123 TeilnehmerInnen lauten:
• Es gibt mäßige qualitative Evidenz, dass die Beteiligung von NutzerInnen an der Entwicklung von Informationsmaterialien für Patienten zu Produkten führt, die für sie relevanter, lesbarer und verständlicher sind als die sonstigen Materialien, ohne ihnen Angst zu machen.
• Das auf Nutzer-Input beruhende Informationsmaterial kann außerdem das Wissen der Patienten verbessern.
• Außerdem gibt es eine geringe qualitative Evidenz, dass der Einsatz von Interviewern aus den Reihen der Nutzer statt hauptamtlicher Interviewer in Zufriedenheitssurveys einen geringen Einfluss auf die Resultate des Surveys hat. Die Zufriedenheit ist allerdings beim Einsatz von Nutzer-Interviewern etwas geringer. Da es sich dabei um Befragungen von psychisch Kranken handelte, muss die Verallgemeinerbarkeit der Vorteile noch genauer untersucht werden.
• Ebenfalls nur eine geringe qualitative Evidenz gibt es dafür, dass eine von Nutzern mitentwickeltes Dokument für das erklärte Einverständnis mit gesundheitlichen Maßnahmen innerhalb einer wissenschaftlichen Studie im Vergleich mit einem von professionellen ForscherInnen entwickeltem Dokument einen kleinen Vorteil bei der Verständlichkeit der Studienbeschreibung bietet, wenn es überhaupt eine nachweisbare Wirkung eines solchen Dokuments gibt.
• Dafür, dass mündliche Verfahren wie Telefondiskussionen oder face-to-face-Gruppendiskussionen Konsumenten besser in die Prioritätensetzung für kommunale Gesundheitsziele einbeziehen als schriftlich zugesandte Befragungen, lieferten RCTs nur eine sehr geringe qualitative Evidenz. Die unterschiedlichen Beteiligungsmethoden lieferten allerdings unterschiedliche Prioritätenkataloge und hatten insofern eine potenziell manipulative Bedeutung.
Zusammenfassend lässt sich also dreierlei sagen:
• Bisher sind aus den verschiedensten ernst gemeinten oder auch nur vorgeschobenen Gründen wenige Untersuchungen durchgeführt worden, die qualitativ hochwertig untersuchten, welches die besten Wege und Methoden sind, Nutzer und Konsumenten von gesundheitlichen Leistungen auf Bevölkerungsniveau in Entscheidungen über Versorgungsangebote einzubeziehen bzw. sie daran mitwirken zu lassen.
• RCTs sind machbar, um gesichertes Wissen über den Nutzen von Konsumenten- oder Nutzerbeteiligung im Bereich verschiedener Entscheidungen über Elemente der gesundheitlichen Versorgung zu gewinnen.
• Auf dem Niveau der gesamten Bevölkerung liefern die hier reviewten RCTs nur eine sehr kleine Evidenz für die Wirkung von Nutzermitwirkung an Entscheidungen über die Gesundheitsversorgung.
Der Review "Methods of consumer involvement in developing healthcare policy and research, clinical practice guidelines and patient information material" von Nilsen ES, Myrhaug HT, Johansen M, Oliver S, Oxman AD ist in der "Cochrane Database of Systematic Reviews" zuerst 2006 und erneut 2010 erschienen. Kostenlos ist nur ein ausführliches Abstract erhältlich.
Bernard Braun, 28.7.10
Wikipedia-Informationen über Krebs sind ebenso zuverlässig wie die von Websites professioneller Experten
 Ein Forschungsteam von Onkologen aus Pittsburgh, Philadelphia und Haifa hat Information über verschiedene Krebserkrankungen auf der Website von Wikipedia analysiert und ihre Zuverlässigkeit, Vollständigkeit und Aktualität mit Informationen verglichen, die man auf auf einer Website von wissenschaftlichen Experten findet, die von unabhängigen Gutachtern beurteilt wird ("peer-reviewed"). Als Ergebnis der Studie, die jetzt auf dem Kongress "2010 ASCO Annual Meeting" in Chicago vorgestellt wurde, zeigte sich: Die Wikipedia-Informationen sind ebenso zuverlässig wie die auf der professionell und von wissenschaftlichen Experten erstellten Website, Fehler sind äußerst selten. Einziger Mangel: Die Sprache und damit Verständlichkeit der Texte ist bei Wikipedia etwas schlechter.
Ein Forschungsteam von Onkologen aus Pittsburgh, Philadelphia und Haifa hat Information über verschiedene Krebserkrankungen auf der Website von Wikipedia analysiert und ihre Zuverlässigkeit, Vollständigkeit und Aktualität mit Informationen verglichen, die man auf auf einer Website von wissenschaftlichen Experten findet, die von unabhängigen Gutachtern beurteilt wird ("peer-reviewed"). Als Ergebnis der Studie, die jetzt auf dem Kongress "2010 ASCO Annual Meeting" in Chicago vorgestellt wurde, zeigte sich: Die Wikipedia-Informationen sind ebenso zuverlässig wie die auf der professionell und von wissenschaftlichen Experten erstellten Website, Fehler sind äußerst selten. Einziger Mangel: Die Sprache und damit Verständlichkeit der Texte ist bei Wikipedia etwas schlechter.
Wikipedia ist bekanntlich keine Website, deren Texte von unabhängigen Gutachtern und Experten vor einer Veröffentlichung geprüft werden, eine Korrektur möglicher Fehler findet nur nachträglich und meist im Rahmen aufwändiger Diskussionen statt. Aus diesem Grunde hatte das Forschungsteam aus Onkologen verschiedener Universitäten die Hypothese aufgestellt, dass dort Informationen über Krebserkrankungen vermutlich mehr Fehler aufweisen und weniger evidenzbasiert sind als Texte des "National Cancer Institute's Physician Data Query", einer patienten-orientierten Datenbank zu Krebserkrankungen.
Für insgesamt 10 verschiedene Krebserkrankungen erstellten die Wissenschaftler einen Kriterienkatalog und Evaluationsbogen, auf dem die Informationen bei Wikipedia und National Cancer Institute's Physician Data Query zu bewerten waren. Kategorien waren Infos zu Epidemiologie, Krankheits-Ursachen, Symptomatik, Diagnose, Therapien und kontroverse Themen. Außerdem wurde die sprachliche Lesbarkeit und Verständlichkeit der Texte bewertet. Mehrere Mediziner füllten unabhängig voneinander die Evaluationsbögen aus.
Als Ergebnis wurde deutlich:
• Falsche oder überholte Informationen waren auf beiden Websites außerordentlich selten und betrafen jeweils weniger als 2 Prozent der Texte.
• Auch die Ausführlichkeit und Vollständigkeit der Information war in beiden Quellen gleich gut.
• Wikipedia schnitt etwas schlechter ab, was die Sprache und Verständlichkeit der Texte anbetraf.
• Kontroverse Fragen wurden in beiden Quellen nur sehr rudimentär und unvollständig diskutiert.
• Diese Befunde zeigten sich in gleicher Weise für Informationen über häufige und eher seltene Tumorarten.
Von den Wissenschaftler geplant wird eine weitere Studie, die sich damit beschäftigt, welche Wirkung diese Informationen bei Patienten haben.
Hier ist ein Abstract der Studie: M. S. Rajagopalan et al: Accuracy of cancer information on the Internet: A comparison of a Wiki with a professionally maintained database (J Clin Oncol 28:7s, 2010; suppl; abstr 6058)
Bereits vor kurzem hatte ein Test der Zeitschrift "Stern" gezeigt: In einem Vergleich mit der professionell erstellten Online-Ausgabe des 15-bändigen Brockhaus schneidet Wikipedia mit der Durchschnittsnote 1,7 besser ab als der Brockhaus mit Note 2,7. Bei 43 von 50 Artikeln unter anderem aus den Fachgebieten Politik, Wirtschaft, Sport, Wissenschaft, Medizin wurde Wikipedia besser bewertet. Und eine Studie von Ingrid Mühlhauser an der Universität Hamburg hatte Internetseiten von Wikipedia und 3 großen deutschen gesetzlichen Krankenkassen (AOK, TK, BKK) analysiert - nach Kriterien für evidenzbasierte Patienteninformationen. Ergebnis: Die Qualitätsunterschiede zwischen den Websites sind eher gering, wobei aber wichtige Kriterien für evidenzbasierte Patienteninformationen von keinem der Anbieter erfüllt werden. vgl.: Wie evidenzbasiert sind Medizin-Informationen im Internet? Wikipedia im Vergleich mit Krankenkassen-Websites
Gerd Marstedt, 3.6.10
Befragungen von und Informationsangebote für Krankenversicherte im Internet? Zahlreiche Nachteile für ältere Versicherte!
 Immer mehr setzen gesetzliche Krankenkassen bei Erhebungen über die gesundheitlichen Bedürfnisse und Bedarfe ihrer Versicherten, deren Gesundheitskompetenzen oder auch bei der Unterstützung ihrer Versicherten bei der Auswahl von Leistungsanbietern auf Onlinemethoden oder internetbasierte Informationsquellen.
Immer mehr setzen gesetzliche Krankenkassen bei Erhebungen über die gesundheitlichen Bedürfnisse und Bedarfe ihrer Versicherten, deren Gesundheitskompetenzen oder auch bei der Unterstützung ihrer Versicherten bei der Auswahl von Leistungsanbietern auf Onlinemethoden oder internetbasierte Informationsquellen.
Gegen skeptische Hinweise, im Internet erreiche man nur eine einseitige Auswahl eher jüngerer Versicherten und kaum ältere Versicherte, also Versicherte mit dem relativ stärksten Bedarf an und Inanspruchnahme von gesundheitlichen Versorgungsangebote und damit auch dem größten Informations- oder Orientierungsbedarf, wird häufig eingewandt, diese Unterschiede verschwänden aktuell rasch und umfassend.
Mehrere große empirische Untersuchungen der generellen Nutzung der EDV und des Internets sowie der speziellen Nutzung bei der Suche nach einem geeigneten Krankenhaus zeigen aber dagegen eine auch aktuell extrem ungleiche Nutzung dieser Informationshilfsmittel und -foren.
In einer im November 2009 im Auftrag des BKK-Bundesverbandes durchgeführten, für die deutschsprachige Bevölkerung ab 14 Jahren repräsentativen telefonischen Befragung von 6.016 Personen, wurden diese nach der Nutzung von Krankenhaussuchmaschinen im Internet befragt.
Die Ergebnisse sahen folgendermaßen aus:
• 8 % gaben an, eine oder mehrere solcher Suchmaschinen schon einmal genutzt zu haben. 63 % verneinten dies und 28 % antworteten, sie nutzten das Internet nicht oder hätten keinen Internetanschluss.
• Unter den Haupt-Inanspruchnehmern von stationärer Versorgung, den 60 Jahre und ääteren BürgerInnen, hatten noch 7 % eine Krankenhaussuchmaschine genutzt, 31 % verneinten dies und 62 % nutzten das Internet nicht bzw. hatten gar keinen Internetanschluss.
Betrachtet man nur die Suchmaschinennutzung derjenigen Personen, die nicht angaben, das Internet generell nicht zu nutzen bzw. nutzen zu können, verändert sich an den relativ geringen Nutzerzahlen nur graduell etwas:
• Insgesamt nutzten diese Informationsmöglichkeit dann 11 %. Unter den Personen mit einem Krankenhaus-Aufenthalt in den letzten 3 Jahren waren es 16 %.
• Der Nutzeranteil bei allen Befragten mit der technischen Möglichkeit des Zugangs stieg nach Altersgruppen von 7 % bei den 14-29-Jährigen auf 18 % unter den 60+-Befragten. Selbst unter den Personen mit einem Aufenthalt bewegte sich der Nutzeranteil in den beiden Altersgruppen zwischen 11 % und 23 %.
Damit bestätigt sich etwas, was Anfang 2010 erstmals in der von TNS Infratest im Auftrag der IT-Initiative D21 durchgeführten Studie "Digitale Gesellschaft in Deutschland - Sechs Nutzertypen im Vergleich" durch die Befragung einer repräsentativen Gruppe von 1.014 Personen allgemein schlüssig belegt wurde. Eine Typologie der NutzerInnen moderner Informations- und Kommunikationstechniken zeigt nämlich auf, dass mit 35 % digitalen Außenseitern und 30 % Gelegenheitsnutzern eine deutliche Mehrheit der deutschen Bevölkerung entweder gar nicht oder nur bedingt an einer digitalen Gesellschaft teilhat.
"Wir sprechen bereits seit geraumer Zeit von einer digitalen Gesellschaft, sehen aber anhand der jetzt vorliegenden Ergebnisse recht deutlich, dass in Deutschland ein Großteil noch nicht darin angekommen ist. Diese Teilung der Gesellschaft in Teilnehmer und Nichtteilnehmer an den neuen Informations- und Kommunikationstechniken und ihren Möglichkeiten ist angesichts des einhergehenden Strukturwandels für eine Wissensgesellschaft das zentrale Zukunftsproblem", so der Repräsentant des Auftraggebers.
Die wesentlichen NutzerInnentypen sind:
• Die digitalen Außenseiter sind mit 35 % Anteil an der Gesamtbevölkerung "die größte und gleichzeitig mit einem Durchschnittsalter von 62,4 Jahren die älteste Gruppe. Im Vergleich zu den anderen Typen haben sie das geringste digitale Potenzial, die geringste Computer- und Internetnutzung sowie die negativste Einstellung gegenüber digitalen Themen. Nur ein Viertel verfügt bei der digitalen Infrastruktur über eine Basisausstattung (Computer und Drucker). Kompetenzen im Umgang mit den digitalen Medien sind folglich kaum vorhanden. Selbst Begriffe wie E-Mail, Betriebssystem oder Homepage sind den digitalen Außenseitern weitgehend unbekannt und nur ein Fünftel der digitalen Außenseiter ist in der Lage, sich im Internet zu Recht zu finden."
• Die 30 % Gelegenheitsnutzer sind durchschnittlich 41,9 Jahre alt. Sie nehmen im Vergleich zu den digitalen Außenseitern zumindest teilweise am Geschehen in der digitalen Gesellschaft teil. 98 Prozent besitzen einen PC oder ein Notebook, drei Viertel bereits eine Digitalkamera. Passend dazu verbringen nahezu alle Gelegenheitsnutzer Zeit mit Computer und Internet - vor allem für private Zwecke. Der Gelegenheitsnutzer kennt bereits viele Basisbegriffe der digitalen Welt, hat aber besonders beim Thema Sicherheit großen Nachholbedarf. Insgesamt erkennt dieser Typ klar die Vorteile des Internets, fördert aber nicht seine Weiterentwicklung und bevorzugt eher klassische Medien.
• Nach der 9 % großen Gruppe der Berufsnutzer und den 11 % Trendnutzern gehören aktuell noch 12 % der Bevölkerung zu den digitalen Profis. Der durchschnittliche digitale Profi ist 36,1 Jahre alt, meist männlich und berufstätig. Dieser Typus verfügt sowohl Zuhause als auch im Büro über eine sehr gute digitale Infrastruktur. Seine Kompetenzen sind umfangreich, was sich insbesondere in ihren professionellen Fähigkeiten widerspiegelt. Ob Makroprogrammierung oder Tabellenkalkulation, der digitale Profi fühlt sich auch auf diesem komplexen Terrain zuhause. Eher selten suchen die digitalen Profis im Vergleich zu den Trendnutzern und der digitalen Avantgarde Zerstreuung in der digitalen Welt oder nutzen diese zur Selbstdarstellung. Bei der Nutzungsvielfalt stehen daher nützliche Anwendungen, wie z.B. Online Shopping, Preisrecherche und Nachrichten lesen, im Vordergrund.
• Die mit 3 % kleinste und jüngste (Durchschnittsalter 30,5 Jahre) Gruppe ist die digitale Avantgarde. Die digitale Avantgarde hat dabei ein eher geringes Einkommen und lebt oft in einem Singlehaushalt. Ihre digitale Infrastruktur lässt kaum Wünsche offen. Auffällig hoch sind dabei die mobile und geschäftliche Internetnutzung. In allen Bereichen verfügt die digitale Avantgarde über sehr hohe Kompetenzen und bildet bei den komplexen digitalen Themen die Spitze der Gesellschaft. Ihr Wissensstand um die digitale Welt ist dagegen nicht ganz so ausgeprägt wie bei den digitalen Profis. Mehr durch "trial and error" statt das Lesen von Anleitungen eignet sich der digitale Avantgarde seine Kompetenzen an. Von den digitalen Medien lässt diese Gruppe kaum ab: Durchschnittlich elf Stunden verbringen sie täglich vor dem Computer. Neben der Arbeit ist daher auch das Freizeitverhalten oft von den digitalen Medien bestimmt.
Wer glaubt, eine relevante Anzahl von überwiegend älteren NutzerInnen von gesundheitsbezogenen Versorgungsangeboten via Internet mit der Erwartung repräsentativer Ergebnisse befragen oder allein über dieses Medium ausreichend informieren zu können, irrt sich grundsätzlich. Die dafür verwendete Zeit und das hier investierte Geld sind verschwendet und stehen den viel häufiger genutzten und wirksameren, aber wahrscvheinlich etwas aufwändigeren Informations- und Beratungsinstrumenten nicht mehr zur Verfügung.
Eine Zusammenfassung der BKK-Bevölkerungsumfrage "Krankenhaus" erhält man kostenlos.
Die Studie "Digitale Gesellschaft in Deutschland - Sechs Nutzertypen im Vergleich" steht zum kostenfreien Herunterladen zur Verfügung.
Bernard Braun, 31.5.10
Therapietreue - vorrangiges Ziel von Gesundheitsreformen
 Mit einem bedenkenswerten Leitartikel wendete die medizinische Fachzeitung New England Journal of Medicine - NEJM das Augenmerk auf ein Thema, das in der gesundheits- und reformpolitischen Debatte allenfalls eine untergeordnete Rolle spielt. Mangelhafte Therapietreue gilt unter Fachleuten als eins der großen Hindernisse auf dem Weg zu besseren Ergebnissen vor allem bei der zunehmenden Zahl chronisch kranker Menschen. Doch in der gesundheitspolitischen Debatte dominieren Fragen der Finanzierbarkeit und Versuche, die Nachfrage nach Gesundheitsleistungen einzudämmen, anstatt Bedarf mit nachweislichem Nutzen zu befriedigen. Der Aufhänger zu diesem Leitartikel ist denn auch - unschwer zu erkennen - die aktuelle Debatte über eine Reform des Gesundheitswesens in den USA, aber grundsätzlich lassen sich ihre Einschätzungen auch auf andere Industrieländer übertragen.
Mit einem bedenkenswerten Leitartikel wendete die medizinische Fachzeitung New England Journal of Medicine - NEJM das Augenmerk auf ein Thema, das in der gesundheits- und reformpolitischen Debatte allenfalls eine untergeordnete Rolle spielt. Mangelhafte Therapietreue gilt unter Fachleuten als eins der großen Hindernisse auf dem Weg zu besseren Ergebnissen vor allem bei der zunehmenden Zahl chronisch kranker Menschen. Doch in der gesundheitspolitischen Debatte dominieren Fragen der Finanzierbarkeit und Versuche, die Nachfrage nach Gesundheitsleistungen einzudämmen, anstatt Bedarf mit nachweislichem Nutzen zu befriedigen. Der Aufhänger zu diesem Leitartikel ist denn auch - unschwer zu erkennen - die aktuelle Debatte über eine Reform des Gesundheitswesens in den USA, aber grundsätzlich lassen sich ihre Einschätzungen auch auf andere Industrieländer übertragen.
Die Autoren David Cutler und Wendy Everett aus Harvard verweisen in ihrem Editorial auf einschlägige Forschungsergebnisse aus anerkannten Medizinerjournals, darunter ein bereits vor fünf Jahren erschienenes Review über zur Frage der Arzneimittel-Adherence, das ebenfalls im NEJM erschienen war und von dem für Nicht-Abonnenten nur das Extract kostenfrei zur Verfügung steht. Darim kamen Cutler und Everett zu der Erkenntnis: "Poor adherence to medication regimens is common, contributing to substantial worsening of disease, death, and increased health care costs. Practitioners should always look for poor adherence and can enhance adherence by emphasizing the value of a patient's regimen, making the regimen simple, and customizing the regimen to the patient's lifestyle. Asking patients nonjudgmentally about medication-taking behavior is a practical strategy for identifying poor adherence."
Für die Bedeutung der Therapietreue für den Gesundheitszustand und die Komplikationsrate bei chronischen Erkrankungen ist eine Untersuchung von besonderer Relevanz, die David Cutler gemeinsam mit Genia Long, Ernst Berndt, Jimmy Royer, Andrée-Anne Fournier, Alicia Sasser und Pierre Cremieux bereits 2007 in der us-amerikanischen Zeitschrift Health Affairs publiziert hatte. Durch den Vergleich von Survey-Daten ohne effiziente Blutdrucktherapie mit aktuellen Daten aus einer Längsschnittskohortenstudie ermittelten sie in einem dreistufigen Verfahren die Auswirkung des Blutdrucks auf die beiden Endpunkte Tod und kardiovaskuläre Ereignisse. Zunächst verglichen sie unter Berücksichtigung wesentlicher gesundheitsrelevanter Faktoren wie Body-Maß-Index, Alter, Geschlecht, Ethnie, Ernährungsgewohnheiten und dem Vorliegen von Stoffwechselerkrankungen die Daten aus dem National Health Examination Survey (NHES) 1959-62 mit denen des National Health and Nutrition Examination Survey (NHANES) 1999-2000, um den Blutdruck ohne effiziente Therapie zu abzuschätzen. Aus Längsschnittsdaten der Framingham-Heart Study ermittelten die Forscher die Auswirkungen effizienter Blutdruckbehandlung auf die Lebenserwartung, das Schlaganfall- und Herzinfarktrisiko sowie stationäre Behandlungen. Und schließlich rechneten sie die behandlungsbedingten Verbesserungen der Gesamtlebenserwartung auf der Grundlage von Literaturangaben in geldwerte Kosten um verglichen diese mit den Durchschnittsausgaben für Antihypertensiva.
Aufgrund ihrer Hochrechnungen kommen die Autoren zu der Einschätzung, dass im Jahr 2001 in den USA ohne antihypertensive Behandlung der durchschnittliche systolische und diastolische Blutdruck bei über 40-Jährigen 10 bzw. 13 % höher gelegen hätte und insgesamt etwa 86.000 zusätzliche vorzeitige Todesfälle aus kardiovaskulärer Ursache aufgetreten wären (37.295 bis 62.473 bei Männern und 25.876 bis 46.553 bei Frauen). Des Weiteren ermittelten die Forscher, dass im Verlauf des Jahres 2002 ohne effektive Blutdruckbehandlung zusätzlich 572.000 Patienten wegen Schlaganfällen (162.000 Männer, 410.000 Frauen) und 261.000 wegen Herzinfarkten (87.000 Männer, 174.000 Frauen) in stationäre Behandlung gekommen wären. Dies entspricht einer Senkung der Schlaganfall bedingten Krankenhausaufnahmen um 38 % und der Myokardinfarkt bedingten stationären Behandlungen um 25 % im Vergleich zu Hochrechnungen unter den Bedingungen unterlassener Hochdruckbehandlung.
Unter der Annahme, dass alle HypertonikerInnen wirksame Medikamente in richtiger Dosierung und Häufigkeit einnähmen, wären im gleichen Zeitraum in den USA weitere 89.000 vorzeitige kardiovaskuläre Todesfälle zu vermeiden gewesen. Konsequente antihypertensive Behandlung reduzierte die Gesamtsterblichkeit bei über 40-jährigen US-AmerikanerInnen um 4 % und die kardiovaskuläre Mortalität sogar um 9 %; die durchschnittliche Lebenserwartung für die Gesamtbevölkerung wäre ohne Blutdrucktherapie bei Männern 0,5 und bei Frauen 0,4 Jahre niedriger ausgefallen. Unter der Prämisse, dass ein zusätzliches gesundes Lebensjahr eines US-Bügers einen Wert von 90.000 Dollar hat, ergibt dies abzüglich der Behandlungskosten bei Männern einen "Gewinn" von 5.117 US-$ und bei Frauen von 3.454 US$. Die Kosten-Nutzen-Relation liegt demnach für Männer bei 10 zu 1 und für Frauen bei 6 zu 1. Bezieht man die vermiedenen stationären und anderen medizinischen Behandlungen auf Grund der geringeren Häufigkeit von Schlaganfällen und Herzinfarkten bei effektiv behandelten HypertonikerInnen in die Kalkulation ein, die sich für 2002 auf 10,7 bzw. 5,8 Milliarden US$ belaufen, fällt die Kosten-Nutzen-Analyse effektiver Blutdruckbehandlung noch positiver aus. Hier steht der Beitrag von David Cutler und Kollegen The value of antihypertensive drugs: a perspective on medical innovation aus Health Affairs kostenfrei zum Download zur Verfügung.
Doch nicht nur objektivierbare Verbesserungen klinischer Verläufe und geringere Sterblichkeit untermauern die große Bedeutung der Therapietreue vor allem bei chronisch Kranken. David Mosen, Julie Schmittdiel, Judith Hibbard, David Sobel, Carol Remmers, und Jim Bellows (2007) untersuchten die Auswirkungen von patientenseitigen Aktivierungsmaßnahmen (Patient Activating Measures -PAM) auf Therapieprozess und Adherence auf der einen sowie klinischem Verlauf und Patientenzufriedenheit auf der anderen Seite. Dieses federführend von der Professorin für Gesundheitspolitik an der Universität Oregon, Judith Hibbard, entwickelte 22- bzw. 13-teilige Messinstrument dient der Erfassung des Wissens, der Fähigkeiten und der Zuverlässigkeit des Selbstmanagements von Patienten. Nach Untersuchungen ihrer Arbeitsgruppe weist dieses Instrument geeignete psychometrische Eigenschaften auf, die eine Anwendung auf individueller Patientenebene zur Anpassung von Interventionen und Erfassung von Veränderungen erlauben. Zwei Artikel zu Patient Activating Measures erschienen unter anderem 2004 und 2005in Health Services Research); hier finden Sie die Abstracts der Beiträge Development of the Patient Activation Measure (PAM): Conceptualizing and Measuring Activation in Patients and Consumers und Development and Testing of a Short Form of the Patient Activation Measure.
Die Patientenbefragung mit 61,2-prozentigem Rücklauf zeigte, dass Patienten mit hohem Aktivierungsniveau nicht nur signifikant häufiger Verhaltensweisen im Sinne eines Selbstmanagements, sondern auch eine bessere Therapietreue an den Tag legten. Bei PatientInnen mit hohem PAM-Score lag die Adherence - definiert als maximal eine ausgelassene Tagesdosis pro Woche - bei 93.5 % und damit deutlich über den Vergleichswerten von Personen, die weniger auf Aktivierungsmaßnahmen reagierten. Die Zufriedenheit mit der Gesundheitsversorgung war bei "aktivierbaren" PatientInnen mit 69,3 % dreimal so hoch wie bei solchen mit dem niedrigsten PAM-Score 22,5" und der Anteil mit hoher subjektiver Lebensqualität mit 78,4 % mehr als doppelt so groß wie unter den schwer aktivierbaren Patienten (38,0 %). Damit waren die Wahrscheinlichkeit hoher Patientenzufriedenheit bei Personen mit hohem PAM-Wert zehn Mal und die hoher Lebensqualitätswerte 5 Mal so hoch wie bei Patienten mit niedrigem Aktivierungsniveau. Außerdem schätzten Personen mit hohem PAM-Wert ihre physische und mentale Leistungsfähigkeit signifikant höher ein.
Auf der Grundlage der vorliegenden Erkenntnisse ziehen Cutler und Everett vier Schlussfolgerungen, die auch für das deutsche und wohl die allermeisten anderen Gesundheitssysteme zutreffend sind, die Gesundheitsreformen aber regelmäßig entweder außer Acht lassen oder gar konterkarieren: Erstens gehört der Abbau finanzieller Zugangsbarrieren und insbesondere von Zuzahlungen zu den unabdingbaren Maßnahmen zur Verbesserung der Adherence; anderer herum können finanzielle Anreize oder Belohnungen sogar die Therapiereue fördern. Zweitens ist es erforderlich, die Möglichkeiten der Informationstechnologie im Gesundheitswesen vorrangig zur Verbesserung der Therapietreue anzuwenden, und zwar durch bessere Datenvernetzung und möglicherweise elektronische Erinnerungssysteme. Bemerkenswerterweise geht Cutler an dritter Stelle auf ein Thema ein, dessen Zusammenhang zur Adherence in manchen Augen überraschend erscheinen mag und in Teilen der niedergelassenen Ärzteschaft in Deutschland sicherlich auf Widerspruch stoßen wird, nämlich den Einfluss der Bezahlung der Behandler: Honorierungssysteme, die Leistungserbringer nicht ausschließlich nach erbrachten Leistungen, sondern auch entsprechend den Behandlungsergebnissen bezahlen und koordinierte Behandlungswege fördern, können entscheidend zur Verbesserung der Therapietreue beitragen; allerdings sollten die Performance-Indikatoren auch explizite Adherence-Ziele beinhalten. Und viertens empfiehlt David Cutler auf individueller Patientenseite die systematische Erfassung von Faktoren wie Depression oder Selbstmanagement-Problemen, um bei PatientInnen mit höherer Tendenz zur Nicht-Einhaltung von Therapievereinbarungen gezielte Maßnahmen zur Adherence-Verbesserung anzuwenden. "
these findings suggest that improved adherence will require changes in health care delivery, particularly in the area of primary care, along with continued investment in information-technology systems and new health plan designs that focus on achieving improved health outcomes."
Den Leitartikel Thinking Outside the Pillbox - Medication Adherence as a Priority for Health Care Reform aus dem New England Journal of Medicine 362 (17), S. 1533-1555, können Sie hier kostenfrei herunterladen.
Jens Holst, 11.5.10
Prozentrechnen mangelhaft: Verstehen Patienten dann Informationen zu Nutzen und Risiken medizinischer Eingriffe?
 "Im Gewinnspiel einer Zeitung hat einer von tausend Teilnehmern die Chance, ein Auto zu gewinnen. Wie viel Prozent der Lose haben demnach ein Auto als Gewinn?" Diese Frage ist Bestandteil eines Tests zur statistischen Rechenfertigkeit ("Statistical Numeracy Scale"), den im Juni 2008 in den USA und in Deutschland jeweils etwa 1.000 Bürgerinnen und Bürger absolvierten. Die richtige Antwort (einer von tausend = 0,1 Prozent) gaben (man höre und staune) in den USA nur 24 Prozent, in Deutschland immerhin 46 Prozent der Befragten. Der Aufsatz zur Studie erschien nun nicht in einer Fachzeitschrift für Mathematiklehrer oder Bildungspolitiker, sondern in der renommierten medizinischen Fachzeitschrift "Archives of Internal Medicine".
"Im Gewinnspiel einer Zeitung hat einer von tausend Teilnehmern die Chance, ein Auto zu gewinnen. Wie viel Prozent der Lose haben demnach ein Auto als Gewinn?" Diese Frage ist Bestandteil eines Tests zur statistischen Rechenfertigkeit ("Statistical Numeracy Scale"), den im Juni 2008 in den USA und in Deutschland jeweils etwa 1.000 Bürgerinnen und Bürger absolvierten. Die richtige Antwort (einer von tausend = 0,1 Prozent) gaben (man höre und staune) in den USA nur 24 Prozent, in Deutschland immerhin 46 Prozent der Befragten. Der Aufsatz zur Studie erschien nun nicht in einer Fachzeitschrift für Mathematiklehrer oder Bildungspolitiker, sondern in der renommierten medizinischen Fachzeitschrift "Archives of Internal Medicine".
Das Bemühen um eine fundiertere und ausgewogenere Information und Aufklärung von Patienten hat in letzter Zeit erheblich an Bedeutung gewonnen. In so genannten "Entscheidungshilfen" (Decision Aids) bemüht man sich darum, Patienten auch exaktere Daten zur Verfügung zu stellen, etwa über Risiken und Nutzen von Früherkennungsmaßnahmen in Prozent: Wieviel Prozent der Teilnehmer profitieren von der Untersuchung, bei wieviel Prozent treten zusätzliche Risiken auf?
Die jetzt in den USA und in Deutschland durchgeführte Studie zeigt jedoch, dass ein erheblicher Teil der Bevölkerung erhebliche Verständnisprobleme mit solchen Zahlenangaben hat. Insgesamt werden nur zwei Drittel der in der Studie in Telefoninterviews gestellten Aufgaben richtig beantwortet. Dass die Lösung dieser Aufgaben keine Mathematik-Genies voraussetzt, mögen die folgenden Beispiele zeigen. (In Klammern die Prozentzahl falscher Antworten oder "weiß-nicht", in Deutschland, in den USA).
• Im Gewinnspiel einer Zeitung hat einer von tausend Teilnehmern die Chance, ein Auto zu gewinnen. Wie viel Prozent der Lose haben demnach ein Auto als Gewinn? (D 54% falsch, USA 76% falsch)
• Für eine Person beträgt die Wahrscheinlichkeit, in den nächsten 10 Jahren eine bestimmte Erkrankung zu bekommen, 1:100. Für eine andere Person B ist die Wahrscheinlichkeit doppelt so hoch. Wie groß ist sie? (45%, 43%)
• Welche der folgenden Prozentwerte stellt das größte Risiko dar für eine bestimmte Erkrankung: 1%, 10% oder 5% ? (21%, 17%)
• Ein Würfel mit 6 Seiten wird 1000 mal geworfen. Was schätzen Sie, wie oft liegen gerade Zahlen (2, 4 oder 6) oben? (36%, 43%)
• Die Wahrscheinlichkeit für eine spätere Erkrankung X beträgt 20:100. Wie hoch ist die Wahrscheinlichkeit in Prozent? (27%, 30%)
Insgesamt zeigt sich, dass die Deutschen mit durchschnittlich 69% richtigen Antworten etwas besser abschneiden als US-Amerikaner (65%). Weiterhin werden moderate Unterschiede deutlich nach Geschlecht (Männer etwas besser), Alter (Jüngere etwas besser), Bildungsniveau (Höher Qualifizierte deutlich besser) und sozialer Schicht (oberes Drittel deutlich besser).
Ein Abstract der Studie ist hier: Mirta Galesic, Rocio Garcia-Retamero: Statistical Numeracy for Health. A Cross-cultural Comparison With Probabilistic National Samples (Arch Intern Med. 2010;170(5):462-468)
Tatsächlich dokumentiert die Studie einige Probleme, die dem Bemühen um eine zukünftig bessere Patienteninformation und einer Beteiligung an relevanten Entscheidungen im Versorgungssystem im Wege stehen. Es gibt inzwischen eine Reihe von Entscheidungshilfen, die auch numerisch Risiken und Nutzen etwa von Früherkennungsuntersuchungen benennen. In einer repräsentativen Bevölkerungsumfrage des Gesundheitsmonitor gaben Klaus Koch und Fülöp Scheibler den Teilnehmern folgende Information:
"Stellen Sie sich vor, Ihr Arzt bietet Ihnen ein neues Verfahren zur Früherkennung von Krebs an. Er sagt Ihnen, dass ohne Früherkennung von 1.000 Personen Ihres Alters etwa vier in den nächsten zehn Jahren an diesem Krebs sterben würden. Wenn aber alle 1.000 Personen in diesen zehn Jahren regelmäßig die Untersuchung wahrnehmen, müssten nur drei Personen sterben. Das entspricht einer Verringerung der Sterblichkeit um 25 Prozent. Er nennt Ihnen auch Nachteile: Da das Verfahren nicht fehlerfrei ist, würden insgesamt 200 Personen einen falschen Verdachtsbefund erhalten, der zu Besorgnis und weiteren Untersuchungen führt. Außerdem müssen eine bis fünf von 1.000 Personen damit rechnen, aufgrund einer unnötigen Krebsdiagnose eine nutzlose Krebsbehandlung durchmachen zu müssen."
Hierzu schreiben die Autoren: "Die Darstellung von konkreten Zahlenangaben zu Vor- und Nachteilen eines neuen Verfahrens zur Früherkennung von Krebs (nach realen Werten der Mammografie) wurde positiv aufgenommen." Rund 80% der befragten Frauen sagen, eine solche Art der Information sei für sie persönlich hilfreich und nachvollziehbar. Zugleich erklären 80%, dass ihnen vom Arzt noch nie eine derartige Information geboten worden sei.
Deutlich wird damit, dass das Bemühen um eine fundiertere und ausgewogenere Patienteninformation ein sehr starkes Interesse von Patienten und Patientinnen ist. Zugleich hat die zuerst vorgestellte deutsch-amerikanische Studie aber auch gezeigt, dass dies wohl doch nicht eine Aufgabe ist, die Mediziner, Gesundheitswissenschaftler und Journalisten mal eben so im Vorübergehen bewältigen können.
Hier ist ein Abstract: Klaus Koch, Fülöp Scheibler: Einstellungen und Informationsstand zur Früherkennung: Informiert und doch getäuscht? (S. 178-200 in: Jan Böcken, Bernard Braun, Robert Amhof (Hrsg.) (2007): Gesundheitsmonitor 2007. Gütersloh)
Erst vor kurzem hatte eine andere Studie gezeigt, dass man bei Bemühungen um eine bessere Information Patienten nicht als wissenschaftlich versierte, rein rational denkende und handelnde Informationsempfänger missverstehen sollte. Wenn man Patienten über Risiken informiert, dann verschwindet bei ihnen oftmals der mathematische Hintergrund aus dem Blickfeld, wahrgenommen wird stattdessen nur, ob die ärztliche Botschaft besorgniserregend oder erleichternd ist, ob das mitgeteilte Risiko im Vergleich zu andern eher groß oder klein ist. Die Wissenschaftler bilanzieren die Ergebnisse der Studie so: "Risikowahrnehmungen von Patienten sind keine rein kognitiven Bewertungen numerischer Wahrscheinlichkeiten (z.B. 6% im Vergleich zu 7%). Diese Wahrnehmungen schließen auch intuitive und emotionale Reaktionen mit ein, die übersetzt dann bedeuten: Ich habe ein hohes oder niedriges Risiko, 'es gibt Anlass zu Besorgnis' oder 'ich kann erleichtert sein'." (vgl. Der mühselige Weg zum informierten Patienten)
Und zu ähnlichen Befunden war auch ein Forschungsteam aus Dänemark und Finnland gelangt: Wichtige Kennwerte der Epidemiologie für Laien verständlich erklären: Dieser Weg wird kein leichter sein
Gerd Marstedt, 11.3.10
Welchen Effekt haben Entscheidungshilfen (Decision Aids)? Tamoxifen-Studie zeigt: Es hängt auch von Details der Textdarbietung ab
 Bei der Gestaltung von Entscheidungshilfen sollte auf eine ausgewogene Darstellung von Risiken wie Nutzen geachtet werden - so weit herrscht Konsens. Dass jedoch Patienten in ihrer Meinung über eine Therapie oder ein Medikament davon beeinflusst werden, ob zuerst die Risiken oder zuerst der Nutzen beschrieben wird, hat jetzt eine Studie gezeigt, die in der Zeitschrift "Patient Education and Counseling" veröffentlicht wurde und sich mit der Einnahme des Medikaments "Tamoxifen" beschäftigt.
Bei der Gestaltung von Entscheidungshilfen sollte auf eine ausgewogene Darstellung von Risiken wie Nutzen geachtet werden - so weit herrscht Konsens. Dass jedoch Patienten in ihrer Meinung über eine Therapie oder ein Medikament davon beeinflusst werden, ob zuerst die Risiken oder zuerst der Nutzen beschrieben wird, hat jetzt eine Studie gezeigt, die in der Zeitschrift "Patient Education and Counseling" veröffentlicht wurde und sich mit der Einnahme des Medikaments "Tamoxifen" beschäftigt.
Entscheidungshilfen für Patienten, in denen das Pro und Contra für bestimmte Therapien oder Risiken und Nutzen einzelner Früherkennungsuntersuchungen beschrieben werden, waren im deutschen Gesundheitssystem bis vor wenigen Jahren noch eher ein Fremdkörper. Inzwischen haben Patienten eher die Qual der Wahl, da Krankenkassen ebenso wie Ärzteverbände und Verbraucher- und Patientenorganisationen Informationsmaterialien für diagnostische wie therapeutische Verfahren veröffentlicht haben. Auf der von der Bundesärztekammer und der kassenärztlichen Vereinigung herausgegebenen Website patienten-information.de kann man nach diesen Informationsmaterialien suchen und auch die Bewertung ihrer Qualität erfahren. Eine gewisse Unübersichtlichkeit ist bei bestimmten Themen nicht von der Hand zu weisen, etwa, wenn die Suche nach Risiken und Nutzen der Mammographie zu 46 ausführlichen Informationsquellen führt.
Ob die jeweils auch mitgeteilten Qualitätsbewertungen der einzelnen Informationsmaterialien so zutreffen, wäre sicherlich noch einmal eine lohnende Forschungsaufgabe. Denn eine Studie hat jetzt deutlich gemacht, dass eine suggestive Einflussnahme auf Patientenentscheidungen von Darstellungs-Details abhängen kann, auf die man nicht unbedingt vorher kommt. Welchen Einfluss eine schriftliche Entscheidungshilfe ("Soll ich Tamoxifen zur Prävention von Brustkrens einnehmen oder nicht?") auf das spätere Verhalten von Patientinnen hat, haben wir bereits in einem anderen Artikel beschrieben: Wie entscheiden sich Patienten für oder gegen Therapien und welche Rolle spielen dabei Entscheidungshilfen? Das Beispiel Tamoxifen.
Der jetzt veröffentlichte Zeitschriftenartikel beschäftigt sich mit Details der Gestaltung von Entscheidungshilfen. In einem Experiment wurde 663 Frauen, die (aufgrund klinischer und anamnestischer Vorbefunde) ein erhöhtes Risiko für Brustkrebs aufwiesen, eine Entscheidungshilfe präsentiert, in der Risiken und Nutzen einer Einnahme von Tamoxifen beschrieben waren. Tamoxifen hat sich zur Prävention von Brustkrebs in vielen fundierten Studien als überaus effektiv erwiesen, weist allerdings einige, zwar seltene, aber nicht unproblematische Nebenwirkungen und Risiken auf.
Die den Frauen vorgelegten Entscheidungshilfen waren, von wenigen Punkten abgesehen, im Text und in der Aufmachung identisch. Einige Aspekte wurden von den Wissenschaftlern jedoch systematisch variiert, und zwar betraf dies:
• die Reihenfolge der Darstellung von Risiken und Nutzen: (Gruppe a) Risiken zuerst, dann Nutzen, (Gruppe b) Nutzen zuerst, dann Risiken
• die Datenbasis für die Angabe der Risiken: Hier wurde variiert, ob zum Beispiel "40 von 1000 Frauen" gesagt wurde oder "4 von 100 Frauen". Frühere Studien hatten gezeigt, dass Patientinnen besorgter waren, wenn ein Text "40 von 1000" enthielt als wenn gesagt wurde "4 von 100".
• die Angabe oder das Weglassen zusätzlicher Informationen zum Brustkrebs-Risiko. Allen Teilnehmerinnen wurde mitgeteilt, dass ihr Brustkrebs-Risiko für die nächsten 5 Jahre im Durchschnitt bei 2,5 Prozent läge. Nur einer Hälfte der Teilnehmerinnen wurden dann jedoch noch zusätzliche Vergleichsdaten gegeben, nämlich die Risiken für mehrere andere Erkrankungen (Darmkrebs, Herzinfarkt, Mortalität).
• die Wissenschaftler variierten auch noch weitere Aspekte der Textgestaltung (u.a. ob Grafiken und Piktogramme dargeboten wurden). Dies hatte jedoch keinen Einfluss.
In multivariaten Analysen, in denen neben den Gestaltungsmerkmalen für die Entscheidungshilfen auch sozialstatistische Informationen berücksichtigt wurden (Alter, Bildungsniveau, Rasse) zeigten sich dann folgende zentrale Befunde:
• Die Reihenfolge, in der Risiken und Nutzen dargeboten werden, hat einen deutlichen Einfluss auf die Einstellung zur Medikamenten-Einnahme. Die zuletzt dargebotene Information bleibt wohl stärker haften. Frauen, denen zuerst die Risiken, dann der Nutzen erläutert wurde, waren positiver gegenüber einer Tamoxifen-Einnahme eingestellt (Besorgnis über Nebenwirkungen, vermutliche Entscheidung pro oder contra etc.) und umgekehrt.
• Unter der experimentellen Bedingungen, dass auch zusätzliche Informationen zu anderen Erkrankungsrisiken mitgeteilt wurden, zeigte sich dieser Effekt nicht mehr.
Die Forscher erklären in der Zusammenfassung und Diskussion ihrer Befunde, dass sie für dieses letzte Ergebnis keine schlüssige Erklärung gefunden haben. Sie halten es jedoch aufgrund der zunehmenden Bedeutung von Entscheidungshilfen für Patienten für wichtig, die gefundenen Effekte auch bei anderen Patientengruppen und Informationsmaterialien zu überprüfen.
Hier ist ein Abstract: Ubel P.A. et al.: Testing whether decision aids introduce cognitive biases: Results of a randomized trial (Patient Educ Couns (2009), doi:10.1016/j.pec.2009.10.021)
Gerd Marstedt, 4.2.10
Das Bevölkerungswissen über Risikofaktoren und Warnhinweise für einen Schlaganfall ist erschreckend gering
 Eine irische Studie, in der Interviews mit etwa 2000 älteren Befragungsteilnehmern (Alter über 65 Jahre) durchgeführt wurden, hat erhebliche Wissensdefizite zutage gefördert, was Warnhinweise und Risikofaktoren für einen Schlaganfall anbetrifft. Weniger als die Hälfte der Befragten konnte Symptome benennen, deren Kenntnis wichtig wäre, um unverzüglich medizinische Hilfe zu rufen. Ähnlich ungenügend fiel in der Befragung auch das Wissen über Risikofaktoren für einen Schlaganfall aus.
Eine irische Studie, in der Interviews mit etwa 2000 älteren Befragungsteilnehmern (Alter über 65 Jahre) durchgeführt wurden, hat erhebliche Wissensdefizite zutage gefördert, was Warnhinweise und Risikofaktoren für einen Schlaganfall anbetrifft. Weniger als die Hälfte der Befragten konnte Symptome benennen, deren Kenntnis wichtig wäre, um unverzüglich medizinische Hilfe zu rufen. Ähnlich ungenügend fiel in der Befragung auch das Wissen über Risikofaktoren für einen Schlaganfall aus.
Bereits frühere Studien (vgl. die Forums-Artikel Schweizer Studie über das medizinische Grundwissen der Bevölkerung zeigt erschreckende Unkenntnis, PISA-Test für Erwachsene zeigt: Die Bevölkerungs-Kenntnisse zu Gesundheitsfragen weisen erschreckende Defizite auf) hatten deutlich gemacht: Die allenthalben verkündeten Schlagzeilen vom heutzutage mündigen und informierten Patienten sind höchstwahrscheinlich eine nur für kleinere Bevölkerungsgruppen zutreffende Feststellung, die aber keineswegs einen generellen Trend aufzeigt. Studien, in denen laienmedizinische Kenntnisse der Bevölkerung abgefragt werden, zeigen teilweise erschreckende Irrtümer und Wissenslücken auf.
Eine irische Studie hat diese Erkenntnis jetzt erneut bestätigt. Der Untersuchung zu Grunde liegen 2.033 Interviews mit älteren Iren und Nordiren, die in der Wohnung der Teilnehmer durchgeführt wurden. Die Teilnahmequote war mit 68% außergewöhnlich hoch. Neben vielen gesundheitlichen und sozialstatistischen Informationen (wie unter anderem Alter, Geschlecht, Bildungsniveau, Rauchen etc.) wurden auch Fragen zum Schlaganfall gestellt. Zunächst zeigte sich, dass etwa 6% schon selbst einen Schlaganfall erlitten hatte.
• Bei der Frage nach den Risikofaktoren für einen Schlaganfall war nur Bluthochdruck bei der Mehrheit der Befragten bekannt (75%). Andere Risikofaktoren wurden von weniger als der Hälfte benannt, so zum Beispiel ein hoher Cholesterinspiegel (genannt von 40%), Rauchen (30%), Diabetes (11%), Alkoholmissbrauch (10%).
• Fälschlich als Risikofaktoren benannt, da keine Evidenz hierfür vorliegt, wurden Übergewicht (30%), Bewegungsmangel (18%), Schlaganfall-Vorkommnisse bei Elternteilen (16%).
• Die Frage nach Symptomen und Warnhinweisen ergab folgende Antworten: Sprachstörungen (von 54% genannt), Schwindelgefühle (44%), Taubheitsgefühle (41%), Schwächegefühle (38%), Kopfschmerzen (29%), Sehstörungen (20%).
• Dass Raucher und Befragte mit einer besonders geringen körperlichen Aktivität noch einmal besonders wenig Kenntnisse aufweisen, bewerteten die Wissenschaftler als überaus problematisch.
Hingewiesen wird in der Diskussion der Befunde aber auch noch einmal explizit darauf, dass hier (lebens)wichtige Kenntnisse nur in sehr geringem Ausmaß bei einer Gruppe vorhanden sind, die aufgrund ihres hohen Lebensalters dem Risiko Schlaganfall besonders stark ausgesetzt sind.
Der Aufsatz ist im Volltext von dieser Seite aus verfügbar: Anne Hickey et al: Stroke awareness in the general population: knowledge of stroke risk factors and warning signs in older adults (BMC Geriatrics 2009, 9:35doi:10.1186/1471-2318-9-35)
Gerd Marstedt, 25.1.10
Wissenschaftliche Studien zeigen: Ampelkennzeichnung ist für Verbraucher am verständlichsten
 Mehrere wissenschaftliche Studien haben jetzt erneut gezeigt, dass bei der Kennzeichnung von Lebensmitteln eine Kombination von Ampelfarben und Text für Verbraucher am verständlichsten ist, um gesunde von weniger gesunden Produkten (z.B. zu salzhaltig, zu hoher Zuckergehalt) zu unterscheiden. Zu diesem Ergebnis kommt sowohl die bislang umfassendste Vergleichsstudie über die Verständlichkeit verschiedener Kennzeichnungssysteme, die in England durchgeführt wurde, als auch eine neue australische Studie.
Mehrere wissenschaftliche Studien haben jetzt erneut gezeigt, dass bei der Kennzeichnung von Lebensmitteln eine Kombination von Ampelfarben und Text für Verbraucher am verständlichsten ist, um gesunde von weniger gesunden Produkten (z.B. zu salzhaltig, zu hoher Zuckergehalt) zu unterscheiden. Zu diesem Ergebnis kommt sowohl die bislang umfassendste Vergleichsstudie über die Verständlichkeit verschiedener Kennzeichnungssysteme, die in England durchgeführt wurde, als auch eine neue australische Studie.
Beauftragt wurde die Studie im United Kingdom von der staatlichen britischen Lebensmittelbehörde FSA (Food Standards Agency). Ihr zufolge sind zwei Arten der Kennzeichnung verständlicher als andere Systeme:
• Eine Kombination aus Text (hoch/mittel/niedrig) und Ampelfarben (rot/gelb/grün) oder
• eine Kombination von Text, Ampelfarben und zusätzlichen GDA-Prozentwerten.
• Das von der Industrie bevorzugte Modell, bei dem lediglich Prozentwerte nach dem GDA-System genannt werden, fällt bei dem Vergleich durch. Die sogenannten "GDA-Werte" (Guideline Daily Amount, wörtlich: Leitlinie für die tägliche Menge") legen Richtwerte für eine gesunde Ernährung fest, genauer für die Tageszufuhr von Energie sowie bestimmten Stoffen wie Zucker, Fett, gesättigte Fettsäuren, Salz.
Im Mittelpunkt der Studie standen Befragungen bei insgesamt 2.932 Testpersonen, die 10 unterschiedliche Kennzeichnungen von Produkten (mit/ohne Text, mit/ohne Ampelfarben usw.) bewerten mussten. Diese subjektive Bewertung, basierend auf den Kennzeichnungen, bezog sich zum einen auf den Nährstoffgehalt des Produkts sowie zum anderen auf den gesundheitlichen Wert. Als Ergebnis zeigte sich unter anderem: "Die Kombination von Text, Ampelfarben und %-GDA-Angaben ist insgesamt die aussagekräftigste Kennzeichnung: Sie gehört zu den beliebtesten Kennzeichnungen und macht Verbrauchern die Nährwertinformationen im für sie am besten verständlichen Format zugänglich. Darüber hinaus hilft die zusätzliche Angabe der %-GDA-Werte dabei, den genauen Gehalt einzelner Nährstoffe im Produkt zu bestimmen." (Executive Summary der Studie, deutsche Übersetzung durch Foodwatch)
Die verbrauchernahe Organisation "Foodwatch" hat die Studie noch einmal von einer wissenschaftlichen Einrichtung aus Deutschland (Institute der Justus-Liebig-Universität Gießen) bewerten lassen, um mögliche Zweifel und Kritik an deren Seriosität und Aussagekraft aus dem Weg zu räumen. In diesem Gutachten wird die Studie als "herausragende wissenschaftliche Leistung" bewertet. Gleichwohl wird auch in diesem Feld noch ein Forschungsbedarf konstatiert, unter anderem sei "die Nutzung von Kennzeichnungssystemen auf Verpackungen im Alltag, wie zum Beispiel beim Einkauf im Lebensmitteleinzelhandel oder zu Hause für deutsche Konsumenten noch nicht erforscht."
• Food-Watch hat auf dieser Seite verschiedene Materialien zum Thema bereitgestellt: Wissenschaft spricht für Ampelfarben
• Die Studie aus dem United Kingdom: Comprehension and use of UK nutrition signpost labelling schemes, May 2009, Prepared for Food Standards Agency
• Das deutsche Gutachten: Institut für Ernährungswissenschaft, Prof. Dr. Ingrid-Ute Leonhäuser, Institut für Agrarsoziologie und Beratungswesen, Prof. Dr. Hermann Boland, Justus-Liebig-Universität Gießen: Wissenschaftliche Stellungnahme zur FSA-Studie Im Auftrag von foodwatch e.V. , Berlin, August 2009
Zu demselben Befund wie die englische Studie für die Food Standards Industry kam jetzt auch eine australische Untersuchung. Auch in dieser Studie gaben insgesamt 790 Verbraucher Bewertungen ab für unterschiedliche Lebensmittel-Kennzeichnungen, wobei in ähnlicher Weise wie im United Kingdom unter anderem Hinweise mit und ohne Ampelfarben vorgegeben waren. Die Studienteilnehmer bekamen jeweils paarweise ein eher gesundes und ein eher ungesundes Produkt zu sehen, bzw. 2 Produkt-Attrappen mit unterschiedlichen Kennzeichnungen. Die Produkte stammten aus den drei Lebensmittel-Bereichen: Frühstücks-Müsli, Knäckebrot, Tiefkühlkost (Lasagne). Sie mussten dann jeweils angeben, welches der beiden Produkte wohl gesundheitlich eher zu empfehlen sei.
Als Ergebnis zeigte sich: Die Ampelkennzeichnung ermöglichte es den allermeisten Verbrauchern, besser zu unterscheiden zwischen eher gesunden und eher ungesunden Produkten. Im Vergleich zu einer einfarbigen Kennzeichnung mit Angabe der GDA-Werte ermöglichte die Ampelkennzeichnung eine fünffach bessere Identifizierung.
Abstract der Studie: Bridget Kelly et al: Consumer testing of the acceptability and effectiveness of front-of-pack food labelling systems for the Australian grocery market (Health Promotion International, doi:10.1093/heapro/dap012)
Die genaue Art der Ampelkennzeichnung und auch das GDA-Modell werden bei Foodwatch detailliert vorgestellt, viele Informationen liefert aber auch die Verbraucherzentrale, Bundesverband.
Gerd Marstedt, 30.9.09
Mythos Wissensgesellschaft: Körperorgan-Wissen britischer Patienten seit fast 40 Jahren konstant gering!
 Ältere Studien aus dem Vor-Internet- und Gesundheitsportale-Zeitalter hatten immer wieder belegt, dass viele PatientInnen noch nicht einmal rudimentäre Vorstellungen über die Lage und Funktion ihrer eigenen Organe hatten. Damit verbunden hatten sie natürlich Mühe, Ausführungen ihrer Ärzte z.B. über Organsymptomatiken zu folgen.
Ältere Studien aus dem Vor-Internet- und Gesundheitsportale-Zeitalter hatten immer wieder belegt, dass viele PatientInnen noch nicht einmal rudimentäre Vorstellungen über die Lage und Funktion ihrer eigenen Organe hatten. Damit verbunden hatten sie natürlich Mühe, Ausführungen ihrer Ärzte z.B. über Organsymptomatiken zu folgen.
Nach dem Boom an elektronischen und gedruckten Informationsmöglichkeiten schien es an der Zeit zu sein, zu überprüfen, ob und in welchem Maße sich an diesen Defiziten etwas geändert hat und vor allem spezifisch erkrankte PatientInnen zumindest über das bei ihnen erkrankte Organ besser Bescheid wissen als die Allgemeinheit.
Dazu befragten britische und neuseeländische Wissenschaftler mittels eines Fragebogens, der u.a. Körpersilhouetten mit auswählbaren Lagen von 11 Körperorganen (Herz, Lungen, Magen, Nieren, Darm, Harnblase, Schilddrüse, Leber, Bauchspeicheldrüse, Gallenblase und Eierstöcke) enthielt, insgesamt 722 Personen, von denen sie je 100 einer bestimmten Krankengruppe zuordnen konnten (dies waren ambulant behandelte PatientInnen Londoner Krankenhäuser) während 133 in einer allgemeinen, relativ heterogenen Gruppe (diese wurden aus den Besuchern einer öffentlichen Bibliothek, also einer lesefähigen und eher gebildeten Gruppe im Londoner Süden gewonnen) zusammengefasst wurden. Ausgewählt wurden Personen, die am Herzen, den Nieren, der Leber, dem Verdauungstrakt und an der Bauchspeicheldrüse bzw. an der Stoffwechselerkrankung Diabetes erkrankt waren.
Das Ergebnis einer Querschnittsbefragung aller StudienteilnehmerInnen sah so aus:
• Über alle Gruppen hinweg sah das Wissen über die Lage von Körperorganen mager aus und hat sich vor allem seit einer fast 40 Jahre alten vergleichbaren Studie nicht signifikant verbessert.
• Beispielsweise wussten nur 27,1% der allgemeinen Gruppe die korrekte Lage ihrer Nieren anzugeben. Besser, aber keineswegs optimal wussten Personen, die an einem Nierenleiden erkrankt waren, wo ohre Nieren lagen: 42,2%. 55,6% der Befragten der allgemeinen Gruppe wussten anzugeben, wo ihr Herz liegt. Dies konnten von den HerzpatientInnen nur 50,5%.
• Während in der Vergleichsstudie aus dem Jahr 1970 durchschnittlich 51,4% der Befragten die korrekte Lage der abgefragten Organe angeben konnten, waren es 2007/2008 52,5%.
• Die TeilnehmerInnen in den sechs speziellen Erkranktengruppen unterschieden sich hinsichtlich ihres geringen Gesamtwissens nicht wesentlich. Lediglich Befragte, die eine Erkrankung der Leber oder Diabetes hatten, hatten ein genaueres Wissen über die Lage ihres erkrankten Organs.
• Das Wissen älterer Befragter war signifikant schlechter und Personen mit höherer Bildung hatten ein besseres Anatomiewissen als Befragte mit niedrigerer Bildung.
• Auch wenn es insgesamt keine Wissensunterschiede zwischen Männern und Frauen gab, konnten Frauen die Lage der "weiblichen Organe" signifikant besser identifizieren.
Angesichts der seit fast 40 Jahren trotz der quantitativ expandierenden Wissens- und Informationsgesellschaft im Wesentlichen unveränderten fundamentalen Wissensmängel über die menschliche Anatomie warnen die ForscherInnen Ärzte vor falschen Annahmen über wichtige Vorverständnisse und Grundwissen ihrer PatientInnen, auf die sie glauben in Arzt-Patientgesprächen setzen zu können. Dies gilt ausdrücklich auch für das Wissen von PatientInnen mit speziellen oft chronischen Organerkrankungen, die gelegentlich für "die besten Experten für ihre eigene Erkrankung" gehalten werden.
Solange es keine vergleichbaren Untersuchungen mit deutschen PatientInnen gibt, sollte die Tatsache, dass die Befragung in Großbritannien stattfand, kein Anlass sein, für Deutschland ähnliche Verhältnisse auszuschließen.
Die sechsseitige Studie "How accurate is patients' anatomical knowledge: a cross-sectional, questionnaire study of six patient groups and a general public sample" von John Weinman, Gibran Yusuf, Robert Berks, Sam Rayner und Keith J Petrie ist 2009 in der Fachzeitschrift "BMC Family Practice" (2009, 10: 10-43) erschienen und komplett kostenlos erhältlich.
Bernard Braun, 5.7.09
Bessere Medikamenteninformationen für Laien - die Drug Facts Box
 Eine neue Studie zeigt, dass es möglich ist, Laien ein realistisches Bild über die erwünschten und unerwünschten Wirkungen von Medikamenten zu vermitteln. Die Studie stammt aus den USA, in der die Direktwerbung für verschreibungspflichtige Medikamente seit 1997 erlaubt ist - wir berichteten mehrfach in der Rubrik "Einflussnahme der Pharma-Industrie".
Eine neue Studie zeigt, dass es möglich ist, Laien ein realistisches Bild über die erwünschten und unerwünschten Wirkungen von Medikamenten zu vermitteln. Die Studie stammt aus den USA, in der die Direktwerbung für verschreibungspflichtige Medikamente seit 1997 erlaubt ist - wir berichteten mehrfach in der Rubrik "Einflussnahme der Pharma-Industrie".
Die Vorgaben der Food and Drug Administration stellen bislang nicht sicher, dass die Anzeigen grundlegende Informationen über den möglichen Nutzen und Schaden eines Medikaments enthalten. Hier setzen Lisa Schwartz und Kollegen mit der sog. Drug Facts Box ("Medikamenten-Tatsachen-Box") an. Dabei handelt es sich um eine zusammenfassende schriftliche Information über ein Medikament im Umfang einer Seite. Darin werden zum einen Basisinformationen wie Indikation und Kontraindikation verbal beschrieben. Zum anderen werden quantitative Informationen zu erwünschten und unterwünschten Wirkungen in einer dreispaltigen Tabelle in Form des absoluten Risikos vermittelt.
Eine vorherige Studie an nicht-repräsentativ ausgewählten Teilnehmern hatte eine hohe Verständlichkeit sowohl für den Textteil als auch für die numerische Tabelle ergeben. (vgl.: Lisa M. Schwartz et al: The Drug Facts Box: Providing Consumers with Simple Tabular Data on Drug Benefit and Harm Medical Decision Making 27;5:655-662). Hervorzuheben sind die positiven Effekte auf alle Bildungsschichten - auch die Gruppe mit der niedrigsten Bildung profitierte deutlich von der Intervention.
Eine neue Studie untersuchte die Wirksamkeit der Drug Facts Box an einer repräsentativen Bevölkerungsstichprobe Englisch sprechender Erwachsener im Alter von 35 bis 70 Jahren. Die Wirksamkeit wurde anhand der Entscheidung für oder gegen ein Medikament sowie an einem genauen Verständnis der erwünschten und unerwünschten Wirkungen gemessen.
Die Gesamtstudie ist in zwei randomisierte kontrollierte Studien aufgeteilt. In einer der Teilstudien ("Symptomstudie") ging es um zwei Medikamente zur Symptomlinderung, einen sog. H2-Blocker und einen Protonenpumpenhemmer gegen Sodbrennen, in der anderen ("Präventionsstudie") um zwei präventiv wirkende Medikamente, ein sog. Statin zur Blutfettsenkung und Clodipogrel zur Blutverdünnung.
Nach telefonischer Kontaktaufnahme erhielten die Probanden per Post zwei Anzeigen, einen Fragebogen und einen Freiumschlag. Die Kontrollgruppe erhielt ein Blatt mit der Anzeige auf der Vorderseite und den behördlich vorgeschriebenen Informationen auf der Rückseite. Die Interventionsgruppe erhielt ebenfalls die Anzeige, auf der Rückseite jedoch die Drug Facts Box. Auf Seite 1 dieses Downloads ist die Anzeige für Statine zu sehen, auf Seite 2 die behördlich geforderten Informationen und auf Seite 3 die Drug Facts Box.
Zusammenfassend ergab die Studie, dass die Drug Facts Box im Vergleich zur Standardinformation das Wissen um die erwünschten und unerwünschten Wirkungen der Medikamente deutlich verbessert, überhöhte Erwartungen an den Nutzen werden korrigiert, ebenso aber auch unzutreffend hohe Einschätzungen bezüglich möglicher Schäden. Auch entschieden sich sehr viel mehr Probanden für das bessere der zwei Medikamente gegen Sodbrennen.
Im Folgenden einige Ergebnisse im Einzelnen.
Gebrauchstauglichkeit und Verständlichkeit der Drug Facts Box
In der Symptomstudie bewerteten 68% die Informationen als leicht auffindbar, in der Präventionsstudie 71%. Die Informationen seien leicht zu verstehen, bejahten 52% bzw. 69%. 79% in beiden Gruppen fanden die Faktenbox sehr wichtig.
Entscheidung für das bessere von zwei Medikamenten
In der Drug Facts Box-Gruppe kamen 80% zu dem zutreffenden Ergebnis, dass Protonenpumpenhemmer gegen Sodbrennen sehr viel effektiver sind als H2-Blocker, in der Kontrollgruppe 38%.
Verständnis der unerwünschten Wirkungen
Die Drug Facts Box führt zu eine geringeren Bewertung der unerwünschten Wirkungen. 92% der Drug Facts Box-Gruppe schätzten die unerwünschten Wirkungen des H2-Blockers als gering ein, in der Kontrollgruppe nur 42%. Beim Protonenpumpenhemmer lauten die Zahlen 85% in der Interventionsgruppe und 37% in der Kontrollgruppe.
In der Präventionsstudie beantworteten 51% die Fragen nach der Art der unerwünschten Wirkungen korrekt, in der Kontrollgruppe 16%. Die unerwünschten Wirkungen wurden auch hier von der Interventionsgruppe geringer eingeschätzt.
Verständnis des Nutzens
Bei H2-Blockern gaben 16% der Drug Facts Box-Gruppe an, der Nutzen sei sehr hoch, in der Kontrollgruppe 46%. Den Protonenpumpenhemmer bewerteten 73% der Drug Facts Box-Gruppe als sehr wirksam, aber nur 53% in der Kontrollgruppe. Die Drug Facts Box-Gruppe hat somit die bessere Wirksamkeit der Protonenpumpenhemmer im Vergleich zu den H2-Blockern besser verstanden.
In der Präventionsstudie gaben in der Drug Facts Box-Gruppe 72% den zutreffenden Wert für die absolute Risikoreduktion durch Statine an, in der Kontrollgruppe 9%. Für Clodipogrel lauten die Zahlen 74% bzw. 7%. In der Kontrollgruppe überschätzen bei dem Statin 65% und bei Clodipogrel 53% den Nutzen um den Faktor 10 oder mehr.
Die Drug Facts Box führt zu einer etwas zurückhaltenderen Gesamtbeurteilung. 72% in der Drug Facts Box-Gruppe schätzen die erwünschten Wirkungen des Statins höher als die unerwünschten, in der Kontrollgruppe sind es 86%; die entsprechenden Zahlen für Clodipogrel lauten 49% und 59%.
Kostenloser Volltext der Studie: Schwartz LM, Woloshin S, Welch HG (2009). Communicating Drug Benefits and Harms With a Drug Facts Box: Two Randomized Trials (Ann Intern Med 2009;150:563-4)
David Klemperer, 24.4.09
Australische Studie: Kritik an Medienberichten über medizinische Innovationen
 Medizinische Entdeckungen, neue Möglichkeiten der Diagnostik und Therapie werden in der Öffentlichkeit meist zuerst bekannt über die Massenmedien. Im Bemühen um Auflagenhöhen und Sendequoten werden allerdings nicht selten auch unrealistische Hoffnungen auf Krankheitsheilung erweckt oder Ängste geschürt, was Krankheitsrisiken anbetrifft. Journalisten und Redakteure, die in der Regel nicht über eine medizinische Ausbildung verfügen, sehen sich allerdings oft auch allein gelassen mit medizinischen Fachinformationen und Pressemitteilungen von Pharma-Unternehmen, Ärzte-Verbänden oder auch Forschungseinrichtungen, die damit ein spezifisches Interesse verfolgen. In Australien wurde daher im Jahre 2005 die Internetseite "The Media Doctor" ins Leben gerufen, um Stärken und Schwächen von Medienberichten zu gesundheitlichen und medizinischen Themen zu analysieren und darauf aufbauend Verbesserungsmöglichkeiten zu ersinnen.
Medizinische Entdeckungen, neue Möglichkeiten der Diagnostik und Therapie werden in der Öffentlichkeit meist zuerst bekannt über die Massenmedien. Im Bemühen um Auflagenhöhen und Sendequoten werden allerdings nicht selten auch unrealistische Hoffnungen auf Krankheitsheilung erweckt oder Ängste geschürt, was Krankheitsrisiken anbetrifft. Journalisten und Redakteure, die in der Regel nicht über eine medizinische Ausbildung verfügen, sehen sich allerdings oft auch allein gelassen mit medizinischen Fachinformationen und Pressemitteilungen von Pharma-Unternehmen, Ärzte-Verbänden oder auch Forschungseinrichtungen, die damit ein spezifisches Interesse verfolgen. In Australien wurde daher im Jahre 2005 die Internetseite "The Media Doctor" ins Leben gerufen, um Stärken und Schwächen von Medienberichten zu gesundheitlichen und medizinischen Themen zu analysieren und darauf aufbauend Verbesserungsmöglichkeiten zu ersinnen.
Die Media Doctor Website berichtet regelmäßig über populäre Medienberichte zu gesundheitlichen Themen und bewertet sie auch hinsichtlich ihres Neuigkeitswerts und der wissenschaftlichen Seriosität mit 1-5 Sternen. Dabei wird ein Katalog mit 10 verschiedenen Bewertungskriterien verwendet und die Berichte werden jeweils eingestuft als zufriedenstellend, nicht zufriedenstellend oder unzutreffend. Diese Kriterien lauten:
• (1) Erklärung des neuartigen oder innovativen Charakters
• (2) Beschreibung der Zugangsmöglichkeiten für Patienten
• (3) Beschreibung der aktuell verfügbaren unterschiedlichen Diagnose- oder Therapie-Optionen
• (4) Vermeidung des "Disease Mongering", der Geschäftemacherei mit erfundenen Krankheiten
• (5) Beschreibung der Evidenz, der wissenschaftlichen Fundierung
• (6) Auch quantitative Beschreibung der Vorteile
• (7) Beschreibung der Risiken und potentiellen Schäden
• (8) Darstellung der finanziellen Kosten
• (9) Kontrolle des Informationsgehalts durch unabhängige Experten
• (10) Über andere verfügbare Nachrichtentexte hinausgehend
Im Zeitraum 2004 bis 2008 sind auf der Media Doctor Website insgesamt 1230 Berichte erschienen, in denen gesundheitsbezogene Artikel aus unterschiedlichen Medien vorgestellt und bewertet worden sind. In einer Studie, die jetzt in der Open-Access-Zeitschrift "Public Library of Science (PLOS)" veröffentlicht wurde, haben Wissenschaftler die Ergebnisse dieser Rezensionen noch einmal bilanziert. Dabei wurden die berücksichtigten Medien zu vier Gruppen zusammengefasst:
• Boulevard-Zeitungen, eher bild- und unterhaltungs-orientiert, kleines Format, "Tabloids" (z.B. "The Daily Telegraph")
• Nachrichtenblätter, eher text- und informations-orientiert, großes Format, "Broadsheets" (z.B. "The Australian")
• Internet Nachrichten-Seiten (z.B. "ABC Online")
• kommerzielle Nachrichten-Magazine, mit ausführlicheren Berichten und Reportagen (z.B. "A Current Affair")
In der detaillierten Analyse zeigte sich dann:
• 613 (51%) der Berichte befassten sich mit pharmazeutischen Produkten, 121 (10%) mit diagnostischen Verfahren, 98 (8%) mit chirurgischen Methoden, 387 (32%) hatten andere Themen zum Gegenstand.
• Etwa die Hälfte aller Berichte (52%) war "zufriedenstellend".
• Im Vergleich der verschiedenen Medien schnitten Nachrichtenblätter am besten ab (58% zufriedenstellend), gefolgt von Boulevardblättern und Internet-Seiten (jeweils 48%). Am schlechtesten wurden kommerzielle Nachrichtenmagazine im Fernsehen bewertet (nur 33% zufriedenstellend).
• Die größten Schwächen zeigten sich für folgende Bewertungsmerkmale: Hinzuziehung von unabhängigen Experten (nur 39% der Artikel bei diesem Kriterium zufriedenstellend), Information zur Evidenz (37%), quantitativ dargestellte Vorteile (35%), Beschreibung der Kosten (36%), Beschreibung potenzieller Schäden (18%).
Im Vergleich zu einer bereits im Jahre 2005 erstellten vergleichbaren Analyse erkennen die Wissenschaftler minimale Verbesserungen, aber keine grundsätzliche Änderung der Problematik. Sie diskutieren daher abschließend auch Möglichkeiten, um eine ausgewogene, wissenschaftlich fundierte, aber für die Öffentlichkeit noch ansprechende Berichterstattung zu ermöglichen. Eine Option dazu wäre nach ihrer Ansicht die erstellung kritischer Begleitinformationen für Journalisten durch Experten, wobei diese Infos sich am dargestellten Kriterienkatalog orientieren könnten. Eine zentrale Forderung wäre dabei auch, die meist sensationsorientierte Mitteilung relativer Risiken (z.B. "50% höhere Heilungschancen") zumindest zu ergänzen durch eine Darstellung auch der absoluten Risiken für neue Arzneimittel oder Therapien. (vgl. Forum Gesundheitspolitik: Statistische Schaumschlägereien mit Risiken: "Um 40% gesenktes Krankheitsrisiko durch XYZ")
Die Studie ist im Volltext kostenlos verfügbar: Amanda Wilson et al: Media Reporting of Health Interventions: Signs of Improvement, but Major Problems Persist (PLoS
ONE 4(3): e4831. doi:10.1371/journal.pone.0004831)
vgl. zur Medien-Berichterstattung über Gesundheitsthemen auch: "Kaffeetrinker sind im Bett wie aufgedreht" - Eine Dokumentation der journalistischen Berichterstattung über unsere Gesundheit
Gerd Marstedt, 19.4.09
Wie evident sind die evidenzbasierten Leitlinien der führenden kardiologischen Fachgesellschaften in den USA?
 Seitdem sich eminenzbasiertes Handeln immer mehr hinterfragen lassen muss, ob es wissenschaftlich verlässlich seine versprochene Wirkung nachweisen kann, gewinnen die Methoden und Kriterien der "evidence based medicine (EBM)" und darauf aufbauende Leitlinien und Empfehlungen eine ebenfalls wachsende Bedeutung in der Bewertung alter und neuer diagnostischer und therapeutischer Gesundheitsangebote.
Seitdem sich eminenzbasiertes Handeln immer mehr hinterfragen lassen muss, ob es wissenschaftlich verlässlich seine versprochene Wirkung nachweisen kann, gewinnen die Methoden und Kriterien der "evidence based medicine (EBM)" und darauf aufbauende Leitlinien und Empfehlungen eine ebenfalls wachsende Bedeutung in der Bewertung alter und neuer diagnostischer und therapeutischer Gesundheitsangebote.
Verwunderlich dabei ist, dass es bisher relativ wenige Einblicke in die Qualität und Evidenz der Leitlinien und Empfehlungen selber gab, und das Etikett "evidence-based" scheinbar per se Qualität zu gewährleisten schien.
Dies hat sich nun durch eine Studie verändert in der die Leitlinien des "American College of Cardiology" und der "American Heart Association" (ACC/AHA) für den Bereich der Herzerkrankungen auf den Prüfstand der Evidenzbasierung gestellt wurden und nach EBM-Kriterien bewertet wurden. Dabei handelt es sich um zwei Bewertungsklassen: Die Klassen von I (Definition: "Conditions for which there is evidence and/or general agreement that a given procedure or treatment is useful and effective") bis III (Definition: "Conditions for which there is evidence and/or general agreement that the procedure/treatment is not useful/effective, and in some cases may be harmful."), mit denen die Strenge oder Härte der Empfehlung bezeichnet werden und das so genannte "level of evidence (LOE)", das absteigend von A ("Data derived from multiple randomized clinical trials") nach C ("Consensus opinion of experts") anzeigt, welche Art von Forschungsdaten hinter der klassifizierten Therapie etc. steht.
Die ForscherInnen untersuchten die 53 Praxis-Leitlinien, die von ACC/AHA zwischen 1984 und September 2008 veröffentlicht wurden, die 22 kardiologische Behandlungsgebiete abdeckten und insgesamt 7.196 Empfehlungen enthielten.
Die wesentlichen ERgebnisse lauteten:
• In den Leitlinien, die in diesem Zeitraum mindestens einmal erneut bewertet worden waren,stieg die Anzahl von Empfehlungen signifikant um 48%.
• Was sich weniger deutlich veränderte war das Qualitäts- oder Evidenzniveau der Empfehlungen: Bereits einmal überprüfte Leitlinien stiegen vielfach von der Klasse III in die Klasse II auf. Der Anteil der Empfehlungen in der obersten Klasse I blieb aber während des Untersuchungszeitraums konstant.
• Unter den 1.305 Klasse I-Empfehlungen erreichten nur 245 (rd. 19%) das LOE-Niveau A, während 481 (37%) ein LOE von C hatten.
• Von den 2.711 Empfehlungen aus 16 publizierten Leitlinien für die überhaupt ein LOE-Wert berichtet wurde, erreichten 314 (12%) das A-Niveau, 1.246 (46%) aber nur das C-Level.
Zusammengefasst heißt dies, dass ein großer Anteil der "class I"-Empfehlungen der Fachgesellschaften zur Behandlung kardiovaskulärer Erkrankungen in den USA sich nur auf eine schmale und dünne Evidenzbasis oder auf Expertenmeinungen stützt.
Die Schlussfolgerung der Autoren des Kommentars "Reassessment of clinical practice guidelines: go gently into that good night" von Shaneyfelt TM und Centor RM (JAMA. 2009 Feb 25; 301(8):868, dass "clinicians and policy makers must reject calls for adherence to guidelines", ist etwas überzogen und berücksichtigt nicht, dass von Fall zu Fall auch ein niedriges Evidenzniveau für qualitätsgesichertes Handeln ausreichen kann.
Trotzdem gibt die Zunahme der Empfehlungen mit geringerer Evidenz Anlass über eine qualitative Verbesserung des Schreibens von Leitlinien intensiver nachzudenken.
Von dem Aufsatz "Scientific evidence underlying the ACC/AHA clinical practice guidelines" von Tricoci P, Allen JM, Kramer JM, Califf RM, Smith SC Jr. im US-Medizinjournal "Journal of American Medical Association (JAMA)" (JAMA 2009 vom 25. Februar; 301:831-41) gibt es kostenlos lediglich ein umfangreiches Abstract. Mehr über die "Classification of Recommendations and Level of Evidence" der US-Fachgesellschaften gibt es in dem in der Fachzeitschrift "Circulation" veröffentlichten und kostenlos zugänglichen "Manual for ACC/AHA Guideline Writing Committees Methodologies and Policies from the ACC/AHA Task Force on Practice Guidelines".
Bernard Braun, 7.4.09
Ärzte-Shopping in den USA zwischen aktivem und informiertem Konsumentenverhalten und Mund-zu-Mund-Information
 Befürworter, Organisatoren und Autoren von mehr und besseren Informationsangeboten über Umfang und Qualität von gesundheitsbezogenen Versorgungsangeboten sehen häufig große Teile der Krankenversicherten oder Patienten als eine permanent bedürftige Zielgruppe ihrer Bemühungen an.
Befürworter, Organisatoren und Autoren von mehr und besseren Informationsangeboten über Umfang und Qualität von gesundheitsbezogenen Versorgungsangeboten sehen häufig große Teile der Krankenversicherten oder Patienten als eine permanent bedürftige Zielgruppe ihrer Bemühungen an.
Dies vernachlässigt zum einen, wie beispielsweise bei Angeboten im Internet, die (noch) eingeschränkten Fähigkeiten und Fertigkeiten einer relevanten Untergruppe wie der älteren Menschen, das Internet überhaupt oder kompetent zu nutzen.
Zum anderen zeigt aber eine gerade in den USA im Auftrag des gemeinnützigen "Center for Studying Health System Change (HSC)" durchgeführte und im Dezember 2008 veröffentlichte Studie, dass die Anzahl der Menschen, die für wirkliche Entscheidungen Informationen suchen, weit geringer ist als erwartet. Dieselbe Studie untersucht außerdem, welche Informationsquellen Personen wirklich nutzen, wenn sie Rat für Entscheidungen im Gesundheitswesen suchen.
Die Datenbasis war der "Health Tracking Household Survey", in dessen Rahmen beinahe 13.500 Erwachsene befragt wurden von denen 43 % antworteten.
Insgesamt ergibt sich ein für das Jahr 2007 und die USA und für die Relevanz und Wirksamkeit einer Vielzahl von "Alles-für-alle"-Informationsangebote realistischeres Bild als das von den Sponsoren derartiger Portale, Führer und Berichte entworfene.
Die wesentlichen Ergebnisse lauten:
• Nur 11 % der amerikanischen Erwachsenen schauten während des gesamten Jahres nach einem neuen Primär- oder Hausarzt ("primary care physician"). Von ihnen erreichten 32 % dieses Ziel nicht. 28 % der Befragten suchten einen Facharzt und 27 % waren bei dieser Suche auch erfolgreich. 16 % suchten nach einer neuen ambulanten oder stationären Einrichtung in der sie eine medizinische Prozedur durchführen lassen wollten. Für 46 % der Suchenden war dies erfolglos.
• Von denen, die ernsthaft einen neuen Hausarzt gesucht hatten, zog rund die Hälfte "Mund-zu-Mund"-Empfehlungen von Freunden und Verwandten zu Rate, 38 % nutzrten Empfehlungen ihres Arztes, 35 % Ratschläge ihrer Krankenversicherung und nahezu 40 % nutzten mehrere Informationsquellen, um ihre Wahl zu treffen.
• Wenn Patienten aber einen Facharzt suchten oder eine neue medizinische Einrichtung, verließen sich die meisten "KonsumentInnen" ausschließlich auf Überweisungen oder Hinweise von Ärzten.
• Online-Informationen über Anbieter von Leistungen wurde nur von sehr wenigen Patienten zu Rate gezogen: Von 7 % der Befragten, die einen neuen Anbieter von medizinischen Prozeduren suchten, 11 %, die einen acharzt suchten ging und 11 %, wenn "Konsumenten" einen neuen Hausarzt suchten.
• Informationen über Preise wurden von 5,3 % der "primary care physician shoppers" genutzt. Der Anteil der "specialist physician shoppers", der sich für den Preis der Behandlung interessierte lag bei 1,1 % und von den "procedure shoppers" waren es 1,2 % mit Interesse am Preis der neuen Einrichtung. Etwas mehr nutzen die drei "Konsumentengruppen" Qualitätsinformationen: 23 % in der Hausarztgruppe, 10,3 % in der Facharztgruppe und nur noch 3,4 % in der Einrichtungsgruppe. Dabei ist es nach Ansicht der ForscherInnen möglich, dass einige Befragte auch Empfehlungen von Freunden etc. als Qualitätsinformation bewerteten, die Nutzung der Qualitätsindikatoren in sonstigen Informationssysteme also noch etwas geringer ist.
• Warum offensichtlich weltweit (Befragungen in Deutschland nach Informationsquellen bestätigen dies weitgehend) Empfehlungen von Verwandten und Freunden eine konstant herausragende Bedeutung haben, liegt nach Ansicht der beiden AutorInnen daran, dass Patienten bevorzugt Ärzte suchen, die ihnen gut zuhören und eine einfühlsame oder mitfühlende Art des Umgangs mit ihnen haben. Diese Art von Informationen können aber am besten Personen glaubwürdig zur Verfügung stellen, die dies aus Erfahrung tun können und dem suchenden Patienten nahestehen. Trotz des technischen und inhaltlichen Fortschritts bei Hilfsmitteln für die Wahl von Ärzten bestätigen sich im Wesentlichen für die USA Ergebnisse der 2003 veröffentlichten Studie " How Do Patients Choose Physicians? Evidence from a National Survey of Enrollees in Employment-Related Health Plans?" von Katherine Harris (Health Services Research:Volume 38(2)April 2003p 711-732), deren Kernergebnis so lautete: "Literature suggests that patients do not engage in rational or consumerist behavior when searching for or choosing physicians. They instead rely heavily on recommendations from family and friends and engage in limited searches for alternative physicians."
Die Schlussfolgerungen aus den Ergebnissen lauten: "The consumer-directed health care vision of consumers actively shopping is far removed from the reality of how most consumers currently choose health care providers."
Auf der Suche nach Gründen und möglichen Ansatzpunkte, mehr aktive Konsumenten schaffen zu können, landen die AutorInnen aber bei zwei doppelbödigen Aspekten. Einen Grund sehen sie darin, dass die Zuzahlungen praktisch bei allen Ärzten gleich sind, wenn man in derselben Versicherung bleibt. Ein zweiter Grund ist der, dass die meisten Patienten nicht an erhebliche und für sie mit gravierenden gesundheitlichen Folgen verbundene Qualitätsunterschiede zwischen Ärzten glauben. Daraus den Schluss zu ziehen, die politischen Macher sollten "educate consumers about the existence and the serious implications of provider quality gaps", ist nachvollziehbar aber mit Sicherheit langwierig und aufwändig. Abgesehen davon sollte aber vor Beginn solcher Erziehungsmaßnahmen und differenzierterer Zuzahlungen das Risiko kurz- und mittelfristig unerwünschter Wirkungen geprüft und ausgeschlossen werden.
Den neunseitigen HSC-Forschungsbrief No. 9 "Word of Mouth and Physician Referrals Still Drive Health Care Provider Choice" von Ha T. Tu, Johanna Lauer aus dem Dezember 2008 erhält man kostenlos.
Bernard Braun, 5.4.09
Patienten mit akuten Schmerzen in der Brust: Eine schriftliche Patienteninformation reduziert Krankheitsängste
 Schriftliche Informationen für Patienten haben einen therapeutisch positiven Effekt: Eine Broschüre, die Patienten mit akuten Schmerzen im Brustbereich nach dem Arztbesuch überreicht wird und ihnen zusätzlich zu den mündlichen Ausführungen des Arztes noch einmal die Diagnose erklärt sowie Ursachen der Beschwerden und Verhaltensmöglichkeiten, reduziert Ängste und wirkt depressiven Stimmungen entgegen. Dies hat jetzt eine englische Studie gezeigt, die im British Medical Journal veröffentlicht wurde.
Schriftliche Informationen für Patienten haben einen therapeutisch positiven Effekt: Eine Broschüre, die Patienten mit akuten Schmerzen im Brustbereich nach dem Arztbesuch überreicht wird und ihnen zusätzlich zu den mündlichen Ausführungen des Arztes noch einmal die Diagnose erklärt sowie Ursachen der Beschwerden und Verhaltensmöglichkeiten, reduziert Ängste und wirkt depressiven Stimmungen entgegen. Dies hat jetzt eine englische Studie gezeigt, die im British Medical Journal veröffentlicht wurde.
Teilnehmer an der Studie waren 700 Patienten, die sich wegen akuter Schmerzen im Brustbereich an die Notaufnahme einer Klinik gewandt hatten. Sie alle wurden eingehend körperlich untersucht und bei Bedarf wurden auch weitere diagnostische Verfahren (zum Beispiel Elektro-Kardiogramm) durchgeführt. Es wurde danach ein Therapieplan erstellt und alle Patienten erhielten von speziell dazu geschulten Krankenpflegern ausführliche Informationen zur Diagnose, zu den Ursachen ihrer Schmerzen , dem weiteren medizinischen Vorgehen und auch darüber, was sie selbst im Alltag tun können oder besser lassen sollten (Ernährung, Rauchen, körperliche Bewegung, Alkohol, Umgang mit Stress).
Etwa die Hälfte der Patienten wurde dann nach dem Zufallsprinzip einer Gruppe zugeordnet, die noch einmal zusätzlich eine schriftliche Patienteninformation bekamen. Je nach Diagnose gab es hier vier verschiedene Inhalte, für 1) Patienten mit harmlosen Brustschmerzen ohne herzbedingte Ursachen, 2) mit unklarer Ursache, aber bei Ausschluss gravierender Herzerkrankungen, 3) mit unklarer Ursache, bei denen weiterer Untersuchungen nötig sind, 4) Patienten, bei denen eine Angina pectoris diagnostiziert wurde. In den 3-4seitigen Broschüren wurde ausführlich informiert über mögliche Ursachen und therapeutische Vorgehensweisen und es wurden auch zahlreiche Ratschläge zum Gesundheitsverhalten erläutert.
Etwa einen Monat nach dem Besuch der Notaufnahme wurde allen Studienteilnehmern dann per Post ein Fragebogen zugeschickt, mit der Bitte, diesen auszufüllen und an die Klinik zurück zu senden. Dieser Fragebogen enthielt mehrere psychologische Testverfahren und Fragenbatterien, um Gemütszustände und emotionale Befindlichkeiten näher zu erfassen. Überdies wurden auch gesundheitliche Beschwerden, Änderungen des Lebensstils und weitere Aspekte wie Zukunftsplanungen mit erhoben. Es zeigte sich dann:
• Patienten, die eine zusätzliche schriftliche Information bekommen hatten, waren weniger ängstlich und zeigten auch weniger Anzeichen depressiver Verstimmung.
• Ebenso schnitten sie auf einer Skala für psychische Störungen besser ab und schätzten ihren Gesundheitszustand positiver ein.
• Keine Unterschiede fand man, was verschiedene andere Aspekte anbetrifft: Zufriedenheit mit der medizinischen Versorgung, Schmerzen und Beschwerden, Änderungen im Gesundheitsverhalten.
Die Wissenschaftler folgern aus ihren Befunden, dass zusätzlich überreichte schriftliche Informationen für Patienten therapeutisch überaus produktiv sein können - aber sie müssen es nicht. Dies hängt, wie auch Cochrane-Studien zeigen, teilweise wohl von der Art der Beschwerden ab, aber auch von Inhalt und Darbietungsform der Informationen. Hier halten sie weitere Forschungsarbeit für unbedingt erforderlich.
• Kostenloser Volltext der Studie: Jane Arnold u.a.: Information sheets for patients with acute chest pain: randomised controlled trial (BMJ 2009;338:b541, published 26 February 2009, doi:10.1136/bmj.b541)
• Text der schriftlichen Patienteninformation
Die Studie ist an einigen Stellen methodisch angreifbar, so wurden die Analysen nicht mit multivariaten Verfahren durchgeführt, so dass unkontrolliert geblieben ist, ob sich die beiden Gruppen mit und ohne schriftliche Information hinsichtlich potentieller Einflussfaktoren (Bildungsniveau, Persönlichkeitsmerkmale) nicht vorher schon unterschieden haben. Gleichwohl hat unlängst auch eine deutsche Studie gezeigt, dass Patienten ein hohes Interesse an einer Broschüre mit individuell zugeschnittenen Patienten-Informationen hätte. 56% der Befragungsteilnehmer sagen, dies würde sie "immer oder meistens" interessieren und weitere 39% "manchmal, bei neuen Erkrankungen". Gemeint ist damit eine für Laien verständliche schriftliche Aufbereitung der Krankheitsdiagnose und Krankheitsursachen, gemessener Laborwerte und Befunde, der Vor- und Nachteile verschiedener Therapie-Alternativen, Einnahmevorschriften und Nebenwirkungen von Medikamenten, eigene Verhaltensrichtlinien etwa im Bereich Sport und Ernährung usw. Sinnvoll erscheint dies, weil die Zeit in der Sprechstunde oftmals ist zu knapp ist für alle Fragen, so dass Patienten sich nach dem Arztbesuch noch einmal zuhause in aller Ruhe informieren können.
vgl.: "Informationsflut in Gesundheitsfragen überfordert Patienten. Gewünscht wird ein Ärzte-TÜV und schriftliche Patienteninformationen vom Arzt"
• Kurz-Artikel
• PDF mit Grafiken, 3 Seiten
Gerd Marstedt, 24.3.09
US-Studie bei Darmkrebs-Patienten zeigt: Der "informierte" Patient verlangt besonders teure Medikamente
 Die endgültige Entscheidung über die Zulassung direkter Informationen für Patienten über rezeptpflichtige Medikamente ist noch nicht gefallen, auch wenn die EU-Kommissare im Dezember 2008 dazu einen Richtlinien-Vorschlag verabschiedet haben. (vgl. EU-Parlament muss über Werbung für rezeptpflichtige Arzneimittel entscheiden) Insbesondere Günter Verheugen, für Unternehmens- und Industriepolitik zuständiger Vizepräsident der EU-Kommission, hatte sich für eine Erlaubnis stark gemacht, um die Wettbewerbsfähigkeit der europäischen Pharmaindustrie zu fördern. Eine Studie aus den USA, wo Direktwerbung auch für rezeptpflichtige Medikamente erlaubt ist, hat nun gezeigt, dass diese Art der Information möglicherweise eine Stärkung der Pharma-Umsätze bewirkt. Aber sie kann auch dazu führen, dass Patienten nach den teuersten Arzneimittel verlangen und sie auch verschrieben bekommen, obwohl diese nicht unbedingt optimal für ihre Therapie sind. Eine stärkere Wettbewerbsfähigkeit der Pharma-Industrie in der EU würde dann zugleich eine finanzielle Schwächung der nationalen Gesundheitssysteme mit sich bringen.
Die endgültige Entscheidung über die Zulassung direkter Informationen für Patienten über rezeptpflichtige Medikamente ist noch nicht gefallen, auch wenn die EU-Kommissare im Dezember 2008 dazu einen Richtlinien-Vorschlag verabschiedet haben. (vgl. EU-Parlament muss über Werbung für rezeptpflichtige Arzneimittel entscheiden) Insbesondere Günter Verheugen, für Unternehmens- und Industriepolitik zuständiger Vizepräsident der EU-Kommission, hatte sich für eine Erlaubnis stark gemacht, um die Wettbewerbsfähigkeit der europäischen Pharmaindustrie zu fördern. Eine Studie aus den USA, wo Direktwerbung auch für rezeptpflichtige Medikamente erlaubt ist, hat nun gezeigt, dass diese Art der Information möglicherweise eine Stärkung der Pharma-Umsätze bewirkt. Aber sie kann auch dazu führen, dass Patienten nach den teuersten Arzneimittel verlangen und sie auch verschrieben bekommen, obwohl diese nicht unbedingt optimal für ihre Therapie sind. Eine stärkere Wettbewerbsfähigkeit der Pharma-Industrie in der EU würde dann zugleich eine finanzielle Schwächung der nationalen Gesundheitssysteme mit sich bringen.
Was hat das Forschungsteam aus Boston und Philadelphia herausgefunden? In einem Satz zusammengefasst heißt die Erkenntnis ihrer Studie, die jetzt in der Zeitschrift "Cancer" online vorab veröffentlicht wurde: Patienten mit Darmkrebs, die sich besonders gut und umfassend über ihre Krankheit informieren, nehmen sehr viel häufiger als andere, gesundheitlich weniger interessierte Darmkrebs-Patienten solche Medikamente ein, die zwar überdurchschnittlich teuer sind, aber für ihre spezifische Art der Erkrankung nicht unbedingt die beste Therapie darstellen.
Die Wissenschaftler hatten insgesamt 633 Patienten mit Darmkrebs näher untersucht und nach ihren Informationsgewohnheiten zu gesundheitlichen Fragen und ihrer Erkrankung befragt. Je nachdem, wie viele verschiedene Informationsquellen sie benutzt hatten (Ärzte, Internet, Selbsthilfegruppen, Zeitschriften usw.) wurde ihr Suchverhalten als stark oder schwach ausgeprägt eingestuft. Darüber hinaus wurden sie befragt, ob sie schon von bestimmten Medikamenten gehört hätten oder diese sogar einnehmen würden. Dabei handelte es sich um zwei Medikamente (Wirkstoff Bevacizumab, US-Handelsname "Avastin" und Wirkstoff Cetuximab, US-Handelsname "Erbitux") die nach den Leitlinien der amerikanischen Zulassungsbehörde U.S. Food and Drug Administration für Darmkrebserkrankungen im fortgeschrittenen Stadium empfohlen werden, für Tumore in einem frühen Stadium jedoch nicht die Arzneimittel erster Wahl sind. Zwar sind sie gesundheitlich nicht unbedingt problematisch, aber ihre Kosten liegen weit über dem Durchschnitt anderer Medikamente.
In der Analyse der erfragten Daten fanden die Wissenschaftler dann heraus: Patienten, die besonders detailliert über ihre Krankheit informiert sind, also viele Informations-Quellen genutzt haben, kennen die beiden teuren Medikamente 2,8mal so oft wie andere Patienten und nehmen sie 3,3mal so oft ein. Die beiden Medikamente werden empfohlen in fortgeschrittenem Stadium der Erkrankung, wenn sich Metastasen auch außerhalb des Darms gebildet haben. Bei der großen Mehrheit der Untersuchungsgruppe (84%) war dies allerdings nicht der Fall. Würde man nur Bevacizumab zur Therapie von Darmkrebs verwenden, so schreiben die Wissenschaftler in ihrem Artikel, so würde dies allein jährliche Kosten in Höhe von 1,5 Milliarden US-Dollar verursachen, die im Gesundheitssystem für andere Aufgaben verloren gehen.
Die Forscher beschäftigen sich in der Diskussion ihrer Befunde nicht mit der Frage der Direktwerbung für rezeptpflichtige Medikamente ("direct to consumer advertising" DTCA), die außer in den USA derzeit nur in Neuseeland erlaubt ist. Deutlich wird jedoch auch so aus ihrer Studie: Die an Patienten gerichtete Arzneimittelwerbung oder Arzneimittelinformation für rezeptpflichtige Medikamente durch Pharma-Unternehmen bringt ein Umsatzplus nicht unbedingt für die besten, sondern für die teuersten und gewinnträchtigsten Produkte.
Abstract der Studie: Stacy W. Gray u.a.: Colon cancer patient information seeking and the adoption of targeted therapy for on-label and off-label indications (Cancer, Early Online: 23 Feb 2009, doi 10.1002/cncr.24186)
Gerd Marstedt, 24.2.09
EU-Parlament muss über Werbung für rezeptpflichtige Arzneimittel entscheiden
 Am 10. Dezember 2008 verabschiedeten die EU-Kommissare einen Richtlinien-Vorschlag zum so genannten Arzneimittelpaket. Auch wenn das Werbeverbot für rezeptpflichtige Arzneimittel formell erhalten bleibt, wird es systematisch durchlöchert: Arzneimittelhersteller sollen künftig auf allgemein zugänglichen Internetseiten oder in Printmedien Informationen zu Gesundheit, Krankheit und rezeptpflichtigen Arzneimitteln verbreiten dürfen.
Am 10. Dezember 2008 verabschiedeten die EU-Kommissare einen Richtlinien-Vorschlag zum so genannten Arzneimittelpaket. Auch wenn das Werbeverbot für rezeptpflichtige Arzneimittel formell erhalten bleibt, wird es systematisch durchlöchert: Arzneimittelhersteller sollen künftig auf allgemein zugänglichen Internetseiten oder in Printmedien Informationen zu Gesundheit, Krankheit und rezeptpflichtigen Arzneimitteln verbreiten dürfen.
Für die Vorschläge hatte sich vor allem Günter Verheugen, der für Unternehmens- und Industriepolitik zuständige Vizepräsident der EU-Kommission, stark gemacht. Er möchte die Wettbewerbsfähigkeit der europäischen Pharmaindustrie fördern. In einer Pressemitteilung der Europäischen Kommission vom 10.12.2008 heißt es dazu: "Wir wollen die EU wieder zu dem machen, was sie schon einmal war, nämlich zur Apotheke der Welt." Dabei soll eine Erweiterung der Spielräume bei der Arzneimittelinformation und eine damit verbundene angebliche Harmonisierung der europäischen Gesetzgebung der Pharmaindustrie helfen.
Im Vorfeld hatte es massive Kritik von VerbraucherInnen und Fachleuten gegeben. Auch der EU-Kommissarin für Gesundheit und Verbraucherschutz Androulla Vasilliou gingen die Vorschläge zu weit. Sie konnte immerhin durchsetzen, dass Radio- und TV-Beiträge sowie Internet-TV tabu bleiben. Doch das reicht bei weitem nicht aus, denn andere Schutzklauseln werden durch vage formulierte Ausnahmeregeln wieder durchlöchert. Der Verbraucherschutz bleibt auf der Strecke.
Künftig sollen Pharmafirmen auf Grundlage des Beipackzettels und vorliegender Fachinformationen den VerbraucherInnen selbst zusammengestelltes Informationsmaterial präsentieren dürfen. Was als verbesserte Aufklärungsmöglichkeit daher kommt, reißt das Tor zur geschönten bis irreführenden Darstellung weit auf. Bereits jetzt sind Beipackzettel und Fachinformation für Laien für europäisch zugelassene Arzneimittel frei zugänglich auf der Homepage der European Medicines Agency.
Bisher sieht die neue EU-Richtlinie eine Überwachung des erweiterten direkten Zugang der Hersteller zu VerbraucherInnen vor. Diese Vorabkontrolle der Information durch die Behörden soll nun eine freiwillige Selbstkontrolle der Industrie ersetzen können, nachzulesen auf der Website des EU-Kommissariats für Unternehmen und Industrie. Über die Art der Kontrolle sollen wiederum die Mitgliedsstaaten selbst entscheiden können - dem vorgegeben Ziel der Harmonisierung dürfte das kaum dienlich sein.
Das Gleiche gilt für die Frage der möglichen Platzierung von Laienwerbung, die in Zukunft in Zeitungen und Zeitschriften erlaubt sein soll. Die Entscheidung über die genaue Form, in der Pharma-Hersteller ihre Produkte den nicht medizinisch oder pharmakologisch vorgebildeten KundInnen anbieten können, soll aber bei den Mitgliedsstaaten liegen. Auch hier keine Spur der vielzitierten europäischen Harmonisierung.
Grundsätzlich problematisch bleibt eine klare Abgrenzung von Arzneimittelinformation von Werbung. Jede Botschaft eines Herstellers mag einen Informationsanteil enthalten, aber hinter jeder Produktinformation steckt auch immer eine verkaufsfördernde Absicht, sprich Werbung. So ist es nicht verwunderlich, dass die Kommission hier entscheidende Fragen offen und Klarheit vermissen lässt. PatientInnen brauchen unabhängige, verständliche und vergleichende Gesundheitsinformationen, um eine Entscheidung für oder gegen eine Behandlung treffen zu können. Aber gerade vergleichende Arzneimittelinformation - bzw. -werbung - ist nach der jetzigen Gesetzesvorlage verboten.
Der Gesetzesvorschlag hat mit der Verabschiedung durch die EU-Kommissare seinen parlamentarischen Prozess begonnen und sowohl der EU-Ministerrat als auch das Europäische Parlament werden sich mit der Thematik befassen müssen. Entscheidende Vorbesprechungen gibt es dieser Tage im EU-Ausschuss für Umweltfragen, Volksgesundheit und Lebensmittelsicherheit (ENVI), wo am ehesten Chancen bestehen, mit den Bedenken von VerbraucherInnen und Fachleuten auf offene Ohren zu stoßen. Die Buko Pharma-Kampagne bietet eine Plattform, um die Ablehnung der zunehmenden Freigabe von Laienwerbung für Medikamente zu bündeln und Druck insbesondere auf deutsche (EU)-PolitikerInnen auszuüben, damit sie sich für wirklichen und zuverlässigen mehr Verbraucherschutz einsetzen. Sie hat Stellungnahmen wichtiger Verbraucher- und Fachorganisationen zusammengetragen und eröffnet auf dieser Website auch die Möglichkeit, sich an ihrer Unterschriftenaktion zu beteiligen und damit die Überzeugung zum Ausdruck zu bringen, dass Verbraucherschutz Vorrang vor wirtschaftlichen Interessen haben muss.
Jens Holst, 19.2.09
PISA-Test für Erwachsene zeigt: Die Bevölkerungs-Kenntnisse zu Gesundheitsfragen weisen erschreckende Defizite auf
 Ein niedriger Cholesterinwert erhöht die Lebenserwartung? Die Teilnahme an einer Früherkennungsuntersuchung (z.B. Krebs) ist ohne Risiko? Zum Abnehmen ist es am allerwichtigsten, auf Fett in der Nahrung zu verzichten? Bei schweren Erkältungskrankheiten kürzt ein Antibiotikum die Krankheitsdauer ab? Hätten Sie in einem Wissenstest bei diesen Statements auch angekreuzt "richtig, trifft zu" ? Leider sind alle vier Aussagen falsch. Allerdings hat etwa die Hälfte bis zwei Drittel der deutschen Bevölkerung in einer repräsentativen Umfrage des "Gesundheitsmonitor" diese und eine Reihe weiterer medizinischer Irrtümer als zutreffend bewertet, obwohl in einer Vielzahl methodisch fundierter wissenschaftlicher Studien andere Befunde zutage gekommen sind.
Ein niedriger Cholesterinwert erhöht die Lebenserwartung? Die Teilnahme an einer Früherkennungsuntersuchung (z.B. Krebs) ist ohne Risiko? Zum Abnehmen ist es am allerwichtigsten, auf Fett in der Nahrung zu verzichten? Bei schweren Erkältungskrankheiten kürzt ein Antibiotikum die Krankheitsdauer ab? Hätten Sie in einem Wissenstest bei diesen Statements auch angekreuzt "richtig, trifft zu" ? Leider sind alle vier Aussagen falsch. Allerdings hat etwa die Hälfte bis zwei Drittel der deutschen Bevölkerung in einer repräsentativen Umfrage des "Gesundheitsmonitor" diese und eine Reihe weiterer medizinischer Irrtümer als zutreffend bewertet, obwohl in einer Vielzahl methodisch fundierter wissenschaftlicher Studien andere Befunde zutage gekommen sind.
In Anlehnung an ausländische und insbesondere US-amerikanische Studien zur Erfassung von "Gesundheitskompetenz" wurde in der Umfrage das medizinische und gesundheitliche Basiswissen der Bevölkerung erfasst. Erfragt wurden dabei wissenschaftlich gesicherte Befunde aus verschiedenen Wissensgebieten: Individuelles Gesundheitsverhalten (Ernährung, Bewegung, Rauchen, Alkohol), Früherkennung, medizinische Versorgung und Arzneimitteltherapie, Annahmen über Krankheitsursachen und den medizinischen Fortschritt, Leistungen der Gesetzlichen Krankenversicherung. Dabei zeigte sich, dass in der Bevölkerung immer noch eine Vielzahl von Irrtümern und Fehleinschätzungen vorherrscht (vgl. Grafik). 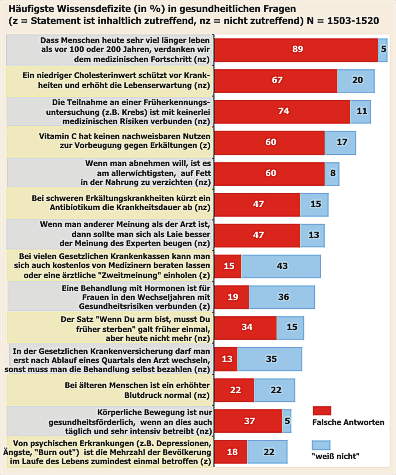
Fragestellung der Wissenschaftler war überdies, ob solche Wissensdefizite auch mit einer höheren Krankheitslast verbunden sind, ob sich die Nutzung unterschiedlicher Informationsmedien auch auf den Wissensstand auswirkt und ob eine Notwendigkeit gesehen wird, Gesundheitswissen stärker im Bildungswesen zu verankern. Die Befragung basiert auf Antworten von rund 1.500 Befragungsteilnehmern des Gesundheitsmonitor im Frühjahr 2008 (repräsentativer Bevölkerungsquerschnitt im Alter von 18-79 Jahren). Als Ergebnis zeigt sich weiterhin:
• Ein direkter Einfluss des Gesundheitswissens auf die Morbidität, so wie in den USA und Kanada festgestellt, lässt sich in den deutschen Befragungsdaten nicht feststellen. Es zeigt sich jedoch bei chronisch Erkrankten, dass ein fundiertes Wissen eine Pufferfunktion einnehmen und negative emotionale Begleiterscheinungen der Krankheit abfedern kann.
• Zwar zeigt sich ein Zusammenhang zwischen Gesundheitswissen und Bildungsniveau - aber auch Befragte mit Abitur weisen keinesfalls durchweg einen fundierten Wissensstand zu Krankheit und Gesundheit auf.
• Die intensive Informationssuche in populären Massenmedien (Radio, Fernsehen, Zeitungen, Zeitschriften) zu gesundheitlichen und medizinischen Fragen führt eher zu einer Ansammlung von Irrtümern und Fehleinschätzungen als zu einem fundierten Gesundheitswissen. Offensichtlich ist das gesundheitliche "Bildungsangebot" dieser Medien nicht geeignet, Verbraucher und Patienten bei ihren Entscheidungen im Alltag zu unterstützen.
• Es wird eine Vielzahl von Informationsdefiziten bemängelt, für Verbraucher wie Patienten. Reklamiert wird sowohl ein unzureichendes Angebot für bestimmte Themen, insbesondere aber auch eine unzureichende Verständlichkeit verfügbarer Quellen (unter anderem: Lebensmittel, Medikamente).
"Gesundheitskompetenz", so resümiert die Studienautorin Ilona Kickbusch, "ist eine unterschätze Dimension der Gesundheitspolitik und wird in der Diskussion um Verbesserungen des Gesundheitssystems sträflich vernachlässigt. Eigenverantwortung braucht jedoch gesellschaftliche Vorleistungen. Bei der signifikanten Zunahme chronischer Erkrankungen ist die Pufferfunktion von Gesundheitskompetenz ein besonders bedeutsames gesundheitspolitisches Signal, es bestätigt die "Empowerment"-Thesen der Gesundheitsförderung."
• Die Studie wurde veröffentlicht im "Gesundheitsmonitor 2008" (Hrsg.: Jan Böcken, Bernard Braun, Robert Amhof)
• Hier ist ein Abstract: Ilona Kickbusch, Gerd Marstedt: Gesundheitskompetenz: eine unterbelichtete Dimension sozialer Ungleichheit
Gerd Marstedt, 9.12.08
Medienberichte über Infektions-Krankheiten: Was häufig in den Schlagzeilen auftaucht, wird auch als bedrohlicher eingestuft
 Eine Reihe von übertragbaren Krankheiten ist in den letzten Jahren immer wieder in den Schlagzeilen der Medien aufgetaucht: Die Vogelgrippe und die Creutzfeldt-Jakob-Krankheit, BSE oder "Rinderwahn" (Bovine spongiforme Enzephalopathie). Eine kanadische Studie hat nun untersucht, ob die Häufigkeit der Berichterstattung in den Medien über solche Erkrankungen und Ansteckungsrisiken auch unsere Einschätzung der Krankheit beeinflusst, im Hinblick auf Schweregrad und Heilungschancen sowie die vermutete Verbreitung der Erkrankung in nächsten Jahr. Tatsächlich zeigt sich: Ganz unabhängig vom tatsächlichen Risikopotential werden Krankheiten dann als besonders schwerwiegend und bedrohlich erlebt, wenn über sie besonders häufig in den Medien berichtet wird.
Eine Reihe von übertragbaren Krankheiten ist in den letzten Jahren immer wieder in den Schlagzeilen der Medien aufgetaucht: Die Vogelgrippe und die Creutzfeldt-Jakob-Krankheit, BSE oder "Rinderwahn" (Bovine spongiforme Enzephalopathie). Eine kanadische Studie hat nun untersucht, ob die Häufigkeit der Berichterstattung in den Medien über solche Erkrankungen und Ansteckungsrisiken auch unsere Einschätzung der Krankheit beeinflusst, im Hinblick auf Schweregrad und Heilungschancen sowie die vermutete Verbreitung der Erkrankung in nächsten Jahr. Tatsächlich zeigt sich: Ganz unabhängig vom tatsächlichen Risikopotential werden Krankheiten dann als besonders schwerwiegend und bedrohlich erlebt, wenn über sie besonders häufig in den Medien berichtet wird.
Teilnehmer an der Studie waren Psychologie- und Medizinstudenten, denen man verschiedene Infektions-Krankheiten vorgab und sie bat, bestimmte Merkmale einzuschätzen. Insgesamt 10 Krankheiten wurden vorgegeben, jeweils zur Hälfte solche, über die in den letzten Monaten sehr häufig in den Medien berichtet wurde und solche die nur sehr selten in den Schlagzeilen auftauchten. Die Häufigkeit der Nennung war über eine Internet-Suche überprüft worden. Die fünf häufig erwähnten Krankheiten waren: Anthrax, West-Nil-Virus, Vogelgrippe, SARS, Lyme-Krankheit. Die Krankheiten mit wenig Medienaufmerksamkeit: Tularämie, Gelbfieber, Hantavirus, Lassafieber, Babesiosis.
Die Studentinnen und Studenten wurden dann gebeten, mehrere Einschätzungen abzugeben:
• Handelt es sich bei ... tatsächlich um eine Krankheit?
• Wie schwerwiegend ist ... (auf einer Skala von 0-10) ?
• Wie stark verbreitet wird ... im kommenden Jahr sein, wie viele (in %) werden betroffen sein?
In der Auswertung der Antworten zeigte sich dann: Die jeweils vorgegebenen Erkrankungen wurden umso bedrohlicher eingeschätzt und auch häufiger als Erkrankung eingestuft, wenn sie sehr oft in Medienberichten aufgetaucht waren, und zwar auch dann, wenn diese Bewertung objektiv gar nicht zutraf. Für die Schätzung der Krankheitsverbreitung zeigte sich allerdings kein Zusammenhang zur Häufigkeit der Berichterstattung in den Medien.
Dieser Befund ist im Prinzip eher besorgniserregend, zeigt er doch, dass Zeitungsleser oder TV-Zuschauer sich unterbewusst beeinflussen lassen von der Häufigkeit der Berichterstattung - auch wenn dies gar nicht stimmt - nach dem Motto: Je häufiger über eine Krankheit berichtet wird, desto gefährlicher ist sie. Allerdings gab es auch ein Ergebnis, das zuversichtlicher stimmt: In jener Versuchsanordnung, in der nicht nur der Name der Krankheit genannt war, sondern auch einige kurze Informationen gegeben wurden (wie z.B. Art der Übertragung, Krankheitssymptome nach einer Infektion, Häufigkeit des Auftretens), war die Einschätzung der Krankheit nicht mehr davon abhängig, wie oft sie in Medien-Schlagzeilen vorher auftauchte.
Die Studie ist hier im Volltext nachzulesen: Meredith E. Young u.a.: Medicine in the Popular Press: The Influence of the Media on Perceptions of Disease (PLoS ONE 3(10): e3552. doi:10.1371/journal.pone.0003552)
Gerd Marstedt, 25.11.08
Solide Basis für Beratung über Gebärmutterhalskrebs-Früherkennung
 Seit gut 35 Jahren wird der Pap-Test zur Früherkennung und Vorsorge des Gebärmutterhalstumors propagiert und jährlich ab einem Alter von 20 Jahren als Kassenleistung angeboten. Diese Untersuchung ist so vollständig in den Kanon der Gesundheitspflege eingegangen, dass viele Frauen den jährlichen Gang zu "ihrer Ärztin" als Pflicht begreifen und umgekehrt viele Ärztinnen und Ärzte die Erfüllung dieser - zumindest moralischen - Pflicht einfordern. Eine Beratung fand vermutlich nicht statt.
Seit gut 35 Jahren wird der Pap-Test zur Früherkennung und Vorsorge des Gebärmutterhalstumors propagiert und jährlich ab einem Alter von 20 Jahren als Kassenleistung angeboten. Diese Untersuchung ist so vollständig in den Kanon der Gesundheitspflege eingegangen, dass viele Frauen den jährlichen Gang zu "ihrer Ärztin" als Pflicht begreifen und umgekehrt viele Ärztinnen und Ärzte die Erfüllung dieser - zumindest moralischen - Pflicht einfordern. Eine Beratung fand vermutlich nicht statt.
Wie wichtig eine Beratung aber ist, zeigt eine eben erschienene Broschüre des Nationalen Netzwerks Frauen und Gesundheit. Konzeptioniert, geschrieben und organisiert hat die Broschüre die Medizinjournalistin Dr. Eva Schindele, beraten wurde sie dabei von Prof. Dr. med. Ingrid Mühlhauser und finanziert wurde die Arbeit von zwei Krankenkassen, der TK und der Barmer, die die Broschüre auch vertreiben. Auf 27 Seiten werden technische, organisatorische, medizinische und menschliche Aspekte der Früherkennung mittels Pap-Test sowie der HPV-Impfung beleuchtet. Betroffene Frauen sowie Expertinnen und Experten kommen zu Wort, Studiendaten und Quellen werden zitiert, Übersichtsgrafiken und ein Glossar runden die Broschüre ab. Fachlich auf höchstem Niveau bietet die Broschüre umfassende und - bis auf die etwas einseitig negativ gefärbten Stellungnahmen betroffener Frauen - auch ausgewogene Informationen. So wird anschaulich geschildert, wie viele Frauen im Zuge der Früherkennung behandelt werden ohne einen Nutzen davon zu haben, und welche Konsequenzen sie dabei in Kauf nehmen müssen.
Wer die Broschüre als zwar ambitioniertes, aber letztlich peripheres Engagement abtun möchte, kommt nicht weit. Denn auch von offizieller Seite tut sich etwas. Im August 2008 verabschiedete der Gemeinsame Bundesausschuss (G-BA) ein Merkblatt, das die wesentlichen Informationen über die Früherkennung des Gebärmutterhalstumors enthält, inklusive einer Auflistung möglicher Vor- und Nachteile (siehe Forum Gesundheitspolitik). Das Merkblatt war notwendig geworden, weil bereits seit 1.April 2008 eine Beratung Pflicht ist, die sich auf das Merkblatt stützen soll. Die Beratungspflicht sieht vor, dass sich momentan 20-jährige Frauen über die Gebärmutterhalskrebs-Früherkennung informieren lassen oder falls sie es nicht tun, im späteren Krankheitsfall zwei statt nur ein Prozent ihres Einkommens zur Behandlung dazubezahlen müssen.
Bevor das Merkblatt jedoch amtlich werden kann, muss es vom Bundesministerium für Gesundheit (BMG) genehmigt werden. Laut BMG wurde das Merkblatt am 9.10.2008 ohne Beanstandung, aber mit einem kleinen Änderungswunsch an den G-BA zurück geschickt. Der weitere Ablauf sieht nun vor, dass vermutlich bis Ende November 2008 das Merkblatt ohne Änderung in Kraft tritt. Die Änderungen werden dann frühestens auf der nächsten entsprechenden Sitzung des G-BA im Januar 2009 verhandelt. Bis das Merkblatt samt Änderung dann gedruckt vorliegt und den Frauen ausgehändigt werden kann, werden laut G-BA weitere Monate vergehen, so dass nicht vor April 2009 mit den gedruckten Exemplaren zu rechnen ist - mittlerweile ein Jahr nach in Kraft treten der Beratungspflicht.
Broschüre und Merkblatt sollten von den Frauen und von den Ärztinnen und Ärzten als Chance begriffen werden, mit den auch von der Ärzteschaft erhobenen Forderungen nach ausgewogener Patienteninformation ernst zu machen. Wer diese Chance nicht ergreift, ist schlecht beraten - und er wird schlecht beraten.
Christian Weymayr, 12.11.08
Mammographie-Broschüre bemüht sich um ausgewogene Information
 Seit einigen Monaten ist in ganz Deutschland das Mammographie-Programm zur Früherkennung von Brustkrebs nach den EU-Richtlinien etabliert. Heute kam eine Programm-begleitende Mammographie-Broschüre heraus. Bemerkenswert ist, dass es diese Broschüre ernst meint mit dem Begriff "informieren" - im Sinne von neutral informieren und nicht im Sinne von einseitig beeinflussen.
Seit einigen Monaten ist in ganz Deutschland das Mammographie-Programm zur Früherkennung von Brustkrebs nach den EU-Richtlinien etabliert. Heute kam eine Programm-begleitende Mammographie-Broschüre heraus. Bemerkenswert ist, dass es diese Broschüre ernst meint mit dem Begriff "informieren" - im Sinne von neutral informieren und nicht im Sinne von einseitig beeinflussen.
Sie ist damit zwar nicht die erste, die wirklich informieren möchte, denn es gibt bereits seit Jahren die von der Techniker Krankenkasse unterstützte Broschüre des Nationalen Netzwerks Frauen und Gesundheit von Eva Schindele, die sich wohltuend von den üblichen Awareness- und Motivationsbroschüren abhebt, indem sie Frauen nicht zu überreden versucht, das Untersuchungsangebot anzunehmen. Doch die neue, 24-Seiten starke Broschüre im DIN A 5-Format ist die erste informative Broschüre, die von zwei unmittelbar am Screening beteiligten Organisationen herausgegeben wird: von der Kooperationsgemeinschaft Mammographie, die das Programm in Deutschland organisiert und die deshalb ein existenzielles Interesse daran haben müsste, die Werbetrommel zu rühren, sowie vom Krebsinformationsdienst am Deutschen Krebsforschungszentrum.
Trotz der Interessenskonflikte merkt man der Broschüre an, dass es den beiden Organisationen ein Anliegen war, die EU-Vorgaben für eine angemessene Patienteninformation nicht nur gutzuheißen, sondern sie auch umzusetzen: verständlich und sauber zu formulieren, Für und Wider ungeschönt darzulegen und keine Zwischen-den-Zeilen-Botschaften zu lancieren. Wie ernst es den beiden Herausgebern war, kann man auch daran ablesen, dass mit mir (Christian Weymayr, Autor von Mythos Krebsvorsorge), ein Vorsorge-skeptischer Journalist mit ins Redaktionsteam geholt wurde.
Die Broschüre ist in vier Kapitel untergliedert: Worum geht es? Was ist Brustkrebs? Wie läuft das Screening ab? Welche Vor- und Nachteile gibt es? Ein Glossar rundet das Heft ab. Jedes Kapitel besteht aus einer Seite mit "Kernpunkten" und zwei bis vier Seiten "zur Vertiefung", in denen einzelne Aspekte ausführlicher dargelegt werden. Ein Schaubild verdeutlicht den Ablauf des Screenens.
Im Kapitel über die Vor- und Nachteile werden Zahlen genannt, die Leserinnen verdeutlichen sollen, was Sie vermutlich zu erwarten hätten: von 200 Frauen, die sich 20 Jahre lang jedes 2. Jahr im Rahmen des Programms untersuchen lassen, wird 60 Frauen ein auffälliger Befund mitgeteilt, werden 20 Befunde mit einer Gewebeentnahme abgeklärt, erhalten 10 Frauen die Diagnose Brustkrebs, von denen 1 Diagnose ohne Mammographie nicht gestellt worden wäre (Überdiagnosen), erhalten 3 weitere Frauen zwischen zwei Untersuchungen die Diagnose Brustkrebs (Intervallkarzinome), sterben 3 Frauen an Brustkrebs und wird 1 Frau vor dem Tod durch Brustkrebs bewahrt.
Hier finden Sie die Mammographie-Broschüre
Christian Weymayr, 29.10.08
Ausgewogene Informationen: Gemeinsamer Bundesausschuss verabschiedet Merkblatt zur Früherkennung auf Gebärmutterhalskrebs
 Seit 1. April dieses Jahres müssen sich Frauen ab einem Alter von 20 Jahren über die Früherkennung von Gebärmutterhalskrebs bei ihrem Frauenarzt beraten lassen.
Seit 1. April dieses Jahres müssen sich Frauen ab einem Alter von 20 Jahren über die Früherkennung von Gebärmutterhalskrebs bei ihrem Frauenarzt beraten lassen.
Mit der zum 1.4.2007 in Kraft getretenen Gesundheitsreform ("Wettbewerbsstärkungsgesetz") war ursprünglich die Pflicht der Versicherten zur Inanspruchnahme bestimmter Krebsfrüherkennungsuntersuchungen festgeschrieben worden unter Androhung finanzieller Nachteile im Falle des Auftretens der entsprechenden Krebserkrankung bei Nichtbefolgung (§ 62 Sozialgesetzbuch 5).
Derzeit gilt dies für die Mammografie zur Früherkennung von Brustkrebs (für Frauen zwischen 50 und 69 Jahren), den Stuhlbluttest (ab 50 Jahren) und die Darmspiegelung (ab 55 Jahren) zur Früherkennung von Darmkrebs sowie bei Frauen ab 20 Jahren für den Pap-Test zur Früherkennung des Gebärmutterhalskrebses.
Der Gemeinsame Bundesausschuss hat diese Regelung mit der sog. Chroniker-Richtlinie entschärft. Darin wurde festgelegt, dass die Inanspruchnahme einer Beratung über die Chancen und Risiken der jeweiligen Untersuchung ausreicht, um den finanziellen Nachteilen zu entgehen - unabhängig davon, ob sich der Patient für oder gegen die Untersuchung entscheidet.
Ein Merkblatt zur Einladung der Frau zum Mammographie-Screening hat der Gemeinsame Bundesausschuss im Juni 2007 vorgelegt.
Am 21. August hat der Gemeinsame Bundesausschuss ein Merkblatt zur Früherkennung auf Gebärmutterhalskrebs beschlossen, das - vorbehaltlich der Genehmigung des Gesundheitsministeriums - die verbindliche Grundlage einer bundeseinheitlichen Beratung von Frauen über die Vorteile der Inanspruchnahme dieser Früherkennungsuntersuchung bildet.
Dieses Merkblatt ist bemerkenswert, weil es - im Gegensatz zum Merkblatt zum Mammographie-Screening - die Frauen konkret und ergebnisoffen informiert. Im Merkblatt zum Mammographie-Screening wurde der Eindruck erweckt, als gäbe es nur eine vertretbare Entscheidung, nämlich die zustimmende. In Anbetracht des sehr engen Nutzen-Schaden-Verhältnisses kommt dies der Entmündigung der Frauen gleich und ist mit den Prinzipien der partizipativen Entscheidungsfindung (Shared Decision-Making) auf keine Weise vereinbar.
Ganz anders der Tenor im Merkblatt zur Früherkennung auf Gebärmutterhalskrebs. Bereits in der Einleitung heißt es: "Ob Sie die Untersuchung tatsächlich machen lassen, ist Ihre persönliche Entscheidung und hat keinen Einfluss auf die spätere Zuzahlung. Die folgenden Informationen sollen es Ihnen leichter machen, sich für oder gegen die Untersuchung zu entscheiden." Im Mammographie-Merkblatt wird die das Erkrankungsrisiko für die gesamte Lebenszeit in Prozent angegeben, ohne das für die Zielgruppe der 50-69-jährigen Frauen bereits deutlich geminderte verbleibende Risiko zu nennen - das Sterberisiko, um dessen Senkung es in erster Linie geht, wird überhaupt nicht erwähnt.
Im Gebärmutterhalskrebs-Merkblatt werden dagegen konkrete Zahlen genannt: "In Deutschland wird jedes Jahr bei 15 von 100.000 Frauen ein Gebärmutterhalskrebs entdeckt, das sind insgesamt 6200 Frauen. 4 von 100.000 Frauen sterben jährlich an diesem Tumor, das sind insgesamt 1700." Unerwähnt bleibt allerdings, wie vielen Frauen der Tod an Gebärmutterhalskrebs durch die Früherkennung erspart bleibt - Grund dafür ist das Fehlen verlässlicher Zahlen. Die Rate an positiven Untersuchungsergebnissen wird mit Zahlen benannt ("drei bis vier von 100 Untersuchungen"). Abschließend werden die Risiken und Nebenwirkungen sowie die Argumente für die Früherkennung benannt als Grundlage für einen individuellen Abwägungsprozess.
Merkblatt Zervixkarzinomfrüherkennung
(Muster-)Merkblatt zur Einladung der Frau zum Mammographie-Screening
Richtlinie des Gemeinsamen Bundesausschusses zur Umsetzung der Regelungen in § 62 für schwerwiegend chronisch Erkrankte - "Chroniker-Richtlinie"
David Klemperer, 4.9.2008
Wie evidenzbasiert sind Medizin-Informationen im Internet? Wikipedia im Vergleich mit Krankenkassen-Websites
 Informationen der Wikipedia-Website gelten bei manchen Internet-Nutzern als wenig vertrauenswürdig und zuverlässig. Erst vor kurzem wurde die deutsche Wikipedia-Website durch einen Test der Zeitschrift STERN jedoch von diesem Ruch befreit. In einem Vergleich mit der professionell erstellten Online-Ausgabe des 15-bändigen Brockhaus schnitt Wikipedia mit der Durchschnittsnote 1,7 besser ab als der Brockhaus mit Note 2,7. Bei 43 von 50 Artikeln unter anderem aus den Fachgebieten Politik, Wirtschaft, Sport, Wissenschaft, Medizin wurde Wikipedia besser bewertet. Zwar lag Wikipedia beim Merkmal "Verständlichkeit" hinter dem von bezahlten Experten erstellten Online-Lexikon, doch überraschender Weise hatte man beim Kriterium "Richtigkeit" die Nase wieder vorn.
Informationen der Wikipedia-Website gelten bei manchen Internet-Nutzern als wenig vertrauenswürdig und zuverlässig. Erst vor kurzem wurde die deutsche Wikipedia-Website durch einen Test der Zeitschrift STERN jedoch von diesem Ruch befreit. In einem Vergleich mit der professionell erstellten Online-Ausgabe des 15-bändigen Brockhaus schnitt Wikipedia mit der Durchschnittsnote 1,7 besser ab als der Brockhaus mit Note 2,7. Bei 43 von 50 Artikeln unter anderem aus den Fachgebieten Politik, Wirtschaft, Sport, Wissenschaft, Medizin wurde Wikipedia besser bewertet. Zwar lag Wikipedia beim Merkmal "Verständlichkeit" hinter dem von bezahlten Experten erstellten Online-Lexikon, doch überraschender Weise hatte man beim Kriterium "Richtigkeit" die Nase wieder vorn.
Doch haben Experten des Recherche-Instituts "Wissenschaftlicher Informationsdienst Köln", die die Studie durchführten, auch im Bereich Medizin ein solch umfassendes Know-How, dass die attestierte "Richtigkeit" einer Information auch bedeutet: Sie ist evidenz-basiert? Dieser Fragestellung ging Prof. Ingrid Mühlhauser im Rahmen ihrer Lehre an der Universität Hamburg nach. Die Internetseiten von Wikipedia und 3 großen deutschen gesetzlichen Krankenkassen (AOK, TK, BKK) wurden nach Kriterien für evidenzbasierte Patienteninformationen analysiert. 22 Studierende der Gesundheitswissenschaften wählten je eine Fragestellung aus und erarbeiteten hierzu die wissenschaftliche Beweislage. Diese Ergebnisse dienten als Referenz zur Bewertung der Informationen auf den Internetportalen.
Beispielhaft seien einige der insgesamt 22 Fragestellungen hier genannt:
• Kann durch Fasten die Schwellung der Gelenke bei Patienten mit rheumatoider Arthritis reduziert werden?
• Ist Substitutionstherapie mit Heroin bei heroinabhängigen Menschen besser als eine Methadonbehandlung, um die Mortalitätsrate zu senken oder eine gesundheitliche Stabilisierung herbeizuführen?
• Ermöglicht ein Kopfschmerz-Schnelltest wie er auf Krankenkassenseiten angeboten wird, eine valide Diagnose bzw. Klassifikation von Kopfschmerzen (Migräne, Spannungskopfschmerz und Kopfschmerz bei Medikamentenübergebrauch)?
• Welche Prophylaxen schützen nicht immune Afrika-Reisende vor dem Ausbruch der Malaria?
• Verhindert das Stillen von Säuglingen die Entstehung von Neurodermitis?
• Kann durch die Früherkennungsuntersuchung "PSA-Screening" für Männer ab 50 Jahren, bei genetischer Disposition ab 45 Jahren, die Prostatamortalität senken?
• Kann Akupressur das Auftreten von Reisekrankheit verhindern?
• Bewirkt das Schlafen von Säuglingen im Elternbett (Bed Sharing) im Vergleich zu keinem Bed Sharing eine erhöhte Rate von plötzlichem Kindstod?
Jede Studierende bewertete dann die Informationen zu ihrer spezifischen Fragestellung nach einem festgelegten Schema und verfasste überdies eine Seminararbeit dazu. Von einer weiteren Studierenden wurde zu allen Themen eine unabhängige, zweite Bewertung durchgeführt und im Falle von Abweichungen ein Konsens herbeigeführt. Entsprechend wurden dann die Informationen auf den Websites verglichen, wobei die BKK sofort ausschied, da dort keinerlei Patienteninformation zu den Fragestellungen gefunden wurde. Ansonsten zeigte sich, dass spezifische Informationen für 10 Themen bei der AOK, 14 bei der TK und 19 bei Wikipedia vorhanden waren.
In der Gesamtbewertung dieser Informationen zeigte sich dann:
• Nur in wenigen Fällen wurden die Informationen als falsch/Kriterium nicht erfüllt befunden. Jedoch fehlten für viele wichtige Aspekte Informationen oder die Angaben waren unvollständig oder die Kriterien wurden nur teilweise erfüllt.
• Vor allem traf dies auf sehr wichtige Kriterien zu wie die Kommunikation von Wahrscheinlichkeiten zu patientenrelevanten Endpunkten sowie Aussagen über Interessenkonflikte.
• Insgesamt waren die Qualitätsunterschiede zwischen den Websites gering.
• Die Informationen in Wikipedia wurden - ähnlich wie im STERN-Test - in der Tendenz als weniger gut verständlich bewertet.
• Zusammenfassend erscheint die Qualität der Informationen bei Wikipedia, AOK und TK vergleichbar, wobei aber wichtige Kriterien für evidenzbasierte Patienteninformationen von keinem der Anbieter erfüllt werden.
Ein Abstract der Studie ist hier zu lesen: Ingrid Mühlhauser, Friederike Oser: Sind medizinische und Gesundheitsinformationen auf den Internetseiten von Wikipedia evidenzbasiert? - Eine Inhaltsanalyse (Zeitschrift für Evidenz, Fortbildung und Qualität im Gesundheitswesen, Article in Press, Corrected Proof, doi:10.1016/j.zefq.2008.06.019)
Gerd Marstedt, 1.8.2008
Wichtige Kennwerte der Epidemiologie für Laien verständlich erklären: Dieser Weg wird kein leichter sein.
 Zunehmend wird gefordert, Patienten in einer für Laien verständlichen, aber doch zugleich wissenschaftlich seriösen und evidenz-basierten Weise über Vor- und Nachteile von Diagnose- oder Therapieverfahren zu informieren. In diesem Kontext wird es dann auch erforderlich, Begriffe zu erklären wie absolutes und relatives Risiko, 5-Jahres-Überlebensrate, Mortalität und Lebenserwartung. Dass dies nicht einfach zu bewerkstelligen ist und es noch vieler Forschungsanstrengungen bedarf, um sich in die Denkwelt medizinischer Laien hinein zu versetzen, hat jetzt erneut eine Studie gezeigt.
Zunehmend wird gefordert, Patienten in einer für Laien verständlichen, aber doch zugleich wissenschaftlich seriösen und evidenz-basierten Weise über Vor- und Nachteile von Diagnose- oder Therapieverfahren zu informieren. In diesem Kontext wird es dann auch erforderlich, Begriffe zu erklären wie absolutes und relatives Risiko, 5-Jahres-Überlebensrate, Mortalität und Lebenserwartung. Dass dies nicht einfach zu bewerkstelligen ist und es noch vieler Forschungsanstrengungen bedarf, um sich in die Denkwelt medizinischer Laien hinein zu versetzen, hat jetzt erneut eine Studie gezeigt.
Ein Forschungsteam aus Dänemark und Finnland führte mit insgesamt etwa 1.500 zufällig ausgesuchten dänischen Bürgern/innen Interviews durch. Die Studienteilnehmer wurden nach dem Zufallsprinzip mehreren Gruppen zugeordnet, die jeweils unterschiedliche Informationen erhielten. Allen Informationen gemeinsam war jedoch, dass sie sich entscheiden sollten, ob sie ein bestimmtes Medikament (mit Nebenwirkungen) einnehmen würden, wenn dieses Medikament ihr Risiko für einen Herzinfarkt senken würde. Unterschiede in der Information bestanden darin, dass die Benennung des Risikos für einen Herzinfarkt einmal quantitativ erfolgte (10 von 1.000 Leuten) und einmal nur qualitativ ("leicht erhöhtes Risiko). Die zwei Fassungen lauteten also:
• Version 1: "Stellen Sie sich bitte Folgendes vor: Ihr Arzt teilt Ihnen mit, dass Sie ein leicht erhöhtes Risiko hätten, einen Herzinfarkt zu bekommen. Im Durchschnitt erleiden 10 von 1.000 Patienten mit vergleichbaren Merkmalen wie Sie innerhalb der nächsten drei Jahre einen tödlichen Infarkt"
• Version 2: " Stellen Sie sich bitte Folgendes vor: Ihr Arzt teilt Ihnen mit, dass Sie ein leicht erhöhtes Risiko hätten, einen Herzinfarkt zu bekommen."
Danach bekamen alle Teilnehmer folgende Information: "Ihr Arzt stellt Ihnen ein Medikament vor, dass einmal täglich eingenommen werden soll. Es hat einige leichte und eher harmlose Nebenwirkungen. Sie müssen bei dieser Behandlung zweimal im Jahr den Arzt zur Kontrolle aufsuchen. Die Jährlichen Kosten für die Behandlung, die Sie selbst aufbringen müssen, betragen etwa 60 Euro."
Danach gab es noch folgende Mitteilung: "Der Arzt informiert Sie schließlich noch, dass eine dreijährige Einnahme des Medikaments Ihr Infarktrisiko um X Prozent senkt."
Für "X Prozent" wurde jedoch in mehreren Gruppen ein unterschiedlicher Wert angegeben, und zwar 10, 20, 30, 40, 50 und 60 Prozent. Die Wissenschaftler überprüften dann, ob dieser Wert, also die Reduktion des relativen Risikos, auch das Antwortverhalten der Teilnehmer beeinflusst. Anzunehmen wäre ja als Hypothese: Je höher die Risikosenkung, desto mehr Befragte sagen, dass sie das Medikament einnehmen würden. Tatsächlich zeigte sich jedoch: Die Höhe der Risikosenkung spielt nur eine sehr geringe Rolle. 49% derjenigen, denen eine 10%ige Senkung mitgeteilt wurde, wollten das Arzneimittel nehmen. In allen übrigen Gruppen lag die Zustimmung ein wenig höher, variierte jedoch kaum. 58-60% wollten das Mittel einnehmen, wenn die Risikosenkung 20, 30, 40, 50 oder 60 Prozent betrug. Keinerlei Rolle spielte, ob Teilnehmern vorher die Höhe ihres Infarktrisikos auch in Zahlen mitgeteilt worden war.
Zusammengefasst bedeutet dies, dass Laien Forschungsbefunde über Effekte von Therapien oder Arzneimitteln ganz anders als Mediziner und Epidemiologen wahrnehmen. Sie machen ihre Entscheidung nicht direkt abhängig von quantitativen Unterschieden, etwa im Hinblick auf eine relative Risikosenkung.
Die Autoren vermuten in der Diskussion ihrer Befunde, dass eine Mitteilung absoluter Risiken möglicherweise für Patienten besser nachvollziehbar wäre. Auch hier lassen sich jedoch Zweifel anmelden, denn eine andere Studie hatte kurz zuvor gezeigt: "Risikowahrnehmungen von Patienten sind keine rein kognitiven Bewertungen numerischer Wahrscheinlichkeiten (z.B. 6% im Vergleich zu 7%). Diese Wahrnehmungen schließen auch intuitive und emotionale Reaktionen mit ein, die übersetzt dann bedeuten: Ich habe ein hohes oder niedriges Risiko, 'es gibt Anlass zu Besorgnis' oder 'ich kann erleichtert sein'." (vgl. Der mühselige Weg zum informierten Patienten - Probleme der Bewertung von Risiken und Wahrscheinlichkeiten durch Laien und Kranke)
Dass eine Mitteilung von Risiken und Nutzen bestimmter Diagnose- oder Therapieverfahren gleichwohl Sinn macht und auch Einstellungen und Verhaltensorientierungen ändern kann, hatte unlängst eine Befragung im Rahmen des Gesundheitsmonitors der Bertelsmann-Stiftung gezeigt. Zusammenfassend heißt es dort: "Die Darstellung von konkreten Zahlenangaben zu Vor- und Nachteilen eines neuen Verfahrens zur Früherkennung von Krebs (nach realen Werten der Mammografie) wurde positiv aufgenommen. Sie führte gleichzeitig sowohl zu einer Verringerung der Akzeptanz der Untersuchung als auch zu einer nun deutlichen Ablehnung der Pläne der Bundesregierung. Menschen, die aufgrund einer informierten Abwägung von Vor- und Nachteilen die Teilnahme an Früherkennung ablehnen, sollen nach Meinung der Mehrheit der Befragten nun nicht mehr durch höhere Zuzahlungen "bestraft" werden." (Ein Abstract der Studie ist hier: Klaus Koch, Fülöp Scheibler: Einstellungen und Informationsstand zur Früherkennung: Informiert und doch getäuscht?)
• Ein Abstract der dänisch-finnischen Studie ist hier: Lene Sorensen u.a.: Laypersons' understanding of relative risk reductions: a randomised cross-sectional study (BMC Medical Informatics and Decision Making 2008, 8:31doi:10.1186/1472-6947-8-31)
• Die Studie ist auch im Volltext (PDF) verfügbar
Gerd Marstedt, 21.7.2008
Was bewirken Medienberichte über Vitamine und Heilkräuter, die deren Nutzlosigkeit aufzeigen? Nichts.
 "Evidenz" für die nachgewiesene Wirksamkeit von Therapien oder Arzneien ist in der Medizin heute ein unumstößliches Postulat. Wie aber sieht es bei Laien aus, bei Patienten und Verbrauchern? Interessiert sich der durchschnittliche Konsument überhaupt dafür, ob bestimmte Vitamine, Heilkräuter oder Nahrungsergänzungsmittel, die er zu sich nimmt, auch einen realen Nutzen haben? Ein US-amerikanisches Forschungsteam ist der Frage jetzt systematisch nachgegangen. Sie überprüften, ob sich eine Veröffentlichung wissenschaftlicher Berichte, die für bestimmte Mittel keinerlei gesundheitlichen Nutzen finden konnten, negativ auf die Verkaufszahlen auswirkt. Die Publikation wissenschaftlicher Artikel mit negativen Befunden zu den pflanzlichen Arzneimitteln und Vitaminen wurde daran festgemacht, ob in den bedeutsamsten Zeitschriften in den USA (New England Journal of Medicine, Annals of Internal Medicine, JAMA) darüber ein kritischer Aufsatz zu finden war und Presseberichte darauf Bezug nahmen. Die Verkaufszahlen wurden anhand des "Nutrition Business Journal" festgestellt. Untersucht wurde der Zeitraum 2000-2006.
"Evidenz" für die nachgewiesene Wirksamkeit von Therapien oder Arzneien ist in der Medizin heute ein unumstößliches Postulat. Wie aber sieht es bei Laien aus, bei Patienten und Verbrauchern? Interessiert sich der durchschnittliche Konsument überhaupt dafür, ob bestimmte Vitamine, Heilkräuter oder Nahrungsergänzungsmittel, die er zu sich nimmt, auch einen realen Nutzen haben? Ein US-amerikanisches Forschungsteam ist der Frage jetzt systematisch nachgegangen. Sie überprüften, ob sich eine Veröffentlichung wissenschaftlicher Berichte, die für bestimmte Mittel keinerlei gesundheitlichen Nutzen finden konnten, negativ auf die Verkaufszahlen auswirkt. Die Publikation wissenschaftlicher Artikel mit negativen Befunden zu den pflanzlichen Arzneimitteln und Vitaminen wurde daran festgemacht, ob in den bedeutsamsten Zeitschriften in den USA (New England Journal of Medicine, Annals of Internal Medicine, JAMA) darüber ein kritischer Aufsatz zu finden war und Presseberichte darauf Bezug nahmen. Die Verkaufszahlen wurden anhand des "Nutrition Business Journal" festgestellt. Untersucht wurde der Zeitraum 2000-2006.
Die beispielhaft untersuchten Mittel waren:
• Vitamin E, das im Körper vielfältige Aufgaben erfüllt. Laut Wikipedia wirkt eine "ergänzende Zufuhr von Vitamin E präventiv gegen Arteriosklerose und Tumorerkrankungen, fördert die Immunfunktion, verbessert rheumatische Erkrankungen und zeigt auf verschiedenen Ebenen positive Einflüsse auf den Krankheitsverlauf des Diabetes. "
• Glucosamin, ein im menschlichen Körper natürlich vorkommender Aminozucker, der als Arzneimittel bei degenerativen Erkrankungen (Arthrosen) des Kniegelenks eingesetzt wird.
• Saw Palmetto, ein Extrakt aus den Beeren der Sägepalme, der zur Behandlung gutartiger Vergrößerungen der Prostata eingesetzt wird,
• Echinacea, die schon lange bekannte Heilpflanze (Sonnenhut), früher eingesetzt gegen Husten, Halsschmerzen und Mandelentzündung, heute zur Unterstützung bei Atemwegs- oder Harnwegs-Infekten, sowie äußerlich bei schlecht heilenden Wunden,
• Johanniskraut (Hypericum perforatum), häufig für leichte bis mittelschwere Fälle von Depression angewandt, zum Teil auch bei Menstruationsbeschwerden und pubertätsbedingten Verstimmungen.
Die Wissenschaftler fanden für alle fünf untersuchten Heilmittel einige wissenschaftliche Veröffentlichungen im Zeitraum 2001-2006 und eine große Zahl von etwa 40-70 Presseberichten darüber. Für vier der fünf Mittel kamen die wissenschaftlichen Studien zu dem Befund, dass die ihnen zugeschriebene therapeutische Wirkung gegen bestimmte Erkrankungen nicht bestätigt werden konnte. Für Vitamin E wurde jedoch eine Meta-Analyse veröffentlicht, die nicht nur den fehlenden Nutzen unterstrich, sondern, weit schlimmer, tödliche Nebenwirkungen in einigen Fällen hervorhob.
Während die Verkaufzahlen für Vitamin E nach der Veröffentlichung deutlich nach unten fielen, zeigten die Absatzquoten für die anderen vier Heilmittel kaum eine nennenswerte Veränderung. Die Autoren diskutieren den Hintergrund ihrer Befunde leider nur sehr kurz. Einfaches Fazit ist: Nur Meldungen, die über deutliche Risiken und Gesundheitsschäden berichten, führen zu Verhaltensänderungen und einem Kaufverzicht. Meldungen, die lediglich aufzeigen, dass Glucosamin oder Echanacea, Johanniskraut oder Saw Palmetto gegen diese oder jene Krankheit nicht hilft, nicht besser und nicht schlechter als ein Placebo ist, führen zu keinen persönlichen Konsequenzen. Woran genau dies liegt, ob einmal erworbene Routinen des Gesundheitsverhaltens nur dann aufgegeben werden, wenn sie als sehr gefährlich überführt werden, wäre eine wissenschaftlich überaus lohnende Fragestellung.
Die Studie ist hier im Volltext kostenlos verfügbar: Jon C. Tilburt u.a.: Does the Evidence Make a Difference in Consumer Behavior? Sales of Supplements Before and After Publication of Negative Research Results (Journal of General Internal Medicine, 10.1007/s11606-008-0704-z)
Gerd Marstedt, 18.7.2008
"Mehr Patienteninformation = besserer Therapieerfolg" - Die Gleichung stimmt nur sehr begrenzt
 Das Thema "Patienteninformation" wird in letzter Zeit sehr intensiv diskutiert. Mehr "Entscheidungshilfen" (Decision Aids) für Patienten werden gefordert, damit diese sich bewusst für oder gegen Diagnose- und Therapiemethoden entscheiden können. In England gängige Schulungs-Programme für chronisch kranke Patienten (wie "The Expert Patient") werden als Vorbilder auch für das deutsche Gesundheitswesen erkannt und die Zahl der Internet-Seiten mit Gesundheitsinformationen für Patienten nimmt immer noch zu. Patienteninformation erscheint vielfach als ebenso simple wie kostengünstige Methode zur Optimierung der medizinischen Versorgung und Verbesserung des Therapieerfolgs.
Das Thema "Patienteninformation" wird in letzter Zeit sehr intensiv diskutiert. Mehr "Entscheidungshilfen" (Decision Aids) für Patienten werden gefordert, damit diese sich bewusst für oder gegen Diagnose- und Therapiemethoden entscheiden können. In England gängige Schulungs-Programme für chronisch kranke Patienten (wie "The Expert Patient") werden als Vorbilder auch für das deutsche Gesundheitswesen erkannt und die Zahl der Internet-Seiten mit Gesundheitsinformationen für Patienten nimmt immer noch zu. Patienteninformation erscheint vielfach als ebenso simple wie kostengünstige Methode zur Optimierung der medizinischen Versorgung und Verbesserung des Therapieerfolgs.
Dass diese Gleichung "Mehr Patienteninformation = besserer Therapieerfolg?" so nicht stimmt, zeigen Ingrid Mühlhauser und Matthias Lenz in einem Aufsatz, der jetzt in der Zeitschrift für Evidenz, Fortbildung und Qualität im Gesundheitswesen veröffentlicht wurde. Der Text beginnt zunächst mit einem Seitenhieb, der das gängige Wehklagen über eine unzureichende "Compliance" von Patienten in Frage stellt. Denn die Autoren stellen fest, dass die Ursachen von Non-Compliance "einfach zu identifizieren und seit 40 Jahren bekannt sind, sie werden jedoch nicht zur Kenntnis genommen, wie beispielhaft eine aktuelle Analyse aus den USA neuerlich zeigt: Die Information der Patienten durch die Ärzte ist höchst defizitär. Bei Medikamenten-Neuverschreibungen werden nur 55% der Patienten darüber informiert wie viel und wann sie die Medikamente einnehmen sollen, nur in 34% wie lange das Medikament genommen werden soll, nur in 35% werden unerwünschte Wirkungen angesprochen." Die zitierte Studie ist hier zu finden: Tarn DM u.a.: Physician communication when prescribing new medications (Arch Intern Med 2006;166:1855-62)
Die zentralen Argumentationslinien der Veröffentlichung beziehen sich allerdings nicht auf den Aspekt der Compliance, sondern gehen der Frage nach, warum besser informierte Patienten in manchen Fällen, jedoch keineswegs immer auch einen besseren Behandlungserfolg vorweisen können. Oder allgemeiner gefragt: Warum sind manche Interventionen wirksam und andere nicht, was macht eine erfolgreiche Intervention zur Patienteninformation bzw. Schulung aus? Dass Patienteninformation oder Schulungsprogramme bisweilen effektiv sind, oft aber auch keinerlei Effekte für den Therapieerfolg bringen, zeigen die Autoren anhand mehrerer Studien.
Anhand eines Vergleichs von zwei verschiedenen Schulungsprogrammen für Diabetiker, nämlich des sog. "Düsseldorf Programms" und des "Diabetes Control and Complications Trial (DCCT)" zur intensivierten Insulintherapie bei Typ 1 Diabetes, werden dann zentrale Elemente für eine erfolgreiche Patienteninformation herausgearbeitet. Diese sind: 1) Patienten-Wissen muss evidenzbasiert und relevant sein, 2) Patienten-Wissen muss eigenständiges relevantes Handeln ermöglichen, 3) Patienten-Wissen muss als Teil einer komplexen Intervention bewertet werden. Was dies im einzelnen bedeutet, wird im Aufsatz detailliert dargelegt.
Kostenlos ist leider nur ein Abstract des Aufsatzes verfügbar: Ingrid Mühlhauser, Matthias Lenz: Verbesserung der Therapieergebnisse durch Patientenwissen? (Z. Evid. Fortbild. Qual. Gesundh. wesen (ZEFQ) 102 (2008) 223-230)
Gerd Marstedt, 7.7.2008
Auch Klinik-Patienten wissen nur wenig über ihre Herzerkrankung und überschätzen die Einflussmöglichkeiten der Medizin
 Zwei jetzt veröffentlichte Studien bei Patienten mit Herzerkrankungen haben einerseits deutlich gemacht, dass das Gesundheitswissen von Patienten über ihre Krankheit überaus große Defizite aufweist, obwohl dieses Wissen für ihre gesundheitliche Prognose große Bedeutung hat. Darüber hinaus zeigte sich auch, dass sehr viele Patienten ihre zukünftigen Erkrankungsrisiken und ihre Lebenserwartung viel zu optimistisch einschätzen, ein Befund, der nach Einschätzung der Studienautoren auch auf eine unzureichende Information durch die behandelnden Ärzte zurückzuführen ist.
Zwei jetzt veröffentlichte Studien bei Patienten mit Herzerkrankungen haben einerseits deutlich gemacht, dass das Gesundheitswissen von Patienten über ihre Krankheit überaus große Defizite aufweist, obwohl dieses Wissen für ihre gesundheitliche Prognose große Bedeutung hat. Darüber hinaus zeigte sich auch, dass sehr viele Patienten ihre zukünftigen Erkrankungsrisiken und ihre Lebenserwartung viel zu optimistisch einschätzen, ein Befund, der nach Einschätzung der Studienautoren auch auf eine unzureichende Information durch die behandelnden Ärzte zurückzuführen ist.
In einer Studie waren rund 3.500 Patienten mit einem akuten Koronarsyndrom (Durchblutungsstörungen der Herzkranzgefäße) beteiligt, die nach ihrer stationären Behandlung in Kliniken in den USA, Australien und Neuseelands in Telefoninterviews befragt worden waren. Dabei wurden ihnen einerseits 26 Fragen vorgegeben zu ihrem medizinischen Wissen über Herzerkrankungen (Ursachen, Krankheitshäufigkeit, Symptome, Verhalten bei Beschwerden), andererseits wurden sie auch gefragt, wie sie die Wahrscheinlichkeit eines zukünftigen Herzinfarkts bei sich selbst einschätzen, verglichen mit einer gesunden Person desselben Alters, die noch nicht wegen eines akuten Koronarsyndroms in Behandlung war. Die Ergebnisse dieser Befragung wurden dann in Beziehung gesetzt zu sozialstatistischen und gesundheitlichen Merkmalen der Studienteilnehmer.
Als Ergebnis zeigte sich:
• Hinsichtlich des gesundheitlichen und medizinischen Wissens kamen die Forscher zu einer insgesamt sehr negativen Bewertung. Trotz persönlicher Betroffenheit und der lebenswichtigen Notwendigkeit, über Symptome und richtiges Verhalten Bescheid zu wissen, konnte die Hälfte der Befragten weniger als 70 Prozent der Wissensfragen richtig beantworten. Überwiegend wurden dabei verschiedene Symptome vorgegeben und gefragt, ob diese Hinweis auf einen Infarkt sein könnten. Bessere Kenntnisse zeigten Frauen, jüngere Patienten, Teilnehmer mit höherer Schulbildung, Patienten, die auch eine Rehabilitation erfahren hatten sowie Patienten, die bei einem Kardiologen in Behandlung waren statt bei einem Internisten oder Allgemeinarzt.
• In Bezug auf die Risikoeinschätzung für einen zukünftigen Infarkt antworteten immerhin noch 43 Prozent, dass ihr persönliches Risiko nicht höher sei als bei einer Person gleichen Alters, die noch keine medizinische Behandlung wegen eines Koronarsyndroms erfahren hatte. Besonders deutlich trat diese Fehleinschätzung bei Personen auf, die eine Bypass-Operation am Herzen aufwiesen. Offensichtlich ist die Information über diesen Eingriff, sei es durch die Medien oder durch Mediziner, überaus fehlerhaft und führt zu einer nachhaltigen Überschätzung medizinischer Möglichkeiten. Darüber hinaus wurde auch deutlich, dass gerade Personen mit geringem Wissen über Herzerkrankungen ihr zukünftiges Infarkt-Risiko deutlich unterschätzten.
Die Forscher zeigen sich in der Diskussion ihrer Ergebnisse überaus bestürzt darüber, wie wenig sogar "Hochrisiko-Patienten", die in ihrer Krankheitsgeschichte eine Herzerkrankung und stationäre Behandlung aufweisen, über diese Krankheiten und überlebenswichtige Verhaltensweisen wissen und wie viele von ihnen ihr zukünftiges Erkrankungsrisiko unterschätzen.
Ein Abstract der Studie ist hier zu finden: Kathleen Dracup u.a.: Acute Coronary Syndrome - What Do Patients Know? (Archives of Internal Medicine 2008;168(10):1049-1054)
Auch in einer zweiten Studie, die jetzt in der Zeitschrift JAMA veröffentlicht wurde, zeigte sich bei 122 Patienten mit chronischer Herzinsuffizienz, dass die meisten eine viel zu optimistische Einschätzung ihrer zukünftigen Krankheitsrisiken aufweisen. Bei einem Vergleich ihrer persönlichen Einschätzung für ihre zukünftige Lebenserwartung mit statistischen Modellrechnungen, in denen jeweils die individuellen Besonderheiten (Alter, Geschlecht, Krankheit und Krankheitsgeschichte, Gesundheitsverhalten) mitberücksichtigt wurden, zeigte sich:
Die individuelle Einschätzung der Lebenserwartung war 1.4mal so hoch wie die statistische Modellrechnung. Im Durchschnitt gaben die Studienteilnehmer hier einen Zeitraum von 13 Jahren an, während die Statistik im Mittel nur auf 10 Jahre kam. In der Diskussion der Befunde heben die Wissenschaftler hervor, dass die zu optimistische Risikoeinschätzung der meisten Patienten zu einem erheblichen Teil wohl auf einer unzureichenden Kommunikation der Ärzte mit ihren Patienten beruht und einer häufig unterlassenen Information über zukünftige Risiken, da Ärzte sich oft auch nicht zutrauen, hier eine Prognose anzugeben.
Hier ist ein Abstract der Studie: Larry A. Allen u.a.: Discordance Between Patient-Predicted and Model-Predicted Life Expectancy Among Ambulatory Patients With Heart Failure (JAMA. 2008;299(21):2533-2542)
Gerd Marstedt, 22.6.2008
Wenn Hilfen zum Problem werden: Merkblätter für Nierenkranke in Großbritannien - schwer zu verstehen und unvollständig.
 Umfassende Qualitäts-Informationen für Patienten gehören zu den Stützen ihrer stärkeren Beteiligung an der Entscheidungsfindung für ihre Behandlung und ihrer verständnisvollen, die Wirksamkeit der Behandlung verbessernden Rolle als Koproduzent - allerdings nur, wenn diese Informationen selber eine hohe Qualität besitzen.
Umfassende Qualitäts-Informationen für Patienten gehören zu den Stützen ihrer stärkeren Beteiligung an der Entscheidungsfindung für ihre Behandlung und ihrer verständnisvollen, die Wirksamkeit der Behandlung verbessernden Rolle als Koproduzent - allerdings nur, wenn diese Informationen selber eine hohe Qualität besitzen.
Sie müssen also zumindest den wissenschaftlich gesicherten Stand des Wissens über Krankheit und Behandlung enthalten und verständlich formuliert sein. Förderlich ist sicherlich auch, wenn ihre Gestaltung dem normalerweise vorhandenen Niveau an Informationsmedien entspricht (z. B. aufgelockerte Gestaltung ohne Textwüsten).
Dass diese Voraussetzung lieber systematisch bezweifelt werden sollte oder die Qualität selbst "erprobter" Informationsmedien grundsätzlich überprüft werden muss, zeigt eine 2007 abgeschlossene Untersuchung von Merkblättern für Nierenpatienten in Großbritannien.
Die inhaltlichen Schwerpunkte des Forschungsinteresses lagen auf der Information über Dialysebehandlung und für Patienten in der Endphase eines Nierenversagens ("end-stage renal failure [ESRF]"). Dabei ging es nicht um irgendwelche an allen möglichen Behandlungsorten verteilten Merkblätter, sondern um die in den speziellen Nieren-Zentren ("renal units" und "charities") den Patienten ausgehändigten schriftlichen Informationen.
Wichtig ist noch, dass die spezifischen Leitlinien zur Behandlung von Nierenpatienten empfehlen, Patienten über ESRF-Behandlungsoptionen zu informieren und sie bei der Entscheidungsfindung unter den Behandlungsoptionen bestmöglich zu unterstützen.
Die Forschergruppe sandte dazu an alle in Frage kommenden britischen Behandlungseinrichtungen einen Fragebogen zu den von ihnen erstellten Patienteninformationen und bat sie auch um Kopien dieser Unterlagen. Diese Unterlagen wurden dann nach einem einheitlichen Bewertungsschema bzw. einer "information and decision aid"-Checkliste gesichtet und bewertet, deren Komponenten in dem Aufsatz der Gruppe dokumentiert sind.
Die wesentlichen Ergebnisse der Umfrage sahen so aus:
• Von den 107 existierenden Einrichtungen wurden 105 angeschrieben. Von diesen sandten 67 einen ausgefüllten Fragebogen zurück.
• In den Einrichtungen, die Informationen und Materialien lieferten, wurden Patienten häufig mit einer Vielzahl umfangreicher und unterschiedlicher Informationsmaterialien und -medien versorgt (z. B. Merkblätter, Treffen mit Krankenpflegekräften, Videos). Computergestützte Information war dagegen eher selten.
• Von 32 Einrichtungen gab es meist völlig unterschiedliche Merkblätter über die Dialyse.
• Die meisten Merkblätter waren schwierig zu verstehen. Nur selten enthielten sie Risikoinformationen oder Angaben über die Grenzen der Behandlungsmöglichkeiten.
• Kein einziges Merkblatt schloss Techniken ein, die dem Patienten bei einem stärkeren Engagement oder einer stärkeren Beteiligung bei Entscheidungsprozessen helfen könnten. Ihr vorrangiges Ziel waren einfache Informationen.
• Nur wenige Informationsangebote enthielten inhaltlich offene oder abwägende Darstellungen der unterschiedlichen Behandlungsoptionen. Pro-und-Contra-Darstellungen der Optionen waren sehr selten.
Insgesamt zeigt sich ein qualitativ uneinheitliches Bild der Versorgung mit Informationen für Patienten mit schweren Nierenerkrankungen. Für die Informationsangebote, die alles in allem schwierig zu verstehen, unvollständig und damit untauglich sind, wird aber ein beträchtlicher Aufwand betrieben.
Die Vorschläge der WissenschaftlerInnen, genauer zu erforschen welche Arten von Information Patienten eigentlich wirklich benötigen und diese dann kosteneffektiv zentral erstellen zu lassen, sind notwendige, aber vermutlich nicht hinreichende Schritte, die unzulängliche Qualität der Information von Patienten zu verbessern. Zu den zusätzlich zu erforschenden Aspekten gehört z. B. mehr über die Gründe zu erfahren, weshalb die Ersteller und Verteiler der jetzigen Merkblätter der Ansicht sind, dass diese ihren Patienten nützlich sind.
Da es unwahrscheinlich ist, dass die Informationssituation außerhalb Großbritannien oder im Bereich anderer schwerer, mit schweren und schwierigen Entscheidungen verbundenen Krankheiten völlig anders oder besser aussieht, sollten gerade auch in DEutschland vergleichbare Bewertungsstudien systematisch durchgeführt und ihre Ergebnisse praktisch berücksichtigt werden.
Der Aufsatz "Evaluating the quality of patient leaflets about renal replacement therapy across UK renal units" von Anna Winterbottom, Mark Connor, Andrew Mooney und Hilary Bekker aus der Fachzeitschrift Nephrology Dialysis Transplantation (NDT) (2007 22: 2291-2296) ist kostenlos als PDF-Datei erhältlich.
Bernard Braun, 11.6.2008
Wie lange brauchen Warnungen vor unerwünschten Wirkungen von Arzneimitteln bis sie in Gesundheitsportalen im Internet auftauchen?
 Am Beispiel des Umgangs mit oder der "Landung" offizieller Warnhinweise der "U.S. Food and Drug Administration (FDA)" zu den erheblichen Gesundheitsrisiken der diabetischen Fusscreme "Regranex"® (Wirkstoff Becaplermin) auf Informationsseiten, die für Rat suchende PatientInnen gedacht sind, soll auf ein qualitatives Problem von internetbasierter Informationssuche aufmerksam gemacht werden.
Am Beispiel des Umgangs mit oder der "Landung" offizieller Warnhinweise der "U.S. Food and Drug Administration (FDA)" zu den erheblichen Gesundheitsrisiken der diabetischen Fusscreme "Regranex"® (Wirkstoff Becaplermin) auf Informationsseiten, die für Rat suchende PatientInnen gedacht sind, soll auf ein qualitatives Problem von internetbasierter Informationssuche aufmerksam gemacht werden.
Die FDA veröffentlichte nach einem langen öffentlichen Forschungs- und Verständigungsprozess am 6. Juni 2008 einen so genannten "boxed warning (umrahmten Warnhinweis)"-Hinweis auf spezielle Risiken der Behandlung der häufig von Geschwüren und eitrigen Wunden geprägten Füße von Diabeteskranken mit diesem Gel bzw. Wirkstoff. Da der so genannte diabetische Fuß in Deutschland nach Expertenmeinung immer noch bei rund 28.000 Kranken pro Jahr zur Amputation des Fußes oder von Teilen des Beins führt, handelt es sich bei der Behandlung der akuten Wunden um ein wichtiges prophylaktisches bzw. therapeutisches Anliegen.
In einer retrospektiven Studie hatten Forscher im Auftrag der FDA bei 1.622 Diabetikern, die mit Regranex® behandelt wurden alle denkbaren Effekte der Behandlung untersucht, und dies auch bei 2.809 ansonsten vergleichbaren Diabetikern gemacht, die keine Exposition gegenüber diesem Fußgel hatten. Im März 2008 startete die FDA dann eine "Ongoing Safety Review Communication", die zu dem jetzt veröffentlichten Warnhinweis führte. Bereits 2001 und dann nochmals 2003 gab es in Studien Hinweise auf beträchtlich erhöhte gesundheitliche Risiken durch die Behandlung des Fußes mit diesem Gel.
Obwohl die Behandlung allgemein nicht statistisch signifikant mit einer Erhöhung der Gesamt-Krebsmortalität oder dem Auftreten bestimmter einzelner Krebsarten assoziiert war, zeigte sich bei den mit 3 oder mehr Tuben des Gels behandelten Patienten ein statistisch signifikantes fünffach so hohes Risiko an Krebs zu sterben als bei den anderweitig behandelten Menschen.
Die mit dem Warnhinweis verbundene Empfehlung der FDA lautet denn auch, die professionellen Leistungserbringer sollten sorgfältiger mit der Balance von Nutzen und Risiken umgehen und vor allem bei Patienten mit bekannten bösartigen Krebserkrankungen von der Verordnung des Medikaments bzw. des Wirkstoffs Abstand nehmen.
In Rechnung gestellt, dass die Probleme bereits seit rund 5 Jahren bekannt waren und abschließend am 6. Juni 2008 in den USA der offizielle Warnhinweis der FDA veröffentlicht wurde, ist davon bis zum 10. Juni 2008 selbst auf seriösen und fachlich hochwertigen deutschsprachigen Informationsseiten im Internet noch nichts angekommen.
Stattdessen weist die vom Informationszentrum Diabetes veröffentlichte spezielle Website lediglich mit dem letzten Stand von 2005 auf den folgenden Sachverhalt hin: "In neuerer Zeit finden sich ferner Wachstumsfaktoren im klinischen Einsatz. Einige Daten belegen, dass die Gabe von einzelnen Wachstumsfaktoren direkt in den Wundbereich oder auch von "Wachstumsfaktor-Cocktails" in experimentellen Modellen positive Effekte auf die Wundheilung haben kann. Durch die gentechnologische Herstellung einzelner Wachstumsfaktoren sind diese nunmehr unbegrenzt verfügbar und werden trotz hoher Kosten auch zunehmend klinisch eingesetzt. Einige Studien weisen eine erhöhte Abheilungsrate und eine kürzere Heilungsdauer unter Einsatz von Wachstumsfaktoren im Vergleich zu Placebo nach. Dies konnte auch für das bereits auf dem Markt eingeführte Becaplermin (Regranex) nachgewiesen werden. Dennoch sind die Studien aufgrund der Schwierigkeit einer Standardisierung diabetischer Fußwunden (Fußulcera) mit Vorsicht zu beurteilen. Die Zukunft wird letztendlich über eine zunehmende Erfahrung mit Wachstumsfaktoren über deren klinischen Erfolg entscheiden."
Angesichts der Risiken müssten eigentlich Anbieter von Infoportalen sorgfältig die wissenschaftliche und auch administrativ-staatliche Identifizierung von Gesundheitsrisiken durch Behandlungsstoffe und -prozeduren verfolgen und sie ihren Nutzern zum frühestmöglichen Zeitpunkt vermitteln. Dies gilt insbesondere dann, wenn es um möglichen Schaden z. B. durch ein Medikament geht.
Jedermann, der will, kann nun überprüfen, wann der aktuelle Stand des Wissens über das Behandlungsrisiko mit dem Fußgel auf dieser und den zahlreichen anderen, oftmals inkompetenteren und oberflächlicheren Informationsforen für PatientInnen ankommt und wie hoch das Risiko ist, in Internetangeboten fehlerhafte und negativ folgenreiche Informationen und Orientierungen zu erhalten.
Die FDA-Meldung "Boxed Warning Added to Diabetic Foot Cream" gibt es seit 6. Juni kostenlos im Internet.
Als Beispiel für den "time lag" zwischen neuen validen Forschungsergebnissen und ihrer Umsetzung in den Alltag der spezifischen Behandlung einer Grundkrankheit steht die kostenfreie "Informationsseite des Informationszentrums Diabetes mellitus" stellvertretend für eine Reihe weiterer deutschsprachiger Informationsportale.
Bernard Braun, 11.6.2008
Patienten mit besserer Gesundheitskompetenz zeigen bei grünem Star (Glaukom) einen besseren Krankheitsverlauf
 Das Konzept der "Gesundheitskompetenz" ("health literacy") ist in Deutschland noch wenig verbreitet. In den USA hingegen gibt es inzwischen eine Vielzahl auch empirischer Studien, die die individuelle Fähigkeit überprüft haben, sich im medizinischen Versorgungssystem zurecht zu finden und bei einer Krankheit die notwendigen Maßnahmen zu ergreifen. Ergebnisse dieser Studien deuten an, dass Personen mit geringer Gesundheitskompetenz häufiger von bestimmten chronischen Erkrankungen betroffen sind und teilweise auch eine kürzere Lebenserwartung haben. (vgl.: Geringe Gesundheitskompetenzen bei Älteren bedeuten ein höheres Mortalitätsrisiko, Ein bislang wenig bekanntes Krankheitsrisiko: "Legasthenie" in Gesundheitsfragen).
Das Konzept der "Gesundheitskompetenz" ("health literacy") ist in Deutschland noch wenig verbreitet. In den USA hingegen gibt es inzwischen eine Vielzahl auch empirischer Studien, die die individuelle Fähigkeit überprüft haben, sich im medizinischen Versorgungssystem zurecht zu finden und bei einer Krankheit die notwendigen Maßnahmen zu ergreifen. Ergebnisse dieser Studien deuten an, dass Personen mit geringer Gesundheitskompetenz häufiger von bestimmten chronischen Erkrankungen betroffen sind und teilweise auch eine kürzere Lebenserwartung haben. (vgl.: Geringe Gesundheitskompetenzen bei Älteren bedeuten ein höheres Mortalitätsrisiko, Ein bislang wenig bekanntes Krankheitsrisiko: "Legasthenie" in Gesundheitsfragen).
Eine jetzt in der Zeitschrift "Archives of Ophthalmology" veröffentlichte neue Studie hat nun gezeigt, dass der Krankheitsverlauf bei Patienten mit einem Glaukom (grüner Star) einen sehr viel günstigeren Krankheitsverlauf aufweisen, wenn sie über eine bessere Gesundheitskompetenz verfügen. Beteiligt waren zwei Gruppen von jeweils 102 Patienten, bei denen zu Beginn der Studie bereits ein Glaukom diagnostiziert worden war. Bei ihnen wurde zunächst die Gesundheitskompetenz mit einem vielfach erprobten Test "TOFHLA" (Test of Functional Health Literacy in Adults) erfasst.
Dieser Test und ähnliche Instrumente erfassen einfache Kenntnisse und Fähigkeiten, die stark abhängen von der Schulbildung. Entweder müssen Teilnehmer einige Dutzend medizinischer Begriffe (von "Fett" und "Pille" bis hin zu "Arthritis" und "Diabetes") vorlesen, ohne dabei zu stocken oder sich zu versprechen. Ein anderer Test stellt Denksportaufgaben wie die folgenden: "1.) Nehmen Sie 7 Tage lang 3 Mal am Tag je 2 Tabletten mit etwas Wasser ein." Wie viel Tabletten nehmen Sie dann an einem Tag ein? 2.) Welcher Satz ist richtig? Der Arzt hat beschlossen, (a) ein Diabetes-Röntgenbild, (b) ein Lungen-Röntgenbild (c) ein Bakterien-Röntgenbild zu machen."
Neben der Gesundheitskompetenz wurden zu Beginn der Studie aber auch viele sozialstatistische Daten erhoben sowie verschiedene, zu mehreren Zeitpunkten von Augenärzten erhobene Daten zum Krankheitsverlauf, unter anderem der Augeninnendruck, die Beurteilung des Augenhintergrundes im Hinblick auf Sehnerv-Schädigungen und Ausfälle im Gesichtsfeld. Dabei wurde dann deutlich, dass Patienten mit besserer Gesundheitskompetenz einen durchweg besseren Krankheitsverlauf aufweisen, also weniger starke Schädigungen des Sehvermögens zeigen.
Die Wissenschaftler führen dies darauf zurück, dass die Therapie des Glaukoms stark abhängt von der Beteiligung des Patienten und von seinem grundlegenden Verständnis der Symptome und der Funktionsweise der Therapie. Tatsächlich fanden sich auch Hinweise, dass in der Gruppe mit niedriger Gesundheitskompetenz häufiger Kontrolltermine beim Augenarzt verpasst wurden, die Einnahme von Medikamenten oder Augentropfen versäumt wurde und insgesamt die Patientenbeteiligung im Rahmen der Therapie geringer war.
Hier ist ein Abstract der Studie: Mark S. Juzych u.a.: Functional Health Literacy in Patients With Glaucoma in Urban Settings (Arch Ophthalmol. 2008;126(5):718-724)
Gerd Marstedt, 14.5.2008
"Kaffeetrinker sind im Bett wie aufgedreht" - Eine Dokumentation der journalistischen Berichterstattung über unsere Gesundheit
 Wussten Sie eigentlich, dass unsere Lust auf die Currywurst angeboren ist? Dass häufiger Konsum von Blumenkohl vor Bauchspeicheldrüsen-Krebs schützt? Dass die Engländer gesünder sein könnten, wenn sie öfter und aktiver Sex hätten? Dass Frauen, die in der Kindheit häufig Pommes Frites gegessen haben, auch ein erhöhtes Brustkrebs-Risiko haben? Wussten Sie alles schon? Dann sind Sie garantiert ein eifriger Leser von Zeitschriften der medizinisch aufgeschlossenen Regenbogenpresse oder Sie verfolgen die wöchentliche Gesundheits-Rubrik Ihrer Tageszeitung ebenso regelmäßig wie aufmerksam.
Wussten Sie eigentlich, dass unsere Lust auf die Currywurst angeboren ist? Dass häufiger Konsum von Blumenkohl vor Bauchspeicheldrüsen-Krebs schützt? Dass die Engländer gesünder sein könnten, wenn sie öfter und aktiver Sex hätten? Dass Frauen, die in der Kindheit häufig Pommes Frites gegessen haben, auch ein erhöhtes Brustkrebs-Risiko haben? Wussten Sie alles schon? Dann sind Sie garantiert ein eifriger Leser von Zeitschriften der medizinisch aufgeschlossenen Regenbogenpresse oder Sie verfolgen die wöchentliche Gesundheits-Rubrik Ihrer Tageszeitung ebenso regelmäßig wie aufmerksam.
All diese und noch viele weitere ebenso kuriose wie sensationelle Meldungen aus dem Bereich Medizin und Gesundheit hat ein Bremerhavener Journalist zunächst mit Kopfschütteln zur Kenntnis genommen und dann mit journalistischem Eifer gesammelt und zu einem hundertseitigen Werk verknüpft. "Kaffeetrinker sind im Bett wie aufgedreht" heißt die realsatirische Dokumentation von Volker Heigenmooser, in der es dem Autor nur am Rande um Volksbelustigung geht, primär jedoch um eine Kritik der Berichterstattung über medizinische und gesundheitliche Themen in den Tageszeitungen - durch das Aufbauschen von Nachrichten, die Übernahme von Meldungen der Nachrichtenagenturen ohne jede Kontrolle ihres Gehalts. Angeregt wurde der Betreiber der "Wortmanufaktur Heigenmooser" durch einen Kollegen. Jörg Blech schreibt in seinem Buch "Die Krankheitserfinder": "Viele der lancierten Geschichten werden von den Journalisten völlig unkritisch übernommen und verbreitet. Mögliche Therapien werden vorschnell als vermeintliche Sensation in die Welt hinausposaunt - später hört man in den allermeisten Fällen nie wieder etwas davon. Der Hang zur Übertreibung ist eine Berufskrankheit vieler Medizinjournalisten: Sie bauschen die Verbreitung und das Bedrohungspotenzial bestimmter Krankheiten häufig auf, um ihre Berichte darüber wichtig und relevant erscheinen zu lassen."
Heigenmooser kritisiert in seiner Dokumentation aber auch noch andere "Sünden" seiner Berufskollegen: Die fehlende Berichterstattung über finanzielle Abhängigkeiten und die Einflussnahme der Pharma-Industrie auf wissenschaftliche Studien ebenso wie Medienberichte, die mangelhaften Recherchen über die tatsächlichen Erfolge von Arzneimitteln oder neuen Therapien, die kommentarlose Übernahme von Meldungen, die ganz offensichtlich von Nahrungsmittelherstellern oder anderen Unternehmen lanciert und gesponsert wurden.
Der Titel seiner Dokumentation "Kaffeetrinker sind im Bett wie aufgedreht" stammt natürlich auch aus einer Nachrichten-Meldung, und zwar von der Agentur AFP vom 22. 9. 05., und sie dokumentiert nahezu alle Missstände der in Tageszeitungen gängigen Gesundheitsberichterstattung: "Kaffee ist laut wissenschaftlichen Studien gesund und trägt zu einem aktiven Sexleben bei. Entgegen seinem ungesunden Ruf sei das Getränk gut für die Zähne und senke das Leberkrebsrisiko, berichtet das Magazin 'Men's Health'. Demnach fanden Wissenschaftler heraus, dass die Spermien von Gewohnheitskaffeetrinkern beweglicher sind als die von Koffein-Abstinenzlern. Zudem seien Kaffeetrinker sexuell aktiver. Koffein verhindere auch die Entstehung von Karies und diene dem Schutz vor Leberkrebs: Bis zu zwei Tassen am Tag verringern demnach die Anfälligkeit um 48 Prozent, bei fünf Tassen und mehr sogar um 76 Prozent."
Die Dokumentation von Volker Heigenmooser steht hier kostenlos zum Download bereit: "Kaffeetrinker sind im Bett wie aufgedreht"
Gerd Marstedt, 12.4.2008
Starke Wirkung der "Droge Arzt" auf Beschwerdeminderung nachgewiesen
 Vor kurzem haben wir über eine Studie berichtet, in der gezeigt wurde, dass Placebos, von denen der Proband annahm, dass sie teuer sind (2,50 Dollar pro Tablette), stärker gegen Schmerzen wirken, als solche, die er für billig hielt (10 Cent pro Tablette). Eine Studie aus dem Osher Research Center an der Harvard Medical School unterscheidet, welchen jeweiligen Anteil das Placebo und der professionell kommunizierende Arzt am Placeboeffekt hat. Hier wurde sozusagen die "Droge Arzt" untersucht.
Vor kurzem haben wir über eine Studie berichtet, in der gezeigt wurde, dass Placebos, von denen der Proband annahm, dass sie teuer sind (2,50 Dollar pro Tablette), stärker gegen Schmerzen wirken, als solche, die er für billig hielt (10 Cent pro Tablette). Eine Studie aus dem Osher Research Center an der Harvard Medical School unterscheidet, welchen jeweiligen Anteil das Placebo und der professionell kommunizierende Arzt am Placeboeffekt hat. Hier wurde sozusagen die "Droge Arzt" untersucht.
An der Studie nahmen 267 Patienten mit Reizdarmsyndrom teil, einem Leiden, das mit Bauchschmerzen und Stuhlunregelmäßigkeiten einhergeht bei Fehlen einer organischen Ursache, somit also durch subjektive Symptome charakterisiert ist. Die Beschwerden wurden mit einem spezifischen Fragebogen gemessen. Die Probanden wurden in 3 Gruppen randomisiert (nach Zufallskriterien aufgeteilt).
Gruppe 1 kam auf eine Warteliste, wurde also nur beobachtet. Gruppe 2 erhielt als Placebo 2 Mal pro Woche eine Scheinakupunktur über 3 Wochen sowie eine standardisierte eingeschränkte Kommunikation ("limited patient-practitioner relationship": Dauer des Erstkontaktes höchsten 5 Minuten, Mitteilung des Arztes, es handele sich um eine wissenschaftliche Studie und er dürfe nicht weiter mit dem Patienten sprechen). Gruppe 3 erhielt die Scheinakupunktur wie Gruppe 2, jedoch eine erweiterte Kommunikation ("augmented patient-practitioner relationship": Erstkontakt 45 Minuten, stukturiertes Gespräch, u.a. mit Fragen des Arztes nach den Symptomen und der subjektiven Symptomwahrnehmung und Krankheitsdeutung).
Der Arzt zeigte im Gespräch 5 Verhaltensweisen: eine warme, zugewandte Art, aktives Zuhören, Empathie ("Ich kann verstehen, wie belastend die Krankheit für Sie ist"), 20 Sekunden nachdenklichen Schweigens während der Pulsmessung oder Erstellung des Behandlungsplans, Vermitteln von Zuversicht und positiver Erwartung ("Ich habe viel Erfahrung in der Behandlung des Reizdarmsyndroms und freue mich darauf, Ihnen zu zeigen, dass Akupunktur eine wertvolle Behandlung ist") sowie ermutigenden Worten nach der Akupunktursitzung. Die 4 Studienärzte waren Akupunkturspezialisten und hatten ein spezielles strukturiertes Kommunikationstraining erhalten.
Die Wirkung der Intervention wurde nach 3 und 6 Wochen anhand eines Fragebogens gemessen, der die Symptombesserung und die Veränderung der Lebensqualität als globale Verbesserung zusammenfasst. Diese globale Verbesserung betrug nach 3 Wochen in Gruppe 1 (keine Intervention) 3 Prozent, in der Gruppe 2 (Scheinakupunktur plus eingeschränkte Kommunikation) 20 Prozent und in Gruppe 3 (Scheinakupunktur plus erweiterte Kommunikation) 37 Prozent. Nach 6 Wochen waren die Wirkungen im Wesentlichen erhalten.
Es zeigt sich also, dass eine Placebointervention im Vergleich zu keiner Intervention bei den subjektiven Symptomen, welche das Reizdarmsyndrom kennzeichnen, zu besseren Ergebnissen führt. Eine Placebointervention, die mit guten Arzt-Patient-Kommunikation "angereichert" ist, verbessert die Ergebnisse noch einmal deutlich.
Bestätigt wird mit dieser Studie erneut der Stellenwert der Erfüllung der subjektiven Bedürfnisse der Patienten für die Besserung subjektiver Behandlungsergebnisse. Offen bleibt der Effekt auf biologische Behandlungsziele, hier sind stärkere Effekte eher nicht zu erwarten.
Diese Studie entwirrt erstmals zwei der Bestandteile des Placeboeffektes und verbessert damit das Verständnis der sog. Kontextfaktoren einer Behandlung. Di Blasi et al. hatten im Jahr 2001 als Kontextfaktoren Merkmale der Behandlung, des Patienten, der Arzt-Patient-Beziehung, des Behandlungsortes und des Behandlers beschrieben, welche sich auf biologische, kognitive und emotionale Behandlungsergebnisse auswirken sowie auf das Verhalten des Patienten.
Abstract: Components of placebo effect: randomised controlled trial in patients with irritable bowel syndrome
Volltext kostenlos: Influence of context effects on health outcomes: a systematic review
David Klemperer, 11.4.2008
Medienkampagne zur Verbesserung der Bevölkerungs-Kenntnisse über Rückenschmerzen bleibt in Norwegen ohne großen Erfolg
 Rückenschmerzen sind überaus weit verbreitet, über die gesamte Lebenszeit betrachtet sind über 80% der Bevölkerung mindestens einmal davon betroffen. Nimmt man nur einen einzelnen Zeitpunkt, dann findet man 12-33 Prozent, die darunter leiden. Zumeist hören die Beschwerden auch ohne medizinisches Zutun nach spätestens 6 Wochen auf. Leitlinien zur Behandlung und Prävention der Kreuzschmerzen haben sich in den letzten Jahrzehnten massiv gewandelt. In der Bevölkerung allerdings überwiegen zumeist noch die überholten Vorstellungen, wie zum Beispiel jene, dass man im solchen Fällen im Bett bleiben, zumindest aber körperliche Aktivität meiden sollte.
Rückenschmerzen sind überaus weit verbreitet, über die gesamte Lebenszeit betrachtet sind über 80% der Bevölkerung mindestens einmal davon betroffen. Nimmt man nur einen einzelnen Zeitpunkt, dann findet man 12-33 Prozent, die darunter leiden. Zumeist hören die Beschwerden auch ohne medizinisches Zutun nach spätestens 6 Wochen auf. Leitlinien zur Behandlung und Prävention der Kreuzschmerzen haben sich in den letzten Jahrzehnten massiv gewandelt. In der Bevölkerung allerdings überwiegen zumeist noch die überholten Vorstellungen, wie zum Beispiel jene, dass man im solchen Fällen im Bett bleiben, zumindest aber körperliche Aktivität meiden sollte.
Auch andere Irrtümer finden sich im Volkswissen, Annahmen, die auch für das Gesundheitssystem Probleme mit sich bringen, weil sie zu vielen unnötigen und kostenträchtigen medizinischen Leistungen führen: Röntgenaufnahmen, Computer-Tomografien, Operationen. In Norwegen führte man deshalb in einigen großen Distrikten in den Jahren 2002 bis 2005 ein Interventionsprojekt durch, das sich hauptsächlich der Medien bediente und als Informationskampagne durchgeführt wurde. Auf Internetseiten, mit Plakaten, durch Anzeigen in Tageszeitungen und Werbespots in Radio und Fernsehen klärte man die Bevölkerung über Ursachen, Verlauf und sinnvolle Therapien bei Rückenschmerzen auf. Dazu wurden in den Medien sieben kurze und prägnante Informationen in den Vordergrund gestellt. Parallel dazu informierte man auch niedergelassene Ärzte, Physiotherapeuten und Chiropraktiker.
Kurz vor, während und unmittelbar nach der Kampagne wurde dann in Telefon-Interviews überprüft, ob sich das Wissen der Bevölkerung durch diese Informationen verändert hat. Dabei wurde auch eine Kontrollgruppe herangezogen, Bürger/innen aus einem Bezirk, in dem die Kampagne nicht gelaufen war. Insgesamt wurden dreimal etwa 1.500 Bürger/innen befragt. Im Vergleich zwischen denjenigen, die in ihrem Bezirk mit Plakaten und Anzeigen informiert worden waren und denjenigen ohne solche Kampagnen-Infos zeigte sich dann nach Abschluss der Intervention ein eher geringer Effekt, was den Wissensstand anbetrifft.
So gaben im Vergleich Kontrollgruppe - Interventionsgruppe auf die Wissensfragen korrekte Antworten:
• "Rückenschmerzen bessern sich meistens von selbst", korrekte Antwort "richtig": Kontrollgruppe 20% - Interventionsgruppe 28%
• "Nach einem Bandscheibenvorfall muss man operiert werden", korrekte Antwort "falsch": 27% - 33%
• "Moderne Röntgenaufnahmen finden meistens die Ursache der Rückenschmerzen", korrekte Antwort "falsch": 21% - 32%
• "Bei Rückenschmerzen muss man Ruhe halten und sich schonen", korrekte Antwort "falsch": 46% - 53%
• "Bei Rückenschmerzen sollte immer eine Röntgenaufnahme der Wirbelsäule gemacht werden", korrekte Antwort "falsch": 29% - 41%
• "Bettruhe ist die beste und wichtigste Therapie", korrekte Antwort "falsch": 63% - 68%
• "Man erholt sich schneller von Rückenschmerzen, wenn man weiter zur Arbeit geht oder so schnell wie möglich wieder arbeitet", korrekte Antwort "richtig": 40% - 47%
Unter dem Strich stellen die Wissenschaftler dann fest, dass sie auch bei statistischer Kontrolle anderer Variablen (Alter, Geschlecht, Bildungsniveau, Schichtzugehörigkeit) eher geringfügige Verbesserungen durch die Informationskampagne beim Wissensstand der Bevölkerung über Rückenschmerzen feststellen konnten. Auch andere Indikatoren wurden noch herangezogen, um zu sehen, ob es Effekte für die medizinische Versorgung gibt. Für die Zahl der Krankenstands-Tage bei Erwerbstätigen zeigte sich jedoch zwischen Bezirken mit und ohne Aufklärung ebenso wenig ein Unterschied wie im Hinblick auf die Zahl der Operationen nach einem Bandscheibenvorfall. Lediglich für Röntgen- oder CT-Aufnahmen gab es einen Lichtblick: Während in den Bezirken mit informierten Bürgern diese Zahl von 2001-2005 konstant blieb, stieg sie in den anderen Regionen um fast 60% an. Schlussfolgerung der Wissenschaftler: Möglicherweise war die 1,1 Millionen Dollar teure Kampagne finanziell und vom Medienaufwand her zu schmalspurig angelegt und es bedarf eines höheren Aufwands, um das Bevölkerungswissen nachhaltig zu verbessern.
Hier ist ein Abstract der Studie: Erik L. Werner u.a.: Low back pain media campaign: No effect on sickness behaviour (Patient Education and Counseling, Article in Press, Corrected Proof, doi:10.1016/j.pec.2007.12.009)
Gerd Marstedt, 12.2.2008
Die Vielzahl der Informationen über Krebserkrankungen und Präventions-Empfehlungen hinterlässt überwiegend Abwehr und Verwirrung
 Wie eine Bevölkerungsumfrage in Deutschland unlängst gezeigt hat, sind Patienten heute anspruchsvoller, was Informationen zu Gesundheitsfragen anbetrifft. Die ärztliche Diagnose reicht den meisten nicht aus, zwei von drei Patienten bemühen sich vor oder nach einem Arztbesuch um zusätzliche Informationen. Da stellt sich die Frage, wie hilfreich solche außerhalb der ärztlichen Praxis - im Internet, Büchern oder Zeitschriften - gesuchten Informationen sind. Für das Beispiel Krebs-Informationen hat nun eine repräsentative US-amerikanische Studie äußerst ernüchternde Befunde gezeigt.
Wie eine Bevölkerungsumfrage in Deutschland unlängst gezeigt hat, sind Patienten heute anspruchsvoller, was Informationen zu Gesundheitsfragen anbetrifft. Die ärztliche Diagnose reicht den meisten nicht aus, zwei von drei Patienten bemühen sich vor oder nach einem Arztbesuch um zusätzliche Informationen. Da stellt sich die Frage, wie hilfreich solche außerhalb der ärztlichen Praxis - im Internet, Büchern oder Zeitschriften - gesuchten Informationen sind. Für das Beispiel Krebs-Informationen hat nun eine repräsentative US-amerikanische Studie äußerst ernüchternde Befunde gezeigt.
Der Titel der Studie "Frustriert und verwirrt", die jetzt im "Journal of General Internal Medicine" veröffentlicht wurde, deutet bereits das zentrale Ergebnis an: Die meisten US-Amerikaner bekunden in den Telefon-Interviews, dass sie trotz erheblicher zeitlicher Bemühungen von den Ergebnissen enttäuscht waren und erhebliche Zweifel an der Zuverlässigkeit hatten. Eine repräsentative Stichprobe von knapp 6.400 erwachsenen US-Bürgern war Basis der Untersuchung. In Telefon-Interviews wurden sie gefragt, ob sie schon einmal nach Informationen über Krebserkrankungen gesucht hätten, ganz gleich, in welchen Medien, und wie das Ergebnis dieser Bemühungen ausgefallen sei. Ein wesentlicher Befund war, dass die Vielzahl der Informationen und Präventions-Empfehlungen offenbar bei vielen zu Abwehrreaktionen führt, und damit das Gegenteil der beabsichtigten Ziele erreicht:
• Gut die Hälfte derjenigen Befragten, die schon einmal Krebs-Informationen gesucht hatten (51%), stimmte nämlich der Aussage zu: "Man kann wohl zu fast allem sagen: Auch dies kann eine Krebserkrankung verursachen",
• etwa jeder vierte (24%) meinte: "Um eine Krebserkrankung zu vermeiden, kann man im Grunde nicht viel tun"
• und rund 75% waren der Auffassung "Es gibt viel zu viele Empfehlung zur Krebsprävention und man kann daher schwer entscheiden, welche man befolgen soll."
Weitere Ergebnisse der Studie:
• Knapp die Hälfte (48%) hatte sich schon einmal selbst um solche Informationen bemüht oder andere darum gebeten
• Überraschender Weise war dies in den Altersgruppen der unter 65jährigen deutlich häufiger der Fall als bei 65jährigen und älteren
• Frauen waren doppelt so oft engagiert wie Männer, ähnliche Unterschiede zeigten sich für das Bildungsniveau: je höher der Schulabschluss, desto öfter wurde nach Informationen gesucht
• Bei Studienteilnehmern mit einer Krebsdiagnose war die Informationssuche etwa 6mal so oft feststellbar. Aber auch wenn man selbst nicht betroffen war, es jedoch in der Familie Krebserkrankungen gegeben hatte, lag die Quote noch 2,5mal so hoch.
Für die Bewertung der jeweils gefundenen Informationen zeigte sich:
• 58% äußerten Zweifel, was die Qualität und Zuverlässigkeit der Informationen anbetrifft
• 49% hätten gerne detaillierte Informationen gehabt, wussten aber nicht, wo diese zu finden wären
• 48% sagten, dass es sehr mühsam und zeitaufwändig sei, solche Informationen zu finden
• 41% fühlten sich während der Suche sehr enttäuscht
Hier ist ein Abstract der Studie.: Neeraj K. Arora u.a.: Frustrated and Confused: The American Public Rates its Cancer-Related Information-Seeking Experiences
(Journal of General Internal Medicine, Online First, doi: 10.1007/s11606-007-0406-y
Unter dem Strich zeigt sich damit, dass trotz einer Vielzahl von Bemühungen zur Patienten-Information, sei es im Internet, sei es in Beratungsstellen oder in TV-Sendungen, die Vielfalt und Unübersichtlichkeit der angebotenen Informationen für die Mehrheit der Patienten ein großes Problem darstellt. Dieses Ergebnis gilt wohl nicht nur für die USA und für Informationen zu Krebserkrankungen. Denn erst kürzlich stellte eine deutsche Bevölkerungsumfrage fest: "Informationsflut in Gesundheitsfragen überfordert Patienten"
Gerd Marstedt, 22.1.2008
Lustige Wissenschaft: Von den Grenzen "süßer Veranschaulichung" medizinischer Sachverhalte für PatientInnen!
 Auch wenn man Weihnachten wahrscheinlich häufiger sein Augenmerk auf das Innenleben von Schokoriegeln aller Art richten kann als anderzeitig, warnen jetzt die drei walisischen WissenschaftlerInnen Phil Jones, Sarah Jones und Debbie Stone in ihrem Beitrag "Accuracy of comparing bone quality to chocolate bars for patient information purposes: observational study" in der Weihnachtsausgabe des "British Medical Journal (BMJ)" (22. Dezember 2007; 335: 1285-87) davor, bei Fragen der Knochengesundheit und des Risikos von Knochenbrüchen zum Veranschaulichungsmittel von Schokoriegeln zu greifen: "Using Crunchie and Aero chocolate bars to explain bone structure to patients may be visually attractive but oversimplifies the situation".
Auch wenn man Weihnachten wahrscheinlich häufiger sein Augenmerk auf das Innenleben von Schokoriegeln aller Art richten kann als anderzeitig, warnen jetzt die drei walisischen WissenschaftlerInnen Phil Jones, Sarah Jones und Debbie Stone in ihrem Beitrag "Accuracy of comparing bone quality to chocolate bars for patient information purposes: observational study" in der Weihnachtsausgabe des "British Medical Journal (BMJ)" (22. Dezember 2007; 335: 1285-87) davor, bei Fragen der Knochengesundheit und des Risikos von Knochenbrüchen zum Veranschaulichungsmittel von Schokoriegeln zu greifen: "Using Crunchie and Aero chocolate bars to explain bone structure to patients may be visually attractive but oversimplifies the situation".
Für diejenigen, die (noch) nicht den Unterschied zwischen den beiden Riegelsorten kennen: Die wesentlich dichter und feinteiliger aufgebauten Crunchies werden zur Veranschaulichung gesunder Knochen benutzt, während Aero-Riegel mit ihrer gröberen und luftigeren Struktur einen abnormalen bzw. osteoporotischen Knochen mit höherem Bruchrisiko darstellen sollen.
Der Zweifel der walisischen ForscherInnen an der Zulässigkeit des Vergleichs setzte am bisherigen Fehlen des Bruchpotenzials der Schokoriegel an. Um nicht Patienten kurzschlüssig fehlzuinformieren oder ihnen Unsinn zu erzählen, studierten sie nun das Bruchrisiko jeder Schokoriegelsorte.
Aus Gründen der Forschungsökonomie kauften sie zufällig aber immerhin "from a reputable high street confectioner" 10 Crunchie- und 10 Aero-Riegel und ließen sie unter standardisierten und hochwissenschaftlichen Bedingungen von einem häuslichen Küchentisch im ländlichen Westwales stürzen. Die Ergebnisse fassten sie in einer "Kaplan-Meier 'fracture free' survival curve as the best means of analysing the data obtained" zusammen.
Die Testserie "clearly show that despite the apparently more robust structure of a Crunchie it is more likely to fracture than an Aero." Deswegen und weil das Ergebnis nur als ein massiver Hinweis auf die eben nur multifaktoriell erklärbare Brüchigkeit von Knochen darstellt, kommen die Riegel-ForscherInnen zum Schluss, "the use of Crunchie and Aero bars to explain bone health and fracture risk, although palatable, is not justified."
Vielleicht liegt es aber auch an methodischen bzw. forschungsökonomischen Defiziten und man muss abwarten, ob die Hoffnungen eines "rapid responders" auf bessere Vergleichsmöglichkeiten nach Weihnachten erfüllt werden. R. A. Evans jedenfalls meint in seinem Leserbrief: "The comparison of two bars of varying throws the results into question. 1. Crunchie bars are uniform in shape, Areos are not - they are designed to break at specific point which are made thinner hence the picture of the bar broken in half! 2. Crunchies are brittle toffee with a chocolate coating, Areos are chocolate throughout (well chocolate ones are), a fairer comparison would have been to use mint Aeros which have a chocolate outer and a candy inner - more comparable in structure to a Crunchie. Suggest further tests are carried out to test mint Aeros if the budget will allow, if not Santa might bring some if you ask nicely!"
Bernard Braun, 23.12.2007
Der mühselige Weg zum informierten Patienten - Probleme der Bewertung von Risiken und Wahrscheinlichkeiten durch Laien und Kranke
 Die Forderungen nach einer fundierteren Information von Patienten durch ihren Arzt sind in den letzten Jahren gewachsen. Dies betrifft auch den Aspekt einer Aufklärung über Erkrankungsrisiken oder Erfolgswahrscheinlichkeiten für bestimmte Therapien. Eine US-amerikanische Studie hat nun deutlich gemacht, dass man bei diesen Bemühungen Patienten nicht als wissenschaftlich versierte, rein rational denkende und handelnde Informationsempfänger missverstehen sollte. Wenn man Patienten über Risiken informiert, dann verschwindet bei ihnen oftmals der mathematische Hintergrund aus dem Blickfeld, wahrgenommen wird stattdessen nur, ob die ärztliche Botschaft besorgniserregend oder erleichternd ist, ob das mitgeteilte Risiko im Vergleich zu andern eher groß oder klein ist.
Die Forderungen nach einer fundierteren Information von Patienten durch ihren Arzt sind in den letzten Jahren gewachsen. Dies betrifft auch den Aspekt einer Aufklärung über Erkrankungsrisiken oder Erfolgswahrscheinlichkeiten für bestimmte Therapien. Eine US-amerikanische Studie hat nun deutlich gemacht, dass man bei diesen Bemühungen Patienten nicht als wissenschaftlich versierte, rein rational denkende und handelnde Informationsempfänger missverstehen sollte. Wenn man Patienten über Risiken informiert, dann verschwindet bei ihnen oftmals der mathematische Hintergrund aus dem Blickfeld, wahrgenommen wird stattdessen nur, ob die ärztliche Botschaft besorgniserregend oder erleichternd ist, ob das mitgeteilte Risiko im Vergleich zu andern eher groß oder klein ist.
Basis der jetzt in der Zeitschrift "Patient Education and Counseling" veröffentlichten Studie war ein Experiment, das mit 249 Frauen durchgeführt wurde, die die Cafeteria eines Krankenhauses besuchten und um Mitarbeit bei einer Untersuchung gebeten wurden. Die Frauen wurden gebeten, sich in eine hypothetische Situation hinein zu versetzen und bekamen dazu eine schriftliche Information zu lesen. Mitgeteilt wurde ihnen dort, dass ihr persönliches Risiko einer Brustkrebserkrankung in den nächsten 5 Jahren 6 Prozent beträgt. Zusätzlich wurde ihnen mitgeteilt wie hoch dieses Risiko in der Normalbevölkerung ausfällt. Dabei wurden den Frauen zwei verschiedene Angaben gemacht. In einer Gruppe wurde mitgeteilt, das Risiko läge bei 3 Prozent, in der anderen Gruppe, es läge bei 12 Prozent. Die nach dem Zufallsprinzip gebildeten Gruppen bekamen also einmal die Information: Ihr persönliches Risiko ist nur halb so groß wie in der Bevölkerung. In der anderen Gruppe: Es ist doppelt so groß. Gleichwohl bekamen (indirekt) auch alle Frauen den Hinweis: Ihr persönliches Risiko ist gering und betrifft nur eine deutliche Minderheit, nämlich 3 bzw. 12 von 100 Frauen.
Schließlich wurde in dem Text auch noch ein (fiktives) Medikament beschrieben, welches das Erkrankungsrisiko einerseits um die Hälfte reduzieren würde. Das Medikament habe andererseits jedoch auch einige Nebeneffekte, die sich als Hitzewallungen bemerkbar machen, teilweise nur einige Male die Woche, teilweise aber auch mehrmals am Tag. Ferner führe die Einnahme in einigen wenigen Fällen (1-2%) zu Herzerkrankungen, Schlaganfällen oder Augenerkrankungen.
Gefragt wurden die Frauen dann, ob sie das Medikament nehmen würden, gesetzt den Fall, die mitgeteilten Informationen träfen tatsächlich zu. Und weiter wurde gefragt, ob sie die Senkung des Erkrankungsrisikos durch das Medikament um die Hälfte (also von 3 auf 1,5 Prozent bzw. von 12 auf 6 Prozent) als erhebliche Risikominderung bewerten würden. In der Auswertung der Antworten zeigte sich dann:
• Frauen antworteten wesentlich eindeutiger und häufiger, sie würden das Arzneimittels trotz der Nebenwirkungen einnehmen, wenn ihnen vorher mitgeteilt worden war, dass ihr persönliches Risiko höher war als im Durchschnitt.
• Ebenso wurde der risiko-senkende Effekt des Medikaments (gegenüber Brustkrebs) in dieser Gruppe signifikant besser bewertet.
Die Wissenschaftler bilanzieren ihre Ergebnisse so: "Risikowahrnehmungen von Patienten sind keine rein kognitiven Bewertungen numerischer Wahrscheinlichkeiten (z.B. 6% im Vergleich zu 7%). Diese Wahrnehmungen schließen auch intuitive und emotionale Reaktionen mit ein, die übersetzt dann bedeuten: Ich habe ein hohes oder niedriges Risiko, 'es gibt Anlass zu Besorgnis' oder 'ich kann erleichtert sein'. Unsere aktuellen Befunde stützen diese Annahme. Wenn die objektiven Zahlen (z.B. 6%) der einzige Hintergrund wären, hätten wir keinerlei Unterschiede zwischen den Gruppen hinsichtlich der Risikowahrnehmung gefunden. Dass diese Unterschiede trotzdem auftraten, zeigt auf, dass die intuitive Einschätzung der Frauen erheblich von der objektiven Wahrscheinlichkeit abweicht und dass diese unterschwellige Bewertung eine große Rolle spielt."
Man könnte zum Studienkonzept durchaus Kritisches anmerken, vor allem, dass das hier verwendete "individuelle Risiko" ein höchst problematisches Konzept ist. Risiken sind immer Wahrscheinlichkeiten, die sich auf größere Gruppen beziehen und nie auf Individuen. Selbst wenn eine epidemiologische Studie Risiken für hochdifferenzierte Teilgruppen errechnet, nach Alter und Geschlecht, Bildungsniveau und Vorerkrankungen, Raucherstatus und Alkoholkonsum, resultiert daraus nie und nimmer ein "individuelles Risiko". Gleichwohl dürften Ärzte oftmals zu einer solchen Mitteilung tendieren, etwa wenn sie Erkrankungen von Eltern oder Aspekte des gesundheitlichen Risikoverhaltens in ihre Bewertung miteinbeziehen.
Daher erscheinen die Befunde der Studie überaus bedeutsam. Sie könnten dazu beitragen, jene schlichte Vorstellung zu überwinden, dass eine fundierte Information von Patienten - etwa im Zusammenhang von Shared Decision Making - wissenschaftliche Forschungsbefunde lediglich sprachlich ein wenig aufbereiten und medizinischen Fachjargon übersetzen muss. Patienten, dies sollte man trotz des banalen Sachverhalts nicht übersehen, sind immer auch durch ihre Krankheit oder ihre Beschwerden emotional gehandicapt, von Ängsten und Hoffnungen beseelt und nicht in der Situation eines nüchtern und rational abwägenden Mediziners oder Epidemiologen.
Hier ist ein Abstract der Studie: Angela Fagerlin u.a.: "If Im better than average, then Im ok?": Comparative information influences beliefs about risk and benefits (Patient Education and Counseling, 69 (2007) 140-144)
Gerd Marstedt, 14.12.2007
Informationsbroschüren für Patienten über Osteoporose: Gutes Design, mangelhafter Inhalt
 Knochendichtemessungen zur frühzeitigen Diagnose von Osteoporose (auch als "Knochenschwund" bezeichnet) wird vielen, vor allem jüngeren weiblichen Patientinnen von Ärzten häufig als "Individuelle Gesundheitsleistung (IgeL)" empfohlen, die sie dann aus der privaten Tasche bezahlen müssen. Der Nutzen dieser Messung ist in Deutschland immerhin so umstritten, dass die Kosten der Messung (aktuell rund 45 Euro) aufgrund eines Beschlusses des damaligen "Bundesausschusses Ärzte und Krankenkassen" nur dann von den gesetzlichen Krankenkassen gezahlt werden, wenn sich bereits ein Knochenbruch aufgrund von Kalksalzmangel ereignet hat. Eine unlängst durchgeführte Beobachtungsstudie kam zu dem Ergebnis, dass wiederholte Messungen für durchschnittlich gesunde Patientinnen keinen Nutzen haben. (vgl.: Wiederholte Knochendichtemessungen: Überversorgung durch Wiederholungsuntersuchungen trotz fehlenden Nutzens).
Knochendichtemessungen zur frühzeitigen Diagnose von Osteoporose (auch als "Knochenschwund" bezeichnet) wird vielen, vor allem jüngeren weiblichen Patientinnen von Ärzten häufig als "Individuelle Gesundheitsleistung (IgeL)" empfohlen, die sie dann aus der privaten Tasche bezahlen müssen. Der Nutzen dieser Messung ist in Deutschland immerhin so umstritten, dass die Kosten der Messung (aktuell rund 45 Euro) aufgrund eines Beschlusses des damaligen "Bundesausschusses Ärzte und Krankenkassen" nur dann von den gesetzlichen Krankenkassen gezahlt werden, wenn sich bereits ein Knochenbruch aufgrund von Kalksalzmangel ereignet hat. Eine unlängst durchgeführte Beobachtungsstudie kam zu dem Ergebnis, dass wiederholte Messungen für durchschnittlich gesunde Patientinnen keinen Nutzen haben. (vgl.: Wiederholte Knochendichtemessungen: Überversorgung durch Wiederholungsuntersuchungen trotz fehlenden Nutzens).
Das Thema Osteoporose samt der damit verbundenen Risiken eines Knochenbruchs ist allerdings in bestimmten Medien mit älterer Leserschaft überaus populär. Eine Hamburger Forschergruppe um Prof. Ingrid Mühlhauser hat daher einmal die Frage aufgeworfen, inwieweit Informationsbroschüren für Patienten zur Prävention, Diagnose und Therapie von Osteoporose das Thema auch angemessen und entsprechend dem neuesten Forschungsstand behandeln. Basis ihrer Studie waren insgesamt 59 Broschüren, die sie sich von Selbsthilfegruppen und Verbrauchervertretungen, Gesundheitsministerien, Fachgesellschaften, Krankenkassen und Pharmafirmen zusenden ließen. Diese Broschüren wurden dann anhand eines Kriterien-Katalogs von jeweils zwei unabhängigen Wissenschaftlern bewertet. Insgesamt 37 Merkmale wurden beurteilt aus den Bereichen Evidenzbasierung, Risikokommunikation, Transparenz des Entwicklungsprozesses, Layout und Gestaltung.
Die Mehrzahl der Broschüren wurde von Pharmafirmen herausgegeben (N=25), gefolgt von Krankenkassen (N=11) und Selbsthilfegruppen und -verbänden (N=11). Die verschiedenen Anbieter unterschieden sich nicht in der inhaltlichen Qualität der Informationsdarbietung. Die Forschergruppe stellte eine Vielzahl von Mängeln fest, unter anderem:
• Nur 1 Broschüre präsentierte Angaben zum Lebenszeitrisiko
• Nur 4 Broschüren erwähnten den natürlichen Verlauf der Osteoporose
• Eine ausgewogene Darstellung von Nutzen einerseits sowie Risiken und unerwünschten Wirkungen bestimmter Therapien wurde in nur wenigen Broschüren gegeben
• Nur 4 Broschüren gaben die relative Risikoreduktion einer Therapieoption an, nur 1 Broschüre führte eine absolute Risikoreduktion durch Hormonersatztherapie (HET) an
• In 10 von 28 im Jahr 2004 identifizierten Broschüren wurde immer noch die Hormonersatztherapie empfohlen, ohne jedoch die unerwünschten Effekte anzusprechen
• Auch über den Entstehungshintergrund der Broschüren wurde wenig mitgeteilt: Nur 25 Broschüren gaben das Publikationsdatum an, 26 nannten den Autor und nur 1 gab Literaturreferenzen an.
Auf der anderen Seite zeigte sich jedoch, dass die Lesbarkeit und die Gestaltung der Materialien durchgehend gut war. Als Fazit formuliert die Forschergruppe: "Die Qualität von Verbraucher-Informationsbroschüren zu Osteoporose in Deutschland ist völlig unzureichend. Sie sind nicht geeignet, informierte Entscheidungen zu unterstützen."
Die Studie ist hier im Volltext online nachzulesen: Gabriele Meyer, Anke Steckelberg, Ingrid Mühlhauser: Analysis of consumer information brochures on osteoporosis prevention and treatment (GMS German Medical Science, GMS Ger Med Sci 2007;5:Doc01)
Gerd Marstedt, 24.11.2007
Unzureichende Gesundheitskompetenz von US-Bürgern verursacht laut einer Studie Kosten von weit über 100 Milliarden $
 Im vergangenen Jahr erweckte die Veröffentlichung eines Berichts über die unzureichende gesundheitliche Kompetenz jedes dritten US-Bürgers große Aufmerksamkeit. In der repräsentativen Erhebung "The Health Literacy of Americas Adults: Results from the 2003 National Assessment of Adult Literacy" war festgestellt worden, dass 36% aller Amerikaner nicht in der Lage sind, sich im Gesundheitssystem zurecht zu finden und einfache medizinische Erläuterungen ihres Arztes oder Hinweise zur Medikamenteneinnahme zu verstehen.
Im vergangenen Jahr erweckte die Veröffentlichung eines Berichts über die unzureichende gesundheitliche Kompetenz jedes dritten US-Bürgers große Aufmerksamkeit. In der repräsentativen Erhebung "The Health Literacy of Americas Adults: Results from the 2003 National Assessment of Adult Literacy" war festgestellt worden, dass 36% aller Amerikaner nicht in der Lage sind, sich im Gesundheitssystem zurecht zu finden und einfache medizinische Erläuterungen ihres Arztes oder Hinweise zur Medikamenteneinnahme zu verstehen.
Jetzt hat ein Bericht, der von mehreren Regierungsbehörden herausgegeben wurde, noch größere Aufregung hervorgerufen. Zumindest 106 Milliarden Dollar, unter Umständen aber auch über 200 Milliarden Dollar, so heißt es dort, entstehen in den nächsten Jahren an Kosten durch mangelhafte "Health Litercy". Leider erfährt man in diesem Bericht "Low Health Literacy: Implications for National Health Policy"so gut wie gar nichts über Annahmen und Daten, die der Kostenberechnung zugrunde liegen. Es wird lediglich verwiesen auf ein unveröffentlichtes Arbeitspapier (Friedland R. 2002. What Did the Doctor Mean? Estimating the Direct Health Costs of Low Functional Literacy. Working Paper).
Indes ist weitgehend unstrittig, dass Personen mit einer geringeren Gesundheitskompetenz höhere Kosten im Gesundheitssystem verursachen. So erfasste eine Studie aus dem Jahr 2004 bei einer allerdings sehr kleinen Stichprobe (N=74) von Medicaid-Patienten zunächst deren Gesundheitskompetenz und verglich anschließend die jährlichen Gesundheitsausgaben. Bei hoher gesundheitlicher Kompetenz waren dies nur knapp 3.000 $ im Jahr, bei niedriger Kompetenz hingegen knapp 11.000 $. vgl.: Weisas, B.D., Palmer, R.: Relationship Between Health Care Costs and Very Low Literacy Skills in a Medically Needy and Indigent Medicaid Population (J Am Board Fam Pract 2004;17:44 -7)
Höhere Kosten kommen zustande durch eine Reihe von Verhaltensweisen:
• Patienten verstehen die Einnahmevorschriften für Medikamente nicht. nehmen die Arzneien nicht wie vorgeschrieben ein und verschlechtern dadurch Chancen für einen Therapieerfolg,
• gehen bei bestimmten Beschwerden gar nicht oder zu spät zum Arzt, so dass sie eine Chronifizierung begünstigen und später stationär behandelt werden müssen
• oder im Rahmen von Notfallbehandlungen mit Rettungsdiensten,
• nehmen nicht an Früherkennungsuntersuchungen teil,
• sind bei einer chronischen Erkrankung nicht willens oder imstande, notwendige Kontrollen von Funktionswerten (Blutdruck, Blutzucker usw.) selbständig und zuverlässig durchzuführen
• oder begünstigen durch falsche Ernährung, Bewegungsmangel und andere Verhaltensrisiken die Entwicklung chronischer Erkrankungen.
Die Datenbasis der 2006 veröffentlichten repräsentativen Studie "The Health Literacy of Americas Adults: Results from the 2003 National Assessment of Adult Literacy" umfasste 19.000 US-Amerikaner im Alter ab 16 Jahren. Erfasst wurde dort die Gesundheitskompetenz ähnlich wie in den PISA-Tests zum Leseverständnis mit einer Reihe von Texten, Tabellen, Formularen oder Medikamentenzetteln, die von den Teilnehmern zuerst zu lesen waren, um anschließend einige Verständnis-Fragen zu beantworten. So bestand eine Aufgabe zum Beispiel darin, einen etwa einseitigen Text zur Erklärung der Hintergründe, Verbreitung, Symptome und Präventionsmöglichkeiten von Bluthochdruck zu lesen und anschließend schriftlich die Frage zu beantworten: "Warum ist es nicht ganz einfach, darüber Bescheid zu wissen, ob man unter Bluthochdruck leidet?" (Richtig sind Antworten, die sinngemäß besagen: Symptome sind nicht direkt wahrnehmbar, Symptome sind unauffällig, Bluthochdruck ist "stumm" usw.)
Insgesamt wurden 28 solcher Aufgaben gestellt, die drei Themenkomplexe betrafen: Medizinische Behandlung, Prävention, Gesundheitssystem. Als Ergebnis zeigte sich dann, dass 14% der US-Amerikaner über eine deutlich unterdurchschnittliche, weitere 22% nur über eine sehr schlichte Gesundheitskompetenz verfügen. 53% fallen in den Kategorie "durchschnittlich", 12% in die Kategorie "fundiert". Hochgerechnet auf die US-Bevölkerung wurde dann die Meldung publik, dass bei etwa 80 Millionen US-Amerikanern die gesundheitlichen Kenntnisse und Fähigkeiten unzureichend ausfallen.
Dabei zeigten sich recht deutliche Unterschiede zwischen Bevölkerungsgruppen: Ältere ab 65 schnitten besonders schlecht ab, ebenso Hispano-Amerikaner, und natürlich auch Bürger aus unteren Sozialschichten mit niedrigem Einkommen und Bildungsniveau. Ebenso zeigten sich deutliche Zusammenhänge zum Gesundheitszustand. Bürger ohne Krankenversicherungsschutz und mit einem schlechten Gesundheitszustand zeigten deutlich schlechtere Werte.
Gerd Marstedt, 19.10.2007
Früherkennung von Prostatakrebs: Bessere Information von Patienten senkt die Teilnahmebereitschaft
 Über den Nutzen und möglichen Schaden der Früherkennung von Prostatakrebs und insbesondere über die Tauglichkeit des sogenanntem "PSA-Test" ist ein heftiger Streit im Gange. Der Test soll durch überhöhte Werte von Prostata-Spezifischem Antigen (PSA) im Blut unter Umständen einen Hinweis auf eine Krebserkrankung geben. Während viele Urologen und Allgemeinärzte die lebensrettende Funktion hervorheben, weisen Kritiker darauf hin, dass der Test sehr fehleranfällig ist und bei vielen Patienten unnötige (und teilweise sehr gesundheitsriskante) Folgeuntersuchungen und Behandlungen in Gang setzt. (vgl. Klaus Koch: PSA-Test und Prostatakarzinom. Ein Beispiel für das Dilemma der Früherkennung) Einigkeit besteht allerdings darin, dass sehr viele Patienten nicht hinreichend über den PSA-Test und seine Folgen aufgeklärt werden. Auch Professor Gerhard Jakse, Chef der Urologie des Uniklinikums Aachen, gibt zu, dass viele Hausärzte und Urologen nicht gut über Vor- und Nachteile des PSA-Tests aufklären: "Wir müssen die Ärzte disziplinieren, die noch nicht ehrlich sind.".
Über den Nutzen und möglichen Schaden der Früherkennung von Prostatakrebs und insbesondere über die Tauglichkeit des sogenanntem "PSA-Test" ist ein heftiger Streit im Gange. Der Test soll durch überhöhte Werte von Prostata-Spezifischem Antigen (PSA) im Blut unter Umständen einen Hinweis auf eine Krebserkrankung geben. Während viele Urologen und Allgemeinärzte die lebensrettende Funktion hervorheben, weisen Kritiker darauf hin, dass der Test sehr fehleranfällig ist und bei vielen Patienten unnötige (und teilweise sehr gesundheitsriskante) Folgeuntersuchungen und Behandlungen in Gang setzt. (vgl. Klaus Koch: PSA-Test und Prostatakarzinom. Ein Beispiel für das Dilemma der Früherkennung) Einigkeit besteht allerdings darin, dass sehr viele Patienten nicht hinreichend über den PSA-Test und seine Folgen aufgeklärt werden. Auch Professor Gerhard Jakse, Chef der Urologie des Uniklinikums Aachen, gibt zu, dass viele Hausärzte und Urologen nicht gut über Vor- und Nachteile des PSA-Tests aufklären: "Wir müssen die Ärzte disziplinieren, die noch nicht ehrlich sind.".
Vor diesem Hintergrund wurde in den USA und im United Kingdom, wo die Problematik sich ähnlich darstellt, eine große Zahl von Entscheidungshilfen für Patienten entwickelt, in denen die einzelnen Früherkennungsmaßnahmen (PSA-Test, Gewebeentnahme aus der Prostata), ihre Vor- und Nachteile und auch die unterschiedlichen Behandlungsmethoden bei einer Krebsdiagnose (Radikaloperation und Entfernung der Prostata, Bestrahlung, "abwartende Beobachtung") ausführlich erläutert werden. In den meisten dieser Entscheidungshilfen ("Decision Aids") wird auch auf die Unsicherheit des PSA-Tests hingewiesen, der in sehr vielen Fällen überhöhte Werte auch anzeigen kann, ohne dass eine Krebserkrankung vorliegt. Eine viel in Anspruch genommene Entscheidungshilfe im Internet ist PROSDEX PSA-Test.
Eine jetzt in der Zeitschrift "American Journal of Preventive Medicine" veröffentlichte US-amerikanische Studie, hat nun untersucht, welche Effekte Entscheidungshilfen zur Teilnahme an Prostatakrebs-Früherkennung überhaupt haben. Dazu wurden 18 schon veröffentlichte Studien näher unter die Lupe genommen. Die Untersuchungen hatten teilweise in Kommunen unter Teilnahme niedergelassener Ärzte, teilweise auch in Kliniken stattgefunden. Insgesamt waren über 6.000 Patienten beteiligt. Als Ergebnisse eine Sekundärauswertung dieser Studien zeigte sich:
• Die eingesetzten Entscheidungshilfen für Patienten verbessern nicht nur deren Kenntnisse über die Früherkennung und die Risiken und Chancen, sondern schaffen auch größere Verhaltenssicherheit und reduzieren Entscheidungskonflikte. Allerdings zeigte sich auch, dass der Wissensstand nach etwa einem Jahr erheblich zurückgeht.
• Patienten, die sich wegen einer Routine-Untersuchung zu einem Arzt begeben hatten, zeigten im Vergleich zu Kontrollgruppen nach Kenntnisnahme der Entscheidungshilfe eine deutlich reduzierte Bereitschaft, sich einem PSA-Test zu unterziehen. Dies zeigte sich in der Mehrzahl (6 von 9) der Studien.
• Bei anderen Patienten hingegen, die bereits für sich die Entscheidung getroffen hatten, an der Früherkennung teilzunehmen, bewirkten die Entscheidungshilfe keinen Sinneswandel.
• In vier Studien war überprüft worden, für welche Therapie-Alternative sich Patienten entscheiden würden, falls bei ihnen Krebszellen in der Prostata gefunden würden. Hier votierten sehr viel mehr Patienten für eine "abwartende Beobachtung" ("watchful waiting"), falls sie zuvor eine Entscheidungshilfe in Anspruch genommen hatten. Bei diesem Vorgehen wird zunächst auf eine Prostata-Entfernung oder Bestrahlung verzichtet, jedoch fortlaufend die Entwicklung kontrolliert.
Die Wissenschaftler heben hervor, dass Entscheidungshilfen zu einem nicht geringen Teil dazu beitragen, dass Patienten sich gegen den aktuellen "main stream" im Hinblick auf die Teilnahme an Krebs-Früherkennung wenden. Bei einer fundierteren Kenntnis der Chancen und Risiken verzichten sie öfter auf die Durchführung von PSA-Tests und entscheiden sich häufiger für das "watchful waiting" als dies normalerweise geschieht.
Ein Abstract der Studie ist ab November 2007 im American Journal of Preventive Medicine zu finden:
Robert J. Volk u.a.: Trials of Decision Aids for Prostate Cancer Screening. A Systematic Review (Am J Prev Med 2007;33(5) 428-434)
Gerd Marstedt, 17.10.2007
Interaktive Informationssysteme für chronisch Erkrankte: Cochrane-Studie zeigt durchweg positive Ergebnisse auf
 Anders als Bücher oder Broschüren bietet das Internet die technische Möglichkeit, Informationen ganz auf individuelle Bedürfnisse zuzuschneiden. Für Patienten bedeutet dies, sie könnten im Prinzip exakt jene Auskünfte bekommen, die sie etwa zum Stichwort "Brustkrebs" im Augenblick interessieren: Populärwissenschaftlich beschriebene Krankheitsbilder, Darstellungen von Risiken und Nutzen unterschiedlicher Behandlungsmöglichkeiten, Ergebnisse wissenschaftlicher Therapie-Studien, Adressen und Anschriften medizinischer Experten oder Erfahrungen aus Selbsthilfegruppen. Anders als in den USA oder Großbritannien sind solche Informationssysteme in Deutschland jedoch noch so gut wie unbekannt. Eine positive Ausnahme bildet der von der Techniker-Krankenkasse unlängst ins Netz gestellte "Patienten-Dialog", der zu zwei Themen, nämlich "Partizipative Entscheidungsfindung beim Arzt" (Shared Decision Making) und "Akuter Kreuzschmerz" dialogisch informiert. Je nach Nutzerinteresse (meist gibt es drei verschiedene Auswahlmöglichkeiten) werden zusätzliche Detailinformationen geboten, bestimmte Aspekte übersprungen oder zu einem benachbarten Thema gewechselt.
Anders als Bücher oder Broschüren bietet das Internet die technische Möglichkeit, Informationen ganz auf individuelle Bedürfnisse zuzuschneiden. Für Patienten bedeutet dies, sie könnten im Prinzip exakt jene Auskünfte bekommen, die sie etwa zum Stichwort "Brustkrebs" im Augenblick interessieren: Populärwissenschaftlich beschriebene Krankheitsbilder, Darstellungen von Risiken und Nutzen unterschiedlicher Behandlungsmöglichkeiten, Ergebnisse wissenschaftlicher Therapie-Studien, Adressen und Anschriften medizinischer Experten oder Erfahrungen aus Selbsthilfegruppen. Anders als in den USA oder Großbritannien sind solche Informationssysteme in Deutschland jedoch noch so gut wie unbekannt. Eine positive Ausnahme bildet der von der Techniker-Krankenkasse unlängst ins Netz gestellte "Patienten-Dialog", der zu zwei Themen, nämlich "Partizipative Entscheidungsfindung beim Arzt" (Shared Decision Making) und "Akuter Kreuzschmerz" dialogisch informiert. Je nach Nutzerinteresse (meist gibt es drei verschiedene Auswahlmöglichkeiten) werden zusätzliche Detailinformationen geboten, bestimmte Aspekte übersprungen oder zu einem benachbarten Thema gewechselt.
Im englischsprachigen Internet mehrt sich die Zahl solcher Seiten, etwa über Risiken und Nutzen eines PSA-Tests (als Hilfsmittel zur Erkennung von Prostata-Krebs) auf der Seite PROSDEX PSA-Test oder eine Medline-Website über Brustkrebs. Unabhängig davon, dass solche auf individuelle Interessen, Vorkenntnisse und Motive zugeschnittenen Informationen zweifellos nutzerfreundlicher sind als standardisierte Einheitsinformationen, stellt sich allerdings die Frage: Welchen Nutzen ziehen Patienten daraus? Wird ihre Überzeugung gefestigt, die Krankheit oder Beschwerden meistern zu können ("Selbstwirksamkeit") ? Bekommen sie ihre Ängste und Befürchtungen besser in den Griff? Und nicht zuletzt: Verbessert dies auch den Therapieerfolg?
Eine Cochrane-Studie hat nun insgesamt 24 Veröffentlichungen (ausschließlich mit randomisierten Kontrollstudien) bilanziert, in denen bei insgesamt etwa 3.700 Patienten untersucht worden war, welche Effekte solche interaktiven Informationssysteme bewirken. Einbezogen waren nur Studien mit chronisch erkrankten Patienten, die unter anderem von Diabetes, Asthma oder Krebs betroffen waren. In den Studien waren sehr unterschiedliche Kriterien für den Effekt der Information auf Seiten der Patienten verwendet worden: Kenntnisse und Wissenstand, soziale Isolation bzw. das Gefühl der sozialen Unterstützung, Selbstwirksamkeits-Überzeugungen ("self-efficacy", Wikipedia: "die Erwartung, aufgrund eigener Kompetenzen gewünschte Handlungen erfolgreich ausführen zu können"), Verhaltens-Indikatoren (etwa zur Blutzuckerkontrolle bei Diabetikern) und auch medizinisch-klinische Indikatoren (Blutwerte, Funktionsmessungen oder Fragebogen-Ergebnisse zum Gesundheitszustand).
Das auch für die Autoren der Cochrane-Studie überraschende Ergebnis war: Für nahezu alle Indikatoren zeigt sich im Vergleich zu Kontrollgruppen ein positiver Effekt: Patienten, die an interaktiven Informationssystemen mehr über ihre Krankheit erfahren haben, weisen im Vergleich zu Kontrollgruppen folgende Merkmale auf:
• Sie wissen doppelt so gut über ihre Krankheit, über Ursachen und Therapie, über Symptome und individuell notwendige Verhaltensweisen Bescheid.
• Sie fühlen sich erheblich seltener isoliert, das Gefühl, im Rahmen ihrer Krankheit die nötige soziale Unterstützung bekommen zu können ist bei ihnen dreimal so stark ausgeprägt (gemessen als Vergleich der Mittelwerte aus Fragebögen-Messungen) wie bei Kontrollgruppen.
• Ihre Selbstwirksamkeits-Überzeugung ist stärker ausgeprägt. Bei diesem Indikator zeigten sich überwiegend positive Befunde, einige wenige Studien hatten allerdings keine Unterschiede erkennen können.
• Verhaltens-Indikatoren werden in der Gruppe mit Schulung durch interaktive Informationssysteme in hochsignifikantem Ausmaß verbessert. So zeigte sich beispielsweise bei Diabetikern in einer Studie ein höheres Ausmaß an körperlicher Aktivität, in einer anderen Studie eine gesundere Ernährung. Eine andere Studie fand bei Asthma-Patienten eine bessere Befolgung der Anordnungen zur Medikamenten-Einnahme.
• Auch bei den Ergebnissen auf der Basis klinischer Werte zeigten sich hochsignifikante Verbesserungen, z.B. bei Hämoglobinwerten von Kindern mit Diabetes oder funktionelle Verbesserungen bei Asthma-Patienten.
• Lediglich im Bereich der emotionalen Effekte (Ängste, Befürchtungen) konnten die Forscher keine eindeutigen Befunde nachweisen.
Die Wissenschaftler weisen zwar darauf hin, dass aufgrund der zum Teil niedrigen Stichprobengrößen und der unterschiedlichen Teilnehmerstrukturen (Kinder und Erwachsene, Teilnehmer mit sehr unterschiedlichen Erkrankungsarten) weitere Forschungsarbeiten nötig sind und sie ihre zusammenfassende Studie nur als vorläufige Bilanz verstehen. Gleichwohl gibt es für sie keinen Zweifel, dass chronisch erkrankte Patienten in ganz erheblichem Masse davon profitieren können, wenn sie im Rahmen interaktiver Informationssysteme mehr über ihre Krankheit lernen können.
• Ein Abstract der Cochrane-Studie ist hier nachzulesen: Interactive Health Communication Applications for people with chronic disease (DOI: 10.1002/14651858.CD004274.pub4)
• Auf der Website von "beating-myeloma.org" ist die Cochrane-Studie im Volltext verfügbar (Stand 10.8.07)
• PPT-Folien von E. Murray (Mitautorin) zur Studie findet man hier: Elizabeth Murray: Interactive Health Communication Applications - What are they? - What can they do for patients?
Gerd Marstedt, 10.8.2007
Hausärztliche Ratschläge zum sicheren Verhalten im Verkehr schaden nicht, sind aber anderen Programmen nicht überlegen.
 Bei einer Reihe von sicherheits- und gesundheitsrelevanten Verhaltensweisen haben gezielte Hinweise von Ärzten an ihre Patienten manchmal eine andersartig nur schwer erreichbare Wirkung. Diese offenbar dem besonderen Vertrauensverhältnis der Patient-Arztbeziehung zu verdankende Wirksamkeit funktioniert aber bei weitem nicht immer. Vor zu hohen Erwartungen an die "Wunderwaffe Arzt" muss also gewarnt werden.
Bei einer Reihe von sicherheits- und gesundheitsrelevanten Verhaltensweisen haben gezielte Hinweise von Ärzten an ihre Patienten manchmal eine andersartig nur schwer erreichbare Wirkung. Diese offenbar dem besonderen Vertrauensverhältnis der Patient-Arztbeziehung zu verdankende Wirksamkeit funktioniert aber bei weitem nicht immer. Vor zu hohen Erwartungen an die "Wunderwaffe Arzt" muss also gewarnt werden.
Keinen oder keinen gegenüber normalen Verkehrserziehungsprogrammen höheren Nutzen gab es nämlich, wenn Ärzte oder medizinisches Personal Patienten über den richtigen Gebrauch von Sicherheitsgurten berieten oder ihnen freundlich erklärte, sich nach Alkoholgenuss nicht ans Steuer zu setzen. Verkehrsunfälle unter Alkoholeinfluss und unangeschnalltes Fahren sind immerhin in den USA die Hauptsterbeursache bei Kindern, Heranwachsenden und jungen Erwachsenen.
Die "U.S. Preventive Services Task Force" hatte dazu eine Vielzahl veröffentlichter Studien (darunter auch eine ganze Reihe randomisierter kontrollierter Studien [RCTs]) gesichtet und fand für derartige Beratungsangebote, dass "the current evidence is insufficient to assess the incremental benefit".
Beruhigend stellt die jetzt in den "Annals of Internal Medicine" (Ann Intern Med. 2007;147:194-206) veröffentlichte 27 Seiten umfassende Übersichtsarbeit "Counseling about Proper Use of Motor Vehicle Occupant Restraints and Avoidance of Alcohol Use while Driving: A Systematic Evidence Review for the U.S. Preventive Services Task Force" von Selvi B. Williams; Evelyn P. Whitlock; Elizabeth A. Edgerton; Paula R. Smith und Tracy L. Beil aber auch fest, dass sie ebenfalls keine Evidenz für schädigende Wirkungen der Beratung gefunden habe.
Selbst wenn man in Rechnung stellt, dass einige der reviewten Studien sehr alt oder methodisch mangelhaft waren, verändert dies nach Ansicht der Forscher nichts an ihren Kernaussagen.
Der Zusammenfassung durch die Redaktion der Zeitschrift, die Ärzte und Patienten "may choose to spend time on other preventive care issues" während ihrer Kontakte, ist höchstens noch hinzuzufügen, dass diese Empfehlung sicherlich auch noch für weitere Gesprächs- oder Beratungsthemen gelten könnte.
Hier kann man den kompletten 27-Seiten-Review "Counseling about Proper Use of Motor Vehicle Occupant Restraints and Avoidance of Alcohol Use while Driving" kostenlos als PDF-Datei herunterladen.
Bernard Braun, 8.8.2007
Geringe Gesundheitskompetenzen bei Älteren bedeuten ein höheres Mortalitätsrisiko
 Ältere US-amerikanische Patienten, die die Anweisungen ihre Arztes oder Vorschriften zur Medikamenten-Einnahme nicht verstehen, haben nach einer neuen Studie ein deutlich höheres Sterberisiko. Dies ist das Ergebnis einer im Jahre 1997 begonnenen Untersuchung von über 3.200 Patienten der staatlichen amerikanischen Krankenversicherung "Medicare". Unerwünschte gesundheitlichen Folgen einer niedrigen "Health Literacy" (übersetzt etwa: "Verstehen gesundheitlicher und medizinischer Aussagen") sind schon in früheren Studien deutlich geworden: Solche Patienten werden häufiger in eine Klinik zur stationären Behandlung eingewiesen, leiden häufiger an bestimmten chronischen Erkrankungen wie Hypertonie, Diabetes mellitus, chronischem Herzversagen oder Arthritis. Ebenso sind sie häufiger behindert und leiden öfter unter starken Schmerzen, die sie von normalen Tätigkeiten abhalten. (vgl.: Ein bislang wenig bekanntes Krankheitsrisiko: "Legasthenie" in Gesundheitsfragen)
Ältere US-amerikanische Patienten, die die Anweisungen ihre Arztes oder Vorschriften zur Medikamenten-Einnahme nicht verstehen, haben nach einer neuen Studie ein deutlich höheres Sterberisiko. Dies ist das Ergebnis einer im Jahre 1997 begonnenen Untersuchung von über 3.200 Patienten der staatlichen amerikanischen Krankenversicherung "Medicare". Unerwünschte gesundheitlichen Folgen einer niedrigen "Health Literacy" (übersetzt etwa: "Verstehen gesundheitlicher und medizinischer Aussagen") sind schon in früheren Studien deutlich geworden: Solche Patienten werden häufiger in eine Klinik zur stationären Behandlung eingewiesen, leiden häufiger an bestimmten chronischen Erkrankungen wie Hypertonie, Diabetes mellitus, chronischem Herzversagen oder Arthritis. Ebenso sind sie häufiger behindert und leiden öfter unter starken Schmerzen, die sie von normalen Tätigkeiten abhalten. (vgl.: Ein bislang wenig bekanntes Krankheitsrisiko: "Legasthenie" in Gesundheitsfragen)
Zu Beginn der Studie, deren Ergebnisse jetzt in der Zeitschrift "Archives of Internal Medicine" veröffentlicht wurden, waren bei den Teilnehmern unterschiedliche Daten erhoben worden: Gesundheitszustand, sozialstatistische Angaben (Alter, Geschlecht, Einkommen usw.), darüber hinaus anhand eines zwölfminütigen Tests auch die gesundheitliche Kompetenz. Während des folgenden fünfjährigen Untersuchungszeitraums starben dann insgesamt 815 Studienteilnehmer. Die Sterbequote war jedoch höchst ungleich verteilt und in sehr starkem Maße abhängig von dem ermittelten gesundheitlichen Verständnis. Bei einem schlechten Wert lag die Sterbequote bei 39%, bei einem mittleren Wert bei 29% und bei einem guten Wert nur bei 19%. Da die Sterbequote auch von Faktoren wie dem Alter oder Erkrankungen abhängt, wurden solche Einflüsse in der statistischen Analyse mitberücksichtigt. Auch danach zeigte sich jedoch noch dieselbe Tendenz: In der Gruppe mit unzureichendem Verständnis medizinischer Aussagen oder Anweisungen lag das Sterberisiko etwa 1,3-1,7mal so hoch wie in der Gruppe mit gutem Verständnis. Der Einfluss der Gesundheitskompetenz auf die Sterberate war damit in der Studie etwa genau so groß wie die Schichtzugehörigkeit bzw. Einkommenshöhe.
Die Wissenschaftler fanden auch heraus, dass "Health Literacy" für bestimmte Krankheiten von unterschiedlicher Bedeutung ist: Bei Herz-Kreislauf-Erkrankungen und Krebs zeigte sich ein besonders deutlicher Effekt. Als Erklärung für die gefundenen Zusammenhänge werden in der Veröffentlichung unterschiedliche Aspekte angeführt. So haben Patienten mit niedriger Gesundheitskompetenz meist auch geringere Kenntnisse über Symptome, medizinische Behandlungserfordernisse und Präventionsmöglichkeiten für chronische Erkrankungen. Darüber hinaus gehen sie auch seltener zu Früherkennungsuntersuchungen und nicht zuletzt verfehlen medizinische Therapien bei ihnen ihre Wirkung - durch die Nichtbefolgung von ärztlichen Anweisungen oder Vorschriften zur Medikamenteneinnahme.
Die individuelle Gesundheitskompetenz wurde durch einen recht einfachen Test ermittelt, dem sogenannten "Test of Functional Health Literacy in Adults (TOFHLA)". Dabei wurden bei zwei Dritteln der Teilnehmer gute, bei 10% noch ausreichende und bei einem Viertel völlig unzureichende Testwerte festgestellt. Basis sind dabei recht simpel erscheinende Fragen, sinngemäß etwa folgender Art:
• Wenn Sie dreimal am Tag je 2 Tabletten mit etwas Wasser einnehmen sollen, wie viel Tabletten nehmen Sie dann insgesamt am Tag ein?
• Was ist richtig, a, b, c oder d ? "Der Arzt hat beschlossen, ein (a) Magen-Röntgenbild, (b) Diabetes-Röntgenbild, (c) Bakterien-Röntgenbild, (d) Seitenstechen-Röntgenbild zu machen.
Ein kostenloses Abstract der Studie ist hier nachzulesen: Health Literacy and Mortality Among Elderly Persons (Archives of Internal Medicine, Vol. 167 No. 14, July 23, 2007, 1503-1509)
Gerd Marstedt, 24.7.2007
"Entscheidungshilfen" für Patienten: Überaus hilfreich, aber im deutschen Gesundheitssystem noch ein Fremdwort
 Entscheidungshilfen ("Decision Aids") sollen Patienten dabei helfen, bei anstehenden Diagnoseverfahren oder Behandlungsmethoden die für sie persönlich sinnvollste Wahl zu treffen: Soll ich zur Darmkrebsfrüherkennung gehen? Einen PSA-Test machen? Ist ein Kaiserschnitt für mich besser oder eine Vaginalgeburt? Operation oder Chemotherapie? Im deutschen Gesundheitssystem sind solche Informationspakete (schriftlich oder als PC-gestütztes interaktives Programm) noch weitgehend unbekannt oder werden argwöhnisch als Einmischung in ärztliche Kompetenzen betrachtet. Im anglo-amerikanischen Sprachraum liegen inzwischen einige Hundert Studien und fast ein Dutzend Metaanalysen vor, in denen der Ertrag solcher Formen der Patienteninformation systematisch überprüft wurde. Einhelliges Fazit: Entscheidungshilfen vermehren das Wissen des Patienten über ihre Krankheit und stärken die sog. Therapietreue, erhöhen die Patientenzufriedenheit mit dem Arzt und reduzieren Unsicherheiten und Konflikte. In einigen Studien wurde darüber hinaus sogar ein besserer Therapieerfolg festgestellt.
Entscheidungshilfen ("Decision Aids") sollen Patienten dabei helfen, bei anstehenden Diagnoseverfahren oder Behandlungsmethoden die für sie persönlich sinnvollste Wahl zu treffen: Soll ich zur Darmkrebsfrüherkennung gehen? Einen PSA-Test machen? Ist ein Kaiserschnitt für mich besser oder eine Vaginalgeburt? Operation oder Chemotherapie? Im deutschen Gesundheitssystem sind solche Informationspakete (schriftlich oder als PC-gestütztes interaktives Programm) noch weitgehend unbekannt oder werden argwöhnisch als Einmischung in ärztliche Kompetenzen betrachtet. Im anglo-amerikanischen Sprachraum liegen inzwischen einige Hundert Studien und fast ein Dutzend Metaanalysen vor, in denen der Ertrag solcher Formen der Patienteninformation systematisch überprüft wurde. Einhelliges Fazit: Entscheidungshilfen vermehren das Wissen des Patienten über ihre Krankheit und stärken die sog. Therapietreue, erhöhen die Patientenzufriedenheit mit dem Arzt und reduzieren Unsicherheiten und Konflikte. In einigen Studien wurde darüber hinaus sogar ein besserer Therapieerfolg festgestellt.
Eine neuere Studie über die Effekte von Entscheidungshilfen bei schwangeren Frauen hinsichtlich der Geburtsart wurde jetzt im "British Medical Journal" veröffentlicht. Über 700 schwangere Frauen aus England und Schottland, die zuvor schon eine Kaiserschnitt-Geburt hatten, wurden per Zufall drei verschiedenen Gruppen zugeordnet. Eine Kontrollgruppe erhielt die normale medizinische Betreuung im Rahmen der Geburtshilfe. Eine zweite Gruppe bekam über ein PC-Programm Informationen über die unterschiedlichen Risiken einer Vaginalgeburt, einer vorher beschlossenen und einer im Notfall durchgeführten Kaiserschnitt-Geburt. Eine dritte Gruppe schließlich erhielt zusätzlich zu diesen Informationen die Möglichkeit, die unterschiedlichen medizinischen Risiken für Mutter und Kind, aber auch die Vorteile der Geburtsarten bei positivem Verlauf auf einer Skala nach ihrer persönlichen Wichtigkeit von 0-100 einzustufen. Diese Bewertungen wurden dann systematisch ausgewertet und mündeten in eine Handlungsempfehlung, die mit den schwangeren Frauen noch einmal diskutiert wurde.
Als Ergebnis zeigte sich, dass in beiden Interventionsgruppen das Ausmaß an Ängsten und Entscheidungskonflikten deutlich niedriger, die Zufriedenheit mit der medizinischen Betreuung deutlich höher war als in der Kontrollgruppe (mit normaler medizinischer Betreuung ohne Entscheidungshilfen). Darüber hinaus entschieden sich sich in der Gruppe mit detailliertem "Entscheidungsbaum" und Bewertung der Wichtigkeit unterschiedlicher Aspekte der Geburtsrisiken und -vorteile mehr Frauen für die normale Vaginalgeburt (37%) im Vergleich zu den beiden anderen Gruppen (30%). Die Studie ist hier im Volltext nachzulesen: Two decision aids for mode of delivery among women with previous caesarean section: randomised controlled trial (BMJ 2007;334:1305, 23 June)
Die Studie ist ein weiterer Beleg dafür, dass Entscheidungshilfen für Patienten ein überaus nützliches Instrument sind. Die mit schwerwiegenden Entscheidungen über eine Zustimmung zu diagnostischen Verfahren (die häufig auch körperliche und seelische Risiken in sich bergen) oder zu unterschiedlichen Therapieformen verbundenen Ängste und Konflikte können erheblich reduziert werden. Eines der wenigen Projekte in Deutschland, die für einzelne Erkrankungen an der Entwicklung solcher Informationspakete arbeiten, wird vom BMG finanziert. Für Depressionen, Diabetes, Bluthochdruck und Rückenschmerzen werden dort zur Zeit solche deutschsprachigen Materialien entwickelt und erprobt: Der Patient als Partner im medizinischen Entscheidungsprozess - Entscheidungshilfen.
Bereits im Jahre 2002 hatte die renommierte "Cochrane Collaboration" eine systematische Literaturübersicht vorgelegt, in der auf der Basis von 131 Studien der Nutzen von Decision Aids noch einmal bilanziert wurde. Fazit der Wissenschaftler war: "Die Studien zeigen, dass Entscheidungshilfen das Wissen der Patienten erweitern und der Entwicklung realistischer Erwartungen dienen. Sie fördern eine aktive Beteiligung am Entscheidungsprozess, verringern Entscheidungskonflikte, senken den Anteil derjenigen Patienten, die sich nicht entscheiden können und verbessern die Übereinstimmung zwischen persönlichen Werten und der tatsächlich getroffenen Wahl." Die Cochrane-Review ist hier zu finden: Decision aids for people facing health treatment or screening decisions (DOI: 10.1002/14651858.CD001431)
Vier Jahre später, im August 2006, hat das Picker Europe Institut, Oxford, in einer Veröffentlichung eine noch größere Zahl von Meta-Analysen über Decisions Aids bilanziert. Das Ergebnis fiel ähnlich positiv aus, wenn auch ein wenig differenzierter. Angela Coulter und Jo Ellins kommen dort zu folgender Zusammenfassung ihrer Befunde über die Effekte von Entscheidungshilfen:
- bessere Kenntnisse der Patienten
- stärkere Beteiligung am Entscheidungsprozess, weniger Entscheidungskonflikte, bessere Übereinstimmung der Entscheidung mit persönlichen Wertvorstellungen, keine Auswirkungen auf Ängste oder Depressionen, unterschiedliche Ergebnisse hinsichtlich der Patientenzufriedenheit
- einige Hinweise auf stärkere Verbesserungen des Gesundheitszustands, aber keine einheitlichen Ergebnisse
- keine negativen Effekte gefunden
Die Literaturstudie steht hier zum Download zu Verfügung: Improving Clinical Decision Making (PDF, 1.1 MB, 29 Seiten)
Die Studie ist ein Teil der Veröffentlichung "Patient-focused interventions - A review of the evidence (PDF, 10.9 MB, 277 Seiten)
Gerd Marstedt, 26.6.2007
Informationsflut in Gesundheitsfragen überfordert Patienten. Gewünscht wird ein Ärzte-TÜV und schriftliche Patienteninformationen vom Arzt
 Eine Bremer Bevölkerungsumfrage mit rund 3.600 Teilnehmern hat jetzt gezeigt: Patienten sind heute in Gesundheitsfragen erheblich besser informiert als ihre Väter und Mütter. Aber sie sind auch kritischer und anspruchsvoller. Die ärztliche Diagnose reicht den meisten nicht aus: Zwei von drei Patienten (67%) bemühen sich vor oder nach einem Arztbesuch um zusätzliche Informationen, sei es zu den Krankheitsursachen, sei es zu Behandlungsmöglichkeiten. Über die Hälfte (56%) aller Patienten stellen anlässlich eines Arztbesuchs zumindest manchmal schon vorher eine eigene Diagnose auf, weitere 18% machen dies regelmäßig.
Eine Bremer Bevölkerungsumfrage mit rund 3.600 Teilnehmern hat jetzt gezeigt: Patienten sind heute in Gesundheitsfragen erheblich besser informiert als ihre Väter und Mütter. Aber sie sind auch kritischer und anspruchsvoller. Die ärztliche Diagnose reicht den meisten nicht aus: Zwei von drei Patienten (67%) bemühen sich vor oder nach einem Arztbesuch um zusätzliche Informationen, sei es zu den Krankheitsursachen, sei es zu Behandlungsmöglichkeiten. Über die Hälfte (56%) aller Patienten stellen anlässlich eines Arztbesuchs zumindest manchmal schon vorher eine eigene Diagnose auf, weitere 18% machen dies regelmäßig.
Diese neue Patientenrolle bewirkt aber auch eine hohe Unzufriedenheit mit dem aktuellen Informationsangebot. Vermisst werden glaubwürdige Wegweiser und Lotsen zu vorhandenen Einrichtungen im Gesundheitswesen, denn hier erkennen Patienten: Es gibt erhebliche Qualitätsunterschiede zwischen Ärzten, jedoch sind die Informationsmöglichkeiten über Behandlungserfolge, Umgang mit Patienten oder neuere medizinische Fachkenntnisse völlig unbefriedigend.
Eine zentrale Erkenntnis der Befragung, so bilanzieren die Wissenschaftler, lautet: "Das Schlagwort vom 'informierten Patienten', der heute über Gesundheitsbeschwerden und Erkrankungen weit reichende Kenntnisse besitzt, ist nur ein Teil der Wahrheit. Patienten heute engagieren sich zwar sehr viel öfter als früher um Informationen, bleiben oft aber auch ratlos zurück."
Dieses Ergebnis steht nur scheinbar im Widerspruch zu der Beobachtung, dass die Flut der Gesundheitsinformationen in Apotheken- und Krankenkassenzeitschriften, in TV-Gesundheitsmagazinen und im Internet kaum noch überschaubar ist. "Was dort geboten wird", erklärten die Forscher, "ist jedoch für Patienten unbefriedigend. Es handelt sich, selbst bei qualitativ hervorragenden Websites, um abstrakte und unpersönliche Informationen, um populärwissenschaftlich aufbereitetes medizinisches Fachwissen. Patienten wollen jedoch keinen medizinischen Nachhilfeunterricht, sondern Antworten zu persönlichen Problemen: Sollte ich jetzt zu dieser Krebs-Früherkennungsuntersuchung gehen? Kommt Akupunktur oder eine andere alternative Behandlungsmethode auch für mich in Frage - in Anbetracht meines Lebensalters und meiner Krankheitsvorgeschichte?"
Die Studienautoren leiten aus ihren Befragungsergebnissen die Empfehlung ab, das Augenmerk zukünftig stärker auf vorhandene Einrichtungen im Gesundheitswesen zu richten, Wegweiser und Informationssysteme zu verbessern und nicht die Flut schriftlicher Informationen und Internet-Seiten mit Erläuterungen zu Krankheiten und Behandlungsmethoden noch weiter anwachsen zu lassen. Daher kann es nicht verwundern, dass alle in der Befragung vorgegebenen Möglichkeiten der Information über Ärzte bei der Mehrheit der Befragungsteilnehmer großes Interesse finden. Ein Ärzte-Verzeichnis mit Tätigkeitsschwerpunkten und Spezialisierungen ("Dr. med. Mustermann, Spezialgebiete: Rückenbeschwerden, Raucherentwöhnung, Kopfschmerzen") würde von über 90 Prozent begrüßt, ein sogenannter "Ärzte-TÜV", der nach einer Qualitätsprüfung für begrenzte Zeit vergeben wird, von knapp 70 Prozent, Informationen von Ärzten selbst über ihre Tätigkeitsschwerpunkte (in Praxisprospekten, Zeitungen, den Gelben Seiten) von über 60 Prozent.
Ein weiterer Vorschlag der Wissenschaftler geht dahin, dass Patienten die Möglichkeit erhalten, von ihrem Arzt eine "schriftlichen Patienteninformation" zu bekommen. Gemeint ist damit eine für Laien verständliche schriftliche Aufbereitung der Krankheitsdiagnose und Krankheitsursachen, gemessener Laborwerte und Befunde, der Vor- und Nachteile verschiedener Therapie-Alternativen, Einnahmevorschriften und Nebenwirkungen von Medikamenten, eigene Verhaltensrichtlinien etwa im Bereich Sport und Ernährung usw. Sinnvoll erscheint dies, weil die Zeit in der Sprechstunde oftmals ist zu knapp ist für alle Fragen. Auch die Bürger bekunden hier ein deutliches Interesse: Weit mehr als die Hälfte fände dies immer hilfreich, weitere 40 Prozent zumindest bei bestimmten Anlässen.
Auch ein Wegweiser zu Beratungsstellen im Gesundheitswesen wäre nach Ansicht der Studienautoren sinnvoll. Deren Inanspruchnahme ist derzeit war noch eher gering, zugleich wird ihnen aber von Besuchern, die dort um Rat gebeten haben, ein überaus positives Zeugnis ausgestellt.
Die jetzt veröffentlichte Studie "Ratlose Patienten? Gesundheitliche Information und Beratung aus Sicht der Bevölkerung" basiert auf einer repräsentativen Stichprobe von rund 3.600 Bürgerinnen und Bürgern im Alter von 18-80 Jahren im Land Bremen. Es ist die inhaltlich umfassendste Studie, die bislang in Deutschland zum Thema "Patienteninformation" durchgeführt worden ist. Die Ergebnisse der Studie sind jetzt veröffentlicht worden. "Silke Stroth, Antje Post, Janine Pfuhl, Gerd Marstedt: Ratlose Patienten: Gesundheitliche Information und Beratung aus Sicht der Bevölkerung, Edition Temmen, Bremen 2007"
Hier ist eine ausführlichere Darstellung der Befragungsergebnisse
Gerd Marstedt, 6.6.2007
Schweizer Studie über das medizinische Grundwissen der Bevölkerung zeigt erschreckende Unkenntnis
 Patienten verfügen heute über ein sehr viel umfassenderes medizinisches Laienwissen als ihre Eltern und Großeltern, suchen im Internet nach Ursachen ihrer Gesundheitsbeschwerden und möglichen Therapien - über diesen heute sehr viel weiterreichenden Informationsstand von Patienten zu medizinischen Fragen sind sich Wissenschaftler und auch praktizierende Ärzte weitgehend einig. Doch wie es scheint, ist dieses Patienten-Wissen oft nur sehr schmalspurig, es ist möglicherweise ein "Scheuklappen-Wissen", konzentriert auf eigene Gesundheitsbeschwerden und Erkrankungen. Diese Schlussfolgerung legt jedenfalls eine jetzt in der Zeitschrift "BMC Medicine" veröffentlichte Studie nahe. Deutschsprachige Schweizer Passanten wurden dort zufällig ausgewählt und mit einem kurzen Fragebogen wurden ihre medizinischen Grundkenntnisse erhoben. Als Ergebnis fanden die Wissenschaftler "in der Bevölkerung einen dramatischen Mangel an Grundwissen über typische Symptome und Risikofaktoren für überaus wichtige Erkrankungen".
Patienten verfügen heute über ein sehr viel umfassenderes medizinisches Laienwissen als ihre Eltern und Großeltern, suchen im Internet nach Ursachen ihrer Gesundheitsbeschwerden und möglichen Therapien - über diesen heute sehr viel weiterreichenden Informationsstand von Patienten zu medizinischen Fragen sind sich Wissenschaftler und auch praktizierende Ärzte weitgehend einig. Doch wie es scheint, ist dieses Patienten-Wissen oft nur sehr schmalspurig, es ist möglicherweise ein "Scheuklappen-Wissen", konzentriert auf eigene Gesundheitsbeschwerden und Erkrankungen. Diese Schlussfolgerung legt jedenfalls eine jetzt in der Zeitschrift "BMC Medicine" veröffentlichte Studie nahe. Deutschsprachige Schweizer Passanten wurden dort zufällig ausgewählt und mit einem kurzen Fragebogen wurden ihre medizinischen Grundkenntnisse erhoben. Als Ergebnis fanden die Wissenschaftler "in der Bevölkerung einen dramatischen Mangel an Grundwissen über typische Symptome und Risikofaktoren für überaus wichtige Erkrankungen".
Für ihren "PISA-Test" für Erwachsene zum Thema "medizinisches Grundwissen" wählten die Forscher vier Krankheiten aus, die ihnen besonders wichtig erschienen: Chronisch-obstruktive Lungenkrankheiten (wie z.B. Bronchitis, Asthma), HIV-Infektionen, Herzinfarkt und Schlaganfall. Zu diesen Krankheiten befragten sie medizinische Spezialisten: Über welche Symptome zu diesen Krankheiten und welche Risikofaktoren sollte ein normaler Bürger (ohne medizinische Vorkenntnisse oder berufliche Tätigkeit im Gesundheitswesen) Bescheid wissen, um rechtzeitig medizinische Hilfe in Anspruch zu nehmen oder sein Gesundheitsverhalten zu verändern? Das Ergebnis waren 9 Fragen, die sie in der Befragung dann den knapp 200 Schweizer Bürgerinnen und Bürgern stellten.
Bei einer optimalen Beantwortung aller Fragen konnten in der Auswertung der Antworten exakt 100 Punkte erreicht werden. Es zeigte sich jedoch, dass im Durchschnitt lediglich 32 Punkte erzielt wurden. Noch überraschender war für die Wissenschaftler jedoch, dass dieser Wert auch bei bestimmten Gruppen nur unwesentlich höher lag, bei denen man fundiertere und umfassendere Kenntnisse auf jeden Fall erwartet hätte. So schnitten auch Befragungsteilnehmer mit einem höheren Bildungsniveau kaum besser ab (Durchschnitt 36 Punkte), ebenso wie solche, die schon von einer der Krankheiten persönlich betroffen waren (37 Punkte) oder Befragte, die beruflich enger mit medizinischen Fragen zu tun haben (MTA, PTA usw.) (38 Punkte). Weder das Geschlecht noch das Alter hatten einen Einfluss.
Für die Wissenschaftler sind die Ergebnisse deshalb bestürzend, weil sie deutlich machen, dass ein Großteil der Bevölkerung weder die Risikofaktoren für wichtige Volkskrankheiten kennt noch Alarmsignale, also Symptome, bei deren Auftreten dringend medizinische Hilfe in Anspruch genommen werden sollte. Darüber hinaus werfen die Befunde, selbst wenn sie an einer relativ kleinen Stichprobe gewonnen wurden, u.E. jedoch auch einige wissenschaftliche Fragen auf, die das in letzter Zeit immer wieder kolportierte Bild vom heutzutage "informierten Patienten" in ein neues Licht rücken.
Die Studie ist hier im Volltext (PDF) kostenlos nachzulesen: Do citizens have minimum medical knowledge? - A survey (BMC Medicine 2007, 5:14, 31 May 2007)
Hier findet man ein Abstract der Studie
Hier ist zum Selbsttest der Fragebogen der Studie mit den als richtig bewerteten Antworten: (Übersetzung aus dem Englischen ins Deutsche durch Forum Gesundheitspolitik)
1.) Welche Risikofaktoren sind hauptsächlich verantwortlich für chronische Lungenerkrankungen?
(Rauchen, Umwelteinflüsse, Erbanlagen)
2.) An welchen Symptomen erkennt man chronische Lungenerkrankungen?
(Husten, Auswurf beim Husten)
3.) Was sind Symptome eines Schlaganfalls?
(Lähmungen, Sprechstörungen)
4.) Welche Krankheiten, Verhaltensweisen und Lebensumstände erhöhen das Risiko für einen Schlaganfall?
(Rauchen, hoher Blutdruck, hohe Blutfett-Werte, Diabetes, Herzrhythmusstörungen)
5.) Gibt es einen Unterschied zwischen HIV und AIDS?
(Ja)
6) Wie kann man sich vor einer HIV-Infektion schützen?
(Kondom-Benutzung, sexuelle Abstinenz, kein direkter Kontakt mit Körperflüssigkeiten)
7.) Ist eine HIV-Infektion heilbar?
(Nein)
8.) Was können Symptome für einen Herzinfarkt sein?
(Schmerzen in der Brust, ausstrahlende Schmerzen, Bewusstlosigkeit)
9.) Welche Krankheiten, Verhaltensweisen und Lebensumstände erhöhen das Risiko für einen Herzinfarkt?
(Rauchen, hoher Blutdruck, abnorm hohe Blutfett-Werte, Diabetes, Erbanlagen)
Gerd Marstedt, 3.6.2007
Schwierigkeiten, Grenzen und Anforderungen der Beratung von Patienten durch Experten: Das Beispiel Apotheker
 "... und fragen Sie Ihren Arzt oder Apotheker". Ob dieser Ratschlag wirklich immer der beste ist und welchen Nutzen es stiftet, wenn ein systematisches Angebot der Beratung durch Apotheker für bestimmte Patientengruppen existiert, die dauerhaft oder intensiv mit Arzneimittel behandelt werden, wurde jetzt in zwei in Großbritannien durchgeführten Studien genauer untersucht. Da die öffentlichen Apotheker (community pharmacists) im britischen System des "National Health Service" eine relativ wichtige Rolle spielen, liegt es auch nahe, dass derartige Studien dort durchgeführt werden. Wenn man sieht, dass und wie auch die privaten Apotheker in Deutschland ihre "Verkäufer-Rolle" zu relativieren versuchen und zum Beobachter und Berater der medikamentösen Behandlung einzelner Patienten zu werden, lohnt ein rechtzeitiger Blick auf den Nutzen der neuen Rollen, auch wenn es sich um Beobachtungen unter deutlich anderen sozialen Bedingungen handelt.
"... und fragen Sie Ihren Arzt oder Apotheker". Ob dieser Ratschlag wirklich immer der beste ist und welchen Nutzen es stiftet, wenn ein systematisches Angebot der Beratung durch Apotheker für bestimmte Patientengruppen existiert, die dauerhaft oder intensiv mit Arzneimittel behandelt werden, wurde jetzt in zwei in Großbritannien durchgeführten Studien genauer untersucht. Da die öffentlichen Apotheker (community pharmacists) im britischen System des "National Health Service" eine relativ wichtige Rolle spielen, liegt es auch nahe, dass derartige Studien dort durchgeführt werden. Wenn man sieht, dass und wie auch die privaten Apotheker in Deutschland ihre "Verkäufer-Rolle" zu relativieren versuchen und zum Beobachter und Berater der medikamentösen Behandlung einzelner Patienten zu werden, lohnt ein rechtzeitiger Blick auf den Nutzen der neuen Rollen, auch wenn es sich um Beobachtungen unter deutlich anderen sozialen Bedingungen handelt.
Bei der Vorstellung der Ergebnisse geht es in keiner Weise um die Diskriminierung der Apotheker oder die Verklärung anderer Expertengruppen, sondern darum, vor scheinbaren Patentrezepten zu warnen und Aufmerksamkeit für die offensichtliche Komplexität derartiger Beratungskontexte zu wecken.
In der ersten Studie, einer randomisierten, kontrollierten Studie bei nachstationär behandelten Herzpatienten, geht es darum, ob "community pharmacists" nutzbringend bei der Arzneimitteltransparenz, dem symptombezogenen Selbstmanagement und der Lebensstilberatung dieser Patientengruppe aktiv sein können. Der Nutzen wurde an der Wahrscheinlichkeit und Häufigkeit der Wiedereinweisungen ins Krankenhaus, der speziell erhobenen Lebensqualität und der Sterblichkeit der Herzpatienten gemessen.
Um die Bedeutung der hier vorgestellten neuesten Forschungsergebnisse verstehen zu können, sind vorab die Ergebnisse anderer Studien wichtig. Der 2005 in der Fachzeitschrift "Heart" veröffentlichte Review von Studien über multidisziplinäre Interventionen bei Herzpatienten von Holland et al. (Holland/Battersby/Harvey/Lenaghan/Smith/Hay "Systematic Review of multidisciplinary interventions in heart failure". 2005. 91: 899-906) zeigte, dass für die ambulante Behandlung von schweren Herzerkrankungen und um die Wiedereinweisungen der Patienten ins Krankenhaus und die spezifische Sterblichkeit zu reduzieren, die multidisziplinäre häusliche Überwachung und Beratung der medikamentösen Behandlung durch ein multidisziplinäres Team von spezialisierten Krankenschwestern oder -pflegern, Sozialarbeitern, Apothekern und Ernährungsberatern von hoher Bedeutung ist. Dieser Review von Holland et al. und eine bereits 2001 veröffentlichte randomisierte, kontrollierte Studie in Glasgow (Blue/Lang/McMurray/Davie/McDonagh/Murdoch et al. "Randomised controlled trial of specialist nurse intervention in heart failure". British Medical Journal. 2001. 323: 715-718) zeigte, dass die bei derartigen multidisziplinären Interventionen aktiven spezialisierten Krankenpflegekäfte die besten Ergebnisse erzielten.
Einer flächendeckenden Einführung in Großbritannien stand allerdings auch die geringe Anzahl derartiger Fachkräfte entgegen. Auf der Suche nach Alternativen stieß die Gesundheitspolitik auf die rund 12.000 britischen, räumlich gut verteilten "community pharmacists".
Ob diese Expertengruppe aber auch einen ähnlichen Nutzen stiften kann wie die spezialisierten Krankenpflegekäfte, untersuchte eine erneute randomisierte, kontrollierte Studie, die von einer Forschergruppe um Richard Holland durchgeführt wurde.
Ihre Ergebnisse sind unter der Überschrift "Effectiveness of visits from community pharmacists for patients with heart failure: HeartMed randomised controlled trial" in der Online-Ausgabe des "British Medical Journal (BMJ)" vom 23. April 2007 veröffentlicht worden und komplett als Online First-PDF-Datei herunterladbar.
Sie lauten:
• Die Patienten waren sehr mit der Beratung und der Hilfe zum Selbstmanagement durch die öffentlichen Apotheker zufrieden.
• Die Intervention der Apotheker führten zu keiner Reduktion von Wiedereinweisungen und Sterblichkeit, die mit der beobachteten Wirkung der Intervention von spezialisierten Pflegekräften vergleichbar gewesen wäre.
• Mit ihren derzeitigen Fähigkeiten sind "communitry pharmacists" nicht die Expertengruppe, die hier eine wirksame Unterstützung liefern kann.
• Konsequenterweise spricht die Forschergruppe daher an, dass "these results present a problem for policy makers who are faced with a shortage of specialist provision and have hoped that skilled community pharmacists could produce the same benefits."
Der Hintergrund für die zweite Untersuchung über die Wirksamkeit der Beratung und weiteren Unterstützung durch Apotheker ist zunächst einmal der von der britischen Regierung unter der Überschrift "Choosing health. Making healthy choices easier" (kapitelweise oder komplett - Vorsicht über 3 MB - als 203-seitige PDF-Datei herunterladbar ab 2004 favorisierte und präsentierte "approach to healthier lifestyles that involves people making healthy choices through the provision of increased access to information and low intensity interventions and support services." Innerhalb dieses Konzepts "community pharmacists have been seen as ideally placed to deliver many of these preventive healthcare initiatives".
In einem Konzept für das hierfür entwickelte Instrument, dem so genannten "Medication review" aus dem Jahr 2005 ("NHS Community Pharmacy Contractual Framework. Enhanced Service - Medication Review") wird dieser Service so beschrieben: "A structured, critical examination of a patients medicines with the objective of reaching an agreement with the patient about the continued appropriateness and effectiveness of the treatment, optimising the impact of medicines, minimising the number of medication related problems and reducing waste."
Mit der qualitativen Methode der Diskursanalyse einer Reihe von Kommunikationskontakten zwischen Patienten und Beratungs-Apothekern untersuchten nun mehrere Wissenschaftler der Universitäten von East Anglia in Norwich und der walisischen Universität von Cardiff ob es den Apothekern gelingt, die ihnen zugedachte weite Gesundheits-Ratgeberrolle innerhalb der Leistung des "medication review" bei 80-Jährigen oder älteren Personen zu erfüllen. Die Konzentration auf die Hochaltrigen erfolgt u.a. deswegen, weil nach dem bereits zitierten Konzept ein "medication review" generell allen über 75 Jahre alten NHS-Mitgliedern alle 12 Monate angeboten werden soll, und ein Angebot bei Personen, die 4 oder mehr Verordnungen haben, alle 6 Monate erfolgen soll.
In einem in der Online-Ausgabe des "British Medical Journal (BMJ)" vom 20. April 2007 veröffentlichten Aufsatz von Salter, Holland et al. "'I havent even phoned my doctor yet." The adcice giving role of the pharmacist during consultations for medication review with patients aged 80 or more: qualitative discourse analysis" kommen die Wissenschaftler zu folgenden Erkenntnissen:
• Unabhängig von ihrem Projekt heben die Forscher hervor, dass - etwas salopp ausgedrückt - die Apotheker beim "medication review"-Service schlecht vorbereitet 2Ins kalte Wasser geschmissen" worden sind. So fehlt ihnen traditionell vor allem jegliches Training in Gesundheitsversorgungs-Kommunikation.
• Die Apotheker fanden trotzdem viele Gelegenheiten, und nutzen diese, Rat, Information und Anweisungen zu geben.
• Diese ratgebenden Aktionen wurden aber nur selten durch die Patienten initiiert und wurden auch trotz deutlicher Hinweise auf das Fehlen von Problemen oder Fragestellungen und bedächtige Vorfphrungen von Kompetenz und Wissen auf Seiten der Patienten gegeben.
• Entsprechend oft wurde Ratschläge widersprochen oder sie wurden zurückgewiesen. Oft entstanden auch interaktive Schwierigkeiten oder trat betretenes Schweigen während der Konsultationen ein.
• Dementsprechend kritisch fällt die Schlussfolgerung der Studie aus: Die ratgebende Rolle der Apotheker hat demnach das Potential, die angenommene Kompetenz, Integrität und Selbststeuerungsfähigkeit der alten Patienten zu untergraben und die Patienten zu erschrecken.
• Eine bei allen kommunikativen Aktionen mit oder gegenüber Patienten beachtenswerte Feststellung und eine Warnung vor nicht dazu ausgebildeten expertlichen Ratgebern schließt die Studie der britischen Forscher ab: "Caution is needed in assuming that commonsense interventions becessariuly lead to health gain."
Auch den BMJ-Aufsatz von Salter, Holland et al. über Apotheker als Gesundheitsratgeber gibt es als Online First-PDF-Datei herunterzuladen.
Bernard Braun, 29.4.2007
Die TOP 200 der Pop_ICD und Pop_OPS 2006
 Wer schon einmal als medizinischer Laie oder als Nichtangehöriger der Großes-Latinum-Minderheit in der Bevölkerung Bauchschmerzen vom Grübeln darüber bekam, was "Akute Appendizitis" bedeutet, nicht ahnen konnte wo die "Bösartige Neubildung des Rektums" auftritt und was bei der "Paroxysmalen Tachykardie" passiert oder wer an den "Sonstigen Krankheiten des Ösophagus" zu schlucken hatte, und dann auch nicht "den Pschyrembel" oder ein verwandtes medizinisches Wörterbuch zur Hand nehmen konnte, weiß um den Nutzen des Angebots einer populärsprachlichen Liste der 200 gebräuchlichsten medizinischen oder diagnostischen Begriffe aus der "Internationalen Diagnoseklassifikation (ICD)" und dem "Operationen- und Prozedurenschlüssel (OPS)".
Wer schon einmal als medizinischer Laie oder als Nichtangehöriger der Großes-Latinum-Minderheit in der Bevölkerung Bauchschmerzen vom Grübeln darüber bekam, was "Akute Appendizitis" bedeutet, nicht ahnen konnte wo die "Bösartige Neubildung des Rektums" auftritt und was bei der "Paroxysmalen Tachykardie" passiert oder wer an den "Sonstigen Krankheiten des Ösophagus" zu schlucken hatte, und dann auch nicht "den Pschyrembel" oder ein verwandtes medizinisches Wörterbuch zur Hand nehmen konnte, weiß um den Nutzen des Angebots einer populärsprachlichen Liste der 200 gebräuchlichsten medizinischen oder diagnostischen Begriffe aus der "Internationalen Diagnoseklassifikation (ICD)" und dem "Operationen- und Prozedurenschlüssel (OPS)".
Denn wer weiß schon wirklich und spontan etwas mit den "OPS-Positionen" "Monitoring von Atmung, Herz und Kreislauf ohne Messung des Pulmonalarteriendruckes und des zentralen Venendruckes", "Appendektomie", "Transurethrale Inzision, Exzision, Destruktion und Resektion von (erkranktem) Gewebe der Harnblase" oder "Extrakorporale Stoßwellenlithotripsie [ESWL] von Steinen in den Harnorganen" anzufangen?
Der AOK-Bundesverband, der im Januar 2007(!!) einen ersten, erklärtermaßen ergänzungs- und überarbeitungsoffenen Versuch für zwei solche Listen veröffentlicht hat, weist zu Recht darauf hin, dass sich beispielsweise die erstmals 2005 erstellten und 2007 zum zweiten Mal zu erstellenden Qualitätsberichte der Krankenhäuser politisch gewollt an die Versicherten als medizinische Laien wenden, es aber bisher noch keine "populärsprachliche Standardübersetzung (gibt), die für medizinische Laien verständlich ist". Einer der vielen Verständnisbarrieren für Patienten beim Vergleich der Qualitätsberichte unterschiedlicher Krankenhäuser sind daher die krankenhausindividuellen Übersetzungsversuche oder ihr Festhalten am Medizinlatein.
Nach Kenntnis der vielen vor allem internationalen Studien über die sprachlichen Verständnisgrenzen vieler Versicherten und Patienten im Bereich ihrer gesundheitlichen Versorgung und die Bedeutung von "health literacy" ist dem Ausblick des AOK-Autors voll zuzustimmen: "Die allgemeinverständliche Übersetzung einer medizinischen Klassifikation stellt eine große Herausforderung dar. Denn sie muss sich in der Grauzone zwischen medizinischer Exaktheit und "Volksmund" bewegen und sehr heterogene Zielgruppen bedienen. Da ein populärsprachlicher Ausdruck nicht medizinisch exakt ist, werden Unschärfen bleiben. Es ist allerdings nicht die Absicht dieser Übersetzung, das Gespräch mit dem medizinischen Experten zu ersetzen."
Erhältlich ist sowohl die "Populärsprachliche ICD 2006 - TOP 200 - (Version 3.0)" als auch die "Populärsprachliche OPS 2006 - TOP 200" als Excel-Tabellen.
Bernard Braun, 20.1.2007
Ein bislang wenig bekanntes Krankheitsrisiko: "Legasthenie" in Gesundheitsfragen
 US-amerikanische Studien haben ein neues Krankheitsrisiko entdeckt: Unzulängliche "Health Literacy", also unzureichende Kompetenzen im Umgang mit Gesundheits- und Krankheitsinformationen. Konkret bedeutet diese "gesundheitliche Legasthenie": Von Ärzten oder Apothekern ausgegebene Informationen werden nicht richtig interpretiert und umgesetzt, Beipackzettel für Medikamente falsch oder gar nicht gelesen, körperliche Symptome und Krankheitsvorboten falsch gedeutet oder Botschaften der Pharma-Werbung allzu wörtlich genommen. Rund 90 Millionen US-Amerikaner sind nach der Studie von dieser Problematik betroffen.
US-amerikanische Studien haben ein neues Krankheitsrisiko entdeckt: Unzulängliche "Health Literacy", also unzureichende Kompetenzen im Umgang mit Gesundheits- und Krankheitsinformationen. Konkret bedeutet diese "gesundheitliche Legasthenie": Von Ärzten oder Apothekern ausgegebene Informationen werden nicht richtig interpretiert und umgesetzt, Beipackzettel für Medikamente falsch oder gar nicht gelesen, körperliche Symptome und Krankheitsvorboten falsch gedeutet oder Botschaften der Pharma-Werbung allzu wörtlich genommen. Rund 90 Millionen US-Amerikaner sind nach der Studie von dieser Problematik betroffen.
Die Ergebnisse basieren auf Interviews mit knapp 3.000 Rentnern (Patienten bei Medicare) im Alter von durchschnittlich 71 Jahren. 11% von ihnen wiesen nur minimale, weitere 22% unzureichende Gesundheitskompetenzen auf. In einstündigen Interviews wurden neben der Gesundheitskompetenz physischer und psychischer Gesundheitszustand erfasst sowie Verhaltensgewohnheiten wie Alkohol- und Tabakkonsum. Der überraschende Befund dabei war: Gesundheitlich inkompetente Interviewteilnehmer litten deutlich häufiger an bestimmten chronischen Erkrankungen wie Hypertonie, Diabetes mellitus, chronischem Herzversagen oder Arthritis. Ebenso waren sie häufiger behindert und litten öfter unter starken Schmerzen, die sie von normalen Tätigkeiten abhielten. Andere Krankheiten wie Asthma, Krebs oder koronare Herzkrankheiten traten jedoch nicht häufiger auf. Interpretierbar ist dies wohl so, dass einige chronische Erkrankungen ein Verständnis des Krankheitsgeschehens, eine Bereitschaft zur Änderung von Verhaltensgewohnheiten oder auch "Compliance", also den Willen voraussetzen, verordnete Medikamenten planmäßig einzunehmen, während bei anderen Erkrankungen wie Krebs oder Asthma ein solcher Zusammenhang nicht besteht.
Die gesamte Studie ist kostenpflichtig, in zwei Aufsätzen finden sich jedoch Zusammenfassungen der Ergebnisse:
• Poor Health Litercy associated with poorer physical and mental health
• 90 Million Americans are Burdened with Inadequate Health Literacy
In einer weiteren Studie wurde 2006 bei rund 2.500 älteren Bürgern (70-79 Jahre), die noch in der Kommune (und nicht in Alten- oder Pflegeheimen) wohnen, ein ähnliches Ergebnis festgestellt. Etwa bei jedem vierten fanden die Forscher vom San Francisco VA Medical Center eine eingeschränkte Lesekompetenz in Gesundheits- und Krankheitsfragen. Und auch hier wurde deutlich, dass die eingeschränkte Kompetenz negative Folgen für Gesundheit und Lebenserwartung hat. Auch bei Kontrolle von sozio-ökonomischen Faktoren (Einkommen, Bildungsniveau usw.) war die Lebenserwartung der Gruppe mit Handicap deutlich niedriger.
Ein Abstract der Studie ist hier zu finden:
• Limited Literacy and Mortality in the Elderly: The Health, Aging, and Body Composition Study
Eine etwas ausführliche Darstellung der Befunde hier:
• Low Literacy Increases Risk Of Death And Misunderstanding Of Medical Consent Forms
Wer sich für das Thema "Health Literacy" interessiert, sollte das August-2006-Heft der Zeitschrift "Journal of General Internal Medicine" lesen, die sich in knapp 20 Aufsätzen ausschließlich dieser Frage widmet:
Journal of General Internal Medicine: Health-Literacy
Ferner gibt es vom U.S. Department of Health and Human Services einen Bericht zum Stand der Forschung: Literacy and Health Outcomes
Gerd Marstedt, 15.1.2007
Der Irrglaube vom "Krebs als Schicksal" und die Grenzen von Gesundheitsaufklärung
 Ergebnisse einer Befragung von 4.000 Patientinnen und Patienten durch die Organisation "Cancer Reasearch" verdeutlichen, dass in vielen Bevölkerungskreisen Überzeugungen anzutreffen sind, die von einer patientenorientierten Gesundheitsversorgung meist zu wenig beachtet werden. Danach glauben 27 % der Erwachsenen in Großbritannien, Krebs sei hauptsächlich eine "Fügung des Schicksals". Dieser Ansicht sind mehr Frauen als Männer und auch mehr Personen über 65 als Jüngere. Die deutlichsten Unterschiede gibt es aber, wenn man die Patienten nach ihrer Zugehörigkeit zu einer sozialen Schicht differenziert betrachtet. Von denen, die aus den sozial benachteiligsten Regionen Großbritanniens kommen, meinen nämlich 43 %, dass Krebs schicksalhaft ausbricht, während dieser Ansicht nur noch 14 % der Befragten aus den sozial privilegiertesten Gegenden sind. Die Untergruppe der befragten Patienten, in der am meisten, nämlich gut 50 % glaubten, Krebs sei schicksalsbedingt, war im übrigen die Rauchergruppe.
Ergebnisse einer Befragung von 4.000 Patientinnen und Patienten durch die Organisation "Cancer Reasearch" verdeutlichen, dass in vielen Bevölkerungskreisen Überzeugungen anzutreffen sind, die von einer patientenorientierten Gesundheitsversorgung meist zu wenig beachtet werden. Danach glauben 27 % der Erwachsenen in Großbritannien, Krebs sei hauptsächlich eine "Fügung des Schicksals". Dieser Ansicht sind mehr Frauen als Männer und auch mehr Personen über 65 als Jüngere. Die deutlichsten Unterschiede gibt es aber, wenn man die Patienten nach ihrer Zugehörigkeit zu einer sozialen Schicht differenziert betrachtet. Von denen, die aus den sozial benachteiligsten Regionen Großbritanniens kommen, meinen nämlich 43 %, dass Krebs schicksalhaft ausbricht, während dieser Ansicht nur noch 14 % der Befragten aus den sozial privilegiertesten Gegenden sind. Die Untergruppe der befragten Patienten, in der am meisten, nämlich gut 50 % glaubten, Krebs sei schicksalsbedingt, war im übrigen die Rauchergruppe.
Der für die Patienteninformation bei "Cancer Research" Verantwortliche, Lesley Walker, reagierte auf diese Ergebnisse folgendermaßen: Zum einen hielt er die hohen Anteile der britischen BürgerInnen, die bei Krebs das Schicksal am Werk sah, für "alarmierend". Dies gelte auch dafür, dass große Teile der Bevölkerung offensichtlich nicht realisiert hätten, dass die Hälfte der Krebserkrankungen durch Veränderungen der Lebensweise verhindert werden könnten.
Ob das von ihm und britischen Onkologen vorgeschlagene Gegenmittel einer besseren öffentlichen Gesundheitsaufklärung und Information aber wirklich viel und allen in dieser Weise orientierten Patienten etwas hilft, erscheint zweifelhaft. Dies vor allem wegen des eindeutigen kausalen Zusammenhangs zwischen schlechter Schulbildung, Armut und dem Glauben an schicksalhafte Ursachen von Krebserkrankungen. Diese Art von "Irrglauben" ist nicht durch Aufklärung und Information zu beseitigen, sondern nur durch Veränderungen der sozialen Kontexte in denen er offensichtlich besonders gut gedeiht. Dies könnte z.B. daran liegen, dass die schlechten sozialen Perspektiven dieser Personen vielleicht am besten durch den Glauben an ihr Schicksalhaftes zu ertragen sind.
Hier finden Sie mehr über die am 3.1.2007 veröffentlichte Untersuchung und die Organisation "Cancer Research".
Bernard Braun, 10.1.2007
"Performance Snapshots" des Commonwealth Fund: Eine neue leistungsfähige Informationsquelle für den "eiligen Leser".
 "Tracking the steady stream of research and data about the performance of the health care system can be a daunting task." Mit dieser Feststellung über die Fülle der täglich gewonnenen und erhältlichen Erkenntnisse über die Leistungen und Leistungsfähigkeit der verschiedenen Gesundheitssysteme umschreibt der liberale us-amerikanische "Commonwealth Fund" den Start einer neuen Sparte in seinem auch aus vielen Forumsbeiträgen bekannten breiten gesundheitswissenschaftlichen und sozialpolitischen Informationsprogramm.
"Tracking the steady stream of research and data about the performance of the health care system can be a daunting task." Mit dieser Feststellung über die Fülle der täglich gewonnenen und erhältlichen Erkenntnisse über die Leistungen und Leistungsfähigkeit der verschiedenen Gesundheitssysteme umschreibt der liberale us-amerikanische "Commonwealth Fund" den Start einer neuen Sparte in seinem auch aus vielen Forumsbeiträgen bekannten breiten gesundheitswissenschaftlichen und sozialpolitischen Informationsprogramm.
Gegen die erwähnte furchterregende Aufgabe soll ab sofort die Seite "Performance Snapshots" helfen. Auf ihr werden wichtige Fragen der Performance von Gesundheits- und Versorgungssystemen gestellt und in systematischer Weise theoretisch wie empirisch beantwortet. In der bekannten Systematik der Chartbooks des Fund (eine der für die Snapshot-Sparte verantwortliche Wissenschaftlerin ist die durch ihre Chartbooks bereits bekannte Sheila Leatherman) werden die Ausführungen durch herunterladbare und als PDF- oder Powerpoint-Dateien weiter verwendbare Schaubilder und Grafiken aus den verschiedenen US- und internationalen Surveys ergänzt sowie durch Literatur- und Quellenverweise abgerundet.
Die bisher 84 Snapshots mit rund 180 Schaubildern und Grafiken beschäftigen sich z. B. mit den Themen:
• Wie viele Menschen brauchen medizinische Versorgung wegen Problemen, die durch Arzneimittelverbrauch entstanden sind?
• Wie viele Frauen erhalten Mammografien, um Brustkrebs zu entdecken?
• Wie viele Menschen bekommen Antibiotika bei einfachen Erkältungen?
• Wie oft beraten Ärzte Teenager über gesundes Verhalten?
Das Angebot soll regelmäßig erweitert werden. Der Aufbau der Beantwortung der Fragen folgt auf zwei randvoll mit Fakten gefüllten A 4-Seiten meist dem folgendem Schema: Warum ist die Frage wichtig? Was weiß man darüber? Welche Implikationen hat das reale Geschehen? Was kann tun, um die Situation zu verbessern?
Hierüber erreichen Sie die Performance Snapshots des Commonwealth Fund.
Bernard Braun, 14.12.2006
Wie sieht die Qualität von Patienteninformationsmaterialien aus und wie kann man sie verbessern?
 Gut informierte Patienten treffen zusammen mit ihren evidenzbasiert behandelnden Ärzten gemeinsame Entscheidungen über ihre weitere Behandlung, erhöhen damit die Wirksamkeit und Effizienz der Behandlung und verbessern ihre Gesundheit. Noch so überzeugte Vertreter dieses Idealbildes von "informed and shared decision making" kennen mittlerweile eine Reihe von Flecken, die es eintrüben.
Gut informierte Patienten treffen zusammen mit ihren evidenzbasiert behandelnden Ärzten gemeinsame Entscheidungen über ihre weitere Behandlung, erhöhen damit die Wirksamkeit und Effizienz der Behandlung und verbessern ihre Gesundheit. Noch so überzeugte Vertreter dieses Idealbildes von "informed and shared decision making" kennen mittlerweile eine Reihe von Flecken, die es eintrüben.
Einer der zunehmend bedeutender werdenden Flecken ist die Qualität der Informationen, die Patienten benötigen um ihre Rolle als "Koproduzent" oder mündiger Patient ausfüllen zu können. Die Qualitätsmängel reichen dabei von der sozial diskriminierten Zugänglichkeit von Informationen, deren Verständlichkeit und der insbesondere im Internet verbreiteten Widersprüchlichkeit von auf den ersten Blick seriös wirkenden Informationen und dem Folgeproblem der "kognitiven Dissonanz" mit entsprechenden Funbktionsproblemen der gemeinsamen Entscheidungsfindung.
Bei der Fülle der Gesundheitsportale können Laien auch nicht rasch genug, und Zeit ist häufig für Patienten eine extrem knappe Ressource, die Qualität des Angebots erkennen. So kommt es zur Paradoxie, dass im Zustand der maximalen externen Fülle von Informationen, die internen Informationsströme zwischen Patient und Arzt eine wichtigere Rolle als vor der Informationsexplosion spielen.
Mit diesem Problemkomplex beschäftigten sich seit einiger Zeit britische Gesundheitswissenschaftler, die im "Picker Institute Europe" und in der "Public Health Resource Unit" in Oxford arbeiten, im Auftrag des britischen Gesundheitsministeriums. Das Pickerinstitut erstellt seit vielen Jahren weltweit Analysen, in deren Mittelpunkt die Wahrnehmungen und Erfahrungen aber auch der Informationsstand von Patienten und Beschäftigten im Gesundheitswesen stehen. Diese Analysen dienen z.B. dem britischen NHS als eine wichtige gesundheitspolitische Bewertungs- und Planungsgrundlage.
In der im November 2006 erschienenen Analyse "Assessing the quality of information to support people in making decisions about their health and healthcare" beschäftigen sich Angela Coulter und sieben weitere Oxforder WissenschaftlerInnen u.a. mit folgenden Themen:
• Was ist der Nutzen einer guten Informationsqualität?
• Wer liefert Gesundheitsinformationen?
• Wie gut ist die Informationssituation?
• Wie entwickeln Informationsanbieter Patienten-Informationsmaterialien?
• Was denkt die Bevölkerung über Vorschläge einer strengeren Qualitätskontrolle für Informationen?
Die Studie stützt sich auf umfangreiche empirische Recherchen im Bereich des britischen NHS über den Umfang und die Anbieter von patientenbezogenen Informationen zu vier Krankheits- oder Gesundheitsproblemen (chronisch-obstruktive Lungenerkrankungen, Arthritis, Ernährung/Übergewicht und die Mehrfachimpfung gegen Masern, Mumps und Röteln), eine detaillierte Bewertung von Informationsangeboten und -materialien (mit der evidenzbasierten Checkliste "International Patient Decision Aid Standards (IPDAS)") und einen Telefonsurvey bei Informationsanbietern zum Prozess der Informationsaufbereitung und der Beteiligung von Nutzern. Ein Ziel der Wissenschaftlergruppe war, die Realisierbarkeit und den Nutzen einer kriteriengestützten "Informations-Akkreditierung" herauszuarbeiten. Dabei verfolgte sie auftragsgemäß sehr konkrete Ziele, wie etwa "the extent to which the information leads to better decisions or reduces anxiety" herauszufinden.
Zu den Schlussfolgerungen der Recherchen gehören u.a.:
• "Good quality health information is essential for greater patient involvement in healthcare, but the quality of patient materials needs to be improved."
• "It is not sufficient to rely on the knowledge and judgement of individual clinicians to wirite patient information materials."
• "Information provider organisations should be more systematic about involving patients and other stakeholders in developing and evaluating their materials.
• "Greater attention needs to be paid to improving access to patient information materials...."(6)
Als PDF-Datei kann die 74-seitige Expertise "Assessing the quality of information to support people in making decisions about their health and healthcare" hier heruntergeladen werden.
Bernard Braun, 14.12.2006
Machen Sie sich schlau. Medizinische Informationen bekommen und richtig verstehen
 Zwei Experten erklären, wie Sie seriöse medizinische Informationen bekommen und sie richtig verstehen - vom Dialog mit dem Doktor bis zum Lesen wissenschaftlicher Studien. Prof. Dr. David Klemperer und Dr. Britta Lang, Sprecher des Fachbereichs Patienteninformation und Patientenbeteiligung im Deutschen Netzwerk Evidenzbasierte Medizin, geben in dieser 10teiligen Serie des STERN hilfreiche Tipps und Erklärungen für medizinische Laien, um sich im Gesundheitssystem besser zurecht zu finden.
Zwei Experten erklären, wie Sie seriöse medizinische Informationen bekommen und sie richtig verstehen - vom Dialog mit dem Doktor bis zum Lesen wissenschaftlicher Studien. Prof. Dr. David Klemperer und Dr. Britta Lang, Sprecher des Fachbereichs Patienteninformation und Patientenbeteiligung im Deutschen Netzwerk Evidenzbasierte Medizin, geben in dieser 10teiligen Serie des STERN hilfreiche Tipps und Erklärungen für medizinische Laien, um sich im Gesundheitssystem besser zurecht zu finden.
Die Inhalte der Serie:
Teil 1: Das Gespräch mit dem Arzt
Teil 2: Der Beipackzettel
Teil 3: Publikumsmedien: Zeitungen, Zeitschriften, Radio, TV und Bücher
Teil 4: Selbsthilfegruppen
Teil 5: Internetsuchmaschinen - Welchen Online-Suchmaschinen können Sie trauen?
Teil 6: Websites: Gute Seiten, schlechte Seiten
Teil 7: Wie Sie wissenschaftliche Originalarbeiten finden und interpretieren
Teil 8: Studien. Wie sie gemacht werden, wie Sie sich beteiligen können
Teil 9: Klinische Studien. Welche Forschungsergebnisse Patienten wirklich Nutzen bringen
Teil 10: Tücken der Statistik. Wie man mit denselben Daten völlig verschiedene Dinge sagen kann.
Die Beiträge sind einzeln oder komplett als PDF-Dateien hier herunterzuladen: Machen Sie sich schlau. Medizinische Informationen bekommen und richtig verstehen
Gerd Marstedt, 25.10.2006
Patienten erwarten höhere Zuzahlungen im Gesundheitswesen
 Patienten und Ärzte, Krankenversicherer und Pharmaunternehmen in Europa wie auch den USA erwarten einhellig markante Veränderungen im Gesundheitswesen. Bei den Patienten steigt der Anteil der direkten Zuzahlungen und damit auch ihr Interesse an und Einfluss auf Behandlungsformen. Ärzte sehen sich immer besser informierten, mündigen Patienten gegenüber. Versicherer erwarten genauere Auskünfte über den langfristigen Behandlungserfolg bei Krankheiten und dem ökonomischen Nutzen der angewendeten Methoden. Dies sind einige Ergebnisse der diesjährigen Studie "Vision & Reality" der Management- und IT-Beratungsfirma Capgemini. Basis der Studie sind Online-Befragungen von 347 Patienten, 223 Ärzten und Krankenhäusern und 131 Krankenversicherern in Europa und den USA. Hinzu kamen 165 Vertreter von Pharmaunternehmen. Ergänzend wurden zwei Expertenrunden zum Studienthema in New York für die USA und München für Europa durchgeführt.
Patienten und Ärzte, Krankenversicherer und Pharmaunternehmen in Europa wie auch den USA erwarten einhellig markante Veränderungen im Gesundheitswesen. Bei den Patienten steigt der Anteil der direkten Zuzahlungen und damit auch ihr Interesse an und Einfluss auf Behandlungsformen. Ärzte sehen sich immer besser informierten, mündigen Patienten gegenüber. Versicherer erwarten genauere Auskünfte über den langfristigen Behandlungserfolg bei Krankheiten und dem ökonomischen Nutzen der angewendeten Methoden. Dies sind einige Ergebnisse der diesjährigen Studie "Vision & Reality" der Management- und IT-Beratungsfirma Capgemini. Basis der Studie sind Online-Befragungen von 347 Patienten, 223 Ärzten und Krankenhäusern und 131 Krankenversicherern in Europa und den USA. Hinzu kamen 165 Vertreter von Pharmaunternehmen. Ergänzend wurden zwei Expertenrunden zum Studienthema in New York für die USA und München für Europa durchgeführt.
Wesentliche Ergebnisse der Patienbefragung sind:
• Rund zwei Drittel aller befragten Patienten gehen davon aus, dass ihre direkten Zuzahlungen in den nächsten Jahren um 10% oder höher steigen werden, etwa die Hälfte erwartet Steigerungen um bis zu 25 Prozent oder sogar mehr.
• Um Kosten im Gesundheitswesen zu reduzieren, hält man folgende Maßnahme für geeignet: Vermehrter Einsatz von Generika (Zustimmung von 87% der Befragten), mehr Selbstverantwortung der Patienten (84%), bessere Koordination der medizinischen Versorgungsmaßnahmen (61%), höhere Patienten-Zuzahlungen (41%), Einschränkung der freien Arztwahl (22%).
• Über die Hälfte der Befragten (54%) hat beim Arztbesuch schon des öfteren ein Medikament oder eine bestimmte Behandlungsmethode vor Augen, ähnlich viele (52%) meinen, dass sie auch Einfluss auf die ärztliche Therapieentscheidung hatten.
• Primäre Informationsquelle für Patienten ist nach wie vor der Arzt, aber das Internet hat als weitere Quelle an Bedeutung erheblich dazu gewonnen, 84% der Befragungsteilnehmer (einer Online-Befragung!) hat 2005 auch das Internet zur Suche nach Gesundheitsinformationen genutzt.
• Starke Kritik wird an Informations-Materialien für Patienten geübt: 84% meinen, dass Therapie-Alternativen nicht ausreichend erwähnt werden, 62% dass zu viel über den Nutzen und zu wenig über Risiken von Behandlungsmethoden informiert wird, 44%, dass wichtige Informationen fehlen.
Neben den Meinungen der Patienten werden auch Sichtweisen der anderen Akteure und Einflussgruppen im Gesundheitswesen (Ärzte, Kliniken, Krankenversicherer, Pharmaindustrie) vorgestellt. Eine sehr kurze Zusammenfassung der Ergebnisse bietet die Pressemitteilung Studie: Kostendiskussion im Gesundheitswesen allein greift zu kurz. Die komplette Studie (englisch, 55 Seiten) liegt als PDF-Datei vor: Global research report: Vision & Reality 2005
Gerd Marstedt, 11.12.2005
Interventionen zur Verbesserung der Disziplin bei der Einnahme von Medikamenten aufwändig und wenig wirksam
 Ob und wie PatientInnen die Einnahme der ihnen verordneten Medikamenten selbst organisieren und z.B. die Einnahmehinweise befolgen, wird häufig skeptisch bewertet. Eine Gruppe von Forschern untersuchte gerade im Rahmen eines Reviews der bis 2004 dazu veröffentlichten randomisierten kontrollierten Studien (RCT) für die Cochrane Library, mit welchen Mitteln und Interventionen die Einnahme von Arzneimitteln zu verbessern versucht wurde (Haynes RB, Yao X, Degani A, Kripalani S, Garg A, McDonald HP. Interventions to enhance medication adherence. The Cochrane Database of Systematic Reviews 2005, Issue 4. Art. No.: CD000011. DOI: 10.1002/14651858.CD000011.pub2). Dabei nahmen sie an, dass typischerweise weniger als die Hälfte der PatientInnen die verordneten Dosen einnehmen. Sie nahmen ferner an, dass dann, wenn es gelingt die Patienten zu einer besseren Einnahmedisziplin zu bringen, der Nutzen der verordneten Arzneimittel verbessert wird, aber auch die negativen Effekte zunehmen könnten.
Ob und wie PatientInnen die Einnahme der ihnen verordneten Medikamenten selbst organisieren und z.B. die Einnahmehinweise befolgen, wird häufig skeptisch bewertet. Eine Gruppe von Forschern untersuchte gerade im Rahmen eines Reviews der bis 2004 dazu veröffentlichten randomisierten kontrollierten Studien (RCT) für die Cochrane Library, mit welchen Mitteln und Interventionen die Einnahme von Arzneimitteln zu verbessern versucht wurde (Haynes RB, Yao X, Degani A, Kripalani S, Garg A, McDonald HP. Interventions to enhance medication adherence. The Cochrane Database of Systematic Reviews 2005, Issue 4. Art. No.: CD000011. DOI: 10.1002/14651858.CD000011.pub2). Dabei nahmen sie an, dass typischerweise weniger als die Hälfte der PatientInnen die verordneten Dosen einnehmen. Sie nahmen ferner an, dass dann, wenn es gelingt die Patienten zu einer besseren Einnahmedisziplin zu bringen, der Nutzen der verordneten Arzneimittel verbessert wird, aber auch die negativen Effekte zunehmen könnten.
Der Review von rund 50 RCTs förderte differenzierte und eher pessimistische Ergebnisse zu Tage:
• Bei kurzen Behandlungen führten 4 von 9 Interventionen dazu, dass Verordnungshinweise besser befolgt wurden und zumindest ein klinisch gewünschtes Behandlungsergebnis eintrat. Diese Erfolge wurden mit einer Fülle von einfachen Interventionen erreicht.
• Bei langdauernden Behandlungen verbesserten allerdings nur 26 von 58 verschiedenen Interventionen die Verordnungsdisziplin und lediglich 18 Interventionen führten zu der Verbesserung von mindestens einem Behandlungsergebnis.
• Nahezu alle wirksamen Interventionen innerhalb der Behandlung eines chronischen Gesundheitsproblems waren komplex, d.h. sie umschlossen eine Kombination von insgesamt bequemeren Behandlung, Informationen, Erinnerungsaktionen, gezielte Beratung während der Behandlung und Medikamenteneinnahme, Einbeziehung der Familie, Krisenintervention und anderer Unterstützungsaktivitäten.
• Selbst bei einem solchen Aufwand führten aber auch die wirksamen Interventionen nicht zu großen Verbesserungen bei der Befolgung von Verordnungshinweisen und den Behandlungs-Outcomes.
• 6 Studien zeigten schließlich, dass Schilderungen von möglichen negativen Wirkungen eines Medikaments nicht zu einer besseren Einnahmedisziplin führten.
Hier ein kostenloses Abstract des Artikels
Bernard Braun, 27.11.2005
Bessere Patienteninformation würde Therapieerfolg steigern und Kosten senken
 Ein im Jahr 2003 gestartetes Projekt der Cambridge University mit dem Titel "Der informierte Patient" kommt nach einer Auswertung von rund 600 wissenschaftlichen Veröffentlichungen im Kern zu drei Feststellungen. Erstens: Die derzeit für Patienten verfügbaren Informationen über Krankheiten, ihre Ursachen und Therapiemöglichkeiten sind überaus lückenhaft, wenig verständlich und häufig oberflächlich. Zweitens: Patienten haben heute sehr viel weiter gehende Erwartungen, was die Information über ihre Gesundheitsbeschwerden und Behandlungsmethoden anbetrifft, die meisten bekommen diese Information jedoch nicht. Drittens: Eine umfassendere und qualitativ bessere Information für Patienten würde sich nicht nur positiv auf den Therapiererfolg auswirken, sondern sogar Einsparungen im Gesundheitswesen ermöglichen.
Ein im Jahr 2003 gestartetes Projekt der Cambridge University mit dem Titel "Der informierte Patient" kommt nach einer Auswertung von rund 600 wissenschaftlichen Veröffentlichungen im Kern zu drei Feststellungen. Erstens: Die derzeit für Patienten verfügbaren Informationen über Krankheiten, ihre Ursachen und Therapiemöglichkeiten sind überaus lückenhaft, wenig verständlich und häufig oberflächlich. Zweitens: Patienten haben heute sehr viel weiter gehende Erwartungen, was die Information über ihre Gesundheitsbeschwerden und Behandlungsmethoden anbetrifft, die meisten bekommen diese Information jedoch nicht. Drittens: Eine umfassendere und qualitativ bessere Information für Patienten würde sich nicht nur positiv auf den Therapiererfolg auswirken, sondern sogar Einsparungen im Gesundheitswesen ermöglichen.
Die Kritik an den gegenwärtig verfügbaren Patienten-Informationen hebt insbesondere folgende Mängel hervor: Viele Materialien enthalten ungenaue oder veraltete Informationen. Hinweise auf Risiken und Nebenwirkungen, die mit bestimmten Therapien verbunden sind, werden oftmals unterschlagen oder nur verkürzt dargestellt. Medizinische Fachbegriffe sind für Patienten nur selten näher erläutert. Behandlungs-Alternativen werden unvollständig aufgeführt. Informationen über die Erfolgswahrscheinlichkeit einzelner Therapieformen fehlen.
Dass auf der anderen Seite eine qualitativ bessere Patienteninformation auch die Qualität der medizinischen Versorgung anheben und in gewissem Umfang sogar zu Einsparungen im Gesundheitssystem führen könnte, wird in der Studie aus einer Reihe von Einzelbefunden der gesichteten Veröffentlichungen abgeleitet. Feststellbart ist nämlich, dass besser informierte Patienten auch weniger ängstlich sind, was den Krankheitsverlauf anbetrifft, dass die Behandlung bei ihnen frühzeitiger beginnt, dass sie mit der Behandlung zufriedener sind und seltener einen Rechtsstreit führen, dass sie ein höheres Maß an "Compliance" zeigen, dass sie Behandlungsformen mit geringeren Risiken bevorzugen. Diese Merkmale, so wird gefolgert, führen auch dazu, dass die Kosten der medizinischen Versorgung durch eine bessere Nutzung der Ressourcen und eine höhere Selbstverantwortung gesenkt werden können.
Die Studie kann als PDF-Datei (54 Seiten) frei herunter geladen werden: The Informed Patient
Weitere umfangreiche Materialien zum Projekt (einschl. der Bibliographie ausgewerteter Veröffentlichungen zum Thema sind hier zu finden: Dokumente zum Projekt "The Informed Patient"
Gerd Marstedt, 24.11.2005
Einsicht in Behandlungsunterlagen: Patientenrecht und ärztliche Berufspflicht
 Im Heft 11/2005 der Zeitschrift "Das Krankenhaus" gibt es "Neues zum Einsichtsrecht des Patienten und seiner Angehörigen in die Krankenunterlagen und Obduktionsberichte" - einem immer wieder umstrittenen Thema.
Im Heft 11/2005 der Zeitschrift "Das Krankenhaus" gibt es "Neues zum Einsichtsrecht des Patienten und seiner Angehörigen in die Krankenunterlagen und Obduktionsberichte" - einem immer wieder umstrittenen Thema.
Der Autor verdeutlicht die eindeutig für ein weites Verständnis von informationeller Selbstbestimmung der Patienten sprechende Rechtslage an den folgenden Sachverhalten:
• Für Ärzte und Krankenhäuser existiert die "Kardinalpflicht, Patientenakten über die gesamte Behandlung zu führen".
• Diese Pflicht ist nicht nur eine Vertragspflicht gegenüber dem Patienten, sondern gehört nach § 10 Absatz 1 MBOÄ (Musterberufsordnung der Ärzte) zu deren Berufspflichten.
• Das Einsichtsrecht des Patienten ist "auch Ausfluss des Persönlichkeitsrechts des Patienten" und kann deshalb ... auch vertraglich nicht" ausgeschlossen werden. Es handelt sich also keineswegs um eine freiwillige Serviceleistung.
• Das Einsichtsrecht umfasst "grundsätzlich alle Aufzeichnungen des Arztes und der Mitarbeiter des Krankenhauses". Es "erstreckt sich also auch auf persönliche Eindrücke über den Patienten, auf Verdachtsdiagnosen sowie auf Bemerkungen zu einem querulatorischen Verhalten des Patienten. Der Arzt hat insoweit kein Zurückbehaltungsrecht, denn auch solche 'heiklen' Bemerkungen können für den Patienten wichtig sein."
• Bei psychiatrischen Patienten gibt es zwar einen so genannten "therapeutischen Vorbehalt" gegen die Einsicht in Informationen, in die auch die "Persönlichkeit des Arztes" einfließt und die dem Patienten "schaden" könnten. Dies schließt aber die Einsicht in alle anderen Behandlungsinformationen für diese Patientengruppe nicht aus.
• Nächste Angehörige von Verstorbenen haben ein ähnlich weit reichendes Einsichtsrecht in deren Behandlungsunterlagen. Dies gilt auch für Obduktionsberichte.
Hier finden Sie die PDF-Datei: Rechtslage zur Einsicht des Patienten und nächster Angehöriger in Behandlungsunterlagen und Obduktionsberichte
Bernard Braun, 14.11.2005
Scheitern eines scheinbaren Patentrezeptes: die Patientenquittung
 Als sie noch nicht gesetzlich vorgeschrieben und administrativ in Kraft gesetzt war (vor 2004 gab es zwar entsprechende Paragraphen im Sozialgesetzbuch aber keine für die Umsetzung notwendigen Vereinbarungen zwischen Krankenkassen und Ärzteschaft), schien sie einer der wichtigsten Beiträge für mehr Transparenz, Kostenersparnis und Steuerung der Inanspruchnahme von ärztlichen Leistungen: Die Patientenquittung. Über anderthalb Jahre nachdem der Paragraph 305, Absatz 2 des Sozialgesetzbuchs 5 seit Anfang 2004 einen Rechtsanspruch auf diese Art der Auskunft an Versicherte festschrieb und die Beteiligten zum Handeln verpflichtete, resumierte die "Ärzte Zeitung" am 5.10. 2005: "Zwar wollen nur wenige Patienten eine Patientenquittung. Aber richtig informiert über das wahre Honorar werden selbst sie - systembedingt - oft nicht." Nach einer "vorsichtigen Schätzung" der Kassenärztlichen Bundesvereinigung werden im Moment rund 25.000 Quittungen pro Jahr ausgestellt, ob mit korrektem Inhalt "weiß niemand" (Ärzte Zeitung).
Als sie noch nicht gesetzlich vorgeschrieben und administrativ in Kraft gesetzt war (vor 2004 gab es zwar entsprechende Paragraphen im Sozialgesetzbuch aber keine für die Umsetzung notwendigen Vereinbarungen zwischen Krankenkassen und Ärzteschaft), schien sie einer der wichtigsten Beiträge für mehr Transparenz, Kostenersparnis und Steuerung der Inanspruchnahme von ärztlichen Leistungen: Die Patientenquittung. Über anderthalb Jahre nachdem der Paragraph 305, Absatz 2 des Sozialgesetzbuchs 5 seit Anfang 2004 einen Rechtsanspruch auf diese Art der Auskunft an Versicherte festschrieb und die Beteiligten zum Handeln verpflichtete, resumierte die "Ärzte Zeitung" am 5.10. 2005: "Zwar wollen nur wenige Patienten eine Patientenquittung. Aber richtig informiert über das wahre Honorar werden selbst sie - systembedingt - oft nicht." Nach einer "vorsichtigen Schätzung" der Kassenärztlichen Bundesvereinigung werden im Moment rund 25.000 Quittungen pro Jahr ausgestellt, ob mit korrektem Inhalt "weiß niemand" (Ärzte Zeitung).
Die wahrscheinlich dauerhaft geringe Nutzung dieses Angebots und den daraus folgenden Hinweis, die Patientenquittung nicht als Patentrezept zu euphorisieren, hätte man allerdings bereits dem im Mai 2003 vom "Zentralinstitut für die kassenärztliche Versorgung in der Bundesrepublik Deutschland" veröffentlichten Bericht "Modellversuch: Ausgabe einer vertragsärztlichen Leistungs- und Kosteninformation (Lki) in der Kassenärztlichen Vereinigung Rheinhessen. Ergebnisbericht der wissenschaftlichen Beleitung (Evaluation)" entnehmen können.
In diesem Bericht finden sich eingangs auch die Ergebnisse früherer Modellversuche:
• Beim von 1962 bis 1967 gelaufenen Modellversuch bei der BKK Carl Zeiss "ergab sich keine statistisch signifikante Veränderung in der Inanspruchnahme der Ärzte durch die Versicherten ... . Die Ärzte konnten auch keine Änderung im Arzt-Patientenverhältnis feststellen. Die Mehrzahl hielt die Aktion für wirkungslos, sowohl in finanzieller Hinsicht als auch in Bezug auf erwünschte pädagogische Effekte, z.B. Aktivierung des Gesundheitswillens und der Mitverantwortung." (S. 6)
• Die Beteiligung am von 1986 bis Anfang der 1990er Jahre laufenden Modellversuch bei der Bundesknappschaft war "verschwindend gering" (S. 6).
• Die Nutzung des Angebots der KV Hessen lag 1988 im "Pro-Mille-Bereich" (S. 7).
Das trotz dieser auch bereits 2002 bekannten Erfahrungen durchgeführte Modellprojekt im Bereich der KV Rheinhessen erbrachte trotz erheblicher Werbung und Ausstattung qualitativ nichts Neues:
• In den 67 Arztpraxen, die sich am Modellversuch beteiligten, sank der Anteil von an einer Patientenquittung interessierten Patienten von 21,9 Prozent (im 2. Quartal 2002 = 16.954 Personen) über 15,2 Prozent im 3. Quartal auf 14 Prozent (= 10.956 Personen) im 4. Quartal 2002.
- "Auch in der Längsschnittbetrachtung wurde deutlich, dass das Interesse der Patienten an einer Quittung auf Dauer zurückgeht: Gerade ein Viertel der Patienten, die im ersten Modell-Quartal eine Quittung mitgenommen haben, taten dies auch im zweiten. Wiederum die Hälfte davon war im dritten Quartal noch interessiert."(S. 17)
• Ersatzkassenversicherte und 30-50-jährige Patienten waren überrepräsentiert, AOK-Versicherte und Ältere unterrepräsentiert.
• Insgesamt 19 Patienten mit Quittung ließen diese von der KV überprüfen, 8 Teilnehmer nutzten die kostenlose Beratungs-Hotline der KV.
• Von 6.500 zur Verteilung eingeplanten Fragebögen an Quittungsnutzer wurden im 3. Quartal 2002 tatsächlich 3.784 ausgegeben. Davon kamen 522 oder 13,8 % ausgefüllt zurück. Gemessen an der beabsichtigten Anzahl von Fragebögen betrug der Rücklauf aber nur rund 8 Prozent. Von dieser extremen Minderheit hielten dann 80 Prozent die Quittung "für wichtig und hilfreich" was für die Ministerin U. Schmidt ein Argument für die gesetzliche Vorschrift war. Realistischer waren hier die Feststellungen im Evaluationsbericht, dass "man davon ausgehen (muss), dass die ... Aussagen überwiegend für solche Patienten stehen, welche die Quittung als Angebot nützlich finden und dass der überwiegende Teil der Nichtbeantworter unter den Quittungsempfängern das Quittungsangebot als unnötig ansieht." (S. 94)
Deutlicher kann eine Evaluation kaum ausfallen und es ist kein Wunder, dass die Umsetzung im Alltag der gesundheitlichen Versorgung so dürftig ausfällt. Die hochgesteckten Erwartungen in die Steuerung von Patienten- und Arztverhalten durch Patientenquittungen sind nachhaltig meist "heiße Luft" und - wenn überhaupt gewollt - nur durch andere Instrumente zu erreichen.
Hier finden Sie die umfangreiche PDF-Datei (7,6 MB): Evaluation des Modellversuchs zur Patientenquittung (2003)
Bernard Braun, 10.10.2005
Der informierte Patient - Mythos oder Realität?
 Nach einer Schweizer Ärzte-Befragung aus dem Jahr 2000 ist das Arzt-Patient-Verhältnis zunehmend unter Druck geraten. 88% der befragten Ärzte erkennen gestiegene Patienten-Ansprüche an ärztliche Beratung, 61% eine informiertere Patientenschaft, 59% zunehmende Skepsis gegenüber ärztlicher Beratung und 41% ein vermehrtes Einholen von Zweitmeinungen. Das Fazit der Auftraggeber für die Umfrage lautet "Information verunsichert die Patienten. Mit gestiegenem Wissensstand steigt die Skepsis gegenüber dem Arzt." (Pulsus 2000) .
Nach einer Schweizer Ärzte-Befragung aus dem Jahr 2000 ist das Arzt-Patient-Verhältnis zunehmend unter Druck geraten. 88% der befragten Ärzte erkennen gestiegene Patienten-Ansprüche an ärztliche Beratung, 61% eine informiertere Patientenschaft, 59% zunehmende Skepsis gegenüber ärztlicher Beratung und 41% ein vermehrtes Einholen von Zweitmeinungen. Das Fazit der Auftraggeber für die Umfrage lautet "Information verunsichert die Patienten. Mit gestiegenem Wissensstand steigt die Skepsis gegenüber dem Arzt." (Pulsus 2000) .
Ist dieser Typus des informierten Patienten, der sich im Internet ausführlich über Krankeitsursachen und Therapien informiert, bevor er zum Arzt geht, der in der ärztlichen Sprechstunde dann auch mitentscheiden will über die auszuwählende Therapie, Fiktion oder wird damit tatsächlich ein veränderter Umgang mit eigenen Krankheiten und dem Medizinsystem beschrieben? Der Aufsatz wirft anhand einer Vielzahl von empirischen Daten aus einer Repräsentativbefragung des "Gesundheitsmonitor" (Bertelsmann-Stiftung, Infratest, Zentrum für Sozialpolitik Bremen) Licht auf diese Fragen.
Das Fazit heißt: "Offensichtlich ist Krankheit und Betroffenheit von Gesundheitsbeschwerden heute eine Erfahrung, die nicht mehr allein in die Zuständigkeit des Arztes übergeben wird und bei der man sich passiv in die Rolle eines Patienten begibt, der die Therapie ohne jedes Verständnis von Ursachen und Heilprinzipien über sich ergehen lässt. Vielmehr wird in dieser Situation aktiv nach Informationen gesucht, die sowohl ein besseres Verständnis des Krankheitsgeschehens ermöglichen als auch die Chance eröffnen, eine vielleicht noch "bessere" (mit weniger Nebenwirkungen verbundene, schnellere, komfortablere, neuere, ...) Therapie ausfindig zu machen. Zu einem gewissen Anteil scheint dahinter auch eine wachsende Skepsis an ärztlicher Fachkompetenz und Unfehlbarkeit verborgen zu sein. Bedeutsamer scheint nach unserer Interpretation jedoch ein genereller Wandel der Patientenrolle zu sein. "Shared decision making" in der ärztlichen Sprechstunde oder der "Patient als Co-Therapeut" ist heute noch kein Standard, wohl aber der "informierte Patient", der simultan und ergänzend zur ärztlichen Therapie individuell nach Hintergrundinformationen und eventuell komfortableren oder effektiveren Heilmethoden sucht."
Aufsatz als PDF-Datei (137 KB): Auf der Suche nach gesundheitlicher Information und Beratung: Befunde zum Wandel der Patientenrolle
Gerd Marstedt, 6.7.2005