



Home | Patienten | Gesundheitssystem | International | GKV | Prävention | Epidemiologie | Websites | Meilensteine | Impressum
Sämtliche Rubriken in
"International"
Internationale Vergleiche, mehrere Länder |
Alle Artikel aus:
International
Internationale Vergleiche, mehrere Länder
Virchow-Preis für Global Health: Ein Möchtegern-Nobelpreis mit arger Schlagseite
 Beim World Health Summit im Oktober 2023 hat das Virchow-Komitee zum zweiten Mal den gleichnamigen Preis für besondere Leistungen auf dem Gebiet der globalen Gesundheit vergeben. Aber das Global-Health-Verständnis der Virchow-Stiftung hat Schlagseite; und die Herkunft des Preisgeldes ist ausgesprochen suspekt.
Beim World Health Summit im Oktober 2023 hat das Virchow-Komitee zum zweiten Mal den gleichnamigen Preis für besondere Leistungen auf dem Gebiet der globalen Gesundheit vergeben. Aber das Global-Health-Verständnis der Virchow-Stiftung hat Schlagseite; und die Herkunft des Preisgeldes ist ausgesprochen suspekt.
Im Rahmen des World Health Summit im Oktober 2023 vergab das Virchow-Komitee zum zweiten Mal den gleichnamigen Preis für besondere Leistungen auf dem Gebiet der globalen Gesundheit. Die Stiftung lobt den Virchow-Preis für akademische, politische, soziale oder wirtschaftliche bzw. industrielle Innovationen aus und befasst sich direkt mit den Beziehungen zwischen medizinischen, politischen, wirtschaftlichen und sozialen Determinanten der Gesundheit.
Erster Preisträger war im Oktober 2022 der aus Kamerun stammende Virologe Dr. John Nkengasong, dessen Leistungen bei der Bewältigung von komplexen, globalen Gesundheitsproblemen das Preiskomitee würdigte. Seine Arbeit, die grundlegende Gesundheitsversorgung den besonders gefährdeten Bevölkerungsgruppen zugänglich zu machen, so das Virchow-Komitee, sei beispielhaft; Dr. Nkengasong habe besondere Verdienste bei Kampf gegen HIV/Aids und zuletzt gegen die Covid-19-Pandemie erworben. Die nächste Preisträgerin war im Folgejahr die Immunologin und Parasitologin Dr. Rose Gana Fomban Leke, die sich einen Namen bei der Ausrottung tödlicher Krankheiten gemacht und vor allem in der Bekämpfung von Malaria engagiert hat. Sie stammt ebenfalls aus Kamerun und zeichtnet sich ebenso wie ihr Vorgänger in allererster Linie durch ihre biomedizinischen Tätigkeiten aus.
Ungeachtet der zweifelsohne herausstechenden Leistungen, setzt das Virchow-Komitee mit der zweiten Preisverleihung die bereits bei der Vergabe des allerersten Virchow-Preises erkennbare und kritisch analysierte Tendenz fort. Sie würdigt vorwiegend biomedizinische, nicht aber in gleichem MaÃe die von der Stiftung eigentlich geforderten Lebensleistungen im Hinblick auf die politischen, wirtschaftlichen und sozialen Determinanten von Gesundheit. Darauf und auf den damit verbundenen Missbrauch des Namens von Rudolf Virchow macht der Beitrag von Jens Holst, Remco van de Pas und Peter Tinnemann im BMJ Global Health mit dem Titel Virchow-Preis für Global Health aufmerksam, der sich kritisch mit der unübersehbaren Tendenz zur biomedizinischen Einengung von Global Health bei gleichzeitiger Dominanz der Finanzaristokratie und postkoloniale Fortsetzung bestehender Machtverhältnisse auseinandersetzt.
Der Erstautor hat auch an zwei verschiedenen Stellen diese Problematik in deutscher Sprache beschrieben, nämlich Ende Juni in dem Online-Wirtschaftsjournal Makroskop in dem Artikel Konterkariertes Erbe und kurz darauf im Buko-Pharma-Brief mit dem Titel Virchow-Stiftung.
Es lieà nicht lange auf sich warten, bis BMJ Global Health eine Kritik der Kritik mit dem Titel Caught in the crossfires: the Virchow Prize, its inaugural winner, and the quest to decolonise global health abdruckte, die sich allerdings nicht mit den Kernargumenten von Holst et al. auseinandersetzte, sondern aus einem rein identitären Entkolonialisierungsverständnis die vermeintlich verletzte Ehre des ersten Preisträgers retten wollten. Nachfolgende Reaktionen auf diesen Artikel offenbarten einen erschreckenden Grad an Entpolitisierung der Global-Health-Debatte, die viel zu wenig die Kontinuität der Machtverhältnisse und die Ãbermacht der Finanzaristokratie thematisiert. Eine kurze Kommentierung der Verwerfungen finden Sie in der Replik von Jens Holst mit dem Titel Distracted and captured by decolonialism.
Jens Holst, 28.9.23
"Closing borders is ridiculous" (A. Tegnell), und zahlreiche Studien bestätigen dies seit vielen Jahren.
 Gerade weil selbst die noch vor wenigen Tagen und Wochen wortstärksten Protagonisten von Grenzschließungen und jeglichen Reisebeschränkungen in ihren laufenden Meinungsumschwung Bemerkungen einfließen lassen, es gäbe eigentlich keine oder nur schwache Evidenz für die präventive Wirksamkeit dieser Maßnahmen, muss daran erinnert werden, dass dafür nicht erst seit Mai 2020 Belege existieren.
Gerade weil selbst die noch vor wenigen Tagen und Wochen wortstärksten Protagonisten von Grenzschließungen und jeglichen Reisebeschränkungen in ihren laufenden Meinungsumschwung Bemerkungen einfließen lassen, es gäbe eigentlich keine oder nur schwache Evidenz für die präventive Wirksamkeit dieser Maßnahmen, muss daran erinnert werden, dass dafür nicht erst seit Mai 2020 Belege existieren.
Wenn im weiteren Verlauf der Kommunikation über und des Umgangs mit Covid-19 nach Beispielen für folgenreiches Handeln entgegen vorhandenem Wissen gesucht wird, eignen sich die Grenzschließungen im besonderen Maße.
Dass Grenzschließungen bei einer Epidemie "in den meisten Fällen ineffektiv" sind, also weder die Ausbreitung zu Beginn der Pandemie noch nach einer weltweiten Verbreitung des Virus eine zweite, dritte oder weitere Wellen höchstens etwas verzögert aber nicht verhindert werden könnte, wird in zahlreichen Studien und systematischen Reviews seit vielen Jahren nachgewiesen. Dass trotz minimal möglichen positiven Effekten diese stets auch noch gegen mögliche negative Effekte von Schließungen (z.B. sozialer und wirtschaftlicher Art) abgewogen werden müssen, gehört zu den Standards des Umgangs mit Studienergebnissen.
Für die Schließungs-Protagonisten in Deutschland besonders peinlich ist, dass zu diesem Schluss- allerdings noch vor der Sars-Cov-2-Pandemie - die Autor*innen des vom Robert-Koch-Institut (RKI) herausgegebenen Nationaler Pandemieplan Teil II. Wissenschaftliche Grundlagen seit 2007 und auch noch in seiner letzten Fassung aus dem Jahr 2016 kamen. Der damalige Forschungsstand wurde so zusammengefasst: "Zum Thema Grenzschließungen als Maßnahme der Übertragung von Influenza wurde ein Review des ECDC (European Centre for Disease Prevention and Control (ECDC): Guide to public health measures to reduce the impact of influenza pandemics in Europe: 'The ECDC Menu' 2009) identifiziert. In diesem wird von Grenzschließungen klar abgeraten. Zusammenfassung: An den Grenzen ist ebenfalls eine Vielzahl an Maßnahmen denkbar. Bezüglich des Einreise- und Ausreise-Screening (Entry- und Exit-Screening) besteht theoretische und empirische Einigkeit, dass diese Maßnahme aufwendig und ineffektiv ist. Es ist allenfalls, selbst bei sehr gewissenhafter und lückenloser Durchführung eine Verzögerung der pandemischen Welle von 1 - 2 Wochen zu erwarten. Als Alternative vorgeschlagen wurde die Durchführung gleichzeitiger, mehrerer informativer Maßnahmen sowohl für Reisende als auch primärversorgende Ärzte. Von Grenzschließungen wird abgeraten."
Da dies schlicht und einfach überlesen oder stillschweigend ignoriert wurde, kam es noch nicht einmal zu einer durchaus zulässigen Diskussion, ob dies auch für das "neuartige" Sars-CoV-2-Virus gilt oder nicht.
Ein im "Bulletin of the World Health Organization" 2014 veröffentlichter systematischer Review über 23 seit den Nuller Jahren durchgeführten Studien fand für sämtliche Formen der Reisebeschränkungen durch Grenzschließungen oder den Stopp von Flugverbindungen lediglich "limited effectiveness", wobei der minimale Nutzen mögliche zeitliche Verzögerungen der Verbreitung waren.
Zusammengefasst: "It seems likely that, for delaying the spread and reducing the magnitude of an epidemic in a given geographical area, a combination of interventions would be more effective than isolated interventions. Travel restrictions per se would not be sufficient to achieve containment in a given geographical area, and their contribution to any policy of rapid containment is likely to be limited."
Der Review Effectiveness of travel restrictions in the rapid containment of human influenza: a systematic review von Ana LP Mateus , Harmony E Otete , Charles R Beck , Gayle P Dolan und Jonathan S Nguyen-Van-Tam ist im "Bulletin of the World Health Organization" (2014;92:868-880) erschienen und komplett kostenlos erhältlich.
Für diejenigen aber, die meinen (könnten), dies gelte für das grenzüberschreitende Potenzial des Sars-Cov-2-Virus nicht, lieferte eine im März 2020 veröffentlichte Publikation über die Verbreitung des Virus zu Beginn der Covid-19-Pandemie mit Daten aus China in der Zeitschrift "Science" (komplett erhältlich: The effect of travel restrictions on the spread of the 2019 novel coronavirus (COVID-19) outbreak von Matteo Chinazzi et al. in "Science" (Vol. 368, Issue 6489: 395-400)) folgende Erkenntnisse: "The travel quarantine around Wuhan has only modestly delayed the spread of disease to other areas of mainland China. This finding is consistent with the results of separate studies on the diffusion of SARS-CoV-2 in mainland China. The model indicates that although the Wuhan travel ban was initially effective at reducing international case importations, the number of imported cases outside mainland China will continue to grow after 2 to 3 weeks. Furthermore, the modeling study shows that additional travel limitations (up to 90% of traffic) have only a modest effect unless paired with public health interventions and behavioral changes that can facilitate a considerable reduction in disease transmissibility. The model also indicates that, despite the strong restrictions on travel to and from mainland China since 23 January 2020, many individuals exposed to SARS-CoV-2 have been traveling internationally without being detected. Moving forward, we expect that travel restrictions to COVID-19-affected areas will have modest effects and that transmission reduction interventions will provide the greatest benefit for mitigating the epidemic."
Eine Gruppe US-amerikanischer Wissenschaftler*innen von der Johns Hopkins Bloomberg School of Public Health mahnte in ihrem "integrative review of the limited evidence on international travel bans" bei politischen Entscheidungen Folgendes zu beachten: "When assessing the need for, and validity of, a travel ban, given the limited evidence, it's important to ask if it is the least restrictive measure that still protects the public's health, and even if it is, we should be asking that question repeatedly, and often."
Der Integrative review of the limited evidence on international travel bans as an emerging infectious disease disaster control measure von Nicole A. Errett et al. ist in der Januar/Februar-Ausgabe 2020 des "Journal of Emergency Management" (2020; 18 (1): 7-14) erschienen und komplett kostenlos erhältlich.
14 renommierte Spezialist*innen für Infektionskrankheiten aus der gesamten Welt veröffentlichten schließlich im April 2020 in der Fachzeitschrift "International Journal of Infectious Diseases" einen dringenden Appell für die künftige Erforschung der Umstände von Reisebeschränkungen unter Pandemiebedingungen. Ihren Überlegungen zugrunde liegt die folgende Erkenntnis: "Travel bans to affected areas or denial of entry to passengers coming from affected areas are usually not effective in preventing the importation of cases but have a significant economic and social impact."
Auch der kurze Aufruf COVID-19 travel restrictions and the International Health Regulations - Call for an open debate on easing of travel restrictions in der Zeitschrift "International Journal of Infectious Diseases" (94 (2020) 88-90) ist kostenlos zugänglich.
Leider nur für Abonnenten komplett zugänglich ist eine ausgezeichnete Zusammenfassung der Erkenntnisse zu Grenzschließungen Grenzen auf von Christina Berndt und Markus Grill in der "Süddeutschen Zeitung" vom7. Mai 2020. Die Autoren weisen dort u.a. darauf hin, dass Flugreisebeschränkungen bis hin zur Einstellung des Flugverkehrs auch völlig unerwünschte negative Auswirkungen haben kann. Impfstoffe gegen andere Krankheiten und andere Hilfsgüter kommen dann nämlich auch nicht mehr z.B. in Ländern der Dritten Welt an.
Bernard Braun, 18.5.20
Hohe Preise für 65 Krebsmedikamente sind nicht durch ihren Nutzen gerechtfertigt. Daten aus UK, USA, D, F und CH
 Folgt man den Begründungen der Hersteller von Medikamenten, die pro Dosis, Jahr oder gesamter Behandlung bis zu sechs- oder siebenstellige Summen kosten, sind diese Preise durch den damit ermöglichten Nutzen gerechtfertigt. Ob dies für die besonders teuren Krebs-Medikamente zutrifft, untersuchten jetzt Wissenschaftler*innen der Universität in Zürich und der Harvard Medical School mittels einer "cost-benefit"-Analyse für 65 zur Behandlung von festen Tumoren (Leber-, Lungen- oder Brustkrebs und verschiedene Arten von Blutkrebs in der Schweiz, Deutschland, England, Frankreich und den USA neu auf den Markt gebrachten Medikamente.
Folgt man den Begründungen der Hersteller von Medikamenten, die pro Dosis, Jahr oder gesamter Behandlung bis zu sechs- oder siebenstellige Summen kosten, sind diese Preise durch den damit ermöglichten Nutzen gerechtfertigt. Ob dies für die besonders teuren Krebs-Medikamente zutrifft, untersuchten jetzt Wissenschaftler*innen der Universität in Zürich und der Harvard Medical School mittels einer "cost-benefit"-Analyse für 65 zur Behandlung von festen Tumoren (Leber-, Lungen- oder Brustkrebs und verschiedene Arten von Blutkrebs in der Schweiz, Deutschland, England, Frankreich und den USA neu auf den Markt gebrachten Medikamente.
Sie untersuchten dafür ob und inwieweit die monatlichen Preise für diese Medikamente mit den Ergebnissen zweier wissenschaftlich anerkannten und etablierten Verfahren zur Messung des Nutzens von Krebstherapeutika korrelierten. Bei den Nutzenmessinstrumenten handelt es sich um das "American Society of Clinical Oncology Value Framework" und die "European Society of Medical Oncology Magnitude of Clinical Benefit Scale". Die Frage war, ob die hochpreisigen Krebsmedikamente einen höheren Nutzen haben als solche mit niedrigeren Preisen. Korrelationskoeffizienten (hier der von Spearman's) sind dafür ein relativ grober, aber zur Bestimmung eines statistischen Zusammenhangs durchaus geeigneter Indikator.
Die Ergebnisse sind eindeutig und differenziert:
• Laut der Hauptautorin Kerstin Vokinger: "Our study clearly shows that, in general, for Switzerland, Germany, England and the United States, there is no association between clinical benefit of a cancer drugs and their prices,"
• Eines der Nutzenmessverfahren zeigte zwar eine positive Korrelation zwischen höheren Preisen und höherem Nutzen, dies gilt allerdings nur für Frankreich.
Das letzte Ergebnis weist auch auf ein weiteres Ergebnis dieser Studie hin, dass es nämlich auch bei dieser Medikamentengruppe erhebliche Preisunterschiede zwischen untersuchten Ländern gibt. Aufgrund des nahezu nicht regulierten, d.h. freien Marktes in den USA waren dort auch die Preise dieser Medikamente rund doppelt so hoch wie den europäischen Vergleichsländern. Aber auch unter denen gibt es ein deutliches Preisgefälle von der Schweiz bis zu Deutschland und Frankreich.
Der Aufsatz Prices and clinical benefit of cancer drugs in the USA and Europe: a cost-benefit analysis von Kerstin N Vokinger, Thomas J Hwang, Thomas Grischott, Sophie Reichert, Ariadna Tibau, Thomas Rosemann und Aaron S Kesselheim ist am 1. Mai 2020 in der renommierten Fachzeitschrift "The Lancet Oncology" (21 (5): 664-670) veröffentlicht. Das Abstract ist kostenlos erhältlich.
Auch vom möglichen Ersatzargument für die hohen Preise, den riesigen Forschungs- und Produktionskosten, bleibt bei genauerer Untersuchung ebenfalls nicht viel übrig.
Bernard Braun, 11.5.20
Wo gute Ratschläge für gesunde Ernährung zu teuer sind - für rund 1,6 Milliarden Personen weltweit!
 Es vergeht kein Monat und keine Ausgabe großer Publikumsmedien ohne Ratschläge für eine zugleich individuell gesunde und neuerdings auch noch umwelt- bzw. klimaschonende Ernährung.
Es vergeht kein Monat und keine Ausgabe großer Publikumsmedien ohne Ratschläge für eine zugleich individuell gesunde und neuerdings auch noch umwelt- bzw. klimaschonende Ernährung.
Einer dieser wissenschaftlich exakt begründeten Ratschläge, die Ernährungsempfehlung der "EAT-Lancet Commission" der Fachzeitschrift "Lancet" wurde gerade daraufhin untersucht ob sie erschwinglich ist und wenn nein für wie viele Menschen.
Die Lancet-ExperInnen empfehlen, dass Früchte und Gemüse den relativ größten Teil der Ernährung darstellen sollten, gefolgt von Hülsenfrüchten und Nüssen, Fleisch, Eier und Fisch sowie Milch/Milchprodukten.
Eine Gruppe us-amerikanischer Gesundheitswissenschaftlern und Gesundheitsökonomen berechnete nun für das Jahr 2011 auf der Basis der Einzelhandelspreise von 744 dieser Nahrungsmittel in 159 Ländern die Kosten einer solchen Ernährung und kamen auf einen Medianbetrag von 2,84 US-Dollar pro Tag. Der erwartungsgemäß größte Anteil der Kosten entfällt mit 31,2% auf Früchte und Gemüse, Kostenanteile von 18,7%, 15,2% und 13,2% entfallen dann noch auf Hülsenfrüchte und Nüsse, Fleisch, Eier und Fisch sowie Milch/Milchprodukte.
Zur Erschwinglichkeit dieser Ernährungsweise liefert die Studie folgende Ergebnisse:
• In Ländern mit hohem Einkommen beträgt der Anteil des Pro-Kopfeinkommens, der für sie ausgegeben werden muss 6,1%. Dieser Anteil ist trotz gestiegener Qualität der Nahrungsmittel und ihrer Komposition zum Teil niedriger als der Anteil, den die Menschen für ihre derzeitige Ernährung ausgeben.
• In den Ländern mit niedrigem Einkommen müssten Menschen, die den Empfehlungen der EAT-Kommission folgen wollen, dafür bis zu 89,1 % ihres täglichen Haushaltseinkommens ausgeben.
• Zurückhaltend geschätzt können sich weltweit mindestens 1,58 Milliarden ErdbewohnerInnen die Empfehlungen der Kommission nicht leisten. Der Großteil dieser Menschen lebt in Südasien und in Ländern südlich der Sahara.
Die Studie Affordability of the EAT-Lancet reference diet: a global analysis. von Kalle Hirvonen, Yan Bai, Derek Headey und William A Masters ist bereits vor ihrem Erscheinen in gedruckter Form in der Zeitschrift "The Lancet Global Health" kostenlos und komplett erhältlich.
Bernard Braun, 11.11.19
Alterung der Bevölkerung ein Treibsatz für starkes Wachstum der Gesundheitsausgaben? Nein sagt ein WHO-Report und zwar bis 2060!
 Zu den gewichtigsten Ursachen einer scheinbar nicht vermeidbaren Explosion der Gesundheitsausgaben in den jeweils nächsten Jahrzehnten gehört die Kombination der zunehmenden Anzahl älterer Einwohner mit deren steigenden Lebenserwartung.
Zu den gewichtigsten Ursachen einer scheinbar nicht vermeidbaren Explosion der Gesundheitsausgaben in den jeweils nächsten Jahrzehnten gehört die Kombination der zunehmenden Anzahl älterer Einwohner mit deren steigenden Lebenserwartung.
Zahlreiche auch in diesem Forum vorgestellte Studien haben nachgewiesen, dass es sich dabei um einen der hartnäckigsten Mythen oder Irrtümer der Gesundheitspolitik handelt.
Mythentypisch ist zunächst, dass eine Tatsache, nämlich die in der Regel höheren Gesundheitsausgaben älterer Personen, am Anfang der Argumentationskette steht. Wie hoch der Tatsachengehalt der sich darauf aufbauenden dramatischen Prognosen aber dann ist, hat nun eine Gruppe von europäischen und japanischen Gesundheitsökonomen und GesundheitspolitikforscherInnen für den Zeitraum 2020 bis 2060 für die EU, Japan und Indonesien etwas genauer untersucht.
Zu unterscheiden sind zwei Grundannahmen und Projektionen:
• Unter der Annahme, dass sich die Prokopf-Gesundheitsausgaben junger und älterer Personen nicht verändern und damit auch das Verhältnis der Ausgaben beider Personengruppen, erhöht sich der Anteil der Gesundheitsausgaben am Bruttoinlandsprodukt (BIP) in der EU um 1,3 Prozentpunkte und in Japan um 1,8 Prozentpunkte - gestreckt über 40 Jahre! Das sind in der EU 0,03 Prozentpunkte Zunahme pro Jahr! Für das in der Studie mituntersuchte Indonesien, das sicherlich gegenüber Japan und der EU einen enormen Nachholbedarf bei den Gesundheitsaufwendungen hat, berechnen die AutorInnen einen jährlichen Zuwachs um 0,08 Prozentpunkte.
• In einem zweiten Schritt untersuchen die WissenschaftlerInnen wie die Gesundheitsausgaben wachsen, wenn die gesundheitliche Versorgung der älteren Personen im Untersuchungsraum kostspieliger wird als heute. Sie machen dies durch vier einzelne Szenarien in denen ein kräftiges Wachstum des Versorgungsvolumens, der Preise und Intensität der für ältere Personen konzipierten Behandlung und eine Veränderung der Finanzierungsstrukturen und des Angebotssystems für Ältere angenommen wird. In einem "extremen" Szenario wird angenommen, dass die Effekte aller vier Szenarien auftreten. Der Zuwachs des Anteils der Gesundheitsausgaben für ältere Personen am BIP von 2020 bis 2060 beträgt dann bei dem extremen Szenario in der EU 2,2 Prozentpunkte oder 0,06 Prozentpunkte pro Jahr. Der Unterschied zwischen dem Zuwachs des Anteils der Gesundheitsausgaben für Ältere am BIP im extremen Szenario und dem Anteil bei einer Entwicklung mit der Dynamik des Status quo beträgt 2060 ungerundet 0,85 Prozentpunkte. Nimmt man realistischerweise an, dass nicht alle Annahmen der vier Szenarien wirklich eintreten, verringert sich der relativ geringe Unterschied noch.
• Zusätzlich weisen die Autoren darauf hin, dass es eine Reihe von bekannten und zum Teil sogar erprobten und evaluierten versorgungsbezogenen Strukturveränderungen gibt, die sich insbesondere bei der Behandlung von Älteren kostendämpfend und positiv auf deren Lebensqualität auswirken. Dies ist z.B. die Verlagerung der "end-of-life-care" von den relativ teureren Krankenhäusern in spezielle Palliativeinrichtungen oder ins häusliche Umfeld oder der Auf- und Ausbau von gesundheitliche und soziale Leistungen integrierenden Einrichtungen nach dem Modell des niederländischen "care in the neighbourhood"-Programms.
• Für die Autoren steht damit fest: "Our analysis suggests that population ageing on its own is not, and will not become, a major driver of growth in health expenditure. Rather, other determinants of the growth in spending such as prices, technologies, and the ways in which health services are organized, provided and paid for are more important."
Was wie bei vielen anderen Studien über altersassoziierte Veränderungen der Gesundheitsausgaben für Ältere über lange Zeiträume auch bei dieser Studie problematisch ist, ist das rigide ceteris paribus-Design, das sich nicht um mögliche Veränderungen z.B. des BIP oder anderer möglicher Einflussfaktoren kümmert. Die mythenangereicherte Debatte über die ökonomischen Folgen des Alterns dürfte daher noch lange nicht beendet sein.
Die im "WHO Centre for Health Development" im japanischen Kobe für die Reihe "The economics of healthy and active ageing series" des "European Observatory on Health Systems and Policies" der WHO erstellte 22-seitige Studie Sustainable health financing with an ageing population: will population ageing lead to uncontrolled health expenditure growth? von Gemma A Williams, Jonathan Cylus, Tomá Roubal, Paul Ong und Sarah Barber ist im Oktober 2019 erschienen und kostenlos erhältlich.
Bernard Braun, 29.10.19
Global Health: Öffentliche Gesundheit in Theorie und Praxis
 Global Health steht weit oben auf der internationalen politischen Agenda. Aus gesundheitswissenschaftlicher und -politischer Sicht ist diese Entwicklung so überfällig wie begrüßenswert. Allerdings weist das gängige Verständnis von Global Health Schwächen auf und wird den komplexen Herausforderungen nur teilweise gerecht. Vor allem mangelt es an der konsequenten Umsetzung der globalen Ansätze in der heimischen Politik, denn globale Gesundheit fängt zu Hause an. Zunehmende globale Ungleichheiten bestehen in Deutschland, Europa und der gesamten Welt. Kommerzialisierung bedeutet Ausgrenzung und damit zunehmende gesundheitliche Ungleichheit. Ohne geeignete politische Weichenstellungen und Politikkohärenz wird das Recht Aller auf Gesundheit schwerlich zu gewährleisten sein. Die Auswirkungen der Globalisierung erfordern eine Stärkung und verbesserte Abstimmung von öffentlicher Gesundheitsforschung und -praxis, denn letztlich ist Global Health die folgerichtige Weiterentwicklung von Public Health in der globalisierten Welt.
Global Health steht weit oben auf der internationalen politischen Agenda. Aus gesundheitswissenschaftlicher und -politischer Sicht ist diese Entwicklung so überfällig wie begrüßenswert. Allerdings weist das gängige Verständnis von Global Health Schwächen auf und wird den komplexen Herausforderungen nur teilweise gerecht. Vor allem mangelt es an der konsequenten Umsetzung der globalen Ansätze in der heimischen Politik, denn globale Gesundheit fängt zu Hause an. Zunehmende globale Ungleichheiten bestehen in Deutschland, Europa und der gesamten Welt. Kommerzialisierung bedeutet Ausgrenzung und damit zunehmende gesundheitliche Ungleichheit. Ohne geeignete politische Weichenstellungen und Politikkohärenz wird das Recht Aller auf Gesundheit schwerlich zu gewährleisten sein. Die Auswirkungen der Globalisierung erfordern eine Stärkung und verbesserte Abstimmung von öffentlicher Gesundheitsforschung und -praxis, denn letztlich ist Global Health die folgerichtige Weiterentwicklung von Public Health in der globalisierten Welt.
In seinem Beitrag Produktions Global Health: Öffentliche Gesundheit in Theorie und Praxis in in der Zeitschrift ASU Arbeitsmedizin Sozialmedizin Umweltmedizin fordert der Fuldaer Global-Health Professor Jens Holst einen intensiveren Austausch zwischen ÖGD und theoretischer Public Health benötigt die stärkere Einbeziehung der staatlichen Öffentlichen Gesundheitsdienste in die theoretische Öffentliche Gesundheitsforschung und -lehre ebenso wie gemeinsame Forschungsprogramme und die engere Verknüpfung von Lehre und Ausbildung im ÖGD. Das ist erforderlich, um interdisziplinäre gesundheitswissenschaftliche Erkenntnisse und Empirie nicht nur in die Praxis öffentlicher Gesundheitsvor- und -fürsorge, sondern auch in wirksame Politikberatung übertragen zu können. Dabei handelt es sich keineswegs um einen Automatismus, sondern es braucht aktive Umsetzung, Förderung und Gestaltung. Eine zunehmend globale Perspektive von Wissenschaft, Praxis und Politik im Bereich Öffentliche Gesundheit kann einen wichtigen Beitrag dazu leisten.
Der Artikel steht sowohl zur Online-Lektüre als auch direkt zum Download als PDF kostenfrei zum Download zur Verfügung.
Bernard Braun, 20.8.19
Empfehlungen für die neue Globale-Gesundheitsstrategie der Bundesregierung
 Nur fünf Jahre nach der Verabschiedung ihres ersten globalen Gesundheitskonzeptes erarbeitet die Bundesregierung derzeit ein neues Strategiepapier zur Umsetzung einer kohärenten globalen Gesundheitspolitik. Gesundheitsexpert*innen hatten schon bei der der ersten Strategie von 2013 darauf hingewiesen, sie könnte in der vorliegenden Form keinen durchgreifenden Beitrag zur Lösung globaler Gesundheitsherausforderungen leisten, da es vor allem im Hinblick auf die gesellschaftlichen Faktoren von Gesundheit umkonkret und wenig aussagekräftig blieb - siehe dazu den Forums-Beitrag Globale Gesundheit - scheidende Bundesregierung hinterlässt bedenkliches Erbe. Zudem kamen die für globale Gesundheit überaus relevanten Fragen von gesundheitlicher Ungleichheit in Deutschland und der Welt ebenso wenig zur Sprache wie die Defizite bei der universellen Absicherung von Migrant*innen, Flüchtlingen und Sans-Papiers. Auf diese und andere Punkte hatte bereits der Artikel Globale Gesundheitspolitik ist mehr als Gefahrenabwehr von Jens Holst und Oliver Razum in Das Gesundheitswesen hingewiesen.
Nur fünf Jahre nach der Verabschiedung ihres ersten globalen Gesundheitskonzeptes erarbeitet die Bundesregierung derzeit ein neues Strategiepapier zur Umsetzung einer kohärenten globalen Gesundheitspolitik. Gesundheitsexpert*innen hatten schon bei der der ersten Strategie von 2013 darauf hingewiesen, sie könnte in der vorliegenden Form keinen durchgreifenden Beitrag zur Lösung globaler Gesundheitsherausforderungen leisten, da es vor allem im Hinblick auf die gesellschaftlichen Faktoren von Gesundheit umkonkret und wenig aussagekräftig blieb - siehe dazu den Forums-Beitrag Globale Gesundheit - scheidende Bundesregierung hinterlässt bedenkliches Erbe. Zudem kamen die für globale Gesundheit überaus relevanten Fragen von gesundheitlicher Ungleichheit in Deutschland und der Welt ebenso wenig zur Sprache wie die Defizite bei der universellen Absicherung von Migrant*innen, Flüchtlingen und Sans-Papiers. Auf diese und andere Punkte hatte bereits der Artikel Globale Gesundheitspolitik ist mehr als Gefahrenabwehr von Jens Holst und Oliver Razum in Das Gesundheitswesen hingewiesen.
Seit der Veröffentlichung des ersten Global-Health-Konzepts weist die Deutsche Plattform für Globale Gesundheit (DPGG), ein interdisziplinärer, breiter Zusammenschluss von Gewerkschaften, Nichtregierungsorganisationen und Wissenschaftler*innen aus der nationalen und internationalen Gesundheitspolitik nachdrücklich auf auf die vielfach unzureichend beachteten, nicht-medizinischen Determinanten von Gesundheit hin, deren vorrangige Betrachtung eine unerlässlich Voraussetzung für einen effektiven Beitrag der Bundesregierung zur Weltgesundheit darstellt. Die wachsende Rolle Deutschlands in der globalen Gesundheitspolitik erfordert mehr denn je eine multidisziplinäre, kohärente Politik zur Verbesserung der Gesundheit der Menschen weltweit. Die Fokussierung auf gesundheitliche Bedrohungspotenziale und technologische Lösungen greift zu kurz, und die Unterstützung und wachsende Bedeutung der Global Player aus Wirtschaft und Philanthropie durch die Bundesregierung bringt die Gefahr mit sich, das private Prioritäten und Verwertungsinteressen die Gesundheit auf der Welt von einem Menschenrecht in eine Ware verwandeln.
In zwei Beiträgen fordert und erläutert Jens Holst, der eine Professur für Medizin mit Schwerpunkt Global Health an der Hochschule Fulda innehat, die wesentlich stärkere Berücksichtigung gesellschaftlicher Einflussfaktoren in der globalen Gesundheitspolitik. Viel stärker als bisher müsse die neue Strategie der Bundesregierung die Faktoren außerhalb von Human- und Tiermedizin, One Health, Pharmazie und Technologie in Betracht ziehen und explizit eine Health-in-All-Politik einfordern. Wesentliche Empfehlungen der DPGG können Sie zum einen im BMJ Global Health 4 (2) und zum anderen etwas ausführlicher in der Ausgabe XI des South Eastern European Journal of Public Health (SEEJPH) nachlesen, die beide kostenfrei zum Download zur Verfügung stehen:
Addressing upstream determinants of health in Germany's new global health strategy: recommendations from the German Platform for Global Health
Designing Germany's new global health strategy: Some important recommendations
Bernard Braun, 19.8.19
Gesundheit global. Anforderungen an eine nachhaltige Gesundheitspolitik
 Global health, globale Gesundheit, steht weit oben auf der internationalen politischen Agenda. Diese Entwicklung ist aus gesundheitswissenschaftlicher und -politischer Sicht so überfällig wie begrüßenswert. Das gängige Verständnis von Global Health weist dabei allerdings einige konzeptionelle Beschränkungen auf, Reichweite und Inhalte der Diskussion werden vielfach nicht den komplexen Herausforderungen in der globalisierten Welt gerecht.
Global health, globale Gesundheit, steht weit oben auf der internationalen politischen Agenda. Diese Entwicklung ist aus gesundheitswissenschaftlicher und -politischer Sicht so überfällig wie begrüßenswert. Das gängige Verständnis von Global Health weist dabei allerdings einige konzeptionelle Beschränkungen auf, Reichweite und Inhalte der Diskussion werden vielfach nicht den komplexen Herausforderungen in der globalisierten Welt gerecht.
Heute wäre es naiv zu glauben, Gesundheit und Wohlbefinden der Menschen ließen sich allein innerhalb der eigenen Grenzen gewährleisten. Das liegt allerdings nicht so sehr an der schnelleren Ausbreitung ansteckender Krankheiten, sondern vor allem daran, dass die wesentlichen Einflussfaktoren für die Gesundheit der Bürger*innen nicht an den Grenzen eines Landes halt machen. Zwar bestimmen in der Praxis sowie in der ersten Strategie der deutschen Bundesregierung zu globaler Gesundheit - siehe dazu den entsprechenden Bericht im Forum Gesundheitspolitik - bis heute ein technik- und exportorientiertes und ein stark sicherheitsorientiertes Verständnis von Global Health den offiziellen Diskurs - globale Gesundheitspolitik und Gesundheitssystemstärkung versprechen weltweite Absatzmöglichkeiten für Arzneimittel, Medizintechnik und Know-how made in Germany. Aber eine international ausgerichtete Gesundheitspolitik, die primär auf die Sicherung nationaler Territorien und Bevölkerungen durch Schutz vor grenzüberschreitenden Gesundheitsgefahren zielt, verstellt den Blick auf die Komplexität des Themas; darauf verweist auch die Deutsche Plattform für Globale Gesundheit, wie das Forum im August 2014 berichtete.
Die Herausforderungen an die internationale Gesundheitspolitik gehen tatsächlich weit über biomedizinische, pharmakologische und technologische Forschung und den Export von Know-how, Arzneimitteln und Medizintechnik hinaus. Was globale Gesundheitspolitik umfasst und berücksichtigen muss, um wirksam zur Verbesserung der Gesundheit der Menschen auf diesem Globus beizutragen, zeigt der in der März/April-Ausgabe der Fachzeitschrift Dr. Med. Mabuse erschienene, hier kostenfrei verfügbare Artikel Gesundheit global. Anforderungen an eine nachhaltige Gesundheitspolitik von Jens Holst.
David Klemperer, 12.8.19
Was haben 10 Jahre Gesundheitsreform in China bewirkt? Ein überfälliger Überblick.
 Die Volksrepublik China hat mit rund 1,4 Milliarden Menschen nicht nur die weltweit größte Einwohneranzahl in extrem unterschiedlichen geographischen und sozioökonomischen Kontexten, sondern auch ebenso viele Personen, die potenziell einen Bedarf an gesundheitlicher Versorgung haben. Bei ihrer Gründung im Jahr 1949 bestand die Gesundheitsversorgung fast ausschließlich auf dem Wirken von "BarfussärztInnen". Spätestens mit der umfassenden Gesundheitssystemreform im Jahre 2009 lautete das politische Ziel: "establishing a basic health care system covering all the population by 2020" (so das Zentralkomittee der Kommunistischen Partei Chinas im Jahr 2009).
Die Volksrepublik China hat mit rund 1,4 Milliarden Menschen nicht nur die weltweit größte Einwohneranzahl in extrem unterschiedlichen geographischen und sozioökonomischen Kontexten, sondern auch ebenso viele Personen, die potenziell einen Bedarf an gesundheitlicher Versorgung haben. Bei ihrer Gründung im Jahr 1949 bestand die Gesundheitsversorgung fast ausschließlich auf dem Wirken von "BarfussärztInnen". Spätestens mit der umfassenden Gesundheitssystemreform im Jahre 2009 lautete das politische Ziel: "establishing a basic health care system covering all the population by 2020" (so das Zentralkomittee der Kommunistischen Partei Chinas im Jahr 2009).
Was sich seitdem geändert hat und welche Erfahrungen und Lehren gemacht bzw. gewonnen wurden, ist hierzulande und wahrscheinlich in weiten Teilen der Erde unbekannt.
Wer beginnen will daran etwas zu ändern, kann dies durch die Lektüre von 18 wissenschaftlichen Aufsätzen, die in den letzten Jahren in der von der Oxford University Press und der London School of Hygiene & Tropical Medicine herausgegebenen Zeitschrift "Health Policy and Planning" erschienen sind und nun anlässlich des zehnten Jahrestags der chinesischen Gesundheitsreform zusammengestellt wurden und frei zugänglich sind.
U.a. beschäftigen sich die Aufsätze mit folgenden Themen: 10 years of China's comprehensive health reform: a systems perspective (Jin Xu, Anne Mills), Health reform and out-of-pocket payments: lessons from China (Lufa Zhang, Nan Liu), Paying for outpatient care in rural China: cost escalation under China's New Co-operative Medical Scheme (Wei Yang, Xun Wu), Challenges to healthcare reform in China: profit-oriented medical practices, patients' choice of care and guanxi culture in Zhejiang province (Dan Wu, Tai Pong Lam, Kwok Fai Lam, et al.), Engaging sub-national governments in addressing healthequities: challenges and opportunities in China's health system reform (Hana Brixi, Yan Mu, Beatrice Targa, et al.), Prospects for regulated competition in the health care system: what can China learn from Russia's experience? (Weiwei Xu, Igor Sheiman, Wynand P M M van de Ven, et al.), An evaluation of systemic reforms of public hospitals: the Sanming model in China (Hongqiao Fu, Ling Li, Mingqiang Li, et al.) und The impact of clinical pharmacy services in China on the quality use of medicines: a systematic review in context of China's current healthcare reform (Jonathan Penm, Yan Li, Suodi Zhai, Yongfang Hu, et al.).
Alle Aufsätze zu China's health system reform: 10 years on sind vollständig und kostenlos zugänglich.
Bernard Braun, 16.7.19
"In welchem Alter haben Sie die Krankheitslast eines durchschnittlich 65-jährigen Menschen?" Wer hat das beste Gesundheitssystem?
 Die meisten Gesundheitspolitiker in entwickelten Staaten Europas oder Nordamerikas brüsten sich gerne damit, dass sie das "beste Gesundheitssystem" haben und stützen sich dabei oft auf die Beantwortung von simplen Zufriedenheitsfragen in Bevölkerungsumfragen. Zufriedenheitsfragen allein produzieren systematisch positiv verzerrte Antworten und müssen dann, wenn sie überhaupt gestellt werden, zusammen mit anderen spezifischeren Fragen und Indikatoren betrachtet werden.
Die meisten Gesundheitspolitiker in entwickelten Staaten Europas oder Nordamerikas brüsten sich gerne damit, dass sie das "beste Gesundheitssystem" haben und stützen sich dabei oft auf die Beantwortung von simplen Zufriedenheitsfragen in Bevölkerungsumfragen. Zufriedenheitsfragen allein produzieren systematisch positiv verzerrte Antworten und müssen dann, wenn sie überhaupt gestellt werden, zusammen mit anderen spezifischeren Fragen und Indikatoren betrachtet werden.
Wie dann manche sich reiner Selbstbespiegelung verdankende Rangreihe durcheinander und realistischer gerät, zeigt eine gerade in der Fachzeitschrift "Lancet Public Health" veröffentlichte international vergleichende Studie von europäischen und us-amerikanischen Wissenschaftlern.
Mit Daten der "Global Burden of Disease study (GBD) 2017" entwickeln die AutorInnen zunächst auf der Basis von 92 unterschiedlichsten Erkrankungen eine Reihe von altersstandardisierten altersspezifischen Indikatoren für die Krankheitslast in 195 Ländern und die Jahre 1990 und 2017.
Allgemein ergibt sich dann folgendes Bild:
• Zwischen 1990 und 2017 reduziert sich die altersbezogene Krankheitslast in allen Regionen der 195 Länder. Dies gilt insbesondere für das Mortalitätsrisiko und die altersbezogene Erkrankungsschwere.
• Verglichen mit dem Durchschnittswert für alle Länder tritt die mit dem Altern verbundene Häufung von Gesundheitsproblemen früher und in 87 Ländern später auf als im Alter von 65 Jahren.
• Weltweit sind vor allem ischämische Herzerkrankungen, Hirnblutungen und chronisch obstruktive Lungenerkrankungen (COPD) für die Sterblichkeit und die durch Behinderung verlorenen Lebensjahre ("disability-adjusted life years (DALY)" verantwortlich.
An welcher Position sich die gesundheitlich vermeintlich besten oder besseren Ländern befinden, wenn untersucht wird, in welchem Lebensalter die gesundheitliche Situation der Bevölkerung so aussieht wie die der durchschnittlich 65-Jährigen, führt zu interessanten Ergebnissen:
• In Japan, und damit erreicht das Land weltweit den Platz 1, sind im Durchschnitt erst die Menschen im Alter von 76,1 Jahren so krank wie durchschnittlich 65-Jährige. Auf den weiteren Plätzen stehen die BürgerInnen der Schweiz (76,1 Jahre), Frankreichs (76 Jahre) oder bereits auf Platz 10 Peru (74,3 Jahre).
• In Papua-Neu-Guinea, und damit belegt das Land weltweit den letzten Platz, haben die BewohnerInnen bereits mit 45,6 Jahren die Krankheitslast von durchschnittlich 65-jährigen Personen. Die Marschall-Inseln (51 Jahre), Afghnanistan (51,6 Jahre) oder Guinea-Bissau (54.5 Jahre) nehmen dann die weiteren Plätze ein.
• Zwischen den Ländern mit früher oder später im Lebensalter auftretenden altersspezifischen Krankheitslasten von durchschnittlichen 65-Jährigen existiert also eine Spanne von rund 30 Lebensjahren.
• Die USA erreichen gerade den Platz 53 und liegen damit zwischen dem Iran (Platz 54) und Algerien Platz 52).
• Und Deutschland liegt wie fast immer auf einem "guten" Mittelplatz: Deutsche BürgerInnen müssen zwar die Krankheitslast von 65-Jährigen erst im Alter von 70,7 Jahren tragen, damit liegt Deutschland aber erst auf Platz 38, einen Platz besser als Costa Rica und einen schlechter als Großbritannien.
Beim Indikator der durch Behinderung verlorenen Lebensjahre sieht es 2017 erneut mit 104,9 DALYs pro 1.000 Erwachsene im Alter von 25 Jahren und älter weltweit am besten in der Schweiz aus und in Papua Neuguinea mit 506,6 DALYs pro 1.000 Erwachsene am schlechtesten. Hier erreicht Deutschland mit 144,7 DALYs den Platz 33.
Zahlreiche weitere Indikatoren und internationale Rangreihen finden sich in dem Aufsatz Measuring population ageing: an analysis of the Global Burden of Disease Study 2017 von Angela Y Chang, Vegard F Skirbekk, Stefanos Tyrovolas, Nicholas J Kassebaum und Joseph L Dieleman. Erschienen ist er im "The Lancet Public Health" (2019; 4 (3): e159-167) und ist komplett kostenlos erhältlich.
Zusätzliche Daten für Länder und Regionen, die den Berechnungen zugrundeliegenden oder ausgeschlossenen Krankheiten und zahlreiche methodische Hinweise finden sich in dem ebenfalls kostenlos erhältlichen 37-seitigen "Supplementary appendix".
Bernard Braun, 11.3.19
11-Länder-Gesundheitssystemvergleich: Deutschland "teuer und Mittelmaß" - USA "it's the prices, stupid"
 Dass BürgerInnen, die nach der Zufriedenheit mit ihrem Gesundheitssystems befragt werden und es dann häufig positiv oder gar als das "weltweit Beste" bewerten, ist erfreulich und ein Ruhekissen für einen Teil der Gesundheitspolitiker. Dies muss aber mangels fehlender Vergleichswerte mit anderen Gesundheitssystemen weder komplett noch für wichtige Elemente des Systems stimmen. Viele bewertungsrelevante Zustände eines Gesundheitssystems sind, wie z.B. die Über-, Unter- oder Fehlversorgung oder auch die Lebenserwartung nicht oder nicht einfach zu erkennen.
Dass BürgerInnen, die nach der Zufriedenheit mit ihrem Gesundheitssystems befragt werden und es dann häufig positiv oder gar als das "weltweit Beste" bewerten, ist erfreulich und ein Ruhekissen für einen Teil der Gesundheitspolitiker. Dies muss aber mangels fehlender Vergleichswerte mit anderen Gesundheitssystemen weder komplett noch für wichtige Elemente des Systems stimmen. Viele bewertungsrelevante Zustände eines Gesundheitssystems sind, wie z.B. die Über-, Unter- oder Fehlversorgung oder auch die Lebenserwartung nicht oder nicht einfach zu erkennen.
In inhaltlich anspruchsvollen und differenzierten Gesundheitssystemvergleichen, die dann auch meistens auf die Ergebnisse von bekannt tendenziösen Zufriedenheitsfragen verzichten, landen dann "beste" Systeme nicht selten im Mittelfeld, andere dafür im positiven wie auch negativen Spitzenfeld oder auf den letzten Plätzen.
Der neueste Vergleich verschiedenster Leistungsbereiche von 11 Gesundheitssystemen entwickelter Länder (USA, Japan, Deutschland, Großbritannien, Frankreich, Kanada, Australien, Niederlande, Schweden, Schweiz und Dänemark) durch WissenschaftlerInnen der Harvard Universität und der London School of Economics zeigt dies auch erneut für das deutsche oder das Gesundheitssystem der USA.
Verglichen wurde u.a. die Gesundheitsausgaben insgesamt, die Ausgaben nach Leistungsbereichen, die Häufigkeit ungesunden Verhaltens, die Lebenserwartung insgesamt sowie für Mütter und Kinder, diverse Kennzahlen zu den Beschäftigten im Gesundheitsbereich, die Ausstattung mit Krankenhausbetten und Langzeitpflege-Betten, die Ausstattung mit Hightech-Geräten, die Häufigkeit von aus dem Krankenhaus entlasssenen Personen nach ausgewählten Krankheiten, die Häufigkeit von ausgewählten Operationen, die Krankenhausliegezeiten, die Ausgaben für Arzneimittel bzw. deren Preise, die Möglichkeit des Zugangs zu ausgewählten Gesundheitsleistungen, die Qualität bzw. der Outcome für ausgewählte Behandlungsleistungen und eine Reihe von Kennzahlen zur Verteilung von Gesundheitsleistungen und die damit verbundene Gerechtigkeit.
Angesichts der Fülle der Daten, da der Aufsatz komplett kostenlos erhältlich und die Lektüre jeder Zeile lohnt, verzichten wir auf jedes detaillierte Ergebnis und schließen uns für das deutsche Gesundheitssystem den provokativen Zusammenfassungen von Werner Bartens in der Online-Ausgabe der "Süddeutschen Zeitung" an: "Das deutsche Gesundheitssystem: extrem teuer - und doch nur Mittelmaß" und ohne Fragezeichen "Der deutsche Patient: Ständig beim Arzt und deshalb gesund".
Für die USA kommen die WissenschaftlerInnen eher noch zu schlechteren Ergebnissen, zeigen aber auch, dass einige der geläufigen Erklärungen dafür, dass die USA das weltweit teuerste Gesundheitssystem haben (fast 18% des Bruttosozialprodukts), nicht zutreffen. Dazu gehört die Überzeugung, in den USA würde im jeweiligen Vergleich mit den anderen Ländern zu wenig für soziale Dienste und zu viel für Krankenhausbehandlungen ausgegeben, es gäbe zu viel Fachärzte mit zu vielen Arztbesuchenund die Behandlungsqualität wäre schlecht. Dies alles stimmt nicht oder kann die Ausgabenhöhe nicht erklären.
Stattdessen fassen die Newsletter-AutorInnen von "Science daily" die veröffentlichten Daten so zusammen: "The major drivers of high healthcare costs in the US appear to be higher prices for nearly everything • from physician and hospital services to diagnostic tests to pharmaceuticals • and administrative complexity."
Sie bestätigen damit die bereits im Titel eines im Jahr 2003 in der Zeitschrift "Health Affairs" (Heft 3: 89-105) publizierten und immer noch lesenswerten Aufsatzes des mittlerweile verstorbenen Gesundheitsökonomen Uwe Reinhardt und einiger seiner Kollegen zugespitzte Erklärung des Gesundheitsausgabenniveaus in den USA: It's The Prices, Stupid: Why The United States Is So Different From Other Countries.
Der äußerst datenreiche aktuelle Aufsatz Health Care Spending in the United States and Other High-Income Countries von I. Papanicolas et al. ist in der Fachzeitschrift "JAMA" (2018; 319(10):1024-1039) erschienen und komplett kostenlos erhältlich.
Bernard Braun, 16.3.18
USA und Deutschland: Länger leben - "krank" oder "gesund"? Neues zur Empirie der "compression of morbidity".
 Für die seit Jahrzehnten laufende epidemiologische und sozialpolitische Debatte darüber, ob eine längere Lebenserwartung mehr gesunde oder kranke bzw. behinderte Jahre mit sich bringt, liegen für die USA aktuelle Daten über die Entwicklung der Lebenserwartung und der "kranken" oder "gesunden" Lebensjahre von Männern und Frauen zwischen den Jahren 1970 und 2010 vor.
Für die seit Jahrzehnten laufende epidemiologische und sozialpolitische Debatte darüber, ob eine längere Lebenserwartung mehr gesunde oder kranke bzw. behinderte Jahre mit sich bringt, liegen für die USA aktuelle Daten über die Entwicklung der Lebenserwartung und der "kranken" oder "gesunden" Lebensjahre von Männern und Frauen zwischen den Jahren 1970 und 2010 vor.
Mit den Ergebnissen lässt sich die optimistische Hypothese, nämlich die über eine so genannte "compression of morbidity", nicht bzw. nur mit Einschränkungen bestätigen und finden sich einige empirische Belege für die eher pessimistische "Medikalisierungs"-Hypothese.
Die wichtigsten Ergebnisse lauten:
• Die Lebenserwartung bei der Geburt stieg im Untersuchungszeitraum bei Männern um 9,2 und bei Frauen um 6,4 Jahre.
• Die Anzahl der behinderungs-/erkrankungsfreien ("disability-free") Jahre stieg bei den Männern um 4,5 Jahre und die der Jahre mit Behinderungen/Erkrankungen um fast den denselben Zeitraum, nämlich 4,7 Jahre.
• Bei den Frauen stieg der Anteil der "gesunden" Lebensjahre um 2,7 und der der "kranken" Jahre um deutlich mehr, nämlich 3,6 Jahre.
• Untersucht man den weiteren Gesundheitsverlauf der 65-Jährigen und älteren Personen war bei diesen aber der Anteil der "gesunden" Jahre mehr angestiegen und damit höher als der der "kranken" Jahre.
• Das andere Bild bei den jüngeren Personen ist angesichts des Gesamtergebnisses zwingend. Für das Anwachsen der "kranken" Jahre von Angehörigen dieser Altersgruppe sind besonders die größere Bedeutung der psychischen Gesundheit, die steigende Häufigkeit von autistischen Störungen und Aufgmerksamkeitsstörungen und die Veränderungen des Gebrauchs von Drogen verantwortlich.
Auch wenn die Daten nicht den Schluss zulassen, dass längeres Leben komplett "gesundes" Leben bedeutet, weisen die AutorInnen darauf hin, dass das Augenmerk einer präventiven Gesundheitspolitik auf dem Erkrankungsgeschehen der jüngeren Bevölkerung und den dort zu beobachtenden Chronifizierungsprozessen liegen müsste.
Zu den Limitationen dieser Studie gehört, dass die Angaben zum Gesundheitszustand des größten Teils der Bevölkerung aus dem "National Health Interview Survey" stammen. Veränderungen in der Prävalenz wichtiger Krankheitsarten (z.B. psychische Erkrankungen) könnten also nicht die tatsächliche Zunahme ihrer Häufigkeit anzeigen, sondern auf deren offeneren Kommunikation beruhen.
Die naheliegende Frage wie das Verhältnis von "gesunden" zu "kranken" Lebensjahren in der deutschen Bevölkerung aussieht, gibt es in zwei Publikationen der OECD aus den letzten beiden Jahren (Health at a Glance 2014 - komplett kostenlos erhältlich - und OECD-Wirtschaftsberichte: Deutschland 2016 - nur Abstract kostenlos erhältlich, einzelne Kapitel aber online lesbar) Hinweise.
Mit den üblichen Einschränkungen zur Vergleichbarkeit von unterschiedlich erhobenen Daten, sieht die Situation in Deutschland so aus: Die weitere Lebenserwartung einer deutschen 65-jährigen Person betrug 2012 19,8 Jahre (EU: 18,8). Davon verbrachten diese Personen noch knapp 7 Jahre "gesund" (EU: 8,6). Nur in drei Ländern (Estland, Slowakei, Ungarn) war der Umfang "gesunder" Lebensjahre geringer. In Schweden lebten z.B. 65-Jährige durchschnittlich noch 19,9 Jahre, wovon 14,7 Jahre "gesunde" Jahre waren. In beiden Berichten wird außerdem auf die erheblichen Unterschiede zwischen sozial unterschiedlichen Bevölkerungsgruppen hingewiesen.
Von der zunächst elektronischen Fassung des im "American Journal of Public Health" erschienenen Aufsatzes Trends Over 4 Decades in Disability-Free Life Expectancy in the United States von Eileen M. Crimmins, Yuan Zhang und Yasuhiko Saito ist nur ein Abstract kostenlos erhältlich.
Wer sich noch einen relativ aktuellen und kostenlosen Überblick über die Hypothese der "compression of morbidity" verschaffen will, kann dies mit folgendem Aufsatz machen: Compression of Morbidity 1980-2011: A Focused Review of Paradigms and Progress. Autoren sind James F. Fries (der Protagonist dieser Hypothese), Bonnie Bruce und Eliza Chakravarty. Erschienen ist der Aufsatz 2011 im "Journal of Aging Research".
Bernard Braun, 18.4.16
Universelle Absicherung im Krankheitsfall - eine weltweite Herausforderung
 Eine wirksame und tatsächlich hilfreiche Absicherung gegen die finanziellen und ökonomischen Risiken von Krankheit gehört keineswegs zu den Selbstverständlichkeiten auf der globalisierten Welt. Neben vielen anderen Entbehrungen und Notlagen wie Armut, fehlenden Arbeits- und Verdienstmöglichkeiten und mangelnden Chancen auf ein besseres Leben treiben auch inexistente oder unterentwickelte soziale Sicherungssysteme immer mehr Menschen in die Flucht, die wohlstandsgewöhnte EuropäerInnen allzu leichtfertig als "Wirtschaftsflüchtlinge" abqualifizieren, so als wäre unausweichliches Elend nicht Grund genug, zu neuen Ufern aufzubrechen. Angesichts der privilegierten Reisemöglichkeiten gerade von MitteleuropäerInnen und des massenhaften Vertriebs von Produkten aus den Weltmarktfabriken in den armen Ländern des Südens besteht ein in der globalisierten Informationsgesellschaft ein oftmals erstaunliches Unwissen über die realen Lebensbedingungen in der Welt. Den Teilaspekt der sozialen Absicherung im Krankheitsfall beleuchtete Ende 2014 und Anfang 2015 eine dreiteilige Serie in der AOK-Zeitschrift Gesundheit und Gesellschaft des AOK-Bundesverbands. Der kompart-Verlag hat nun die Beiträge der beiden Entwicklungs- und Gesundheitsexperten Jens Holst und Jean-Olivier Schmidt in aktualisierter Fassung in einem Sonderdruck erneut aufgelegt.
Eine wirksame und tatsächlich hilfreiche Absicherung gegen die finanziellen und ökonomischen Risiken von Krankheit gehört keineswegs zu den Selbstverständlichkeiten auf der globalisierten Welt. Neben vielen anderen Entbehrungen und Notlagen wie Armut, fehlenden Arbeits- und Verdienstmöglichkeiten und mangelnden Chancen auf ein besseres Leben treiben auch inexistente oder unterentwickelte soziale Sicherungssysteme immer mehr Menschen in die Flucht, die wohlstandsgewöhnte EuropäerInnen allzu leichtfertig als "Wirtschaftsflüchtlinge" abqualifizieren, so als wäre unausweichliches Elend nicht Grund genug, zu neuen Ufern aufzubrechen. Angesichts der privilegierten Reisemöglichkeiten gerade von MitteleuropäerInnen und des massenhaften Vertriebs von Produkten aus den Weltmarktfabriken in den armen Ländern des Südens besteht ein in der globalisierten Informationsgesellschaft ein oftmals erstaunliches Unwissen über die realen Lebensbedingungen in der Welt. Den Teilaspekt der sozialen Absicherung im Krankheitsfall beleuchtete Ende 2014 und Anfang 2015 eine dreiteilige Serie in der AOK-Zeitschrift Gesundheit und Gesellschaft des AOK-Bundesverbands. Der kompart-Verlag hat nun die Beiträge der beiden Entwicklungs- und Gesundheitsexperten Jens Holst und Jean-Olivier Schmidt in aktualisierter Fassung in einem Sonderdruck erneut aufgelegt.
Spätestens seit Erscheinen des Weltgesundheitsberichts 2010: Health systems financing: the path to universal coverage steht zumindest in der entwicklungsbezogenen gesundheitspolitischen Szene das Thema der universellen Absicherung im Krankheitsfall weit oben auf der Agenda. Auch das Forum Gesundheitspolitik hat diese Thematik mehrfach aufgegriffen, so in den Beiträgen zum Weltgesundheitsbericht 2010 und zum Weltgesundheitsbericht 2013, der Kritik WHO-Einsatz für universelle Sicherung abgeschwächt sowie in dem Artikel Globale Soziale Sicherung: So utopisch wie unverzichtbar.
Nun haben der Leiter des Kompetenzcenters Gesundheit und Soziale Sicherung der Deutschen Gesellschaft für Internationale Zusammenarbeit, Jean-Olivier Schmidt, und der gesundheits- und entwicklungspolitische Berater sowie Vertretungsprofessor an der Hochschule Fulda, Jens Holst, eine schlaglichtartige Übersicht über weltweite Bestrebungen nach Auf- und Ausbau sozialer Sicherungssysteme vorgelegt. Die journalistisch geschriebene, kenntnisreiche Abhandlung beschreibt aktuelle Entwicklungen in ausgewählten Ländern Asiens, Afrikas und Lateinamerikas. Mehrere Interviews mit Gesundheits- und EntwicklungspolitikerInnen ergänzen die Berichte. Die Länderbeispiele stehen stellvertretend und exemplarisch für die gängigen sozial- bzw. gesundheitspolitischen Ansätze in Entwicklungs- und Schwellenländern. Riesenländer wie Indien und China, aber auch viele andere Staaten in Asien, Afrika und Lateinamerika wollen mit dem Ausbau der Sozialsysteme die Gesundheit ihrer Bevölkerung verbessern und zugleich die wirtschaftliche und gesellschaftliche Entwicklung vorantreiben.
Das erste Kapitel mit dem Titel Medizin gegen Armut widmet sich den gesundheits- und sozialpolitischen Ansätzen in verschiedenen asiatischen Ländern und beleuchtet dabei nicht nur die höchst unterschiedlichen Ansätze der beiden Riesenländer China und Indien, sondern auch verschiedene Strategien mittelgroßer Länder wie Philippinen und Vietnam. Dabei wird klar, dass soziale Absicherung im Krankheitsfall grundlegende Bedeutung für die Überwindung der geringen Lebenserwartung und letztlich auch der Armut ist und die Länder diese Ziele mit unterschiedlicher Konsequenz verfolgen. Das Fazit der Autoren spricht für sich: "Solidarische Finanzierung ist unverzichtbar. So verschieden die Länder in Asien sind, so zeigen die Erfahrungen der vergangenen fünfzehn Jahre doch in eindrucksvoller Weise, wie sie den wirtschaftlichen Aufschwung nutzen, um wachsenden Ungleichheiten mit sozialpolitischen Maßnahmen zu begegnen. Mit Gesundheit können sich Politiker im Wahlkampf gut profilieren. Bei allen Unterschieden in Kultur und Gesellschaft scheint Einigkeit darin zu bestehen, dass solidarische Finanzierung und Risikoverteilung für Gesundheitssysteme unverzichtbar sind. Die größten Herausforderungen bilden im Moment die Einbeziehung des riesigen informellen Sektors und die Regulierung privater Anbieter. Gerade beim letzten Punkt könnten die Länder auch von deutschen Erfahrungen profitieren."
Das zweite Kapitel des Dreiteilers widmet sich dem afrikanischen Kontinent, beschränkt sich aber de facto auf das Afrika südliche der Sahara. Obwohl vor allem Tunesien, aber auch Marokko und andere nordafrikanische Länder sozialpolitische Erfolge vorzuweisen haben, richten die beiden Autoren das Augenmerk auf die Länder Südafrika, Ruanda, Ghana und Kenia. Das reichste Land im südlichen Afrika ist auch im Gesundheitswesen bis heute durch schroffe soziale Unterschiede gekennzeichnet, die allen Bemühungen um universelle Sicherungssysteme erhebliche Hürden in den Weg stellen. Ghana und Ruanda haben beide die Einführung von Kleinstversicherungen zum Ausgangspunkt für umfangreichere soziale Sicherungsstrukturen gemacht, wobei das ruandische System deutliche autoritärer funktioniert als das ghanaische, dafür aber mittlerweile einen größeren Bevölkerungsanteil einbezieht. In Kenia hingegen, dem Land mit der ältesten sozialen Krankenversicherung im südlichen Afrika, mahlen die Mühlen langsam, möglicherweise zu langsam, um mit der wirtschaftlichen Dynamik Schritt zu halten.
Entgegen aller gängigen eurozentristischen Skepsis beschließen die Autoren den Afrika-Teil mit einem eher zuversichtlichen Fazit: "Der enormen Krankheitslast zum Trotz, die auf dem afrikanischen Kontinent liegt, lässt die jüngere Entwicklung afrikanischer Gesundheitssysteme Hoffnung aufkeimen. Auch wenn manche Länder wie Kenia oder auch Tansania eher im Status quo verharren, sind andernorts deutliche Fortschritte erkennbar. Immer mehr Staaten südlich der Sahara leiten grundlegende Reformen ihrer Systeme ein und steigern ihre Gesundheitsausgaben. ... Entscheidend sind politischer Wille und gute Regierungsführung. Die Lage verbessert sich nur, wenn die Menschen Zugang zu und Anspruch auf gute Versorgung haben. Immer mehr Regierungen in Afrika nehmen diese Aufgabe ernst und investieren in die Gesundheitsversorgung der Bevölkerung."
Innerhalb des Trikont spielt Lateinamerika zweifelsohne eine besondere Rolle, wenngleich die asiatischen Tiger inzwischen erheblich aufgeholt haben. Aber die Ländern in Mittel- und Südamerika hatten anderthalb Jahrhunderte mehr Zeit, sich als selbständige Nationen von den Folgen der Kolonialherrschaft zu befreien als die in Afrika oder Südostasien. Viele Nationen der einstigen spanischen und portugiesischen Weltreiche blicken mittlerweile auf eine lange Geschichte sozialer Sicherung zurück, allen voran Chile, das erste lateinamerikanische Land mit einem umfassenden sozialen Sicherungssystem, das später als Pionier neoliberaler Reformen von sich reden machte. Mexiko war stark vom deutschen System beeinflusst und steht heute für ein Land, das universelle Sicherung über parallele Versicherungssysteme anstrebt. Kolumbien folgte zunächst Chile, wendet sich nun aber wieder von marktorientierten Ansätzen in der Sozialpolitik ab. Und Brasilien wählte inmitten der Blütezeit des Neoliberalismus den Weg der staatlichen Absicherung und des verfassungsmäßigen Rechts auf Gesundheit. Die sozialpolitische Landschaft in Lateinamerika veranlasste die Autoren zu einer interessanten Schlussfolgerung: "Zweifelsohne können lateinamerikanische Sozialsysteme bis heute einiges von der langen Erfahrung europäischer Institutionen lernen. Mittlerweile haben die einstigen europäischen Kolonien aber selber bemerkenswerte gesundheitspolitische Erfahrungen und Erfolge vorzuweisen. Die Zunahme unsteter und prekärer Arbeitsverhältnisse in Europa erfordert auch hierzulande neue sozialpolitische Strategien. Lateinamerika hat auf diesem Gebiet viel zu bieten - internationale Zusammenarbeit muss keine Einbahnstraße sein."
Der lesenswerte Dreiteiler von Jens Holst und Jean-Olivier Schmidt steht sowohl in deutscher als auch in englischer Sprache kostenfrei zum Download zur Verfügung:
Deutsche Fassung: Was macht die Welt gesund-Gesundheit global
English version: What makes the world healthy - global health.
Bernard Braun, 24.3.16
Arbeitslosigkeit und Sterblichkeit an Prostatakrebs - ein OECD-weit vielfach signifikanter Zusammenhang
 Dass Arbeitslosigkeit negative gesundheitliche Effekte und Wirkungen im ursächlichen Sinn hat, ist bereits seit mehreren Jahren und in unterschiedlichsten Ländern und Gesellschaften durch viele Studien belegt. Eine gerade veröffentlichte Studie ergänzt und vertieft diesen Zusammenhang noch in zweierlei Hinsicht: Erstens reicht ihr Untersuchungszeitraum von 1990 bis 2009 und bezieht Daten aus 30 Mitgliedsländer der OECD ein. Zweitens konzentriert sie sich auf mögliche Effekte bzw. "knock-on effects" von Arbeitslosigkeit auf die Krebsmortalität und besonders die durch Prostatakarzinome bedingte.
Dass Arbeitslosigkeit negative gesundheitliche Effekte und Wirkungen im ursächlichen Sinn hat, ist bereits seit mehreren Jahren und in unterschiedlichsten Ländern und Gesellschaften durch viele Studien belegt. Eine gerade veröffentlichte Studie ergänzt und vertieft diesen Zusammenhang noch in zweierlei Hinsicht: Erstens reicht ihr Untersuchungszeitraum von 1990 bis 2009 und bezieht Daten aus 30 Mitgliedsländer der OECD ein. Zweitens konzentriert sie sich auf mögliche Effekte bzw. "knock-on effects" von Arbeitslosigkeit auf die Krebsmortalität und besonders die durch Prostatakarzinome bedingte.
Das Ergebnis ist eindeutig:
• Der Anstieg von Arbeitslosigkeit in den OECD-Ländern um 1 Prozent ist unter rechnerischer Berücksichtigung der unterschiedlichen Bevölkerungsgröße, demografischen Strukturrn und weiteren Merkmalen der Infrastruktur mit signifikanten Anstiegen der Sterblichkeit an Prostatakrebs assoziiert.
• Dieser Effekt hält auch über mehrere Jahre an. So war die Sterblichkeit an Prostatakrebs über den gesamten Zeitraum von 5 Jahren nach einer Erhöhung der Arbeitslosigkeit um 1 Prozent mit abnehmender Tendenz aber durchweg statistisch signifikant erhöht.
• Angesichts der Möglichkeit, dass so genannte Confounding-Faktoren also z.B. soziodemografische Merkmale oder Versorgungsstrukturen für die Assoziationen ursächlich sind, berücksichtigten die AutorInnen in einer weiteren Analyse insgesamt 46 mögliche Einflussfaktoren. Bei diesem "robustness check" blieb der Zusammenhang zwischen Anstieg der Arbeitslosigkeit und Prostatamortalität bei Berücksichtigung jedes einzelnen und aller 46 Faktoren signifikant.
• Schließlich führten die WissenschaftlerInnen auch noch eine so genannte "time trend analysis" durch. Sie untersuchten dafür die Häufigkeit der Prostata-Mortalität in den Jahren 2000 bis 2007, also den Jahren vor dem Höhepunkt der wirtschaftlichen Rezession im Jahre 2008, leiteten daraus zu erwartende Werte in den Jahren 2008 bis 2010 ab und verglichen diese mit den tatsächlichen Werten. Mit einigen nationalen Unterschieden war die Prostatamortalität ab dem Krisenhöhepunkt auch aus dieser Perspektive signifikant erhöht.
• Neben diesen Ergebnissen ermutigt die Studie auch zu politische Initiativen gegen Arbeitslosigkeit.
Die Studie Unemployment and prostate cancer mortality in the OECD, 1990-2009. von Mahiben Maruthappuet al. ist im Mai 2015 in der Zeitschrift "E cancer medical science" erschienen und komplett kostenlos erhältlich.
Bernard Braun, 17.5.15
Wie intensiv wird das Gesundheitssystem in Anspruch genommen und geschieht dies zu oft? Daten aus Österreich, Schweden und den USA
 Zur Diskussion über die Inanspruchnahme ambulanter und stationärer gesundheitlicher Dienstleistungen insbesondere in Sozialversicherungssystemen à la Deutschland und Österreich gehört häufig das Stereotyp, dort würden viel zu viele Versicherte viel zu oft mit jedem Wehwechen eine Arztpraxis oder ein Krankenhaus aufsuchen. Ob es die behauptete Über- oder Fehl-Inanspruchnahme bzw. den Missbrauch wirklich gibt, wird meist nur plausibel suggeriert und selten differenziert empirisch belegt.
Zur Diskussion über die Inanspruchnahme ambulanter und stationärer gesundheitlicher Dienstleistungen insbesondere in Sozialversicherungssystemen à la Deutschland und Österreich gehört häufig das Stereotyp, dort würden viel zu viele Versicherte viel zu oft mit jedem Wehwechen eine Arztpraxis oder ein Krankenhaus aufsuchen. Ob es die behauptete Über- oder Fehl-Inanspruchnahme bzw. den Missbrauch wirklich gibt, wird meist nur plausibel suggeriert und selten differenziert empirisch belegt.
Die im Jahr 2011 durchgeführte Studie "Ecology of Medical Care - Utilisation of Health Care in Austria (ECOHCARE)" und ihre am 23. November 2014 veröffentlichten Ergebnisse liefern hierzu aber nun eine Menge interessanter Daten.
Zu den wesentlichen Charakteristika des österreichischen Gesundheitssystems gehört ein umfassender Versicherungsschutz und die praktisch uneingeschränkte Freiheit der Arzt- bzw. Behandlerwahl. Hinzu kommt, dass das primärärztliche Behandlungssystem anders als in einigen anderen privatwirtschaftlichen oder steuerfinanzierten Gesundheitssystemen keine "gate keeping"- bzw. Steuerungsfunktionen für den Zugang zu anderen Behandlungssektoren hat.
Wie die Inanspruchnahme verschiedener Gesundheitsleistungen unter diesen Bedingungen aussieht, untersuchte die ECOHCARE-Studie für die Dauer eines Monats durch die systematische Befragung von 3.500 Österreichern über 16 Jahren.
Die wichtigsten Ergebnisse sehen so aus:
• 64,6% (n=646) der 1.000 Befragten berichten innerhalb des Untersuchungsmonats irgendeine Art von Gesundheitsbeschwerde.
• 53% (n=530) der Befragten überlegten, sich in medizinische Behandlung zu begeben.
• 460 oder 46% der Befragten suchten dann wirklich eine medizinische Behandlungsmöglichkeit und erhielten sie wahrscheinlich auch. Dies bedeutet zunächst, dass keineswegs alle, sondern nur 71,2% der Befragten mit einer gesundheitlichen Beschwerde das Behandlungssystem in Anspruch genommen haben. Jedes Wehwehchen landet also auch unter den Bedingungen der freien Arztwahl nicht automatisch in einer Arztpraxis.
• 336 der Befragten suchten dann eine allgemeinärztliche Praxis, 206 eine fachärztliche ambulante Praxis auf. 78 konsultierten einen Facharzt in einer Krankenhausambulanz und 3 lagen zur Behandlung in einem Universitätsklinikum.
• Dank methodisch nahezu identischer Studien in andersartigen Gesundheits- und Behandlungssystemen zeigt ein Vergleich der österreichischen mit us-amerikanischen und schwedischen 1-Monatsprävalenzen der genannten Arten von Behandlungskontakten in Schweden und den USA deutlich geringere Häufigkeiten: In den USA litten 1996 zwar mit 800 von 1.000 StudienteilnehmerInnen mehr Personen innerhalb des Untersuchungsmonats an einer gesundheitlichen Störung. Von ihnen überlegten sich 327, medizinische Behandlung in Anspruch zu nehmen. 113 gingen zu einem Allgemeinarzt, 104 zu einem ambulanten Facharzt, 65 zu einem Anbieter alternativer medizinischer Leistungen, 13 suchten eine Notfallstation auf, 8 waren in stationärer Behandlung und weniger als ein Patient lag in einer Universitätsklinik. Im Jahr 2006 sah die Inanspruchnahme von 1.000 schwedischen BürgerInnen innerhalb eines durchschnittlichen Monats so aus: Nur 87 suchten einen allgemeinärztlichen Familienarzt auf, 44 sahen einen Facharzt in einer Krankenhausambulanz, 20 einen Arzt in einer Notfallstation, 12 lagen in einem örtlichen Krankenhaus und weniger als einer in einer Universitätsklinik.
Als einen Hauptgrund für die ihres Erachtens eindeutige und gesundheitlich nicht unproblematische (z.B. Risiko von Krankenhausinfektionen und Arzneimittelwechselwirkungen) Über-Inanspruchnahme insbesondere des fachärztlichen ambulanten und des stationären Sektors in Österreich, nennen die österreichischen Autoren die dortige Steuerungsschwäche des primärärztlichen Sektors (z.B. keine gate-keeper-Funktion) in Verbindung mit dem freien Zugang zu allen und insbesondere dem sekundären und tertiären Behandlungssektoren. Mit einer Stärkung der Primärärzte u.a. durch verbindliche "patient panels" und "practice lists" in Kombination mit inhaltlich fundiertem gate-keeping könnte die Zufriedenheit der Patienten zwar sinken, "but objective health measures should improve."
Der Aufsatz Unregulated access to health-care services is associated with overutilizationlessons from Austria von Otto Pichlhöfer und Manfred Maier ist am 23. November 2014 in der Fachzeitschrift "European Journal of Public Health" erschienen und komplett kostenlos erhältlich.
Der Aufsatz Ecology of medical care in a publicly funded health care system: A registry study in Sweden von Alberto Ferro und Per Kristiansson erschien bereits 2011 in der Zeitschrift "Scandinavian Journal of Primary Health Care" (29: 187-192) und ist ebenfalls komplett kostenlos erhältlich.
Der neuere (ein methodischer und inhaltlicher Vorläufer war bereits 1961 erschienen) Aufsatz The Ecology of Medical Care Revisited von Larry A. Green et al. ist 2001 im "New England Journal of Medicine" (344:2021-2025) erschienen. Ein Abstract ist kostenlos erhältlich.
Bernard Braun, 15.12.14
"People-centred health systems" - Gesundheitssysteme à la Afrika, Südamerika oder Indien
 Allzu oft verschleiert die Etikettierung von Gesundheitssystemen als "Bismarck"-, "Beveridge"-oder "Hybrid"-System, dass es sich dabei nicht um überhistorische Patent-Lösungen handelt, sondern um Resultate sehr spezifischer sozialer Bedingungen, deren Nutzen damit auch stark von diesen Bedingungen abhängig ist.
Allzu oft verschleiert die Etikettierung von Gesundheitssystemen als "Bismarck"-, "Beveridge"-oder "Hybrid"-System, dass es sich dabei nicht um überhistorische Patent-Lösungen handelt, sondern um Resultate sehr spezifischer sozialer Bedingungen, deren Nutzen damit auch stark von diesen Bedingungen abhängig ist.
Dass Gesundheitssystem auch anders gedacht und realisiert werden kann, ja muss als à la GKV, managed care oder National Health Service, zeigt nun eine Sammlung von elf Aufsätzen von ForscherInnen aus Äthiopien, Uganda, Ghana, Nigeria, Südafrika, Indien, Argentinien und Brasilien zur Wissenschaft und Praxis von bevölkerungszentrierten/bürgernahen Gesundheitssystemen ("people-centred health systems").
Zu den Charakteristika von "people-centred health systems" und den Bedingungen ihres Nutzens gehören nach Ansicht der AutorInnen:
• Es muss sichergestellt werden, dass die BürgerInnen und die Gemeinden eine wichtige Rolle bei Entscheidungen spielen, bei denen es um das Gesundheitswesen geht.
• Wenn es um das Design und die konkreten Leistungen von Gesundheitsdiensten geht, müssen die Erfahrungen und Präferenzen der BürgerInnen an erster Stelle stehen.
• Es muss berücksichtigt werden, dass Gesundheitssysteme soziale Institutionen sind, die durch Ketten von Beziehungen zwischen verschiedenen Individuen zusammengehalten werden.
• Schlließlich muss anerkannt und sichergestellt werden, dass Entscheidungen innerhalb von Gesundheitsystemen durch humane Werte wie Gerechtigkeit, Rechte, Respekt, Gleichheit und die Prinzipien von "primary health care" gefördert und bestimmt werden.
In den Aufsätzen wird aus Sicht von Patienten, Gesundheitsbeschäftigten und regionalen Politikern konkretisiert wie sich diese Prinzipien in den genannten Ländern der Dritten Welt realisieren lassen.
Die materialreich behandelten Themen reichen von "Evaluating the implementation of community volunteer assessment and referral of sick babies: lessons learned from the Ghana Newhints home visits cluster randomized controlled trial" über "Patient satisfaction with task shifting of antiretroviral services in Ethiopia: implications for universal health coverage" bis zu "Examining the links between community participation and health outcomes: a review of the literature".
Diese und alle anderen Aufsätze sind in einem Sonderband der Zeitschrift "Health policy and Planning" (Heft 29, Supplement 2) zum Thema Science and Practice of People-Centred Health Systems im September 2014 erschienen und komplett kostenlos erhältlich.
Dass zusätzlich und eventuell parallel zur Realisierung dieser Vorstellung von Gesundheitssystem in vielen Ländern der Dritten Welt eine personelle und materielle Mindestinfrastruktur geschaffen werden muss, steht im Mittelpunkt eines weiteren Aufsatzes über die Gründe der immer noch rasanten Ausdehnung des Ebola-Fiebers in Westafrika und über die Bedingungen solche Ausbrüche künftig verhindern zu können.
In einem als "viewpoint" bezeichneten kurzen Aufsatz weisen die us-amerikanischen Autoren zunächst auf die auch ohne Ebola extrem schlechte personelle Ausstattung vieler afrikanischer Gesundheitssysteme hin. So gab es für die 4,3 Millionen EinwohnerInnen Liberias gerade einmal 51 Ärzte, d.h. weniger als an jedem etwas größeren Kreiskrankenhaus in Deutschland. Insofern bewerten sie auch die wie langsam auch immer anlaufenden Bemühungen in Europa und den USA (aber auch z.B. in Kuba) als richtig, eine größere Anzahl von Ärzten oder anderes Gesundheitspersonal mit entsprechender Ausrüstung in die westafrikanischen Länder zu schicken.
Dass dies insbesondere für die weitere Zukunft aber nicht die alleinige Lösung sein kann, führen sie ebenso klar aus: "Many more physicians are needed, but focusing on physicians will not be enough. Successful integration of prevention and treatment efforts requires a comprehensive strategy, including community health workers, who can encourage sick patients to come to health care institutions, and nurses, who provide lifesaving supportive care, such as intravenous rehydration and electrolyte management, in an environment that is safe for both practitioners and patients.
an essential component of any strategy must include ensuring and in some cases restoring trust. A key to this goal should be to recruit and train local workers, many of whom will be from the most affected communities. Survivors, likely immune, can play a role in this regard and in communicating the importance not only of isolation but also of early diagnosis."
Insbesondere die zuletzt genannten Lösungsschritte spielen auch bereits in den eingangs skizzierten Überlegungen für ein "people-centred"-Gesundheitssystem und -wesen eine wichtige Rolle.
Der Aufsatz The Ebola Outbreak, Fragile Health Systems, and Quality as a Cure von Andrew S. Boozary et al. ist online first am 6. Oktober 2014 in der Fachzeitschrift "JAMA" erschienen und kostenlos zugänglich.
Bernard Braun, 6.10.14
Weltbericht zu Sozialer Absicherung
 Die jährlich bzw. zweijährlich erscheinenden Weltgesundheitsberichte der WHO, Weltentwicklungsberichte der Weltbank und Humanentwicklungsberichte des Entwicklungsprogramms der Vereinten Nationen UNDP haben sich mittlerweile als Standardwerken der Internationalen Zusammenarbeit etwabliert. Weltberichte der Internationalen Arbeitsorganisation ILO haben bisher keine vergleichbare Tradition. Vergleichbare internationale Übersichtsberichte zu sozialer Sicherung sollen die anderen thematischen Weltberichte ergänzen.
Die jährlich bzw. zweijährlich erscheinenden Weltgesundheitsberichte der WHO, Weltentwicklungsberichte der Weltbank und Humanentwicklungsberichte des Entwicklungsprogramms der Vereinten Nationen UNDP haben sich mittlerweile als Standardwerken der Internationalen Zusammenarbeit etwabliert. Weltberichte der Internationalen Arbeitsorganisation ILO haben bisher keine vergleichbare Tradition. Vergleichbare internationale Übersichtsberichte zu sozialer Sicherung sollen die anderen thematischen Weltberichte ergänzen.
Die ILO hatte 2010 erstmalig einen World Social Security Report mit dem Titel Providing coverage in times of crisis and beyond publiziert. Mit dieser ersten umfassenden, systematischen und spartenübergreifenden Aufarbeitung der sozialen Absicherung in der Welt untermauerte die ILO ihren Führungsanspruch im Themenfeld umfassender sozialer Absicherung. In den vorangegangenen Jahren hatte sich die ILO zunehmend gegenüber einem breiteren, über die arbeitsplatzassoziierte Absicherung hinausgehenden Ansatz von sozialer Absicherung geöffnet und dabei nicht zuletzt im Bereich der sozialen Absicherung im Krankheitsfall profiliert.
Sichtbares Ergebnis des vermehrten ILO-Engagements war der 2011 erschienene Bericht Social Protection Floor for a Fair and Inclusive Globalization, der kostenfrei zum Download in englisch, französisch und spanisch zur Verfügung steht. Mit ihrem menschenrechtsbasierten Ansatz der sozialen Absicherung bemüht sich die ILO, einen Referenzrahmen für die Vereinten Nationen zu schaffen. Der unter Vorsitz der früheren und aktuellen chilenischen Präsidentin Michelle Bachelet erarbeitete Vorschlag definierte Mindeststandards für die soziale Absicherung in den Ländern.
Der Weltbericht 2014/15 zu Sicherung gibt einen umfassenden Überblick über den Aufbau sozialer Sicherungssysteme, Ausmaß und Leistungssprektrum sozialer Absicherung sowie die entsprechenden Ausgaben. Die ILO stellt den Bericht so vor: "This ILO flagship report provides a global overview of the organization of social protection systems, their coverage and benefits, as well as public expenditures on social protection. The report follows a life-cycle approach, starting with social protection for children, followed by schemes for women and men in working age, and closing with pensions and other support for older persons. It also assesses progress towards universal coverage in health. The report further analyses trends and recent policies, such as the negative impacts of fiscal consolidation and adjustment measures, and urgently calls to expand social protection for crisis recovery, inclusive development and social justice."
Der nun vorgelegte 2014/15er Bericht dieser Art des Internationalen Arbeitsbüros stellt die jüngsten Entwicklungen im Bereich der sozialen Absicherung in mehr als 190 Ländern dar und liefert ausführliche Informationen über die sozialen Sicherungssysteme, den Umfang und die Leistungen der sozialen Absicherung und die entsprechenden Ausgaben. Er enthält eine ausgesprochen umfangreiche Datensammlung mit den aktuell verfügbaren Zahlen zu sozialer Absicherung weltweit. Dabei zeigt er auch die negativen Effekte von Finanzkrisen auf die soziale Sicherung dar und nimmt die Folgen der ab 2010 sinkenden Sozialausgaben nicht nur in Europa unter die Lupe.
Den Bericht ergänzt ein detaillierter tabellarischer Überblick über die in den einzelnen Ländern der Welt bestehenden sozialen Sicherungssysteme sowie über den jeweils abgesicherten Bevölkerungsanteil. Anders als im ersten derartigen Bericht beschränkt sich die Zahlenbasis beim nun vorgelegten Weltbericht 2014/15 nicht mehr auf die erfass- bzw. messbare formale soziale Absicherung, sondern betrachtet auch die tatsächliche Absicherung und differenziert bei den verschiedenen Subsystemen zusätzlich zwischen verschiedenen Kategorien wie beitrags- und nicht-beitragsfinanzierten Systemen. Auch wenn die Daten nicht für alle Länder vollständig vorliegen, bietet der statistische Anhang des ILO-Berichts 2014/15 umfangreiches Zahlenmaterial und hilfreiche Daten.
Der Bericht steht in voller Länge auf der Website der ILO zum kostenfreien Download.
Jens Holst, 4.9.14
Spieglein, Spieglein an der Wand
Gesundheitssystemvergleich und was bei 11 Ländern von USA bis Deutschland aktuell herauskommt
 Rankings von Gesundheitssystemen gehören mittlerweile zum gesundheitswissenschaftlichen und -politischen Standardrepertoire. Die Auswahl der Indikatoren, die verglichen werden, reichen aber von simplen Fragen nach der allgemeinen Zufriedenheit bis zu sehr differenzierten Abfragen verschiedenster Leistungsmerkmale. Mit der Auswahl - so die Kritik - lässt sich häufig das Ergebnis manipulieren. Eine Schwachstelle vieler Vergleiche ist ferner die verbreitet fehlende Berücksichtigung der unterschiedlichen strukturellen Bedingungen z.B. der Altersstruktur oder der Erkrankungsrisiken. Werden solche Bedingungen im Rahmen umfangreicher Standardisierungs- und Adjustierungsprozeduren berücksichtigt, schwindet nicht nur die Freude an Rankings, sondern rutscht das eine oder andere Land von so genannten Medaillenrängen ins Mittelfeld oder steigt auf.
Rankings von Gesundheitssystemen gehören mittlerweile zum gesundheitswissenschaftlichen und -politischen Standardrepertoire. Die Auswahl der Indikatoren, die verglichen werden, reichen aber von simplen Fragen nach der allgemeinen Zufriedenheit bis zu sehr differenzierten Abfragen verschiedenster Leistungsmerkmale. Mit der Auswahl - so die Kritik - lässt sich häufig das Ergebnis manipulieren. Eine Schwachstelle vieler Vergleiche ist ferner die verbreitet fehlende Berücksichtigung der unterschiedlichen strukturellen Bedingungen z.B. der Altersstruktur oder der Erkrankungsrisiken. Werden solche Bedingungen im Rahmen umfangreicher Standardisierungs- und Adjustierungsprozeduren berücksichtigt, schwindet nicht nur die Freude an Rankings, sondern rutscht das eine oder andere Land von so genannten Medaillenrängen ins Mittelfeld oder steigt auf.
Bereits seit einigen Jahren schaut der Commonwealth Fund für das US-Gesundheitssystem in denselben Spiegel wie 10 andere internationale Gesundheitssysteme: Australien, Kanada, Frankreich, Niederlande, Neuseeeland, Norwegen, Schweden, Schweiz, Großbritannien und schließlich auch Deutschland. Die Daten für den 2013er-Survey stammt aus mehreren internationalen Studien der Stiftung mit Primär- und Befragungsdaten aus den Jahren 2011 bis 2013, aus einem Scorecard-Projekt der Stiftung und diversen Daten der WHO und OECD.
Die für den Vergleich und das Ranking genutzten Indikatoren stammen aus den Bereichen Behandlungsqualität und deren Unteraspekte wirksame, sichere, koordinierte und patientenzentrierte Behandlung. Ein zweiter Bereich ist der Zugang zum Gesundheitssystem mit den Teilaspekten kostenbedingter Barrieren und Nahtlosigkeit bzw. Zügigkeit der Behandlung. Für den Aspekt Effizienz wird u.a. auf die Höhe der Gesundheitsausgaben, der Verwaltungskosten, die Häufigkeit vermeidbarer Notfallambulanzbesuche und von Doppeluntersuchungen geschaut. Beim Aspekt der Gerechtigkeit im Gesundheitssystem spielen Daten über die schichtspezifische Ungleichversorgung die zentrale Rolle. Als Gesundheitsindikatoren ("healthy lives") dienen die vermeidbare Sterblichkeit in der Behandlung, die Kindersterblichkeit und die im Alter von 60 Jahren erwartbare künftige gesunde Lebenszeit. In jedem Fall verdient dieser Vergleich sowohl wegen der Quantität aber auch wegen der Qualität sewiner Merkmale Aufmerksamkeit. Zusätzlich dokumentiert die Studie auch noch Gesundheitsausgaben (Kaufkraftparitäten) pro Kopf in US-Dollar.
Interessant sind aber nicht nur aus US-Sicht auch die Ergebnisse:
• Beim Insgesamt-Ranking liegt das Gesundheitssystem in den USA auf dem letzten, also elften Platz und das in Großbritannien auf Platz 1. Deutschland rangiert wie oft bei solchen Vergleichen im Mittelfeld auf Platz 5.
• Das britische National Health-Service-System liegt bei 8 der 11 Einzelindiokatoren ebenfalls auf Platz 1.
• Deutschland liegt bei keinem der 11 Indikatoren auf Platz 1. Das beste Ergebnis ist ein zweiter Platz beim Zugang zum System, das schlechteste gibt es mit einem zehnten Platz bei der koordinierten Versorgung. Aber auch die Effizienz (Platz 9( und die patientenzentrierte Versorgung (Platz 7) lassen zu wünschen übrig.
Diese und viele weiteren Daten finden sich im Report Mirror, mirror on the wall. How the performance oft he U.S.Health Care System compares internationally - 2014 update von Karen Davis et al., der mit 32 Seiten Umfang im Juni 2014 erschienen ist. Der Report ist komplett kostenlos erhältlich.
Bernard Braun, 19.6.14
Zugang zu, Erschwinglichkeit von und Bürokratielasten in den Gesundheitssystemen von 11 entwickelten Ländern
 Wie in den Jahren zuvor führte der liberale us-amerikanische "Commonwealth Fund" auch 2013 eine Befragung von rund 20.000 bevölkerungsrepräsentativen Erwachsenen in 11 industrialisierten nordamerikanischen sowie mittel-, west- und nordeuropäischenLändern, darunter die USA, Schweden, Kanada, Schweiz oder Großbritannien über wesentliche Aspekte der Gesundheitssysteme durch. Dabei ging es vorallem um den Zugang, die Erschwinglichkeit und die Komplexität bzw. die Bürokratielasten der Krankenversicherungen.
Wie in den Jahren zuvor führte der liberale us-amerikanische "Commonwealth Fund" auch 2013 eine Befragung von rund 20.000 bevölkerungsrepräsentativen Erwachsenen in 11 industrialisierten nordamerikanischen sowie mittel-, west- und nordeuropäischenLändern, darunter die USA, Schweden, Kanada, Schweiz oder Großbritannien über wesentliche Aspekte der Gesundheitssysteme durch. Dabei ging es vorallem um den Zugang, die Erschwinglichkeit und die Komplexität bzw. die Bürokratielasten der Krankenversicherungen.
Wie in den vorherigen Surveys war das Gesundheitssystem in den USA in der Wahrnehmung und in den Erfahrungen der dort befragten BürgerInnen praktisch durchweg am schlechtesten, die Gesundheitssysteme in Schweden und Großbritannien immer die am besten bewerteten. Das deutsche Gesundheitssystem belegte fast immer einen mehr oder weniger guten Mittelplatz unter den 11 Ländern - wie bereits in vielen anderen Studien über die Versorgungsstruktur und -qualität.
Beispielhaft sahen die Versorgungsverhältnisse im Vergleich folgendermaßen aus:
• 37% der US-Erwachsenen nahmen empfohlene Behandlungen aus Kostengründen nicht in Anspruch, sahen im Krankheitsfall keinen Arzt und lösten verordnete Arzneimittel wegen der Kosten nicht ein. Dieses Problem hatten lediglich 4% der Schweden und 10% der Deutschen im Erwachsenenalter.
• 42% der ganzjährig versicherten und 39% der unversicherten US-BürgerInnen mussten während des gesamten Jahres 1.000 US-Dollar und mehr zusätzlich zu ihren Versicherungsbeiträgen aus der eigenen Tasche für medizinische Behandlung zuzahlen. Dies mussten in Schweden nur 2% und in Deutschland 11% der Befragten tun.
• 23% der US-Befragten hatten entweder ernste Probleme die Rechnungen von Ärzten und anderen Leistungserbringern zu bezahlen oder konnten sie definitiv nicht bezahlen. In Großbritannien waren dies nur 1% der Befragten und in Deutschland 7%.
• Während 28% der in den USA Befragten sagten, sie hätten eine Menge Zeit mit Papierkram oder Streitigkeiten über Behandlungsrechnungen und mit ihrer Krankenversicherung zugebracht, hatten dasselbe Problem nur 2% der Schweden und Briten sowie 8% der Deutschen.
• Versicherungen verweigerten insgesamt 28% der US-BürgerInnen die Bezahlung einer Rechnung oder überwiesen weniger als diese erwarteten bzw. benötigten. Dieselben Erfahrungen machten nur 3% der Norweger, Schweden und Briten. In Deutschland waren es 14%, in Frankreich 17% und in der Schweiz 16%.
• Trotz aller administrativen Leistungsdefizite bezahlten die US-Amerikaner mit jährlich 606 US-Dollar pro Kopf den absolut größten Betrag für die Verwaltungskosten ihrer Krankenversicherungen. Deutschland liegt hier mit 237 US-Dollar auf dem vierten Rang, Norwegen mit 35 US-Dollar auf dem letzten Platz.
• Angesichts der gezeigten Nachteile und bei dem weltweit mit Abstand höchsten Pro-Kopfbetrag für Gesundheitsversorgung von 8.508 US-Dollar im Jahre 2011 (im zweitteuersten Gesundheuitssystem in Norwegen belief sich dieser Betrag auf 5.669 US-Dollar), wundert es nicht, wenn nur 25% der Ansicht sind, ihr Gesundheitssystem liefe gut und bedürfe lediglich kleinerer Änderungen. Dies sagen in Großbritannien 63% und in Deutschland 42% der Befragten. Die Dreiviertelmehrheit der US-BürgerInnen, die in dieser und anderen Befragungen fundamentale Veränderungen oder einen kompletten Neuaufbau ihres Gesundheitssystems fordern, wird eigentlich nur noch von den Marktradikalen in der Republikanischen Partei ignoriert.
• Bei fast allen der gerade dargestellten Versorgungsaspekte ging es den chronisch Kranken in fast allen untersuchten Ländern schlechter.
Weitere Details des Surveys, darunter eine der bekannten "In the Literature"-Zusammenfassungen und diverse für eigene Präsentationen verwendbare Folienpakete findet man auf der entsprechenden Commonwealth Fund-Website.
Dort gibt es auch den Link zu dem Aufsatz Access, Affordability, and Insurance Complexity Are Often Worse in the United States Compared to 10 Other Countries von C. Schoen, R. Osborn, D. Squires, und M. M. Doty, der in der Zeitschrift "Health Affairs Web First" online am 14. November 2013 erschienen und komplett kostenlos erhältlich ist.
Bernard Braun, 14.11.13
Weltgesundheitsbericht 2013: Research for universal health coverage
 Im August legte die Weltgesundheits-organisation(WHO ihren neuesten Jahresbericht vor, der sich diesmal dem Thema Forschung für universelle Absicherung im Krankheitsfall widmet. Damit knüpft die WHO an ihren letzten Bericht von 2010 an, der die Bedeutung geeigneter Gesundheitsfinanzierungssysteme zum Erreichen universeller Sicherung aufgezeigt hatte. Der Bericht Weltgesundheitsbericht 2010 der WHO: Der Weg zu universeller Sicherung im Forum Gesundheitspolitik stellte den Weltgesundheitsbericht 2010 vor.
Im August legte die Weltgesundheits-organisation(WHO ihren neuesten Jahresbericht vor, der sich diesmal dem Thema Forschung für universelle Absicherung im Krankheitsfall widmet. Damit knüpft die WHO an ihren letzten Bericht von 2010 an, der die Bedeutung geeigneter Gesundheitsfinanzierungssysteme zum Erreichen universeller Sicherung aufgezeigt hatte. Der Bericht Weltgesundheitsbericht 2010 der WHO: Der Weg zu universeller Sicherung im Forum Gesundheitspolitik stellte den Weltgesundheitsbericht 2010 vor.
Die meisten Entwicklungs- und Schwellenländer stehen vor der Herausforderung, mit den jeweils verfügbaren Mitteln der gesamten Bevölkerung Zugang zu erforderlichen Gesundheitsleistungen zu ermöglichen. Trotz der wachsenden weltweiten Bedeutung von universeller sozialer Absicherung im Krankheitsfall, die zu einem der dominierenden Themen der Entwicklungszusammenarbeit geworden ist, bestehen in den Ländern viele offene Fragen, wie die angemessenen Absicherung aller zu bewerkstelligen ist. Mit ihrem diesjährigen Bericht will die WHO auf den großen Forschungsbedarf hinweisen, der für eine weltweite Umsetzung von universeller Absicherung im Krankheitsfall erforderlich ist. Derzeit würde zwar viel in neue Ideen und Techniken investiert, aber vorhandenes Erfahrungswissen nicht hinreichend genutzt und in die Praxis umgesetzt.
Aber, so erklärt die Weltgesundheitsorganisation ihr Anliegen, universelle soziale Absicherung im Krankheitsfall lasse sich nicht ohne wissenschaftliche Evidenz und Untermauerung erreichen: "Gesundheitssystem- und Versorgungsforschung erfährt vergleichsweise geringe Unterstützung und wenig Aufmerksamkeit", meint die WHO in ihrem Jahresbericht 2013, und erkennt einen "besonderen Bedarf, die Kluft zwischen bestehendem Wissen und dem Vorgehen zu überwinden". Zwar erfordern grundsätzliche Fragen universeller Absicherung wie die Struktur des Gesundheitswesens, Angebots- und Nachfrageverhalten und Zielvorgaben lokale Antworten, darüber hinaus bestehe aber in allen Ländern erheblicher Bedarf an systematischer Aufarbeitung und Umsetzung von Erfahrungswissen:
Der Weltgesundheitsbericht führt etliche Beispiele dafür auf, wie evidenzbasierte Erkenntnisse gesundheitspolitische Maßnahmen bestärken können:
• Evaluierungsergebnisse aus 22 afrikanischen Ländern belegen, dass insektizid-behandelte Moskitonetze die Kindersterblichkeit um 13-31 % reduzieren
• Die Auswertung von Studien aus sechs Ländern zeigen, dass konditionierte Transferzahlungen an arme Haushalte, die an die Inanspruchnahme bestimmter Gesundheitsleistungen gekoppelt sind, bei Kindern die Häufigkeit der Nutzung von Gesundheitszentren um 11-20 % und bei Vorsorgeleistungen sogar um 23-33 % erhöhte
• Studienergebnisse aus fünf europäischen Ländern belegen, dass die alterungsbedingte Ausgabensteigerung zwischen 2010 und 2060 nicht über 1 % pro Jahr liegt und sogar sinkende Tendenz aufweist.
Niemand wird die Bedeutung derartiger Ergebnisse für die Politik- und Entwicklungsberatung bezweifeln; insbesondere solche Erkenntnisse, die gängige gesundheitspolitische Mythen entkräften, sind überaus begrüßenswert. Aber so begrüßenswert wissenschaftliche Erkenntnisse zur Untermauerung politischer Entscheidungen auch sind, der Ansatz des WHO-Jahresberichts erweist sich letztlich doch als arg technokratisch und selbstreferenziell. Denn es fehlt eine systematische Analyse, welche Daten und wissenschaftlichen Erkenntnisse am wichtigsten sind, wie diese Erkenntnisse letztlich zur Verbesserung der Gesundheit beitragen können und wie sie sich in einen Systemansatz integrieren lassen.
Der Bericht betont in seinem Hauptteil, dass gesundheitsbezogene Forschung weltweit zunimmt und an Bedeutung gewinnt, und liefert 12 Beispiele von Studien, die beweisen, "wie wissenschaftliche Forschung einige der wesentlichen Fragen aufgreifen kann, wie universelle Absicherung zu erreichen ist". Die angekündigten Beispiele reichen von der Prävention und Kontrolle spezieller Erkrankungen bis hin zu funktionierenden Gesundheitssystemen. Allerdings verbleibt der Bericht auf rein programmatischer Ebene, greift keine Studie auf, die eine systemische Perspektive einnimmt oder Interaktionen verschiedener Akteure und Wechselwirkungen zwischen verschiedenen Interventionen einbezieht.
Das ist bemerkenswert, schließlich hatte die WHO nur vier Jahre zuvor ihren Bericht Systems thinking for health systems strengthening veröffentlicht, in dem sie Gesundheitssysteme als komplexe, anpassungsfähige Systeme beschreibt. Die WHO fordert und befördert Systemdenken als "einen wesentlichen Ansatz zur Stärkung von Gesundheitssystemen". Und vor einem Jahr veröffentlichte die WHO einen 474-Bericht mit dem Titel Health policy and systems research - a methodological reader, der umfagngreiche Ratschläge enthält, wie man die Evidenzgrundlage für Gesundheitspolitik und Gesundheitssystemstärkung verbessern könnte.
Nicht minder überraschend ist die eher beiläufige Betrachtung der sozialen Determinanten von Gesundheit. Dabei hatte die WHO diesem Thema doch zwei Jahre zuvor eine globale Konferenz in Rio de Janeiro gewidmet, auf der es zur Verabschiedung der Rio Political Declaration on Social Determinants of Health kam. Und erst im Mai dieses Jahres hatte die 66. Weltgesundheitsversammlung den entsprechenden Sekretariats-Bericht Social determinants of health - Report by the Secretariat angenommen.
Der Weltgesundheitsbericht 2013 nimmt nur ansatzweise Bezug auf soziale Determinanten und deren immense Bedeutung für Forschung im Dienste einer universelle Absicherung im Krankheitsfall. Auf Seite 94 des WHO-Jahresberichts heißt es: "Many of the determinants of health and disease lie outside the health system so research needs to investigate the impact of policies for "health in all sectors". Research will add to the evidence on how human activities affect health, for example through agricultural practices and changes to the natural environment". Das ist zwar nicht falsch, aber trotz des Bezugs auf den großen Bereich der indirekten Gesundheitspolitik jenseits des Krankenversorgungswesens doch zu stark auf einzelne soziale Determinanten eingeengt, um den Eindruck einer ausgeprägten Krankheitsperspektive zerstreuen zu können.
Der Bericht bleibt bei der gesellschaftspolitischen Analyse weitgehend an der Oberfläche und lässt insgesamt deutlich erkennen, dass er ein Kompromisspapier zwischen sehr heterogenen staatlichen und nicht-staatlichen Interessensgruppen und darstellt. Gesellschafts- und verteilungspolitische Fragen räumt die WHO nicht die Rolle ein, die ihr gebührt, wenn das Ziel wirklich Universalität, d.h. die Absicherung aller Menschen mit allen notwendigen Leistungen und möglichst ohne direkte Beteiligung an den Behandlungskosten. Ohnehin stellt sich die Frage, ob selbst die solidesten und reliabelsten Daten und wissenschaftlichen Erkenntnisse tatsächlich ausreichen, bestehende Ungleichheiten zu reduzieren und die Gesundheit der Menschen zu verbessern. Evidenzbasierte Politik ist ein Wunschtraum aller Wissenschaftler, in der Praxis aber allenfalls rudimentär messbar. Gerade die Gesundheitspolitik ist zudem ein Feld, wo nicht nur unterschiedliche, sondern vielfach sogar widersprüchliche Evidenz aufeinander trifft.
Insgesamt lässt die WHO in ihrem Jahresbericht 2013 wieder einen eher technokratischen Ansatz erkennen, der hinter früheren Verlautbarungen und Veröffentlichungen zurückbleibt. Ihr Dilemma, letztlich nur gesundheitsbezogene Forschung fördern und betreiben zu können, bestärkt einen Forschungsansatz, der sich auf möglichst messbare, konkrete und auf Einzelphänomene fokussierte Fragestellungen konzentriert. In Zeiten unübersehbarer Dominanz von Marktinteressen und des wachsenden Einflusses transnationaler Konzerne auch in der WHO eine nicht unbedenkliche Entwicklung.
Auch wenn der WHO-Bericht 2013 die Themen Ungleichheit und Health-in-All hier und dort benennt und die Notwendigkeit erkennt, das gesundheitsfördernde Potenzial sektorübergreifender Politikansätze intensiver zu erforschen, betrachtet er diese und vergleichbare Aspekte als zusätzliche, komplementäre Herausforderung, die in Anbetracht der Vielzahl anderer offener Fragen keine besondere Priorität genießen können. Das ist nachvollziehbar - denn im Mittelpunkt des WHO-Forschungsansatzes im Dienste universeller Sicherung steht nicht der Mensch, sondern Erkrankungen und Erkrankungsrisiken. Der derzeitige internationale Boom um universal health coverage (UHC), also universelle Absicherung im Krankheitsfall einschließlich universellen Zugangs zu Versorgungsleistungen, könnte dasselbe Schicksal ereilen wie vor gut 30 Jahren die Primary Health Care (PHC) Bewegung, die mit der Erklärung von Alma Ata einen Aufbruch weg von der Medikalisierung und hin zu einem stärker gesellschaftlich bestimmten Gesundheitsverständnis einleitete. Unter der Führung der Weltbank und des Internationalen Währungsfonds (IWF) stutzen wichtige entwicklungspolitische Akteure das ursprünglich umfassende PHC-Konzept auf eine selektive primäre Gesundheitsversorgung zurecht, wo die exogen bestimmte Bezahlbarkeit anstelle des realen Bedarfs zum Maß der Möglichkeiten wurde. Mit Ihrem Jahresbericht 2013 hat die WHO möglicherweise dazu beigetragen, dass der UHC-Bewegung dasselbe Schicksal widerfährt und zu einer selektiven "universellen" Absicherung degeneriert.
Auf der Website der Weltgesundheitsorganisation WHO steht der Weltgesundheitsbericht 2013 kostenfrei in voller Länge zum Download zur Verfügung.
Jens Holst, 10.11.13
Weltweit enorme Krankheitslasten und Verluste an Lebensjahren allein durch 7 unerwünschte Behandlungsereignisse in Krankenhäusern
 Regelmäßig auftretende, mehr oder weniger spektakuläre Behandlungsfehler, Hygieneskandale, MRSA-Infektionen oder Druckgeschwüre machen deutlich, dass medizinische Behandlungen trotz allen technischen Fortschritts unsicher sein und Patienten bis zum vorzeitigem Tode schaden können. Ob dies das Werk "einzelner schwarzer Schafe" oder "seltene Ausnahmen" sind, könnte nur durch die größtmögliche Transparenz über die Häufigkeit derartiger unerwünschter Ereignisse geklärt werden.
Regelmäßig auftretende, mehr oder weniger spektakuläre Behandlungsfehler, Hygieneskandale, MRSA-Infektionen oder Druckgeschwüre machen deutlich, dass medizinische Behandlungen trotz allen technischen Fortschritts unsicher sein und Patienten bis zum vorzeitigem Tode schaden können. Ob dies das Werk "einzelner schwarzer Schafe" oder "seltene Ausnahmen" sind, könnte nur durch die größtmögliche Transparenz über die Häufigkeit derartiger unerwünschter Ereignisse geklärt werden.
Ein Forscherteam in den USA hat dazu in Zusammenarbeit mit WHO-Wissenschaftlern am 18. September 2013 die Ergebnisse einer aufwändigen Untersuchung der "global burden of unsafe medical care" in Ländern mit niedrigem oder mittlerem und hohem Einkommen vorgelegt. Als Grundlage ihrer Studie führten sie eine Suche nach entsprechender Beobachtungsstudien in englischer Sprache durch, fanden in der Zeit nach 1976 über 16.000 Artikel und nahmen davon über 4.000 Beiträge genauer unter die Lupe. Sie konzentrierten sich dabei auf sieben unerwünschte, schädliche Ereignisse innerhalb der stationären gesundheitlichen Versorgung, wie z.B. unerwünschte Arzneimittelwirkungen, im Krankenhaus erworbene Lungenentzündungen und Druckgeschwüre, Stürze im Krankenhaus, Thrombosen und verschiedene Blutinfektionen.
Heraus kamen u.a. die folgenden Informationen und Erkenntnisse:
• 2009 hatten die rund 1,1 Milliarden BürgerInnen in "high-income countries (HIC)" ungefähr 117,8 Millionen Krankenhausaufenthalte. Bei den rund 5.5 Milliarden Einwohner der "low- and middle-income countries (LMIC)" waren es 203,1 Millionen Krankenhausaufenthalte.
• In den HICs lag die Krankenhausrate bei 10,8 Aufenthalten je 100 BürgerInnen und Jahr, während die Rate in den LMICs mit 3,7/100 BürgerInnen/Jahr wesentlich niedriger lag.
• Während der insgesamt 421 Millionen Krankenhausbehandlungen traten rund 42,7 Millionen unerwünschter Ereignisse auf, 16,8 Millionen in HICs und 25,9 Millionen in LMICs. Je 100 Krankenhausbehandlungen waren dies in HICs rund 14,2 und in LMICs rund 12,7 unerwünschte Ereignisse.
• Die Inzidenz der sieben ausgewählten unerwünschten Ereignisse unterschied sich nicht nur untereinander erheblich, sondern auch zwischen den beiden Länderarten. Sie betrug bei den unerwünschten Arzneimittelwirkungen in den HICs 5% und in LMICs 2,9%. Das häufigste unerwünschte Ereignis war in HICs das Auftreten unerwünschter Arzneimittelwirkungen (5% pro 100 Krankenhausbehandlungen) und in LMICs das Auftreten von venösen Thrombosen (3% pro 100 Krankenhausbehandlungen).
• Rechnet man die Ereignisse in Verluste an behinderungsbereinigten Lebensjahren (so genannte "disability-adjusted life years (DALYs)") um, verloren die BürgerInnen in den HICs 7,2 Millionen Jahre, die in den LMICs mehr als doppelt so viel, nämlich15,5 Millionen. Der Großteil dieser Verluste beruht auf vorzeitigem Tod (insgesamt=80,2%; HIC=78,6%; LMICs=80,7%). Der Anteil kurzfristiger und langanhaltender Behinderungen betrug insgesamt 14,4% und 5,3%.
• Damit stellen allein diese sieben Ereignisse die zwanzighäufigste Ursache für Morbidität und Mortalität dar. Die Bedeutung der unerwünschten Behandlungswirkungen würde noch steigen, wenn weitere bekannte Ereignisarten in die Analyse einbezogen würden. Hinzu kommt nach Meinung der AutorInnen eine nicht dokumentierte Dunkelziffer dieser Ereignisse in allen Gesundheitssystemen.
Die Schlussfolgerung der WissenschaftlerInnen lautet folgerichtig, es ginge weltweit zwar darum, den Zugang zur gesundheitlichen Versorgung möglichst zu verbessern, dies müsse aber Hand in Hand mit Investitionen einher gehen, das Risiko unerwünschter Behandlungsfolgen zu senken.
Die Studie The global burden of unsafe medical care: an observational study von Ashish K. Jha, Itzia Larizgoitia, Carmen Audera-Lopez, Nittita Prasopa-Plaizier, Hugh Water und David W. Bates ist am 18. September 2013 online als Beitrag der Zeitschrift "BMJ Quality & Safety" (22: 809-815) erschienen und komplett kostenlos erhältlich.
Bernard Braun, 21.9.13
Niedriglöhne in Deutschland europaweit am höchsten und weit verbreitet - Ein nicht geringer Beitrag zur Einnahmeschwäche der GKV!
 Egal, ob es nach den Bundestagswahlen im September 2013 eine politische Mehrheit für eine Bürgerkrankenversicherung gibt und die Wahlversprechungen auch in die Tat umgesetzt werden oder ob die schwarz-gelbe Koalition weiterregiert, wird es verstärkt um eine stabile Finanzierung der Gesundheitsversorgung gehen und darum, woher das Geld kommen soll. In den verschiedenen Szenarien spielen u.a. einkommensunabhängige Beiträge, eine stärkere Steuerfinanzierung oder auch einkommensunabhängige Kopfpauschalen mit steuerfinanziertem Sozialausgleich wichtige Rollen. Dabei geraten leider die Prozesse und Folgeerscheinungen einer vielgestaltigen Reichtums- und Einkommensumverteilung aus dem Blickwinkel, die seit Jahrzehnten dazu beitragen, dass die traditionelle einkommensabhängige Finanzierung nicht mehr ausreichend und verlässlich erscheint. Zur so genannten Einnahmeschwäche tragen u.a. die Arbeitslosigkeit, die fast ein Jahrzehnt lang nur schwach oder gar nicht steigenden Lohneinkommen oder die Zunahme so genannter atypischer Tätigkeiten (z.B. Teilzeit- oder Leiharbeit, befristete Tätigkeiten) bei.
Egal, ob es nach den Bundestagswahlen im September 2013 eine politische Mehrheit für eine Bürgerkrankenversicherung gibt und die Wahlversprechungen auch in die Tat umgesetzt werden oder ob die schwarz-gelbe Koalition weiterregiert, wird es verstärkt um eine stabile Finanzierung der Gesundheitsversorgung gehen und darum, woher das Geld kommen soll. In den verschiedenen Szenarien spielen u.a. einkommensunabhängige Beiträge, eine stärkere Steuerfinanzierung oder auch einkommensunabhängige Kopfpauschalen mit steuerfinanziertem Sozialausgleich wichtige Rollen. Dabei geraten leider die Prozesse und Folgeerscheinungen einer vielgestaltigen Reichtums- und Einkommensumverteilung aus dem Blickwinkel, die seit Jahrzehnten dazu beitragen, dass die traditionelle einkommensabhängige Finanzierung nicht mehr ausreichend und verlässlich erscheint. Zur so genannten Einnahmeschwäche tragen u.a. die Arbeitslosigkeit, die fast ein Jahrzehnt lang nur schwach oder gar nicht steigenden Lohneinkommen oder die Zunahme so genannter atypischer Tätigkeiten (z.B. Teilzeit- oder Leiharbeit, befristete Tätigkeiten) bei.
Ein aktueller Report des "Instituts für Arbeitsmarkt-. und Berufsforschung (IAB)" der Bundesagentur für Arbeit weist auf eine sogar im internationalen Vergleich einmalige Entwicklung zu verbreitetem Niedriglohn hin, der neben den direkten Folgen für die Lebensqualität der Niedrigverdiener zu einem Dauer-Einflussfaktor auf die Einnahmeschwäche von Sozialversicherungsträgern mit einkommensabhängiger Beitragsfinanzierung zu werden droht.
• Danach bezog 2010 fast ein Viertel aller deutschen Beschäftigten einen Niedriglohn, das heißt weniger als 2/3 des mittleren Lohns, was weniger als 9,54 Euro brutto bedeutet. Nimmt man alle Beschäftigten, ist die Niedriglohnquote in einem Feld von 17 EU-Ländern nur in Litauen höher. Betrachtet man nur die Vollbeschäftigten ist der Anteil der Geringverdiener an allen Beschäftigten in Deutschland der sechsthöchste, nach Litauen, Zypern, Bulgarien, Großbritannien und Polen.
• In Deutschland gehören vor allem Frauen und Teilzeitbeschäftigte zur Gruppe der Niedriglohnbezieher.
• Der manchmal zu hörende Einwand, hier handle es sich um Phänomen eines "zweiten Arbeitsmarktes" oder vorübergehender Teilarbeitsmärkte wird vom Autor des Berichts zum Teil entkräftet: ".Auch Beschäftigte, die zum Kernbereich des "ersten" Arbeitsmarkts gezählt werden können, zählen hierzulande häufiger zu den Geringverdienern." Es handelt sich um 6,3% der "über 30-jährigen vollzeitbeschäftigten Männer mit inländischer Staatsangehörigkeit und unbefristeten Verträgen, mit abgeschlossener Ausbildung oder Studium, in Betrieben ab 50 Beschäftigten".
• Ein Hinweis zu den Ursachen und damit auch zum Lösungsweg enthält die folgende Feststellung: "Tendenziell sind Niedriglöhne in Ländern mit hoher Tarifabdeckung weniger verbreitet als in solchen mit stark dezentralisierter Lohnfindung."
• Dass die Hoffnung trügerisch ist, Niedriglohn-Arbeitsverhältnisse würden sich mit im Wirtschafts- und damit auch Beschäftigungsaufschwung auflösen, zeigt eine weitere Beobachtung des Autors: "Deutschland ist neben einem längerfristigen Trend zu mehr Lohnungleichheit durch einen zuletzt robusten Beschäftigungsaufschwung gekennzeichnet. Im Ländervergleich ergeben sich jedoch keine Hinweise auf Zusammenhänge zwischen Arbeitslosen- bzw. Erwerbstätigenquoten einerseits und dem Ausmaß der Lohnungleichheit andererseits." Vielmehr sehen die Verfasser "Indizien" dafür, dass die "Lohnungleichheit der Preis" für die möglichen Beschäftigungseffekte der Hartz-Reformen gewesen sein könnten.
Das sehr zurückhaltend formulierte Fazit des Forschers lautet dann auch: "Nachdem die Aufnahmefähigkeit des Arbeitsmarkts gesteigert werden konnte, geht es künftig auch darum, die Voraussetzungen dafür zu schaffen, dass die materielle Teilhabe an den Erfolgen der Strukturreform auf eine breitere Basis gestellt werden kann."
Egal wie die künftige Finanzierungsdiskussion im Krankenversicherungsbereich läuft, sollte sie eine Strategie zur Re-Regulierung oder einen Einstieg in eine Umkehr der wichtigsten Umverteilungsprozesse der letzten Jahre einbinden.
Der IAB-Kurzbericht 15/2013 Deutsche Geringverdiener im europäischen Vergleich von Thomas Rhein ist kostenlos erhältlich.
Bernard Braun, 1.8.13
Deutschland-OECD-Vergleich im Doppelpack: Weit verbreitete Überversorgung mit stationären Strukturen und Leistungen in Deutschland
 Gleich in zwei Berichten hat die OECD dem deutschen Krankenhauswesen überdurchschnittliche Leistungen attestiert - eine bessere und leichter zugängliche Versorgung zu bieten als in vielen anderen OECD-Ländern und ohne erkennbare gesundheitlichen Gründe viele Leistungen am häufigsten zu erbringen.
Gleich in zwei Berichten hat die OECD dem deutschen Krankenhauswesen überdurchschnittliche Leistungen attestiert - eine bessere und leichter zugängliche Versorgung zu bieten als in vielen anderen OECD-Ländern und ohne erkennbare gesundheitlichen Gründe viele Leistungen am häufigsten zu erbringen.
In einem am 25. März 2013 erschienenen OECD-Arbeitspapier vergleichen die Verfasser die rohe und altersstandardisierte Rate für eine Reihe aufwändiger, zum Teil aber auch qualitativ umstrittenen operativen Leistungen in den OECD-Ländern:
• 2008 lag Deutschland mit 305 Kaiserschnitt-Entbindungen pro 1.000 Lebendgeburten OECD-weit auf dem vierten Platz, hinter Italien, der Schweiz und den USA (OECD-Durchschnitt: 242).
• Auch bei den Prostataentfernungen lag 2008 Deutschland mit 153 Operationen pro 100.000 Männer auf dem vierten Platz, und erneut deutlich über dem OECD-Durchschnitt von 108.
• Bei der Implantation künstlicher Hüften war Deutschland 2008 bei den Frauen mit 150 Eingriffen pro 100.000 Einwohnern auf dem dritten )OECD-Durchschnitt: 112) und bei den Männern mit 124 Operationen/100.000 Einwohnern (OECD-Durchschnitt: 96) ebenfalls auf dem dritten Platz.
• Weltmeisterlich steht Deutschland bei den Blinddarmentfernungen da: 219 Operationen pro 100.000 Einwohnern bei den Frauen bedeuten 2008 OECD-weit Platz 1 (Durchschnitt: 132) und 173 Operationen bei den Männern (Durchschnitt: 138) erneut den "undankbaren" Platz 4.
Zu Recht weisen die Autoren des Berichts darauf hin, dass sie nicht sagen können, welches die "richtige" oder angemessene Raten sind und dies weiterer Forschung bedarf. Dies bedeutet aber zugleich, dass auch ohne die genauere Kenntnis der Gesamtmorbidität von Patienten nicht davon ausgegangen werden darf, dass solche Häufigkeits-Spitzenplätze per se für eine gute und angemessene operative Behandlung an deutschen Krankenhäusern sprechen. Es könnte sowohl gesundheitlich aber auch bezogen auf die Kosten und mit Operationen verbundenen Risiken ein schlechtes Zeichen sein.
In dem im April 2013 veröffentlichten Papier "Managing Hospital Volumes - Germany and Experiences from OECD Countries", einer Vorlage für eine am 11.April stattfindende krankenhauspolitische Konferenz, wird das Bild vervollständigt und vertieft.
Auch hier befinden sich die deutschen Krankenhäuser bei zahlreichen Indikatoren im internationalen Vergleich durchweg in der Spitzengruppe:
• Mit 8,3 Krankenhausbetten pro 1.000 Einwohner lag Deutschland 2010 auf Platz 3 (Durchschnitt: 4,9).
• Mit 40,4 Krankenhäusern pro eine Million Personen befindet sich Deutschland 2010 nur auf Platz 7, aber immer noch weit über dem OECD-Durchschnitt von 29,9 Krankenhäusern.
• Nur Österreich lag mit 261 Krankenhausentlassungen pro 1.000 Einwohner im Jahr 2010 vor Deutschland, wo diese Anzahl 240 betrug (OECD-Durchschnitt: 155).
• Bei 17 Behandlungsanlässen (z.B. Entlassungen nach einer Kreislauf- oder Krebserkrankung) und Operationen oder anderen Behandlungen (z.B. Mandelentfernungen, Bypass-Ops, Hernienoperationen, Knieersatz-Ops oder brusterhaltenden Operationen) lag die Häufigkeit in deutschen Krankenhäusern mehr oder weniger deutlich über dem OECD-Durchschnittswert und bei 10 dieser Krankenhausleistungen auf den Plätzen eins bis drei.
• Trotzdem war der Anteil der Ausgaben für Krankenhausbehandlungen am Bruttoinlandsprodukt in Deutschland 2010 mit 2,8% nicht so hoch, dass es zu einem Platz unter den drei ersten Ländern reichte. Auf Platz 7 stehend, wurde in Deutschland aber immer noch mehr für stationäre Behandlungen ausgegeben als im Durchschnitt der OECD-Länder mit 2,4%.
Als mögliche Erklärungsfaktoren der in Deutschland wahrscheinlichen Überversorgung mit Krankenhausleistungen geben die OECD-Experten vier Faktoren an:
• Deutschland habe einen mehr "open-ended approach" bei der Finanzierung seiner Krankenhäuser und schwächere Kontrollen der Krankenhausbudgets als in anderen Ländern.
• Während in anderen Ländern mehrere Tools benutzt werden, Einfluss auf die Krankenhausbudgets zu nehmen, setzt Deutschland beinahe ausschließlich auf die DRGs als Preissteuerungsinstrument.
• Die deutschen Regierungen haben keinen Anreiz die Krankenhauskapazität zu rationalisieren, wenn es wünschenswert wäre.
• Die große Verfügbarkeit von Qualitätsinformationen in Deutschland sollte zur Verbesserung der direkten Finanzierung benutzt werden (z.B. P4P).
Der Bericht schließt mit dem Appell die bestehende Überversorgung im Interesse der Patienten und Beitragszahler abzubauen und die Versorgung chronisch Kranker außerhalb des Krankenhauses zu verbessern. In ihm finden sich u.a. auch eine Reihe von Auswertungen für die einzelnen deutschen Bundesländer.
Die in der reflexartigen Reaktion z.B. der Deutschen Krankenhausgesellschaft enthaltene Kritik an der Aussagefähigkeit der OECD-Daten wiederholt zwar die bereits einige Male geäußerte Zweifel an der Validität und Qualität der OECD-Daten, zielt aber dann, wenn es wie hier um Vergleiche geht, ins Leere. Wenn die Daten schlecht erhoben wären oder die Indikatoren unpräzise wären, träfe dies doch wahrscheinlich auf alle verglichenen Länder zu. Dann könnten die absoluten Zahlen falsch sein, die Relation und damit Aussagen zur relativen Position des deutschen Krankenhauswesens aber nicht.
Der 22-seitige Bericht MANAGING HOSPITAL VOLUMES - GERMANY AND EXPERIENCES FROM OECD COUNTRIES von Ankit Kumar und Michael Schoenstein ist komplett kostenlos erhältlich.
Das 80-seitige OECD Health Working Paper No. 61 International Variations in a Selected Number of Surgical Procedures von McPherson, K., G. Gon und M. Scott ist ebenfalls komplett und kostenlos erhältlich.
Bernard Braun, 7.4.13
"Health reform illiteracy" oder wie langsam Gesundheitsreformgesetze ihre Klientel erreichen. Das Beispiel "ACA" der USA
 Auch wenn die USA anders als z.B. die Bundesrepublik nicht zur Spitzengruppe der Gesundheitsreform-Weltmeister gehört, zeigen die im März 2013 veröffentlichten Ergebnisse einer Bevölkerungsumfrage, dass das seit Jahren und für die nächsten Jahren herausragende Reformgesetz "Patient Protection and Affordable Care Act" auch nach mindestens drei Jahren heftigster öffentlicher Debatte weder in der Gesamtbevölkerung noch bei den herausragenden Zielgruppen dieser Reform ausreichend bekannt ist.
Auch wenn die USA anders als z.B. die Bundesrepublik nicht zur Spitzengruppe der Gesundheitsreform-Weltmeister gehört, zeigen die im März 2013 veröffentlichten Ergebnisse einer Bevölkerungsumfrage, dass das seit Jahren und für die nächsten Jahren herausragende Reformgesetz "Patient Protection and Affordable Care Act" auch nach mindestens drei Jahren heftigster öffentlicher Debatte weder in der Gesamtbevölkerung noch bei den herausragenden Zielgruppen dieser Reform ausreichend bekannt ist.
Dies sieht im Einzelnen so aus:
• 57% aller Befragten sagen, sie hätten nicht genug Informationen über die Inhalte des Gesetzes und der erwartbaren Veränderungen.
• Von den bisher nicht krankenversicherten Personen unter 65 Jahren, also eine der Nutznießer dieser Reform, sagen dies 67%.
• Und von den armen Personen, die in Haushalten mit weniger als 40.000 US-$ leben, sagen dies sogar 68%.
• Bei ungebrochener parteipolitischer Polarisierung der Haltung zu diesem Gesetz, ist weiter der Teil der Bevölkerung, der das Gesetz nicht befürwortet, mit 40% höher als die 37% umfassende Gruppe seiner Befürworter und Unterstützer.
• So verwundert es nicht, dass auch die Bevölkerungsgruppe, die eher negative Auswirkungen des Gesetzes auf ihre Familien befürchtet, mit 29% acht Prozentpunkte größer ist als die Gruppe der Personen mit positiven Erwartungen für ihre Familie.
• Insgesamt fällt auf, dass die geringfügigsten Eingriffe des Gesetzes wesentlich besser bekannt sind als die gravierendsten.
Allen Akteuren, die wo und wann auch immer erwarten, dass insbesondere gravierende Inhalte gesundheitspolitischer Reformen zumindest bei ihren Nutznießern rasch ankommen und deren Verhalten beeinflussen würden, sollten sich am Beispiel der US-Gesundheitsreform eines Besseren belehren lassen.
Die Findings, Charts und Toplines des Tracking Polls der Kaiser Family Foundation erhält man komplett kostenlos.
Bernard Braun, 25.3.13
Globale Soziale Sicherung: So utopisch wie unverzichtbar
 Universelle Absicherung im Krankheitsfall steht zurzeit weit oben in der Entwicklungszusammenarbeit. Nachdem führende internationale Organisationen wie Weltbank, IWF und jahrzehntelang das hohe Lied vom Wirtschaftswachstum als Schlüssel zur Entwicklung gepriesen hatten, in dessen Folge sich alle Herausforderungen überwinden ließen, misst die internationale Gemeinschaft seit einigen Jahren der gesellschaftlichen Entwicklung und insbesondere der sozialen Absicherung wachsende Bedeutung bei. Beredte Beispiele für die zunehmende Bedeutung von universeller Absicherung im Krankheitsfall liefern der Weltgesundheitsbericht 2010 Health Systems Financing: The path to universal coverage der WHO und zuletzt der Bericht Right of everyone to the enjoyment of the highest attainable standard of physical and mental health, den der zuständige Sonderberichterstatter Anand Grover bei der 67. UN-Vollversammlung im Oktober 2012 in New York vorlegte.
Universelle Absicherung im Krankheitsfall steht zurzeit weit oben in der Entwicklungszusammenarbeit. Nachdem führende internationale Organisationen wie Weltbank, IWF und jahrzehntelang das hohe Lied vom Wirtschaftswachstum als Schlüssel zur Entwicklung gepriesen hatten, in dessen Folge sich alle Herausforderungen überwinden ließen, misst die internationale Gemeinschaft seit einigen Jahren der gesellschaftlichen Entwicklung und insbesondere der sozialen Absicherung wachsende Bedeutung bei. Beredte Beispiele für die zunehmende Bedeutung von universeller Absicherung im Krankheitsfall liefern der Weltgesundheitsbericht 2010 Health Systems Financing: The path to universal coverage der WHO und zuletzt der Bericht Right of everyone to the enjoyment of the highest attainable standard of physical and mental health, den der zuständige Sonderberichterstatter Anand Grover bei der 67. UN-Vollversammlung im Oktober 2012 in New York vorlegte.
Im Mai 2012 veranstalteten die Nichtregierungsorganisationen medico international aus Frankfurt und Hélène-de-Beir-Foundation aus Gent einen dreitägigen Workshop, um über Ansätze und Möglichkeiten eines weltweiten sozialen Sicherungssystems zu diskutieren. Auf dem von der Deutschen Gesellschaft für Internationale Zusammenarbeit (GIZ) finanziell unterstützten Treffen kamen VertreterInnen aus unterschiedlichen sozialen, akademischen und politischen Einrichtungen in Europa, Afrika sowie Nord- und Südamerika zusammen, um argumentative Grundlagen, Ideen und Konzepte für ein globales Absicherungssystem im Krankheitsfall zu diskutieren. Die wichtigsten Beiträge zum Thema sind nun in Form eines Workshop-Readers nachzulesen, in dem die AutorInnen die Idee eines globalen sozialen Sicherungssystems unter verschiedenen Gesichtspunkten entwickeln und analysieren.
Zunächst fordert der Geschäftsführer von medico international, Thomas Gebauer, die herrschende Neoliberale Ideologie zu überwinden und das Solidarprinzip international und global zu institutionalisieren. UN-Sonderberichterstatter Anand Grover und seine Mitarbeiter beleuchten das Recht auf Gesundheit und soziale Absicherung vor dem Hintergrund bestehender internationaler Rechtsvereinbarungen. Gorik Ooms, Geschäftsführer der Hélène-de-Beir-Stiftung, führt vor dem Hintergrund seiner eigenen Erfahrungen in der Entwicklungszusammenarbeit in eindrücklicher Weise dreieinhalb Gründe für ein weltweites System sozialer Absicherung im Krankheitsfall an, bevor der britische Ökonom David Woodward die Bedeutung sozialer Sicherungssysteme im Kontext zunehmender weltweiter Ungleichheit beleuchtet und dabei die extreme Ungleichverteilung von Einkommen und Anrechten darlegt.
Der Professor für Philosophie und International Beziehungen Thomas Pogge von der Yale-Universität stellt die provokante Frage: "Verletzen wir die Menschenrechte der Armen dieser Welt? " und liefert unter Verweis auf eine Vielzahl internationaler Rechtsvereinbarungen detaillierte philosophisch-soziale Begründungen für eine Pflicht der Reichen und der reichen Länder, den Armen dieser Welt Teilhabe zu ermöglichen. Anstelle eines eigenen Beitrags des ILO-Vertreters Aurelio Fernández enthält der Reader eine bibliografisch angepasste Fassung der Zusammenfassung des Berichts der Beratergruppe zum Social Protection Floor unter Vorsitz der ehemaligen chilenischen Präsidentin Michelle Bachelet.
Angelehnt an den Ablauf des Workshops analysiert der Gesundheitswissenschaftler und Entwicklungsberater Jens Holst die Potenziale eines Risikostrukturausgleichs sowie nationaler und regionaler Kompensationsfonds als Vorlagen für ein globales System sozialer Absicherung; dabei zeigt sich, dass sowohl der deutsche Länderfinanzausgleich als auch die EU-Entwicklungsfonds wichtige Hinweise für den Aufbau eines solchen Systems liefern. Der ehemalige mocambikanische Gesundheitsminister Francisco Songane fordert anschließend eine Abkehr von vertikalen, krankheitsbezogenen und meist kurzfristigen Projekt- hin zu systemischen Ansätzen im Dienste nationaler Entwicklungsstrategien und nicht nach Vorgaben der Finanzierer.
Der belgische Jura-Professor Lieven Denys beleuchtet das viel versprechende Potenzial einer Globalen Solidaritätsabgabe auf Finanz- und insbesondere Wechselkurstransaktionen, bei der negative ökonomischen Auswirkungen auszuschließen sind, die aber erhebliche Mittel für die weltweite soziale Absicherung abwerfen würde. Vanessa López von der spanischen NGO Salud por derecho stellt ein erstes Konzept einer Art Weltkrankenkasse mit internem Finanzausgleich zwischen reichen und armen Ländern vor. Die kenianische Juristin und Hochschullehrerin Attiya Waris hebt die enge Verbindung zwischen sozialer Sicherung und effektiver Steuererhebung hervor, beleuchtet die historische Entwicklung von Steuersystemen und leitet daraus die Notwendigkeit wirksamer internationaler Besteuerung in Zeiten der Globalisierung ab.
Jean-Olivier Schmidt von der GIZ erläutert den Ansatz der deutschen Entwicklungszusammenarbeit, der sich von der Förderung der Gesundheitsversorgung in den Ländern des Südens auf die Unterstützung und den Aufbau von Gesundheitsfinanzierungssystemen verlagert hat. Den Abschluss dieses vielseitigen und hochkarätigen Sammelbandes bildet ein weiterer kurzer Beitrag von Gorik Ooms, in dem er die Bedeutung langfristiger und zuverlässiger finanzieller Entwicklungszusammenarbeit hervorhebt, da viele Länder vor allem im südlichen Afrika, aber auch in Teilen Asiens und Mittelamerikas nicht über hinreichende eigene Ressourcen verfügen, um eine angemessene Versorgung der ganzen Bevölkerung zu finanzieren.
Der Sammelband liefert reichhaltiges Material und wichtige Denkanstöße für internationale Politikansätze zum Aufbau eines globalen Systems sozialer Absicherung und verfolgt explizit das Ziel, die Debatte über die Globalisierung sozialer Sicherungssysteme voranzubringen. Auf der Website von medico international steht der Workshop-Reader Global Social Protection Scheme - Moving from Charity to Solidarity daher kostenfrei zum Download zur Verfügung.
Jens Holst, 17.2.13
Selbstbeteiligungen in Entwicklungsländern machen ärmer und kränker
 Nicht nur in Deutschland und anderen Industriestaaten gehören nachfrageseitige finanzielle Steuerungsmechanismen wie Patientenselbstbeteiligungen zum Standardrepertoire von Gesundheitsreformen. Auch die meisten Entwicklungs- und Schwellenländer greifen immer wieder auf das ebenso alte wie fragwürdige Instrument von Zuzahlungen zur Krankenbehandlung zurück. Ein soeben veröffentlichtes Discussion Paper der mittlerweile beendeten Forschungsgruppe Public Health am Wissenschaftzentrum für Sozialforschung Berlin (WZB) geht detailliert den Fragen der Anwendung, Bedeutung und vor allem Wirkung von so genannten user fees (Nutzergebühren) und anderen Formen von Selbstbeteiligungen in den armen Ländern des Südens nach. Der Arzt, Gesundheitswissenschaftler und Entwicklungsberater Jens Holst beleuchtet zunächst den theoretischen Begründungszusammenhang von Patientenzuzahlungen im Gesundheitswesen, verweist dabei aber explizit auf ausführlichere Betrachtungen in seinem vorangegangenen WZB Discussion Paper zu Auswirkungen von Zuzahlungen in Industrieländern, worauf wir seinerzeit in dem Forumsbericht Was Sie schon immer über Zuzahlungen wissen wollten ... hinwiesen. Der Hauptteil des aktuellen Discussion Papers widmet sich messbaren Zuzahlungswirkungen in Entwicklungs- und Schwellenländern im Hinblick auf makro- und mikroökonomische Aspekte, die Problematik von Opportunitätskosten und feststellbare Strategien des Umgangs mit Selbstbeteiligungen sowie Möglichkeiten und Herausforderungen von Zuzahlungsbefeiungen. Ein weiteres Kapitel analysiert spezifischer die Effekte von Zuzahlungen bei der Steuerung des Nachfrageverhaltens im Gesundheitswesen, gefolgt von einem Überblick über relevante Metaanalysen zu dieser Thematik.
Nicht nur in Deutschland und anderen Industriestaaten gehören nachfrageseitige finanzielle Steuerungsmechanismen wie Patientenselbstbeteiligungen zum Standardrepertoire von Gesundheitsreformen. Auch die meisten Entwicklungs- und Schwellenländer greifen immer wieder auf das ebenso alte wie fragwürdige Instrument von Zuzahlungen zur Krankenbehandlung zurück. Ein soeben veröffentlichtes Discussion Paper der mittlerweile beendeten Forschungsgruppe Public Health am Wissenschaftzentrum für Sozialforschung Berlin (WZB) geht detailliert den Fragen der Anwendung, Bedeutung und vor allem Wirkung von so genannten user fees (Nutzergebühren) und anderen Formen von Selbstbeteiligungen in den armen Ländern des Südens nach. Der Arzt, Gesundheitswissenschaftler und Entwicklungsberater Jens Holst beleuchtet zunächst den theoretischen Begründungszusammenhang von Patientenzuzahlungen im Gesundheitswesen, verweist dabei aber explizit auf ausführlichere Betrachtungen in seinem vorangegangenen WZB Discussion Paper zu Auswirkungen von Zuzahlungen in Industrieländern, worauf wir seinerzeit in dem Forumsbericht Was Sie schon immer über Zuzahlungen wissen wollten ... hinwiesen. Der Hauptteil des aktuellen Discussion Papers widmet sich messbaren Zuzahlungswirkungen in Entwicklungs- und Schwellenländern im Hinblick auf makro- und mikroökonomische Aspekte, die Problematik von Opportunitätskosten und feststellbare Strategien des Umgangs mit Selbstbeteiligungen sowie Möglichkeiten und Herausforderungen von Zuzahlungsbefeiungen. Ein weiteres Kapitel analysiert spezifischer die Effekte von Zuzahlungen bei der Steuerung des Nachfrageverhaltens im Gesundheitswesen, gefolgt von einem Überblick über relevante Metaanalysen zu dieser Thematik.
Die Finanzierung der medizinischen Versorgung ihrer Bevölkerung stellt die meisten Entwicklungs- und viele Schwellenländer vor das Dilemma knapper öffentlicher Ressourcen und konkurrierender Prioritäten. Vielerorts ist die öffentliche Krankenversorgung zwar kostenfrei, aber chronisch unterfinanziert und weder quantitativ noch qualitativ in der Lage, die Nachfrage nach Gesundheitsleistungen zu befriedigen. Auf der Suche nach zusätzlichen Finanzierungsquellen zur Verbesserung der Krankenversorgung entstand die Idee, deren NutzerInnen, also die PatientInnen stärker an den Kosten ihrer Behandlungen zu beteiligen. Insbesondere in der zweiten Hälfte der 1980er Jahre drängten nicht nur die üblichen Verdächtigen unter den internationalen Organisationen wie Weltbank und IWF die Länder Afrikas, Asiens und Lateinamerikas zur Einführung von Nutzergebühren bei Inanspruchnahme von Gesundheitsleistungen; andere UN-Sonderorganisationen wie WHO und UNICEF schlugen in dieselbe Kerbe. Im Zuge der so genannten Bamako-Initiative führten viele afrikanische Länder generelle Behandlungsgebühren in öffentlichen Gesundheitseinrichtungen ein. Auch in den allermeisten anderen Entwicklungs- und Schwellenländern mussten bzw. müssen Patienten in zunehmendem Maße selber für ihre Krankenversorgung aufkommen.
In ihrer viel beachtenden Strategiestudie Financing Health Services in developing countries: an agenda for reform forderte die Weltbank unter anderem eine deutliche Erhöhung der Nutzergebühren in öffentlichen Gesundheitseinrichtungen. Sechs Jahre später unterstrich der Weltbank-Jahresbericht Investing in Health die Notwendigkeit von Nutzergebühren sowie einer Zweiklassenmedizin, da umfassende Leistungspakete aus öffentlichen Mitteln nicht für alle bezahlbar seien.
Dabei verfolgte die systematische Einführung von Nutzergebühren im Gesundheitswesen nach Auffassung ihrer BefürworterInnen im Wesentlichen drei Ziele: Generierung zusätzlicher Mittel zur Verbesserung der Krankenversorgung, Überwindung bestehender Ungerechtigkeiten beim Zugang zu Versorgungsleistungen und Kostendämpfung durch Effizienzsteigerung im Gesundheitswesen. Diese Annahmen standen ganz im Zeichen der neoklassischen Wirtschaftstheorie, die vornehmlich mikroökonomische Ansätze in der Logik individueller Nutzenmaximierung propagierte und in Entwicklungsländern in Form der Strukturanpassungsprogramme Einzug hielt. In der Gesundheitspolitik verdrängten zunehmend ökonomische Vorstellungen sozialpolitische Zielsetzungen, und es setzte sich das Denken in finanziellen Anreizsystemen zur Steuerung von Anbieter- und Nachfragerverhalten durch. Perfiderweise bezogen sich die Verfechter von user fees gleichzeitig explizit auf die Basisgesundheitsbewegung von Alma Ata und deren Forderung nach Dezentralisierung, Transparenz, Empowerment und Governance.
Das aktuelle WZB Discussion Paper versucht in erster Linie, die Studienlage an Hand der mittlerweile riesigen Zahl empirischer Untersuchungen über die Auswirkungen von Nutzergebühren im Gesundheitswesen von Entwicklungs- und Schwellenländern darzulegen. Dabei zeigen sich zum einen grundlegende Schwächen der theoretischen Begründungszusammenhänge, denn in die meisten ökonomischen Modellrechnungen so viele Annahmen und Einschränkungen ein, dass ihre Relevanz für die Versorgungsrealität fragwürdig ist.
Auf praktischer Ebene hat sich gezeigt, dass die erwünschten Effekte nur teilweise und in geringem Ausmaß eingetreten sind. Bei aller Heterogenität der vorliegenden Untersuchungen bleibt die Bilanz von Patientenzuzahlungen in Entwicklungsländern in Bezug auf die Systemstärkung und Nachhaltigkeit der Gesundheitsfinanzierung insgesamt hinter den Erwartungen zurück. Dieser Gesamteindruck verstärkt sich, wenn man die Studien jenseits formalwissenschaftlicher Kriterien oder ihres wirtschaftstheoretischen Ansatzes analysiert. So führten primär mikroökonomische Entwicklungsansätze in Form der Cost-Sharing-Politik zu grundlegenden, nachhaltigen Änderungen wie beispielsweise der Kürzung der Regelfinanzierung öffentlicher Leistungserbringer und weitergehenden sozialpolitischen bzw. wohlfahrtsstaatlichen Konsequenzen. Ohnehin stimmen etliche Analysen und Befunde unübersehbare mit weltbanknahen positiven Einschätzungen der meist kurzfristig verbesserten Versorgungsqualität überein oder reproduzieren die unbelegte Annahme, Nutzergebühren wirkten als Vorläufer von Krankenversicherungssystemen.
Aller anfänglichen Euphorie und rezidivierenden Befeuerung nachfrageseitiger Steuerungsideen im Gesundheitswesen zum Trotz hat die wachsende Erkenntnis eher bedenklicher als positiver Effekte von Behandlungsgebühren allerdings sowohl in Entwicklungs- und Schwellenländern als auch bei internationalen Organisationen mittlerweile kritische Positionen gegenüber Patientenzuzahlungen gestärkt. Insbesondere die unerwünschten Auswirkungen auf Arme sowie offenkundige Nachhaltigkeitsprobleme haben die Hürden für die Umsetzung einer Politik der Nutzergebühren erhöht. Die zunehmende Bedeutung von universeller Absicherung im Krankheitsfall als entwicklungspolitisches Ziel machten die Forderung nach Abschaffung von Patientenzuzahlungen zuletzt zu einem wichtigen Thema in der Entwicklungszusammenarbeit.
Im Zuge der dominierenden Debatte über Universal Health Coverage haben die KritikerInnen von Zuzahlungen in Entwicklungs- und Schwellenländern momentan Oberwasser in der entwicklungspolitischen Diskussion über die Gesundheitssystementwicklung und -stärkung in den armen Ländern dieser Welt. Soziale Sicherung und vor allem die Absicherung im Krankheitsfall stehen weit oben auf der internationalen Agenda. Doch zum einen ist die Vorstellung einer wirksamen und unschädlichen patientenseitigen Steuerung der Nachfrage nach Krankenversorgungsleistungen noch immer tief in vielen Köpfen verankert. Und zum anderen dürfte es nur eine Frage der Zeit sein, wann das Pendel wieder umschlägt und die unkaputtbare Forderung nach Eigenbeteiligungen Oberhand gewinnt. Wer für diesen Fall und für immer wiederkehrende Diskussionen über Sinn und Unsinn von Nutzergebühren gewappnet sein will, der findet im Discussion Paper Direktzahlungen in der Krankenversorgung in Entwicklungs- und Schwellenländern: Ein Reforminstrument mit überwiegend negativen Wirkungen überaus reichhaltiges empirisches Material, hilfreiche Einordnungen, wichtige Denkanstöße und nicht zuletzt die vermutlich umfangreichste Literaturzusammenstellung zu dieser Thematik.
Jens Holst, 14.2.13
Kürzeres Leben und dies in schlechterer Gesundheit - Die Gesundheit der US-BürgerInnen im Vergleich mit 16 Industriestaaten
 Die Erkenntnis, dass nicht nur das Gesundheitssystem, sondern auch die wesentlichen gesundheitlichen Lebensbedingungen in den USA schlechter sind als in vergleichbaren Industrieländern, wird durch zahlreiche Studien seit Jahren oder gar Jahrzehnten immer wieder belegt. Daran hat sich trotz einiger Verbesserungen in den letzten Jahren weder bei der Lebenserwartung, noch dem Risiko und der Versorgung einer Reihe von Erkrankungen nichts geändert.
Die Erkenntnis, dass nicht nur das Gesundheitssystem, sondern auch die wesentlichen gesundheitlichen Lebensbedingungen in den USA schlechter sind als in vergleichbaren Industrieländern, wird durch zahlreiche Studien seit Jahren oder gar Jahrzehnten immer wieder belegt. Daran hat sich trotz einiger Verbesserungen in den letzten Jahren weder bei der Lebenserwartung, noch dem Risiko und der Versorgung einer Reihe von Erkrankungen nichts geändert.
Daher beauftragten die staatlichen "National Institutes of Health (NIH)" der USA ein Expertengremium unter Koordination durch das "Institute of Medicine (IOM)" damit, sowohl die aktuelle Situation international vergleichend systematisch darzustellen als auch die potenziellen Gründe für dieses Hinterherhinken umfassend aufzuarbeiten.
"Highlights" der Status quo-Analyse sind im Vergleich mit 16 "peer countries" (z.B. Kanada, Australien, Japan und die reicheren europäischen Länder) die Plätze 17 (Männer) und 16 (Frauen) bei der USA-Lebenserwartung ab Geburt im Jahr 2007. Nebenbei: Die deutschen Männer und Frauen belegen in diesem Vergleich die Plätze 13 und 12.
In neun Gesundheitsbereichen, die von der Kindersterblichkeit und niedrigem Geburtsgewicht über Selbstmorde, HIV, Diabetes bis zur Behinderung reichen, sieht die gesundheitliche Situation der US-BürgerInnen quasi von der Geburt bis ins höhere Alter schlechter als im Durchschnitt der "peer countries" aus. Interessant ist dabei, dass die enorme Ungleichheit der Erkrankungsrisiken und Behandlungschancen in den USA nicht völlig durch die Ungleichheiten nach Hautfarbe, Versicherungsstatus, Bildungsniveau oder Einkommen erklärt werden kann. Mehrere Studien zeigen vielmehr, dass es selbst bevorteilten oder privilegierten Bevölkerungsgruppen in den USA gesundheitlich schlechter geht als den vergleichbaren Personenkreisen in den Vergleichsländern.
Nur in wenigen Bereichen geht es US-BürgerInnen gesundheitlich besser. Dazu zählen die niedrigeren Krebssterblichkeitsraten, die bessere Kontrolle des Bluthochdrucks und des Cholesterinspiegels (ob dies wirklich einen größeren gesundheitlichen Nutzen bedeutet, sei hier einmal dahingestellt) und die fernere Lebenserwartung der 75-Jährigen.
Als Erklärung dieser hartnäckigen Nachteile reicht nicht ein einziger Faktor oder eine einzige Bedingung, sondern erst ein Bündel sich bedingender, verstärkender oder hemmender sozialer und ökonomischer (z.B. Armut und besonders Kinderarmut, Bildung), Umwelt- (z.B. die Autofixierung der Umwelt), Gesundheitssystem- (z.B. hohe Anzahl von Un- oder Unterversicherter, Zugangsprobleme zu bestimmten Versorgungsleistungen) und Verhaltensfaktoren (z.B. hohe Kalorienaufnahme, Waffengewalt, geringe Gurtnutzung). Was dies im Einzelnen bedeutet wird in den Teilen I und II des Berichts ausführlich dargestellt.
Was bei der Absicht daran etwas zu ändern beachtet werden muss, und dass es dabei keine Wunder- oder Patentrezepte gibt, stellen die Experten vor allem im Teil III des Berichts dar.
Zu den richtungsweisenden Hinweisen für eine entsprechende Gesundheitspolitik zählt die für die Information und Mobilisierung der us-amerikanischen Öffentlichkeit wichtige Erkenntnis: "The tragedy is not that the United States is losing a contest with other countries, but that Americans are dying and suffering from illness and injury at rates that are demonstrably unnecessary."
Wichtig ist auch der Hinweis, dass Information nicht alles sein kann, sondern um wirksam sein zu können in andere Dimensionen und Instrumente eingebettet werden muss: "Although these are positive steps, addressing the U.S. health disadvantage will require not only a list of goals, but also a societal commitment of effort and resources to meet them".
Der enorm informative und materialreiche Bericht "U.S. Health in International Perspective: Shorter Lives, Poorer Health" ist 2013 vom "Panel on Understanding Cross-National Health Differences Among High-Income Countries" (Herausgeber: Steven H. Woolf and Laudan Aron) erstellt und vom "National Research Council and Institute of Medicine" herausgegeben worden.
Kostenlos verfügbar ist eine 4 Seiten Kurzfassung und nach einer kurzen und garantiert spamfreien Anmeldung auch eine 405 Seiten PDF-Vorabpublikation des Berichts.
Bernard Braun, 9.1.13
Aktuelle Merkmale der Gesundheitssysteme von 15 Ländern als Länderprofile und im Vergleich
 Auch wenn 1:1-Übernahmen der Strukturen, Finanzierung, Versicherten- oder Patientenbeteiligung oder besonders wirksamer Versorgungsformen für chronisch Kranke aus anderen Gesundheitssystemen nur mit unterschiedlich spezifischen Einschränkungen oder Wirkungsverlusten möglich sind, regen gute und differenzierte Vergleiche verschiedener Gesundheitssysteme zum Nachdenken über die Grenzen und Möglichkeiten des eigenen Gesundheitssystems und zum Ausprobieren von Innovationen an.
Auch wenn 1:1-Übernahmen der Strukturen, Finanzierung, Versicherten- oder Patientenbeteiligung oder besonders wirksamer Versorgungsformen für chronisch Kranke aus anderen Gesundheitssystemen nur mit unterschiedlich spezifischen Einschränkungen oder Wirkungsverlusten möglich sind, regen gute und differenzierte Vergleiche verschiedener Gesundheitssysteme zum Nachdenken über die Grenzen und Möglichkeiten des eigenen Gesundheitssystems und zum Ausprobieren von Innovationen an.
Dies gilt auch für die aktuellen, am 19. November 2012 vom renommierten US-Think Tank "Commonwealth Fund" veröffentlichten "International Profiles of Health Care Systems". Dort werden die Gesundheitssysteme von Australien, Kanada, Dänemark, England, Frankreich, Deutschland, Japan, Island, Italien, Holland, Neuseeland, Norwegen, Schweden, der Schweiz und der USA nach einer Fülle von Merkmalen dargestellt. Dabei handelt es sich um einen aktualisierten und um ein Land ergänzten Bericht, der vor rund einem Jahr bereits einmal im Forum-Gesundheitspolitik vorgestellt wurde. Jeder sieben bis acht Seiten umfassende Landesüberblick enthält Angaben zur Art der Krankenversicherung, öffentlichen oder privaten Finanzierung, Organisation des Gesundheitssystems, Versorgungsqualität, Ungleichheit der gesundheitlichen Risiken, Effizienz und Integration, Koordination der gesundheitlichen Versorgung, zum Gebrauch von gesundheitsbezogenen Informationstechnologien, dem Gebrauch evidenzbasierter Praktiken, Kostendämpfungspolitik und den gerade verabschiedeten Reformen und Innovationen im Gesundheitswesen. Ergänzt werden die einzelstaatlichen Darstellungen noch durch vier große Tabellen, die u.a. die Gesundheitsausgaben, die Finanzierung und Nutzung der stationären Versorgung, den Zugang zum Gesundheitssystem, die Krankheitsverhütung oder das Management chronischer Erkrankungen in elf bis 15 Ländern vergleichend nebeneinander darstellen. Wesentlich schneller und verlässlicher kann man sich keinen Überblick über die genannten Performance-Indikatoren verschaffen.
Den 112 Seiten umfassenden Bericht "International Profiles of Health Care Systems" von S. Thomson, R. Osborn, D. Squires und M. Jun erhält man kostenlos.
Bernard Braun, 26.12.12
Gesundheitsversorgung für ältere Bürger muss nicht unvermeidbar "zu teuer" sein. Pro-Kopfausgaben in den USA und Kanada 1980-2009
 Die oftmals dramatisch zugespitzten Prognosen oder Annahmen über die wachsende Anzahl möglicherweise gleich kranker oder sogar kränkerer Personen im Rentenalter, weisen häufig auf die Unfinanzierbarkeit der künftigen Ausgaben zur gesundheitlichen Versorgung älterer Menschen hin. In der dazu geführten Krisen-Debatte wird von politischer aber auch wissenschaftlicher Seite mit wachsender Intensität auf die wachsende und langsam "unerträglich" werdende Diskrepanz zwischen den Beiträgen der alten Menschen und den von ihnen benötigten Ausgabebeträgen hingewiesen. Dass der intergenerative Solidarausgleich ein von der Mehrheit der Bevölkerung und der Nettozahler als gerecht bewertetes Kernstück z.B. des deutschen Sozialstaats ist, wird dabei verschwiegen. Angedeutet wird aber immer öfter, dass Teile dieser "Last" demnach von den Älteren selbst privat finanziert werden müssten. Was dabei meist als gesetzt oder für unerschütterlich gehalten wird, ist das altersbedingte und damit unvermeidbare Niveau der Ausgaben.
Die oftmals dramatisch zugespitzten Prognosen oder Annahmen über die wachsende Anzahl möglicherweise gleich kranker oder sogar kränkerer Personen im Rentenalter, weisen häufig auf die Unfinanzierbarkeit der künftigen Ausgaben zur gesundheitlichen Versorgung älterer Menschen hin. In der dazu geführten Krisen-Debatte wird von politischer aber auch wissenschaftlicher Seite mit wachsender Intensität auf die wachsende und langsam "unerträglich" werdende Diskrepanz zwischen den Beiträgen der alten Menschen und den von ihnen benötigten Ausgabebeträgen hingewiesen. Dass der intergenerative Solidarausgleich ein von der Mehrheit der Bevölkerung und der Nettozahler als gerecht bewertetes Kernstück z.B. des deutschen Sozialstaats ist, wird dabei verschwiegen. Angedeutet wird aber immer öfter, dass Teile dieser "Last" demnach von den Älteren selbst privat finanziert werden müssten. Was dabei meist als gesetzt oder für unerschütterlich gehalten wird, ist das altersbedingte und damit unvermeidbare Niveau der Ausgaben.
Dass dies nicht so eindeutig und dramatisch ist, zeigten bereits früher internationale Vergleiche, in denen der Anteil der Gesundheitsausgaben für die Gruppe der älteren Bevölkerung enorme Unterschiede aufwies. Länder mit einem höheren Anteil älterer Personen gaben z.B. einen geringeren Anteil ihres Bruttoinlandsprodukts oder ihrer gesamten Gesundheitsausgaben für diese Bevölkerungsgruppe aus als manche Länder mit kleinerem Altenanteil. Offensichtlich hing der Umfang der Ausgaben nicht (allein) vom Alter, sondern maßgeblich von den unterschiedlichen Bedarfen an gesundheitlicher Versorgung, den unterschiedlichen Leistungsvolumina und nicht zuletzt von den unterschiedlichen Leistungspreisen ab.
Eine für das Jahr 2007 durchgeführte Analyse der altersabhängigen Gesundheitsausgaben in 20 OECD-Ländern durch eine Autorengruppe des "Wissenschaftlichen Instituts der PKV (WIP)" bestätigt dies aus einer anderen Perspektive: "Das amerikanische Gesundheitswesen wäre um 132,27 % teurer als das deutsche, hätte es das deutsche Gesundheitswesen mit den deutschen altersabhängigen Gesundheitsausgaben. Das niederländische Gesundheitssystem wäre bei Anwendung der deutschen Profile um 15,49 % ausgabenintensiver. Das portugiesische Gesundheitswesen wäre dagegen um 37,38 % weniger ausgabenintensiv, hätte es die deutschen Profile."
Zu welchen gewaltigen Unterschieden der Gesundheitsausgaben pro Kopf von Personen über 64 Jahren es im Laufe der Zeit kommen kann, zeigt nun für die Jahre 1980 bis 2009 eine am 29. Oktober 2012 als "Research Letter" in der Fachzeitschrift "Archives of Internal Medicine" veröffentlichte vergleichende Analyse der us-amerikanischen und kanadischen Verhältnisse durch die US-Gesundheitswissenschaftler David Himmelstein und Steffie Woolhandler.
Noch bis zur Mitte der 1960er Jahre waren die Gesundheitsausgaben für die in beiden Staaten in Medicare-Systemen krankenversicherten 64+-BürgerInnen vergleichbar hoch. Seitdem entwickelten sich diese Ausgaben deutlich auseinander.
Die Stärke dieser Entwicklung sieht nach der Analyse offizieller Daten aus Kanada und den USA so aus:
• Die durchschnittlichen absoluten jährlichen Pro-Kopfausgaben von Medicare (das ist die staatliche Krankenversicherung für 64+-BürgerInnen) stiegen von 1.215 US-Dollar im Jahr 1980 auf 9.446 US-Dollar im Jahr 2009.
• In Kanada wuchs dieser Betrag innerhalb des nationalen Gesundheitsversorgungssystems von 2.141 US-$ in 1980 auf 9.2.92 US-$. Der höhere Ausgangswert ist laut dem Autorenteam durch die umfassendere Versorgung in Kanada bedingt, die rund 80% der gesamten Gesundheitskosten der älteren Personen übernahm. In den USA betrug dieser Anteil bei Medicare-Versicherten nure rund 50%.
• Nach einer Inflationsbereinigung ergibt sich in den USA für den Zeitraum 1980-2009 ein Wachstum der Pro-Kopfausgaben für Ältere von 198,7%. In Kanada war es dagegen ein Wachstum um 73%. Die Ausgaben in den USA waren also fast dreimal so schnell angestiegen als in Kanada.
• Diese Unterschiede zeigen sich auch bei einzelnen Leistungsarten. So wuchsen die Ausgaben für ärztliche Leistungen in den untersuchten Jahren in Kanada um 100,7%, aber in den USA um 274,3%. Die Autoren vermuten als Ursache den deutlich größeren Anteil von Primärärzten in Kanada (51% zu 32% in den USA).
• Mit den bereits seit 1971 vorliegenden Kostendaten berechneten die Autoren den Anstieg der Kosten in beiden Staaten zwischen 1971 und 2009. Er betrug in den USA 374,1% und in Kanada 126,3%.
• Wären die Medicareausgaben für ältere Versicherte ceteris paribus so angestiegen wie in Kanada, hätte die US-Versicherung 2009 nicht ein Defizit von 17,1 Milliarden US-$ gehabt, sondern einen Überschuss von 32,3 Milliarden US-$.
• Schließlich betonen die Autoren auch noch, dass die niedrigeren Ausgaben für ältere Kanadier keinen gesundheitlichen Nachteil für sie bedeutet: Die Lebenserwartung als ein verhältnismäßig harter Indikator ist in Kanada höher und seit 1971 und 1980 auch deutlich schneller angestiegen als in den USA. Eine 2007 veröffentlichte Meta-Analyse von Studien über den gesamten gesundheitlichen Outcome für alle Versicherten oder Patienten in beiden Systemen, hatte gezeigt, dass eine ganze Reihe klinischer Outcomes für die kanadischen Versicherten oder Patienten auch noch besser sind als für versicherte US-Amerikaner. Es gab dort aber auch umgekehrte oder inkonsistente Ergebnisse (siehe dazu den komplett kostenlos erhältlichen Aufsatz von Guyatt/Devereaux et al. 2007: A systematic review of studies comparing health outcomes in Canada and the United States. In: Open Medicine, Vol 1, No 1).
Als Erklärungen stellen die beiden US-Forscher u.a. die deutlich niedrigeren administrativen Kosten im kanadischen System (16,7% zu 31%), die prospektiven globalen Budgets in den kanadischen Krankenhäusern und ein in diesen Einrichtungen etabliertes System, das kostentreibende Aktivitäten wie systematisches Up-Coding oder die Überversorgung mit monetär lukrativen Dienstleistungen verhindern soll bzw. verhindert. Außerdem sind die Ausgaben für Behandlungsfehler etc. in Kanada wesentlich geringer als in den USA. Praktisch alle dieser Faktoren sind sozial- und gesundheitspolitisch beeinflussbar und damit auch die Höhe und Dynamik der Gesundheitsausgaben für ältere und andere Krankenversicherte und Patienten.
Anstatt apokalyptischen und apodiktisch pessimistischen Befürchtungen über die Ausgabenlasten für ältere Krankenversicherte sollte daher auch in Deutschland über die konkrete Beeinflussbarkeit dieser Effekte unter den hierzulande existierenden sozialen und versorgungspolitischen Rahmenbedingungen nachgedacht werden.
Der zwei Seiten umfassende "Research Letter" "Cost Control in a Parallel Universe: Medicare Spending in the United States and Canada" von David U. Himmelstein und Steffie Woolhandler ist in der Zeitschrift "Archives of Internal Medicine" am 29. Oktober 2012 "Online First" erschienen und im Moment noch komplett kostenlos erhältlich.
Die bereits im Jahr 2009 veröffentlichte Untersuchung des WIP, "Deutschland - ein im internationalen Vergleich teures Gesundheitswesen?" von Frank Niehaus und Verena Finkenstädt (WIP-Diskussionspapier 12/09) ist kostenlos erhältlich und enthält auch noch weitere interessante und keineswegs PKV-lastige Zahlen zur Titelfrage.
Bernard Braun, 1.11.12
Erhebliche Unterschiede der postoperativen Sterberate in Europa. Deutschland wie gewohnt im Mittelfeld
 Der Anteil der Patienten, die nach einer nichtkardiologischen Operation im Krankenhaus vor ihrer Entlassung verstarben, wurde bisher in Europa deutlich unterschätzt. Statt der in verschiedenen Studien genannten oder angenommenen 1,3% bis maximal 2% sind es in einer europaweiten so genannten 7-Tage-Kohortenstudie rund 4%. Die Datenbasis stammt von den im Zeitraum zwischen dem 4. und 11. April 2011 in 498 Krankenhäusern in 28 europäischen Staaten operierten und maximal 60 Tage lang beobachteten über 16-jährigen PatientInnen. Neben dem primären Endpunkt der Sterblichkeit untersuchte die internationale Wissenschaftlergruppe als sekundäre Endpunkte noch die Dauer des Krankenhausaufenthalts und die Verlegung in eine Intensivstation.
Der Anteil der Patienten, die nach einer nichtkardiologischen Operation im Krankenhaus vor ihrer Entlassung verstarben, wurde bisher in Europa deutlich unterschätzt. Statt der in verschiedenen Studien genannten oder angenommenen 1,3% bis maximal 2% sind es in einer europaweiten so genannten 7-Tage-Kohortenstudie rund 4%. Die Datenbasis stammt von den im Zeitraum zwischen dem 4. und 11. April 2011 in 498 Krankenhäusern in 28 europäischen Staaten operierten und maximal 60 Tage lang beobachteten über 16-jährigen PatientInnen. Neben dem primären Endpunkt der Sterblichkeit untersuchte die internationale Wissenschaftlergruppe als sekundäre Endpunkte noch die Dauer des Krankenhausaufenthalts und die Verlegung in eine Intensivstation.
Von den 46.539 PatientInnen in der 7-Tage-Kohorte verstarben 1.855 oder 4% noch im Krankenhaus, 3.599 oder 8% wurden nach der Operation noch auf einer Intensivstation durchschnittlich 1 bis 2 Tage behandelt. 73% der PatientInnen, die verstarben, waren nicht in eine Intensivstation verlegt worden.
Unerwartet waren die enormen Länderunterschiede bei der rohen Sterberate ("crude mortality rate"): Während in Island nur 1,2% aller nicht am Herzen operierten PatientInnen vor ihrer Entlassung aus dem Krankenhaus starben, stieg dieser Anteil auf 21,5% in Lettland. In Deutschland lag der Wert bei 2,5% und damit etwas über dem in der Schweiz (2%) und etwas unter den 3,6% in Großbritannien.
Die Länderunterschiede bleiben auch dann erhalten, wenn man den Einfluss möglicher Confounder durch eine Adjustierung verringert oder ausschließt: Verglichen mit dem Wert in Großbritannien war dann die Sterberate in Finnland mit 0,44 (p=0,06) am kleinsten und mit 6,92 (p=0,0004) in Polen am größten. Der Wert in Deutschland lag bei 0,85 (p=0,54).
Trotz einiger selbstkritischer Anmerkungen zur Repräsentativität der Krankenhausstichprobe ("1% of the estimated volume of surgery taking place worldwide") sind die AutorInnen der Studie der Ansicht, ihre Stichprobe "clearly describe a large cross-section of health care in Europe".
Nachdem sie mit ihren Ergebnissen belegen, dass es ein Potenzial für Bemühungen gibt, die postoperative Sterberate zu senken, fall ihre Bemerkungen dazu, wie man dies machen kann, relativ knapp aus: "The high mortality rate after surgery might be modified by changes in the organisation of care."
Vom in der Fachzeitschrift "The Lancet" (Volume 380, Issue 9847, Pages 1059 - 1065 am 22. September 2012 erschienenen Aufsatz " Mortality after surgery in Europe: a 7 day cohort study" von Rupert Pearse et al. gibt es kostenlos ein Abstract.
Bernard Braun, 12.10.12
ECHI, EUHI, HEIDI - Public Health-Daten für Europa-31 besser erhältlich als geunkt oder "gefühlt".
 Zu den Standardhinweisen nationaler aber vor allem auch international vergleichender gesundheitswissenschaftlichen oder -politischen Debatten gehört der Mangel an Daten. "Gefühlt" schneidet Deutschland dabei oft relativ schlecht ab. Schaut man dann genau hin, erweist sich dies oft als falsch oder als Ausdruck von unterentwickelter Freude an oder Fähigkeiten zur unkonventionellen Datenexplorationen.
Zu den Standardhinweisen nationaler aber vor allem auch international vergleichender gesundheitswissenschaftlichen oder -politischen Debatten gehört der Mangel an Daten. "Gefühlt" schneidet Deutschland dabei oft relativ schlecht ab. Schaut man dann genau hin, erweist sich dies oft als falsch oder als Ausdruck von unterentwickelter Freude an oder Fähigkeiten zur unkonventionellen Datenexplorationen.
Ein am 31. Januar 2012 veröffentlichter Überblick über die Verfügbarkeit der "European Community Health Indicators (ECHI)", eines zwischen 31 europäischen Ländern abgestimmten Satzes von zur Zeit 88 Indikatoren zum Zwecke des "public health monitoring", zeichnet zwar ein suboptimales Bild, aber kein mutlos stimmendes.
Im Jahr 2008, dem Jahr der Feldforschung der AutorInnen des Überblicks, waren zunächst 11 der 88 Indikatoren in keinem Land verfügbar. Nach dem Verzicht auf die nähere Untersuchung der mit Sicherheit überall verfügbaren soziodemografischen Basisindikatoren schrumpfte die Liste der untersuchten Indikatoren auf 68 Indikatoren. Diese Indikatoren deckten u.a. die Bereiche Sterblichkeit, Morbidität, Gesundheitsdeterminanten, Qualität der Krankheitsbehandlung und Gesundheitsförderung ab.
Die Verfügbarkeit sah im Einzelnen so aus:
• Indikatoren zu den Interventionen in der Gesundheitsvorsorge (z.B. Impfen), Sterblichkeit, Morbidität und Gesundheitsdeterminanten waren in über 80% der Länder verfügbar.
• Indikatoren zur Bezahlung und Inanspruchnahme von Gesundheitsversorgung und zu Verletzungen waren in gut zwei Dritteln der Länder verfügbar.
• In rund 50% der Länder gab es Daten zur Versorgungsqualität und
• in etwas mehr als einem Fünftel der Länder waren Indikatoren zur Gesundheitsförderung erhältlich.
• Im Europa-31-Raum waren im Durchschnitt 76% der Indikatoren erhältlich. Der Wert schwankte allerdings zwischen 56% in der Türkei und 84% in Dänemark und Finnland. Deutschland liegt mit über 80% erhältlicher Indikatoren noch in der Spitzengruppe.
• Kein Land war in der Lage sämtliche Indikatoren zu liefern.
Natürlich gibt es zahlreiche Initiativen, bessere und vergleichbarere Definitionen von Indikatoren zu finden, diese noch viel differenzierter abzufragen und aufzubereiten, neue interaktive Datenaufbereitungstechniken einzuführen sowie eine Online-Berichtserstellung anzubieten. Dafür stehen u.a. die Kürzel EUHI und HEIDI. Auch wenn diese Veränderungen sicherlich die Quantität und Qualität verfügbarer Daten erhöht und möglicherweise auch neue Nutzerkreise für den Zugriff auf die Daten motiviert, muss man dabei den Eindruck zu vermneiden suchen, alles sei noch so "in progress", dass eigentlich noch keine Daten wirklich verfüg- und nutzbar sind. Und: Enzyklopädischer Perfektionismus und kommunikationstechnologische Megaperformance allein haben noch selten die erwarteten Wirkungen erzielt.
Wer noch etwas mehr über ECHI et al. erfahren will oder muss, kann dies mittels der Projektpräsentation "From ECHI Database to HEIDI Data Tool State of Play von J. Thelen vom RKI vom 17. März 2011.
Mehr zu HEIDI (Health in Europe: Information and Data Interface), einem internetgestützten Wiki bzw. einer Art Suchmaschine für europaweite Gesundheitsinformationen, gibt es in dem aktuell erschienenen Aufsatz HEIDI health wiki. Sharing, comparing and developing health information across Europe von Tuuli-Maria Mattila und auf der offiziellen Projekt-Website.
Der Aufsatz "Health indicators in Europe: availability and data needs" von Katri Kilpelainen et al. ist am 31. Januar 2012 Online in der Zeitschrift "European Journal of Publiv Health" erschienen. Ein Abstract ist kostenlos erhältlich.
Eine genauere Liste der ECHI-Indikatoren findet sich kostenlos auf der Website "Gesundheitsberichterstattung des Bundes".
Bernard Braun, 3.2.12
Systematische Umverteilung von unten nach oben
 Der beständig zunehmenden Ungleichheit der Einkommen und ihren Ursachen widmet sich eine aktuelle Publikation der Organisation für Wirtschaftliche Zusammenarbeit und Entwicklung (OECD). Er basiert auf einem von der OECD für ein Treffen der Sozialminister der Mitgliedsländer im Mai 2011 vorbereiteten Bericht, wie bereits der Beitrag OECD: Einkommensungleichheit wächst - Deutschland an der Spitze - "Wegheiraten" keine Lösung und der Ruf nach Regierungstransfers im Forum Gesundheitspolitik erläuterte.
Der beständig zunehmenden Ungleichheit der Einkommen und ihren Ursachen widmet sich eine aktuelle Publikation der Organisation für Wirtschaftliche Zusammenarbeit und Entwicklung (OECD). Er basiert auf einem von der OECD für ein Treffen der Sozialminister der Mitgliedsländer im Mai 2011 vorbereiteten Bericht, wie bereits der Beitrag OECD: Einkommensungleichheit wächst - Deutschland an der Spitze - "Wegheiraten" keine Lösung und der Ruf nach Regierungstransfers im Forum Gesundheitspolitik erläuterte.
Nach dem sehr umfangsreichen und ausführlichen OECD-Bericht beträgt das durchschnittliche Einkommensverhältnis zwischen den einkommensstärksten und -schwächsten Dezilen OECD-weit mittlerweile 9 zu 1 - Tendenz stetig und stabil steigend. In der Mehrzahl der OECD-Länder lässt sich beobachten, dass die Einkommen des reichsten Bevölkerungszehntels in den letzten Jahrzehnten anteilig deutlich stärker gestiegen sind als die des untersten Einkommensdezils, was naturgemäß erheblich umfangreicheren absoluten Einkommenszuwächsen entspricht. Der relative Einkommensanstieg fiel innerhalb der OECD nur in Belgien, Chile, Frankreich, Irland, Portugal, Spanien und der Türkei bei den einkommensschwächsten 10 Prozent größer aus als beim reichsten Zehntel, was in den meisten dieser Länder eher auf sozialpolitische Maßnahmen als auf Arbeitsmarkteffekte zurückzuführen sein dürfte.
Deutschland gehörte in den 1980er und 1990er Jahren zu den Gesellschaften mit eher geringen Einkommensdiskrepanzen, liegt hier aber mittlerweile im OECD-Mittelfeld - dessen Durchschnittswerte sich durch den Beitritt von Schwellenländern wie Mexiko und Chile mit höchst ungleicher Einkommensverteilung im Übrigen verschlechtert haben. Die OECD-Studie belegt nun die Entwicklung Deutschlands zu einem Land mit wachsenden Einkommensungleichheiten: Mit einem Durchschnittseinkommen von 57.300 Euro verdienten die obersten zehn Prozent der deutschen Einkommensbezieher im Jahr 2008 etwa achtmal so viel wie Angehörige des untersten Dezils mit 7.400 Euro - in den 1990er Jahren hatte das Verhältnis noch bei 6 zu 1 gelegen. Der jährliche Realanstieg der Haushaltseinkommen um durchschnittlich 0,9 % seit 1985 begünstigte die sozialen Schichten also höchst ungleichmäßig. Während die Einkommen in der untersten Einkommensgruppe lediglich um 0,1 Prozent stiegen, konnten die zehn Prozent der am besten verdienenden Haushalte ihr Einkommen um 1,6 Prozent steigern.
Da Löhne und Gehälter mit etwa 75 Prozent den Löwenanteil des Einkommens der Privathaushalte ausmachen, ist deren Entwicklung maßgeblich für die wachsende Kluft zwischen Arm und Reich verantwortlich. Allein bei den Vollzeitarbeitenden hat sich die Lohnschere zwischen den obersten und untersten zehn Prozent in den vergangenen 15 Jahren um ein Fünftel vergrößert. Zur Einkommensungleichheit trägt auch die rasante Zunahme von Teilzeitbeschäftigten von knapp drei Millionen im Jahr 1984 in der alten Bundesrepublik auf mehr als acht Millionen Menschen im vereinigten Deutschland bei, deren Anteil im gleichen Zeitraum von 11 auf 22 Prozent der Arbeitskräfte gestiegen ist. Häufig handelt es sich hierbei um Frauen, die tendenziell geringere Bezahlung für vergleichbare Arbeit erhalten als ihre männlichen Kollegen. Neben der steigenden Zahl von Geringverdienern wirkt sich auch die Verringerung der durchschnittlichen Arbeitszeit auf das wachsende Einkommensgefälle aus: Kamen deutsche Beschäftigte vor 20 Jahren im Durchschnitt noch auf 1000 Arbeitsstunden pro Jahr, so liegt die Arbeitszeit hierzulande nur noch bei 900 Stunden.
Nicht nur notorischen Steuersenkungsplänen, sondern auch den ordnungspolitischen Forderungen nach Entlastung der sozialen Sicherungssysteme von ihren Umverteilungsfunktionen, da dies ausschließlich Aufgabe des Steuersystems sei, teilt die OECD auf Seite 36 eine deutliche Abfuhr: "Public cash transfers, as well as income taxes and social security contributions, played a major role in all OECD countries in reducing market-income inequality. Together, they were estimated to reduce inequality among the working-age population (measured by the Gini coefficient) by an average of about one-quarter across OECD countries. This redistributive effect was larger in the Nordic countries, Belgium and Germany, but well below average in Chile, Iceland, Korea, Switzerland and the United States". Diese Aussage lässt außerdem zwei Schlüsse zu: Die Umverteilung über Steuern lässt nicht nur in Schwellenländern wir Korea und Chile sowie dem sozialpolitischen Entwicklungsland USA gänzlich zu wünschen übrig, sondern auch in Steuerparadiesen wie Island und der Schweiz - die von Wirtschaftskreisen so gelobten günstigen Steuersätze haben unerwünschte Auswirkungen auf die soziale Gerechtigkeit. Und: Ohne das Steuersystem wären die Folgen des Lohndumpings und der Agenda-21-Politik in Deutschland noch viel schlimmer.
Die OECD-Studie liefert unüberhörbare Argumente für eine Erhöhung des in den meisten Ländern gesenkten Spitzensteuersatzes. Dabei erteilt nun auch die OECD eine ausdrückliche Lizenz zur höheren Besteuerung der wachsenden Spitzeneinkommen: "Nevertheless, the growing share of income going to top earners means that this group now has a greater capacity to pay taxes than before and in some countries they are already paying a greater share of income taxes than in the past."
Das ist nicht der einzige Hinweis, den die Befunde der OECD-Ökonomen für die deutsche Debatte und die Politik der Bundesregierung liefern. Die existierenden Umverteilungsmechanismen in den meisten OECD-Ländern einschließlich der Bundesrepublik Deutschland sind in ihrer Gesamtheit überfordert, die beständig wachsenden Einkommensungleichheiten so wirksam auszugleichen wie in früheren Jahren. Die in den letzten Jahren in Deutschland zu beobachtende zunehmende Verschiebung der Fiskaleinnahmen von direkten - also progressiven - zu den indirekten - also regressiven - Steuern zeugt von einer rückläufigen Umverteilungskapazität des Steuersystems. Interessant ist dabei allerdings, dass nach Angaben der OECD der Mehrwertsteueranteil an den gesamten Steuereinnahmen OECD-weit zwischen 1985 und 2005 leicht rückläufig war.
Das deutsche Kernproblem legt der soeben erschienene Beitrag No Representation without Taxation von Claus Schäfer in den WSI-Mitteilungen der Boeckler-Stiftung an Hand der Daten des Statistischen Bundesamt dar: Während die Lohnquote brutto wie netto über die Jahre zurückgegangen ist, stiegen die Gewinnquoten zumindest bis zum Beginn der Finanzkrise 2008 kontinuierlich an. Trotz des krisenbedingten Rückgangs der Gewinneinkünfte in Folge der Krise war die Netto-Lohnquote im ersten Halbjahr 2011 schon wieder unter das Niveau vor der Krise gesunken. Arbeitnehmer und ihre Einkommen profitierten also nach dem Abebben der Krise nicht hinreichend vom wirtschaftlichen Aufstieg. Auch die an sinkenden Arbeitslosenzahlen ablesbare Entspannung am Arbeitsmarkt wirkt nur auf den ersten Blick überzeugend, den 75 % des gesamten Beschäftigungszuwachses entfiel 2010 neben geringfügiger Beschäftigung auf sozialversicherungspflichtige Arbeitsverhältnisse im Rahmen von Leiharbeit, Teilzeit und Befristung, wie auch das Deutsche Institut für Wirtschaftsforschung (DIW) in seiner Publikation Jobwunder durch Teilzeit? darlegte.
Kritiker des "kleptomanischen Steuerstaats" und die berühmten "Leistungsträger" dieser Gesellschaft verweisen immer wieder auf den hohen Anteil des Steueraufkommens, den die oberen Einkommensgruppen aufbringen. In der Tat zahlt das "oberste" Prozent aller Lohn- oder Einkommensteuerpflichtigen, immerhin 13,1 % aller steuerpflichtigen Einkünfte kassiert, ein Viertel der Gesamtheit der festgesetzten Lohn- und Einkommensteuern; dagegen entrichten die fast 20 Millionen Menschen in der unteren Hälfte aller Steuerpflichtigen mit einem Einkommensanteil von zusammen 14,3 % "nur" 3,6 % des gesamten Lohn- und Einkommensteueraufkommens. Aber der mit dieser Gegenüberstellung vermittelte Eindruck ist ebenso banal wie irreführend, erklärt Claus Schäfer in den WSI-Mitteilungen. Das eigentliche Problem besteht nämlich darin, dass offenbar die Gruppe mit unteren Einkommen so groß ist bzw. so viele Steuerpflichtige in Deutschland so wenig verdienen, dass sie kaum Steuern zahlen. Tatsächlich lässt sich die untere Hälfte aller Steuerpflichtigen einteilen in fünf Dezile, deren obere Einkommensgrenze pro Jahr für das erste bzw. unterste Dezil bei 1.830 €, für das zweite bei 5.692 €, für das dritte bei 10.947 €, für das vierte bei 16.609 € und für das fünfte Dezil bei 22.507 € liegt. Hier drängt sich die Frage auf, ob die Menschen in den unteren Einkommensgruppen überhaupt genug verdienen zum Steuern zahlen, und erst recht zum Befriedigen wichtiger Lebensbedürfnisse und zur aktiven Steigerung der Binnennachfrage.
Jenseits der deutschen Problematik widerlegt die aktuelle OECD-Studie einmal mehr die von der herrschenden Wirtschaftswissenschaft lange Jahre propagierten Annahmen, Wirtschaftswachstum käme letztlich automatisch allen Bevölkerungsgruppen zu Gute und Ungleichheit fördere die soziale Mobilität. Den Trickle-down-Effekt erwarteten die Menschen in den Ländern Lateinamerikas und anderswo in den harten Zeiten der Strukturanpassungsprogramme von Internationalem Währungsfonds (IWF) und Weltbank jahrelang vergebens. Die UN-Wirtschaftskommission für Lateinamerika und die Karibik (CEPAL/ECLAC) stellte bereits zu Beginn des Jahrtausends fest, dass die sich Gewinne des Wirtschaftswachstums der lateinamerikanischen Länder höchst ungleichmäßig auf die Bevölkerung verteilten und soziale Ungleichheiten hemmend auf die wirtschaftliche Entwicklung wirkten. Der vom ehemaligen CEPAL-Direktor José Luis Machinea und den beiden Sozialstaatsexperten Daniel Titelman und Andras Uthoff herausgegebene, sehr lesenswerte Bericht Shaping the Future of Social Protection: Access, Financing and Solidarity von 2006 steht sowohl in Englisch als auch auf Spanisch kostenfrei zur Verfügung. Wenig später korrigierte auch die Weltbank ihre zuvor vehement verfolgte und den Entwicklungsländern aufgedrückte Trickle-Down-Ideologie. Mit der Publikation Poverty Reduction and Growth: Virtuous and Vicious Circles von Guillermo Perry, Omar Arias, Humberto López, William Maloney und Luis Servén begann Weltbank 2006 eine bemerkenswerte Kehrtwende zur Förderung der aktiven Beteiligung der Armen am Wirtschaftsaustausch und besserer sozialer Absicherung.
Nun ist diese Erkenntnis auch bei der OECD angekommen, wie auch den Worten von Generalsekretär Angel Gurría zu entnehmen ist: "Zunehmende Ungleichheit schwächt die Wirtschaftskraft eines Landes, sie gefährdet den sozialen Zusammenhalt und schafft politische Instabilität - aber sie ist nicht unausweichlich. Wir brauchen eine umfassende Strategie für sozialverträgliches Wachstum, um diesem Trend Einhalt zu gebieten." Es bleibt abzuwarten, wann sich derartige Erkenntnisse auch in der bundesdeutschen Politik und bei ihren Wirtschaftsberatern durchsetzen.
Die OECD stellt den umfangreichen Gesamtbericht Divided We Stand. Why Inequality keeps rising kostenfrei auf ihrer Homepage zur Verfügung. Zusätzlich lässt sich dort die Kurzfassung An Overview of Growing Income Inequalities in OECD Countries: Main Findings mit den wichtigsten Ergebnissen herunterladen. Das Berliner OECD-Büro hat außerdem eine kurze Mitteilung mit dem Titel Einkommensungleichheit nimmt OECD-weit zu - in Deutschland besonders schnell zur Verfügung gestellt, das in deutscher Sprache auch die wichtigsten Befunde zur Einkommensentwicklung in diesem Land zusammenfasst.
Jens Holst, 6.12.11
Was macht das Profil von 14 europäischen, nordamerikanischen und ozeanischen Gesundheitssystemen aus?
 Wer sich kompakt und anhand identischer Indikatoren über die Gesundheitsversorgungssysteme in Australien, Kanada, Dänemark, England, Frankreich, Deutschland, Italien, Japan, Niederlande, Neuseeland, Norwegen, Schweden, Schweiz und USA informieren will oder muss, kann dies auf den 122 Seiten einer gerade vom renommierten und mit internationalen Vergleichen vertrauten us-amerikanischen Commonwealth Fund veröffentlichten Studie tun. Zusammen mit den aktuell vorgestellten Erfahrungen und Bewertungen einiger dieser Gesundheitsysteme aus BürgerInnen- oder Versichertensicht kann man sich zusätzlich zu anderen Möglichkeiten (z.B. die Materialien des "European Observatory on Health Systems and Policies" der WHO) mit relativ geringem Aufwand ein facettenreiches Bild von internationalen Gesundheitssystemen verschaffen.
Wer sich kompakt und anhand identischer Indikatoren über die Gesundheitsversorgungssysteme in Australien, Kanada, Dänemark, England, Frankreich, Deutschland, Italien, Japan, Niederlande, Neuseeland, Norwegen, Schweden, Schweiz und USA informieren will oder muss, kann dies auf den 122 Seiten einer gerade vom renommierten und mit internationalen Vergleichen vertrauten us-amerikanischen Commonwealth Fund veröffentlichten Studie tun. Zusammen mit den aktuell vorgestellten Erfahrungen und Bewertungen einiger dieser Gesundheitsysteme aus BürgerInnen- oder Versichertensicht kann man sich zusätzlich zu anderen Möglichkeiten (z.B. die Materialien des "European Observatory on Health Systems and Policies" der WHO) mit relativ geringem Aufwand ein facettenreiches Bild von internationalen Gesundheitssystemen verschaffen.
Nach einer tabellarischen Übersicht zum Finanzierungssystem (z.B. Rolle der Regierung und privater Versicherungen oder Schutz vor Überforderung durch Zuzahlungen), zum Zugang zu den gesundheitlichen Leistungen, zur Organisation der Leistungserbringer (z.B. Honorierungsform, Existenz von Gatekeeping) und ihrer Bezahlung, ausgewählten System-Performanceindikatoren (z.B. vermeidbare Todesfälle, Versorgungskoordination, Kapazität für Qualitätsverbesserung in den Primärarztpraxen) und einer Auswahl von weiteren Systemindikatoren (z.B. verschiedene Indikatoren der Gesundheitsaufwendungen, Anzahl der Ärzte, Verbreitung von Medizintechnik am Beispiel MRI und ausgewählte Gesundheitsrisiken), wird für die 14 Länder ihr jeweiliges Profil dargestellt.
Die Profile setzen sich aus Darstellungen und Daten zu den folgenden Aspekten und Merkmalem zusammen:
• Wer ist mit welchen Leistungen gegen welche Krankheitsrisiken geschützt?
• Wie wird das Gesundheitssystem finanziert?
• Wie ist das Versorgungssystem organisiert?
• Was wird gemacht um die Behandlungsqualität zu sichern?
• Was wird gemacht, die Ungleichheiten im Gesundheitsbereich zu reduzieren?
• Was wird getan, die Wirtschaftlichkeit zu verbessern und die Integration des Gesundheitssystems voranzubringen?
• Wie wird die Gesundheitsinformationstechnologie genutzt?
• Wie wird zu einer evidenzbasierte Praxis ermuntert oder ermutigt?
• Wie werden die Ausgaben kontrolliert?
• Welche Systeminnovationen und Reformen sind in letzter Zeit eingeführt worden?
Mit unterschiedlicher Intensität liefern die Länderprofile zu diesen Fragen systematische, rechtliche und empirische Materialien. Ergänzt werden die Profiltexte mit Literaturhinweise, die zum Teil auch Links auf öffentlich zugängliche Quellen enthalten.
Die im November 2011 erschienene 120 Seiten umfassende Studie "International Profiles of Health Care Systems, 2011. Australia, Canada, Denmark, England, France, Germany, Italy, Japan, the Netherlands, New Zealand, Norway, Sweden, Switzerland, and the United States von Sarah Thomson und Sarah Jane Reed von der "London School of Economics and Political Science" sowie Robin Osborn und David Squires vom "Commonwealth Fund" ist komplett kostenlos erhältlich.
Bernard Braun, 14.11.11
2006 bis 2011: Gesundheitssysteme in 9 europäischen Ländern (inkl. Deutschland) und den USA aus Sicht der BürgerInnen
 Ein im Oktober 2011 zum vierten Mal seit 2006 veröffentlichtes "Barometer" zu "Healthcare in Europe and in the USA" erlaubt einen interessanten mehrjährig vergleichenden Blick auf die Beziehungen, Bewertungen und Verhaltensweisen von jeweils repräsentativ ausgewählten 500 bzw. 1.000 (USA) 18-jährigen und älteren Einwohnern von neun europäischen Länder (Deutsche, Franzosen, Briten, Italiener, Spanier, Schweden, Tschechen, Polen, Österreicher) und US-Amerikaner zu und in ihrem Gesundheitswesen.
Ein im Oktober 2011 zum vierten Mal seit 2006 veröffentlichtes "Barometer" zu "Healthcare in Europe and in the USA" erlaubt einen interessanten mehrjährig vergleichenden Blick auf die Beziehungen, Bewertungen und Verhaltensweisen von jeweils repräsentativ ausgewählten 500 bzw. 1.000 (USA) 18-jährigen und älteren Einwohnern von neun europäischen Länder (Deutsche, Franzosen, Briten, Italiener, Spanier, Schweden, Tschechen, Polen, Österreicher) und US-Amerikaner zu und in ihrem Gesundheitswesen.
Die von der "Europ assistance Group", einem Tochterunternehmen des internationalen Versicherungskonzerns Generali in Auftrag gegebenen Studien wurden von dem Forschungsinstitut "Cercle Santé Société" als Telefonbefragung durchgeführt und befassten sich im Detail u.a. mit folgenden Aspekten: Bewertung des Gesundheitssystems und seiner Versorgungsqualität, Zugang zur Behandlung, Umgang mit dem Altern und abhängigen Personen, neuen Technologien, Prävention und dem wirtschaftlichen Beitrag des Gesundheitssektors.
Einige der aus deutscher Sicht interessanten Kernergebnisse lauten:
• 51% der Deutschen sind mit ihrem nationalen Gesundheitssystem unzufrieden
• 71% der Deutschen haben die Befürchtung, dass die finanziellen Mittel der öffentlichen Gesundheitsvorsorge nicht ausreichen.
• 66% der Deutschen ziehen zur Finanzierung des Gesundheitswesens individuell abgestimmte Zusatzversicherungen einer ausschließlich staatlichen Beitragspflicht vor.
• 78% der Deutschen haben sich in den letzten fünf Jahren einem Gesundheits-Check unterzogen.
• 63% der Deutschen empfindet die staatliche Vorsorge für Senioren als unzureichend.
• 43% der Deutschen nutzen das Internet für Informationsleistungen rund um Gesundheit, lehnen aber zugleich mehrheitlich (76%) onlinebasierte medizinische und individuelle Beratungsleistungen ab.
• 60% der Deutschen empfinden die Organisation der Gesundheitsversorgung für pflegebedürftige und ältere Menschen als unzureichend.
• 57 % der Deutschen gehen davon aus, daß mit telemedizinischen Angeboten die Behandlungsqualität durch einen Arzt verbessert wird.
• 56% der Deutschen sind bereit, für eine medizinische Spezialbehandlung eine entfernte Klinik aufzusuchen.
• Während 2006 noch die Angst vor der schlechten öffentlichen Finanzierung der Gesundheitsversorgung am stärksten war, steht 2011 die Angst vor dem Risiko einer Infektion im Krankenhaus an erster Stelle der stärksten Ängste
• 2011 trauen 54% der BundesbürgerInnen nicht den vorhandenen Einrichtungen und Prozeduren zum Schutz vor unerwünschten Wirkungen von Arzneimitteln. Dieser Anteil wird in keinem der anderen untersuchten Länder erreicht.
• Nur in Polen glauben mehr, nämlich 76% der Befragten, dass das gegenwärtige Gesundheitssystem keinen für alle BürgerInnen gleichen Zugang zur gesundheitlichen Versorgung gewähre. Dies glauben in Deutschland 67% der Befragten.
• Nur in Frankreich (34%) und Tschechien (37%) ist der Anteil der Befragten, der im Gesundheitsbereich vor allem eine Last für die Gesellschaft sieht, höher als in Deutschland (31%).
Auch diese Befragung belegt und illustriert die bereits in anderen vergleichbaren internationalen Befragungsstudien erkannte relativ negative Bewertung des deutschen Gesundheitssystems durch seine eigenen Versicherten und die Existenz einiger fast konstant pessimistischer Grundbewertungen der künftigen Entwicklung. Dies gilt selbst dann, wenn man Zweifel an der Repräsentativität der Befragten hat. Auch hier stellt sich schließlich die Frage woher diese gelegentlich auch als "german angst" bezeichneten Erwartungen kommen bzw. durch welche Faktoren diese Stimmung entstehen und stabilisiert werden.
Weitere, auch grafisch gut aufbereitete Ergebnisse finden sich in der 63-seitigen Grafiksammlung "Healthcare in Europe and in the USA", die kostenlos erhältlich ist.
Bernard Braun, 13.11.11
Koordinationslücken in Gesundheitsversorgung: Trotz Hausarzt- und IV-Verträgen Deutschland international "Spitze"
 Weltweit entfällt auf die gesundheitliche Versorgung von Erwachsenen mit ernsthaften akuten Erkrankungen und chronisch Kranken ein überproportionaler Anteil der jeweiligen nationalen Gesundheitsausgaben - und dafür sind soziale Gesundheitssysteme auch vor allem da. In den USA zeigte z.B. eine aktuelle Analyse, dass 89% sämtlicher Gesundheitsausgaben für die Versorgung der kränkesten 30% ausgegeben werden müssen. Ein wesentlicher Grund für den notwendigen Aufwand sind die komplexen Behandlungs-, Versorgungs- und Unterstützungs-Bedarfe und -Bedürfnisse dieser PatientInnen, die kurativer, ambulanter, stationärer, rehabilitativer, pflegerischer oder auch sozialer ("Teilhabe") Art sind. Um dies zum Wohle der Kranken leisten zu können, sind die Kooperation der Versorgungsbereiche und ihr koordiniertes Handeln eine zentrale Voraussetzung.
Weltweit entfällt auf die gesundheitliche Versorgung von Erwachsenen mit ernsthaften akuten Erkrankungen und chronisch Kranken ein überproportionaler Anteil der jeweiligen nationalen Gesundheitsausgaben - und dafür sind soziale Gesundheitssysteme auch vor allem da. In den USA zeigte z.B. eine aktuelle Analyse, dass 89% sämtlicher Gesundheitsausgaben für die Versorgung der kränkesten 30% ausgegeben werden müssen. Ein wesentlicher Grund für den notwendigen Aufwand sind die komplexen Behandlungs-, Versorgungs- und Unterstützungs-Bedarfe und -Bedürfnisse dieser PatientInnen, die kurativer, ambulanter, stationärer, rehabilitativer, pflegerischer oder auch sozialer ("Teilhabe") Art sind. Um dies zum Wohle der Kranken leisten zu können, sind die Kooperation der Versorgungsbereiche und ihr koordiniertes Handeln eine zentrale Voraussetzung.
Eine Gruppe us-amerikanischer Gesundheitswissenschaftler untersuchte nun mit Unterstützung des Commonwealth Fund, wie dieser Bedarf an Koordination von Behandlung etc. in elf vergleichbaren Mitgliedsländern der OECD funktionierte. Dazu befragten sie 2011 im Rahmen des "Commonwealth Fund International Health Policy Survey of Sicker Adults" 18.000 Erwachsene im Alter von 18 und mehr Jahren in Australien, Kanada, Frankreich, Deutschland, den Niederlanden, Neuseeland, Norwegen, Schweden, Schweiz, Großbritannien und den USA. Die Befragten sollten unabhängig davon, ob ihr akutueller Gesundheitszustand gut oder schlecht war, im Jahr vor der Befragung einen Krankenhausaufenthalt hinter sich gehabt haben oder eine große Operation, an einer ernsthaften Erkrankung oder behandlungsbedürftigen Verletzung leiden.
Neben vielen anderen Aspekten (z.B. Nicht-Inanspruchnahme von Gesundheitsleistungen aus Kostengründen) liefert die Analyse wichtige Daten zu den in den letzten zwei Jahren vor der Befragung erfahrenen Koordinationslücken in den 11 Gesundheitssystemen und den Möglichkeiten, diese durch das Angebot von so genannten "medical homes" zu schließen. Als "medical home" gilt eine frei zugängliche im besonderen Maße patientenzentrierte primärärztliche (Gruppen-)Praxis, in der die Erkrankungs- und Behandlungsgeschichte der Patienten bekannt ist und die auch die gesamte Behandlung und Unterstützung ihrer Patienten koordiniert.
Die wichtigsten Ergebnisse lauten:
• Der Anteil dieser Art von Patienten, der Probleme mit der Verfügbarkeit von Untersuchungsergebnissen nach der Entlassung etc., Doppeluntersuchungen oder einen Mangel an Kommunikation zwischen den sie behandelnden Experten, also Koordinationslücken zwischen Behandlungssektoren erlebte, war in Deutschland mit 59% weltweit am höchsten. Frankreich und die USA folgen mit 57% und 54% auf den Plätzen. Am wenigsten haben die PatientInnen mit solchen Lücken in der Schweiz (30%) und in Großbritannien (33%) zu tun. Alle diese PatientInnen waren in normalen Praxen in Behandlung, die nicht der Definition eines "medical home" entsprachen.
• Schaut man sich im Vergleich die Erfahrung mit Versorgungs- oder Koordinationslücken der in "medical homes" behandelten PatientInnen an, sind aus deutscher Sicht zwei Ergebnisse herausragend: Auch diese PatientInnen haben in Deutschland weltweit am meisten mit den beschriebenen Versorgungskoordinationsproblemen zu tun. 53% sind es in Deutschland, 49% in Frankreich, aber nur noch 15% in Großbritannien oder 33% in den USA. Als zweites fällt auf, dass der Unterschied der Koordinationsdefizite zwischen "medical home"- und normal versorgten PatientInnen in Deutschland mit 6 Prozentpunkten am geringsten ist. In den USA beträgt dieser Unterschied 21 Prozentpunkte oder in Kanada 19 Prozentpunkte.
• Die Ergebnisse zeigen in den europäischen "medical home"-"Hochburgen Schweiz und Großbritannien u.a. erheblich geringere Erfahrungen mit medizinischen, Medikations- oder Labortestirrtümern als in den anderen Ländern mit weniger solcher Leistungsanbieter. Die Wahrscheinlichkeit eines Irrtums stieg im Übrigen in allen Ländern mit der Anzahl der Ärzte.
• Obwohl der Anteil der hier untersuchten schwer und/oder chronisch Erkrankten, der eine Behandlung aus Kostengründen nicht in Anspruch nehmen konnte oder abbrach, in den USA mit 42% am höchsten war, lag dieser Wert in den beiden "medical home"-"Musterländern" Schweiz und Großbritannien mit 18% und 11% immer noch recht hoch. Von den 1.200 in Deutschland interviewten Patienten gaben solche Probleme 22% an und nahmen so Platz 4 der Hitliste dieses Problems ein.
Eine Fülle weiterer international vergleichbarer Funktionsprobleme von Gesundheitssystemen im Bereich der schwer und chronisch Kranken findet sich in diesem deshalb auch durchweg lesenswerten Aufsatz.
Der komplette Aufsatz "New 2011 Survey Of Patients With Complex Care Needs In Eleven Countries Finds That Care Is Often Poorly Coordinated" von Cathy Schoen, Robin Osborn, David Squires, Michelle Doty, Roz Pierson und Sandra Applebaum ist in der November-Online First-Ausgabe der Fachzeitschrift "Health Affairs" kostenlos erhältlich.
Eine Zusammenfassung der Ergebnisse und diverse der immer exzellenten Chartpacks findet man ebenfalls auf der entsprechenden Studien-Website des Commonwealth Fund.
Bernard Braun, 9.11.11
Wenn Deutschland die Ärzte ausgehen, dann bestimmt nicht durch Abwanderung! Daten zum In- und Outflow im Gesundheitswesen
 In zahlreichen Diskussionen über den Fachkräftemangel, Pflegenotstand oder Ärztemangel in Deutschland spielt die Mobilität von Angehörigen dieser Berufsgruppen aus anderen Ländern und in andere Länder eine quantitativ und qualitativ entscheidende Rolle. So wie der heutige und erst recht der prognostizierte Mangel an Krankenschwestern und -pfleger nur durch einen "brain drain" aus Osteuropa, Thailand oder China verhinderbar erscheint, gilt die Flucht deutscher Ärzte in andere Länder als eine wesentliche und explodierende Determinante aller Varianten des Ärztemangels in Deutschland.
In zahlreichen Diskussionen über den Fachkräftemangel, Pflegenotstand oder Ärztemangel in Deutschland spielt die Mobilität von Angehörigen dieser Berufsgruppen aus anderen Ländern und in andere Länder eine quantitativ und qualitativ entscheidende Rolle. So wie der heutige und erst recht der prognostizierte Mangel an Krankenschwestern und -pfleger nur durch einen "brain drain" aus Osteuropa, Thailand oder China verhinderbar erscheint, gilt die Flucht deutscher Ärzte in andere Länder als eine wesentliche und explodierende Determinante aller Varianten des Ärztemangels in Deutschland.
Wie die Mobilität oder der "in"- und "outflow" von Gesundheitspersonal in und zwischen 17 EU-Ländern wirklich aussieht, spielt in diesen Debatten häufig keine Rolle. Dies liegt aber auch oft am Mangel von verlässlichen und leicht zugänglichen Zahlen.
Dies hat sich nun durch eine Veröffentlichung der Weltgesundheitsorganisation bzw. des von ihr geförderten "European Observatory on Health Systems and Policies" erheblich geändert.
Auf Basis einer Vielzahl veröffentlichter aber auch unveröffentlichter Daten kommen die Autoren zu einer Reihe interessanter Einblicke in die wirkliche Quantität und Qualität des "brain drains" von Gesundheitsberufsangehörigen:
• Generell stellen die HerausgeberInnen/AutorInnen den verbreiteten Mangel an Daten und die geringe Tiefe der vorhandenen Daten fest, selbst dort wo heftigste Debatten geführt werden. Zum Beispiel gibt es keine Daten, wie viele der ins Ausland gegangenen Ärzte wieder nach einiger Zeit nach Deutschland zurückkommen, also ähnliche Arbeitsbiografien haben wie viele der in Deutschland tätigen ausländischen ÄrztInnen.
• Entgegen vielen in den Massenmedien breit getretenen Erwartungen, Hoffnungen und Befürchtungen führten die EU-Erweiterungen weder zu einem "Überfluten" der Alt-EU-Länder mit Ärzten oder Pflegekräfte aus den osteuropäischen Beitrittsländern noch dort zu einem massiven Beschäftigtenverlust.
• Der Anteil von Gesundheitsbeschäftigten deutscher und ausländischer Herkunft, die im Ausland ausgebildet wurden und von dort nach Deutschland kamen, an allen Gesundheitsbeschäftigten wuchs von rund 3,7% im Jahr 2003 auf 5,5% im Jahr 2008.
• 2008 waren nach Angaben des Statistischen Bundesamtes 13% aller Gesundheitsbeschäftigten, die in Deutschland arbeiteten, außerhalb Deutschlands geboren worden. Für 2007 gab das Robert Koch Institut auf der Basis von Mikrozensusdaten an, dass 11,5% aller Berufstätigen im Bereich der öffentlichen Gesundheit persönliche Erfahrungen mit Immigration hatten.
• Die Anzahl der deutschen und ausländischen Ärzte, die das deutsche Gesundheitswesen in Richtung Ausland verließen, stieg seit 2000 an. Im Jahr 2008 machten dies absolut 3.065 Ärzte, die rund 1% der aktiven Ärzte repräsentierten. 67% von diesen Ärzten oder 2.054 besaßen die deutsche Staatsangehörigkeit und kehrten also nicht lediglich in ihre Heimatländer zurück.
• Verglichen mit dem Jahr 2007 wuchs die Anzahl aller (!) ins Ausland gehenden Ärzte um 26%. Diese häufig als Beleg für eine "Explosion" der Ärzte-Emigration kommunizierte Zahl verliert aber schon deutlich an Schrecken, wenn man noch genauer hinsieht: Die Anzahl der deutschen Ärzte, die 2007 in einem anderen Land ihren Dienst antraten, wuchs mit 10% nämlich deutlich geringer.
• Dass die absolut und relativ nicht unbedingt dramatisch hohe Abwanderung im Jahr 2008 keine Eintagsfliege war, sondern seit Jahren auf dem anfangs festgestellten Niveau mal zu- aber auch wieder abnimnmt, belegen die neuesten Daten der Bundesärztekammer für das Jahr 2010: In diesem Jahr wanderten insgesamt 3.241 ursprünglich in Deutschland tätige Ärztinnen und Ärzte ins Ausland ab. Der Anteil der deutschen Ärzte betrug 68,7 % oder 2.227 Personen. Ob diese Zahlen die folgende Quintessenz der 2010 von der Bundesärztekammer und Kassenärztlichen Bundesvereinigung herausgegebenen programmatischen Analyse "Dem deutschen Gesundheitswesen gehen die Ärzte aus! Studie zur Altersstruktur-und Arztzahlentwicklung von Thomas Kopetsch rechtfertigt, bleibt den LeserInnen überlassen: "Zusammenfassend lässt sich feststellen: Es liegen mittlerweile ausreichende und belastbare Daten dafür vor, dass die Abwanderung von in Deutschland tätigen Ärzten ins Ausland in den letzten Jahren auf einem recht hohen Niveau liegt."
• Bei allerdings wesentlich schlechterer Datengrundlage, stellen die Observatory-AutorInnen für die Anzahl der in Deutschland sozialversicherungspflichtig tätigen ausländischen Pflegekräfte und Hebammen eine seit 2003 sinkende Tendenz fest. Ihr Anteil an allen sozialversicherungspflichtig beschäftigten Pflegekräfte und Hebammen sank zwischen 2003 und 2008 von 3,7% auf 3,4%. Und selbst der Anteil ausländischer PflegehelferInnen sank im selben Zeitraum auf höherem Niveau von 7,6% auf 7%. Insgesamt folgt damit die Beschäftigung ausländischer Pflegekräfte dem bis 2008 generellen Trend zum Abbau von Pflegekräfte-Stellen im Krankenhaus um bis zu 50.000 Personen.
• Die wichtigsten Gründe für die Abwanderung deutscher Ärzte ins Ausland sind nach mehreren dazu vorliegenden Studien nicht monetärer Art. Vor allem spielen die bessere postgraduierte Ausbildung, bessere Arbeitsbedingungen, die Gelegenheiten zur beruflichen Weiterentwicklung und das entspannte Arbeitsklima die entscheidenen Rollen.
Zusätzlich zu den Fallstudien über "Health Professional Mobility and Health Systems. Evidence from 17 European countries" in 17 Alt- und Neu-EU-Ländern (darunter auch ein Report zu Deutschland) enthält der von Matthias Wismar, Claudia B. Maier, Irene A. Glinos, Gilles Dussault und Josep Figueras herausgegebene 632 Seiten-Band noch konzeptionelle Aufsätze zur Methodik und zu den Hauptergebnissen der vergleichenden Analysen.
Bernard Braun, 21.10.11
Weltweit sozial ungleiche Unterversorgung mit Medikamenten zur Sekundärprävention nach Herzinfarkt und Schlaganfall
 Zu den notwendigen, nachweislich wirksamen und zum Teil auch relativ preisgünstigen Mitteln, die Patienten nach einem Herzinfakt oder Schlaganfall sekundärpräventiv einnehmen sollten, gehören blutverflüssigende Wirkstoffe wie die Acetylsalicylsäure (ASS), diverse Blutdrucksenker (Betablocker, ACE-Hemmer) und Statine.
Zu den notwendigen, nachweislich wirksamen und zum Teil auch relativ preisgünstigen Mitteln, die Patienten nach einem Herzinfakt oder Schlaganfall sekundärpräventiv einnehmen sollten, gehören blutverflüssigende Wirkstoffe wie die Acetylsalicylsäure (ASS), diverse Blutdrucksenker (Betablocker, ACE-Hemmer) und Statine.
Eine kanadische Forschergruppe untersuchte nun in einer so weltweit erstmals durchgeführten Studie (die so genannte "Prospective Urban Rural Epidemiological (PURE) study") mit 153.996 erwachsenen Personen zwischen 35 und 70 Jahren aus 628 städtischen und ländlichen Gemeinden, wie der Versorgungsalltag der in dieser Population identifizierten 7.942 Herzinfakt- und Schlaganfallpatienten aussieht. Die Länder der Studienteilnehmer wurden nach ihrem durchschnittlichen Einkommensniveau in drei reichere, sieben mit mittlerem Einkommen und vier arme Länder unterschieden.
Das Gesamtbild war eindeutig: Meist weniger die Hälfte der Patienten erhielt auf schriftliches oder mündliches Befragen eines der Medikamente verordnet. Zusätzlich gab es überall auch noch ein mehr oder weniger starkes und meist statistisch hochsignifikantes soziale Gefälle bei der Behandlung.
Im Einzelnen sah es so aus:
• ASS erhielten durchschnittlich nur rund 25% der Patienten verordnet, die sekundärpräventiv behandelt wurden. Die Verordnungsrate schwankte dabei zwischen 62% in wohlhabenderen Länddern wie Kanada oder Schweden, 20 bis 25% in Ländern mit mittlerem Durchschnittseinkommen wie etwa Polen oder China und 9% in armen Ländern wie Pakistan oder Simbabwe.
• Statine erhielten durchschnittlich 14,6% der Patienten. Der Wert lag in reicheren Ländern bei 66% und in armen Ländern bei 3%.
• ACE-Hemmer nahmen insgesamt 19,5% aller an den beiden Krankheiten erkrankten Personen. Und auch hier stand einer Verordnungs-/Einnahmerate von knapp 50% in den reicheren Ländern eine Rate von 5% in den ärmeren Ländern gegegenüber.
• In den reicheren Ländern erhielten 11,2% der Herzinfarkts- und Schlaganfallspatienten überhaupt keines der sekundärpräventiven Arzneimittel. Dieser Wert stieg in über 45% und 69% in der Gruppe der Länder mit mittlerem Einkommen (differenziert in oberes und unteres mittleres Einkommen) bis auf 80,2% in Ländern mit geringem Durchschnittseinkommen.
• Korrespondierend mit dieser Ungleich- bzw. Unterversorgung gibt es auch erhebliche Unterschiede zwischen der Versorgung der Stadt- und Landbevölkerung: Zum Beispiel wurden Medikamente mit dem Wirkstoff ASS 29% der in Städten lebenden Kranken verordnet aber nur 21% der auf dem Lande lebenden Kranken. Auch hier waren die Stadt-Landunterschiede in ärmeren Ländern größer als in reicheren.
• Interessant war schließlich noch, dass die Nutzung dieser sekundärpräventiven Arzneimittel stärker mit dem sozialen und ökonomischen Niveau des jeweiligen Landes assoziiert war als mit Individualfaktoren wie dem Alter, Geschlecht, Rauchverhalten, Gewicht etc.
Zu dem am 28. August 2011 "early online" publizierten Aufsatz "Use of secondary prevention drugs for cardiovascular disease in the community in high-income, middle-income, and low-income countries (the PURE Study): a prospective epidemiological survey" von Salim Yusuf et al. aus der Fachzeitschrift "The Lancet" gibt es kostenlos ein relativ üppiges Abstract.
Bernard Braun, 31.8.11
Ärztemangel ja! Pflegenotstand ja! Aber: Hebammennotstand? Und wenn doch, wo denn?
 Während sich in Deutschland Ärzteverbände, Krankenkassen und MinisterInnen die Luxusdebatte leisten können, ob die seit Jahren trotz konstanter Bevölkerung und auch (noch) nicht radikal veränderter Versorgungsbedarfe steigende Anzahl von Ärzten für die gewohnt gute Versorgung absolut zu wenig sind oder nur ihre Verteilung nicht stimmt, führt in anderen Ländern dieser Erde der Mangel an Hebammen oder vergleichbar fachkundigen Personen jährlich zum Tode von Millionen Kindern und von Hunderttausenden Frauen bzw. Müttern.
Während sich in Deutschland Ärzteverbände, Krankenkassen und MinisterInnen die Luxusdebatte leisten können, ob die seit Jahren trotz konstanter Bevölkerung und auch (noch) nicht radikal veränderter Versorgungsbedarfe steigende Anzahl von Ärzten für die gewohnt gute Versorgung absolut zu wenig sind oder nur ihre Verteilung nicht stimmt, führt in anderen Ländern dieser Erde der Mangel an Hebammen oder vergleichbar fachkundigen Personen jährlich zum Tode von Millionen Kindern und von Hunderttausenden Frauen bzw. Müttern.
Letzteres ist die Kernaussage des seit langem ersten vom United Nations Population Fund (UNFPA) veröffentlichten globalen Hebammen-Report, der sich detailliert mit der Versorgung durch Hebammen in 58 der Länder mit hohen Raten an Mütter-, Föten- und Neugeborenensterblichkeit beschäftigt. Die Ungleichheit der Lebens- und Gesundheitsverhältnisse setzt sich dabei sogar in der Gruppe der ärmsten Länder fort: Von den weltweit schätzungsweise 860.000 Personen mit essentiellen Hebammenkompetenzen praktizieren 536.000 in 57 der 58 Länder und der Rest, also rund 326.000 allein in Indien.
Zu den wichtigsten Eckdaten des Berichts gehören:
• Die Feststellung, dass jedes Jahr 358.000 Frauen und 3,6 Millionen Neugeborene an den zum größten Teil durch fachkundige Hilfe vermeidbaren Komplikationen in der Schwangerschaft, während der Geburt und in der nachgeburtlichen Phase sterben.
• Rund 3 Millionen Kinder werden zusätzlich tot geboren, was zum Teil ebenfalls durch entsprechende Interventionen vermeidbar gewesen wäre.
• Ob diese Art von vermeidbarer Sterblichkeit ab- oder zugenommen hat, lässt sich mangels vergleichbarer Daten aber nicht sagen.
• Die Ungleichverteilung des Geschehens zeigt sich daran, dass in den 58 Ländern ungefähr 60% der weltweiten Geburten stattfinden, aber 91% der Müttersterblichkeit.
• Um die im Milleniumprogramm der UN für 2015 anvisierte Reduktion der Mütter- und Neugeborenensterblichkeit zu erreichen, müssten bis dahin 22 der am schlechtesten versorgten Länder die Anzahl ihrer Hebammen verdoppeln, 7 sie verdrei- oder vervierfachen. Neun Länder, darunter etwa Haiti oder der Sudan, müssten ihre Hebammenanzahl um das 6 bis 15-fache erhöhen.
• Dass diese Ziele selbst isoliert betrachtet fast nicht zu erreichen sind, ist aber nur ein Teil des Problems. Hinzu kommt, dass in einigen dieser Länder durch den so genannten "brain drain" vieler der auch nicht gerade üppigen Anzahl von Ärzten oder Pflegekräften in die "Versorgungsmangelregionen" Europas und Nordamerikas noch größere als die sowieso schon existierenden Versorgungslücken entstehen werden. Ein Teil könnte u.a. von Hebammen gefüllt werden.
Der materialreiche 180-Seiten-Report "The State of the World's Midwifery 2011. Delivering Health, Saving Lives" ist kostenlos erhältlich.
Bernard Braun, 22.6.11
Geschlechterunterschiede in der Asia-Pacific-Region: 100 Millionen "fehlende Mädchen" und "verschwundene Frauen"
 Trotz allseits erkannter sozialer und ökonomischer Nachteile wächst im asiatisch-pazifischen Raum mit den bevölkerungsmäßig größten Ländern Indien und China der Anteil der sogenannten "fehlenden Mädchen" und "verschwundenen Frauen" noch. Er erreicht laut dem "Asia Pacific Human Development Report 2010" der "United Nations Development Programm (UNDP)"-Organisation gegenwärtig die Anzahl von rund 100 Millionen Personen. Damit existiert in dieser Region einer der weltweit schlimmsten Geschlechterunterschiede.
Trotz allseits erkannter sozialer und ökonomischer Nachteile wächst im asiatisch-pazifischen Raum mit den bevölkerungsmäßig größten Ländern Indien und China der Anteil der sogenannten "fehlenden Mädchen" und "verschwundenen Frauen" noch. Er erreicht laut dem "Asia Pacific Human Development Report 2010" der "United Nations Development Programm (UNDP)"-Organisation gegenwärtig die Anzahl von rund 100 Millionen Personen. Damit existiert in dieser Region einer der weltweit schlimmsten Geschlechterunterschiede.
Dass hier nicht das "normale" Zahlenverhältnis zwischen Männern und Frauen (im Weltdurchschnitt entfallen 107 neugeborene Jungen auf 100 neugeborene Mädchen) existiert, beruht auf verschiedenen Faktoren, Bedingungen und Interventionen: Dies fängt mit "missing girls" an, d.h. auf 100 geborene Mädchen entfallen 119 geborene Jungs. Ursachen dieser "birth gender disparity" ist vor allem die teilweise durch Regierungsprogramme initiierte und immer noch geförderte vorrangige Abtreibung weiblicher Föten. Hinzu kommt aber bei heranwachsenden Mädchen oder erwachsenen Frauen eine systematische Diskriminierung beim Erhalt von Gesundheitsversorgung, beim Zugang zu guter Ernährung oder einfach durch kulturell verankerte Vernachlässigung. Die Länder mit den höchsten Raten "verschwundener Frauen" sind mit je ungefähr 42,6 Millionen Personen Indien und China.
Den (über)-lebenden Frauen im Asien-Pazifik-Raum geht es aber keineswegs gut, im Gegenteil:
• Ein Zehntel der im Report berücksichtigten Frauen wurden von ihren Partner körperlich verletzt.
• Bis zu 85% der in Südasien arbeitenden Frauen machen dies in instabilen "low-end"-Jobs in der Schattenwirtschaft.
• Obwohl Frauen in der Landwirtschaft, ähnlich wie weltweit, in der Agrarwirtschaft überwiegen, haben nur 7% der Farmen in dieser Region eine Eigentümerin.
• In der Hälfte der Länder Südasiens und in mehr als 60% der Pazifikländer existieren keine Gesetze gegen häusliche Gewalt.
• Mangels wirksamer Gesetze oder betrieblicher Vereinbarungen berichten 30-40% der arbeitenden Frauen über eine Vielfalt von Formen des sexuellen Missbrauchs am Arbeitsplatz.
• Dort, wo Frauen überhaupt erwerbstätig sind bzw. sein dürfen, reicht der "pay gap" zu Männern von 54 bis 90 Prozent. In Ostasien arbeiten fast 70% der Frauen gegen Lohn, in Indien und Pakistan machen dies nur weniger als 35%. Der weltweite Anteil beträgt 53%.
• Diese Benachteiligung findet trotz der gesicherten Erkenntnis statt, dass eine hohe, d.h. bei 70% liegende Beteiligung der Frauen am Arbeitsleben in Ländern wie Indien, Indonesien und Malysia zu einer jährlichen Erhöhung des Bruttosozialprodukts zwischen 2 und 4% führen würde. In der Region könnten durch eine durchschnittliche Frauenerwerbstätigkeit jährlich rund 89 Milliarden US-Dollar mehr erwirtschaftet werden als ohne sie.
Zu den Handlungsempfehlungen des Reports gehören das Landbesitzrecht für Frauen, die Ausdehnung der bezahlten Arbeit für Frauen, sichere Bedingungen für Migranten, hohe Investitionen in höhere Ausbildung und natürlich auch eine umfassendere, bedarfsgerechte und hochwertigere Gesundheitsversorgung. Hilfreich dabei erscheinen den VerfasserInnen des Reports vor allem ein Bewusstseins- und Verhaltenswandel bei "jedermann".
Interessant ist schließlich noch die fehlende oder nicht lineare Korrelation des Entwicklungsniveaus oder der Erwerbshäufigkeit mit dem Grad der politischen Beteiligung. Die Anzahl der von Frauen besetzten Sitze in Parlamenten und in vergleichbaren Institutionen lag in Japan oder Südkorea, also relativ gutgestellten Ländern, bei 10%. Der Anteil lag in Ländern mit bewegter (Bürgerkrieg, Befreiungskrieg) jüngerer Vergangenheit wie Nepal bei 31% oder in Timor Leste bei fast 30%.
Auch wenn viele der in diesem Report veröffentlichten Daten geschätzt sind und damit auch einige sozialen Indikatoren über- oder unterschätzt sein können, schließt der Bericht eine in den entwickelten Ländern weit verbreitete Erkenntnislücke über soziale und auch gesundheitliche Benachteiligungen und Unterschiede.Auf diesem Hintergrund erscheint beispielsweise die monatelange Debatte über die angeblich lebensbedrohlichen Folgen der ersten, zweiten oder winterlichen Schweinegrippen-Pandemie-Wellen in Europa und Nordamerika einem eigentümlichen Licht.
Von dem am 8. März 2010 in Neudehli vom UNDP veröffentlichten materialreichen Report "Asia-Pacific Human Development Report: Power, Voice and Rights. A Turning Point for Gender Equality" gibt es eine 4-Seiten-Fassung und auch den 255 Seiten umfassenden Kompletttext kostenlos (Achtung: lange Downloadzeiten).
Bernard Braun, 9.3.10
Ansätze der Regionalisierung von sozialer Sicherung
 Im Zuge der anhaltenden Globalisierung und mit beständigem Anstieg der internationalen Wirtschaftsbeziehungen und der Migration entstehen nicht nur neue Herausforderungen für die Gesundheit, sondern zunehmend auch für die soziale Absicherung der Menschen. Soziale Sicherungssysteme sind traditionell auf nationalstaatlicher Ebene angelegt und werden den sich verändernden Anforderungen in der globalisierten Welt immer weniger gerecht. Um den neuen internationalen Herausforderungen besser begegnen zu können, schließen sich die Länder weltweit in regionalen Wirtschaftblöcken zusammen, die in erster Linie verbesserten Handelsbeziehungen und forcierter Wirtschaftsentwicklung dienen. Über die ökonomischen Ziele hinaus bieten regionale Wirtschaftsblöcke aber auch die Erfordernis und die Chance, die soziale Absicherung der BürgerInnen zu verbessern und insbesondere auf die gesamte Region auszuweiten. Dies hängt allerdings von den jeweils vorhandenen Gesellschaftsvorstellungen, Werten und Prioritätensetzungen ab. Ein soeben erschienener Artikel aus The Open Health Services and Policy Journal untersucht die sozialpolitischen Strategien und Erfahrungen der Europäischen Union (EU), des südamerikanischen MERCOSUR und der Nordamerikanischen Freihandelszone NAFTA. Gerade aus der recht unterschiedlichen Entwicklung dieser drei Wirtschaftsblöcke lassen sich grundlegende Lehren und Empfehlungen ableiten, deren Bedeutung in Zukunft zweifellos steigen wird.
Im Zuge der anhaltenden Globalisierung und mit beständigem Anstieg der internationalen Wirtschaftsbeziehungen und der Migration entstehen nicht nur neue Herausforderungen für die Gesundheit, sondern zunehmend auch für die soziale Absicherung der Menschen. Soziale Sicherungssysteme sind traditionell auf nationalstaatlicher Ebene angelegt und werden den sich verändernden Anforderungen in der globalisierten Welt immer weniger gerecht. Um den neuen internationalen Herausforderungen besser begegnen zu können, schließen sich die Länder weltweit in regionalen Wirtschaftblöcken zusammen, die in erster Linie verbesserten Handelsbeziehungen und forcierter Wirtschaftsentwicklung dienen. Über die ökonomischen Ziele hinaus bieten regionale Wirtschaftsblöcke aber auch die Erfordernis und die Chance, die soziale Absicherung der BürgerInnen zu verbessern und insbesondere auf die gesamte Region auszuweiten. Dies hängt allerdings von den jeweils vorhandenen Gesellschaftsvorstellungen, Werten und Prioritätensetzungen ab. Ein soeben erschienener Artikel aus The Open Health Services and Policy Journal untersucht die sozialpolitischen Strategien und Erfahrungen der Europäischen Union (EU), des südamerikanischen MERCOSUR und der Nordamerikanischen Freihandelszone NAFTA. Gerade aus der recht unterschiedlichen Entwicklung dieser drei Wirtschaftsblöcke lassen sich grundlegende Lehren und Empfehlungen ableiten, deren Bedeutung in Zukunft zweifellos steigen wird.
So kann man die EU im Bereich Gesundheits- und Sozialpolitik trotz der Kontroversen und zum Teil berechtigten Kritik an der Ausrichtung des Lissabon-Vertrags zweifelsohne als sozialpolitischen Pionier der Freihandelszonen bezeichnen. Auch wenn Gesundheits- und Sozialpolitik bis heute eine Angelegenheit der Mitgliedsstaaten ist, sind vielerorts grenzüberschreitende Versorgungs- und Sicherungsstrukturen gewachsen. Vor allem aber sind mittlerweile viele soziale Ansprüche, die EU-Bürger in einem Land erworben haben, in allen Staaten der Gemeinschaft einlösbar, beispielsweise Rentenansprüche und medizinische Versorgung. Der MERCÒSUR (Argentinien, Brasilien, Paraguay und Uruguay sowie Venezuela als formales und Bolivien, Chile und Peru als assoziierte Mitglieder) ist zwar von dieser Portabilität von sozialen Ansprüchen und regionaler sozialer Absicherung noch meilenweit entfernt, hat aber einige Regelungen eingeführt, die der zunehmenden Migration insbesondere aus den ärmeren in die wohlhabenderen Mitgliedsstaaten Rechnung trägt. Die MERCOSUR-Länder beobachten sehr aufmerksam die Geschehnisse in Europa und verfügen bei aller Unterschiedlichkeit der sozialen und ökonomischen Entwicklung über vergleichbare sozialstaatliche Vorstellungen. Dies kann man von der NAFTA nicht behaupten, die in starkem Maße von den USA geprägt ist und deren Freizügigkeiten sich bis heute Güter und Dienstleistungen, aber nicht auf Menschen bezieht. Wo die reichen Länder die Migration aus dem ärmsten Mitgliedsstaat unterdrücken bzw. ausschließlich nach eigenem Bedarf zulassen, besteht kein spürbarer Bedarf an grenzüberschreitender sozialer Sicherung. Die Tatsache, dass die USA bis heute ein sozialpolitisches Entwicklungsland sind, das im Unterschied sowohl zu Kanada als auch zu Mexiko keinen Anspruch auf universelle Krankenversicherung durchsetzen konnte, wirkt sich hemmend auf die Regionalisierung der sozialen Sicherung in der NAFTA aus.
Der Artikel The Potential of Regional Trade Agreements for Extending Social Protection in Health: Lessons Learned and Emerging Challenges ist kostenfrei in der Open-Access zeitschrift The Open Health Services and Policy Journal 2, pp. 84-93 herunterzuladen.
Den Download ohne weitere Suche in der Online-Zeitschrift können Sie hier starten.
Jens Holst, 17.12.09
OECD Systemvergleich 2009: Deutsches Gesundheitssystem zeigt gute Leistungen, aber zu sehr hohen Kosten
 Seit dem Jahr 2001 veröffentlicht die OECD im 2-Jahres-Turnus Vergleiche von Gesundheitssystemen, in denen unterschiedliche Indikatoren aus zuletzt 30 Staaten verglichen werden. Berücksichtigt werden unter anderem Morbiditäts- und Mortalitätsdaten, Angaben zum Gesundheitsverhalten, Ausgaben im Gesundheitswesen, Arztdichte und Krankenhausbetten. Der Systemvergleich liefert meist kein eindeutiges Fazit zur Bewertung wie dies bei Evaluationen anderer Einrichtungen der Fall ist (Euro Health Consumer Index, EHCI, Commonwealth Fund, CWF oder WHO), bietet aber für spezielle Fragestellungen recht gutes Datenmaterial und vor allem Informationen aus einer großen Zahl von Staaten weltweit.
Seit dem Jahr 2001 veröffentlicht die OECD im 2-Jahres-Turnus Vergleiche von Gesundheitssystemen, in denen unterschiedliche Indikatoren aus zuletzt 30 Staaten verglichen werden. Berücksichtigt werden unter anderem Morbiditäts- und Mortalitätsdaten, Angaben zum Gesundheitsverhalten, Ausgaben im Gesundheitswesen, Arztdichte und Krankenhausbetten. Der Systemvergleich liefert meist kein eindeutiges Fazit zur Bewertung wie dies bei Evaluationen anderer Einrichtungen der Fall ist (Euro Health Consumer Index, EHCI, Commonwealth Fund, CWF oder WHO), bietet aber für spezielle Fragestellungen recht gutes Datenmaterial und vor allem Informationen aus einer großen Zahl von Staaten weltweit.
Zentrale Befunde des letzten OECD-Berichts 2009 aus der Reihe "Health at a Glance" sind folgende:
• Deutschland hat ein relativ teures Gesundheitssystem, gibt im Jahr 2007 rund 10 Prozent seiner Wirtschaftsleistung für die Gesundheitsversorgung aus. Nach den USA, Frankreich und der Schweiz ist dies der vierthöchste Wert in der OECD. Auch die Ausgaben pro Kopf liegen kaufkraftbereinigt um 20 Prozent über dem OECD-Schnitt. Einschränkend wird aber erwähnt, dass - anders als in den meisten anderen Ländern - die Gesundheitsausgaben nicht schneller gewachsen sind als die Wirtschaftsleistung und dies bei einer vergleichsweise rasch alternden Bevölkerung.
• Es gibt mehrere Gründe für diese hohen Kosten. Zum ersten liegen die Gesamtausgaben für Medikamente pro Kopf (kaufkraftbereinigt) um 17 Prozent über dem OECD-Schnitt und die von den Krankenkassen finanzierten Kosten für Medikamente sind mit die höchsten in der OECD. Zum zweiten liegt das Bruttoeinkommen der selbständigen Allgemeinmediziner nach Abzug der Praxiskosten in Deutschland beim 3,3-fachen der Durchschnittsverdienste - dies ist nach Großbritannien, Mexiko und den USA das höchste relative Einkommen in den 13 OECD-Ländern, für die diese Daten erhältlich sind. Selbstständige Fachärzte verdienen in Deutschland das 4,1-fache des Durchschnittslohns. Zum dritten schließlich ist der Anteil der Verwaltungskosten an den Gesundheitsausgaben mit 5,7 Prozent deutlich höher als in den meisten anderen OECD-Ländern. Diese machen in der Schweiz nur 4,8 Prozent der Gesamtausgaben aus, in Österreich nur 3,8 Prozent.
• Mit 1,5 Allgemeinmedizinern je 1000 Einwohner hat Deutschland eine deutlich höhere Ärztedichte als andere OECD-Länder (Durchschnitt 0,9 Allgemeinmediziner je 1000 Einwohner). Dieser guten Ausstattung mit Ärzten steht eine eher mäßige Versorgung mit anderem medizinischen Fachpersonal gegenüber. So gibt es in Deutschland pro Arzt weniger Krankenschwestern oder Krankenpfleger als im OECD-Mittel. Diese Relation "praktizierende Ärzte : Krankenpfleger/innen" beträgt in Deutschland nur 1:3,1, in Norwegen hingegen 1:8,3 oder Dänemark 1:4,5.
Der OECD-Vergleich enthält noch eine Vielzahl weiterer Indikatoren. Das zentrale Fazit der Autoren für Deutschland lautet: "Deutschland hat ein leistungsfähiges Gesundheitssystem, das eine Versorgung für nahezu die gesamte Bevölkerung gewährleistet. Allerdings gibt Deutschland im Vergleich zu anderen Ländern, die eine ähnlich breite Versorgung gewährleisten, viel Geld für sein Gesundheitssystem aus. Wichtige Kostenfaktoren sind viele Krankenhausbetten, hohe Ausgaben für Medikamente, relativ hohe Ärztehonorare und überdurchschnittlich hohe Verwaltungskosten. Dagegen sind in Zukunft in der Krankenpflege auch aufgrund der eher mäßigen Bezahlung Engpässe zu befürchten."
Der Bericht ist kostenlos hier verfügbar:
• Kurzfassung der Ergebnisse für Deutschland, in deutsch
• Gesamtbericht Health at a Glance 2009, englisch, Download einzelner Kapitel
Gerd Marstedt, 8.12.09
Befragung von über 10.000 Allgemeinärzten aus 11 Ländern zeigt Defizite auf: Leitlinien sind in deutschen Praxen wenig gefragt
 Eine neue Studie des Commonwealth Fund über die allgemeinärztliche Versorgung hat insbesondere in den USA Alarm ausgelöst. Die "USA hinken weit hinterher," heißt es im Forschungsbericht, "was den Zugang zur Versorgung, die Verwendung von Anreizen zur Qualitätsverbesserung oder die Nutzung von Informationstechnologien anbetrifft." Die empirische Studie, die Daten zur Verbreitung unterschiedlicher Innovationen in der Versorgung untersucht, hat aber auch für deutsche Arztpraxen einige Defizite aufgezeigt. So werden Leitlinien bei der Therapie chronisch Erkrankter in deutschen Arztpraxen im Vergleich zu anderen Ländern deutlich seltener angewendet.
Eine neue Studie des Commonwealth Fund über die allgemeinärztliche Versorgung hat insbesondere in den USA Alarm ausgelöst. Die "USA hinken weit hinterher," heißt es im Forschungsbericht, "was den Zugang zur Versorgung, die Verwendung von Anreizen zur Qualitätsverbesserung oder die Nutzung von Informationstechnologien anbetrifft." Die empirische Studie, die Daten zur Verbreitung unterschiedlicher Innovationen in der Versorgung untersucht, hat aber auch für deutsche Arztpraxen einige Defizite aufgezeigt. So werden Leitlinien bei der Therapie chronisch Erkrankter in deutschen Arztpraxen im Vergleich zu anderen Ländern deutlich seltener angewendet.
Die Studie basiert auf Fragebogen-Erhebungen bei über 10.000 zufällig ausgewählten niedergelassenen Allgemeinärzten aus 11 Ländern (Australien, Dänemark, Deutschland, Frankreich, Italien, Kanada, Neuseeland, Niederlande, Norwegen, Schweden, Schweiz, United Kingdom, USA). Die Befragungen fanden zwischen Februar und Juli 2009 statt. In Deutschland waren 715 Ärzte beteiligt, die Teilnahmequote lag hier bei 50 Prozent.
• Elektronische Patientenakten, also auf EDV gespeicherte Patienteninformationen zu durchgeführten Untersuchungen, Diagnosen und Therapien, sind in einigen Ländern gängiger Standard, so liegt zum Beispiel die Quote hierfür in Italien, den Niederlanden, Norwegen und Schweden bei 95% oder mehr. Deutschland liegt hier etwas zurück (72%), aber noch deutlich vor den USA (46%)
• Über Versorgungsprobleme aufgrund finanzieller Nöte von Patienten, insbesondere für privat zu bezahlende Arzneimittel, berichten US-amerikanische Ärzte besonders häufig (58%), während dies in Deutschland seltener festgestellt wird (28%), allerdings noch wesentlich öfter als in Norwegen oder Schweden (5-6%)
• Bei der Frage, ob es öfter lange Wartezeiten für einen Termin bei einem Spezialisten gibt, schneidet Deutschland trotz der hier gewährten freien Arztwahl nicht besonders gut ab. Zusammen mit Kanada (75%) und Italien (75%) ist in Deutschland (66%) die Quote der Ärzte am höchsten, die dieses Problem erkennt. Deutlich niedriger liegt dieser wert etwa im United Kingdom (22%) oder in den USA (28%).
• Eine Beachtung von Leitlinien für die Versorgung chronisch Erkrankter wird von den befragten deutschen Ärzten deutlich seltener bejaht. Wie aus der Abbildung zu ersehen ist, liegt Deutschland im internationalen Vergleich hier bei Depressionen ganz am Ende, bei den übrigen drei ausgewählten chronischen Erkrankungen - Bluthochdruck, Asthma, Diabetes - an vorletzter Stelle und lediglich französische Ärzte verneinen noch öfter, dass Leitlinien im Rahmen der Therapie Verwendung finden. 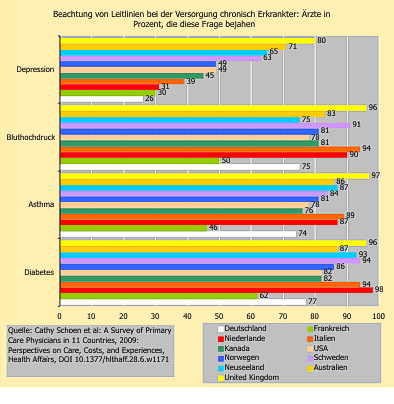
• Finanzielle Anreize zur Qualitätssicherung oder Qualitätsverbesserung stehen in allen Ländern mit Ausnahme des United Kingdom noch am Anfang. Allerdings liegt Deutschland hier (zusammen mit Norwegen, Schweden und Frankreich) ganz am unteren Ende. Eine Verbesserung von Arzthonoraren aufgrund von Kriterien wie Patientenzufriedenheit oder Qualitätsindikatoren wird ganz überwiegend verneint und nur bei DMPs (strukturierte Behandlungsprogramme für Chroniker) und Früherkennungsuntersuchungen besteht für deutsche Ärzte nach eigener Aussage öfter diese Möglichkeit.
Die Studie wurde in der Zeitschrift "Health Affairs" veröffentlicht, kostenlos zugänglich ist dort nur ein Abstract: Cathy Schoen et al: A Survey of Primary Care Physicians in 11 Countries, 2009: Perspectives on Care, Costs, and Experiences (Health Affairs Web Exclusive, Nov. 5, 2009, w1171-w1183, DOI 10.1377/hlthaff.28.6.w1171)
Auf der Website des Commonwealth Fund (CWF) findet sich eine Kurzfassung der Befunde als PDF sowie verschiedene Publikationen mit wichtigen Befunden als Diagramm: CWF Publications - In the Literature: A Survey of Primary Care Physicians in 11 Countries, 2009: Perspectives on Care, Costs, and Experiences
Gerd Marstedt, 25.11.09
EU-Studie: Patientenzufriedenheit ist nicht nur abhängig von Erfahrungen im Versorgungssystem
 Patientenzufriedenheit, so hat eine im Auftrag der WHO durchgeführte Studie jetzt erneut gezeigt, ist nur sehr begrenzt ein aussagekräftiger und zuverlässiger Indikator für die Bewertung der Versorgungsqualität in einem Gesundheitssystem. Zwar fließen in dieses Urteil der Zufriedenheit oder Unzufriedenheit auch persönliche Erfahrungen mit Ärzten oder Kliniken ein. Darüber hinaus ist jedoch eine Vielzahl weiterer Faktoren einflussreich, wie unter anderem die positive oder negative Darstellung des Gesundheitssystems in den Medien. Schlussfolgerung der US-amerikanischen Autorengruppe: "Daher hat die Messung der Patientenzufriedenheit nur einen begrenzten Nutzen als Basis für Qualitätsverbesserungen im Gesundheitswesen und für Gesundheitsreformen."
Patientenzufriedenheit, so hat eine im Auftrag der WHO durchgeführte Studie jetzt erneut gezeigt, ist nur sehr begrenzt ein aussagekräftiger und zuverlässiger Indikator für die Bewertung der Versorgungsqualität in einem Gesundheitssystem. Zwar fließen in dieses Urteil der Zufriedenheit oder Unzufriedenheit auch persönliche Erfahrungen mit Ärzten oder Kliniken ein. Darüber hinaus ist jedoch eine Vielzahl weiterer Faktoren einflussreich, wie unter anderem die positive oder negative Darstellung des Gesundheitssystems in den Medien. Schlussfolgerung der US-amerikanischen Autorengruppe: "Daher hat die Messung der Patientenzufriedenheit nur einen begrenzten Nutzen als Basis für Qualitätsverbesserungen im Gesundheitswesen und für Gesundheitsreformen."
Die Evaluation medizinischer Versorgungssysteme bedient sich recht häufig des Konzepts der "Patientenzufriedenheit". Untersuchungen zur Zufriedenheit (egal, ob zur Arbeits-, Kunden- oder Patientenzufriedenheit) zeigen auch in repräsentativen Studien häufig, dass die überwältigende Mehrheit der Befragten von 80-90 Prozent sehr zufrieden oder zumindest eher zufrieden ist. Man erklärt dies damit, dass die Artikulation von Unzufriedenheit auch ein Eingeständnis persönlicher Inkompetenz ist und daher eher vermieden wird: Wer erklärt, er sei mit seinem Arzt unzufrieden, gibt indirekt auch zu, dass er nicht willens oder nicht in der Lage ist, diesen Zustand durch die Suche nach einem besseren Arzt zu verändern. Aus diesem Grund sind Zufriedenheitsbefragungen auch ein beliebtes Mittel für eine positive Selbstdarstellung in den Medien, genutzt von Ärzteverbänden, Krankenhäusern oder auch Krankenkassen (vgl. z.B. Kassenärztliche Bundesvereinigung: Versichertenbefragung 2008 - Zufriedenheit steigt auf 92 Prozent).
Dass die Erfassung der Patientenzufriedenheit vielfältigen externen Einflüssen und Fehlerquellen unterliegt, haben bereits mehrere wissenschaftliche Studien gezeigt (zusammenfassend zum Beispiel: Ruprecht TM. Qualität "through the patient's eyes", Picker-Institut, BALK-Info 2000, 44:24-25). Eine neuere Studie hat dies nun erneut anhand eines sehr großen Datensatzes belegt. Basis der Analysen ist der "World Health Survey" aus dem Jahre 2003, der in 71 Ländern durchgeführt wurde. Berücksichtigt wurden in der Studie jedoch nur 21 Länder der Europäischen Union, für die Daten von über 30.000 Teilnehmern vorlagen.
Festgestellt wurde zunächst, dass die Patientenzufriedenheit in den Ländern der EU höchst unterschiedlich ausfällt (vgl. Grafik). Österreich liegt hier, gefolgt von Dänemark und Belgien weit vorne. Rund 90% der Befragten aus diesen drei Ländern sind mit ihrem Gesundheitssystem sehr oder eher zufrieden. Am unteren Ende der Skala finden sich Lettland, Estland und die Slowakei, wo nur 27-33% der Befragten zufrieden sind. Aber selbst wenn man neue EU-Mitgliedsländer und ehemalige Ostblock-Staaten einmal aus dem Vergleich heraus lässt, sind die Differenzen immer noch erheblich. Italien beispielsweise liegt hier ebenso wie Spanien im unteren Tabellenbereich. 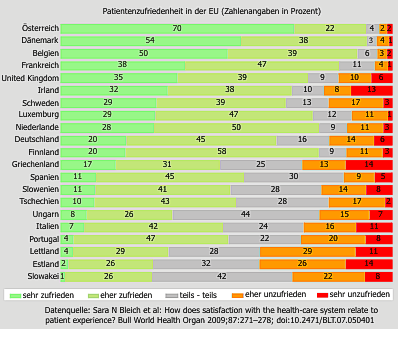
Im Rahmen multivariater Regressionsanalysen wurden dann vielfältige potentielle Einflussfaktoren darauf hin überprüft, ob und in welchem Umfang sie die jeweilige Patientenzufriedenheit eines Landes beeinflussen. Berücksichtigt wurden dabei unter anderem: Das Bildungsniveau der Befragten, Persönlichkeitsfaktoren und Gesundheitszustand, die Art der Finanzierung des Gesundheitswesens, der Reichtum eines Landes (Bruttosozialprodukt) und schließlich auch die persönliche Erfahrung im Gesundheitssystem, wie sie durch eine Reihe von Fragen ermittelt wurde. Dabei sollten verschiedene Aspekte bewertet werden: Wartezeiten, Chancen zur Entscheidungsteilhabe (Shared Decision Making), Vertraulichkeit, freie Auswahl eines Arztes, Kommunikation und Information, Behandlung mit Respekt.
Analysiert wurde unter Einbezug all dieser Daten, welche Faktoren am meisten erklären, ob Patienten zufrieden oder unzufrieden sind. Deutlich wurde zunächst, dass nahezu alle einbezogenen Faktoren auch tätsächlich einen Einfluss auf die Zufriedenheit mit der medizinischen Versorgung haben. Die wichtigsten Ergebnisse der Analyse waren jedoch:
• Konkrete Erfahrungen der Befragungsteilnehmer erklärten Unterschiede in der Zufriedenheit nur zu 10,4%.
• Externe und eigentlich sachfremde Aspekte (sozio-ökonomische Merkmale und Gesundheitszustand der Befragten, Finanzierung der Versorgung und Bruttosozialprodukt im jeweiligen Land usw.) erklärten 17,5% der Unterschiede und waren damit bereits aussagekräftiger als der persönliche Erfahrungshintergrund.
Konkrete Erfahrungen der Patienten sind daher, so das Urteil der Wissenschaftler, nur eine äußerst dürftige Basis, um Versorgungsmängel festzustellen und Reformen zu begründen. Welche anderen Faktoren - zu 70 Prozent - maßgeblich sind, um Patienten das Gefühl von Zufriedenheit oder Unzufriedenheit zu geben, darüber können die Forscher nur spekulieren. Sie vermuten allerdings, dass die jeweilige Berichterstattung in den Medien, das Ausmaß an Lob und Tadel, hier in ganz erheblich Umfang das Urteil von Patienten mit beeinflusst, und dies auch ganz unabhängig von persönlichen Erfahrungen.
• Pressemitteilung mit Kurzfassung der Befunde: Patient satisfaction doesn't necessarily mean better care
• Volltext der Studie, Website des "Institute for Health Metrics and Evaluation": Bleich SN, Özaltin E, Murray CJL: How does satisfaction with the health care system relate to patient experience? (Bulletin of the World Health Organization 2009;87:271-278)
• WHO-Website mit derselben PDF-Datei
• Regressions-Tabellen, Verwendete Fragen Anhänge zur Studie
Gerd Marstedt, 8.4.09
Das Einkommen von Ärzten in OECD-Ländern: Die Schere zwischen Fach- und Allgemeinärzten wird größer
 In einer neueren OECD-Statistik zu Einkommensbedingungen von Ärzten in insgesamt 14 OECD-Ländern wird nicht nur deutlich, dass die Einkommenshöhe zwischen diesen Ländern erheblich variiert. Dabei liegen deutsche Allgemeinärzte im oberen Drittel der Einkommenspyramide. Ein wichtiger Befund ist weiterhin, dass im letzten Jahrzehnt die Verdienst-Steigerungen bei Fachärzten und Spezialisten erheblich höher ausgefallen sind als bei Allgemeinärzten. Die Autoren der Studie weisen darauf hin, dass hieraus zukünftig ein massives Versorgungsproblem resultieren kann aufgrund eines Mangels an Allgemein- und Hausärzten.
In einer neueren OECD-Statistik zu Einkommensbedingungen von Ärzten in insgesamt 14 OECD-Ländern wird nicht nur deutlich, dass die Einkommenshöhe zwischen diesen Ländern erheblich variiert. Dabei liegen deutsche Allgemeinärzte im oberen Drittel der Einkommenspyramide. Ein wichtiger Befund ist weiterhin, dass im letzten Jahrzehnt die Verdienst-Steigerungen bei Fachärzten und Spezialisten erheblich höher ausgefallen sind als bei Allgemeinärzten. Die Autoren der Studie weisen darauf hin, dass hieraus zukünftig ein massives Versorgungsproblem resultieren kann aufgrund eines Mangels an Allgemein- und Hausärzten.
In der Studie werden Daten aus 14 OECD-Ländern vorgestellt (Dänemark, Deutschland, Finnland, Frankreich, Island, Kanada, Luxemburg, Niederlande, Österreich, Schweiz, Tschechien, Ungarn, United Kingdom, USA), die bereits in anderen statistischen Jahrbüchern vorlagen wie insbesondere den OECD Health Data 2007. Dabei geht es nicht um eine Berechnung der realen Einkommens- oder Verdiensthöhe von Ärzten in den einzelnen Ländern, sondern um Unterschiede zwischen Allgemein- und Fachärzten, Differenzen zwischen einzelnen Ländern sowie Entwicklungstendenzen und Ursachen. Im einzelnen kommt die Studie zu folgenden Befunden:
• Die Einkommensunterschiede zwischen einzelnen Ländern sind bei Allgemeinärzten groß, bei Spezialisten ganz besonders groß.
• Nimmt man als Bezugsgröße den Durchschnittsverdienst anderer Berufe im jeweiligen Land, dann verdient ein Facharzt in den Niederlanden das 7,5fache dieser Summe, in den USA das 5,5fache, in Finnland und Dänemark hingegen nur das 2,5fache. Für Deutschland standen diese Daten für Fachärzte nicht zur Verfügung.
• Nicht ganz so groß sind die Unterschiede bei Allgemeinärzten. Hier kommt ein Arzt in den USA auf das 3,4fache Einkommen eines Durchschnittsverdieners. Deutschland liegt hier auf Platz zwei mit dem 3,3fachen. Am unteren Ende findet man Luxemburg und Tschechien (mit jeweils dem 2,4fachen).
• Die Unterschiede sind nur begrenzt erklärbar aus den jeweils länderspezifischen Einkommensregelungen (Gehalt, leistungsbezogene Einzelhonorare, Pro-Kopf-Vergütung). Darüber hinaus wirken sich auch andere Faktoren aus wie Überstunden und Arbeitszeitdauer, Gate-Keeping-Funktionen der Allgemeinärzte (Einkommensverluste durch Überweisungen an Fachärzte und Kliniken), Zahl der Ärzte in Relation zur Bevölkerungsgröße.
• In jenen Ländern, in denen Daten für Allgemeinärzte und Fachärzte für einen längeren Zeitraum zur Verfügung stehen zeigt sich, dass die Einkommenssteigerungen der Fachärzte deutlich höher ausfallen als die der Allgemeinärzte.
Die Studie ist hier verfügbar: The Remuneration of General Practitioners and Specialists in 14 OECD Countries: What Are the Factors Influencing Variations Across Countries? (Autoren: Rie Fujisawa and Gaetan Lafortune, OECD Health Working Papers No.41, PDF, 63 Seiten)
Gerd Marstedt, 31.1.09
Die Organspende-Quoten in Europa sind durch unterschiedliche gesetzliche Regelungen nur sehr begrenzt erklärbar
 Für die Zahl der Organspenden in Europa zeigten sich im Jahr 2007 erhebliche Differenzen. Die Quote gespendeter und transplantierter Organe pro 1 Million Einwohner lag in Griechenland und Polen mit 5,8 bzw. 9,2 sehr niedrig. Spanien rangierte mit einer Quote von 34,3 ganz oben, Deutsche lagen mit einem Wert von 16 im Mittelfeld (International Figures On Organ Donation And Transplantation - 2007). Diese unterschiedlichen Werte sind nicht ausreichend erklärbar aus einer national unterschiedlichen Spendebereitschaft und ebenso wenig aus unterschiedlichen gesetzlichen Rahmenbedingungen. Bereits vor kurzem hatte ein kurzer Artikel im British Medical Journal darauf hingedeutet, dass es für die Zahl der Organspender und -spenden in einem Land wohl wichtigere Einflussfaktoren gibt als die gesetzlichen Regelungen (Zustimmungslösung oder Widerspruchlösung oder auch Zwischenformen). (vgl.: Warum es in Deutschland nur halb so viele Organspenden wie in Spanien gibt).
Für die Zahl der Organspenden in Europa zeigten sich im Jahr 2007 erhebliche Differenzen. Die Quote gespendeter und transplantierter Organe pro 1 Million Einwohner lag in Griechenland und Polen mit 5,8 bzw. 9,2 sehr niedrig. Spanien rangierte mit einer Quote von 34,3 ganz oben, Deutsche lagen mit einem Wert von 16 im Mittelfeld (International Figures On Organ Donation And Transplantation - 2007). Diese unterschiedlichen Werte sind nicht ausreichend erklärbar aus einer national unterschiedlichen Spendebereitschaft und ebenso wenig aus unterschiedlichen gesetzlichen Rahmenbedingungen. Bereits vor kurzem hatte ein kurzer Artikel im British Medical Journal darauf hingedeutet, dass es für die Zahl der Organspender und -spenden in einem Land wohl wichtigere Einflussfaktoren gibt als die gesetzlichen Regelungen (Zustimmungslösung oder Widerspruchlösung oder auch Zwischenformen). (vgl.: Warum es in Deutschland nur halb so viele Organspenden wie in Spanien gibt).
Eine jetzt im British Medical Journal veröffentlichte Meta-Analyse verschiedener Studien hat diese Schlussfolgerung nun noch einmal bestätigen können. Basis waren fünf Studien, in denen die Zahl der Organspenden vor und nach der Einführung der Widerspruchsregelung verglichen wurden (Bei der Widerspruchsregelung wird das Einverständnis zur Spende als gegeben angenommen und Bürger/innen, die nicht einverstanden sind, müssen dies explizit erklären.) Ferner wurden 8 Studien einbezogen, die einen internationalen Länder-Vergleich angestellt haben und 13 Studien, die Meinungen und Einstellungen zu den Regelungen erfast haben.
Wesentliche Befunde dieser Auswertung waren dann:
• Fünf Studien, die in drei Ländern durchgeführt worden sind und Auswirkungen der neu eingeführten Widerspruchslösung prüften, haben für alle drei Länder Steigerungsraten der Organspenden gezeigt: Die Quote stieg zum Beispiel in Österreich innerhalb weniger Jahre von 3,6 auf 10,1 (pro 1 Million Einwohner), in Belgien von 19 auf 41.
• Allerdings, so merken die Autoren an, wurde nicht in allen Studien sauber überprüft, welche anderen Rahmenbedingungen sich im Beobachtungszeitraum auch noch veränderten, im Versorgungssystem, im Hinblick auf die Öffentliche Meinung usw. So konnte in der österreichischen Studie gezeigt werden, dass die Einführung von Transplantations-Koordinatoren in Kliniken noch weitaus deutlichere Steigerungsraten mit sich brachte als die Änderung der gesetzlichen Bedingungen zuvor. Die zuvor beobachtete Steigerung von 3,6 auf 10,1 ging durch diese Reform im Versorgungssystem noch einmal hoch auf 27,2.
• Schätzungen hinsichtlich der Größe des Effekts variierten, die meisten kamen auf einen Wert von 20-30% mehr Organspenden, die in einem Land durch Einführung einer Widerspruchslösung erzielt werden könnten - dies entspräche in absoluten Zahlen etwa 3-6 zusätzlichen Spenden pro 1 Million Einwohner.
• Mehrere Studien kamen zu dem Schluss, dass die Widerspruchsregelung zwar effektiv ist, dass aber andere Bedingungen unter Umständen noch größeren Einfluss haben. Hierbei genannt werden: Die Zahl tödlicher Verkehrsunfälle, die Zahl der Transplantations-Kliniken und -einrichtungen, der Reichtum eines Landes (Bruttosozialprodukt), die relativen Ausgaben für die Gesundheitsversorgung, religiöse Gläubigkeit (Katholizismus), Mortalität durch Herz-Kreislauf-Erkrankungen.
• Zusammengefasst wurden schließlich auch Studien aus dem United Kingdom, die seit Mitte der Siebziger Jahre die Meinung der Bevölkerung zur Widerspruchslösung ("presumed consent") erfragt haben. Hier zeigt sich im Zeitverlauf eine deutliche Steigerung der Zustimmung, die anfänglich nur um 30% betrug, in den letzten Jahren jedoch doppelt so hoch ausfiel. Allerdings scheint in Ländern außerhalb des UK diese positive Bewertung eher eine Ausnahme zu sein.
Studie im Volltext (kostenlos): Amber Rithalia u.a.: Impact of presumed consent for organ donation on donation rates: a systematic review (BMJ 2009;338:a3162, Published 14 January 2009, doi:10.1136/bmj.a3162)
Gerd Marstedt, 21.1.09
Kapitalistische Revolution ist lebensbedrohlich - vor allem für Männer
 Einer interessanten gesellschafts- und entwicklungspolitischen Fragestellung, die nicht zuletzt in der aktuellen weltweiten Krise des Kapitalismus besondere Relevanz hat, geht eine im Januar 2009 in der britischen Fachzeitschrift Lancet erschienene Studie nach. Unter dem Titel Mass privatisation and the post-communist mortality crisis: a cross-national analysis untersuchen die britischen Wissenschaftler David Stuckler, Laurence King und Adam Coutts, den Zusammenhang zwischen der Einführung des Kapitalismus in ehemals kommunistischen Ländern und dem vielfach beobachteten, teilweise deutlichen Rückgang der Lebenserwartung insbesondere bei Männern.
Einer interessanten gesellschafts- und entwicklungspolitischen Fragestellung, die nicht zuletzt in der aktuellen weltweiten Krise des Kapitalismus besondere Relevanz hat, geht eine im Januar 2009 in der britischen Fachzeitschrift Lancet erschienene Studie nach. Unter dem Titel Mass privatisation and the post-communist mortality crisis: a cross-national analysis untersuchen die britischen Wissenschaftler David Stuckler, Laurence King und Adam Coutts, den Zusammenhang zwischen der Einführung des Kapitalismus in ehemals kommunistischen Ländern und dem vielfach beobachteten, teilweise deutlichen Rückgang der Lebenserwartung insbesondere bei Männern.
Nach dem Niedergang des Sozialismus in Osteuropa und Zentralasien vollzogen die Länder des ehemaligen Ostblocks einen jähen gesellschaftlichen Wandel und führten bereits in der ersten Hälfte der 1990er Jahre kapitalistische Strukturen ein. In dieser Zeit war vielerorts ein dramatischer Rückgang der Lebenserwartung vor allem bei Männern zu beobachten. Das Kinderhilfswerk der Vereinten Nationen (UNICEF) geht von 3 Millionen vorzeitigen Todesfällen in dieser Phase aus, Die UN-Entwicklungsbehörde UNDP schätzt die Zahl der vorzeitig verstorbenen Männer sogar auf 10 Millionen. Besonders ausgeprägt war der Anstieg der Sterblichkeit aufgrund von Infektionserkrankungen - allen voran Tuberkulose - und von "Unfällen und Vergiftungen".
Anfangs führten verschiedene ExpertInnen diese besorgniserregende Tendenz auf verschiedene Ursachen wie den Zusammenbruch der Gesundheitsversorgung mit ihren Vorsorge -und Kontrollangeboten zurück. Auch die soziale Absicherung gegen gesellschaftliche Risiken brach zusammen, das Bildungssystem blieb nicht unberührt und tradierte gesellschaftliche Rollen und Zusammenhänge veränderten sich. Der gesellschaftliche Umbruch war sehr tiefgehend und erfasste andere Bereiche der Gesellschaft und Ökonomie. Auswirkungen auf den gesundheitlichen Zustand einer Bevölkerung sind unter solchen Umstände mehr als wahrscheinlich angesichts der umfangreichen empirischen Belege für den Zusammenhang nicht nur zwischen Armut, sondern auch zwischen Bildung, sozialem Kapital, Einkommensverteilung und nicht zuletzt Arbeitslosigkeit und Gesundheit.
Einen Überblick über die gesundheitlichen Folgen beispielsweise von Erwerbslosigkeit liefern die kostenfrei herunterladbaren früheren Ergebnisse der WHO-Arbeitsgruppe zu sozialen Determinanten von Gesundheit sowie der aktuelle Bericht der WHO-Kommission mit dem Titel Closing the gap in a generation. Für Deutschland vermittelt beispielsweise der vierte IAB Kurzbericht des bundeseigenen Instituts für Arbeitsmarkt und Berufsforschung mit dem Titel: Arbeitslos - Gesundheit los - chancenlos. Auf das vom IAB zusammengetragene und dort verlinkte umfangreiche Hintergrundmaterial gab bereits einen Hinweis im Forum Gesundheitspolitik.
Den primär wirtschaftlichen Ursachen veränderter Mortalitätsraten und anderer gesundheitlicher Indikatoren geht die nun veröffentlichte Studie aus Großbritannien nach. Mit Hilfe einer longitudinalen multivariaten Regressionsanalyse untersuchten die Autoren die Mortalitätsraten bei Männern im arbeitsfähigen Alter zwischen 15 und 59 Jahren. Dabei vergleichen sie die hauptsächlich zur ehemaligen Sowjetunion gehörenden Länder, welche die Schock-Therapie internationaler WirtschaftsberaterInnen und Entwicklungsbanken zur Anwendung brachten, mit solchen, die eine vorsichtigere Reform in Richtung Kapitalismus und Marktwirtschaft umsetzten. Das Kriterium für die Einordnung der Heftigkeit des kapitalistischen Umbruchs war die Privatisierung von mindestens einem Viertel der Staatsunternehmen innerhalb von zwei Jahren. Um die Effekte der Privatisierung zu isolieren, kontrollierten die Autoren dabei auch gegen andere Faktoren wie Preisentwicklung, Handelsliberalisierung, Einkommensschwankungen, Ausgangsbedingungen, strukturelle Ursachen höherer Mortalität, Demografie, Konflikte und andere mögliche Confounder.
Die Autoren fanden heraus, dass die Arbeitslosigkeit in den ehemaligen Sowjetrepubliken bei Anwendung der Schock-Therapie durchschnittlich um 61 % stärker anstieg als in den vorsichtiger privatisierenden Ländern. Ein Anstieg der Arbeitslosigkeit um 10 % war wiederum mit einem Anstieg der standardisierten männlichen Erwachsenenmortalität um 0-3 % assoziiert, wobei insbesondere in den frühen 1990er Jahren der Zusammenhang zwischen Arbeitslosigkeit und Sterblichkeit in den schnell privatisierenden Ländern doppelt so hoch war als bei schrittweisem Umbau der Wirtschaft. Als protektiv gegenüber den Unbillen des hereinbrechenden Kapitalismus erwies sich soziales Kapital in Form, denn wo zumindest annähernd die Hälfte der Bevölkerung einer gesellschaftlichen Organisation angehörte, zeigte sich kein signifikanter Zusammenhang zwischen Privatisierung und Mortalitätsraten.
Die Schlussfolgerung der Autoren ist eindeutig: "The policy implications are clear. Great caution should be taken when macroeconomic policies seek radically to overhaul the economy without considering potential effects on the population's health." Und ihre Empfehlung lautet, man sollte die Lehren aus ihren Erkenntnissen beim gesellschaftlichen und ökonomischen Umbruch für andere Länder wie China, Indien, Ägypten und nicht zuletzt Irak berücksichtigen.
Selbstverständlich werfen solche Untersuchungen etliche Fragen auf, schließlich bewegen sie sich auf einem derart komplexen Gebiet, das Vereinfachungen auch bei multivariaten Analysen unter Einbeziehung vieler Faktoren unvermeidbar macht. Auch konzentrieren sich die Autoren ausschließlich auf die veränderte Mortalität bei Männern, was zwar auf die vorrangig signifikanten Indikatoren eingeht, aber Genderaspekte unbeantwortet lässt. So wirft die Untersuchung von Stuckler, King und McKee unweigerlich die Frage auf, ob Frauen resistent gegen kapitalistische Umbrüche oder tief greifende Privatisierung sind - und wenn ja, warum? Schließlich sind gerade in der Sowjetunion mit einem hohen Anteil erwerbstätiger Frauen genauso viele weibliche Beschäftigte arbeitslos geworden, darunter auch eine Vielzahl allein erziehender Mütter, die im Prinzip sogar höheren Belastungen ausgesetzt sein müssten.
Bei allen Unsicherheiten und offenen Fragen kommt dieser Studie das unzweifelhafte Verdienst zu, gängige Denkschablonen zu hinterfragen und mit empirischen Begründungen auf solche Phänomene hinzuweisen, die wirtschaftstheoretische Analysen ebenso außer Acht zu lassen pflegen wie die Wirtschaftspolitik. Nun zeichnen sich ÖkonomInnen in der Regel nicht dadurch aus, dass sie auch nur wesentliche Erkenntnisse aus anderen Wissenschaftsdisziplinen in ihre Betrachtungen einbeziehen. Aber in Zeiten weltweiter Zweifel am den jahrelang dominierenden marktradikalen Heilslehren unterstreicht diese Untersuchung eindrücklich, das die üblicherweise angelegten Maßstäbe der Ökonomie nur einen Teil der komplexen Wirklichkeit einfangen.
Für Nicht-Abonnenten ist nur das Abstract kostenfrei zugänglich.
Über das Abstract hinausgehende englischsprachige Zusammenfassungen stehen im International Herald Tribune und in der New York Times zum Herunterladen zur Verfügung.
In der Schweizer WochenZeitschrift (WoZ) erschien zuz diesem Thema ein deutschsprachiger Beitrag, den Sie sowohl einzeln unter Lebensbedrohliche Revolution als auch im Verbund mit anderen Artikeln im WoZ-Dossier herunterladen können.
Jens Holst, 18.1.09
Art, Umfang und Befreiung von Selbstbeteiligungen in den USA, Frankreich, Deutschland und der Schweiz im Jahr 2006
 Mit dem ausdrücklichem Hinweis versehen, die Ergebnisse könnten den erwarteten künftigen Debatten der us-amerikanischen Politiker über eine grundlegende Reform des US-Gesundheitssystems nutzen, veröffentlichte der liberale Think Tank "Kaiser Family Foundation (KFF)" im Januar 2009 einen kurzen empirischen Vergleich der Kostenbeteiligungs-, Zuzahlungs- und Befreiungssysteme in den USA, Frankreichs, Deutschlands und der Schweiz.
Mit dem ausdrücklichem Hinweis versehen, die Ergebnisse könnten den erwarteten künftigen Debatten der us-amerikanischen Politiker über eine grundlegende Reform des US-Gesundheitssystems nutzen, veröffentlichte der liberale Think Tank "Kaiser Family Foundation (KFF)" im Januar 2009 einen kurzen empirischen Vergleich der Kostenbeteiligungs-, Zuzahlungs- und Befreiungssysteme in den USA, Frankreichs, Deutschlands und der Schweiz.
Nach einer kurzen und prägnanten Darstellung der Besonderheiten der Krankenversicherungssysteme der Länder und gestützt auf die für diese Länder komplett vorhandenen und vergleichbaren Daten der OECD für das Jahr 2006 zeigt der Vergleich eine Reihe interessanter Strukturen und empirischer Eckdaten:
• Zunächst weisen die Autoren auf den zwischen einzelnen OECD-Ländern sehr unterschiedlichen Anteil der "out-of-pocket payments" pro Haushalt an den gesamten Gesundheitsausgaben hin: Er betrug in Luxemburg 6,5 %, in Frankreich 6,7 %, den USA 12,8 %, in Deutschland 13,2 % und in der Schweiz 30,3 %.
• Der Anteil der außerhalb ihrer Versicherungsprämien oder Beiträgen gezahlten Beteiligungen von Versicherten an den Gesundheitskosten an den Gesamtausgaben eines Haushalts hatte 2006 in Frankreich einen Umfang von 1,3 % in Frankreich, 2,4 % in Deutschland, 6 % in der Schweiz und 2,8 % in den USA.
• Pro Kopf bedeutete dies im selben Jahr 232 $ in Frankreich, 445 $ in Deutschland, 1.305 $ in der Schweiz und 857 $ in den USA.
• Für Erwachsene mit irgendeiner chronischen Erkrankung fand eine Studie eines anderen US-Think Tanks, des Commonwealth Fund vor kurzem heraus, dass der Anteil mit Selbstbeteiligungen unter 500 $ in Frankreich 48 %, in Deutschland 57 % und in den USA 31 % betrug. Umgekehrt belief sich der Anteil von Versicherten mit einer Selbstbeteiligung von über 1.000 $ auf 5 % in Frankreich, 13 % in Deutschland und 41 % in den USA. Bemerkenswert ist in dieser Studie, dass 44 % der antwortenden Franzosen die Höhe ihrer Zuzahlungen nicht einschätzen konnten.
• Der Anteil der Selbstbeteiligungssumme in Haushalten an sämtlichen Gesundheitsausgaben sank nach der KFF-Studie in Frankreich von 30,3 % in 1960 über 17,6 % 1970, 12,8 % in 1980, 11,4 % in 1990, 7,1 % in 2000 auf 6,6 % im Jahr 2006.
• In Deutschland veränderte sich dieser Wert im selben Zeitraum wenig und betrug in denselben Jahren 13,9 %, 10,3 %, 11,1 %, 11,2 % und 13,2 %. Ähnlich stabil sah es in der Schweiz aus, in der dieser Wert 1985 37,6 %, 35,7 % 1990, 33 % 1995, 31,4 % in 1996, 32,9 % in 1990 und 30,3 % in 2006 betrug.
• In allen Ländern gibt es unterschiedlich ansetzende Programme und Ansatzpunkte für die völlige oder teilweise Befreiung von den Zuzahlen. In Frankreich betrifft dies 2006 z. B. 6,8 % der Versicherten wegen einer schweren Erkrankung. In Deutschland kann man die Belastung durch Selbstbeteiligungen mit privaten Versicherungen abmildern. Diese Chance gibt es interessanterweise in der Schweiz nicht.
Angereichert werden die bisher referierten Informationen noch mit kurzen Darstellungen darüber, in welchen Leistungsbereichen in den vier oder drei Ländern welche Selbstbeteiligungen bezahlt werden müssen und wie die Befreiiungsmöglichkeiten funktionieren.
Der 25 Seiten umfassende Report "Cost Sharing for Health Care: France, Germany, and Switzerland" von Janet Lundy und Benjamin D. Finder aus dem "Health Care Marketplace Project" der Stiftung ist kostenlos erhältlich.
Die im November 2008 erschienen Ergebnisse des "2008 International Health Policy Survey in eight countries" von Cathy Schoen und Robin Osborne kann man in kompaktester Form im kostenlos erhältlichen Chartpack der weltweiten Befragung nachlesen und vertiefen.
Bernard Braun, 13.1.09
Umverteilung verbessert die Gesundheit - Vergleich der Sozialpolitik von 18 OECD-Ländern
 Welche Bedeutung haben Prinzipien des Wohlfahrtsstaats für die Bevölkerungsgesundheit? Dies ist das Thema einer kürzlich im LANCET veröffentlichten Studie. Die aus Schweden, Dänemark, Finnland und Norwegen stammenden Wissenschaftler untersuchten dafür die Familienpolitik der Jahre 1950 bis 2000 und die Rentenpolitik von 1930 bis 2000 in 18 OECD-Ländern. Sie analysierten das Ausmaß der materiellen Umverteilung an Familien und an alte Menschen.
Welche Bedeutung haben Prinzipien des Wohlfahrtsstaats für die Bevölkerungsgesundheit? Dies ist das Thema einer kürzlich im LANCET veröffentlichten Studie. Die aus Schweden, Dänemark, Finnland und Norwegen stammenden Wissenschaftler untersuchten dafür die Familienpolitik der Jahre 1950 bis 2000 und die Rentenpolitik von 1930 bis 2000 in 18 OECD-Ländern. Sie analysierten das Ausmaß der materiellen Umverteilung an Familien und an alte Menschen.
Die Sozialpolitik wurde mit Hilfe des Social Citizenship Indicator Program analysiert, einer Datenbank, welche anhand von Sozialindikatoren die Sozialpolitik von 18 Ländern seit 1930 abbildet.
Bestimmt wurde der Anteil der Umverteilung am Durchschnittseinkommen eines Arbeitnehmers bzw. eines Haushaltes ("replacement rate"). Die Forscher gingen davon aus, dass der Umfang der finanziellen Umverteilung (im Bericht als "generosity" - Großzügigkeit bezeichnet) ihre Wirkung über die Vermehrung der materiellen und der nicht-materiellen Ressourcen entfaltet. Materielle Umverteilung erfolgt in den untersuchten Ländern u.a. über die Sozialversicherungen, die Unterstützung von Familien, die Kinderbetreuung und die Versorgung von alten Menschen.
Drei Arten von Familienpolitik wurden unterschieden.
• Eine universale Sozialpolitik mit dem expliziten Ziel der Chancengleichheit, wie sie von den nordischen Länder (Dänemark, Finnland, Island, Norwegen und Schweden) verfolgt wird. Diese Politik geht mit ausgeprägter Umverteilung einher und finanziert sich mit hohen Steuern, sie bietet öffentliche Dienstleistungen wie Kinderbetreuung an und unterhält einen großen öffentlichen Sektor. Familienpolitisch unterstützen diese Länder die Zweiverdiener-Familien mit gleichberechtigter Aufteilung von Erwerbs- und Familienarbeit zwischen Frau und Mann ("dual-earner model").
• Ein zweiter Typ von Familienpolitik("market-oriented model") beschränkt sich im Wesentlichen auf die Unterstützung derjenigen, die arm sind. Dies gilt z.B. für die USA, England, Australien und Japan.
• Eine dritte Form der Sozialpolitik fokussiert auf die soziale Unterstützung der traditionellen Familie mit dem Mann als Einkommenserzieler ("general family model") und gilt u.a. für Deutschland, Österreich, Frankreich und Italien.
Die Auswertung für die Familienpolitik ergibt das höchste Ausmaß an materieller Umverteilung für die Länder mit dem Zwei-Einkommenmodell. Eine Mittelstellung nehmen die Länder mit dem allgemeinen Familienmodell ein. Die geringste Umverteilung erbringt das Markt-orientierte Modell.
Die Kindergesundheit steht in enger Verbindung mit dem Ausmaß der Umverteilung - je höher der Transfer, desto niedriger die Kindersterblichkeit. Die weltweit niedrigste Kindersterblichkeit besteht neben Japan in Schweden, Finnland und Norwegen. Hier hatte die Politik Mitte bis Ende der 1960-er Jahre für einen schnellen Anstieg der Umverteilung in Richtung von Familien mit zwei berufstätigen Eltern gesorgt, hauptsächlich durch Elternzeiten mit einkommensabhängigem Elterngeld. Dies sicherte die beiden Einkommen und senkte die Armutsquoten bei Familien mit Kindern. Ein Zusammenhang zwischen Kindersterblichkeit und Bruttoinlandsprodukt konnte für die untersuchten Länder nicht festgestellt werden.
Bezüglich der Rentenpolitik werden ebenfalls drei Typen unterschieden, je nach Ausprägung der staatlich gewährleisteten Absicherung. Diese ist in Finnland, Norwegen und Schweden umfassend ("encompassing"). Länder wie Deutschland, Österreich, Belgien, Italien und Japan nehmen eine Zwischenstellung ein ("corporatist"). In den USA, England, Kanada, Australien und herrscht die private finanzielle Altersabsicherung vor ("targeted").
Bei der Rentenpolitik geht ein höheres Maß an Umverteilung bezüglich der Grundrente mit niedrigerer Sterblichkeit einher. Dies dürfte daran liegen, dass hauptsächlich die Bezieherinnen einer niedrigen Rente von der Umverteilung profitieren und damit die Altersarmut gemindert wird.
Die Autoren schlussfolgern, dass die Sozialpolitik eines Landes über das Ausmaß der materiellen Umverteilung wesentlichen Einfluss auf die Bevölkerungsgesundheit hat. Ein Mangel an Ressourcen führt zu erhöhten Morbiditäts- und Mortalitätsrisiken. Ökonomische Ressourcen sind am wichtigsten, weil sie leicht in andere Formen von Ressourcen umgewandelt werden können, die den Menschen helfen, ihre Lebensbedingungen zu kontrollieren und zu lenken. Daher sei die Sozialpolitik von großer Bedeutung für die Minderung der sozialen Ungleichheit der Gesundheit.
Die Studie ist kostenlos als Abstract und nach Anmeldung ebenfalls kostenlos herunterladbar.
Lundberg et al. The role of welfare state principles and generosity in social policy programmes for public health: an international comparative study. The Lancet 8. November 2008
David Klemperer, 29.11.08
Großzügiges Untersuchungs- und Versorgungssystem aber mittelmäßige Ergebnisse: Achter Platz im Euro-Diabetes-Index für Deutschland
 Der zuletzt mit seinem Jahresbericht 2007 im Forum vorgestellte "Euro-Gesundheitsheitskonsumenten-Index" beschäftigt sich in einer krankheitsspezifischen 2008-er Ausgabe mit der europaweiten Versorgung der häufigsten so genannten "Volkskrankheit", des Diabetes.
Der zuletzt mit seinem Jahresbericht 2007 im Forum vorgestellte "Euro-Gesundheitsheitskonsumenten-Index" beschäftigt sich in einer krankheitsspezifischen 2008-er Ausgabe mit der europaweiten Versorgung der häufigsten so genannten "Volkskrankheit", des Diabetes.
In dem u.a. auf Wahrnehmungen und Erfahrungen von Patienten bzw. Verbrauchern in 5 Bereichen (Information, Rechte und Wahlfreiheit der Konsumenten, Großzügigkeit, Prävention, Zugang zu Verfahren und Ergebnissen ) und 26 Leistungsindikatoren gestützten erstmaligen europaweiten Diabetes-Ranking lag Deutschland auf Platz 8 und erzielte 751 von 1.000 möglichen Punkten. Dies bedeutet allerdings einen stetigen Abstieg vom 3. über den 5. Platz auf den gegenwärtig achten Rang. Auf Platz 1 liegt Dänemark, gefolgt von Großbritannien und Frankreich. Schwacher Trost: Das Musterland Schweden liegt auf Platz 11. Schlusslicht der 29 untersuchten Länder ist Bulgarien.
Der Diabetes-Index setzt sich aus öffentlichen Statistiken und Ergebnissen unabhängigen Untersuchungen zusammen. Erstellt wird er von der Analyse- und Informationsorganisation Health Consumer Powerhouse.
Entscheidend für die relativ schwache Position Deutschlands ist nach Ansicht der MacherInnen des Index nicht der Mangel an Untersuchungen und dafür entwickelten Leitlinien und Vorschriften oder ein schlechter Zugang zur Versorgung, sondern die geringe Qualität der Behandlungserfolge.
"Deutschland besitzt ein äußerst großzügiges System mit einer ausgezeichneten Abdeckung von Komplikationsuntersuchungen für Diabetiker. Nur die Resultate (auch in anderen Studien zu sehen) sind überraschenderweise mittelmäßig!" sagt Dr. Beatriz Celloba Garrofé, Projektmanagerin für den Diabetes Index.
In den 5 Bereichen, sieht es in Deutschland im Vergleich zum Spitzenreiter Dänemark besonders schlecht bei der Information, den Konsumentenrechten und Wahlmöglichkeiten (Dänemark: 187 von 200 möglichen Punkten; Deutschland: 120 von 200) aus.
Damit ist die beliebte Reaktion auf bekannt werdende Defizite im deutschen Versorgungssystem, nämlich die mehrjährige Entwicklung neuer und zusätzlicher Untersuchungen und Beratungsangebote in den häufig identischen nationalen Beiräten und ihre noch aufwändigere Dissemination und Implementation, offensichtlich nicht das allein wirksame Mittel gegen die gleichzeitig beschworene "Diabetes-Epidemie". Im Übrigen sind die adäquaten Untersuchungs- und Betreuungsmethoden, wie etwa regelmäßige Fuß- und Augenuntersuchungen oder die Messung des HbA1c-Wertes statt unendlich vieler Blutzuckermessungen sowie strukturierte Kurse für bestimmte Diabetikergruppen, seit vielen Jahren bekannt und höchstens noch graduell erneuerungsbedürftig.
Weniger bekannt oder unbeachtet sind dagegen die Ergebnisse der Forschung zur Behandlung des Diabetes und ihre komplexen wie hochplausiblen und evidenten Ergebnisse. Sie alle zeigen, dass es mit bloßen Appellen, von welcher Autorität auch immer, nicht möglich sein dürfte, am kritischen Status quo Gravierendes zu verändern.
Die kompletten Ergebnisse des "Euro Consumer Diabetes Index 2008" sind auf 55 Seiten als PDF-Datei kostenlos zu erhalten.
Eine sehr kompakte und faktengesättigte eine Druckseite umfassende so genannte Quick-Info-Matrix gibt es ebenfalls kostenlos zu beziehen.
Bei dieser Gelegenheit sei auch auf die am 13. November 2008 erschienene Ausgabe des "Euro Health Consumer Index 2008" hingewiesen.
Im Mittelpunkt stehen das aktuelle Ranking der 31 untersuchten europäischen Länder und auch eine Darstellung ausgewählter Veränderungen und Trends der letzten vier Jahre.
Zur Spitzengruppe des Rankings stellt der Report fest: "This year Netherlands is the outstanding winner, deserving our congratulations for systems reform that seem to combine consumer influence with excellent outcomes. Denmark, in silver position, shows that a creative national health strategy can bear fruit rapidly. Following in the top ranks there are a number of climbers in different ways making inspiring advancement, to be closely
followed during the next few years."
Die Grundeigenschaft der TOP 10 des Vergleichs bringt der EHCI auf den Nenner "BBB; Bismarck Beats Beveridge - yet again". Dass es das Ur-Bismarck-System Deutschlands hier "nur" auf Platz 6 geschafft hat, wirkt angesichts des Generaltrends zwiespältig.
Der Report enthält einen ausgezeichneten Überblick mit Links zu Spezialwebsites über Patientenrechte oder zu zahlreichen nationalen Berichtssystemen und liefert insofern genügend Material für InteressentInnen, die nicht nur in die oft vordergründigen Ranking-Tabellen schauen wollen.
Den kompletten 71 Seiten umfassenden Text des "Euro Health Consumer Index 2008" von Arne Björnberg und Marek Uhlir erhält man ebenfalls kostenlos.
Bernard Braun, 23.11.08
Internationaler Vergleich der Versorgung von chronisch Kranken in acht Ländern: Deutschland - wie gewohnt - im Mittelfeld!
 Der Zugang zu Versorgungsleistungen, die Koordination einer meist komplexen und multisektoralen Versorgung und medizinische Irrtümer bei Medikamenten und bei Laboruntersuchungen gehören für Personen mit komplexen gesundheitlichen Problemen bzw. chronisch Kranken zu den wichtigsten Leistungen, die sie von ihrem Gesundheitssystem erwarten.
Der Zugang zu Versorgungsleistungen, die Koordination einer meist komplexen und multisektoralen Versorgung und medizinische Irrtümer bei Medikamenten und bei Laboruntersuchungen gehören für Personen mit komplexen gesundheitlichen Problemen bzw. chronisch Kranken zu den wichtigsten Leistungen, die sie von ihrem Gesundheitssystem erwarten.
Wie es damit im internationalen Vergleich in Australien, Kanada, Frankreich, Deutschland, Niederlanden, Neuseeland, Großbritannien und den USA aussieht erforschten im Auftrag des us-amerikanischen "Commonwealth Fund" C. Schoen, R. Osborn, S. K. H. How, M. M. Doty und J. Peugh und veröffentlichten ihre Ergebnisse in der neuesten (13. November 2008) Web Exclusive-Ausgabe von "Health Affairs" (Seite 1-16) unter dem Titel, In Chronic Condition: Experiences of Patients with Complex Health Care Needs, in Eight Countries, 2008".
Dazu interviewten die AutorInnen von März bis Mai 2008 innerhalb des "Commonwealth Fund International Health Policy Survey of Sicker Adults" in den genannten 8 Ländern 7.500 (darunter z.B. 867 deutsche und 1.007 US-BürgerInnen) chronisch an mindestens einer der an 7 Erkrankungen (Hochdruck, Herzerkrankungen, Diabetes, Arthritis, Lungenprobleme, Krebs und Depression) leidenden Personen per Telefon.
Zu den wichtigsten Ergebnissen zählen:
• Zwischen 7 (Niederlande) und 54 % (USA) der Befragten hatten kostenbedingte Probleme beim Zugang zur Versorgung (Deutschland=26 %).
• Zwischen 14 (NL) und 34 % (USA) hatten mit Koordinationsproblemen (u.a. Doppeluntersuchungen aufgrund mangelnder Transparenz) zu tun (D=26%, d.h. der zweithöchste Wert). 32 % der in Deutschland Befragten sagten, dass ihre in den letzten 2 Jahren besuchten Fachärzte keine Informationen über ihre Behandlungsgeschichte gehabt hätten. In Neuseeland betrug diese Subgruppe lediglich 12 %.
• 17 % der Befragten in den Niederlanden und 34 % in den USA hatten mit Irrtümern im medizinischen, Arzneimittel- und Laborbereich zu tun (D=19%).
• Während 41 % der chronisch Kranken in den USA im Jahr vor der Befragung mehr als 1.000 US-Dollar aus eigener Tasche für ihre Versorgung ausgeben mussten, waren britische (4 %) und niederländische Patienten (8 %) vor solchen Lasten relativ geschützt. In Deutschland belief sich dieser Anteil auf 13 %.
• In den vergangenen zwei Jahren mussten 64 % der kanadischen Chroniker eine Notfallstation aufsuchen, dicht gefolgt von den 59 % der US-Chroniker, die dies ebenfalls machen mussten und dann mit großem Abstand 39 % der deutschen Chroniker. Rund 20% von diesen Patienten suchten die Notfallstation deswegen auf, weil sie trotz der im Grunde ambulant behandelbaren Störung keinen verfügbaren Arzt gefunden hatten.
• Nur ein Viertel der Chroniker in den USA und Kanada erhielten bei Bedarf eine Behandlung am selben Tag ("same-day access") und mussten teilweise sehr lange warten. Dagegen erhielten 60% der holländischen, 54 % der neuseeländischen, 48 % der britischen und 43 % der deutschen chronisch Kranken einen sofortigen Behandlungstermin.
• An der Spitze der Länder, in denen chronisch Kranke 6 und mehr Tage auf einen Arzttermin warten mussten oder ihn sogar nie erhielten lag Kanada mit 34 %, dicht gefolgt von Deutschland mit 26 % und mit dem Schlusslicht Niederlande mit 3 % der Befragten.
• Ganz am Rande zeigen sich auch solch interessante Unterschiede der Behandlung wie der, dass 50% der deutschen Befragten in den zwei vergangenen Jahren 4 und mehr Ärzte in Anspruch nahmen während dies in Großbritannien nur 31 % berichteten.
• In Deutschland war der Anteil der Chroniker, die einen kompletten Umbau des Versorgungssystems für notwendig erachteten, mit 26 % am zweithöchsten (nach den US-Bürgerinnen mit 33 %) während er in den Niederlanden mit 9 % am niedrigsten lag.
Die ebenfalls vom Commonwealth Fund unterstützte spezielle Analyse der OECD Health Data 2008, im November 2008 veröffentlicht unter der Überschrift "Multinational Comparisons of Health Systems Data, 2008" von Gerard F. Anderson und Patricia Markovich (Johns Hopkins University) unterstreicht und hinterlegt wichtige Erkenntnisse der Interviewbefragung.
Ein 36 Seiten umfassendes Chartpack über die Ergebnisse des Surveys zu den wichtigsten Zentraleffekte und Trends im Versorgungsszenario gibt es kostenlos als PDF-und Powerpointdatei.
Die 16 Seiten eines weiteren Chartpacks zum internationalen Vergleich wichtiger Eckziffern im OECD-Health-Data-Report von Anderson und Markovich sind ebenfalls kostenlos erhältlich.
Und schließlich erhält man auch den 16 umfassenden kompletten Aufsatz von Schoen et al. kostenlos als PDF-Datei.
Bernard Braun, 21.11.08
"Revalidierung" und "Rezertifizierung": Wie regulieren andere Staaten die lebenslange Weiterbildung von Ärzten?
 In einer großen Zahl europäischer Staaten hat sich aufgrund von Besorgnis über "ärztliche Kunstfehler" ein zunehmendes Interesse an einer Qualitätssicherung im Bereich der medizinischen Versorgung und dabei insbesondere der ärztlichen Qualifikationen entwickelt. In einem Übersichtsartikel Londoner Wissenschaftler, der jetzt auf der Europäischen Ministerkonferenz der WHO zum Thema Gesundheitssysteme in Estland vorgestellt wurde, wird aufgezeigt, wie andere Länder in Europa und Übersee diese Anforderungen an Ärzte zum lebenslangen Lernen aktuell regeln und welche Perspektiven sich für die nahe Zukunft zeigen.
In einer großen Zahl europäischer Staaten hat sich aufgrund von Besorgnis über "ärztliche Kunstfehler" ein zunehmendes Interesse an einer Qualitätssicherung im Bereich der medizinischen Versorgung und dabei insbesondere der ärztlichen Qualifikationen entwickelt. In einem Übersichtsartikel Londoner Wissenschaftler, der jetzt auf der Europäischen Ministerkonferenz der WHO zum Thema Gesundheitssysteme in Estland vorgestellt wurde, wird aufgezeigt, wie andere Länder in Europa und Übersee diese Anforderungen an Ärzte zum lebenslangen Lernen aktuell regeln und welche Perspektiven sich für die nahe Zukunft zeigen.
Mit dem im United Kingdom entwickelten Begriff der "Revalidierung" sind Vorgehensweisen angesprochen, die dem Erhalt der ärztlichen Berufskompetenz dienen, im weiteren Sinne fallen darunter auch Maßnahmen gegen Ärzte mit ungenügender Praxistauglichkeit und Methoden zur Verbesserung der ärztlichen Leistung. "Rezertifizierung" ist dabei eine Vorgehensweise, die - zum Teil erst nach Prüfungen - die ärztliche Wieder-Zulassung regelt. Die Notwendigkeit zu einer wiederholten Überprüfung ärztlicher Kompetenzen im Verlauf der Berufslebens ergab sich aus mehreren Gründen. So hatte eine Metaanalyse von 62 schon veröffentlichten Studien gezeigt, dass in mehr als der Hälfte der Studien festgestellt wurde, dass Ärzte mit zunehmenden Praxisjahren abnehmende Behandlungsleistungen zeigen. "Der Schluss liegt nahe," so heißt es in dem Artikel der Londoner Forscher, "dass ältere Ärzte und solche, die seit vielen Jahren praktizieren, über weniger Faktenwissen verfügen, mit geringerer Wahrscheinlichkeit den angemessenen Versorgungsstandards genügen und möglicherweise dürftigere Behandlungserfolge aufweisen können."
Darüber hinaus gab es aber auch öffentlichen Druck, der sich etwa in Meinungsumfragen zeigte. In einer Erhebung des "Eurobarometer" bezeichnen fast vier von fünf Bürgern der Europäischen Union (78%) medizinische Kunstfehler als ein Problem in ihrem Land und sind der Ansicht, Ärzte sollten regelmäßig überprüft werden um sicherzugehen, dass ihre Kenntnisse und Fähigkeiten noch zeitgemäß sind. Ähnliche Einstellungen werden aus den Umfragen in den USA berichtet.
Der Artikel skizziert für einige Länder (darunter: Deutschland, UK, Frankreich, USA), wie dort das Problem der Revalidierung und Rezertifizierung gehandhabt wird. In einer umfangreichen sechsseitigen Tabelle wird darüber hinaus für eine Vielzahl von Staaten das exakte Procedere beschrieben.
Dargestellt wird in dem Artikel unter anderem:
• Das Gesundheitsministerium in England hat sich verpflichtet, ein verbindliches Revalidierungssystem einzuführen, mit dem alle Ärzte erfasst werden sollen. Die Ärzte sollen alle fünf Jahre ihre Praxislizenz erneuern.
• Seit 2005 müssen Ärzte in den Niederlanden sich medizinisch fortbilden und alle fünf Jahre einer kollegialen Visite unterziehen. Diese Prüfungen und Praxisbegehungen werden von einem Kollegium aus drei Ärzten durchgeführt, von denen einer kürzlich visitiert worden war und ein anderer demnächst visitiert werden wird. Visitationen bestehen aus einer umfassenden Praxisbewertung und Diskussionen zur Befolgung klinischer Leitlinien oder der Einbeziehung von Patienten in die Therapieentscheidungen.
• Das Zertifizierungssystem in den USA ist sehr umfassend. Ursprünglich war die Teilnahme an diesem System freiwillig. Doch wuchs allmählich der Druck auf die Ärzte (u.a. durch starke Verbraucherverbände), sich um eine Zertifizierung und auch Rezertifizierung zu bemühen. Im Jahr 2006 wiesen dann 87% der Ärzte in den USA ein Zertifikat auf.
Der Artikel stellt schließlich fest, dass in einer großen Zahl von Ländern umfassende Bemühungen laufen, eine Rezertifizierung von Ärzten einzuführen oder neu zu regeln. Denn: "Anhand von Rezertifizierungsmaßnahmen lassen sich leistungsschwache Ärzte identifizieren. Wie Erfahrungen aus den USA zeigen, können auf diesem Wege auch gesundheitliche Resultate und die Versorgungsqualität angehoben werden." Allerdings erkennen die Autoren keinen Königsweg zur Verfolgung dieser Ziele. "Anreize und Sanktionen in unterschiedlicher Gewichtung eignen sich wahrscheinlich für die jeweiligen Länder am besten. Die derzeit schärfste Sanktion besteht im Entzug der Zulassung."
Der Aufsatz ist auch in deutscher Sprache kostenlos und im Volltext verfügbar: Sherry Merkur, Philipa Mladovsky, Elias Mossialos und Martin McKee: Sind lebenslanges Lernen und Revalidierung Garanten für die Praxistauglichkeit von Ärzten?
Darüber hinaus gibt es auf der WHO-Website eine Reihe weiterer Papiere, die auf der Europäischen Ministerkonferenz der WHO zum Thema "Gesundheitssysteme, Gesundheit und Wohlstand" vorgelegt werden, u.a: Die ökonomischen Kosten gesundheitlicher Defizite in der Europäischen Region, Leistungsmessung zur Verbesserung der Gesundheitssysteme, Gesundheitssysteme, Gesundheit und Wohlstand - Bewertung der Argumente für Investitionen in Gesundheitssysteme, Welche Stellung haben Patienten im Entscheidungsprozess in eigener Sache?, Wie lässt sich ein ausgewogenes Verhältnis zwischen den verschiedenen Pflegesettings für ältere Menschen herstellen? Wie kann ein optimaler Qualifikationsmix effektiv verwirklicht werden - und warum?
Hier ist die Download-Seite der WHO für die Papiere
Gerd Marstedt, 24.6.2008
USA: Bis zu 101.000 vermeidbare Tote pro Jahr durch gezielte präventive Interventionen bei den bis zu 75-Jährigen
 Wäre es in den USA gelungen, die Rate der potenziell durch gezielte gesundheitlichen Maßnahmen beeinflussbaren und vermeidbaren Sterblichkeit unter den bis zu 75-Jährigen zwischen 1997/98 und 2002/03 auf das Niveau der drei Industrieländer (Frankreich, Japan, Australien) mit dem niedrigsten Wert für diesen Indikator abzusenken, wären zuletzt rund 101.000 weniger tote BürgerInnen zu beklagen gewesen. Hätten die USA wenigstens den Wert der durchschnittlichen Absenkung dieser Rate in allen18 hierzu untersuchten anderen Industrieländern erreicht, wären jährlich noch ungefähr 75.000 US-AmerikanerInnen von 0 bis 75 Jahren am Leben.
Wäre es in den USA gelungen, die Rate der potenziell durch gezielte gesundheitlichen Maßnahmen beeinflussbaren und vermeidbaren Sterblichkeit unter den bis zu 75-Jährigen zwischen 1997/98 und 2002/03 auf das Niveau der drei Industrieländer (Frankreich, Japan, Australien) mit dem niedrigsten Wert für diesen Indikator abzusenken, wären zuletzt rund 101.000 weniger tote BürgerInnen zu beklagen gewesen. Hätten die USA wenigstens den Wert der durchschnittlichen Absenkung dieser Rate in allen18 hierzu untersuchten anderen Industrieländern erreicht, wären jährlich noch ungefähr 75.000 US-AmerikanerInnen von 0 bis 75 Jahren am Leben.
Dies ist eines der dramatischsten Ergebnisse einer großen Studie, die zu den beiden genannten Zeitpunkten die Rate der altersstandardisierten vermeidbaren Mortalität ("amenable mortality") in den USA, Kanada, Australien, Neuseeland, Japan und 14 westeuropäischen Ländern, darunter Deutschland, untersuchten. Die an der London School of Hygiene and Tropical Medicine arbeitenden Forscher, Ellen Nolte und C. Martin McKnee, veröffentlichten die wichtigsten Ergebnisse jetzt unter der Überschrift "Measuring the Health of Nations: Updating an Earlier Analysis" in der US-Fachzeitschrift "Health Affairs" (Januar/Februar 2008; 27 (1): 58-71).
Für die Berechnung des in den 1970er Jahren u.a. für die Bewertung und den Quer- wie Längsschnittsvergleich von Qualität und Performance von nationalen Gesundheitssystemen entwickelten Indikators nutzen Nolte und McKee Daten der Weltgesundheitsorganisation WHO über die Sterblichkeit an einer Reihe von vermeidbaren Krankheiten (z. B. behandelbare Krebserkrankungen, Diabetes and Herz-Kreislauferkrankungen), die durch präventive Interventionen im weitesteren Sinne beeinflusst werden können.
Zu den wichtigsten Ergebnissen zählen:
• Zwischen den beiden Untersuchungszeitpunkten sank die Rate der "amenable mortality" in allen Ländern (ohne die USA) um durchschnittlich 16%.
• In den USA nahm diese Rate lediglich um 4% ab.
• 1997/98 lag die USA mit 114,7 Toten pro 100.00 Einwohner an vierter Stelle der Neunzehner-Rangliste. Schlechter als die USA waren die Werte nur noch in Finnland, Portugal, Großbritannien und dem "Spitzenreiter" Irland mit rund 134 Toten pro 100.000 Einwohner. Den geringsten Wert vermeidbarer Sterblichkeit gab es mit 76 Toten pro 100.000 Einwohner in Frankreich. Deutschland befand sich, wie so oft, mit 106 vermeidbaren Toten/100.000 Einwohnern im Mittelfeld.
• 2002/03 liegen die USA mit 110 vermeidbaren Toten/100.000 Einwohnern an der Spitze, dicht gefolgt von Portugal (104), Irland (103) und Großbritannien. Frankreich weist nachwievor den niedrigsten Wert auf, und zwar mit 65 vermeidbaren Toten 11 Tote/100.000 Einwohnern weniger als rund 5 Jahre zuvor. In Deutschland sank die Anzahl der vermeidbaren Toten um 19, lag damit 2003 bei 90 Toten und weiterhin im Mittelfeld der 19 untersuchten Nationen.
• Für die USA bedeuten diese Berechnungen, dass selbst der niedrigere Wert von 75.000 durch im weiten Sinn präventiven Maßnahmen vermeidbaren Toten noch rund doppelt so hoch ist wie die vom US-Institute of Medicine geschätzte Anzahl von vermeidbaren Toten aufgrund medizinischer Irrtümer und Fehler - eine Zahl, welche die US-Öffentlichkeit extrem zum Nachdenken über die Qualität ihres Gesundheitssystems gebracht hat.
• Auch wenn sich die vermeidbare Mortalität in Deutschland konstant im Mittelmaß bewegt ist es kein Grund zum Zurücklegen: Auch hier könnten jährlich Tausende von Toten vermieden werden, wenn es gelänge, durch geeignete und weitgehend bekannte und erprobte Maßnahmen das Niveau Frankreichs zu erreichen.
Die Ergebnisse kann man kostenfrei nur in einem inhaltlich sehr kargen Abstract des "Health Affairs"-Aufsatzes nachlesen.
Der komplette Aufsatz setzt ein Abonnement voraus, das vor allem angesichts der anhaltenden Wechselkursstärke des Euro, von Interessenten an der internationalen und vor allem angelsächsischen Gesundheitspolitik auch generell erwogen werden sollte. Nicht-US-StudentInnen zahlen als Individuen im Moment für jährlich 6 dicke gedruckte und online verfügbare Zeitschriftenbände 134 US-Dollar, Nichtstudierende 185 US-Dollar. Ein zeitlicher befristeter Zugriff auf einen Aufsatz kostet 12,95 US-Dollar.
Wer etwas mehr lesen und sehen will, kann sich die bekannt solide Zusammenfassung der Ergebnisse von Deborah Lorber in der stets zwei Seiten umfassenden "In the Literature"-Reihe des Commonwealth Fund kostenlos herunterladen.
Bernard Braun, 8.1.2008
"Reaching the poor with health services" - Beispiele für den Erfolg von Public Health-Modellen in Ländern der 3. Welt.
 Angesichts der Tatsache, dass in den Entwicklungsländern trotz einiger Verbesserungen in den letzten Jahren bereits in der Zeit, die benötigt wird, diesen Text zu lesen, Tausende von Neugeborenen, Kindern und Jugendlichen an einer Handvoll Infektionskrankheiten sterben, macht deutlich, wie notwendig es ist, Mittel und Wege zu finden, diese nachhaltig die Entwicklung dieser Länder blockierende Entwicklung abzubremsen.
Angesichts der Tatsache, dass in den Entwicklungsländern trotz einiger Verbesserungen in den letzten Jahren bereits in der Zeit, die benötigt wird, diesen Text zu lesen, Tausende von Neugeborenen, Kindern und Jugendlichen an einer Handvoll Infektionskrankheiten sterben, macht deutlich, wie notwendig es ist, Mittel und Wege zu finden, diese nachhaltig die Entwicklung dieser Länder blockierende Entwicklung abzubremsen.
Dazu gehört vor allem die Verbesserung der hygienischen Verhältnisse (z. B. sauberes Trinkwasser und funktionierende Abwasserbeseitigung) aber auch der Aufbau einer Gesundheitsversorgung, die vor allem die extreme Betroffenheit der armen Bevölkerung vor Krankheit und frühzeitigem Tod abbaut. Klar ist, dass ein noch so gut gemeinter Export europäischer oder nordamerikanischer Versorgungskonzepte und Strukturen zumindest für eine lange Zeit weder die gewünschte Wirksamkeit entfalten kann, noch finanzierbar ist.
Will man aber dann nicht in die Rolle desjenigen geraten, dem im eigenen Wohlfahrtsland keine Leistung zu unsinnig ist, der aber der 3. Welt Austerität predigt, stellt sich die Frage, ob es nicht Gesundheitsversorgungs-Modelle gibt, die so einfach und unaufwändig wie nötig und so wirksam und problemnah wie möglich sind.
Dass es sie gibt und wie phantasievoll und erfolgreich sie funktionieren, kann man seit kurzem in den ersten Beiträgen einer von der Weltbank veröffentlichten und von der niederländischen Regierung mitfinanzierten Reihe von "models of good practice" nachlesen, der "Reaching the Poor Policy Brief Series".
Die selbstgesteckten Ziele der Reihe sind empirisch und praktisch zu zeigen, dass es möglich ist, Ungleichheit im Gesundheitswesen anzugehen und über ein möglichst breites Publikum einen globalen Dialog über dieses oft vernachlässigte Problem zu generieren.
Gestartet wird die Serie mit zwei 4 Seiten umfassenden Berichten über praktizierte Beispiele in Indien und Nepal.
Das kostenlos herunterladbare Beispiel aus dem indischen Bundesland Gujarat stellt unter dem Titel "Community-Based Womens Trade Union Brings Health Care to the Poor" vor, wie eine Frauengewerkschaft, die 1972 in diesem Bundesland gegründete "Self-Employed Womens Association (SEWA)", mit drei sehr preiswerten oder kostenlosen Gesundheitsangeboten, die sich vor allem an arme und schlecht ausgebildete Frauen im gebärfähigen Alter richtet, seit 1999 hochakzeptiert den Zugang zu Behandlungs- und Beratungsangeboten zu allen Fragen um die reproduktive Gesundheit verbesserte. Jährlich 12.500 Frauen nutzen insbesondere in ländlichen Gegenden das Angebot von so genannten "Reproductive health mobile camps", in denen 6 Teilzeitärzte und 50 "Barfuß-Ärzte und _manager" Weiterbildungskurse, Übungen und diverse Basisuntersuchungen durchführen. Der Entdeckung von Tuberkulose und ihre Behandlungen widmen sich 5 stationäre Zentren mit 2-3 Beschäftigten und 11 "grassroots"-TB-Experten für mittlerweile durchschnittlich jährlich knapp 600 PatientInnen. An durchschnittlich 6.000 Frauen jährlich richten sich schließlich gezielte Weiterbildungsangebote mit Schwerpunkt bei den sexuellen und reproduktiven Erkrankungen. Das Angebot wird derzeit von 35 "grassroots workers" erbracht.
Ein übergreifendes Ziel der SEWA-Gesundheitsangebote ist, möglichst viele Kapazitäten unter den örtlichen Frauen aufzubauen. Dabei spielen die traditionellen Hebammen (dais) eine entscheidende Rolle, mit dem Ziel, sie zu "barefoot doctors in their communities" zu machen.
Die Aufzählung der Erfolgsbedingungen ("What worked and why") zeigt, welche Kraft wirkliche "public health"-Ansätze entfalten können und welche Faktoren in ihnen wichtig sind (z. B. "the services are delivered by women and by (o rat least in part by) the poor themselves").
Einen ganz anderen Ansatz für denselben, nämlich den Bereich der reproduktiven Gesundheit, wählte das zwischen 1998 und 2003 durchgeführte "Nepal Adolescent Project (NAP)" über das in einer zweiten Kurzinformation unter der Überschrift "Participatory Planning Improves Reproductive Health for Disadvantaged Youth" berichtet wird. Wie die Überschrift andeutet ging es in dem Projekt vor allem darum zu prüfen, ob ein beteiligungsorientierter Ansatz für junge Personen im reproduktionsfähigen Alter mehr Verbesserungen bei der sexuellen und reproduktiven Gesundheit erbringt als mit professionalisierten und von Experten und ihren Vorgehensweisen geprägten Standardinterventionen.
Sowohl beim Zugang zu Gesundheitseinrichtungen, bei der Schwangerschaftsvorsorge und einem gesicherten Wissen über die Übertragungswege des HIV verbesserte das stark auf kommunale Ressourcen und Akteure setzende Beteiligungskonzept erheblich den Nutzen für die arme und/oder ländlichen Menschen. So war die Wahrscheinlichkeit, dass junge Frauen aus Städten Schwangerschaftsvorsorge in Anspruch nahmen vor der Intervention 16mal so hoch wie bei auf dem Lande lebende junge Frauen, eine Differenz, die nach der Intervention "nur" noch 1,2mal so hoch war. In der Kontrollgruppe gab es dagegen kaum Verbesserungen zum Zustand vor dem Projektstart.
Auch hier wird klar, dass typische "public health"-Faktoren wie der Bezug zur Kommune und das "empowering" der Zielgruppe unter Wahrung und Nutzung kultureller Spezifika die entscheidenden Erfolgsbedingungen sind.
Bernard Braun, 28.11.2007
Soziale Sicherung wieder im Kommen
 Deutschland liegt voll im weltweiten Trend. Nicht nur hierzulande steigt zumindest in weiten Teilen der Bevölkerung die Einsicht, dass Sozialeinschnitte und Dumpinglöhne keineswegs zur Genesung von Volkswirtschaften und zu allgemeinem Reichtum führen. So wie die Agenda 2010 gerät weltweit die ideologisch geprägte Verengung von Entwicklung auf Wirtschaftswachstum um jeden Preis unter Druck. Lange bevor Schröder, Hartz und Co. den Deutschen den Gürtel enger schnallten, hatten Weltbank, Internationaler Währungsfonds und andere Entwicklungsorganisationen den armen Ländern des Südens so genannte Strukturanpassungsprogramme aufgezwungen und spürbare Einschnitte im ohnehin meist kläglichen sozialen Sicherungsnetz verordnet.
Deutschland liegt voll im weltweiten Trend. Nicht nur hierzulande steigt zumindest in weiten Teilen der Bevölkerung die Einsicht, dass Sozialeinschnitte und Dumpinglöhne keineswegs zur Genesung von Volkswirtschaften und zu allgemeinem Reichtum führen. So wie die Agenda 2010 gerät weltweit die ideologisch geprägte Verengung von Entwicklung auf Wirtschaftswachstum um jeden Preis unter Druck. Lange bevor Schröder, Hartz und Co. den Deutschen den Gürtel enger schnallten, hatten Weltbank, Internationaler Währungsfonds und andere Entwicklungsorganisationen den armen Ländern des Südens so genannte Strukturanpassungsprogramme aufgezwungen und spürbare Einschnitte im ohnehin meist kläglichen sozialen Sicherungsnetz verordnet.
Im Fahrwasser des marktradikalen Ökonomen Milton Friedman, der den Markt als geeignetsten Regulator für wirtschaftliche wie für soziale Zusammenhänge betrachtete und dem alles Öffentliche, Staatliche zuwider war, gingen die ordoliberalen ReformerInnen allerorten an den Rückbau des Staates und der sozialen Sicherungssysteme. Mittlerweile können sich aber selbst die borniertesten ÖkonomInnen, die sich in der Regel ja nicht durch Erkenntnisse anderer Wissenschaften in ihrem Glauben beirren lassen, nicht mehr über die verheerenden Folgen der "Strukturanpassung" hinwegsehen. Die Tatsache, dass sich soziale Ungleichheit und das Abhängen ganzer Bevölkerungsgruppen letztlich sogar negativ auf die Wirtschaftsentwicklung auswirkt, hat mittlerweile auch jenen ÖkonomInnen zu denken gegeben, die ansonsten unbeirrbar an ihrem Glauben an den Markt festhalten.
Vor diesem Hintergrund findet in der internationalen Entwicklungspolitik ein Umdenken statt: Bloßes Wachstum alleine verbessert nicht die Lage der Bevölkerungsmehrheit, der ersehnte trickle-down-Effekt findet nicht in erkennbarem Ausmaße statt, die Einkommensschere wächst und die gesellschaftliche Ungleichheit nimmt zu. Nach jahrelangem Abbau findet eine Rückbesinnung auf die sozialen Sicherungssysteme statt, die das Ausmaß der Verelendung verringern und zumindest in gewissem Rahmen zur gesellschaftlichen Umverteilung beitragen können.
Mitte September veranstaltete die Deutsche Gesellschaft der Vereinten Nationen (DGVN) gemeinsam mit der Deutschen Gesellschaft für Technische Zusammenarbeit (GTZ) in Berlin eine zweitägige Fachtagung "Soziale Sicherungssysteme in Entwicklungs- und Schwellenländern: Utopie oder Strategie zur Armutsbekämpfung und Friedenssicherung?" Auf der Tagesordnung standen vor allem Kranken- und Rentenversicherungssysteme, aber auch Ansätze zur Arbeitslosenversicherung in verschiedenen Entwicklungs- und Schwellenländern sowie die Bedeutung des Themas soziale Sicherung in der Entwicklungszusammenarbeit. Hier finden Sie das Programm der Konferenz: Soziale Sicherungssysteme in Entwicklungs- und Schwellenländern - Utopie oder Strategie zur Armutsbekämpfung und Friedenssicherung?, die am 18. und 19. September 2007 im Berliner GTZ-stattfand.
Nun hat die DGVN eine umfangreiche Dokumentation der zweitägigen Konferenz zur Verfügung gestellt und auf ihrer Homepage etliche interessante und für die entwicklungs- und sozialpolitische Debatte relevante Beiträge zugänglich gemacht: Dokumentation der zweitägigen Konferenz
Jens Holst, 26.10.2007
Sinkende Prävalenz der Behinderungen älterer Menschen in USA und Spanien - 4:1 für die "compression of morbidity"
 Zu den hartnäckigsten dramatisierenden Mythen der Sozial- und Gesundheitspolitik gehört der von der immer zahlreicher und dann noch kränker werdenden älteren Bevölkerung in den hochindustrialisierten Ländern.
Zu den hartnäckigsten dramatisierenden Mythen der Sozial- und Gesundheitspolitik gehört der von der immer zahlreicher und dann noch kränker werdenden älteren Bevölkerung in den hochindustrialisierten Ländern.
Für die wissenschaftlich unter den Etiketten "Medikalisierung" und "compression of morbidity" geführten Debatte gibt es mittlerweile und weltweit eine Menge empirischer Belege. Sportlich ausgedrückt könnte man die empirische Evidenz für die These, dass eine wachsende Anzahl von Lebensjahren nicht die Zunahme kranker Jahre bedeutet, sondern die "Krankheitslast" an das Ende der Lebenserwartung verschoben wird, mit dem Fussballresultat 4:1 beschreiben.
Hier und in weiteren Forums-Beiträgen sollen nun ältere und neuere Belege für den "Drei-Tore-Vorsprung" vorgestellt werden.
Einer der Klassiker für die These, dass die Morbiditätslast mit wachsendem Lebensalter nicht zu-, sondern abnimmt, ist der 2001 in der Zeitschrift "Proceedings of the National Academy of Science (PNAS)" der USA veröffentlichte Text (PNAS 22. Mai 2001. Vol. 98 und Nr. 11: 6354-6359)
von Kenneth Manton und Xiliang Gu vom "Center for Demographic Studies der Duke University, Durham, North Carolina": "Changes in the prevalence of chronic disability in the United States black and nonblack population above age 65 from 1982 to 1999".
Die wesentlichen Ergebnisse dieser auf den Daten des "National Long-Term Care Survey on disability trends (NLTCS)" beruhenden Studie lauten:
• Die Häufigkeit von dauerhaften Behinderungen in der Altenbevölkerung der USA (65+- und Medicaid-Bevölkerung) sank seit 1982 ständig. Die Abnahme war in den 1990er Jahren höher als in den 1980er Jahren.
• Von 1982 bis 1989 betrug die jährliche Abnahme 0,26 %. Von 1989 bis 1994 nahm der Anteil behinderter älterer Personen um jährlich 0,38 % ab. 1994 bis 1999 stieg die jährliche Abnahme sogar auf 0,56 %.
• Schließlich nahm der Anteil älterer schwarzer Amerikaner mit Behinderungen über die gesamte Untersuchungszeit stärker ab als bei der nichtschwarzen Bevölkerung.
Die sechsseitige kostenlose PDF-Datei dieses Aufsatzes von Manton/Gu gibt es hier.
Die Forschungsergebnisse von Manton und Gu werden in dem ebenfalls 2001 und in den PNAS erschienenen Beitrag von David Cutler (Department of Economics, Harvard University und National Bureau of Economic Research) "The reduction in disability among the elderly" (5. Juni 2001; Vol. 98 und Nr. 12: 6546-6547) noch ausführlich eingeordnet und kommentiert. Der Tenor lautet: "Manton and Gu present clear, overwhelming evidence that the average health of the elderly poulation is improving". Außerdem hebt Cutler besonders die Erkenntnis der beiden Demografen der Duke-Universität hervor,dass gut ausgebildete Personen (gemessen in formalen High School.- und College-Jahren) ungefähr nur die Hälfte der Behinderungsrate aufweisen wie die weniger gut bzw. lang Ausgebildeten. Der Kommentar von Cutler ist hier zu finden.
Fünf Jahre später wiederholte Manton zusammen mit Gu und V. L. Lamb erneut mit Daten des NLTCS die alte Analyse und veröffentlichte seine Ergebnisse unter dem Titel "Change in chronic disability from 1982 to 2004/2005 as measured by long-term changes in function and health in the U.S. elderly population" erneut in den "Proceedings of the National Academy of Science (PNAS)" der USA (28. November 2006; 103(48): 18374 - 18379).
Die aktualisierten Ergebnissen lauteten:
• "We found a significant rate of decline in the prevalence of chronic disability that accelerated from 1982 to 2004."
• Die Rate der Abnahme betrug über den 22-jährigen Untersuchungszeitraum hinweg 1,52 % pro Jahr.
• Der Anteil der altersstandardisierten (standardisiert auf die Altersverteilung des Jahres 2004) nichtbehinderten Personen im 65+-Alter wuchs von 73,5 % in 1982 auf 81 % in 2004.
Auch dieser 6 Seiten umfassende Aufsatz von Manton/Gu und Lamb ist hier komplett als kostenlose PDF-Datei erhältlich.
Wer jetzt den Eindruck gewinnt es handle sich um eine Sonderentwicklung in den USA, kann sich anhand der Ergebnisse einer vergleichbaren Analyse der langjährigen Behinderungstrends in Spanien vom Gegenteil überzeugen.
Die entsprechende Studie "Trends in Disability and Disability-Free Life Expectancy Among Elderly People in Spain: 1986-1999" von Sagardui et al. ist 2005 in der Fachzeitschrift "The Journals of Gerontology Series A: Biological Sciences and Medical Sciences" (60:1028-1034) veröffentlicht worden. Sie stützte sich auf die Daten zweier "National Disability, Impairment and Handicap Surveys" in der 65+-Bevölkerung aus den Jahren 1986 und 1999.
Das wesentliche Resultat lautete:
• "From 1986 through 1999, prevalence of severe disability among Spanish elderly persons decreased substantially, and the duration of life with disability was compressed between a later onset and the time of death."
• Für Männer betrug die jährliche Abnahme der gesamten Behinderungen 3,7 %.
• Bei den Frauen, den Befragten im Alter von 75 und mehr Jahren sowie den Personen mit dem niedrigsten Bildungslevel war die Abnahme geringer.
Näheres kann man hier nur einem kostenlosen Abstract des Aufsatzes entnehmen, der hier erhältlich ist.
Bernard Braun, 16.8.2007
Stand und Entwicklung der Wartezeiten in "National Health System (NHS)"-Gesundheitssystemen
 Zu den Standardkritikpunkten an den steuerfinanzierten bzw. öffentlich-staatlichen "National Health-Service"-Gesundheitssystemen im angelsächsischen Raum gehören die langen Wartezeiten insbesondere auf Behandlungen bei Fachärzten und in Kliniken.
Zu den Standardkritikpunkten an den steuerfinanzierten bzw. öffentlich-staatlichen "National Health-Service"-Gesundheitssystemen im angelsächsischen Raum gehören die langen Wartezeiten insbesondere auf Behandlungen bei Fachärzten und in Kliniken.
Unabhängig davon, ob nicht auch z. B. in Deutschland Wartezeiten existieren und zunehmen, tut es dieser kritischen Debatte praktisch gut, wenn sie auf einer verlässlichen empirischen Grundlage geführt wird.
Dies ist jetzt mit Hilfe eines im Juli/August-Heft der US-Public Health-Zeitschrift "Health Affairs" (2007, 26(4): 1078-87) veröffentlichten Aufsatzes über "Measuring and Reducing Waiting Times: A Cross-National Comparisons of Strategies" in Australien, Neuseeland, Kanada, England und Wales möglich.
Die internationale ForscherInnengruppe um die Australierin Sharon Willcox trägt als erstes die Entwicklung und den aktuellsten empirischen Status von Wartezeiten zusammen.
Danach sieht es in den 5 Ländern folgendermaßen aus:
• Australien: Die durchschnittliche Wartezeit für Operationen betrug 2000-01 27 Tage und stieg auf 29 Tage in den Jahren 2004-05.
• Die durchschnittliche selbst berichtete Wartezeit betrug in Kanada 2003 und 2005 vier Wochen für einen Facharzttermin wegen einer neuen Erkrankung, in beiden Jahren drei Wochen für eine Nicht-Notfall-Diagnostik (z. B. CT) und ohne Veränderung vier Wochen für eine Nicht-Notfall-Operation in 2001, 2003 und 2005.
• In England nahm die Anzahl der Patienten mit langen Wartezeiten ab: Die Anzahl der auf eine Krankenhausbehandlung mehr als 6 Monate wartenden Personen nahm von 265.000 im März 2000 auf 12.000 im November 2005 ab; die mehr als 13 Wochen auf eine ambulante Behandlung Wartenden fiel ebenfalls von 390.000 im März 2000 auf rund 40.000 im September 2005.
• Auch in Neuseeland nahm die Anzahl der Wartelisten-Patienten ab: 2000 warteten 45.000 Personen auf einen Facharzt-Konsultationstermin, 2005 waren es noch 24.000. 2000 warteten über 6 Monate auf eine Behandlung 30.000 Personen und 2005 noch rund 6.000.
• Wales: Die Anzahl der Patienten, die länger als 6 Monate auf eine ambulante Behandlung warteten fiel von 83.878 im Oktober 2002 auf 68.845 im März 2004. Auf eine ambulante Behandlung warteten über 18 Monate 16.641 Patienten im Oktober 2002, im März 2004 waren es noch 6.204 Personen. Über 18 Monate warteten im September 2003 5.964 Patienten auf eine stationäre Behandlung und im März 2004 noch 1.401.
Die erheblichen Unterschiede der Wartezeiten und ihrer Entwicklung zeigen, dass es möglich ist, dieses scheinbare Strukturdefizits von NHS-Systemen erheblich zu beeinflussen. Im Falle des relativ besten Trends in England handelt es sich nach Meinung der Forschung um den Effekt einer Kombination von besserer finanziellen Ausstattung, Anreizen, der Förderung von "good/best practice"-Einrichtungen und einer öffentlichen Bewertung von Gesundheitseinrichtungen, die Vergleiche möglich macht. Versuche, die Nachfrage der Patienten durch eine Priorisierung in Patienten mit dringendem und weniger dringendem Behandlungsbedarf zu strukturieren, haben in den untersuchten Ländern kontroverse Debatten in Gang gesetzt.
Den gesamten Aufsatz von Willcox, Seddon, Dunn, Pearse und Tu "Measuring and Reducing Waiting Times: A Cross-National Comparisons of Strategies" gibt es leider nicht kostenlos.
• Eine Kurzinformation liefert das sehr kurze Abstract des Aufsatzes.
• Eine 2 Seiten umfassende Zusammenfassung der Ergebnisse ist kostenlos als "In the Literature"-Text des Commonwealth Fund kostenlos erhältlich.
Bernard Braun, 17.7.2007
OECD-Rentenvergleich 2007: Rentenniveaus und Bezugsgröße für GKV-Beiträge der Rentner in Deutschland niedrig und sinkend
 Einen weiteren Hinweis auf Finanzierungsprobleme der deutschen solidarischen Sozialversicherungssysteme, die durch einige nicht gesundheitspolitische Reformen und Entwicklungen der letzten Jahre verursacht oder verschärft wurden, liefert der gerade veröffentlichte OECD-Bericht "Pensions at a glance 2007", der sich auftragsgemäß und in Fortsetzung eines älteren Berichts mit dem Rentenniveau und den Rentenreformeffekten in den OECD-Ländern beschäftigt.
Einen weiteren Hinweis auf Finanzierungsprobleme der deutschen solidarischen Sozialversicherungssysteme, die durch einige nicht gesundheitspolitische Reformen und Entwicklungen der letzten Jahre verursacht oder verschärft wurden, liefert der gerade veröffentlichte OECD-Bericht "Pensions at a glance 2007", der sich auftragsgemäß und in Fortsetzung eines älteren Berichts mit dem Rentenniveau und den Rentenreformeffekten in den OECD-Ländern beschäftigt.
Eines seiner für Deutschland wesentlichen Ergebnisse ist sein im OECD-Vergleich für das Jahr 2003/2004 verhältnismäßig niedriges Niveau der Renten aus der Gesetzlichen Rentenversicherung (GRV):
• Beim Verhältnis der Renten zum durchschnittlichen vorherigen Einkommen liegen deutsche Rentner mit 39,9 % auf dem viertletzten Platz einer insgesamt 23 OECD-Länder umfassenden Rangreihe. Der Abstand zum "Schlusslicht" Großbritannien mit 30,8 % ist aber minimal und jedenfalls wesentlich kleiner als zu den "Spitzenreitern" Griechenland mit 95,7 %, Luxemburg mit 88,3 % oder Niederlande mit 81,9 %.
• Das Niveau der Renten, welche diejenigen erhielten, die vorher das doppelte durchschnittliche Einkommen erhielten, lag mit 30 % noch niedriger, aber immerhin rückt Deutschland hier auf den siebtletzten Platz vor. Zu den letztplatzierten Ländern gehören ebenfalls erneut Großbritannien oder Japan und an der Spitze liegen mit Niveaus über 80 % immer noch Griechenland, die Niederlande und Luxemburg.
• Betrachtet man sich das Rentenniveau für die Personen, die als Erwerbstätige nur die Hälfte des durchschnittlichen Einkommens erzielten, erhielt diese schon lebenslang ärmere Personengruppe ebenfalls nur 39,9 % ihres halben Durchschnittseinkommens. Da praktisch alle anderen 22 Länder der damit wahrscheinlichen Altersarmut gegensteuern, rutscht Deutschland in dieser Betrachtung auf den letzten Platz der OECD-Länder. Selbst die US-Amerikaner, die dieser Rentnergruppe angehören, erhielten mit 55,2 % ihres halben Durchschnittseinkommens noch mehr und der Abstand zum vorletzten Land, Japan, betrug rund 8 Prozentpunkte. An der Spitze liegt bei der Rentenpolitik gegen Altersarmut Dänemark, das den armen Rentnern ein Rentenniveau von 119,6 % des vorherigen halben Durchschnittseinkommens verschafft. Wie in einigen anderen sozialen Bereichen (z. B. Bildungschancen für Kinder und Jugendlichen aus unteren sozialen Schichten) auch, ist offensichtlich die Wirksamkeit des deutschen Sozialstaats ausgerechnet bei den unterprivilegiertesten Bevölkerungsgruppen zunehmend eingeschränkt. Dies wird durch weitere Analysedaten des OECD-Berichts vielfach unterstrichen.
• Wie politisch beeinflusst das Rentenniveau ist, zu welchem Volumen sich viele Einzelmaßnahmen addieren und dass es auch anders geht, zeigt eine weitere vergleichende Analyse der OECD. Danach senkten die Rentenreformen der letzten Jahre das Rentenniveau für Personen mit durchschnittlichem Einkommen in Deutschland von 48,7 % auf die bereits bekannten 39,9 %. Nur in wenigen Ländern gab es einen vergleichbaren oder sogar noch kräftigeren Abbau - natürlich von jeweils unterschiedlichen Niveaus aus. Bei der Mehrzahl der OECD-Länder war der Niveauverlust geringer.
Zu den vielen möglichen Folgeeffekten dieser Entwicklungen (z. B. Altersarmut) außerhalb des engeren rentenpolitischen Bereichs gehört die Schwäche und sogar noch laufende Schwächung der Einnahmenbasis für die Beiträge der Rentner zur Gesetzlichen Krankenversicherung.
Hier findet man die kostenlose "Browse_it" oder "Nur-Leseversion" (der Text hat einen durchgehenden "Nur-zum-Lesen"-Aufdruck und kann nicht kopiert oder gedruckt werden) des 208 Seiten umfassenden und über 7 MB großen OECD-Berichts "Pensions at a glance 2007. Public Policies across OECD countries".
Natürlich kann man den Bericht auch in einer Druckversion für 21 Euro hier bestellen.
Bernard Braun, 17.6.2007
Health Policy Monitor: Was passiert gesundheitspolitisch in 20 Ländern?
 Gesundheitspolitische Konzepte und Modelle in vergleichbaren Ländern inner- und außerhalb Europas spielten und spielen eine gewisse Rolle in der deutschen Gesundheitspolitik. Äußerliches Indiz ist das immer häufigere Auftauchen von Disease und Case Management Programmen, Total Quality-Strategien, DRG-Systemen oder Managed Care-Orientierungen im deutschen Gesundheitswesen. Was das meint, welche Erfahrungen damit in den jeweiligen Herkunftsländern gemacht wurden und werden und welche Reformen im Finanzierungs- und Versorgungsbereich dort sonst noch verfolgt werden, trägt seit 2002 der von der Bertelsmann Stiftung initierte und mitgetragene "Health Policy Monitor (HPM)" für derzeit 20 Länder (u.a. Australien, Finnland, Singapore, Slowenien, United Kingdom, USA) zusammen. Zu finden sind dort u.a. auch die Berichte des WHO-getragenen "European Observatory"-Projekts "Health care systems in transition (HiT) profile" für diese Länder.
Gesundheitspolitische Konzepte und Modelle in vergleichbaren Ländern inner- und außerhalb Europas spielten und spielen eine gewisse Rolle in der deutschen Gesundheitspolitik. Äußerliches Indiz ist das immer häufigere Auftauchen von Disease und Case Management Programmen, Total Quality-Strategien, DRG-Systemen oder Managed Care-Orientierungen im deutschen Gesundheitswesen. Was das meint, welche Erfahrungen damit in den jeweiligen Herkunftsländern gemacht wurden und werden und welche Reformen im Finanzierungs- und Versorgungsbereich dort sonst noch verfolgt werden, trägt seit 2002 der von der Bertelsmann Stiftung initierte und mitgetragene "Health Policy Monitor (HPM)" für derzeit 20 Länder (u.a. Australien, Finnland, Singapore, Slowenien, United Kingdom, USA) zusammen. Zu finden sind dort u.a. auch die Berichte des WHO-getragenen "European Observatory"-Projekts "Health care systems in transition (HiT) profile" für diese Länder.
Das Hauptaugenmerk der online und zum Teil auch in gedruckter Buchform zugänglichen Dokumentationen liegt auf der Darstellung politischer Reformen von der Idee über die Details der Implementation bis zum tatsächlichen Wandel. Dabei wird der Darstellung der verschiedenen politischen Akteuren und ihren Interaktionen, also dem Prozess des "policy making", großer Raum eingeräumt. Anfang 2007 können 500 Berichte heruntergeladen werden.
Interessant sind auch die halbjährlich erscheinenden Reports "Gesundheitspolitik in Industrieländern", die zu einer aufgeklärt kritischen Fundierung der nationalen Gesundheitspolitiken und zur Verbreitung von "models of good practices" beitragen sollen. Der Anfang 2007 zuletzt erschienene 6. deutsche Band beschäftigt sich beispielsweise mit der Evaluationskultur und -praxis in den Monitorländern: "Im Mittelpunkt steht diesmal ein überfälliges, in Deutschland oft immer noch negativ besetztes Thema: Evaluation und Evaluationskultur. Wir wollen deutlich machen, wie es anderswo ganz selbstverständlich gelingt, Evaluation nicht als Kontrolle, sondern als Instrument für Qualitätsverbesserung, Coaching und professionelle Unterstützung durch Dokumentation und Feedback einzusetzen."
Hier finden Sie Zugang zum "Health Policy Monitor (HPM)".
Bernard Braun, 11.2.2007
OECD-Reportreihe über Langzeit-Arbeitsunfähigkeit und Arbeitsmarktblockaden für Behinderte gestartet: Norwegen, Polen und Schweiz
 Als eine "soziale und ökonomische Tragödie" in nahezu allen ihren Mitgliedsländern bezeichnet die OECD den hohen Anteil der Erwerbstätigen und -fähigen, die aus gesundheitlichen Gründen dauerhaft den Arbeitsmarkt verlassen müssen oder die wegen Einschränkungen ihrer Arbeitsfähigkeit bzw. Behinderungen keine Arbeitsmöglichkeiten finden. Die Aufwändungen aller OECD-Regierungen für Krankheit und Behinderungen summierten sich 2004 auf 2,4 % des Bruttosozialprodukts. Zum Vergleich: Der Sozialproduktanteil, den die Regierungen für Arbeitslosigkeit aufbrachten betrug im selben Jahr "nur" 1,3 %.
Als eine "soziale und ökonomische Tragödie" in nahezu allen ihren Mitgliedsländern bezeichnet die OECD den hohen Anteil der Erwerbstätigen und -fähigen, die aus gesundheitlichen Gründen dauerhaft den Arbeitsmarkt verlassen müssen oder die wegen Einschränkungen ihrer Arbeitsfähigkeit bzw. Behinderungen keine Arbeitsmöglichkeiten finden. Die Aufwändungen aller OECD-Regierungen für Krankheit und Behinderungen summierten sich 2004 auf 2,4 % des Bruttosozialprodukts. Zum Vergleich: Der Sozialproduktanteil, den die Regierungen für Arbeitslosigkeit aufbrachten betrug im selben Jahr "nur" 1,3 %.
Wie es dazu kommt, dass sich einerseits die gesundheitliche Situation in den OECD-Ländern verbessert aber trotzdem ein hoher Anteil Arbeitsfähiger langzeitig oder dauerhaft arbeitsunfähig ist, ob es Leistungsanreize für diesen Zustand gibt oder zu wenig getan wird, um gesundheitlich eingeschränkte Personen wieder ins Arbeitleben zu integrieren und wie eine "win-win"-Politik aussehen muss, die den Ausschluss von Menschen vermeidet und ökonomischen Nutzen stiftet, will die OECD in drei vergleichenden Studien und einem Abschluss-Report genauer untersuchen.
Der erste 172 Seiten umfassende Band "Sickness, Disability and Work: Breaking the Barriers - Norway, Poland and Switzerland" ist gerade erschienen. In diesen Ländern werden überdurchschnittliche 3 bis 5 % des Bruttosozialprodukts für Arbeitsunfähigkeit und Behinderung ausgegeben. Zwei weitere Länderreports sollen 2007 über Australien, Luxemburg, Spanien und Großbritannien und 2008 über Dänemark, Finnland, Irland und die Niederlande erscheinen.
Hier finden Sie die OECD-Browse_it-Version des ersten OECD-Reports.
Bernard Braun, 26.11.2006
Deutsches Gesundheitssystem: Positive Patienten-Noten, aber auch mit Reformbedarf
 "Deutschland hat im internationalen Vergleich die kürzesten Wartezeiten, Laborbefunde sind verlässlicher und liegen schneller vor, Patienten haben mehr Möglichkeiten bei der Arztwahl, bekommen im Krankenhaus seltener eine Infektion und wer chronisch krank ist, wird häufiger und regelmäßiger präventiv untersucht. Dennoch sind Deutsche mit ihrem Gesundheitswesen weitaus unzufriedener als Patienten in anderen Ländern." Dies ist das Fazit eines jetzt vom Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) vorlegten Berichts zu einer Umfrage in Kanada, Australien, Neuseeland, Großbritannien, den USA und Deutschland. Schwachstellen zeigt das deutsche Versorgungssystem laut Studie bei der Patienteninformation und bei der Koordination zwischen Leistungsebenen.
"Deutschland hat im internationalen Vergleich die kürzesten Wartezeiten, Laborbefunde sind verlässlicher und liegen schneller vor, Patienten haben mehr Möglichkeiten bei der Arztwahl, bekommen im Krankenhaus seltener eine Infektion und wer chronisch krank ist, wird häufiger und regelmäßiger präventiv untersucht. Dennoch sind Deutsche mit ihrem Gesundheitswesen weitaus unzufriedener als Patienten in anderen Ländern." Dies ist das Fazit eines jetzt vom Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) vorlegten Berichts zu einer Umfrage in Kanada, Australien, Neuseeland, Großbritannien, den USA und Deutschland. Schwachstellen zeigt das deutsche Versorgungssystem laut Studie bei der Patienteninformation und bei der Koordination zwischen Leistungsebenen.
In der vom vom Commonwealth Fund (CWF) seit 1999 durchgeführten Erhebung zur Qualität der Versorgung beteiligte sich jetzt erstmals auch die Bundesrepublik. Besonderheit der Studie ist, dass kein repräsentativer Bevölkerungsdurchschnitt befragt wurde, sondern eine Stichprobe aus Patienten, bei denen besonders aktuelle und intensive Erfahrungen mit der medizinischen Versorgung vorliegen: Erwachsene, die das 18. Lebensjahr vollendet hatten und die angaben, einen
schlechten Gesundheitszustand zu haben, an einer chronischen Erkrankung oder Behinderung zu leiden oder in den letzten 2 Jahren stationär behandelt worden zu sein bzw. sich einer schweren Operation unterzogen zu haben. In Deutschland beantworteten 1.474 Männer und Frauen am Telefon durchschnittlich 55 Fragen. Ungewöhnlich war die hohe Teilnahmebereitschaft an der Umfrage.
Einige zentrale Ergebnisse:
• Fast jeder dritte Befragte in Deutschland ist der Meinung, dass das Gesundheitssystem so schlecht ist, dass es von Grund auf umgestaltet werden sollte. Dies ist etwa so häufig wie in den USA und Australien, aber höher als in Neuseeland, Kanada und Großbritannien.
• Deutsche Patienten haben die kürzesten Wartezeiten sowohl in der Allgemein- als auch in der Facharztpraxis und warten kürzer auf geplante Operationen und Behandlungen im Notfall.
• Deutsche werden bei Klinikaufenthalten weniger vollständig über die Risiken informiert und sagen öfter, dass ihr Hausarzt sie selten oder nie über mögliche Nebenwirkungen von Medikamenten aufklärt.
• Die Versorgung bei der Entlassung aus dem Krankenhaus ist weniger gut organisiert als in den anderen Ländern, deutsche Patienten erhalten seltener Nachsorgetermine.
• Deutsche Ärzte informieren ihre Patienten seltener über Behandlungsfehler: Wenn im Verlauf einer Behandlung Fehler auftreten, wird dies seltener mitgeteilt.
• Privat versicherte Patienten gehen im Vergleich zu GKV-Mitgliedern häufiger zum Facharzt, werden öfter stationär behandelt und operiert. Sie berichten auch häufiger über unnötige Doppeluntersuchungen und geben kürzere Wartezeiten an.
Dass deutsche Patienten ihrem Gesundheitswesen in vielen Aspekten eine hohe Qualität bescheinigen, andererseits grundlegende Reformen für nötig halten, sei paradox, kommentierte IQWiG-Chef Peter Sawicki ein Ergebnis der Studie: "Wir fahren Mercedes, glauben aber, einen reparaturbedürftigen Golf zu steuern".
Zur Studie präsentiert das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) einige Materialien, unter anderem:
• Aufsatz von Peter Sawicki: Qualität der Gesundheitsversorgung in Deutschland
• Ferner ist auf der Seite des Commonwealth Fund eine Zusammenfassung der Ergebnisse verfügbar
• sowie auch ein Tabellenband mit einem Ländervergleich für alle Fragen
Gerd Marstedt, 10.11.2005
Eurohealth: Analysen und Informationen über die europäische Gesundheitspolitik und Gesundheitsreformen in Europa
 Wer regelmäßig mal über den Tellerrand der deutschen Gesundheitspolitik hinausschauen will und knappe wie profunde Informationen über die europäische Gesundheitspolitik und Berichte über die aktuellen Entwicklungen von Gesundheitsreformen in anderen europäischen Ländern sucht, findet sie im bereits im 11. Jahrgang vierteljährlich erscheinenden Informationsdienst "Eurohealth".
Wer regelmäßig mal über den Tellerrand der deutschen Gesundheitspolitik hinausschauen will und knappe wie profunde Informationen über die europäische Gesundheitspolitik und Berichte über die aktuellen Entwicklungen von Gesundheitsreformen in anderen europäischen Ländern sucht, findet sie im bereits im 11. Jahrgang vierteljährlich erscheinenden Informationsdienst "Eurohealth".
Dieser Dienst wird vom "European Observatory on Health Systems and Policies" der Weltgesundheitsorganisation (WHO), der LSE Health and Social Care sowie der London School of Economics and Political Science herausgegeben und will auch eine Plattform sein, auf der Politiker und Wissenschaftler ihre Sicht von einer europäischen Gesundheitspolitik zum Ausdruck bringen können. Hinzu kommen Berichte über die Arbeit europäischer Institutionen. Dies schließt aber nicht Analysen über außereuropäische Gesundheitspolitikentwicklungen aus. Die Darstellungen können sich u.a. auf das Know How des European Health Policy Research Network (EHPRN) stützen.
Das zweite Heft des aktuellen 11. Jahrgangs (2005), enthält auf 39 Seiten zusätzlich zum Titelthema "UK Presidency of the EU 2005" beispielsweise Beiträge zu folgenden Themen: Prioritäten der europäischen Gesundheitsforschung, Neue und anwachsende Infektionen, HIV/AIDS am östlichen Rand Europas als ökonomische und demografische Herausforderung, mehrere Beiträge über Politiken gegen die Ungleichheit der gesundheitlichen Risiken und schließlich noch eine regelmäßige von der "Canadian Health Services Research Foundation on the evidence behind healthcare debates" getragene Kolumne unter der programmatischen Überschrift "Mythbusters". Im aktuellen Beitrag gibt es systematische und empirische Informationen zum weltweit wohlvertrauten Mythos "The ageing population will overwhelm the healthcare system".
Bernard Braun, 11.10.2005
Europäischer Gesundheitsbericht 2005 der WHO: Kindergesundheit
 Schwerpunkt des neuen Europa-Gesundheitsberichts 2005 der WHO ist das Thema "Kindergesundheit". Von den 144 Seiten des Berichts ist ein Großteil dieser Fragestellung gewidmet, daneben spielt aber auch der sich weiter vertiefenden Graben zwischen den Ländern im Westen und im Osten der EU und zwischen Bevölkerungsgruppen innerhalb der Länder eine Rolle.
Schwerpunkt des neuen Europa-Gesundheitsberichts 2005 der WHO ist das Thema "Kindergesundheit". Von den 144 Seiten des Berichts ist ein Großteil dieser Fragestellung gewidmet, daneben spielt aber auch der sich weiter vertiefenden Graben zwischen den Ländern im Westen und im Osten der EU und zwischen Bevölkerungsgruppen innerhalb der Länder eine Rolle.
Der Bericht zählt die wichtigsten Themen der Bevölkerungsgesundheit in den Ländern der Europäischen Union auf und schildert wirksame programmatische Reaktionen. Er zeigt, dass gut erforschte, umfassende Maßnahmen zur Bewältigung der wichtigsten Risikofaktoren (Tabak, Alkohol, Bluthochdruck, hoher Cholesterinspiegel, zu geringer Verzehr von Obst und Gemüse und Bewegungsmangel) die bedeutsamsten Erkrankungen (Herzkrankheiten, depressive Störungen, zerebrovaskuläre Krankheiten, Störungen durch Alkohol, chronische Lungenkrankheiten und Verletzungen im Straßenverkehr) weitgehend verhüten könnten.
Besonderes Gewicht erhält das Thema Kindergesundheit, denn diese ist für die Gesundheit im späteren Leben und die Gesundheit der folgenden Generation mitbestimmend. In der Zusammenfassung werden Armut und sozioökonomische Ungleichheit als die größten Bedrohungen der Kindergesundheit genannt und erneuerte Schutz- und Förderanstrengungen gefordert. Außerdem werden Merkmale der nachweislich erfolgreichsten Konzepte und Programme bestimmter Länder aufgezählt.
Auf der Seite des WHO-Regionalbüros für Europa wird der Gesamtbericht "European Health Report 2005" (englisch) kostenlos als PDF-Datei zum Downlaoad angeboten.
Gerd Marstedt, 6.10.2005
UN-Human Developement Report 2005: Internationale Ungleichheit ein wachsendes Problem
 Aktuelle, umfassende und verlässliche Zahlen zum Stand, den Determinanten und den wichtigsten Problemen der Humanentwicklung in den der UNO angehörenden Länder liefert der gerade mit einem Umfang von 388 Seiten vom United Nations Development Programme (UNDP) herausgegebene sechste "Human Developement Report 2005. International cooperation at a crossroads. Aid, trade and security in an unequal world." Der Bericht betont seine relative Unabhängigkeit von der offiziellen Politik der UN-Mehrheit.
Aktuelle, umfassende und verlässliche Zahlen zum Stand, den Determinanten und den wichtigsten Problemen der Humanentwicklung in den der UNO angehörenden Länder liefert der gerade mit einem Umfang von 388 Seiten vom United Nations Development Programme (UNDP) herausgegebene sechste "Human Developement Report 2005. International cooperation at a crossroads. Aid, trade and security in an unequal world." Der Bericht betont seine relative Unabhängigkeit von der offiziellen Politik der UN-Mehrheit.
Zu den wichtigsten Indikatoren für humane Entwicklung gehören neben den geläufigen Gesundheitsindikatoren (z.B. Kindersterblichkeit, Lebenserwartung) auch beispielsweise die Bildungschancen, die Partizipation der BürgerInnen, das Einkommen, die Armut, die Beteiligung am internationalen Handel und die Gewalt. Der aus diesen und weiteren Indikatoren berechnete "Human Developement Index (HDI)" dokumentiert die enorme Ungleichheit zwischen Ländern und Regionen, an der sich trotz einiger internationaler Programme (z.B. die Millenium-Ziele und das Anti-Armutsprogramm der Weltbank) kaum etwas positiv verändert - im Gegenteil.
Unter der programmatischen Überschrift vom "Ende der Konvergenz" ziehen die Verfasser eine sehr pessimistische Bilanz der Entwicklung der letzten 40 Jahre: "A worrying aspect of human development today is that the overall rate of convergence is slowing - and for a large group of countries divergence is becoming the order of the day. In a world of already extreme inequalities human development gaps between rich and poor countries are in some cases widening and in others narrowing very slowly. The process is uneven, with large variations across regions and countries. We may live in a world where universal rights proclaim that all people are of equal worth - but where you are born in the world dictates your life chances."
In der Ländergruppe mit hohem HDI befinden sich 57 Länder (darunter z.B. Deutschland), in der mit mittlerem HDI sind 88 Länder (z.B. Russland, Venezuela) und 32 Länder (darunter zahlreiche afrikanische Länder) befinden sich auf einem niedrigen Niveau der Humanentwicklung.
Hier finden Sie die sehr große PDF-Datei: Human Developement Report 2005
Bernard Braun, 21.9.2005
medico international stellt den alternativen Weltgesundheitsbericht vor
 Der erste alternative Weltgesundheitsbericht, der Global Health Watch 2005-2006 stellt Informationen und Schlussfolgerungen vieler großer und kleiner Gesundheitsbewegungen, NGOs, Ärzte und Wissenschaftler zusammen und analysiert auch das Handeln internationaler Organisationen, von der WHO und UNICEF über Weltbank und IMF bis zur WTO.
Der erste alternative Weltgesundheitsbericht, der Global Health Watch 2005-2006 stellt Informationen und Schlussfolgerungen vieler großer und kleiner Gesundheitsbewegungen, NGOs, Ärzte und Wissenschaftler zusammen und analysiert auch das Handeln internationaler Organisationen, von der WHO und UNICEF über Weltbank und IMF bis zur WTO.
Der Bericht weist an vielen Beispielen nach, dass mehr privat finanzierte Gesundheitsversorgung zu schlechteren Gesundheitsdaten führt und erklärt auch, wie die Kommerzialisierung bestehender Gesundheitssysteme die ungleichen Zugangsbedingungen noch verschärft, weniger Zugang zu hoch qualifizierter Versorgung für die Armen bewirkt und Ineffizienz, Verlust von ethischen Standards und Vertrauen befördert. "Die reichen Länder geben pro Jahr 10 Milliarden für Entwicklungshilfe im Bereich des Gesundheitswesen aus. Das ist ungefähr soviel wie die Europäer jährlich für Speiseeis ausgeben, oder etwa 10% des Budgets des britischen National Health Service."
Auf der Website von medico international wird eine kurze Zusammenfassung des Berichts vorgestellt und auch der komplette Bericht (englisch) kann als PDF-Datei (378 Seiten, 5,3 MB) hier heruntergeladen werden.
Global Health Watch 2005-2006
Gerd Marstedt, 22.7.2005