



Home | Patienten | Gesundheitssystem | International | GKV | Prävention | Epidemiologie | Websites | Meilensteine | Impressum
Sämtliche Rubriken in
"Patienten"
Gesundheitsversorgung: Analysen, Vergleiche |
Verhaltenssteuerung (Arzt, Patient), Zuzahlungen, Praxisgebühr |
Alle Artikel aus:
Patienten
Gesundheitsversorgung: Analysen, Vergleiche
Medizinische Prävention ist nicht genug
 Man kann es ja nicht oft genug betonen: Gesundheit erfordert mehr als Medizin. Entgegen landläufiger Wahrnehmung unter Lai*innen wie unter politischen Entscheidungsträger*innen hat der Gesundheitszustand einer Bevölkerung nur wenig mit dem Krankenversorgungssystem zu tun. Die durchschnittliche Lebenserwartung stieg in Europa vor allem in Folge von umfassenden HygienemaÃnahmen, die lange vor der Einführung von Antibiotika maÃgeblich zum deutlichen Rückgang von Infektionskrankheiten beitrugen. Die Verbesserung der allgemeinen Lebens- sowie der Arbeits- und Einkommensbedingungen hat gröÃere Wirkung auf die Lebenserwartung der Gesamtbevölkerung. Schädlich wirken sich hingegen soziale Benachteiligung und gesellschaftliche Ungleichheiten auch einem Land wie Deutschland mit umfangreicher sozialer Absicherung. Wer die Krankheitslast einer Bevölkerung verringern und ihre Gesundheit verbessern will, darf sich nicht nur um das Medizinsystem kümmern. Darauf weist auch die Deutsche Gesellschaft für Public Health in der gemeinsam mit der Deutschen Gesellschaft für Sozialmedizin und Prävention verfassten Erklärung hin, die hier auch zum direkten Download zur Verfügung steht.
Man kann es ja nicht oft genug betonen: Gesundheit erfordert mehr als Medizin. Entgegen landläufiger Wahrnehmung unter Lai*innen wie unter politischen Entscheidungsträger*innen hat der Gesundheitszustand einer Bevölkerung nur wenig mit dem Krankenversorgungssystem zu tun. Die durchschnittliche Lebenserwartung stieg in Europa vor allem in Folge von umfassenden HygienemaÃnahmen, die lange vor der Einführung von Antibiotika maÃgeblich zum deutlichen Rückgang von Infektionskrankheiten beitrugen. Die Verbesserung der allgemeinen Lebens- sowie der Arbeits- und Einkommensbedingungen hat gröÃere Wirkung auf die Lebenserwartung der Gesamtbevölkerung. Schädlich wirken sich hingegen soziale Benachteiligung und gesellschaftliche Ungleichheiten auch einem Land wie Deutschland mit umfangreicher sozialer Absicherung. Wer die Krankheitslast einer Bevölkerung verringern und ihre Gesundheit verbessern will, darf sich nicht nur um das Medizinsystem kümmern. Darauf weist auch die Deutsche Gesellschaft für Public Health in der gemeinsam mit der Deutschen Gesellschaft für Sozialmedizin und Prävention verfassten Erklärung hin, die hier auch zum direkten Download zur Verfügung steht.
Zurzeit zeichnet sich aber ab, dass die von Gesundheitsminister Karl Lauterbach geplante, grundsätzlich begrüÃenswerte Stärkung der Prävention durch die Schaffung eines Bundesinstituts für Prävention und Aufklärung in der Medizin als Präventions-Institut im Aufbau eher die bestehende biomedizinische Einengung von Gesundheit als einen komplexeren Public-Health oder gar die Idee von Gesundheit in allen Politikbereichen befördert. Wer die Gesundheit einer Bevölkerung erhalten und verbessern will, kann Prävention nicht nur "in der Medizin" verorten, wie es der Name des neuen Instituts nahelegt, sondern muss sich der Ursachen gesundheitlicher Herausforderungen widmen. Das Gesundheitswesen allein wird schwerlich die Folgen von sozialer und wirtschaftlicher Ungleichheit auffangen können. Diese Erkenntnis hat sich indes nicht nur in Deutschland unzureichend durchgesetzt, auch in der globalen Gesundheitspolitik besteht eine unübersehbare Tendenz zu medizin-technologischen Lösungen. Dies verdeutlich auch der im Rahmen des jährlich stattfindenden World Health Summit vergebene Virchow-Preis für globale Gesundheit. Das gleichnamige Komitee hat den von der Friede-Springer-Stiftung gestifteten Preis nun zum zweiten Mal für primär infektionsmedizinische Leistungen vergeben und damit das Erbe des groÃen Sozialmediziners Rudolf Virchow konterkariert, der Satz prägte: Die Medizin ist eine soziale Wissenschaft, und die Politik ist weiter nichts als Medizin im GroÃen.
Auf diese verbreitete, grundsätzlich Schieflage in der nationalen wie globalen Gesundheitspolitik weist der Kommentar Perspektivwechsel: Gesundheit braucht mehr als Medizin von Jens Holst hin, der am 14. Oktober 2014 im Tagesspiegel erschien. Dieser Artikel steht auch als PDF zur Verfügung.
Bernard Braun, 25.10.23
GKV-Versicherte warten 15 Tage länger auf einen Dermatologen-/Neurologentermin als PKV-Versicherte
 Zu den immer wieder kritisierten und debattierten Auswirkungen des international nahezu einzigartigen Nebeneinanders von gesetzlicher und privater Krankenversicherung in Deutschland, gehört, dass privat Versicherte insbesondere Termine bei Fachärzten mit wesentlich geringeren Wartezeiten erhalten als gesetzliche Versicherte.
Zu den immer wieder kritisierten und debattierten Auswirkungen des international nahezu einzigartigen Nebeneinanders von gesetzlicher und privater Krankenversicherung in Deutschland, gehört, dass privat Versicherte insbesondere Termine bei Fachärzten mit wesentlich geringeren Wartezeiten erhalten als gesetzliche Versicherte.
Dies wurde in der Vergangenheit mehrfach durch standardisierte Befragungen von Versicherten beider Versicherungssysteme und Ãrzt:innen bestätigt.
Die mit dieser Art von Erhebungsdesign verbundenen methodischen Limitationen (z.B. retrospektives Design, Unterrepräsentation Privatversicherte) motivierte eine Wissenschaftler:innengruppe der Universität Marburg und der Technischen Hochschule Nürnberg die Frage einer "[institutionellen Diskriminierung]" (zur Begriffswahl und ihrem theoretischen Hintergrund siehe Ausführliches im Beitrag) durch die Terminvergabe von Fachärzten mit einer anspruchsvolleren und erweiterten Methodik zu untersuchen.
Dabei handelt es sich um ein so genanntes [Mixed-Methods-Design]. Als erstes wurde in einem zweisemestrigen studentischen Forschungsprojekt eine Stichprobe von 410 Praxen der Fachgebiete Dermatologie und Neurologie in 41 GroÃstädten gezogen. Im April und Mai 2019 wurden dann diese Praxen von den Studierenden entlang eines einheitlichen Anrufprotokolls mit Angaben zum Krankheitsbild (kein akuter Notfall aber Untersuchungsbedarf) mit dem Ziel eines Termins zweimal angerufen. Einmal gaben sich die Anrufenden als gesetzlich und beim zweiten Mal als privat versicherte Personen aus. Vereinbarte Termine wurden nach wenigen Tagen wieder storniert.
Die Ergebnisse der 708 erfolgreichen Anrufversuche (zu den Gründen der Differenz zu den theoretisch möglichen 820 Anrufen siehe den Aufsatz) zeigen deutliche Unterschiede in den Wartezeiten:
• Gesetzlich Versicherte warten durchschnittlich 15 Tage länger auf einen Termin bei den beiden Facharztgruppen als privat Versicherte.
• Der Median der Wartezeit bei GKV-Versicherten beträgt 34, der von PKV-Versicherten 19 Tage.
• Die Wartezeit bei Dermatolog:innen ist signifikant kürzer (Median 23 Tage) als bei Neurolog:innen (Median 33 Tage).
• In Ostdeutschland warten Patient:innen signifikant länger auf einen Facharzttermin (Median 33, Westdeutschland 24 Tage).
An einer sich anschlieÃenden qualitativen Fragebogenbefragung der angerufenen Praxen zu den Gründen ungleicher Wartezeiten und den Vorstellungen wie dies zu ändern wäre, antworteten von 378 kontaktierten Praxen nur 22. Die Ergebnisse müssen daher nach Ansicht der Autor:innen "vorsichtig interpretiert" werden.
Als Hauptursache werden diverse wirtschaftliche Nachteile bei der Behandlung von GKV-Versicherten genannt (bei PKV-Versicherten bessere Bezahlung und schnellerer Erhalt des Geldes).
Die am häufigsten genannte Ãnderungsforderung war die Abschaffung des GKV-Budgetierungssystems und die Wiedereinführung der Vergütung nach Einzelleistungen.
Der 23 Seiten umfassende Aufsatz Diskriminierung im deutschen Krankenversicherungssystem: Werden gesetzlich Versicherte bei der Terminvergabe von Fachärzten benachteiligt? von A. Breitenbach (Marburg) und M. Heinrich (Nürnberg) ist 2023 im "Social Science Open Access Repository" veröffentlicht worden und komplett erhältlich.
Bernard Braun, 17.10.23
Wie viele der in Cochrane Reviews bewerteten 1.567 Leistungen sind qualitativ hochwertig? 5,6 %!
 Die von einer Vielzahl unabhängiger Expert:innengruppen erstellten systematischen Reviews der Cochrane Collaboration über die in hochwertigen Studien identifizierte Evidenz der Qualität, des Nutzens und der möglichen unerwünschten Behandlungseffekten einer Vielzahl von gesundheitsbezogenen Interventionen, Eingriffen und Behandlungen gelten seit langem als Goldstandard. Dies liegt zum einen daran, dass in den Reviews in der Regel nur randomisierte und kontrollierte Studien berücksichtigt werden und zum andern an der zur Berechnung der Evidenz genutzten einheitlichen GRADE-Methodik Grading of Recommendations Assessment, Development and Evaluation.
Die von einer Vielzahl unabhängiger Expert:innengruppen erstellten systematischen Reviews der Cochrane Collaboration über die in hochwertigen Studien identifizierte Evidenz der Qualität, des Nutzens und der möglichen unerwünschten Behandlungseffekten einer Vielzahl von gesundheitsbezogenen Interventionen, Eingriffen und Behandlungen gelten seit langem als Goldstandard. Dies liegt zum einen daran, dass in den Reviews in der Regel nur randomisierte und kontrollierte Studien berücksichtigt werden und zum andern an der zur Berechnung der Evidenz genutzten einheitlichen GRADE-Methodik Grading of Recommendations Assessment, Development and Evaluation.
In einem aktuellen systematischen Review über die Ergebnisse einer Reihe von Cochrane Reviews wurden zufällig ausgewählte 2.428 oder 35 % aller Cochrane Reviews, die zwischen 2008 und 2021 veröffentlicht wurden genauer untersucht. In ihnen fanden sich 1.567 Behandlungsinterventionen, deren Wirkungen mit denen von Placebos, mit keiner oder mit üblicher Behandlung verglichen wurden und deren Ergebnisqualität mittels der GRADE-Methodik bewertet wurde. Für diese Interventionen wurde dann berechnet wie viele von ihnen gemessen an den selbst gewählten primären Endpunkten die höchstmögliche oder beste Wirksamkeit und statistisch signifikante positive Effekte hatten und von den Autor:innen des aktuellen Reviews als nützlich bewertet wurden. AuÃerdem wurde untersucht in wie vielen der Cochrane Reviews unerwünschte oder negative Behandlungswirkungen genannt wurden.
Die Ergebnisse lauten:
• Von den 1.567 Behandlungen, Eingriffen etc. hatten 87 oder 5,6 % "high quality evidence on first-listed primary outcomes, positive, statistically significant results and were rated by review authors as beneficial." Bei 73,6 % dieser Interventionen handelte es sich um Arzneimittel.
• Schädliche Wirkungen fanden die aktuellen Reviewer in 577 oder 36,8 % der Cochrane Reviews erwähnt. Bei 8,1 % von ihnen oder 127 Interventionen war die negative Wirkung statistisch signifikant.
In gewisser Weise bestätigt der aktuelle Review über Cochrane Reviews u.a. die wesentlichen Erkenntnisse eines von Autor:innen des "British Medical Journals" erstellten Handbuchs zur klinischen Evidenz von über 3.000 Gesundheitsleistungen aus dem Jahr 2013 siehe dazu den Forums-Beitrag zum "Clinical Evidence Handbook". Die Zusammenfassung der Ergebnisse in dem Forums-Beitrag lautete: "Die Wirksamkeit von 50 % der 3.000 Behandlungsleistungen für die wichtigsten Erkrankungen ist mangels qualitativ hochwertigen Studien unbekannt, für 11 % der Leistungen zeigen randomisierte kontrollierte Studien (RCT) Evidenz für ihre uneingeschränkte Nützlichkeit ("beneficial") und weitere 24 % sind evidenzbasiert wahrscheinlich nützlich ("likely to be beneficial"). Für 7 % der Leistungen belegen RCTs einen Zielkonflikt zwischen Nutzen und Schädlichkeit ("trade-off between benefits and harms"), bei 5 % der Leistungen ist es unwahrscheinlich, dass sie nützlich sind ("unlikely to be beneficial") und 3 % der 3.000 Leistungen sind wahrscheinlich nachweisbar unwirksam oder schädlich ("likely to be ineffective or harmful")."
Wegen der Bedeutung ihrer Ergebnisse für die Debatte über die möglichst beste Qualität und Wirksamkeit von Therapien und den Wert der Ergebnisse von Cochrane Reviews in der Gesundheitsversorgungsdebatte setzt sich die Autor:innengruppe ausführlich mit acht möglichen Limitationen ihrer Untersuchung auseinander. Zu diesen durchweg lesenswerten Limitationen zählen z.B. Zweifel an der Reliabilität des Einsatzes der GRADE-Methodik, die nach einer Ãberprüfung aber verworfen werden. AuÃerdem wird die Ãberlegung diskutiert, GRADE sei zu hart, Patient:innen "may be happy to use interventions whose effects are supported by moderate quality evidence" und auch "clinicians at the coalface may be happy with moderate quality evidence", weswegen evtl. über "a radical overhaul of the GRADE system" nachgedacht werden müsse.
Der Aufsatz Most healthcare interventions tested in Cochrane Reviews are not effective according to high quality evidence: a systematic review and meta-analysis von Jeremy Howick et al. - einer internationalen Autor:innengruppe aus GroÃbritannien, Deutschland, der Schweiz und den USA wurde im "Journal of Clinical Epidemiology" Volume 148, August 2022: 160-169 veröffentlicht, ist aber nicht kostenlos erhältlich.
Eine inhaltlich aber nicht seitenidentische 24-seitige pre-proof-Fassung kann aber auf der Archivseite der University of Oxford kostenlos heruntergeladen werden.
Bernard Braun, 20.9.23
Führt eine gemeinsame Entscheidungsfindung von Arzt und Patient bei der Therapiewahl zu besseren Ergebnissen?
 Unter diesem Titel veröffentlicht das "Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)" am 6. September 2023 einen 320-seitigen "vorläufigen" Health-Technology-Assessment-Bericht (HTA-Bericht), der eine Reihe irritierenden oder diskussionsanregenden Ergebnisse der von einer Expert:innengruppe auf der Basis von mehr als 250 methodisch hochwertigen Studien erstellten sieben aktuellen systematischen Ãbersichten - "Review of Reviews" - enthält.
Unter diesem Titel veröffentlicht das "Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)" am 6. September 2023 einen 320-seitigen "vorläufigen" Health-Technology-Assessment-Bericht (HTA-Bericht), der eine Reihe irritierenden oder diskussionsanregenden Ergebnisse der von einer Expert:innengruppe auf der Basis von mehr als 250 methodisch hochwertigen Studien erstellten sieben aktuellen systematischen Ãbersichten - "Review of Reviews" - enthält.
Nachdem es mit einer verstärkten gemeinsamen Entscheidungsfindung oder dem "shared decision making (SDM)" möglich schien und scheint, die massiven Nachteile (z.B. Ãberversorgung und anbieterinduzierte Nachfrage) des traditionell und auch aktuell immer noch stark paternalistischen und expertokratischen Gesundheitsversorgungssystem zu mildern oder zu überwinden, stellen dies die Ergebnisse des Berichts differenziert in Frage oder relativieren den Nutzen.
So kommt der Bericht zum einen zu dem Ergebnis: "Für die patientenrelevanten Endpunkte Mortalität, Morbidität und Lebensqualität wurde kein Nutzen oder Schaden von SDM-Interventionen im Vergleich zur Standardversorgung ohne SDM-Intervention bzw. einer anderen SDM-Intervention abgeleitet."
Zum anderen stellt er aber fest, dass mit dem Einsatz von Entscheidungshilfen als SDM-Instrument in einer Reihe von Behandlungs-Endpunkten eine bessere Versorgung möglich ist als mit einer SDM-freien Standardversorgung: "Für die Intervention 'Entscheidungshilfen' wurde in 6 von 17 untersuchten SDM-bezogenen Endpunkten ein Vorteil im Vergleich zur Standardversorgung ohne Shared Decision Making-Intervention festgestellt: für die Endpunkte 'Umsetzung von SDM/Einbindung des Patienten', 'Arzt-Patient-Kommunikation', 'Wissen', 'richtige Einschätzung von Risiken', 'Ãbereinstimmung zwischen informierter Präferenz und Entscheidung' sowie 'Entscheidungskonflikt'. Letzterer Endpunkt erstreckte sich auch auf die Dimensionen 'Entscheidungssicherheit', 'gefühlte Unterstützung,'Informiertheit', 'klarere Präferenzen' und 'Effektivität der Entscheidung'. Für den Endpunkt 'Wissen' wurde auÃerdem ein Vorteil im Vergleich der patientengerichteten Intervention 'Decision Coaching plus evidenzbasierte Information' gegenüber Standardversorgung festgestellt."
Angesichts dieser differenzierten Ergebnisse verspricht die vom IQWiG für solche Berichte bis zum 5. Oktober 2023 systematisch eingeräumte Zeit für Stellungnahmen etc. interessant zu werden (etwas länger wäre aber sicher für derart zentrale Themen hilfreich). Das Ergebnis werden wir in diesem Forum selbstverständlich vorstellen.
Der "vorläufige" Bericht Führt eine gemeinsame Entscheidungsfindung von Arzt und Patient bei der Therapiewahl zu besseren Ergebnissen? ist ab sofort frei zugänglich. Eine Pressemitteilung fasst die Ergebnisse und das weitere Prozedere knapp zusammen.
Bernard Braun, 7.9.23
Höheres Sterberisiko bei COVID-19 für Menschen aus benachteiligten Regionen in Schottland
 Unterschiedliche Auswirkungen der SARS-CoV-2-Pandemie auf unterschiedliche Bevölkerungsgruppen sind bekannt. Die wichtigsten Prognosefaktoren sind neben dem Alter Vorerkrankungen von Herz, Lunge, Leber, Nieren und Krebserkrankungen. Die höhere Prävalenz dieser chronischen Erkrankungen für Personen mit niedrigerem sozioökonomischem Status ist bekannt und gut dokumentiert (Klemperer 2020, S. 193 ff.). Allein aus diesem Grund verteilen sich auch die mit dem SARS-CoV-2 einhergehenden Risiken sozial ungleich.
Unterschiedliche Auswirkungen der SARS-CoV-2-Pandemie auf unterschiedliche Bevölkerungsgruppen sind bekannt. Die wichtigsten Prognosefaktoren sind neben dem Alter Vorerkrankungen von Herz, Lunge, Leber, Nieren und Krebserkrankungen. Die höhere Prävalenz dieser chronischen Erkrankungen für Personen mit niedrigerem sozioökonomischem Status ist bekannt und gut dokumentiert (Klemperer 2020, S. 193 ff.). Allein aus diesem Grund verteilen sich auch die mit dem SARS-CoV-2 einhergehenden Risiken sozial ungleich.
Eine schottische Studie hat dies anhand aller 735 COVID-19-Patienten dokumentiert, die zwischen dem 1.3. und 20.6.2020 in Schottland auf einer Intensivstation behandelt wurden.
Grundlage der Studie sind umfangreiche demographische und gesundheitliche Daten der 735 Patienten, die mit der sozialen Situation ihres Wohnortes in Beziehung gesetzt wurden.
Die soziale Situation wurde mit dem Scottish Index of Multiple Deprivation 2020 abgebildet. Mit diesem Index werden Daten zu Einkommen, Beschäftigung, Bildung, Gesundheit, Zugang zu öffentlichen Dienstleistungen, Kriminalität und Wohnen kleinräumig für etwa 7000 Bezirke mit jeweils 700-800 Einwohnern erfasst. Die Bezirke werden in eine Rangfolge gebracht und in Quintile - also in fünf Gruppen von jeweils 20% der Bezirke - von der günstigsten bis zur ungünstigsten sozialen Situation eingeteilt. Einen entsprechenden Index, den German Index of Socioeconomic Deprivation (GISD), hat das RKI für Deutschland entwickelt.
Die Sterblichkeit innerhalb von 30 Tagen nach der Aufnahme auf die Intensivstation betrug für alle Patienten 34,8%. Für Patienten aus den sozial am stärksten benachteiligten Bezirken war das Sterberisiko fast doppelt so hoch im Vergleich zu Patienten aus den sozial günstigsten Bezirken. In diesem Wert waren Unterschiede in den Variablen Alter, Geschlecht und Ethnizität statistisch ausgeglichen (adjustiert). Auch nach zusätzlicher Adjustierung des Prognosefaktors Vorerkrankungen war das Sterberisiko immer noch um fast 80% erhöht.
Damit einher ging die schlechtere Versorgung mit Intensivbetten in den benachteiligten Regionen. Perioden von Überlastung, in denen das Bettenangebot niedriger war als der Bedarf, hielten in den am meisten benachteiligten Bezirken länger an. Der Zusammenhang von Überlastung des Versorgungssyystems, schlechterer Versorgungsqualität und erhöhter Mortalität ist aus früheren Studien bekannt.
Der Schluss liegt somit nahe, dass neben dem schlechteren Gesundheitszustand zum Zeitpunkt der Aufnahme auf die Intensivstation die unzureichende Infrastruktur für eine intensivmedizinischer Versorgung die Sterberaten für sozial benachteiligte Patienten in Schottland erhöht.
Lone NI, McPeake J, Stewart NI, Blayney MC, Seem RC, Donaldson L, et al. Influence of socioeconomic deprivation on interventions and outcomes for patients admitted with COVID-19 to critical care units in Scotland: A national cohort study. The Lancet Regional Health - Europe. 2020. Veröffentlicht am 15.12.20208 Download
Scottish Index of Multiple Deprivation 2020
Sozioökonomischer Deprivationsindex für Deutschland / German Index of Socioeconomic Deprivation Link
Vertiefung: Zusatzkapitel Corona (fortlaufende Aktualisierung) zum Lehrbuch Sozialmedizin - Public Health - Gesundheitswissenschaften. 4. Auflage März 2020.
Download: www.sozmad.de
David Klemperer, 21.12.20
Positiver Effekt von Mindestmengen aber ohne 75 Prozent der Leistungsanbieter!? Das Beispiel der Frühchenversorgung.
 Seit den Nuller Jahren gibt es um die Mindestmenge der Entbindungen und Behandlungen von Frühchen unter 1500 oder noch weniger Gramm mehrfach unterschiedliche Beschlüsse des für die Mindestmengenfestlegung gesetzlich zuständigen Gemeinsamen Bundesausschuss (G-BA) und verschiedener Sozialgerichte bis hin zum Bundessozialgericht. Konsens besteht wohl darüber, dass in einem Krankenhaus eine gewisse Menge dieser Leistungen erbracht werden muss, um mit der erforderlichen Prozess- und Ergebnisqualität derartig herausfordernde Patient*innen behandeln zu dürfen. Nur ob mindestens 14, 30 oder noch mehr Frühchen behandelt worden sein müssen, ist heftig umstritten.
Seit den Nuller Jahren gibt es um die Mindestmenge der Entbindungen und Behandlungen von Frühchen unter 1500 oder noch weniger Gramm mehrfach unterschiedliche Beschlüsse des für die Mindestmengenfestlegung gesetzlich zuständigen Gemeinsamen Bundesausschuss (G-BA) und verschiedener Sozialgerichte bis hin zum Bundessozialgericht. Konsens besteht wohl darüber, dass in einem Krankenhaus eine gewisse Menge dieser Leistungen erbracht werden muss, um mit der erforderlichen Prozess- und Ergebnisqualität derartig herausfordernde Patient*innen behandeln zu dürfen. Nur ob mindestens 14, 30 oder noch mehr Frühchen behandelt worden sein müssen, ist heftig umstritten.
Dass dabei und auch bei der Anzahl von Kliniken für diese Patient*innengruppe die Ökonomie einer von zahlreichen Einflussfaktoren sein dürfte, deutet u.v.a. der 2012 veröffentlichte Beitrag des Chefarztes der Abteilung für Neonatologie an der Uniklinik Gießen, KP Zimmer, im "Deutschen Ärzteblatt" (2012; 109(31-32): 517-8) (Frühgeborene: Kinderkliniken unter ökonomischem Druck) an: "Über die Versorgung der Frühgeborenen wird in Deutschland eine kontroverse Debatte geführt, deren Intensität auch damit zusammenhängen mag, dass der ökonomische Druck auf Kinderkliniken zugenommen hat und die Behandlung von Frühgeborenen lukrativ vergütet wird. Ein Frühgeborenes mit einem Geburtsgewicht von 550 g erlöst nach unkompliziertem Verlauf von etwa vier Monaten stationärer Behandlung rund 100 000 Euro. Sind Operationen erforderlich, kommt es zu Komplikationen wie Infektionen oder werden die (Personal-)Kosten niedrig gehalten, erhöhen sich Einnahmen oder Gewinn. Vermutlich auch vor diesem Hintergrund weist Deutschland eine im Vergleich zu anderen Ländern deutlich höhere Dichte an Maximalversorgungszentren für Frühgeborene - Perinatalzentren Level 1 genannt - auf." Auf ähnliche Zusammenhänge wiesen auch die Gesundheitsökonomen H. Juerges und J. Köberlein-Neu, Juliane schon 2013 hin First Do No Harm, Then Do Not Cheat: DRG Upcoding in German Neonatology. CESifo Working Paper Series No. 4341 hin. Der Aufsatz ist komplett kostenlos erhältlich.
Dass das Ringen um die Mindestmenge in der Neonatologie keineswegs beendet sein dürfte und sogar an Heftigkeit zunehmen könnte, folgt aus den jetzt veröffentlichten Ergebnisse zu den so genannten "Volume-Outcome-Effekten" der zwischen 2010 und 2018 in Deutschland versorgten etwas mehr als 56.000 Frühgeborener mit einem Geburtsgewicht unter 1250 Gramm. Der Outcome sind dabei vermeidbare Todesfälle.
Mit einem komplexen methodischen Ansatz (dazu gibt es ein Internet-Supplement) kommt die Forscher*innengruppe zu folgenden Ergebnissen:
• Die Anzahl vermeidbarer Todesfälle war am höchsten, wenn 50 bis 60 Kinder pro Jahr behandelt wurden.
• Wenn diese Mindestgrenze ohne Übergangsfrist gelten würde, dürften 75 Prozent der existierenden Perinatalzentren mit Level 1 Frühgeborene mit einem Gewicht unter 1250 Gramm nicht mehr versorgen. 60 Prozent der heutigen Frühchen müssten in andere, zum Teil weit vom Wohnort der Eltern entfernte Kliniken umverteilt werden.
• Was außer dieser Volume-Outcome-Berechnung noch bei weiteren Entscheidungen des G-BA zur Mindestmenge zu berücksichtigen ist, fasst einer der Versorgungsforscher, Günter Heller, so zusammen: "Es sind dringend Studien nötig, die sich mit der Umverteilung von Frühgeborenen aufgrund einer höheren Mindestmenge beschäftigen, um abschätzen zu können, ob eine flächendeckende regionale Versorgung dann noch gewährleistet werden könnte. Es stellt sich hier zudem die Frage, wie sich eine Anhebung der Mindestmenge auf die verbleibenden Zentren auswirkt. Des Weiteren sollte geprüft werden, von welchen Einrichtungen, die heute unterhalb der Mindestmenge liegen, erwartet werden kann, die Vorgaben in Zukunft zu erreichen."
Der Aufsatz Wie hoch ist die optimale Mindestmenge für die Behandlung Frühgeborener mit einem Geburtsgewicht unter 1250 g in Deutschland? von G. Heller et al. ist am 19. Oktober 2020 online in der "Zeitschrift für Geburtshilfe und Neonatologie" (2020; 224 (5): 289-296) erschienen. Eine Zusammenfassung ist kostenlos erhältlich.
Wer sich einen Überblick über die Werte und die Realität der aktuell 7 Operationen mit einer Mindestmengenregelung verschaffen will, findet entsprechende Daten in dem 2019 erschienenen und vollständig kostenlos erhältlichen Bertelsmann-Stiftungs-Report Mindestmengen im Krankenhaus -Bilanz und Neustart von Meike Hemschemeier, Meik Bittkowski und Volker Stollorz.
Die empirisch gut belegte Kernaussage lautet: "Selbst 2017 erreichten 40 Prozent der deutschen Kliniken, die Operationen aus dem Mindestmengenkatalog durchführen, eine oder mehrere der gesetzlich vorgeschriebenen Mindestfallzahlen nicht. Ein weiteres ernüchterndes Ergebnis der Analyse: Ein Viertel der Krankenhäuser blieb 2017 die verpflichtende Auskunft zu einer oder mehreren Mindestmengen in ihrem Qualitätsbericht schuldig."
Bernard Braun, 20.10.20
Lehrbuch "Sozialmedizin - Public Health - Gesundheitswissenschaften" in der 4. Auflage: Gesundheitskompetenz für alle!

Lehrbuch "Sozialmedizin - Public Health - Gesundheitswissenschaften" in der 4. Auflage: Gesundheitskompetenz für alle!
Das Lehrbuch "Sozialmedizin - Public Health - Gesundheitswissenschaften" ist vor kurzem in der 4. Auflage erschienen. Der Verfasser ist einer der Autoren des Forum Gesundheitspolitik.
Alle Kapitel wurden vollständig überarbeitet und auf den Stand Ende 2019 aktualisiert. Einige Themen wurden ergänzt, wie z.B. Gesundheit von Frauen und Männern und das Gesundheitssystem der DDR. Das Kapitel Ungleichheiten der Gesundheit geht jetzt vertieft auf die Vermittlungsprozesse zwischen sozialer Lage zu Gesundheit bzw. Krankheit ein.
Ziel des Buches ist es, Grundlagenwissen für eine wissenschaftlich fundierte kritische Auseinandersetzungen mit Fragen um Gesundheit und Krankheit vermitteln und zu einer kritischen Gesundheitskompetenz beizutragen.
Die 7 Kapitel lauten
1. Public Health
2. Gesundheit und Krankheit - Definitionen, Theorien, Modelle und Klassifikationen
3. Evidenzbasierte berufliche Praxis
4. Epidemiologie
5. Krankheitsprävention und Gesundheitsförderung
6. Ungleichheiten der Gesundheit
7. Gesundheitssysteme
Das Buch ist ein Ergebnis aus mehr als 17 Jahren Lehre. Anschaulichkeit und Verständlichkeit werden durch eine klare Gliederung, durch hervorgehobene Definitionen, Merksätze, Vertiefungspunkte und Zusammenfassungen sowie durch zahlreiche Abbildungen und Tabellen sowie durch Illustrationen der Künstlerin Kitty Kahane gefördert.
Bei dem Buch handelt es sich um ein Ein-Autor-Werk. Zur Sicherstellung der inhaltlichen Korrektheit und Tiefe bei dem gegebenen breiten Themenspektrum sind alle Kapitel von namhaften Experten des jeweiligen Gebietes gegengelesen.
Zielgruppe sind alle, die eine Ausbildung in einem Gesundheits- oder Sozialberuf durchlaufen (einschließlich der Medizin), und alle, die beruflich oder im Freiwilligenengagement mit Gesundheit und Krankheit befasst sind und sich Systemkompetenz aneignen wollen, wie Patientenvertreter in der Selbstverwaltung, Krankenkassenmitarbeiter, Mitglieder und Mitarbeiter der gesundheitsbezogenen Selbsthilfe und Journalisten.
Für die aktuelle Auflage hat Sir Michael Marmot ein Geleitwort geschrieben. Dieses, wie auch die Geleitworte von Rolf Rosenbrock und Eckart von Hirschhausen stehen auf der Buchwebsite zur Verfügung, ebenso das Inhaltsverzeichnis, das Literaturverzeichnis mit aktiven Hyperlinks und das Sachwortverzeichnis.
Darüber hinaus sind eine Reihe von Unterrichtsvideos zu Themen des Buches auf dem YouTube-Kanal des Autors abrufbar.
Website zum Buch
Vorwort
Geleitwort zur 4. Auflage von Sir Michael Marmot
Geleitwort zur 4. Auflage von Rolf Rosenbrock
Geleitwort zur 3. Auflage von Eckart von Hirschhausen
Inhaltsverzeichnis
Literaturverzeichnis mit aktiven Hyperlinks
Sachwortverzeichnis
Buch auf der Verlagswebsite
Blick ins Buch bis S. 31
YouTube-Kanal Prof. Dr. med. David Klemperer
David Klemperer, 28.6.20
Wer wird wie lange, mit welchem Erfolg und womit kieferorthopädisch behandelt? Erste Ergebnisse einer prospektiven Kohortenstudie
 Nach einer durch eine Mitteilung des Bundesrechnungshofes im Jahr 2017 angestoßenen Debatte über die fehlende oder unzulängliche Transparenz über die kieferorthopädische Versorgung von Kindern und Jugendlichen, verständigten sich die Gesetzliche Krankenversicherung (GKV), das Bundesministerium für Gesundheit (BMG) und Fachverbände der Kieferorthopäden auf eine Reihe von Maßnahmen und Projekten (siehe dazu Näheres in dem hier vorgestellten Report). Dazu zählt auch das vom Spitzenverband Bund der GKV koordinierte Projekt einer retrospektiven Analyse von Behandlungsdaten. Zum Stand dieses Projekts gibt es bisher keine öffentlich zugänglichen Informationen oder gar Ergebnisse.
Nach einer durch eine Mitteilung des Bundesrechnungshofes im Jahr 2017 angestoßenen Debatte über die fehlende oder unzulängliche Transparenz über die kieferorthopädische Versorgung von Kindern und Jugendlichen, verständigten sich die Gesetzliche Krankenversicherung (GKV), das Bundesministerium für Gesundheit (BMG) und Fachverbände der Kieferorthopäden auf eine Reihe von Maßnahmen und Projekten (siehe dazu Näheres in dem hier vorgestellten Report). Dazu zählt auch das vom Spitzenverband Bund der GKV koordinierte Projekt einer retrospektiven Analyse von Behandlungsdaten. Zum Stand dieses Projekts gibt es bisher keine öffentlich zugänglichen Informationen oder gar Ergebnisse.
Etwas besser sieht es bei einem unabhängig davon seit längerem geplanten und laufenden prospektiven Projekts bei der Handelskrankenkasse (hkk) aus Bremen aus. Ein Wissenschaftlerteam aus dem Bremer Gesundheitswissenschaftler Bernard Braun und dem Greifswalder Kieferorthopäden Alexander Spassov will den möglichst gesamten Behandlungsverlauf einer Kohorte aller 2018 in der hkk versicherten Kinder und Jugendlichen untersuchen, die im selben Jahr mit einem indikationsgestützten Behandlungsplan erstmals eine kieferorthopädische Behandlung begonnen haben. Eine derartige prospektive Studie gibt es im Bereich dieser Versorgungsart bisher nicht und auch nur sehr selten in anderen Behandlungsbereichen.
Der jetzt veröffentlichte Teil 1 dieser Studie informiert u.a. über die soziodemografische Zusammensetzung der 2.920 Angehörigen der Kohorte und deren Kieferorthopädischen Indikationsgruppen (KIG) und einige erste Angaben zur Behandlung. Hinweise auf die im weiteren Verlauf der Studie beabsichtigten Analysen runden den Report ab. Der Abschlussbericht ist 2023 zu erwarten.
Zu den bereits jetzt gewonnenen Ergebnissen zählen u.a.:
• Auf die versorgungspolitisch interessante Frage, wie viele Kinder und Jugendliche eines Geburts- oder Altersjahrgangs in der Bundesrepublik Deutschland bis zum Ende ihres 18. Lebensjahres kieferorthopädisch behandelt werden, bewegen sich die diversen Schätzungen zwischen rund 30 bis über 60 %. Mit den Daten der Kohorte dieser Studie wurde jetzt berechnet, dass von einer Gruppe von 7-Jährigen (in diesem Alter beginnen kieferorthopädische Behandlungen in den allermeisten Fällen) bis sie 18 Jahre alt sind, 53,5% mindestens einmal kieferorthopädisch behandelt werden.
• Die hkk-Studie zeigt, dass der Anteil der Kinder mit einseitigem Kreuzbiss von 32 % bei den 7-jährigen auf 10,4 % bei den 11-jährigen, also um 67,5 % zurückgeht - und zwar ohne eine kieferorthopädische Behandlung. Damit scheint sich auch in Deutschland die in einer internationalen Studie gemachte Beobachtung einer "spontanen Korrektur" zu zeigen. Es stellt sich vor diesem Hintergrund nun nicht mehr die Frage, "Behandlung ja oder nein", sondern: "Sofort Behandeln oder erst einmal Abwarten und Beobachten bis die Kinder 11 Jahre alt sind". Über diese Möglichkeit einer Selbstkorrektur ohne kieferorthopädisches Zutun sollten Eltern (besser) informiert werden.
Der 25 Seiten umfassende hkk-Gesundheitsreport 2020 Kieferorthopädische Behandlung von Kindern und Jugendlichen Charakteristika einer Kohorte - Teil 1: Wer wird behandelt? von B. Braun und A. Spassov ist komplett kostenlos erhältlich.
Bernard Braun, 22.5.20
Sars-CoV-2 und Covid-19: Anmerkungen zur aktuellen Krise und was lernen wir daraus?!
 Dies ist kein verspäteter Einstieg in eine regelmäßige Berichterstattung über Studien etc. zum neuen Sars-CoV-2 oder Covid-19, kein vollständiger Überblick über die Entwicklung der letzten Wochen und Monate und auch kein vollständiger Überblick über künftig einfach und unaufwändig zu nutzenden qualitativ hochwertigen Informationsquellen. Stattdessen soll dieser Beitrag einige Aspekte der so genannten "Coronakrise" als etwas euphemistischer Oberbegriff für eine Fülle von gesundheitlichen, ökonomischen, sozialen und kommunikativen Krisen aufgreifen und darstellen, was daraus für die künftige Gesundheitspolitik und möglicherweise vergleichbare oder gar schlimmere Krisensituationen folgt. Dabei konzentrieren wir uns eher auf wissenschaftliche Daten und Beiträge als auf amtliche Quellen wie z.B. die regelmäßige Berichterstattung durch das Robert-Koch-Institut (RKI), die Bundeszentrale für gesundheitliche Aufklärung (BZgA) oder den vergleichbaren internationalen Institutionen.
Dies ist kein verspäteter Einstieg in eine regelmäßige Berichterstattung über Studien etc. zum neuen Sars-CoV-2 oder Covid-19, kein vollständiger Überblick über die Entwicklung der letzten Wochen und Monate und auch kein vollständiger Überblick über künftig einfach und unaufwändig zu nutzenden qualitativ hochwertigen Informationsquellen. Stattdessen soll dieser Beitrag einige Aspekte der so genannten "Coronakrise" als etwas euphemistischer Oberbegriff für eine Fülle von gesundheitlichen, ökonomischen, sozialen und kommunikativen Krisen aufgreifen und darstellen, was daraus für die künftige Gesundheitspolitik und möglicherweise vergleichbare oder gar schlimmere Krisensituationen folgt. Dabei konzentrieren wir uns eher auf wissenschaftliche Daten und Beiträge als auf amtliche Quellen wie z.B. die regelmäßige Berichterstattung durch das Robert-Koch-Institut (RKI), die Bundeszentrale für gesundheitliche Aufklärung (BZgA) oder den vergleichbaren internationalen Institutionen.
These/Behauptung: Die Sars-CoV-2- oder Covid-19-Epidemie überraschte die Gesundheitspolitik und zwang sie vom Punkt Null des Wissens und Handelns zu starten!
Nein! Die Wahrscheinlichkeit, Art und Umfang der Risiken einer Coronavirus-Epidemie oder gar Pandemie und ein Repertoire von Vorsorgemaßnahmen wie Kriseninterventionen waren seit 2003 und in regelmäßigen Abständen aktualisiert Ausgangspunkt für zahlreiche auch wissenschaftlich fundierte offizielle und öffentlich bekannt gemachte Szenarien, Maßnahmenkataloge und explizite Pandemiepläne auf Bundes- wie Landesebene.
Im Einzelnen sind dies:
• Die Erfahrungen mit der Sars (Severe acute respiratory syndrome)-Pandemie in den Jahren 2002 und 2003, deren Verursacher ein bis dahin unbekanntes Coronavirus war - das Sars-assoziierte Coronavirus (Sars-CoV).
• Ein weiteres, vorher unbekanntes Coronavirus (MERS-CoV) war Verursacher einer erstmals 2012 beobachteten schweren Atemwegserkrankung - von MERS (Middle East respiratory syndrome-related coronavirus).
• Mehrere wissenschaftliche Studien wiesen darauf hin, dass es noch wesentlich mehr Coronaviren gibt, die potenziell Epidemien auslösen könnten und gegen die es auch zum Untersuchungszeitpunkt weder Impfstoffe noch Medikamente gab. Die Frage war also nicht ob, sondern wann weitere CoV-Epidemien starteten. Darauf wies ein 2016 in den "Proceedings of the National Academy of Science" der USA veröffentlichter Aufsatz über "Sars-like CoVs" nachdrücklich hin: "The recent outbreaks of Ebola, influenza, and MERS-CoV underscore the threat posed by viruses emerging from zoonotic sources. Coupled with air travel and uneven public health infrastructures, it is critical to develop approaches to mitigate these and future outbreaks."
• Dabei blieb es gerade in Deutschland nicht bei wissenschaftlichen Studien oder Laborberichten. So hatten Expert*innen im Auftrag des Bundesministeriums des Inneren 2012 eine umfangreiche Risikoanalyse über zwei Großkrisenereignisse erstellt, die als "Unterrichtung durch die Bundesregierung. Bericht zur Risikoanalyse im Bevölkerungsschutz 2012" am 3.1.2013 als Drucksache 17/12051 dem Bundestag überreicht wurde. Eines der simulierten Risiken war eine Pandemie durch das fiktive Virus Modi-Sars. Dabei lagen die Annahmen zur Anzahl der infizierten und erkrankungsbedingt gestorbenen Personen zum Teil deutlich über der aktuellen Realität. Die Dauer und Anzahl der Infektionswellen bis zum Vorliegen eines Impfstoffs (3 Jahre, 3 Wellen) könnten aber zutreffen. Was in jedem Fall aber realistisch erkannt wurde, ist der drohende Mangel an Schutzausrüstungen für die Bevölkerung und die im Gesundheitsbereich Beschäftigten.
• Wenn man nicht mehr nur untersucht, wie in Deutschland der Wissensstand über das bevölkerungsbezogene Erkrankungsrisiko explizit durch Coronaviren war und wie die Gesundheitspolitik damit umzugehen beabsichtigte, landet man bei seit 2005 mehrmals fortgeschriebenen Pandemieplänen und Verordnungen auf Bundes- wie Länderebene. Dort wird explizit von der Herausforderung durch eine allgemeiner gefasste Influenzapandemie ausgegangen. Dass aber auch von der "H1N1-Influenzapandemie" (dazu zählen mehrere Viren, die die so genannte "spanische Grippe" von 1918 verursacht haben und aktuell das Schweinegrippevirus) gesprochen wird, zeigt, dass es hier nicht "nur" um die jährliche Grippeinfluenzaepidemie geht. In dem vor der Covid-19-Pandemie zuletzt 2016/17 aktualisierten zweibändigen "Nationalen Pandemieplan" des RKI heißt es im Vorwort des Bandes über "wissenschaftliche Grundlagen": "Bei einer Influenzapandemie ist davon auszugehen, dass im Vergleich zur saisonalen Influenza sowohl die Erkrankungsrate insgesamt als auch der Anteil schwerer Verläufe deutlich erhöht ist. Auch unter der Prämisse einer möglichst effektiven ambulanten Versorgung ist mit einer außergewöhnlichen Belastungssituation in den Krankenhäusern zu rechnen. Dabei ist auch zu berücksichtigen, dass das medizinische Personal selbst von krankheitsbedingten Ausfällen betroffen ist. Der massenhafte Anfall von stationär behandlungsbedürftigen Patienten, die teilweise beatmungspflichtig sind, erfordert in den Krankenhäusern im Vorfeld klare Festlegungen bezüglich der organisatorischen Umsetzung." Und die Forderung bzw. Absicht zur "Bevorratung bzw. Managementkonzept für rasche Beschaffung im Ereignisfall" umfasst "Antibiotika, Schmerzmittel, Sedativa, Einmalhandschuhe, Mund-Nasen-Schutz und FFP2-Masken/FFP3-Masken für risikoträchtige Tätigkeiten". Im Band über die wissenschaftlichen Grundlagen findet sich auch eine Vielzahl von Hinweisen auf im Jahr 2016/17 vorhandene wie auf fehlende Studien über die Wirkung und die Machbarkeit von Interventionen wie das Tragen von Masken, Schulschließungen und Kontaktverbote etc. Ab Seite 51 stehen schließlich ohne Anspruch auf Vollständigkeit zahlreiche Hinweise auf "zu erfassende Parameter zu Beginn einer Pandemiewelle und mögliche Studienansätze" sowie deren Vor- und Nachteile und den Aufwand für ihre Erstellung, worüber in den letzten Wochen zum Teil erst wieder nachgedacht und mit Zeitverzögerungen gehandelt wurde. Bei der Lektüre der 222 Seiten wird es aber irgendwann gebetsmühlenartig: Keine Studien, daher zu 8 zentralen Interventionsarten "großer Forschungsbedarf". Der "Nationale Pandemieplan Teil I Strukturen und Maßnahmen und der Nationale Pandemieplan Teil II Wissenschaftliche Grundlagen sind frei erhältlich und in einer Krisenpause immer noch lesenswert.
• Sehr praktische Hinweise auf Maßnahmen im Falle einer Influenzapandemie lagen seit 2006 (zuletzt aktualisiert 2012) mit dem Beschluss 609 "Arbeitsschutz beim Auftreten einer nicht ausreichend impfpräventablen humanen Influenza" des "Ausschusses für biologische Arbeitsstoffe (ABAS)" vor. Dort heißt es u.a.: "Im Falle einer Influenzapandemie werden nicht alle benötigten Materialien in entsprechender Menge lieferbar sein. Deshalb sollten sie bereits rechtzeitig vor Eintreten des Pandemiefalls (interpandemische Phase) bevorratet werden." Und die umfangreiche Liste der zu bevorratenden Materialien reicht von "einfachem Mund-Nasen-Schutz (MNS) für betroffene (infektionsverdächtige) Patienten - ein MNS pro Patient" über "Händedesinfektionsmittel (begrenzt viruzid nach RKI-Empfehlung) - 5 ml pro Vorgang
einfachem Mund-Nasen-Schutz (MNS) für das medizinische Personal - mindestens ein MNS pro Person und Tag/Schicht: bei Erregern der Risikogruppe 2" bis zu "Atemschutzmasken (FFP2) für das medizinische Personal - mindestens eine Maske pro Person und Tag/Schicht".
• Zu den unbedingt notwendigen präventiven Maßnahmen gehörten in der Risikoanalyse zur simulierten Modi-Sars-Pandemie aus dem Jahr 2013 auch klare Angaben zur Risikokommunikation. So wurde nicht nur allgemein "die Wichtigkeit einer frühzeitigen und ernsthaften Beschäftigung mit der Thematik und einer entsprechenden Sensibilisierung der Bevölkerung betont". Dies begann mit der richtigen Einschätzung, dass es "bisher
keine Richtlinien (gibt), wie mit einem Massenanfall von Infizierten bei einer Pandemie umgegangen werden kann. Diese Problematik erfordert komplexe medizinische, aber auch ethische Überlegungen und sollte möglichst nicht erst in einer besonderen Krisensituation betrachtet werden" (65). Wie die gesundheitspolitische Debatte nach Veröffentlichung der Risikoanalyse hätte aussehen können bzw. müssen, zeigen zwei Passagen aus der Bundestagsdrucksache: "Die im Rahmen der Risikoanalyse gewonnenen Erkenntnisse bilden den Ausgangspunkt für ein ganzheitliches Risiko- und Krisenmanagement, welches auch eine entsprechende gesamtgesellschaftliche Diskussion umfassen muss. Denn während die Analyse der Risiken ein fachlicher Prozess ist, werden die Risikobewertung und die daraus folgende Abwägung und Auswahl z. B. von risikomindernden Maßnahmen in erheblichem Umfang von politischen und gesellschaftlichen Aspekten mitbestimmt. Folglich muss ein entsprechender Dialog zwischen Fachbehörden, Wissenschaft, Politik und Bevölkerung stattfinden. In diesem Zusammenhang ist es zwingend erforderlich, Schutzziele festzulegen, um die Ergebnisse der Risikoanalysen mit damit abgleichen und mögliche Defizite identifizieren zu können. So lässt sich auch feststellen, ob das Verbundsystem des Bevölkerungsschutzes in Deutschland für alle zu erwartenden Schadenslagen hinreichend ausgelegt und vorbereitet ist, oder ob für Bund, Länder und Kommunen Handlungsbedarf besteht, und falls ja, wo." (12)]. Und ["Für die Akzeptanz der kommunizierten Botschaften ist essentiell, dass die Behörden 'auf Augenhöhe' mit der Bevölkerung kommunizieren. Der Bürger sollte als Partner, nicht als 'Befehlsempfänger' verstanden werden. (68).
These/Behauptung: Die besten Modelle taugen ohne Daten nichts, aber kann man an der Datenlage etwas ändern?
Jein! Trotz mittlerweile wochenlanger Datenerfassung und täglicher Berichte des RKI ist die Datenlage über viele Details der Epidemie immer noch dürftig bis nichtexistent. Da sie aber zur Begründung des Starts und des möglichen Endes von Maßnahmen dient, handelt es sich nicht um das übliche Statistik-Bashing, sondern um existenzielle Sachverhalte.
Exemplarisch zeigt sich dies am Status quo des zentralen Risikoindikators der Anzahl von "bestätigten Infektionen". Vor jeder empirischen Situation hätte jedem klar sein müssen, dass für valide und praktisch hilfreiche Berechnungen sowohl Zähler wie Nenner eindeutige und vollständige Angaben enthalten müssen und dass man dafür durch entsprechende Meldevorschriften sorgen kann und muss. Dies traf über lange Zeit weder für den Zähler noch den Nenner zu. In den Zähler ging bisher ein wildes Gemisch der Erkrankungsmeldungen von 412 Gesundheitsämtern und 16 Landesministerien, die nachgemeldeten Fälle von verschiedenen Tagen und in verschiedenen Erkrankungsstadien (richtig Neuerkrankte und bereits stationär Behandelte) ein. Noch schlimmer sah und sieht es mit den Angaben im Nenner aus. Bei noch so vielen "testen, testen-testen"-Appellen der WHO, ist nämlich in Deutschland bis heute unbekannt wie viele Tests täglich durchgeführt und damit Erkrankte entdeckt werden können. Simpel ausgedrückt: Ein Anstieg der entdeckten und bisher tagtäglich von RKI aber auch von der US-amerikanischen Johns Hopkins Universität gemeldeten Erkrankten könnte ausschließlich auf der Zunahme der durchgeführten Tests beruhen und die mögliche Abnahme von Erkrankten auf der Abnahme der Testanzahl.
Dass es auch anders geht und welche wichtigen praktischen Erkenntnisse daraus gewonnen werden können, zeigt das "Epidemiologische Bulletin" Nr. 17 des RKI vom 9. April 2020 mit der Darstellung von Ergebnissen einer neuen Methode zur "Schätzung der aktuellen Entwicklung der Sars-CoV-2-Epidemie in Deutschland" namens Nowcasting. Zusammengefasst enthält Nowcast nicht mehr das oben beschriebene Gemisch von Daten, sondern meldet dank einer aufwändigen, aber seriösen statistischen Aufarbeitung ("multiple Imputation" von fehlenden Daten) die Anzahl von Personen, deren Erkrankung tagesgenau beginnt. Damit lässt sich der Effekt von Interventionen besser als mit den immer kommunizierten "ein bis zwei Wochen später" bestimmen. Die wichtigsten neuen und statistisch aussagekräftigeren Ergebnisse lauten:
• Die so genannte Reproduktionszahl R, d.h. die Anzahl von Personen, die eine infizierte Person mit CV ansteckt, sank vom Maximum von über 3 (dies war die Schubkraft für den immer wieder berichteten exponentiellen Anstieg der Erkrankten) um den 10. März 2020 auf die Werte 1 bis 1,2 zwischen Ende März und dem 4. April.
• Die Anzahl der mit Nowcast präziser erfassten Erkrankten fiel
auf
stieg in den letzten Tagen aber wieder leicht an.
• Beide Indikatoren zeigen einen deutlichen Effekt des Verbots von Großveranstaltungen und Schulschließungen am 9. März 2020 und 16. März 2020 aber praktisch keinen Effekt der bundesweiten Kontaktverbote vom 23. März 2020. Ob das wirklich so ist, lässt sich aber ohne Kenntnis der Anzahl getesteter Personen oder der Art der vielfach nur geschätzten Zahlen nicht sagen.
Dass es auch anders gehen kann, zeigen die österreichischen Daten. Dort findet sich auf dem "Amtlichen Dashboard Covid 19" seit längerer Zeit die Anzahl der Testungen. Am 16.4. waren dies insgesamt 156.801 Testungen, die zu 14.420 positiv getesteten Personen führte. Zu hoffen ist also, dass auch in Deutschland bald genaue Daten zur Testanzahl vorliegen.
Wer nicht nur für ein Land, eine oder zwei Interventionen oder für einen bestimmten Zeitpunkt etwas über die Existenz von Maßnahmen gegen die Verbreitung des Sars-CoV-2-Virus und deren mögliche Wirkungen auf die Anzahl von Covid-19-Fälle wissen will, findet dies laufend im so genannten "Oxford Covid-19-Government Response Tracker (OxCGRT)" ("Variation in government responses to Covid-19" von Thomas Hale et al.). Dort werden 13 Indikatoren für politische Maßnahmen von Schulschließungen, Kontaktverboten, Verbot von Veranstaltungen bis zur Testpolitik für 146 Länder tagesgenau dokumentiert und klassifiziert und zu einem "Government response stringency index" zusammengefasst. Dieser Wert wird dann mit der Anzahl der Covid-19-Fälle zusammengebracht und auf Assoziationen untersucht. Eine Zeitreihe der Maßnahmen für alle Länder und den Indexwert beginnend am 1. Januar 2020 und tagesaktuell endend gibt es zum Herunterladen als Excel-Datei. Aber auch hier hängen viele Ergebnisse von der jeweiligen nationalen Datenlage ab.
Die Diskussion der Relevanz und Qualität von Indikatoren, die Fortschritte bei der Eindämmung oder Reduktion des Erkrankungsgeschehens anzeigen sollen, bei Modellierungen und bei politischen Entscheidungen genutzt werden, weist schließlich auf einen bisher erheblichen Mangel bei deren Auswahl und Kommunikation hin. War es wochenlang und bei fast allen Virologen die Verringerung der Zeitspanne in der sich die Anzahl der identifizierten Covid-Fälle (dabei spielte die Schwäche dieses Indikators keine Rolle) verdoppelten, die erreicht werden musste, um die "Tsunamiwelle" für die Intensivbetten verhindern sollte, rutschte die Marke von zunächst über 10 auf fast 20 Tage und war rechnerisch sogar noch länger, ist es seit Mitte April 2020 plötzlich die Reproduktionsrate R mit einem Wert unter 1. Dass auch hier viel geschätzt werden muss, wird im Moment noch wenig thematisiert und auch, dass ein zu niedriger Wert nicht uneingeschränkt positiv ist. Solange es nämlich keinen Impfstoff gibt, ist eine zu geringe Anzahl von Infizierten und damit möglicherweise corona-immunen Personen wegen der damit verbundenen Verlängerung der Erkrankungskrise nicht uneingeschränkt erstrebenswert.
These/Behauptung: Es gibt aktuell und auf absehbare Zeit keine oder zu wenige und auch qualitativ oft nicht hilfreiche wissenschaftlichen Studien über das Sars-CoV-2 oder Covid-19 und wichtige Maßnahmen!
Jein! Der sich immer noch beträchtlich erhöhenden Anzahl von Covid-19-Infizierten steht eine mindestens genauso kräftig wachsende Anzahl von fast durchweg frei zugänglichen wissenschaftlichen Studien über das Virus und die Erkrankung gegenüber, woran sich auch nichts ändern wird. Ob es sich bei der richtigen Beschreibung als "Pandemie des Wissens" (Werner Bartens in der Süddeutschen Zeitung vom 18./19.4. 2020) wirklich um eine uneingeschränkt "erfreuliche Nebenwirkung der Seuche" handelt, ist, wie die folgenden Beobachtungen zeigen, fraglich. Das Ideal von einem wissens- und evidenzbasierten Verständnis einer Erkrankungssituation und hilfreicher politischer Entscheidung für und gegen bestimmte Interventionen steht damit zum einen vor einem quantitativen Problem. Zum anderen zeigt aber die laufende öffentliche Debatte, dass auch erhebliche qualitative Herausforderungen angesichts widersprüchlicher oder methodisch dürftiger Studienergebnisse existieren.
Einen ersten Einblick in die rapide Zunahme der Anzahl von in wissenschaftlichen Zeitschriften mit Peer Review und hohen Veröffentlichungsstandards publizierten Fachaufsätze bzw. Studienergebnisse zum Virus und zur Erkrankung liefert ein Auswertungstool von Pubmed, der weltweit größten Datenbank für derartige Publikationen.
Laut "Pubmed Bibliometry" wurden zwischen dem 1. November 2019 und dem 18. April 2020 in 1.355 dieser Zeitschriften 5.965 Aufsätze (2018=81) veröffentlicht, in deren Überschrift und/oder Abstract das Stichwort "Covid-19" auftaucht. Vor etwa einem Monat, genau am 21.3. 2020 waren es "nur" 1.303 Aufsätze in 353 Zeitschriften. Alleine am 18.4. wurden 301 neue Aufsätze veröffentlicht. Selbst wenn mittels des Indikators Altmetric für die Stärke der Resonanz einer Publikation nur noch die Veröffentlichungen gezählt werden, deren Wert über 500 liegt, gab es am 18.4. noch 418 Covid-Aufsätze (Auswertung Altmetric > 500 am 18.4.2020). Wer sich mit systematischen Reviews beschäftigt hat, weiß, dass es selbst mit hohem Personalaufwand unmöglich ist, in kurzer Zeit einen soliden Überblick und eine Bewertung einer derartigen Menge von dann noch permanent zunehmenden Menge von Publikationen zu schaffen. Hinzu kommt, dass durch zusätzliche Suchen mit Suchworten, die z.B. nur ein im Zusammenhang mit Covid-19 relevantes Medikament oder eine Maßnahme wie Schulschließung beinhalten, noch zahlreiche weitere Publikationen zu Tage gefördert werden.
Dafür spricht auch die Anzahl von "more than 32,000 articles, chapters, and other resources related to Covid-19, other coronaviruses, and related epidemics have already been made available in this manner", die als Ergebnis einer beispiellosen Initiative der 150 Mitglieder der "International Association of Scientific, Technical and Medical Publishers (STM)" zu deren Beginn der interessierten Öffentlichkeit kostenlos zur Verfügung standen und stehen. Diese Mitglieder, darunter Wissenschafts-Großverlage wie Elsevier und Wiley mit Zeitschriften wie dem "British Medical Journal" oder "Lancet", veröffentlichen in 20 Ländern rund 66% aller wissenschaftlichen Publikationen, also auch die zu Covid-19. Zu den Zusammenstellungen der Verlage über ihre frei erhältlichen Publikationen zu den genannten Themen kommt man über "Coronavirus (Covid-19)".
Wer sich bei PubmedCentral (PMC) noch umfassender über den Forschungsstand zu Covid-19, Coronavirus, 2019-nCoV, Sars-CoV, MERS-CoV, Severe Acute Respiratory Syndrome oder Middle East Respiratory Syndrome informieren will, fand am 18.4. 2020 57.995 Quellen - mit der bekannt großen täglichen Zunahme.
Natürlich gibt es jetzt in mehreren Ländern und von mehreren nationalen oder internationalen Institutionen spezielle Angebote unterschiedlichsten Umfangs und unterschiedlichster inhaltlicher Fülle, die einen Teil des Recherche- und Lektüreaufwands in den bisher genannten Primärquellen ersetzen können, aber selber auch sehr viel Arbeitsaufwand verlangen. Stellvertretend sei hier auf die Website "Finding the Evidence: Coronavirus" von Public Health England hingewiesen und dort speziell auf den "PHE International Epidemiology Daily Evidence Digest".
Und es gibt auch erste Zusammenfassungen oder Reviews des Forschungsstands, die häufig auch praktische Bedeutung haben. Hier sei exemplarisch auf den Review Pharmacologic Treatments for Coronavirus Disease 2019 (Covid-19)A Review von James Sanders et al. in der Fachzeitschrift JAMA (online am 13.4.2020) verwiesen. Der kostenlos erhältliche Aufsatz kommt trotz einiger abweichender Statements und Handlungsempfehlungen (z.B. "compassionate use"-Ausnahmen für schwer an Covid-19 Erkrankte) zu dem Schluss: "No therapies have been shown effective to date."
Und dass sich an der Menge der veröffentlichten Studienergebnisse mit Sicherheit nichts ändert und die inhaltliche Vielfalt noch zunehmen wird, darauf verweisen die Anzahl laufender oder geplanter Forschungsprojekte. So waren am 16.4. 2020 auf der Website Clinicaltrials, wo sich zumindest die Mehrzahl der Projekte zu Beginn ihrer Arbeit mit Protokollen anmelden, insgesamt 621 Studien mit dem Thema Covid-19 angemeldet, darunter 202 Studien, die sich mit dem Virus Sars-CoV-2 beschäftigen wollten.
Wer wissen will wie viele und welche klinischen Forschungsprojekte und Studien zum Sars-CoV-2-Virus und zu Covid-19 in Deutschland laufen oder geplant sind, welche nicht-interventionelle Studien stattfinden oder welche Best Practice-Beispiele es gibt, findet diese auf der Website Klinische Studien des Deutschen Zentrums für Infektionsforschung (DZIF) - mit Links zu den Studien.
Und schließlich gibt es einige Websites, die auch für die Zukunft versprechen wichtige Informationen und Debattenbeiträge zu liefern.
Dazu zählt z.B. das von bisher 18 wissenschaftlichen Fachgesellschaften und Public Health-Verbänden aus dem deutschsprachigen Raum (z.B. Deutsche Gesellschaft für Public Health, Akademie für Öffentliches Gesundheitswesen in Düsseldorf und Deutsche Gesellschaft für Pflegewissenschaft) und einem internationalen Partner getragene Kompetenznetz Public Health zu Covid-19. Die hier aktiven 7 Arbeitsgruppen dürften in absehbarer Zeit wichtige Erkenntnisse präsentieren.
Mit dem erklärten Schwerpunkt auf weltweit laufenden Studien zu den ökonomischen und sozialen Auswirkungen der Coronakrise gibt seit kurzem das von diversen akademischen Institutionen gegründete und getragene World Pandemic Research Network einen hervorragenden Überblick. Für die derzeit (20.4. 2020) 55 Projekte werden jeweils der fachliche Schwerpunkt, kurze Projektbeschreibungen, die Forscher*innen und das methodische Design angegeben. Anmeldungen eigener Projekte sind Online möglich.
Und stellvertretend für eine Menge inhaltlich hilfreichen nichtinstitutionellen Blogs und von Angehörigen der "scientific community" organisierten Mailforen sei auf das von österreichischen Public Health-Experten, Medizinern und Angehörigen von Gesundheitsberufen bereits vor Beginn der Coronakrise geschaffene "PublicHealthForum" hingewiesen, das sich nicht nur mit der österreichischen Entwicklung beschäftigt, sondern auch auf eine Vielzahl von internationalen Beiträgen aufmerksam macht.
Aber selbst dann, wenn die Quantität der Studienergebnisse bewältigt ist oder wäre, gibt es ausgerechnet zu zentralen Aspekten der Coronakrisenbewältigung inhaltlich unklare und widersprüchliche Studien. Dies betrifft z.B. die Wirkung des Maskentragens. Auch wenn mittlerweile weitgehend klar ist, dass insbesondere die nicht-medizinischen Masken nicht den Träger vor einer Infektion schützen, sondern nur seine soziale Umgebung, dass verschiedene Arten von Masken unterschieden werden müssen und für Tragepflichten nachwievor zu wenig Masken erhältlich sind, liefern die wenigen aktuellen Studien nur widersprüchliche und oft nicht belastbaren Erkenntnisse zum Nutzen. So sieht eine am 24.3. 2020 veröffentlichte Studie des "Oxford Covid-19 Evidence Service Team" der Universität Oxford ("What is the efficacy of standard face masks compared to respirator masks in preventing Covid-type respiratory illnesses in primary care staff?" von Trish Greenhalgh et al.) zwar einen Nutzen von Masken, relativiert dies aber selber sofort mehrfach: "
this conclusion were not in a Covid-19 population, and only one was in a community setting. It is clear from the literature that masks are only one component of a complex intervention which must also include eye protection, gowns, behavioural measures to support proper doffing and donning, and general infection control measures." Insgesamt basierten Empfehlungen nur auf "indirect evidence".
Und auch die aktuellste "interim guidance" der WHO zum Gebrauch und Nutzen von Masken gegen das Sars-CoV-2-Virus (Advice on the use of masks in the context of Covid-19)sieht auch nur höchstens "limited evidence" dafür, "that wearing a medical mask by healthy individuals in the households or among contacts of a sick patient, or among attendees of mass gatherings may be beneficial as a preventive measure." Medizinische Masken sollten außerdem dem Gesundheitspersonal überlassen bleiben. Für alle anderen Maskentypen gibt es "no evidence that wearing a mask (whether medical or other types) by healthy persons in the wider community setting, including universal community masking, can prevent them from infection with respiratory viruses, including Covid-19." In jedem Fall sei das alleinige Tragen von Masken "insufficient to provide an adequate level of protection, and other measures should also be adopted. Whether or not masks are used, maximum compliance with hand hygiene and other IPC measures is critical to prevent human-to-human transmission of Covid-19."
Und das Ergebnis eines in der renommierten Medizinzeitschrift "Annals of Internal Medicine"am 6. April 2020 veröffentlichten Experiments mit 4 (!!) Teilnehmer*innen wird so zusammengefasst: "In conclusion, both surgical and cotton masks seem to be ineffective in preventing the dissemination of Sars-CoV-2 from the coughs of patients with Covid-19 to the environment and external mask surface." In dem Experiment durchdringen Viren die Masken und erreichen vor den Probanden aufgestellte Petrischalen. Weitere Aspekte (z.B. die "Reichweite" von Viren mit oder ohne Masken) wurde nicht untersucht. (Effectiveness of Surgical and Cotton Masks in Blocking Sars-CoV-2: A Controlled Comparison in 4 Patients von Seongman B. et al.). Als Erklärung für dieses frappierende Ergebnis boten die Autoren des Berichts, den das Deutsche Ärzteblatt auf der Online-Seite aerzteblatt.de am 7. April 2020 zu dieser Studie veröffentlichte folgende mögliche, aber nicht unbedingt praktisch hilfreiche Erklärung an: "Die Probanden wurden in der Studie nicht gebeten zu husten. Es könnte demnach sein, dass die Masken die Viren beim normalen Atmen aufhalten, der starken Beschleunigung der Partikel bei einem Hustenreiz jedoch nicht standhalten."
Was bedeutet dies alles für die Zeit nach Covid-19?
Egal ab wann die aktuelle Sars-CoV-2- und Covid-19-Krise für beendet erklärt wird, wird es eine Zeit danach geben, die, so eigentlich alle aktuellen Protagonisten, völlig anders aussieht als vor der Krise. Man werde auf der Basis der national wie EU-weit gestarteten Forschungsprogramme lernen und für künftige vergleichbare Krisen besser gerüstet sein.
Darauf zu vertrauen, dass dies wirklich geschieht und dazu noch in einer Art Selbstlauf, ist nach den Erfahrungen mit den Pandemieplänen und der Risikoanalyse 2013 naiv. Ohne die Vereinbarung ausdrücklicher und zeitlich verbindlicher Ziele und Schritte wie diese "Zeit danach" aussehen soll und erreicht wird, werden andere, und ja durchaus wichtige Probleme die politische Agenda bestimmen.
Zu den Maßnahmen, die dies verhindern helfen könnten und eventuell auch für den Umgang mit anderen gesellschaftlichen Krisen nützlich sind, gehören:
• Die Umsetzung der u.a. bereits in der "Risikoanalyse 2013" enthaltenen Aktivitäten und vieler neuer aktueller Handlungsempfehlungen muss durch öffentliche pflicht- und regelmäßige Fortschrittsberichte gesichert werden. Dazu gehören auch die Vereinbarung und Testung qualitativ hochwertiger und umsetzbarer Indikatoren, die auch über den unmittelbaren Bereich der Virologie oder Krankenversorgung hinausgehen und z.B. soziale Effekte bestimmter gesundheitsbezogener Maßnahmen oder systematische Risikostratifizierung umfasst. Es darf nicht sein, dass über die Bedeutung der Differenzierung nach soziodemografischen Merkmalen erst während einer Krise diskutiert wird und Maßnahmen wie Home-schooling systematisch an der Lebenswirklichkeit großer, bereits ohne eine Pandemie benachteiligter Bevölkerungsgruppen vorbeigeht (z.B. verfügen viele Familien aus unteren Sozialschichten weder über Laptops noch Wlan).
• Abkehr von einer Risikokommunikation, die politisch entschiedene Maßnahmen als "alternativlos" bezeichnet und vermitteln will.
• Genereller Verzicht auf "Angst" und "Erregung" als dominantes Mittel von Risikokommunikation. Was darunter zu verstehen ist, hat die Autorin und ehrenamtliche Verfassungsrichterin Juli Zeh so zusammengefasst: "Wir wissen aus Erfahrung, wie gefährlich Angstmechanismen sind. Deshalb würde ich von verantwortlicher Politik und auch von verantwortlichen Medien verlangen, dass sie niemals Angst zu ihrem Werkzeug machen. Leider passiert seit Jahrzehnten das Gegenteil
Anstatt uns hoffnungsfroh Ziele für die Zukunft zu setzen, ist es seit der Jahrtausendwende quasi zur Tradition geworden, ein apokalyptisches Szenario nach dem anderen auszurufen und damit die Aufmerksamkeitsökonomie zu bedienen
Jede politische Richtung hat ihr eigenes Untergangsszenario, mit dem sie Werbung macht. Die Massenerregbarkeit der Gesellschaft ist immer größer geworden
zur Sachlichkeit zurückzukehren und die Bevölkerung als mündige Bürger zu behandeln." ("Es gibt immer eine Alternative" - Interview mit Juli Zeh in der Süddeutschen Zeitung vom 4./5. April 2020 - leider nicht kostenlos erhältlich). Diese Mahnung gilt auch für die Art der Kommunikation anderer Krisen und Probleme wie beispielsweise der über den Klimawandel.
• Angesichts des nicht nur im Falle der Coronakrise für Politiker und Wissenschaftler existierenden Zwangs, Entscheidungen und Empfehlungen auf unvollständiger, widersprüchlicher, unsicherer oder quantitativ wie qualitativ unübersichtlicher Faktenlage treffen und geben zu müssen, sollte verstärkt darüber nachgedacht werden ob und wie mittels Heuristiken mit weniger Aufwand schneller mehr erreicht werden kann (vgl. dazu die zahlreichen Aufsätze von Gerd Gigerenzer wie z.B. Rationales Entscheiden unter Ungewissheit ≠ Rationales Entscheiden unter Risiko. Dabei ist das Problem der Informations- und Wissensfülle, die mit dem Ziel, Handlungskonsequenzen daraus ableiten zu wollen, ohne entsprechende Methodiken kaum zu bewältigen ist, gerade im Gesundheitsbereich keineswegs neu. Zu denken ist z.B. daran, dass praktisch tätige Ärzte, deren Patient*innen häufig multimorbide sind, dann, wenn sie sich an wissenschaftlichen Leitlinien orientieren wollen, mit Texten mit Hunderten von Seiten zu tun haben, die zum Teil auf mindestens genau so lange und wichtige Quellen verweisen.
• Im Lichte der in der Coronakrise gesammelten negativen Erfahrungen sollten wesentliche gesundheitsbezogene Ressourcen und Angeboten endgültig nicht mehr "dem Markt" überlassen bleiben, sondern in öffentlicher Verantwortung als Elemente der Daseinsvorsorge organisiert werden.
Bernard Braun, 21.4.20
Kritik an Choosing Wisely-Empfehlungen gegen medizinische Überversorgung
 Die Choosing Wisely-Kampagne wurde in den USA im Jahr 2012 von der ABIM Foundation initiiert. Das Anliegen besteht in Minderung überflüssiger Diagnostik und Therapie durch die Förderung des Gesprächs zwischen Arzt und Patient. Fachgesellschaften waren und sind dazu aufgerufen, sog. Top 5-Listen als Grundlage für diese Gespräche zu erstellen. Als Erfolge kann die Kampagne u.a. verbuchen: Ausbreitung auf 24 Länder, insgesamt knapp 1300 Empfehlungen und eine Reihe von Erfolgsgeschichten.
Die Choosing Wisely-Kampagne wurde in den USA im Jahr 2012 von der ABIM Foundation initiiert. Das Anliegen besteht in Minderung überflüssiger Diagnostik und Therapie durch die Förderung des Gesprächs zwischen Arzt und Patient. Fachgesellschaften waren und sind dazu aufgerufen, sog. Top 5-Listen als Grundlage für diese Gespräche zu erstellen. Als Erfolge kann die Kampagne u.a. verbuchen: Ausbreitung auf 24 Länder, insgesamt knapp 1300 Empfehlungen und eine Reihe von Erfolgsgeschichten.
Die ABIM hat die Kriterien für die Erstellung von Empfehlungen aus pragmatischen Gründen relativ allgemein gefasst und lässt den Fachgesellschaften damit viel Spielraum im Aufgreifen bzw. Ignorieren bekannter Probleme der Überversorgung. Auf die fehlende methodische Stringenz sowie auf die Fokussierung allein auf Überversorgung, wurden von Seiten des Deutschen Netzwerks Evidenzbasierte Medizin bereits frühzeitig kritisch hingewiesen.
Die Vermutung lag nahe, dass die Fachgesellschaften erst einmal Listen mit Maßnahmen erstellten, in denen umstrittene, brisante und für das Einkommen von Mitgliedern relevante Themen ausgespart blieben.
Eine im November 2019 veröffentlichte Studie ging dieser Frage nach. Die australischen Autoren wollten wissen, welcher Anteil von Empfehlungen einkommensrelevant ist und ob sich die einkommensrelevanten Empfehlungen an die eigene oder an andere Fachgruppen richtete. Als einkommensrelevant wurde Leistungen klassifiziert, deren Durchführung üblicherweise außerhalb eines normalen Arzt-Patient-Kontaktes erfolgen und mit einem Geldbetrag vergütet werden, wie chirurgische Eingriffe, endoskopische Verfahren (z.B. Darmspiegelung) und Bestrahlungen.
Weiterhin prüften sie, ob die Empfehlung eindeutig ("keine Transfusion von roten Blutzellen in stabilen Intensivpatienten mit einem Hämoglobinwert >7 g/dL") oder weicher und interpretationsfähig formuliert war ("vermeide
","erwäge
").
Analysiert wurden insgesamt 1293 unterschiedliche Choosing Wisely-Empfehlungen aus 8 Ländern. Je etwa die Hälfte bezog sich auf Diagnostik bzw. Therapie. 94% waren negativ ("don't"), 6% positiv ("do").
Von den 1293 Empfehlungen bezogen sich je etwa Hälfte auf diagnostische bzw. therapeutische Leistungen. Von den 552 therapeutischen Empfehlungen auf die eigene Fachgruppe und knapp 10% auf andere Fachgruppen. 98 therapeutische Empfehlungen klassifizierten die Autoren als einkommensrelevant - davon betrafen 16% die eigene Fachgruppe und 40% andere Fachgruppen.
Eindeutig formuliert waren knapp 60% aller Empfehlungen und knapp 50% der einkommensrelevanten Empfehlungen, die sich auf die eigene Fachgruppe bzw. andere Fachgruppen beziehen.
Das Fazit lautet, dass die Empfehlungen der Fachgesellschaften im Rahmen der Choosing Wisely-Kampagne solche Überversorgungsthemen vermeiden, deren Korrektur das Einkommen der eigenen Fachgruppe vermindern würde. Bei einkommensrelevanten Themen anderer Fachgruppen ist man weniger zögerlich. Noch dazu sind die einkommensrelevanten Empfehlungen häufig so formuliert, dass Interpretationsspielräume bleiben.
Die Empfehlungen im Rahmen der Gemeinsam Klug Entscheiden-Initative der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) unterscheiden sich grundlegend. Diese Empfehlungen werden im Rahmen der sog. S3-Leitlinien entwickelt und stellen das gemeinsame Werk unterschiedlicher Fachgesellschaften unter Beteiligung anderer Gesundheitsberufe und von Patienten dar. Grundlage ist eine systematische Recherche der Evidenz, das Management von Interessenkonflikten, ein Konsensverfahren sowie spezifische Kriterien, welche die Relevanz und Umsetzbarkeit der Gemeinsam Klug Entscheiden-Empfehlungen sicherstellen sollen.
Zadro, J. R., Farey, J., Harris, I. A., & Maher, C. G. (2019). Do choosing wisely recommendations about low-value care target income-generating treatments provided by members? A content analysis of 1293 recommendations. BMC Health Services Research, 19(1), 707. Volltext
David Klemperer, 6.2.20
Überversorgung in der Medizin aus Sicht von Patienten und Ärzten
 Wie das Thema medizinischer Überversorgung von Patienten und Ärzten wahrgenommen wird, untersuchte das Kölner rheingold Institut im Auftrag der Bertelsmann Stiftung mithilfe einer Befragung von Patienten und Ärzten. Die Methode der offenen Befragung soll Einblicke in die Sichtweisen, Motivationen und Entscheidungsprozesse im Zusammenhang mit medizinischer Behandlung gewähren. Die Studie wurde im Vorfeld und zur Unterstützung des Choosing Wisely International Roundtable veröffentlicht, der Anfang Oktober in Berlin stattfand.
Wie das Thema medizinischer Überversorgung von Patienten und Ärzten wahrgenommen wird, untersuchte das Kölner rheingold Institut im Auftrag der Bertelsmann Stiftung mithilfe einer Befragung von Patienten und Ärzten. Die Methode der offenen Befragung soll Einblicke in die Sichtweisen, Motivationen und Entscheidungsprozesse im Zusammenhang mit medizinischer Behandlung gewähren. Die Studie wurde im Vorfeld und zur Unterstützung des Choosing Wisely International Roundtable veröffentlicht, der Anfang Oktober in Berlin stattfand.
Die folgenden Ergebnisse beziehen sich auf die Aussagen von 24 Patienten und 15 Ärzten. Damit bietet die Studie Einblicke, aber naturgemäß keine Repräsentativität und somit auch keine Grundlage für Verallgemeinerungen.
Bei Patienten ist das Thema Überversorgung allgemein wenig präsent und wurde speziell in der eigenen Behandlung selten wahrgenommen. GKV-Versicherte befürchten eher Leistungseinschränkungen, von Seiten der PKV-Versicherten wird Überversorgung sogar als erwünschter Luxus betrachtet. Ängstliche Patienten fühlen sich durch ein Mehr an Versorgung ernst genommen und betrachten medizinische Leistungen, auch wenn sie Überversorgung bedeuten, als eine Art von Zuwendung. Insgesamt wird der Nutzen von Behandlungen überschätzt und die Risiken unterschätzt. Handeln schätzen Patienten häufig mehr als abwarten, mehr Behandlung wird mit mehr Nutzen verbunden, ebenso wie "moderne" Methoden.
Bei den 14 befragten Ärzte ist das Thema Überversorgung präsent, teils als Reizthema, sie komme aber in der eigenen Praxis eher nicht vor. GKV-Leistungen seien gedeckelt, der Budgetrahmen wird als fehlende Wertschätzung wahrgenommen, drohende finanzielle Verluste würden zu Gegenreaktionen zwingen, die in Überversorgung münden könnten. Überversorgung entstehe auch durch Beruhigung ängstlicher Patienten mithilfe von an sich überflüssigen Leistungen, durch nicht notwendige Diagnostik im Rahmen einer Defensivmedizin zur eigenen Absicherung und durch Nachgeben gegenüber Forderungen von Patienten.
Sowohl aus Sicht der Patienten als auch der Ärzte sind gute Informationen und Aufklärung das beste Gegenmittel gegen Überversorgung.
Die hier sehr knapp dargestellten Ergebnisse bestätigen und vertiefen das aus anderen Studien vorhandene Wissen über einige "Treiber" der Überversorgung.
Uwe Hambrock. Erfahrungen mit Überversorgung. Qualitativ-psychologische Studie mit Patienten und Ärzten. Bertelsmann Stiftung. 2019 Website und kostenloser Download
David Klemperer, 8.12.19
Nutzen der kieferorthopädischen Behandlung von Kindern/Jugendlichen weder belegt noch auszuschließen - weitere Forschung notwendig
 Nachdem trotz mehrerer kritischer Bewertungen des Nutzens und der Umstände der kieferorthopädischen Versorgung (Kfo) von gesetzlich versicherten Kindern und Jugendlichen in den letzten anderthalb Jahrzehnten lange Zeit weder durch die gesetzlichen Krankenkassen noch durch KieferorthopädInnen und ZahnärztInnen Anstöße für versorgungswissenschaftliche Untersuchungen erfolgten, beginnt sich dies in den letzten Jahren u.a. durch Befragungen von kieferorthopädisch behandelten Kindern, Jugendlichen und ihren Eltern im Gesundheitsmonitor der Bertelsmann Stiftung und der Barmer GEK, durch eine kritische Mitteilung des Bundesrechnungshofs und durch die Analyse von Routinedaten aus der kieferorthopädischen Versorgung in einem Gesundheitsreport der Handelskrankenkasse (hkk) etwas zu ändern (siehe dazu Erste Schritte für mehr Transparenz über die Art, den Umfang und die Bedarfsgerechtigkeit der kieferorthopädischen Behandlung).
Nachdem trotz mehrerer kritischer Bewertungen des Nutzens und der Umstände der kieferorthopädischen Versorgung (Kfo) von gesetzlich versicherten Kindern und Jugendlichen in den letzten anderthalb Jahrzehnten lange Zeit weder durch die gesetzlichen Krankenkassen noch durch KieferorthopädInnen und ZahnärztInnen Anstöße für versorgungswissenschaftliche Untersuchungen erfolgten, beginnt sich dies in den letzten Jahren u.a. durch Befragungen von kieferorthopädisch behandelten Kindern, Jugendlichen und ihren Eltern im Gesundheitsmonitor der Bertelsmann Stiftung und der Barmer GEK, durch eine kritische Mitteilung des Bundesrechnungshofs und durch die Analyse von Routinedaten aus der kieferorthopädischen Versorgung in einem Gesundheitsreport der Handelskrankenkasse (hkk) etwas zu ändern (siehe dazu Erste Schritte für mehr Transparenz über die Art, den Umfang und die Bedarfsgerechtigkeit der kieferorthopädischen Behandlung).
Noch mehr Licht in das besonders dunkle Dunkel der Kfo-Versorgung bringt nun ein im Auftrag des Bundesgesundheitsministeriums erstelltes und gerade veröffentlichtes Gutachten bzw. eine Meta-Studie des Berliner Gesundheitsforschungsinstituts IGES zum Nutzen von Zahnspangen.
Die vorsichtig differenzierenden Kernaussagen des Gutachtens lauten:
• "Da insgesamt nur wenige Untersuchungen zur Mundgesundheit identifiziert werden konnten, die zudem vornehmlich auf Surrogatendpunkten beruhen, lässt sich keine abschließende Einschätzung vornehmen, ob und welche langfristigen Auswirkungen die angewendeten kieferorthopädischen Therapieregime auf die Mundgesundheit haben."
• "Zwar konnte eine hohe Anzahl an Studien und Dokumenten in den Recherchen gefunden werden, das identifizierte Material ist zur Beantwortung der zugrunde liegenden Fragen jedoch nur bedingt geeignet."
• "Insgesamt lassen die identifizierten Studien in Bezug auf die diagnostischen und therapeutischen kieferorthopädischen Maßnahmen keinen Rückschluss auf einen patientenrelevanten Nutzen zu. Dies ist insbesondere durch die Heterogenität der Studien in Bezug auf die betrachteten Populationen, die angewendeten Interventionen und die Studiendesigns bedingt und darauf zurückzuführen, dass morbiditätsrelevante Endpunkte wie Zahnverlust, Karies oder Parodontitis und Parodontose i. d. R. erst mehrere Jahre nach der Behandlung auftreten und somit sehr lange Beobachtungszeiten erfordern."
• "Hier zeigte sich, dass Patientinnen und Patienten mit einer abgeschlossenen kieferorthopädischen Behandlung eine höhere Lebensqualität berichteten als nicht behandelte Studienteilnehmerinnen oder Patienten, die sich aktuell kieferorthopädischen Maßnahmen unterzogen."
• "Unabhängig von den genutzten Indizes zeigten sich ... durch die Anwendung von kieferorthopädischen Apparaturen Verbesserungen."
Die Zusammenfassung des BMG bestätigt zum einen die nicht abschließend geklärte Frage nach Nutzen und Wirtschaftlichkeit der Kfo-Versorgung und die Notwendigkeit weiterer Forschung und zeigt zum anderen wer sich wie auf der Erkenntnisbasis aktueller wie künftiger Studien um die Standards der künftigen Kfo-Versorgung kümmern muss:
• "Das Gesundheitsministerium zweifelt nicht an der Notwendigkeit kieferorthopädischer Leistungen. In seinem Auftrag wurde gleichwohl eine Meta-Studie vom IGES-Institut zu dem Thema erstellt. Darin kommen die Studien-Autoren zu dem Ergebnis, dass die Datengrundlage derzeit nicht ausreicht, um diese Frage abschließend zu bewerten. Dass Zahnspangen die Morbidität (Karies, Parondontitis, Zahnverlust, etc.) verringern, kann zwar nicht belegt werden, ist aber laut IGES auch nicht ausgeschlossen. Dafür konstatieren die Studien-Autoren, dass sich Zahnfehlstellungen sowie die Lebensqualität der Patienten durch diese Behandlung verbessern. Prinzipiell bewertet den Nutzen einer Therapie nicht der Gesetzgeber, sondern der Gemeinsame Bundesausschuss. Das BMG wird mit den beteiligten Organisationen den weiteren Forschungsbedarf und Handlungsempfehlungen erörtern."
Die zu erwartende Kritik der KieferorthopädInnen an der kritischen Bewertung des Nutzens eines Teils der von ihnen erbrachten Leistungen und deren oftmals problematischen Umstände (z.B. schlechte Aufklärung der in einer besonders vulnerablen Situation befindlichen Eltern und ihrer Kinder in der Pubertät über die Evidenz der Notwendigkeit von Behandlung oder die extreme Abhängigkeit der Eltern beim Erhalt eines vorfinanzierten Kostenanteils vom behandelnden Arzt) sollte sich schon vorab der Frage stellen, warum sie selber nicht schon vor Jahren ergebnisoffene Quer- und Längsschnittsuntersuchungen oder die Erstellung von evidenzbasierten Leitlinien und Entscheidungshilfen gefordert und begleitet haben.
Das 144-seitige Gutachten Kieferorthopädische Behandlungsmaßnahmen von Anja Hoffmann et al. ist komplett kostenlos erhältlich.
Bernard Braun, 4.1.19
Hersteller nehmen massiv Einfluss auf die von ihnen gesponserten Studien
 Es ist bekannt, dass Hersteller-gesponserte Studien häufig einen Bias zugunsten des geprüften Produkts zeigen. Dies ist im Einzelfall nicht immer ohne weiteres nachweisbar, aber auf der aggregierten Ebene offensichtlich (wir berichteten, z.B Link, s.a Rubrik Einflussnahme der Pharma-Industrie).
Es ist bekannt, dass Hersteller-gesponserte Studien häufig einen Bias zugunsten des geprüften Produkts zeigen. Dies ist im Einzelfall nicht immer ohne weiteres nachweisbar, aber auf der aggregierten Ebene offensichtlich (wir berichteten, z.B Link, s.a Rubrik Einflussnahme der Pharma-Industrie).
In jeder Phase einer Studie kann manipulativ auf das Ergebnis Einfluss genommen werden, so bei der Fragestellung, der Studienendpunkte, der Studienpopulation, der Art und der Dosierung der Vergleichssubstanz, der Studiendauer, der Darstellung und Veröffentlichung der Ergebnisse.
Eine kürzlich veröffentlichte Studie von Rasmussen et al. beleuchtet erstmals die Beteiligung bzw. den Einfluss der Wissenschaftler bzw. akademischen Autoren und der Vertreter des Sponsors bei Industrie-gesponserten Studien.
Rasmussen et al. werteten im ersten Schritt die zum Zeitpunkt der Erhebung 200 aktuellsten Studien aus den 7 wichtigsten medizinischen Fachzeitschriften (New England Journal of Medicine, Lancet, JAMA BMJ, Annals of Internal Medicine, JAMA Internal Medicine, PLoS Medicine) aus.
Die Anzahl der Autoren pro Studie lag zwischen 5 und 103, im Mittel bei 19. Nach den veröffentlichten Angaben war der korrespondierende Autor bei 192 (96%) der Studien ein akademischer Autor. In 173 Studien (87%) war mindestens einer der Ko-Autoren ein Mitarbeiter des Sponsors. In den meisten Studien waren der Sponsor und der akademische Autor am Design, der Durchführung und dem Berichten der Studie beteiligt. Die Datenanalyse wurde dagegen bei etwa der Hälfte der Studien ausschließlich von Mitarbeitern des Sponsors oder einem Auftragsforschungsinstitut durchgeführt. Nur 8 Studien (4%) waren unabhängig in dem Sinne, dass der Sponsor keinen direkten Einfluss nahm.
Im zweiten Schritt nahmen 80 akademische Erstautoren (40%) an der Befragung teil. Die meisten bewerteten die Zusammenarbeit mit dem Sponsor positiv, insbesondere wegen der Finanzierung. Die meisten (79%) unterschrieben einen Vertrag, der in der Mehrzahl der Fälle dem Sponsor das Recht gab, das Manuskript zu prüfen, zu kommentieren und sogar zu genehmigen. Bei 17 der 80 Studien gab der akademische Autor seinen Namen, ohne aber entsprechend beteiligt gewesen zu sein ("ghost authorship") und 9 Autoren gaben Streitigkeiten mit dem Sponsor bezüglich des Studiendesigns und des Berichtens an.
Zusammenfassend nimmt in fast allen Studien der Sponsor direkt Einfluss auf einen oder mehrere Arbeitsschritte. Hervorzuheben ist die alleinige Durchführung der Datenanalyse von Mitarbeitern des Sponsors in der Hälfte der Studien.
Mehr Transparenz über die Beteiligung des Sponsors ließe sich durch Verfeinerung der Anforderungen des ICJME und des CONSORT-Statement sowie durch Anwendung des SPIRIT-Statements erreichen. Mehr über das Biasrisiko zu erfahren, vermeidet nur leider nicht den Bias.
Angesichts des - nachvollziehbar - sehr starken Interesses des Sponsors an einer positiven Bewertung des untersuchten Produkts und angesichts der mehr oder weniger subtilen Möglichkeiten eine Studie zu manipulieren, ergibt die Arbeit von Rasmussen et al. ein weiteres Argument dafür, Herstellerinteressen ganz aus Studien herauszuhalten. Mehr Wissen über Biasrisiken vermindern den Bias nicht.
Rasmussen K, Bero L, Redberg R, Gøtzsche PC, Lundh A: Collaboration between academics and industry in clinical trials: cross sectional study of publications and survey of lead academic authors. BMJ 2018, 363. Link
David Klemperer, 31.10.18
25 Jahre Wettbewerb in der GKV aus Sicht des Bundesversicherungsamts: Weder Silber und gleich gar nicht Gold.
 "Die wettbewerbliche Ausgestaltung des Systems der gesetzlichen Krankenversicherung hat sich nach Einschätzung aller Experten im Gesundheitswesen im Wesentlichen bewährt", so steht es im Vorwort zu dem im April 2018 veröffentlichten "Sonderbericht Wettbewerb" des Bundesversicherungsamts (BVA). Doch, so fährt der Verfasser dieses Vorworts, der BVA-Präsident Frank Plate, vier Zeilen danach fort, "es ist auch nicht alles Gold, was vermeintlich glänzt". Auch Experten scheinen Menschen zu sein, die sich irren können.
"Die wettbewerbliche Ausgestaltung des Systems der gesetzlichen Krankenversicherung hat sich nach Einschätzung aller Experten im Gesundheitswesen im Wesentlichen bewährt", so steht es im Vorwort zu dem im April 2018 veröffentlichten "Sonderbericht Wettbewerb" des Bundesversicherungsamts (BVA). Doch, so fährt der Verfasser dieses Vorworts, der BVA-Präsident Frank Plate, vier Zeilen danach fort, "es ist auch nicht alles Gold, was vermeintlich glänzt". Auch Experten scheinen Menschen zu sein, die sich irren können.
Und welche wesentlichen Voraussetzungen und Effekte des mit der Kassenwahlfreiheit im Gesundheitsstrukturgesetz von 1992 gestarteten Wettbewerbs in der Gesetzlichen Krankenversicherung bis zum heutigen Tag nicht oder nicht richtig funktionieren, findet sich in den unterschiedlichsten Quellen. Zum einen liefert dies der Blick in die auch mit der letzten, vierten Korrektur vorhandener Dysfunktionalitäten durch das GKV-Wettbewerbsstärkungsgesetz aus dem Jahr 2007 (Kerninhalt: Einführung eines Gesundheitsfonds und des so genannten morbiditätsorientierten Risikostrukturausgleichs (RSA) ab 2009) noch längst nicht beendeten Geschichte des Risikostrukturausgleichs (siehe dazu u.a. die Forderungen des Betriebskrankenkassenverbandes und einiger anderer Kassen). Und zum anderen ermöglicht dies auch der aktuelle BVA-Berichts für Nichtexperten und diejenigen der "alle Experten", die bereit sind soziale Tatsachen jenseits des Glanzes "kundenfreundlicher Empfangszonen" mit Online-Informationen an Stelle von "Kassenschaltern" mit Hängeregistraturen zu erkennen.
Wie bedeutend ein funktionierender Risikostrukturausgleich für die Bewertung des gesamten Wettbewerbssystems in der GKV ist, hat das Bundesverfassungsgericht in seinem 77-seitigen Grundsatzurteil vom 18. Juli 2005 zum RSA - 2 BvF 2/01 - Rn. (1-287), so beschrieben:
"Schon die Entstehungsgeschichte des Gesundheitsstrukturgesetzes macht deutlich, dass der Gesetzgeber ein eigenständiges, sich von der gewerblichen Wirtschaft unterscheidendes Wettbewerbsmodell für die gesetzliche Krankenversicherung entworfen hat. Gedacht war an eine Wettbewerbsordnung auf der Basis des Solidarprinzips. Der Wettbewerb sollte erst dort beginnen, wo das Solidarprinzip endet. Solidaritätswidriger Risikoselektionswettbewerb, also Wettbewerb um die guten Risiken, war nicht erwünscht (vgl. BTDrucks 12/3608, S. 68 f.)." (Seite 48 des Urteils)
Und:
"Seine (des Gesetzgebers - der Verfasser) Prognose, Kassenwahlfreiheit und Aufnahmezwang seien ohne Flankierung durch einen Risikostrukturausgleich generell nicht hinreichend geeignet, solidaritätswidrige Risikoselektion zu verhindern, ist nicht fehlsam. Zwar kann der Aufnahmezwang die unmittelbare aktive Risikoselektion durch die Krankenkasse unterbinden; Anreize zu mittelbarer aktiver Risikoselektion durch die Kasse sowie passive Risikoselektion, also Selbstselektion der Versicherten, können aber durch einen Risikostrukturausgleich deutlich besser abgemildert werden. Ohne einen solchen Ausgleich gibt es starke Anreize für eine Krankenkasse, ihre finanzielle Situation durch Gewinnung guter Risiken und Abwehr schlechter Risiken zu verbessern. Trotz Aufnahmezwangs bestehen vielfältige Möglichkeiten für mittelbare Risikoselektion durch Werbe- und Marketingmaßnahmen der Krankenkassen. Ebenso bestehen starke Anreize für die Selbstselektion der guten Risiken, die durch den Aufnahmezwang nur wenig abgemildert werden. Es sind eben die guten Risiken, die die stärkste finanzielle Motivation haben, sich in kostengünstigen Teil-Versicherungskollektiven zusammenzufinden." (S. 64)
Aber nicht nur das Fehlen eines halbwegs wirkungsvollen und nebenwirkungsfreien RSA-Gesetzes weckt Zweifel an der eingangs zitierten Expertenbewertung, der Wettbewerb habe sich bewährt, was ja bedeuten sollte, dass die Vorteile und der Nutzen Nachteile überwiegen.
Dafür braucht man noch nicht einmal die dazu bereits seit Jahren veröffentlichten wettbewerbskritischen Studien durchzuarbeiten (dort nachzuschauen ist aber trotzdem bereichernd), es reicht der Blick in den Sonderbericht des BVA.
Dort finden sich u.a. folgende, wegen ihrer Prägnanz etwas ausführlicher zitierten Feststellungen aus der Prüfpraxis des BVA und anderer dazu beauftragten Einrichtungen auf Länderebene und aus Interviews mit GKV-Akteuren:
• "Die Krankenkassen nutzen ihre Gestaltungsspielräume für zusätzliche Leistungen aus Wettbewerbsgründen rege. Insoweit ist das gesetzgeberische Ziel der Eröffnung von Gestaltungsspielräumen der Krankenkassen voll erreicht. Dabei spielt die Ausrichtung der zusätzlichen Leistungen auf bestimmte Personengruppen aus Marketingaspekten und zur gezielten Anwerbung neuer Mitglieder eine große Rolle
.Auf der anderen Seite birgt die Eröffnung der zusätzlichen Gestaltungsmöglichkeiten für die Kassen vor dem Hintergrund des Wettbewerbsdrucks auch Risiken. Denn es ist zu vermuten, dass Wirksamkeit, Qualitätssicherung und Wirtschaftlichkeit der Leistungen in der Regel eher eine untergeordnete Rolle spielen. So bieten die Krankenkassen etwa keine Zusatzleistungen im Bereich der Rehabilitation an. Dafür schaffen sie aber gezielt Angebote, deren medizinische Wirksamkeit nicht sicher nachgewiesen oder Regelleistungen kaum überlegen ist. Kritiker sehen die satzungsmäßigen Zusatzangebote nach § 11 Abs. 6 SGB V aus sozialpolitischer Sicht als problematisch an, weil Zusatzangebote Selektionsprozesse begünstigten. Auch werden damit reguläre Verfahren zur Qualitätssicherung neuer Leistungen, etwa durch den G-BA, umgangen."
• "Eine wesentliche Verbesserung der Versorgung im Hinblick auf einen Qualitätswettbewerb erscheint aus hiesiger Sicht fraglich. Bonusprogramme werden von den gesetzlichen Krankenkassen als ein Instrument zur Werbung, Mitgliederakquise und Mitgliederbindung genutzt, um sich von ihren Mitkonkurrenten abzugrenzen und im Wettbewerb zu bestehen. Dennoch stellt sich die Frage, inwieweit sich der gesetzgeberische Wille, mit dem Instrument der Bonusprogramme das gesundheitsbewusste Verhalten aller Versicherten zu stärken, wirklich in der Praxis manifestiert hat. Denn nicht nur die Aussagen der Verbraucherzentrale NRW, sondern auch die vom Bundesversicherungsamt geführten Interviews belegen, dass Krankenkassen ihre Bonusprogramme vorwiegend dazu nutzen, junge, gesunde sowie sportliche Versicherte anzusprechen und an sich zu
binden. Zudem ist der Nutzen vieler angebotener Bonusprogramme nicht hinreichend qualitätsgesichert."
• "Der Grund, weshalb die meisten gesetzlichen Krankenkassen weiterhin schwerpunktmäßig individuelle Präventionsleistungen anbieten, liegt an der wettbewerblichen Ausrichtung des Krankenversicherungssystems. Jeder Versicherte kann seine Krankenkasse innerhalb eines kurzen Zeitraums wechseln, während langfristige, effektive Gesundheitsförderungs- und Präventionsangebote keine kurzfristigen wirtschaftlichen Erfolge für die Krankenkassen zeitigen. Der Krankenkassenwettbewerb verleitet die Krankenkassen eher dazu, in verhaltensbezogene individuelle Freizeit und Wellnessangebote zu investieren, um neue und vor allem junge, gesunde, sowie gut verdienende Versicherte anzulocken. Der morbiditätsorientierte RSA in seiner gegenwärtigen Ausgestaltung weist für diese Versichertengruppe noch immer eine Überdeckung auf."
• "Auch stellt der Prüfdienst des Bundesversicherungsamtes in Übereinstimmung mit dem Prüfdienst eines Landes fest, dass die Krankenkassen gerade in Leistungsbereichen, die vorwiegend junge und gesunde Versicherte anlocken, wie Prävention und betriebliche Gesundheitsförderung, rechtswidrige Leistungen häufig "aus Kulanz" gewähren. Auch die Patientenbeauftragte und einzelne Krankenkassen bestätigten dem Bundesversicherungsamt, dass Krankenkassen vor allem Versicherte mit "guten Risiken" verstärkt umwerben. Darüber hinaus fand das IGES Institut in der oben genannten Studie heraus, dass einige Krankenkassenarten im Bereich der Vorsorge und Rehabilitation Ablehnungsquoten von bis zu 19,4 Prozent sowie im Bereich der Hilfsmittel von bis zu 24,5 Prozent aufweisen. Besonders betroffen von den Leistungsablehnungen waren nach Einschätzung von Patientenorganisationen ältere Personen, chronisch Kranke, bildungsbenachteiligte sowie schwerbehinderte Menschen."
• "Im Ergebnis bleibt festzuhalten, dass die Selektivverträge von den Krankenkassen auch zu Wettbewerbszwecken eingesetzt werden und somit der vom Gesetzgeber verfolgte Zweck an der Stelle durchaus erfüllt worden ist. Fraglich bleibt allerdings, ob hierdurch die Versorgung entscheidend verbessert worden ist."
Auch wenn man dem Hinweis des BVA folgt, dass ein Teil der Handlungslücken und Handlungen durch gesetzgeberische Vorgaben oder das Nebeneinander politischer Vorgaben für gemeinsames und einheitliches Handeln in der Solidargemeinschaft (z.B. im § 1 SGB V) und Leistungswettbewerb unter denselben Kassen verursacht wurden und werden, fällt es nach den zitierten Berichten aus dem Alltag des Wettbewerbs schwer, der Einschätzung "aller Experten" ohne Einschränkungen zu folgen, der Wettbewerb habe sich "bewährt" und "die Versorgung der Versicherten (habe) sich verbessert".
Zu befürchten ist aber trotzdem, dass die Protagonisten des GKV-Wettbewerbs auch angesichts der vom BVA ermittelten Fehlentwicklungen an ihm festhalten werden und glauben, dass er sich, wenn schon nicht heute dann "irgendwann" wirklich bewährt.
Wer sich noch ausführlicher über die Funde des BVA und seine Vorschläge für die weitere Entwicklung informieren will und die wahrscheinlichen Einwände von GKV-Seite überprüfen will, kann die 166 Seiten des SONDERBERICHT ZUM WETTBEWERB IN DER GESETZLICHEN KRANKENVERSICHERUNG kostenlos herunterladen.
Bernard Braun, 6.4.18
Studie: Stent nicht besser als Plazebo
 Angina pectoris-Beschwerden treten als Folge eines geminderten Blutflusses infolge der Verengung eines Herzkranzgefäßes auf. Seit der erstmaligen Aufdehnung solch einer Gefäßverengung mit Hilfe eines Katheters mit einem aufblasbaren Ballons, der über die Leistenarterie in das Herzkrangefäß vorgeschoben wird, hat diese Technik, die auch als perkutane Intervention (PCI) bezeichnet wird, die Kardiologie erobert.
Angina pectoris-Beschwerden treten als Folge eines geminderten Blutflusses infolge der Verengung eines Herzkranzgefäßes auf. Seit der erstmaligen Aufdehnung solch einer Gefäßverengung mit Hilfe eines Katheters mit einem aufblasbaren Ballons, der über die Leistenarterie in das Herzkrangefäß vorgeschoben wird, hat diese Technik, die auch als perkutane Intervention (PCI) bezeichnet wird, die Kardiologie erobert.
Der alleinigen Aufdehnung folgte die Technik der Stent-Implantation, d.h. der Einsetzung einer Gefäßprothese, um die Wiederverengung bzw. den Verschluss zu verhindern. Von diesem Eingriff versprach man sich eine Verbesserung der Prognose, eine Minderung des Herzinfarktrisikos und eine Minderung der Angina pectoris-Beschwerden.
Diese außerordentlich plausible Annahme wurde in der COURAGE-Studie getestet. In dieser Studie erhielt eine Gruppe von Patienten mit stabilen Angina pectoris-Beschwerden die alleinige optimale medikamentöse Therapie, die andere Gruppe zusätzlich einen Stent. Das überraschenden Ergebnis lautete, dass der Stent zusätzlich zu den Medikamenten die Angina pectoris-Beschwerden lindert, jedoch weder die Lebenszeit verlängert, noch die Herzinfarktwahrscheinlichkeit verringert. Die amerikanischen Kardiologen haben diese Erkenntnisse im Wesentlichen ignoriert. Derzeit werden geschätzt weltweit ca. 500.000 Eingriffe zur Stent-Implantation durchgeführt.
Nachdenklichen Forschern war schon länger klar (dem Autor dieser Zeilen nicht), dass die wegweisende COURAGE-Studie einen Aspekt nicht berücksichtige: Operationen können einen starken Plazeboeffekt haben.
Ein britisches Forscherteam um die Kardiologin Rasha Al-Lamee hat jetzt genau diese Lücke gefüllt mit wiederum überraschendem Ergebnis.
200 Patienten mit der Diagnose einer stabilen koronaren Herzkrankheit wurden in eine randomisierte kontrollierte Studie aufgenommen. Bei allen Patienten lag eine hochgradige Verengung einer Herzkranzarterie vor. Die Interventionsgruppe erhielt eine Herzkatheteruntersuchung mit Einsetzung eines Stents, die Kontrollgruppe hingegen als Scheineingriff eine Herzkatheteruntersuchung ohne Einsetzung eines Stents. Zum Zeitpunkt der Ergebnisfeststellung, 6 Wochen nach dem (Schein-)Eingriff, wussten weder die Patienten noch die Auswerter, wer einen Stent erhalten hatte und wer nicht.
Dem Eingriff vorausgegangen war eine 6-wöchige Phase der optimalen Einstellung der medikamentösen Therapie. Die Randomisation erfolgte nach dieser Phase.
Als Erfolgskriterium war die Zunahme der Belastbarkeit im Belastungs-EKG definiert. Weitere Kriterien waren Angaben zu Beschwerden sowie objektive Maße des Blutflusses in der Herzkranzarterie und der Durchblutung des Herzmuskels.
Das Ergebnis lautet, dass in beiden Gruppen eine gleichartige Verbesserung der Belastbarkeit erzielt wurde. Der Stent führt also zu keinem stärkeren Effekt als der Scheineingriff. Die Beschwerdebesserung ist somit allein auf die positive Erwartung der Patienten zurückzuführen, also auf den Plazeboeffekt.
Die im Lancet erschienene Studie gilt als sehr sorgfältig geplant und durchgeführt. Sie stellt die bisherige Annahme infrage, dass die Beseitigung von Engstellen an den Herzkranzgefäßen die Verringerung von Angina pectoris-Beschwerden bewirkt. Auch wenn - natürlich - nicht alle Fragen der Übertragbarkeit auf Patienten mit anderen Merkmalen, wie z.B. Mehrgefäßerkrankungen, beantwortet sind, macht die Studie unmissverständlich deutlich, dass bei der Annahme des Nutzens der PCI der Plazeboeffekt zu bedenken und zu untersuchen ist. Dabei ist eine Feststellung unabweisbar: Die derzeitige Praxis der PCI bei stabiler koronarer Herzkrankheit ist nicht durch valide Evidenz gerechtfertigt. Anzunehmen ist aber auch, dass die meisten Kardiologen versuchen werden weiterzumachen, wie bisher.
Al-Lamee R, Thompson D, Dehbi H-M, Sen S, Tang K, Davies J, Keeble T, Mielewczik M, Kaprielian R, Malik IS et al: Percutaneous coronary intervention in stable angina (ORBITA): a double-blind, randomised controlled trial. The Lancet 2017 Link
In einem weiteren Beitrag schildert die Erstautorin der Studie, Rasha Al-Lamee, wie die Studie entstand, wie schwierig es war, eine Finanzierung zu finden, wie das Ethik-Komitee auf den Studienplan und wie die kardiologische Fachöffentlichkeit auf die Studienergebnisse reagierte.
Al-Lamee R, Francis DP: Swimming against the tide: insights from the ORBITA trial. EuroIntervention 2017, 13(12):e1373-e1375.
Link
In einem Blogbeitrag in CardioBrief kommen 3 Kardiologen mit durchaus unterschiedlichen Meinungen zur Orbita-Studie zu Wort.
Diving Deep Into The ORBITA Trial Link
Zum Thema PCI bei stabiler koronarer Herzkrankheit siehe auch
Forum Gesundheitspolitik, 2014: "Vier neue Studien zur Überversorgung mit Stents" Link
David Klemperer, 15.2.18
Häufigkeit unerwünschter Behandlungsereignisse sinkt - mindestens in Großbritannien
 Es gibt Hinweise, dass manche bedrohliche wirkende Entwicklung der Häufigkeit von Erkrankungen nicht auf einer tatsächlich größeren Häufigkeit beruht, sondern z.B. Effekt der Zunahme von Gesundheitssendungen oder Rubriken und der ausführlicheren Berichterstattung sind oder darauf beruhen, dass die Scham oder Rücksichtnahme bestimmte Erkrankungen (z.B. psychische Erkrankungen) nicht als solche zu diagnostizieren oder zu berichten, geschwunden ist. Daher sollte vor jedem Alarmismus der mögliche Einfluss dieser und weiterer Determinanten geprüft werden.
Es gibt Hinweise, dass manche bedrohliche wirkende Entwicklung der Häufigkeit von Erkrankungen nicht auf einer tatsächlich größeren Häufigkeit beruht, sondern z.B. Effekt der Zunahme von Gesundheitssendungen oder Rubriken und der ausführlicheren Berichterstattung sind oder darauf beruhen, dass die Scham oder Rücksichtnahme bestimmte Erkrankungen (z.B. psychische Erkrankungen) nicht als solche zu diagnostizieren oder zu berichten, geschwunden ist. Daher sollte vor jedem Alarmismus der mögliche Einfluss dieser und weiterer Determinanten geprüft werden.
Dass dies möglicherweise auch für andere unerwünschte gesundheits- oder behandlungsbezogene Ereignisse gilt, zeigt eine Studie, die mit Daten zweier inhaltlich identischer Befragungen in Großbritannien aus den Jahren 2001 (n=8.202) und 2013 (n=19.746), untersucht, ob sich die Häufigkeit unerwünschter Behandlungsereignisse (z.B. Verletzungen, schwere Infektionen) verändert hat. Auch hier erweckt die öffentliche Berichterstattung den Eindruck, diese Art der Ereignisse nähme zu.
Der Vergleich bringt aber folgendes zutage:
Die Häufigkeit unerwünschter Behandlungsverläufe oder -Ereignisse in den 3 Jahren vor der Befragung fiel in den 12 Jahren signifikant von 4,8% auf 2,5%. Nach umfangreichen Adjustierungen nach Alter etc. betrug die Abnahme 33%.
Die wahrgenommene Ernsthaftigkeit der Ereignisse hat sich zwischen beiden Befragungszeitpunkten nicht wesentlich verändert.
Ebenfalls kaum verändert hat sich die Häufigkeit des Versuchs eine Entschädigung zu erhalten.
Bei allen von den AutorInnen selbst angesprochenen Einschränkungen (z.B. fehlen unerwünschte Ereignisse, die der Patient nicht merkt, ebenso wie "Beinahe-Ereignisse") halten die AutorInnen ihren Indikator für geeignet etwas über die Versorgungsqualität auszusagen. Die in Großbritannien mit der Kontrolle der Behandlungsqualität beauftragte Kommission betrachtet die Ergebnisse als Ausdruck ihrer Wirksamkeit, weist aber auch darauf hin, dass der Anteil von 2,5% derartiger Ereignisse an allen Behandlungsfällen immer noch zu hoch ist.
Ob dies auch für das deutsche Gesundheitswesen gilt, bliebe zu untersuchen.
Die Studie Changing experience of adverse medical events in the National Health Service: Comparison of two population surveys in 2001 and 2013 von Alastair M. Gray et al. ist 2017 in der Zeitschrift "Social Science & Medicine" (2017; 195: 83-89) erschienen. Ein Abstract ist kostenlos erhältlich.
Bernard Braun, 15.12.17
Grenzen des Zugangs zur gesundheitlichen Versorgung von objektiv Bedürftigen im "sozialen Europas" größer als erwartet.
 In vielen bevölkerungsrepräsentativen Studien über die gesundheitliche Versorgung sind die ärmsten und eigentlich versorgungsbedürftigsten EinwohnerInnen aus verschiedenen Gründen unter- oder gar nicht repräsentiert.
In vielen bevölkerungsrepräsentativen Studien über die gesundheitliche Versorgung sind die ärmsten und eigentlich versorgungsbedürftigsten EinwohnerInnen aus verschiedenen Gründen unter- oder gar nicht repräsentiert.
Was damit gar nicht in den Blick selbst kritischer Analysen gerät, zeigt nun eine Veröffentlichung der Ergebnisse von Befragungen oder anderen Erhebungs- und Dokumentationsmethoden von europaweit 43.286 Personen bzw. PatientInnen, die in irgendeiner Weise mit Mitgliedern der Initiative "Ärzte der Welt" und vergleichbarer Nichtregierungsorganisationen standen.
Die NutzerInnen der Dienste dieser Einrichtungen sind bereits ein Beleg, dass die Annahme, alle europäischen Länder gewährleisteten einen ungehinderten Zugang zur gesundheitlichen Versorgung für viele dort Lebenden nicht stimmt.
Die allgemeinste Erkenntnis der Befragung dieser Menschen bestätigt dies drastisch: 55,2% von ihnen sagten, sie hätten überhaupt keinen gesicherten Zugang zur Gesundheitsversorgung in ihren jeweiligen Aufenthaltsländern.
Mit 79,1% stellten die MigrantInnen aus Nicht-EU-Ländern (13% aus Syrien) die bei weitem die stärkste und auch am meisten durch Zugangsprobleme betroffene Gruppe. Aber auch 12,1% der StaatsbürgerInnen der jeweiligen Länder und 7,5% der Migranten aus EU-Ländern mussten um den Zugang zur Gesundheitsversorgung kämpfen oder erhielten ihn nicht.
Neben einer Fülle weiterer sozio-demografischer Charakteristika und des Gesundheitszustandes dieser Personen liefert der Report ähnlich wie die Reports in den letzten Jahren auch eine differenzierte Einblicke in die Lebensumstände dieser noch laufend wachsenden Personengruppe mitten in Europa.
Diese sahen u.a. so aus:
38,9% der PatientInnen hatten kein verlässliches soziales Netzwerk,
54,6% hatten lediglich begrenzte Kenntnisse der Landessprache.
Die Migranten aus EU-Ländern sind am ärmsten und leben am häufigsten in sozialer Isolation und ohne Wohnung.
61,7% waren von ihren Kindern unter 18 Jahren getrennt.
Auf die Frage nach den Ursachen oder Gründen für den fehlenden Zugang zur Gesundheitsversorgung gaben 18,9% an, sie würden es gar nicht (mehr) versuchen und von denjenigen, die es versuchten, scheiterten 17% an administrativen Hürden oder an ihrer Unfähigkeit, das Gesundheitssystem zu verstehen und dann nutzen zu können.
In Kenntnis dieser Befragung und selbst dann, wenn sie inhaltliche und methodische Mängel und Schwachstellen enthält, kann niemand mehr sagen, man wisse nichts über die gesundheitsbezogenen Lebensumstände dieser Menschengruppe im "sozialen Europa".
Der 50 Seiten umfassende äußerst detaillierte 2017 Observatory Report Falling through the cracks: The failure of Universal Healthcare Coverage in Europe von Ärzte der Welt und anderen (European Network to Reduce Vulnerabilities in Health) ist komplett kostenlos herunterladbar.
Bernard Braun, 16.11.17
Ein schwacher Trost!? Wenn man Gedächtnisprobleme merkt, ist die Gefahr einer finalen Demenzerkrankung relativ gering.
 Der durch Werbeclips ("Hallo, guten Tag Herr
.ääääh") und zahlreiche Veröffentlichungen erzeugte Eindruck, der lange Gang in eine Demenzerkrankung beginne mit Gedächtnisverlusten und sei mit ihnen so gut wie sicher, könnte zu einem gewissen Teil falsch sein. Dies ist jedenfalls das Ergebnis einer aktuellen Studie mit 1.062 TeilnehmerInnen in der "Alzheimer's Disease Neuroimaging Initiative database" von denen 191 an Alzheimer und 499 an geringen bis milden Einschränkungen ihrer kognitiven Fähigkeiten litten und 372 Mitglieder einer gesunden Vergleichsgruppe waren. Die Studienautoren heben hervor, dass die Studie die bislang größte sei, die sich mit der Selbstwahrnehmung von Symptomen dieser Art befasst hat.
Der durch Werbeclips ("Hallo, guten Tag Herr
.ääääh") und zahlreiche Veröffentlichungen erzeugte Eindruck, der lange Gang in eine Demenzerkrankung beginne mit Gedächtnisverlusten und sei mit ihnen so gut wie sicher, könnte zu einem gewissen Teil falsch sein. Dies ist jedenfalls das Ergebnis einer aktuellen Studie mit 1.062 TeilnehmerInnen in der "Alzheimer's Disease Neuroimaging Initiative database" von denen 191 an Alzheimer und 499 an geringen bis milden Einschränkungen ihrer kognitiven Fähigkeiten litten und 372 Mitglieder einer gesunden Vergleichsgruppe waren. Die Studienautoren heben hervor, dass die Studie die bislang größte sei, die sich mit der Selbstwahrnehmung von Symptomen dieser Art befasst hat.
Da Gedächtnisverluste ohne Zweifel zu den Symptomen einer dementiellen Erkrankung wie der Alzheimer Erkrankung gehören, derartige Verluste aber auch altersbedingt oder durch andere Erkrankungen oder Ereignisse auftreten ohne dass die betreffende Person an Altheimer erkrankt, versuchten nun kanadische Psychiater und Neurologen herauszubekommen, ob es einfach einzusetzende und valide Indikatoren dafür gibt, ob Personen mit Gedächtnisverlusten an Alzheimer erkranken oder nicht.
Die Ergebnisse lauten:
• Wer seine Gedächtnisverlusten selber nicht (mehr) wahrnimmt, also an einer so genannten Anosognosie leidet, wird mit hoher Wahrscheinlichkeit demenziell krank.
• Die Selbstwahrnehmung von Gedächtnisproblemen ist dagegen auf Basis der Studie ein valider Prädiktor dafür, dass die Person nicht demenziell erkrankt.
• Die ForscherInnen weisen aber darauf hin, dass wahrgenommene Gedächtnisprobleme keineswegs bagatellisiert werden sollten, sondern durchaus Indikatoren für andere behandlungsbedürftige Krankheiten wie Ängste oder Depressionen sein können: "They can be reassured that they are unlikely to develop dementia, and the other causes of memory loss should be addressed."
Die AutorInnen kündigen weitere Forschungen zu den von ihnen entdeckten Zusammenhängen u.a. im Längsschnitt und mit hirnphysiologischen Methoden an. Dabei ist das Ergebnis an mehr Personen über eine längere Zeit nach dem Auftreten erster Gedächtnisprobleme zu bestätigen oder einzuschränken. Zusammen mit der mittlerweile weltweit mehrfach gemachten Beobachtung, dass das individuelle Risiko an Demenz zu erkranken bzw. die Inzidenz seit Jahren sinkt (der Eindruck das Demenzrisiko explodiere, beruht auf der durch die vorübergehende demografische Entwicklung größer werdenden Anzahl älterer Personen und damit der höher werdenden Prävalenz der Erkrankung), zeigen diese Ergebnissen, dass der verbreitete Fatalismus und Alarmismus im Kontext von Demenz überzogen ist.
Die Studie Anosognosia Is an Independent Predictor of Conversion From Mild Cognitive Impairment to Alzheimer's Disease and Is Associated With Reduced Brain Metabolism von Philip Gerretsen, Jun Ku Chung, Parita Shah, Eric Plitman, Yusuke Iwata, Fernando Caravaggio, Shinichiro Nakajima, Bruce G. Pollock und Ariel Graff-Guerrero ist 2017 online im"The Journal of Clinical Psychiatry" erschienen. Ein Abstract ist kostenlos erhältlich.
Bernard Braun, 13.10.17
Falsches Wissen 2 - bei Patienten weit verbreitet
 Notwendige Voraussetzung für sachgerechte Entscheidungen in der Medizin ist ein zutreffendes Wissen über Nutzen und Schäden (Risiken). Eine systematische Übersichtsarbeit zeigt, dass Patienten fast regelhaft nicht über zutreffendes Wissen verfügen - ihre Vorstellungen über Nutzen und Schäden für therapeutische, diagnostische und präventive Maßnahmen sind selten selten zutreffend. Ein überoptimistisches Bild herrscht vor - der Nutzen wird zumeist überschätzt und die Schäden werden unterschätzt. Ein vergleichbares Ergebnis hatte eine entsprechende Studie über das Wissen von Ärzten ergeben.
Notwendige Voraussetzung für sachgerechte Entscheidungen in der Medizin ist ein zutreffendes Wissen über Nutzen und Schäden (Risiken). Eine systematische Übersichtsarbeit zeigt, dass Patienten fast regelhaft nicht über zutreffendes Wissen verfügen - ihre Vorstellungen über Nutzen und Schäden für therapeutische, diagnostische und präventive Maßnahmen sind selten selten zutreffend. Ein überoptimistisches Bild herrscht vor - der Nutzen wird zumeist überschätzt und die Schäden werden unterschätzt. Ein vergleichbares Ergebnis hatte eine entsprechende Studie über das Wissen von Ärzten ergeben.
Für die Übersichtsarbeit werteten die Autoren die Angaben von 27.323 Ärzten in 35 Studien aus den Jahren 1994 bis 2013 aus. Die Studien stammen aus 16 Ländern, 17 der 35 Studien aus den USA. Die Teilnehmerzahl lag zwischen 45 und 228. Eingeschlossen sind Studien, in denen die Patienten quantitative Angaben zu Nutzen und Schäden von Therapie (16 Studien) oder diagnostische Untersuchungen bzw. Screening (20 Studien, davon 15 zu Krebs).
22 Studien untersuchten die Erwartung an den Nutzen, 10 die Erwartungen an Nutzen und Schäden (Risiken) und 3 die Erwartung von Schäden.
Insgesamt ergaben sich 81 Ergebnisse (Outcomes, Endpunkte), 54 zu Erwartungen an den Nutzen und 27 zu Schäden. Die meisten Studien benutzen Multiple-Choice-Fragen, einige gaben keine Antwortauswahl vor. Bei den Probanden handelte es sich um Patienten, die eine Intervention erhalten hatten oder in Kürze erhalten sollten, um Patienten die sich in einem Krankenhaus oder einer Praxis befanden oder kürzlich befunden hatten und um Allgemeinbevölkerung.
Im Ergebnis überschätze die Mehrzahl der Befragten der meisten Outcomes. Der Anteil der Befragten, die den Nutzen überschätzen, lag je nach Outcome zwischen 7 und 94%.
Nur bei 2 Outcomes schätzte die Mehrzahl den Nutzen korrekt - die Sehverbesserung durch Katarakt-Operation und die Genauigkeit des PAP-Tests (Abstrich des Gebärmutterhalses). Nur bei einem Outcome (Nutzen der Operation bei Kreuzschmerz) unterschätzte mehr als die Hälfte den Nutzen.
In 10 von 25 Outcomes unterschätzen zwischen 18 und 97% der Befragten die Schäden. Nur für 2 Outcomes schätzte die Mehrzahl die Schäden korrekt ein (Fehlgeburt nach Fruchtwasseruntersuchung, verbleibende Notwendigkeit für Sehhilfen nach Katarakt-Operation). Der einzige Schaden, der überschätzt wurde, war das Risiko für Brustkrebs infolge der Hormontherapie bei gesunden Frauen.
Zu hohe Erwartungen an den Nutzen in teils ganz erheblichem Ausmaß lagen vor für
• Screening-Untersuchungen (Brustkrebs, Gebärmutterhalskrebs, Prostatakrebs und Darmkrebs)
• Krebstherapien (Stammzelltransplantation, adjuvante Chemotherapie bei Brustkrebs)
• Prävention und Therapie von Herz-Kreislauf-Erkrankungen (medikamentöse Prävention, Stenting der Herzkranzgefäße)
• Operationen (Nierentransplantation, bariatrische Operationen)
• Arzneitherapie (Infliximab for entzündliche Darmerkankungen, Hormontherapie, Prävention der Hüftgelenksfraktur bei Osteoporose)
Diese hochrelevante systematische Übersichtsarbeit weist darauf hin, dass Patienten ihre Entscheidungen häufig auf überoptimistische Erwartungen an Nutzen und Schäden gründen. Die analoge Studie zum Wissen der Ärzte legt den Schluss nahe, dass die Ärzte maßgeblichen zu den Fehleinschätzungen der Patienten beitragen. Die Gründe für diesen medizinischen Überoptimismus sind vielfältig, die Folge sind Overdiagnosis und Overuse, also ein Zuviel an Untersuchungen und Behandlungen zum Schaden der Patienten. Sowohl die Studie über die Erwartungen der Ärzte als auch der Patienten zeigt, dass dieses Phänomen nicht neu ist. Gewachsen ist jedoch die Aufmerksamkeit dafür und eine internationale Bewegung, die sich für eine bessere Medizin einsetzt, wie z.B.
• Choosing Wisely
• Gemeinsam Klug Entscheiden
• Preventing Overdiagnosis
• Realistic Medicine
• Right Care.
Erwähnt sei auch die umfassende Right Care-Serie, die im Januar 2017 im Lancet veröffentlicht wurde.
Hoffmann TC, Del Mar C. Patients' expectations of the benefits and harms of treatments, screening, and tests: a systematic review. JAMA Intern Med 2015;175(2):274-86. doi: 10.1001/jamainternmed.2014.6016 [published Online First: 2014/12/23]
Link.
Hoffmann TC, Del Mar C. Clinicians' expectations of the benefits and harms of treatments, screening, and tests: A systematic review. JAMA Internal Medicine 2017;177(3):407-19. im Forum Gesundheitspolitik: Link
David Klemperer, 13.4.17
Falsches Wissen 1 - bei Ärzten weit verbreitet
 Notwendige Voraussetzung für sachgerechte Entscheidungen in der Medizin ist ein zutreffendes Wissen über Nutzen und Schäden (Risiken). Eine systematische Übersichtsarbeit zeigt, dass Ärzte zumeist nicht über dieses Wissen verfügen. Nutzen und Schäden für therapeutische, diagnostische und präventive Maßnahmen geben Ärzte selten zutreffend an aber häufig zu hoch oder zu niedrig. Dabei herrscht ein überoptimistisches Bild vor - der Nutzen wird zumeist überschätzt und die Schäden werden unterschätzt.
Notwendige Voraussetzung für sachgerechte Entscheidungen in der Medizin ist ein zutreffendes Wissen über Nutzen und Schäden (Risiken). Eine systematische Übersichtsarbeit zeigt, dass Ärzte zumeist nicht über dieses Wissen verfügen. Nutzen und Schäden für therapeutische, diagnostische und präventive Maßnahmen geben Ärzte selten zutreffend an aber häufig zu hoch oder zu niedrig. Dabei herrscht ein überoptimistisches Bild vor - der Nutzen wird zumeist überschätzt und die Schäden werden unterschätzt.
Für die Übersichtsarbeit werteten die Autoren die Angaben von 13.011 Ärzten in 48 Studien der Jahre von 1981 bis 2015 aus. Die Studien stammen aus 17 Ländern, 16 der 48 Studien aus den USA. Eingeschlossen sind Studien, in denen die Ärzte quantitative Angaben zu Nutzen und Schäden von Therapie (20 Studien), bildgebenden Untersuchungen (20 Studien) und Screening (8 Studien - 5 zu Krebsscreening, 3 zu vorgeburtlichem Screening) machen sollten.
30 Studien untersuchten die Einschätzung von Schäden, 9 von Nutzen und 6 sowohl Nutzen als auch Schäden.
Zutreffend geben die befragten Ärzte nur 3 von 28 Nutzenergebnisse und 9 von 69 Schadenergebnisse an. Dabei wird der Nutzen sehr viel häufiger über- als unterschätzt, die Schäden hingegen werden sehr viel häufiger unter- als überschätzt.
Die 48 Studien stellen die Autoren in 3 Tabellen dar, unterteilt in Therapien, nicht-bildgebende Untersuchungen / Screening-Untersuchungen und bildgebende Untersuchungen dar.
Beispielhaft seien hier einige Ergebnisse genannt. Dabei ist zu betonen, dass die Ergebnisse für die jeweilige Studie mit den jeweiligen Ärzten zum gegebenen Zeitpunkt gelten und sich nicht ohne weiteres verallgemeinern lassen.
• Fast die Hälfte der Allgemeinmediziner überschätzen den Nutzen der Antibioitikatherapie bei akuter Mittelohrentzündung und bei akuter Mandelentzündung, gleichzeitig überschätzen sie die Risiken der Nicht-Verschreibung (Studie aus 2012).
• In der Bewertung der Mortalitätsrisiken und Komplikationsraten für Eingriffe wie Leistenbruchoperation, Mandelentfernung, Gebärmutterentfernung und Linksherzkatheteruntersuchung liegen nur etwa ein Viertel der Ärzte innerhalb der richtigen Größenordnung, ein ähnlicher Anteil überschätzte bzw. unterschätzte die Risiken (Studie aus 1985).
• Urologen schätzen die Risiken für Inkontinenz und Impotenz bei verschiedenen Behandlungsformen des Prostatakarzinoms richtig ein. Die Spezialisten empfehlen aber die Therapie, die sie erbringen (Studie aus 2000).
• 1998 überschätzten Ärzte den Nutzen der Hormon"ersatz"therapie für die koronare Herzkrankheit, die Knochendichte und die Alzheimer-Krankheit.
• Ärzte sind über und Nutzen Schäden des Mammografie-Screenings nicht zutreffend informiert (Studien aus 1981, 1989, 1993).
• Kinderärzte unterschätzen das Krebsrisiko von CT-Untersuchungen bei Kindern (Studie aus 2012).
• Die meisten Orthopäden unterschätzen die Strahlenbelastung durch eine Knochendichtemessung (Studie aus 2003).
Diese hochrelevante systematische Übersichtsarbeit weist darauf hin, dass Ärzte ihr Handeln häufig überoptimistisch und somit unrealistisch bewerten. Die Studie untersuchte den Zeitraum von 1981 bis 2015. Anhaltspunkte für eine Besserung der Situation liegen eher nicht vor, vielmehr zeigen Studie, die auch für das Forum Gesundheitspolitik aufgearbeitet wurden, gravierende Probleme bei der Therapie mit Antibiotika, dem Mammographie-Screening, dem Stent bei der koronaren Herzkrankheit und der Chemotherapie bei fortgeschrittenem Krebs.
Behandlungsentscheidungen können nicht besser sein als die Informationen, auf denen sie beruhen. Jegliche Bemühung für eine Versorgung, die sich am Bedarf der Nutzer orientiert, sollte von diesem Sachverhalt ausgehen.
Bereits 2015 haben die Autoren eine analoge Studie zu den Einschätzungen der Patienten veröffentlicht Link. Eine Darstellung wird in kürze hier erscheinen.
Hoffmann TC, Del Mar C. Clinicians' expectations of the benefits and harms of treatments, screening, and tests: A systematic review. JAMA Internal Medicine 2017;177(3):407-19. Link
Hoffmann TC, Del Mar C. Patients' expectations of the benefits and harms of treatments, screening, and tests: a systematic review. JAMA Intern Med 2015;175(2):274-86. doi: 10.1001/jamainternmed.2014.6016 [published Online First: 2014/12/23]
im Forum Gesundheitspolitik: Link
David Klemperer, 10.4.17
Zu viel und zu wenig Medizin - Artikelserie Right Care im Lancet
 Die bisher umfangreichste Aufarbeitung der Themen Overuse und Underuse bzw. Über-, Unter- und Fehlversorgung sowie deren Ursachen und Strategien zur Abhilfe ist am 8.1.2017 im Lancet erschienen.
Die bisher umfangreichste Aufarbeitung der Themen Overuse und Underuse bzw. Über-, Unter- und Fehlversorgung sowie deren Ursachen und Strategien zur Abhilfe ist am 8.1.2017 im Lancet erschienen.
27 AutorInnen aus 9 Ländern legen dar, dass Overuse und Underuse ein weltweites Problem darstellen mit jeweils nationaler Ausprägung.
Die 4-teilige Serie und 3 Kommentare sind kostenfrei zugänglich Link
1 Evidence for overuse of medical services around the world
Shannon Brownlee, Kalipso Chalkidou, Jenny Doust, Adam G Elshaug, Paul Glasziou, Iona Heath, Somil Nagpal, Vikas Saini, Divya Srivastava, Kelsey Chalmers, Deborah Korenstein
2 Evidence for underuse of effective medical services around the world.
Paul Glasziou, Sharon Straus, Shannon Brownlee, Lyndal Trevena, Leonila Dans, Gordon Guyatt, Adam G Elshaug, Robert Janett, Vikas Saini
3 Drivers of poor medical care.
Vikas Saini, Sandra Garcia-Armesto, David Klemperer, Valerie Paris, Adam G Elshaug, Shannon Brownlee, John P A Ioannidis, Elliott S Fisher
4 Levers for addressing medical underuse and overuse: achieving high-value health care.
Adam G Elshaug, Meredith B Rosenthal, John N Lavis, Shannon Brownlee, Harald Schmidt, Somil Nagpal, Peter Littlejohns, Divya Srivastava, Sean Tunis, Vikas Saini
Die Right Care-Serie schließt sich an die Artikelserie "Research: increasing value, avoiding waste" an, die Anfang 2014 im Lancet erschienen ist und ebenfalls kostenfrei zugänglich ist Link
David Klemperer, 2.3.17
Regelmäßige Übersicht zu Veröffentlichungen über Multimorbidität und multiple chronische Erkrankungen
 An mehreren und dann noch chronischen Erkrankungen leidet ein wachsender Anteil der älteren Bevölkerung in Ländern mit hoher Lebenserwartung. Dies stellt nicht nur eine besondere Belastung für diese PatientInnen dar, sondern ist auch eine keineswegs geklärte Herausforderung für ihre Behandlung. Will man jede der Erkrankungen gut, d.h. leitliniengerecht oder evidenzbasiert behandeln, droht schnell Polymedikation mit deren hinlänglich bekannten gesundheitlichen Risiken durch unbekannte Wechselwirkungen oder Fehleinnahme.
An mehreren und dann noch chronischen Erkrankungen leidet ein wachsender Anteil der älteren Bevölkerung in Ländern mit hoher Lebenserwartung. Dies stellt nicht nur eine besondere Belastung für diese PatientInnen dar, sondern ist auch eine keineswegs geklärte Herausforderung für ihre Behandlung. Will man jede der Erkrankungen gut, d.h. leitliniengerecht oder evidenzbasiert behandeln, droht schnell Polymedikation mit deren hinlänglich bekannten gesundheitlichen Risiken durch unbekannte Wechselwirkungen oder Fehleinnahme.
Umso wichtiger ist es, die ebenfalls umfangreiche Forschung über dieses Erkrankungs- und Patientenspektrum im Blick zu behalten.
Dabei helfen u.a. die seit Jahren regelmäßig erscheinenden Literaturübersichten der "International Research Community on Multimorbidity (IRCMo)" - einem Gemeinschaftsprojekt von kanadischen, us-amerikanischen und niederländischen WissenschaftlerInnen, das u.a. von den Canadian Institutes of Health Research-Institute of Health Services and Policy Research, Canadian Health Services Research Foundation and Centre de santé et de services sociaux de Chicoutimi gefördert wird.
Die neueste üppige, aber mit Sicherheit nicht völlig vollständige Übersicht für den Zeitraum Februar bis Juni 2016 enthält 101 Nachweise von Fachpublikationen. Dazu zählen u.a. folgende Titel: Lavan AH, Gallagher PF, O'Mahony D. Methods to reduce prescribing errors in elderly patients with multimorbidity. Clinical interventions in aging. 2016;11:857-66; Willadsen TG, Bebe A, Koster-Rasmussen R, et al. The role of diseases, risk factors and symptoms in the definition of multimorbidity - a systematic review. Scand J Prim Health Care. 2016;34:112-21 oder Chew-Graham CA, Rasmussen J, Maskrey N. Considering the healthcare needs of older people with multimorbidity: managing Alice. Journal of Comorbidity. 2016;6:53-5.
Der Zugriff auf die aktuelle Übersicht der International Research Community on Multimorbidity (IRCMo) ist kostenlos möglich. Dies gilt auch für die 84-seitige Gesamt-Literaturübersicht "Publications on multimorbidity" mit Stand 17. Juli 2016 und themenspezifische Blog-Beiträge.
Bernard Braun, 7.10.16
Immer noch eingeschränktes Interesse an der Quantität und Qualität von Transparenz über Interessenkonflikte in Chirurgiestudien
 Beginnend mit einem Aufruf eines der renommiertesten Medizin-Journals, dem "New England Journal of Medicine (NEJM)", im Jahr 1984 nahm das Bewusstsein zu, dass verborgene finanzielle oder soziale Beziehungen zwischen ForscherInnen und z.B. Herstellern von Arzneimitteln oder Medizinprodukten Forschungsergebnisse verzerren können und das Vertrauen in medizinische Forschung gefährden können. Das geeignete Gegenmittel erschien die Offenlegung möglichst aller potenziellen Interessenkonflikte (z.B. direkte Finanzierung der durchgeführten Studie durch den Hersteller des untersuchten Produkts, Vergütungen für andere Studien und Vorträge durch den Hersteller, alle sonst gewährten Vorteile für den Besuch von Tagungen etc.) im Rahmen wissenschaftlicher Studien und deren Veröffentlichung zu sein. Wie diverse Untersuchungen gezeigt haben, wurden und werden selbst erhebliche Interessenkonflikte entweder gar nicht oder nur partiell transparent gemacht.
Beginnend mit einem Aufruf eines der renommiertesten Medizin-Journals, dem "New England Journal of Medicine (NEJM)", im Jahr 1984 nahm das Bewusstsein zu, dass verborgene finanzielle oder soziale Beziehungen zwischen ForscherInnen und z.B. Herstellern von Arzneimitteln oder Medizinprodukten Forschungsergebnisse verzerren können und das Vertrauen in medizinische Forschung gefährden können. Das geeignete Gegenmittel erschien die Offenlegung möglichst aller potenziellen Interessenkonflikte (z.B. direkte Finanzierung der durchgeführten Studie durch den Hersteller des untersuchten Produkts, Vergütungen für andere Studien und Vorträge durch den Hersteller, alle sonst gewährten Vorteile für den Besuch von Tagungen etc.) im Rahmen wissenschaftlicher Studien und deren Veröffentlichung zu sein. Wie diverse Untersuchungen gezeigt haben, wurden und werden selbst erhebliche Interessenkonflikte entweder gar nicht oder nur partiell transparent gemacht.
Zur Entwicklung und zum Status quo der Transparenz in 444 randomisierten kontrollierten Studien (RCT) zur chirurgischen Behandlung in den Jahren 1985 bis 2015 gibt nun eine von an der Universität Heidelberg tätigen MedizinerInnen erstellte Studie differenziert Auskunft.
Diese sieht dann u.a. so aus:
• 66,2% der Studien untersuchten die Wirkung bzw. den Nutzen von medizinischen Geräten und 33,8% die Medikation und Ernährung im Umfeld chirurgischer Eingriffe - also durchaus für Interessenkonflikte anfällige Dinge
• 25,9% aller RCTs waren durch Hersteller finanziert.
• In sämtlichen bis 2000 durchgeführten RCTs gab es keinerlei Hinweise auf Interessenkonflikte.
• Trotz eines Anstiegs der Studien mit Angaben zu Interessenkonflikten fanden sich diese nur in 33% der zwischen 2005 und 2014 durchgeführten RCTs.
• Von den allein im Jahr 2014 durchgeführten RCTs enthielten schließlich immerhin schon 74% Informationen über Interessenkonflikte.
• Trotz der deutlichen Verbesserung der Transparenz fanden sich nur in 93 oder 20,9% aller 444 RCTs Angaben zur Existenz oder Nichtexistenz von Interessenkonflikten. Dies ist deshalb noch von aktueller Bedeutung, weil die Ergebnisse vieler dieser Studien noch heute das Operationsgeschehen beeinflussen dürften.
• Selbst wenn man die quantitative Entwicklung positiv bewertet, zeigt die qualitative Analyse erhebliche Mängel der abgegebenen Erklärungen zu Interessenkonflikten: Nur in 49 der 93 überhaupt Interessenkonflikte ansprechenden RCTs (52,7% und 11% bezogen auf alle RCTs) waren die Formulierungen so detailliert oder prägnant, dass es dem Leser möglich war zu bewerten, ob die veröffentlichten Ergebnisse durch Interessen beeinflusst sein könnten oder nicht.
• Dies liegt nach Ansicht der AutorInnen auch daran, dass viele Zeitschriften bisher keine detaillierten Vorgaben für die bei einer Erklärung zu nennenden Interessenkonflikte vorgeben und Reviewer nicht entschieden genug diese Erklärung einfordern.
Um die Transparenz über Interessenkonflikte quantitativ wie qualitativ weiter und zum Teil erheblich zu verbessern, kommt es nach Ansicht der AutorInnen vor allem auf die Herausgeber und Reviewer von wissenschaftlichen Veröffentlichungen an.
Der Aufsatz Conflicts of interest in randomised controlled surgical trials: systematic review and qualitative and quantitative analysis von Pascal Probst, Kathrin Grummich, Ulla Klaiber, Phillip Knebel, Alexis Ulrich, Markus W. Büchler und Markus K. ist am 22. April 2016 vor Drucklegung in der Zeitschrift "Innovative Surgical Science" online erschienen. Ein Abstract ist kostenlos erhältlich
Bernard Braun, 29.4.16
"Well, palliative is, oh God, where people go to hospital to die." Die Rolle von Begriffen und Einbettungen im Gesundheitswesen
 Die Kommunikation über Krankheiten oder die für gesundheitsbezogene Versorgung benutzten Begriffe können die Nutzung von Angeboten beeinflussen und den damit verbundenen Nutzen mindern oder verhindern. Dies zeigt eine am 18. April 2016 in der kanadischen Fachzeitschrift "Canadian Medical Association Journal (CMAJ)" veröffentlichte Studie über die Inanspruchnahme von Palliativversorgung.
Die Kommunikation über Krankheiten oder die für gesundheitsbezogene Versorgung benutzten Begriffe können die Nutzung von Angeboten beeinflussen und den damit verbundenen Nutzen mindern oder verhindern. Dies zeigt eine am 18. April 2016 in der kanadischen Fachzeitschrift "Canadian Medical Association Journal (CMAJ)" veröffentlichte Studie über die Inanspruchnahme von Palliativversorgung.
Palliativbehandlung ist eine speziell für PatientInnen mit ernsten und leidensvollen Erkrankungen und ihre Familien entwickelte stationäre und ambulante Versorgungsform, die möglichst früh genutzt werden sollte, dabei helfen soll, die Lebensqualität sowie die körperliche und mentale Gesundheit zu verbessern und sogar lebensverlängernde Effekte haben kann.
Eine randomisierte kontrollierte Studie mit 71 an fünf Krebsarten erkrankten TeilnehmerInnen (48 Patienten und 23 helfende Angehörige) wies 40 von ihnen einer Gruppe zu, die zusätzlich zu der Standard-Krebsbehandlung eine frühe Überweisung in eine Palliativbehandlung erhielten. Die anderen 31 TeilnehmerInnen erhielten ausschließlich die Standardbehandlung. Die von den behandelnden Onkologen geschätzte weitere Lebenserwartung aller PatientInnen betrug 6 bis 24 Monate.
48 PatientInnen und 23 pflegende Angehörige nahmen zum Abschluss der Studie an halbstrukturierten mündlichen Interviews über ihre Einstellungen zur und Wahrnehmungen von palliativmedizinischen Versorgung teil.
Das wesentliche Ergebnis war, dass Angehörige der Interventions- wie Kontrollgruppe diese Art von Behandlung als mit einem negativen Stigma von Tod, finaler Behandlung und "end of life care" behaftet beschrieben. Der Gedanke an bzw. das Angebot von Palliativversorgung provoziere Furcht und löse Vermeidungsverhalten aus. Diese Wahrnehmungen entsprangen oft der Interaktion mit Ärzten oder Angehörigen anderer Gesundheitsberufe.
Auch wenn viele Angehörigen der Interventionsgruppe während der Behandlung ein breiteres Verständnis von Palliativversorgung entwickelten, also z.B. erkannten, dass es sich um eine Art "ongoing care" handelt, die ihre Lebensqualität verbesserte, assoziierten auch viele von ihnen mit der Behandlungsform weiterhin das beschriebene Stigma.
Um eine möglichst frühzeitige Inanspruchnahme von palliativmedizinischer Versorgung zu fördern schlugen Angehörige beider Gruppen vor, eine andere Bezeichnung (z.B. "supportive care") zu benutzen, das Angebot in einen anderen Gesamtrahmen einzufügen und die Erklärung durch professionelle Helfer deutlich zu verbessern.
Was bei einer anderen Rahmung der palliativen Behandlung zu beachten wäre, benennt ein Kommentator der Studie so: "Although changing the name to supportive care may help promote a more positive view of palliative care, the stigma will persist if this type of care is recommended only as default treatment when curative or life-prolonging treatments are deemed ineffective or undesired."
Die schlüssige Darstellung der negativen Assoziationen mit dem Begriff Palliativversorgung und der Notwendigkeit sie durch eine andere Begrifflichkeit und Einbettung zu vermeiden, sollte Anlass sein, bei der Nicht- oder zu geringen Inanspruchnahme anderer Gesundheitsangebote (z.B. Impfen, Früherkennungsuntersuchungen oder Nutzung von "watchful waiting"-Angeboten) auch an ein falsches oder stigmatisierendes "wording" zu denken und über mögliche Alternativen nachzudenken.
Der Aufsatz Perceptions of palliative care among patients with advanced cancer and their caregivers von Camilla Zimmermann et al. ist komplett kostenlos erhältlich und enthält eine Fülle von interessanten Originalzitaten aus den geführten Interviews.
Bernard Braun, 25.4.16
Gibt es kausale, assoziative oder keine Zusammenhänge zwischen der Teilnahme am Golfkrieg und Erkrankungen - und welche?
 Mit dem Erscheinen des zehnten Bandes endet eine mehrjährige Untersuchung des möglichen Zusammenhangs des Einsatzes von Soldaten der US-Armee im so genannten Golfkrieg und ihrem gesundheitlichen Zustand. Ein Team von Epidemiologen und anderen WissenschaftlerInnen sichtete dazu koordiniert durch die "National Academies of Sciences, Engineering and Medicine" und das "Institute of Medicine" mehrfach die seit Ende dieses Krieges erschienenen Studien und berichtete darüber in bereits erschienenen neun Bänden ausführlich (vgl. im Forum zum Beispiel Viele, die "uns" am Hindukusch oder sonstwo verteidigen, werden schwer krank! Erfahrungsvorsprung der USA könnte Leid verkürzen!).
Mit dem Erscheinen des zehnten Bandes endet eine mehrjährige Untersuchung des möglichen Zusammenhangs des Einsatzes von Soldaten der US-Armee im so genannten Golfkrieg und ihrem gesundheitlichen Zustand. Ein Team von Epidemiologen und anderen WissenschaftlerInnen sichtete dazu koordiniert durch die "National Academies of Sciences, Engineering and Medicine" und das "Institute of Medicine" mehrfach die seit Ende dieses Krieges erschienenen Studien und berichtete darüber in bereits erschienenen neun Bänden ausführlich (vgl. im Forum zum Beispiel Viele, die "uns" am Hindukusch oder sonstwo verteidigen, werden schwer krank! Erfahrungsvorsprung der USA könnte Leid verkürzen!).
Da sowohl us-amerikanische als auch Bundeswehrsoldaten weiterhin in aller Welt unter zum Teil vergleichbaren Bedingungen (z.B. das Phänomen der asymmetrischen Auseinandersetzungen) eingesetzt sind, sollten die hier gewonnenen Erkenntnisse in die politische Entscheidungsfindung über die Verlängerung oder den Neubeginn solcher Einsätze einbezogen werden. Nichtwissen über unerwünschte Folgen ist also kein seriöses Argument.
Die Kernergebnisse der Arbeit des "Committee on Gulf War and Health" sehen so aus:
• Für die posttraumatische Belastungsstörung (englisch Posttraumatic stress disorder) gibt es ausreichend Evidenz für einen kausalen Zusammenhang.
• Für vier Erkrankungsgruppen (z.B. chronische Müdigkeit, Angststörungen, Depressionen, gastrointestinale Störungen und eine spezielle Gulf War illness) gibt es ausreichende Evidenz für eine Assoziation.
• Für drei Erkrankungsgruppen (z.B. sexuelle Störungen, schwere Schmerzen und die Amyotrophe Lateralsklerose (ALS), d.h. eine nicht heilbare degenerative Erkrankung des motorischen Nervensystems) gibt es begrenzte oder zweideutige/andeutende ("suggestive") Evidenz für eine Assoziation.
• Für 16 Krankheiten (z.B. diverse Krebsarten, Atemwegs- und Hauterkrankungen, Geburtsdefekte und erhöhte Mortalität an einer Reihe von Erkrankungen) gibt es keine oder untaugliche Evidenz dafür, dass eine Assoziation existiert.
• Für fünf Erkrankungen (z.B. multiple Sklerose, Lungenfunktionsstörungen) gibt es begrenzte oder zweideutige/andeutende ("suggestive") Evidenz dafür dass es keine Assoziation gibt.
Der vorliegende Band liefert zusammen mit dem in den vorherigen Bänden Belegten detaillierte Hinweise auf die empirische Basis in Hunderten von Studien.
Den 292 Seiten umfassenden Band 10 "Golfwar and Health. Update of Health Effects of Serving in the Gulf War" herausgegeben von Deborah Cory-Slechta und Roberta Wedge kann man kostenlos entweder online lesen oder über diesselbe Website und nach einer kurzen und unproblematischen Anmeldung auch kostenlos herunterladen.
Bernard Braun, 23.3.16
Vom "Gesundheitsbericht für Deutschland" 1998 zum Bericht "Gesundheit in Deutschland" 2015: Die "weißen Flecken" werden weniger
 Nach seinen Vorgängern des Jahres 1998 und 2006 liegt nun seit November 2015 mit 516 Seiten Umfang der dritte Bericht "Gesundheit in Deutschland" vor und wird damit eine wichtige Grundlage für eine Fülle gesundheitsbezogener epidemiologischer, ökonomischer oder versorgungs- und gesundheitspolitischen Debatten der nächsten Jahre sein.
Nach seinen Vorgängern des Jahres 1998 und 2006 liegt nun seit November 2015 mit 516 Seiten Umfang der dritte Bericht "Gesundheit in Deutschland" vor und wird damit eine wichtige Grundlage für eine Fülle gesundheitsbezogener epidemiologischer, ökonomischer oder versorgungs- und gesundheitspolitischen Debatten der nächsten Jahre sein.
Dazu liefert der Bericht eine Fülle systematischer Sichtweisen und empirischer Daten in den Hauptabschnitten
• Wie steht es um unsere Gesundheit?
• Welche Faktoren beeinflussen die Gesundheit? (z.B. sozioökonomischer Status, Arbeit, Arbeitslosigkeit, Migration)
• Wie steht es um Prävention und Gesundheitsförderung?
• Wie haben sich Angebot und Inanspruchnahme der Gesundheitsversorgung verändert? (z.B. Versorgung nach Sektoren, Qualitätssicherung)
• Wie viel geben wir für unsere Gesundheit aus?
• Welche Bedeutung kommt Gesundheitszielen im Gesundheitswesen zu?
• Wie gesund sind die älteren Menschen?
• Welche Auswirkungen hat der demografische Wandel auf Gesundheit und Gesundheitsversorgung?
• Wo steht Deutschland im internationalen Vergleich?
• und für LeserInnen mit wenig Zeit 11 Seiten: Was sind die wichtigsten Ergebnisse?
Der Bericht Gesundheit in Deutschland ist herausgegeben und koordiniert vom Robert Koch Institut (RKI) und Destratis Bestandteil der Gesundheitsberichterstattung des Bundes und komplett kostenlos erhältlich.
Bernard Braun, 16.3.16
"Englische Zustände" oder "point of reference": OECD-Report zur Versorgungsqualität in Großbritannien
 Wen bei Vergleichen verschiedener Gesundheitssysteme die jeweilige Qualität der angebotenen Leistungen interessiert oder wer für den eigenen Gebrauch nach "models of good practice" der Qualitätssicherung einer Vielzahl von Gesundheitsleistungen sucht, findet in der seit 2012 von der OECD herausgegebenen Reihe "Reviews of Health Care Quality" genügend Material. Bisher liegen solche Berichte für Australien, Japan, Portugal, Italien, Türkei, Tschechien, Norwegen, Schweden, Dänemark, Israel und Korea vor.
Wen bei Vergleichen verschiedener Gesundheitssysteme die jeweilige Qualität der angebotenen Leistungen interessiert oder wer für den eigenen Gebrauch nach "models of good practice" der Qualitätssicherung einer Vielzahl von Gesundheitsleistungen sucht, findet in der seit 2012 von der OECD herausgegebenen Reihe "Reviews of Health Care Quality" genügend Material. Bisher liegen solche Berichte für Australien, Japan, Portugal, Italien, Türkei, Tschechien, Norwegen, Schweden, Dänemark, Israel und Korea vor.
Hinzu kommt im Februar 2016 ein Bericht über Großbritannien bzw. die auch bei der Versorgungsqualität teilweise unterschiedlichen Landesteile England, Schottland, Wales und Nordirland.
Wer mit dem Stichwort Großbritannien und Behandlungsqualität nur "englische Zustände" und/oder endlose Warteschlange assoziiert, wird in dem Report gründlich eines Besseren belehrt.
So heben déssen Verfasser viel Positives und Vorbildliches hervor: "The United Kingdom's drive to continuously strengthen quality assurance, monitoring and improvement means that it has pioneered, or implemented more widely and deeply than elsewhere, several tools and approaches to monitoring and improving health care quality. The United Kingdom has become a point of reference, for example, in the development of evidence-based clinical guidelines; resources to support clinicians to stay up to date and engage in on-going professional development; use of patient surveys and patient reported outcome measures; data-linkage, transparency and public reporting; as well as reporting and learning from adverse events."
Kritik- und verbesserungswürdig und auch in anderen Gesundheitssystemen nicht unbekannt sind aber folgende Seiten der Qualitätssicherung in Großbritannien: "First, greater emphasis on bottom-up approaches, led by patients and clinicians, should be encouraged. As the same time there is scope to simplify the range of institutions and policies regulating health care quality at national and local level. Finally, renewed focus on the quality at the interfaces of care, as well as on community-based services, is needed."
Um Antworten auf die Frage zu erhalten, warum ein in weiten Teilen vorbildliches Gesundheitssystem trotzdem eine Reihe gewichtiger Qualitätsmängel hat, empfehlen die Verfasser folgendes Verfahren: "To secure continued quality gains, the four health systems will need to balance top-down approaches to quality management and bottom-up approaches to quality improvement; publish more quality and outcomes data disaggregated by country; and, establish a forum where the key officials and clinical leaders from the four health systems responsible for quality of care can meet on a regular basis to learn from each other's innovations."
Den materialreichen 296 Seiten umfassenden Bericht OECD Reviews of Health Care Quality: United Kingdom 2016: Raising Standards aber auch andere Reports dieser Reihe kann man kostenlos nur am Bildschirm lessen.
Bernard Braun, 29.2.16
Alt, älter, dement???? Neues zur altersspezifischen Inzidenz von Demenz
 Wie hoch das Risiko dement zu werden fürälterwerdende Personen ist und wie stark bei einem noch bis rund 2040 anwachsenden Anteil der Älteren an der Gesamtbevölkerung die damit verbundende soziale und finanzielle Krankheitslast zunimmt oder explodiert, gehört seit Jahren zu den Spitzenthemen der gesundheitswissenschaftlichen und -politischen Debatten und Auseinandersetzungen.
Wie hoch das Risiko dement zu werden fürälterwerdende Personen ist und wie stark bei einem noch bis rund 2040 anwachsenden Anteil der Älteren an der Gesamtbevölkerung die damit verbundende soziale und finanzielle Krankheitslast zunimmt oder explodiert, gehört seit Jahren zu den Spitzenthemen der gesundheitswissenschaftlichen und -politischen Debatten und Auseinandersetzungen.
Die Vertreter und Anhänger eher düsterer Prognosen oder Szenarien stützen sich zum einen auf die Annahme einer zumindest konstanten Häufigkeit der Neuerkrankungen (Inzidenz) an Demenz oder Alzheimer. Zum anderen folgt daraus und aus der vorübergehend wachsenden Anzahl von älteren Menschen ein mehr oder weniger dramatisch ausgemaltes und scheinbar unvermeidbares Anwachsen des Bestandes dementer Menschen (Prävalenz).
Auch wenn insbesondere die in Deutschland aktiven und wirksamen Gestalter solcher Szenarien diese für so plausibel halten, dass sie am liebsten auf jegliche empirische Überprüfung verzichten würden, werden diese und andere Annahmen in einigen europäischen und nordamerikanischen, d.h. vergleichbaren Ländern seit einiger Zeit empirisch durchleuchtet.
Ein Überblick zu den Ergebnissen einiger dieser Studien, z.B. die der Rotterdam-Studie, wurde bereits 2013 im "forum-gesundheitspolitik" gegeben: Viel Krach um die "stille Epidemie" der Demenz versus wissenschaftlicher Evidenz zu ihrer sinkenden Inzidenz und Prävalenz. Ihre Tendenzen lassen sich der Überschrift dieses Überblicks entnehmen, blieben aber entweder unbeachtet, verpassten die statistische Signifikanz und konnten als möglicherweise zufällig ignoriert werden.
Daran ändern die Ergebnisse einer Auswertung von seit 1975 für drei Jahrzehnte erhobenen Daten zum mit dem Standardtest "Mini-Mental State Examination (MMSE)" gemessenen Demenzstatus von 5.205 TeilnehmerInnen an der in den USA durchgeführten "Framingham Heart Study" im Alter von 60 und mehr Jahren sank sie einiges:
• Die für mehrere rund 10 Jahre umfassende Zeiträume ermittelte alters- und geschlechtsadjustierte kumulative Rate des Risikos an Demenz zu erkranken, belief sich zwischen 1970 und 1980 auf 3,6 Fälle pro 100 Personen. Sie fiel zwischen 1981 und 1990 auf 2,8 Fälle pro 100 Personen, weiter auf 2,2 Fälle bis zum Jahr 2000 und schließlich auf 2 Fälle im Zeitraum von 2000 bis 2010.
• Bezogen auf die Inzidenzrate im ersten Jahrzehnt sank die Rate neu aufgetretenener Demenzfälle um 22%, 38% und 44% in den drei Jahrzehnten danach.
• Diese enorme Risikoreduktion konnte allerdings nur für die Personen nachgewiesen werden, die wenigstens über einen High-School-Abschluss, also in etwa über die allgemeine Hochschulreife verfügen.
• Da im Mittelpunkt der Framingham-Studie das Interesse an Herz-Kreislauferkrankungen stand, berichten die AutorInnen der Demenz-Inzidenzstudie zusätzlich, dass die Prävalenz der meisten vaskulären Risikofaktoren (außer Diabetes und Fettsucht) sowie die Prävalenz des Schlaganfalls oder der Herzschwäche im Untersuchungszeitraum abgenommen hat. Die AutorInnen sehen zwar eine Assoziation zwischen abnehmenden vaskulären Erkrankungsrisiken und Demenz, stellen aber fest, dass die Entwicklung der Demenz-Inzidenz nicht vollständig erklärt werden kann.
• Der Schulabschluss oder Bildungsstand schützt zwar für die ForscherInnen nicht für sich genommen vor Demenz, wirkt sich aber häufig auf die soziale Lage und das Gesundheitsverhalten (z.B. Rauchen, Bewegung, Ernährung) und damit auf Faktoren aus, die mit Demenz und anderen Krankheiten assoziiert sind.
Die AutorInnen sprechen angesichts der stabilen Abnahme der altersspezifischen Demenzinzidenz zumindest für Westeuropa von einer "possible stabilization of dementia occurrence", nicht aber in Ländern, deren EinwohnerInnen noch eine kräftige Verlängerung der Lebenserwartung vor sich haben oder für ökonomisch und sozial schlechtgestellte Personen in allen Ländern.
Zusammen mit dem Hinweis, dass trotz aller Prognosewut noch viel zu wenig über zeitliche Trends von Demenz und anderen Erkrankungen sowie die Faktoren bekannt ist, die z.B. sinkende Inzidenzraten beeinflussen, kommen die AutorInnen zu folgendem differenzierten Schluss: "In conclusion, although projections suggest an exploding burden of dementia over the next four decades owing to an increasing number of older persons at risk, primary and secondary prevention might be key to diminishing the magnitude of this expected increase. Our study offers cautious hope that some cases of dementia might be preventable or at least delayed."
Von dem Aufsatz Incidence of Dementia over Three Decades in the Framingham Heart Study von Claudia L. Satizabal, Alexa S. Beiser, Vincent Chouraki, Geneviève Chêne, Carole Dufouil und Sudha Seshadri, am 11. Februar 2016 in der Fachzeitschrift "New England Journal for Medicine" (374: 523-532) eröffentlicht, gibt es kostenlos nur das Abstract.
Bernard Braun, 26.2.16
Strukturelle und akademische Herausforderungen für die landärztliche Versorgung
 Die medizinische Versorgung in ländlichen Regionen stellt auch das deutsche Gesundheitswesen vor zunehmende Herausforderungen. Abwanderung, Überalterung und fehlender Nachwuchs von LandärztInnen führen zur Ausdünnung der medizinischen Versorgung in strukturschwachen Regionen bei gleichzeitiger Konzentration von MedizinerInnen und Angehörigen anderer Gesundheitsberufe in den städtischen Ballungszentren und insbesondere in wohlhabenderen Stadtvierteln. Anders als es StändevertreterInnen der (niedergelassenen) Ärzteschaft gerne darstellen - siehe z. B. Fachkräftemangel im Gesundheitswesen: Medizinische Berufe Verlieren in Deutschland an Attraktivität - liegt die Ursache also nicht einem Ärztemangel, sondern in der höchst ungleichen Verteilung der Weißkittel.
Die medizinische Versorgung in ländlichen Regionen stellt auch das deutsche Gesundheitswesen vor zunehmende Herausforderungen. Abwanderung, Überalterung und fehlender Nachwuchs von LandärztInnen führen zur Ausdünnung der medizinischen Versorgung in strukturschwachen Regionen bei gleichzeitiger Konzentration von MedizinerInnen und Angehörigen anderer Gesundheitsberufe in den städtischen Ballungszentren und insbesondere in wohlhabenderen Stadtvierteln. Anders als es StändevertreterInnen der (niedergelassenen) Ärzteschaft gerne darstellen - siehe z. B. Fachkräftemangel im Gesundheitswesen: Medizinische Berufe Verlieren in Deutschland an Attraktivität - liegt die Ursache also nicht einem Ärztemangel, sondern in der höchst ungleichen Verteilung der Weißkittel.
Auch wenn die daraus erwachsenden Probleme im kleinen Deutschland weit geringere Herausforderungen an die Krankenversorgung stellen als in großen Flächenstaaten, ist die angemessene medizinische Versorgung in ländlichen Regionen seit wenigen Jahren zu einem wichtigen gesundheitspolitischen Thema geworden. Das 2014er Gutachten des Sachverständigenrats für die Begutachtung der Entwicklung im Gesundheitswesen mit dem Titel Bedarfsgerechte Versorgung - Perspektiven für ländliche Regionen und ausgewählte Leistungsbereiche widmet sich ganz wesentlich den Herausforderungen der ländlichen Versorgung.
Auch die Kassenärztlichen Vereinigungen (KVen) der besonders betroffenen Bundesländer mit strukturschwachen Regionen wie Mecklenburg-Vorpommern, Niedersachsen und Sachsen-Anhalt befassen sich zunehmend mit Fragen der ländlichen Versorgung, schließlich obliegt ihnen aufgrund des Sicherstellungsauftrags die Verantwortung für die erreichbare und angemessene Versorgung der Bürger in ihrem Einzugsbereich. Wachsende Lücken bei der medizinischen Versorgung auf dem Lande betreffen nicht allen den Sicherstellungsauftrag, sondern auch grundlegende Fragen der Gleichheit und der Nicht-Diskriminierung. Sinkende Ärztezahlen in ländlichen Gebieten mit zunehmend alternder Bevölkerung und die fehlende Autonomie anderer Gesundheitsberufe, die ihnen selbständige medizinische Tätigkeiten ohne ärztliche Anweisung verbietet, erschweren den universellen Zugang zu angemessener Versorgung in Frage.
Hinzu kommt der stabile Trend zur Medikalisierung, medizinischen Spezialisierung und Fokussierung auf Teilbereiche der Krankenversorgung, der zu Lasten der Weiterbildung zu Generalisten bzw. Allgemein- oder HausärztInnen geht. Gerade die sind aber in der ländlichen Versorgung gefragt. Aber es stagniert nicht nur die Zahl angehender AllgemeinmedizinerInnen, sondern diese ziehen ebenfalls eine Arbeit bzw. ein Leben in der Stadt vor.
Obwohl die Ursachen mannigfaltig sind und allgemeine gesellschaftliche Tendenzen und Prioritäten widerspiegeln, haben InteressenvertreterInnen und Verbände der AllgemeinmedizinerInnen oft nicht viel mehr als lamentierende Hinweise auf die große und deutlich unterschätzte Bedeutung von HausärztInnen als GeneralstInnen zu bieten. Doch bloße Verweise, wie wichtig doch die Primärversorgung sei, die von allen unterschätzt würde, und teils mitleidig wirkendes Bedauern darüber, dass Allgemeinmedizin und HausärztInnen nicht die Anerkennung zu Teil wird, die Ihnen eigentlich als KämpferInnen an vorderster Gesundheitsfront zustünde, überzeugt niemanden außerhalb des kleinen Kreises der Betroffenen.
Die (haus)ärztliche Debatte über wachsende Versorgungsprobleme in ländlichen und anderen strukturschwachen Gebieten lässt in weiten Teilen eine angemessene Analyse grundlegender systemischer Ursachen und Herausforderungen der Schwäche der Allgemeinmedizin und der Nachwuchsprobleme auf dem Land vermissen. Zwei kürzlich veröffentlichte Artikel zeigen wesentliche strukturelle Ursachen der drohenden medizinischen Unterversorgung in ländlichen Regionen auf und verweisen dabei auf wesentliche Politikfelder außerhalb des eigentlichen Krankenversorgungssystems.
Der Artikel des Arztes und Gesundheitswissenschaftlers Jens Holst mit dem Titel Rethinking Medical Training in Germany Towards Rural Health Care erschien in der Zeitschrift Primary Health Care: Open Access und analysiert die systemischen und strukturellen Hürden für eine Stärkung der Landarztmedizin. Dabei beschreibt er vier Bereiche, wo die gegebenen Bedingungen einer stärkeren Fokussierung auf die ländliche Versorgung im Wege stehen:
1. Korporatismus: Gerade im Vergleich zu stärker zentralistisch und hierarchisch organisierten Systemen erweist sich der Korporatismus im deutschen Gesundheitswesen als große Herausforderung für die Aufrechterhaltung einer angemessenen Versorgung in strukturschwachen Gebieten. Die zentrale Rolle der Selbstverwaltung behindert die Durchsetzung politischer Interessen und Vorgaben im Gesundheitswesen, da sie auf starke Eigen- und Partialinteressen der AkteurInnen treffen und deren Zustimmung erfordern. Deren Interesse an der Versorgung strukturschwacher Regionen ist aber begrenzt.
2. Starre Hierarchie der Gesundheitsberufe: Im Unterschied zu vielen anderen Ländern kommt MedizinerInnen in Deutschland immer noch eine zentrale Rolle zu, während andere Gesundheitsprofessionen nur weisungsabhängig tätig werden können. Die mangelnde Bereitschaft der Ärzteschaft, Aufgaben an andere Berufsgruppen zu delegieren, erschwert die Versorgung in abgelegenen Gebieten.
3. Föderalismus: Die dezentrale politische Struktur Deutschlands kommt in Bezug auf die Sicherstellung der ländlichen Versorgung insbesondere in zwei Bereichen zum Tragen, nämlich der Organisation der medizinischen Versorgung und bei der Medizinerausbildung. Die Vertretung der niedergelassenen ÄrztInnen, die Kassenärztlichen Vereinigungen, sind regional strukturiert und verfolgen nur nachgeordnet nationale Interessen. Bildung, Forschung und Wissenschaft sind in Deutschland Sache der Bundesländer und daher nur wenig durch nationale Politikvorgaben zu beeinflussen.
4. Wettbewerb und "Exzellenz"-Streben deutscher Universitäten: Die grundständige Medizinerausbildung ist in Deutschland Sache der Länder, deren Hochschulpolitik vom Bund kaum zu beeinflussen ist. Zudem ist n den letzten Jahrzehnten eine zunehmende Verbetriebswirtschaftlichung der deutschen Hochschullandschaft zu beobachten, wo die wachsende Bedeutung von Drittmitteln, der Wettbewerb um Publikationen in Main-Stream-Zeitschriften und gerade in der Medizin die Erreichung bestimmter Zielvorgaben das Geschehen bestimmen. In der von Spezialisierung und Hightech bestimmten Hochschulmedizin gibt es wenig Raum für die angemessene Vorbereitung von AllgemeinmedizinerInnen und LandärztInnen.
In ihrem im November 2015 in Rural and Remote Health 15 (4) publizierten Beitrag gehen die Autoren Jens Holst, Oliver Normann und Markus Herrmann ebenfalls auf die Herausforderungen und die Rahmenbedingungen des deutschen Gesundheitswesens im Hinblick auf eine Stärkung der landärztlichen Versorgung ein. Sie kritisieren dabei insbesondere die Prioritätensetzung der deutschen medizinischen Hochschulen, die ihren Schwerpunkt auf hochtechnifizierte Ansätze und Spezialisierung legen - unabhängig vom tatsächlichen Bedarf an medizinischen Fachkräften. Als Beispiel verweisen sie auf die Medizinische Fakultät der Universität Magdeburg, der Hauptstadt eines der strukturschwächsten Bundesländer, die viel stärker auf reputationsfördernde Nischenforschung und Spitzentechnologie als auf Versorgungsmedizin und die Heranbildung von Nachwuchs für die Regionen. Das Medizinstudium bietet den Magdeburger StudentInnen kaum eine Gelegenheit, die Arbeit und Lebensbedingungen von LandärztInnen kennenzulernen. Die Medizinerausbildung findet nahezu ausschließlich in (Universitäts-)Städten und Spezialkliniken statt. Zudem ist das vorherrschende "Geschäftsmodell" deutscher Universitäten zunehmend auf die "Vermarktung" der Forschung, auf Wettbewerb auf individuelle Reputation ausgerichtet.
Die Autoren kritisieren die fehlende Bereitschaft, aber auch die mangelnde Fähigkeit medizinischer Fakultäten, adäquat ausgebildeten Nachwuchs für die ärztliche Versorgung auf dem Land auszubilden. Sie fordern ein Umdenken in der Medizinerausbildung und stellen dazu einen ersten Ansatz des Instituts für Allgemeinmedizin in Magdeburg vor. Dort haben Medizinstudierende zumindest für zwei Wochenenden die Gelegenheit, einen Einblick in Leben und Arbeit von ÄrztInnen auf dem Land zu bekommen. Dem Beispiel großer Flächenländer wie Australien, China, Kanada und USA folgend, die vor erheblich größeren Herausforderungen stehen als das kleine Deutschland, sollen Studierende in Magdeburg die Gelegenheit bekommen, andere Rollenmodelle und die vielseitigen Anforderungen von LandärztInnen kennenzulernen und darüber ihr Interesse an einer späteren Tätigkeit in ländlichen Regionen zu entwickeln. Nach dem Ende des Kurses zeigten die TeilnehmerInnen ein gestärktes Interesse an landärztlicher Versorgung. Ein verstärktes landärztliches Studienangebot, so schlussfolgern die AutorInnen, ist ein wichtiger Schritt zur langfristigen Sicherung der flächendeckenden medizinischen Versorgung in Deutschland, der allerdings für sich allein nicht genügt: "Without payment reform, the impact of educational reforms will remain marginal. Concurrently, adequate health policy provider payment reforms have to place a new emphasis on population and community-oriented care".
Beide Artikel stehen in voller Länge im Internet kostenfrei zum Download zur Verfügung:
Rethinking Medical Training in Germany Towards Rural Health Care
Strengthening training in rural practice in Germany: New approach for undergraduate medical curriculum towards sustaining rural health care
Bernard Braun, 25.11.15
Armutsbekämpfungsprogramm erweist sich in randomiserten kontrollierten Studien als effektiv
 Mehr als ein Fünftel der Weltbevölkerung lebt in extremer Armut. Armutsbekämpfung ist ein erklärtes politisches Ziel. Unklarheit herrscht jedoch darüber, welche Methoden zur Bekämpfung der Armut effektiv sind.
Mehr als ein Fünftel der Weltbevölkerung lebt in extremer Armut. Armutsbekämpfung ist ein erklärtes politisches Ziel. Unklarheit herrscht jedoch darüber, welche Methoden zur Bekämpfung der Armut effektiv sind.
Die Nicht-Regierungsorganisation BRAC hat ein Konzept für Armutsminderungsprogramme entwickelt, 2011 waren in Bangladesch bereits 400.000 Haushalten einbezogen.
Auf Grundlage des BRAC-Programms hat eine internationale Forschergruppe unter Federführung des Massachusetts Institute of Technology eine Intervention in 6 verschiedenen Ländern auf 3 Kontinenten zwischen 2007 und 2014 durchgeführt. Die Studie wurde kürzlich in Science veröffentlicht.
Zielsetzung war es, sehr arme Familien aus der "Armutsfalle" zu befreien. Dafür wurde ein aus 6 Komponenten bestehendes Programm durchgeführt, dass nachhaltig zu selbständiger Erwerbstätigkeit befähigen soll, um das Einkommen und Wohlergehen der Ärmsten zu verbessern. Die Effektivität wurde durch 6 randomisierte kontrollierte Studien erfasst.
Über 21.000 Erwachsene in 10.500 Haushalten in Äthopien, Ghana, Honduras, Indien, Pakistan und Peru wurden einbezogen. Die ärmsten Haushalte wurden auf Dorfebene auf Versammlungen von Einheimischen identifiziert.
Die ausgewählten Haushalte wurden nach dem Zufallsprinzip der Interventionsgruppe bzw. der Kontrollgruppe zugeteilt.
Die Intervention bestand aus 6 Komponenten. Die darin enthaltenen Prinzipien wurden in jedem Land entsprechend der jeweiligen Kultur und der Umstände angepasst. Im Detail unterschieden sich daher die Interventionen je nach Ort.
1. Transfer eines "Produktionsmittels" (productive asset)
2. Unterstützung durch regelmäßigen Transfer von Lebensmitteln oder Bargeld
3. Training technischer Fertigkeiten zur Nutzung des jeweiligen Produktiosmittels
4. häufige Hausbesuche
5. Förderung der Bildung von Ersparnissen
6. Gesundheitserziehung, Zugang zu gesundheitlicher Versorgung, Trainig lebenspraktischer Fähigkeiten
Das "Produktionsmittel" wählten die Teilnehmer aus einer Liste aus, die in Kenntnis der lokalen Gegebenheiten erstellt wurde. Hierbei handelte es sich um Nutztiere (Schafe, Ziegen, Rinder, Hühner und - in Peru - Meerschweinchen).
In 3 Studien (Indien, Äthiopien, Pakistan) wurde die Randomisation auf Ebene der Haushalte durchgeführt, in den 3 weiteren Studien (Ghana, Honduras, Peru) auf Ebene der Dörfer und der Haushalte.
Nach einer Messung der Ausgangswerte wurden insgesamt 10 Endpunkte (Total per capita consumption, Food security index, Asset index, Financial inclusion index, Total time spent working, Incomes and revenues index, Physical health index, Mental health index, Political Involvement index, Women's empowerment) 1 Jahre nach Transfer des Produktionsmittels sowie 1 Jahr und 3 Jahre nach Beendigung des Programms gemessen.
Aufgrund der Vielzahl von Variablen und Endpunkten ergibt sich eine hohe Zahl an Ergebnissen innerhalb der Länder und zwischen den Ländern, die hier nicht im Einzelnen wiedergegeben werden können. Insgesamt bestehen drei Jahre nach Beendigung des Programms statistisch signifikante Verbesserung der Interventionsgruppe im Vergleich zur Kontrollgruppe für die meisten Endpunkte in den meisten Ländern. Hervorzuheben ist, dass die "Schlüsselendpunkte" Konsum (Nahrungsmittel, Gebrauchsgegenstände), Ernährungssicherheit und Produktionsmittel (Anzahl der Nutztiere) am deutlichsten verbessert waren, wie auch die seelische Gesundheit und die politische Beteiligung.
In der Diskussion gehen die Autoren auf eine Vielzahl von Aspekten ein, die für jeden, der sich mit dem Thema Armutsbekämpfung befasst, hochinteressant sein dürften.
Aus methodologischer Sicht ist die Studie besonders bemerkenswert, weil hier eine komplexe Intervention in einer randomisierten kontrollierten Studie untersucht wurde und Teil des Designs die flexible Anpassung der Interventionsprinzipien war, so dass die konkrete Intervention vor Ort jeweils unterschiedlich und den lokalen Gegebenheiten angepasst war.
Banerjee A, Duflo E, Goldberg N, Karlan D, Osei R, Parienté W, Shapiro J, Thuysbaert B, Udry C: A multifaceted program causes lasting progress for the very poor: Evidence from six countries. Science 2015, 348(6236). Abstract
Die 96-seitige Langfassung ist als MIT Open Access Article per Download verfügbar.
David Klemperer, 14.10.15
Zusammenhänge zwischen Gesundheitsreformen, Sterblichkeit und Nutzung des Gesundheitssystems: Zwischen Wunsch- und Alptraum
 Offen oder zumindest insgeheim haben Gesundheitspolitiker den Wunschtraum, sie könnten durch Gesundheitsreformen "die Gesundheit der Bevölkerung" verbessern, und zwar bis hin zur Verlängerung der Lebenserwartung.
Offen oder zumindest insgeheim haben Gesundheitspolitiker den Wunschtraum, sie könnten durch Gesundheitsreformen "die Gesundheit der Bevölkerung" verbessern, und zwar bis hin zur Verlängerung der Lebenserwartung.
Dabei spielt natürlich auch der Vergleich entsprechender Indikatoren, also z.B. der Mortalität, zwischen ansonsten vergleichbar entwickelten Ländern eine große Rolle.
In diesem Wettbewerb sah es in den 1980er und 1990er Jahren bei der Sterblichkeit so aus, dass sie den meisten Industrieländern zurückging, nur nicht in den Niederlanden, wo sie stagnierte und in einigen Bevölkerungsgruppen sogar anstieg. Dies änderte sich schlagartig ab dem Jahr 2002 und insbesondere bei den niederländischen 65+-BürgerInnen. Nicht nur Gesundheitspolitiker führten diese Verlängerung der Lebenserwartung in den Niederlanden auf die umfassenden Gesundheitsreformen und die dadurch bedingte bessere Gesundheitsversorgung zu Beginn der Nullerjahre zurück.
Ob dies stimmt bzw. stimmen kann, untersuchte jetzt eine Gruppe von niederländischen Epidemiologen durch den Vergleich zahlreicher Befragungsdaten einer 7.691 Personen umfassenden Kohorte aus dem "Dutch Health interview survey" im Jahr 2001/2002 mit einer 8.362 umfassenden Koghorte, die im Jahr 2007/08 befragt wurde. Diese Daten wurden durch eine Reihe von Daten aus Routinedatenregistern zur Mortalität, zu Arzneimittelverordnungen und Arztbesuchen ergänzt. Bei sämtlichen Analysen wurden mögliche Unterschiede des Gesundheitszustandes, der Risikofaktoren, verschiedener Verhaltensweisen, Übergewicht und soziodemografische Faktoren zwischen den beiden Kohorten adjustiert.
Die Ergebnisse können trotzdem paradoxer nicht sein:
• Wunschtraummäßig ging die Sterblichkeit zwischen den beiden Kohorten um 15% zurück. Die größte Reduktion fand in der Gruppe der am schwersten erkrankten Menschen (mit mindestens einer tödlichen und einer nicht-tödlichen Krankheit) statt. Der Rückgang betrug dort 58%.
• Angesichts der umfangreichen Adjustierungen kommen die Wissenschaftler zu dem Schluss, dass der Rückgang "cannot be expolained by chganges in sociodemographic characteristics, behavioural risk factors or changes in health status".
• Alptraummäßig mutet aber dann ein weiteres Ergebnis an: Es gibt zum einen keinen Zusammenhang zwischen der niedrigeren Sterberate und einer verstärkten Nutzung von Gesundheitsleistungen. Zum anderen aber erhöhte sich sogar das Sterberisiko mit einer intensiveren bzw. häufigeren Nutzung von Gesundheitsversorgungsleistungen.
Den Schluss, unreformierte oder reformierte Angebote des Gesundheitssystems könnten mehr schaden als nutzen, verneinen die Forscher zwar, und hoffen in weiteren Untersuchungen Störfaktoren oder bisher ungenaue Angaben zur Versorgung identifizieren und deren Einfluss reduzieren zu können.
So richtig gut schlafen können aber aufmerksame Gesundheitspolitiker bis dahin wohl auch nicht!?
Näheres über die Studie erfährt man zum einen in dem von Frederik Peters, einem Koautor der Studie, verfassten kurzen Artikel Längeres Leben dank Gesundheitsreform? Zusammenhang zwischen höheren Gesundheitsausgaben und Rückgang der Sterblichkeit in den Niederlanden in der aktuellen Ausgabe (Nr. 2, 2015) des immer lesenswerten Newsletter "Demografische Forschung. Aus erster Hand" des Rostocker Max-Planck-Instituts für demografische Forschung. Der Aufsatz wie Newsletter sind kostenlos erhältlich.
Der Aufsatz A closer look at the role of healthcare in the recent mortality decline in the Netherlands: results of a record linkage study von Peters F, Nusselder WJ und Mackenbach JP. Ist in der Fachzeitschrift "J Epidemiol Community Health" (2015; 69 (6): 536-542) erschienen. Leider ist nur das Abstract kostenlos erhältlich.
Bernard Braun, 30.6.15
"Das Letzte was im US-Gesundheitssystem gebraucht wird, sind noch mehr Füchse als Hühnerstallwache" - Obamacare und was nun?
 Bevor "Obamacare", d.h. der aktuelle Versuch das us-amerikanische Gesundheitssystem zu reformieren, in den Vorwahlkampf für den Nachfolger des Namensgebers des "Affordable Care Act (ACA)" gerät und im Falle eines Wahlsiegs des Kandidaten der "Grand Old Party" möglicherweise genauso vom Verschwinden bedroht ist wie ihr Namensgeber, lohnt sich mehr als ein Blick auf die materiellen Anlässe für die ACA-Reform, ihre Erfolge aber auch Mängel.
Bevor "Obamacare", d.h. der aktuelle Versuch das us-amerikanische Gesundheitssystem zu reformieren, in den Vorwahlkampf für den Nachfolger des Namensgebers des "Affordable Care Act (ACA)" gerät und im Falle eines Wahlsiegs des Kandidaten der "Grand Old Party" möglicherweise genauso vom Verschwinden bedroht ist wie ihr Namensgeber, lohnt sich mehr als ein Blick auf die materiellen Anlässe für die ACA-Reform, ihre Erfolge aber auch Mängel.
Wo man sich diesen Überblick im Moment am besten verschaffen kann und zugleich auch eine Menge über die fördernden und hemmenden Bedingungen für eine wirkliche Gesundheitssystemreform in den USA und möglicherweise auch anderswo erfährt, findet sich in einer vorab zugänglichen Buchbesprechung in der am 23. April 2015 erscheinenden Ausgabe des "New York Review of Books".
Die Verfasserin ist Marcia Angell, als langjährige Herausgeberin des "New England Journal of Medicine" und jetzige Senior Lecturer für Sozialmedizin an der Harvard Medical School eine der besten Kennerinnen des Gesundheitssystems der USA aber auch anderer Gesundheitssysteme. Das umfänglich besprochene Buch stammt von Steven Brill und trägt den programmatischen Titel "America's Bitter Pill: Money, Politics, Backroom Deals, and the Fight to Fix Our Broken Healthcare System".
Angells rund 7 Seiten umfassender Rezensions-Essay fokussiert u.a. auf die folgenden Highlights des Buches aber auch seine Grenzen:
• Sie hält es für "an exciting book about the American health system." Der Autor zeige "in all its horror how the way we distribute health care like a market commodity instead of a social good has produced the most expensive, inequitable, and wasteful health system in the world."
• Dabei macht das Buch auch "clear that the problems are unlikely to be fixed by Obamacare" - ein Sachverhalt der u.a. mit dieser Namensbezeichnung verschleiert wird.
• Im Buch finden sich auch Überblicke über die mit ACA erreichten Fortschritte z.B. beim Abbau der über 40 Millionen ohne oder mit zu geringem Krankenversicherungsschutz und der Einführung einer Versicherungspflicht unabhängig von Vorerkrankungen aber auch Restdefizite. Zu letzteren gehört u.a. die Tatsache, dass auch bei voller Wirkung von ACA wahrscheinlich noch 18 Millionen US-BürgerInnen oder 6% der Gesamtbevölkerung nicht krankenversichert sein werden.
• Es verwundert daher nicht, wenn Angell in diesem Zusammenhang auf eine besonders zum Start der Gesundheitsreform des ehemaligen US-Präsidenten Clinton intensiv diskutierte Reformvariante zu sprechen kommt: "Practically every serious economic analysis of the American health system has concluded that the most efficient way to provide care to everyone is through some form of single-payer system, such as Medicare for all, and that any other approach will eventually be unsupportable."
• Da Brill meint, "a public single-payer system
is never going to happen" schlägt er selber ein in seinen eigenen Augen realistischeres Reformmodell vor.
• Sein in der Rezension knapp vorgestelltes Programm umfasst sieben Punkte und besteht im Kern darin, dass "with lots of conditions" die US-Krankenhäuser eine Art Gesamtverantwortung für das Funktionieren einer kostengünstigen und qualitativ hochwertigen Gesundheitsversorgung übernehmen.
• Zu den Bedingungen gehört u.a. eine Begrenzung der Ärzteeinkommen, der Gewinne von Krankenhäusern auf z.B. 8% pro Jahr, die Verpflichtung Medicaid-Versicherte (also Versicherte in der steuerfinanzierten Krankenversicherung für Arme) mit einem Rabatt zu behandeln oder die Auflage, dass nur Ärzte mit einer bestimmten Berufserfahrung Klinik-CEOs werden können.
• Ihre knappe kritische Auseinandersetzung mit diesem Konzept beginnt Angell mit der weit verbreiteten Metapher, im Gesundheitssystem seien häufig Füchse mit dem Schutz oder der Aufsicht über den Hühnerstall betraut, was schief gehen müsse. Sie kommt zu dem Schluss, dass auch derart regulierte Kliniken Füchse seien und daher "simply not accept such constraints. After all, their diet is hens."
• Sie empfiehlt daher ausdrücklich die Lektüre des materialreichen Buches, warnt aber vor dem Hintergrund der langjährigen Erfahrungen in den USA vor alten und neuen Füchsen und plädiert für einen Paradigmenwechsel zugunsten der Gesundheitsversorgung als sozialem Gut: "Until we begin to treat health care as a social good instead of a market commodity, there is simply no way to make health care universal, comprehensive, and affordable. Brill's book is a superb, even gripping, description of the American health system and the creation of Obamacare, but he is misguided in his recommendation for reform by turning over the administration of the health care system to hospitals. The last thing we need is more foxes guarding the henhouse."
Die Rezension Health: The Right Diagnosis and the Wrong Treatment von Marcia Angell über das Buch "America's Bitter Pill: Money, Politics, Backroom Deals, and the Fight to Fix Our Broken Healthcare System" von Steven Brill (512 Seiten u.a. auch als eBook für rund 16 Euro erhältlich) ist online kostenlos erhältlich und erscheint am 23. April 2015 in der Druckausgabe des qualitativ weltweit einmaligen "New York Review of Books".
Bernard Braun, 7.4.15
Ist die Ergebnisqualität teurer high-end-Leistungen besser oder "hilft viel, viel"? Das Beispiel der Hörgeräteversorgungsreform
 Obwohl in Deutschland seit längerem kein Jahr ohne mehr oder weniger tiefgreifende gesetzliche und vertragliche Reformen der Strukturen und Leistungen im Gesundheitswesen vergeht, mangelt es häufig an methodisch höherwertigen Untersuchungen ihrer Wirkungen oder Nutzen. Methodisch anspruchsvoller und ertragreicher sind z.B. Untersuchungen, die nicht nur Wahrnehmungen und Erfahrungen nach einer Reform messen, sondern sich darum bereits im Vorfeld einer Reform kümmern, um dann durch den Vergleich zweier Querschnittsanalysen und nicht allein durch häufig verzerrte Erinnerungen solide Erkenntnisse über Veränderungen gewinnen zu können. Zu einer praktisch relevanten Politikfolgenforschung gehört aber außerdem, dass die Wahrnehmungen, Erfahrungen und Bewertungen von Betroffenen oder Nutznießer von Reformen oder der patienten- und versichertenbezogene Nutzen die entscheidende empirische Grundlage sind.
Obwohl in Deutschland seit längerem kein Jahr ohne mehr oder weniger tiefgreifende gesetzliche und vertragliche Reformen der Strukturen und Leistungen im Gesundheitswesen vergeht, mangelt es häufig an methodisch höherwertigen Untersuchungen ihrer Wirkungen oder Nutzen. Methodisch anspruchsvoller und ertragreicher sind z.B. Untersuchungen, die nicht nur Wahrnehmungen und Erfahrungen nach einer Reform messen, sondern sich darum bereits im Vorfeld einer Reform kümmern, um dann durch den Vergleich zweier Querschnittsanalysen und nicht allein durch häufig verzerrte Erinnerungen solide Erkenntnisse über Veränderungen gewinnen zu können. Zu einer praktisch relevanten Politikfolgenforschung gehört aber außerdem, dass die Wahrnehmungen, Erfahrungen und Bewertungen von Betroffenen oder Nutznießer von Reformen oder der patienten- und versichertenbezogene Nutzen die entscheidende empirische Grundlage sind.
Dass diese Art Politikfolgenforschung inhaltlich, organisatorisch und relativ unaufwändig möglich ist, zeigen diverse in den letzten Jahren mit Routinedaten der GKV-Krankenkassen oder mit Daten aus Befragungen von Krankenkassenversicherten erstellte Surveys zu krankheitsspezifischen Behandlungen oder gruppenspezifischen Interventionen.
Ein aktuelles Beispiel ist eine auf zwei inhaltlich identische Befragungen gestützte Analyse verschiedener Folgen einer Reform der technischen Leistungen für Hörgeminderte auf die finanzielle Situation und die Hörqualität der HörgerätenutzerInnen. Zum 1. November 2013 haben die gesetzlichen Krankenkassen ihren Festbetrag für Hörhilfen deutlich erhöht. Dadurch sollten Versicherte von den zum Teil mehrere Tausend Euro betragenden Eigenanteilen finanziell entlastet und gleichzeitig die Leistungsanforderungen an die Hörgeräte deutlich erhöht werden, was sich u.a. aus der Streichung von rund 2.500 Hörgeräten aus dem GKV-Hilfsmittelverzeichnis führte, welche die höheren technischen Anforderungen nicht mehr erfüllten. Von der Hörgeräteversorgung betroffen sind jährlich rund 500.000 gesetzlich Krankenversicherte, wobei die Anzahl der Personen, die eigentlich ein Hörgerät tragen sollten deutlich größer ist, die Nachfrage aber u.a. wegen der Stigmatisierung des Tragens von Hörgeräten oftmals erst mit großen Verzögerungen erfolgt. So dauert es auch aktuell fast bei der Hälfte der Befragten 18 Monate oder länger bis sie sich nach der Wahrnehmung der Hörminderung für ein Hörgerät entscheiden.
Die Wirkungen der Leistungsreform wurden in zwei Erhebungswellen mit insgesamt 1.481 Versicherte der Bremer Handelskrankenkasse (hkk) über 18 Jahre erhoben, denen vor oder nach der Erhöhung der Festbeträge für Hörhilfen am 1. November 2013 eine Hörhilfe verordnet wurde. Die Befragung erfolgte mit einem schriftlichen Fragebogen. Der Rücklauf betrug 77,8 Prozent (Welle 1) und 51,4 Prozent (Welle 2).
Die wesentlichen Ergebnisse der von dem Gesundheitswissenschaftler Dr. Bernard Braun vom Zentrum für Sozialpolitik der Universität Bremen durchgeführten Studie lauten:
• Versicherte zahlen weiterhin hohe Eigenanteile für Hörgeräte: Auch wenn der Anteil der Befragten, die einen Eigenanteil leisten, von 80,6 auf 74,1 Prozent nach der Festbetragserhöhung gesunken ist, zahlen weiterhin knapp 40 Prozent der überwiegend Rente beziehenden HörgerätenutzerInnen einen Eigenanteil von 500 bis 2.000 Euro. Lediglich im hochpreisigen Segment mit Eigenanteilen über 2.000 Euro ist der Anteil deutlich von 25,5 Prozent auf 13,7 Prozent gesunken. Obwohl sich die Ausgaben der GKV für Hörgeräte seit Erhöhung der Festbeträge erwartungsgemäß und zwar um 60% erhöht haben, tragen Hörgeräteempfänger immer noch beträchtliche Eigenanteilslasten.
• Teuer ist nicht besser oder "viel muss nicht viel bringen": Die oft bei gesundheitsbezogenen Leistungen mit hohen Preisen und damit auch mit dieser Reform verknüpfte Erwartung an eine bessere Erlebnisqualität bestätigt sich in der Befragung für Höregeräte bis auf winzige Ausnahmen nicht. Die durch zahlreiche erprobte Indikatoren für verschiedenste Hörsituationen gemessene subjektiv wahrgenommene Hörqualität unterscheidet sich weder zwischen den beiden Wellen noch zwischen Eigenanteilszahlern und -nichtzahlern signifikant.
• Diskrepanz zwischen Leistungsversprechen und Nutzen: Rund 80 Prozent der Befragten bewerten zwar den durch ein Hörgerät realisierten Nutzen für Gespräche mit einzelnen Personen oder vor dem heimischen Fernsehgerät uneingeschränkt positiv. Aber der Anteil, der diesen Nutzen zum Beispiel bei Unterhaltungen im größeren Kreis oder in weitläufigen, offenen Räumen wahrnimmt, sinkt auf ein Drittel und weniger. Mindestens zwei Drittel der Befragten nehmen also in Situationen, die für ihre aktive soziale Teilhabe wichtig sind, keinen wesentlichen Nutzen durch ein Hörgerät wahr. Dabei leisten teure Geräte "in den Ohren" ihrer Träger - trotz aller Werbeversprechen von Hörgeräteherstellern und -akustikern - nicht wesentlich mehr als preisgünstige beziehungsweise eigenanteilsfreie Hörgeräte.
• Defizite bei der Compliance: Da das regelmäßige Tragen des Hörgeräts die entscheidende Voraussetzung für den Versorgungserfolg und die Wiederherstellung bestimmter Hörfähigkeit ist, sind die 40 Prozent der Hörgerätebesitzer, die angaben das Gerät auch außerhalb der Schlafenszeit zu entfernen ein bedenklich hoher Anteil. Sie gefährden damit sich und andere. Als Hauptgrund geben die Befragten an, dass die Geräte nicht funktionieren oder stören, was bedeutet, dass ein Teil dieser riskanten Noncompliance vermeidbar ist.
Der ausführliche, im März 2015 erschienene hkk-Gesundheitsreport Hörhilfen: Ergebnisse einer Versichertenbefragung kann kostenlos heruntergeladen werden.
Jens Holst, 30.3.15
Was bringt Wettbewerb für die Qualität der Gesundheitsversorgung? Gemischte Ergebnisse einer britischen Übersichtsarbeit
 Den einen ist er noch zu schwach entwickelt oder nicht weitreichend genug, für andere ist er die Hauptursache vieler aufwändigen aber letztlich für die Versicherten oder Patienten nutzlosen Marketinganstrengungen in der Gesetzlichen Krankenversicherung (GKV): der Wettbewerb. Der seit Jahrzehnten anhaltenden Rhetorik pro oder contra Wettbewerb stehen relativ wenige solide Versuche gegenüber, die Empirie erwünschter oder unerwünschter versichertenbezogenen Wirkungen des Wettbewerbs im Gesundheitsbereich zu untersuchen.
Den einen ist er noch zu schwach entwickelt oder nicht weitreichend genug, für andere ist er die Hauptursache vieler aufwändigen aber letztlich für die Versicherten oder Patienten nutzlosen Marketinganstrengungen in der Gesetzlichen Krankenversicherung (GKV): der Wettbewerb. Der seit Jahrzehnten anhaltenden Rhetorik pro oder contra Wettbewerb stehen relativ wenige solide Versuche gegenüber, die Empirie erwünschter oder unerwünschter versichertenbezogenen Wirkungen des Wettbewerbs im Gesundheitsbereich zu untersuchen.
Was dabei auch aktuell herauskommen könnte, zeigt ein Blick auf die Ergebnisse einer etwas älteren Übersichtsarbeit. Britische ForscherInnen sichteten dafür zunächst einen großen Teil der weltweit dazu durchgeführten Studien und schlossen in ihre Studie insgesamt 53 Studien ein: rund 50% aus den USA, ein Drittel aus Großbritannien und der Rest in zahlreichen weiteren, nicht-angelsächsischen Ländern und Gesundheitssystemen.
Danach unterschieden sie sechs qualitativ verschiedene Bereiche oder Aspekte auf die der Wettbewerb in den Ankündigungen seiner Protagonisten und den Befürchtungen seiner Kritiker erwünschte oder unerwünschte Auswirkung hätte haben können: klinische Ergebnisse, Zugang zur Gesundheitsversorgung, Kosten und Wirtschaftrlichkeit, Zufriedenheit, Praxis/Professionalität der Berufstätigen im Gesundheitswesen und Systemstruktur.
Auf der Basis der nationalen, d.h. britischen und der internationalen Literatur ergab sich Folgendes:
• Datenanalysen in Großbritannien weisen auf potenzielle Verbesserungen bei der Sterblichkeit hin, eine Menge methodisch unterschiedlichster internationalen Studien weisen dagegen auf reduzierte klinische Ergebnisse hin
• Wettbewerb führt in einigen britischen Studien zu einem verbesserten Zugang während andere britische Studien eher eine Verschlechterung des Zugangs durch Wettbewerb nachweisen. Letzteres ist in allen internationalen Studien der Fall.
• In Großbritannien hat Wettbewerb gemischte Wirkungen auf die Kosten der Gesundheitsversorgung. In anderen Ländern gibt es Evidenz dafür, dass Wettbewerb die Kosten für Patienten und Ärzte senkt.
• Zur Zufriedenheit gibt es in Großbritannien kaum Forschungen. Obwohl in den USA und anderen Ländern ebenfalls wenig darüber geforscht wurde, zeigt dort ein einziger Review eine Verbesserung der Zufriedenheit unter Wettbewerbsbedingungen.
• In Großbritannien sieht die Evidenz über die Wirkung von Wettbewerb auf das professionelle Handeln und die Professionals gemischt aus, wobei die Mehrheit der Studien Hinweise für negative Auswirkungen auf die Sichtweise und das Verhalten der Beschäftigten zeigt und lediglich bei der Managementqualität Verbesserungen finden. In internationalen Studien dominieren in diesem Bereich unerwünschte Effekte des Wettbewerbs.
• Zu den Auswirkungen von Wettbewerb auf die Strukturen des Gesundheitssystems gibt es in Großbritannien erneut nur wenig verfügbare Forschung. Internationale Studien weisen auf einen Zusammenhang von Wettbewerb und struktureller Fragmentierung sowie verstärkter Fusionsprozesse hin.
Die Ergebnisse ihres Reviews fassen die AutorInnen so zusammen: "Empirical research studies are far less common and seem to suggest that there are both advantages and limitations with using competition as a driver to improve quality in healthcare. On one hand, clinical outcomes and costs may improve, whereas on the other fragmentation, professionalism, access and equity may be negatively affected. Competition may be one component of broader initiatives to support change, but is not a simple or sole choice."
Zu wünschen wäre, dass der Erkenntnisstand über die empirischen Effekte von Wettbewerb laufend aktualisiert wird. Angesichts der auch dabei zu erwartenden "gemischten" Ergebnisse, sollte der Gedanke aufgegriffen werden, statt allein über Wettbewerb verstärkt über breitere und möglicherweise erfolgreichere Ansätze zur Verbesserung der Behandlungsqualität nachzudenken.
Der 34 Seiten umfassende und von der britischen "Health Foundation" herausgegebene Review Competition in healthcare - research scan April 2011 ist samt umfänglicher Literaturliste komplett kostenlos erhältlich.
Bernard Braun, 23.3.15
50 Jahre Medicare - staatlicher als für die USA erwartet und zum Teil innovationsfreudiger im Sinne der Versicherten als die GKV
 Ohne die Existenz und wesentliche Elemente von Medicare zu kennen, einem der drei staatlichen Krankenversicherungssysteme in den USA (daneben noch Medicaid und Veterans Affair plus weitere Spezialversicherungen für bestimmte Staatsbedienstete), versteht man weder das bisherige US-Gesundheitssystem noch seine laufende oder geplante Weiterentwicklung unter dem "Affordable Care Act"-Gesetz.
Ohne die Existenz und wesentliche Elemente von Medicare zu kennen, einem der drei staatlichen Krankenversicherungssysteme in den USA (daneben noch Medicaid und Veterans Affair plus weitere Spezialversicherungen für bestimmte Staatsbedienstete), versteht man weder das bisherige US-Gesundheitssystem noch seine laufende oder geplante Weiterentwicklung unter dem "Affordable Care Act"-Gesetz.
Hierfür liefert ein zweiteiliger Aufsatz im renommierten "New England Journal of Medicine (NEJM)" einen kurzen aber gehaltvollen Überblick. Im ersten, am 14. Januar 2015 erschienenen Teil geht es z.B. darum, dass 1965 50% der über 65-jährigen US-Amerikaner keine Krankenversicherung hatten, es dank Medicare im Jahr 2013 nur noch 2% waren. Zu den 2013 52,3 Millionen Medicare-Versicherten kamen durch eine Erweiterung der Versichertengruppe noch 8,8 Millionen behinderte Personen unter 65 Jahren. Die zahlreichen von Medicare entwickelten und erprobten Programme (z.B. managed care, pay for performance oder prospektive Honorierung à la DRG), Kosten zu senken und gleichzeitig die Qualität zu verbessern - so jedenfalls die Absichten, prägen mittlerweile das gesamte US-Gesundheitssystem und strahlen zum Teil bis Deutschland aus.
In einem zweiten Teil soll es vor allem um die Reformoptionen für Medicare gehen, die wegen der bevorstehenden Welle der so genannten Baby-Boomer notwendig sind.
Der erste Aufsatz Medicare at 50Origins and Evolution von D. Blumenthal, K. Davis und S. Guterman ist bereits online veröffentlicht und kostenlos erhältlich. Da davon auszugehen ist, dass auch der zweite Teil ein Open-Access-Beitrag sein wird, lohnt sich in den nächsten Wochen auch aus diesen Gründen ab und zu ein Blick auf die NEJM-Website.
Bernard Braun, 15.1.15
Wie intensiv wird das Gesundheitssystem in Anspruch genommen und geschieht dies zu oft? Daten aus Österreich, Schweden und den USA
 Zur Diskussion über die Inanspruchnahme ambulanter und stationärer gesundheitlicher Dienstleistungen insbesondere in Sozialversicherungssystemen à la Deutschland und Österreich gehört häufig das Stereotyp, dort würden viel zu viele Versicherte viel zu oft mit jedem Wehwechen eine Arztpraxis oder ein Krankenhaus aufsuchen. Ob es die behauptete Über- oder Fehl-Inanspruchnahme bzw. den Missbrauch wirklich gibt, wird meist nur plausibel suggeriert und selten differenziert empirisch belegt.
Zur Diskussion über die Inanspruchnahme ambulanter und stationärer gesundheitlicher Dienstleistungen insbesondere in Sozialversicherungssystemen à la Deutschland und Österreich gehört häufig das Stereotyp, dort würden viel zu viele Versicherte viel zu oft mit jedem Wehwechen eine Arztpraxis oder ein Krankenhaus aufsuchen. Ob es die behauptete Über- oder Fehl-Inanspruchnahme bzw. den Missbrauch wirklich gibt, wird meist nur plausibel suggeriert und selten differenziert empirisch belegt.
Die im Jahr 2011 durchgeführte Studie "Ecology of Medical Care - Utilisation of Health Care in Austria (ECOHCARE)" und ihre am 23. November 2014 veröffentlichten Ergebnisse liefern hierzu aber nun eine Menge interessanter Daten.
Zu den wesentlichen Charakteristika des österreichischen Gesundheitssystems gehört ein umfassender Versicherungsschutz und die praktisch uneingeschränkte Freiheit der Arzt- bzw. Behandlerwahl. Hinzu kommt, dass das primärärztliche Behandlungssystem anders als in einigen anderen privatwirtschaftlichen oder steuerfinanzierten Gesundheitssystemen keine "gate keeping"- bzw. Steuerungsfunktionen für den Zugang zu anderen Behandlungssektoren hat.
Wie die Inanspruchnahme verschiedener Gesundheitsleistungen unter diesen Bedingungen aussieht, untersuchte die ECOHCARE-Studie für die Dauer eines Monats durch die systematische Befragung von 3.500 Österreichern über 16 Jahren.
Die wichtigsten Ergebnisse sehen so aus:
• 64,6% (n=646) der 1.000 Befragten berichten innerhalb des Untersuchungsmonats irgendeine Art von Gesundheitsbeschwerde.
• 53% (n=530) der Befragten überlegten, sich in medizinische Behandlung zu begeben.
• 460 oder 46% der Befragten suchten dann wirklich eine medizinische Behandlungsmöglichkeit und erhielten sie wahrscheinlich auch. Dies bedeutet zunächst, dass keineswegs alle, sondern nur 71,2% der Befragten mit einer gesundheitlichen Beschwerde das Behandlungssystem in Anspruch genommen haben. Jedes Wehwehchen landet also auch unter den Bedingungen der freien Arztwahl nicht automatisch in einer Arztpraxis.
• 336 der Befragten suchten dann eine allgemeinärztliche Praxis, 206 eine fachärztliche ambulante Praxis auf. 78 konsultierten einen Facharzt in einer Krankenhausambulanz und 3 lagen zur Behandlung in einem Universitätsklinikum.
• Dank methodisch nahezu identischer Studien in andersartigen Gesundheits- und Behandlungssystemen zeigt ein Vergleich der österreichischen mit us-amerikanischen und schwedischen 1-Monatsprävalenzen der genannten Arten von Behandlungskontakten in Schweden und den USA deutlich geringere Häufigkeiten: In den USA litten 1996 zwar mit 800 von 1.000 StudienteilnehmerInnen mehr Personen innerhalb des Untersuchungsmonats an einer gesundheitlichen Störung. Von ihnen überlegten sich 327, medizinische Behandlung in Anspruch zu nehmen. 113 gingen zu einem Allgemeinarzt, 104 zu einem ambulanten Facharzt, 65 zu einem Anbieter alternativer medizinischer Leistungen, 13 suchten eine Notfallstation auf, 8 waren in stationärer Behandlung und weniger als ein Patient lag in einer Universitätsklinik. Im Jahr 2006 sah die Inanspruchnahme von 1.000 schwedischen BürgerInnen innerhalb eines durchschnittlichen Monats so aus: Nur 87 suchten einen allgemeinärztlichen Familienarzt auf, 44 sahen einen Facharzt in einer Krankenhausambulanz, 20 einen Arzt in einer Notfallstation, 12 lagen in einem örtlichen Krankenhaus und weniger als einer in einer Universitätsklinik.
Als einen Hauptgrund für die ihres Erachtens eindeutige und gesundheitlich nicht unproblematische (z.B. Risiko von Krankenhausinfektionen und Arzneimittelwechselwirkungen) Über-Inanspruchnahme insbesondere des fachärztlichen ambulanten und des stationären Sektors in Österreich, nennen die österreichischen Autoren die dortige Steuerungsschwäche des primärärztlichen Sektors (z.B. keine gate-keeper-Funktion) in Verbindung mit dem freien Zugang zu allen und insbesondere dem sekundären und tertiären Behandlungssektoren. Mit einer Stärkung der Primärärzte u.a. durch verbindliche "patient panels" und "practice lists" in Kombination mit inhaltlich fundiertem gate-keeping könnte die Zufriedenheit der Patienten zwar sinken, "but objective health measures should improve."
Der Aufsatz Unregulated access to health-care services is associated with overutilizationlessons from Austria von Otto Pichlhöfer und Manfred Maier ist am 23. November 2014 in der Fachzeitschrift "European Journal of Public Health" erschienen und komplett kostenlos erhältlich.
Der Aufsatz Ecology of medical care in a publicly funded health care system: A registry study in Sweden von Alberto Ferro und Per Kristiansson erschien bereits 2011 in der Zeitschrift "Scandinavian Journal of Primary Health Care" (29: 187-192) und ist ebenfalls komplett kostenlos erhältlich.
Der neuere (ein methodischer und inhaltlicher Vorläufer war bereits 1961 erschienen) Aufsatz The Ecology of Medical Care Revisited von Larry A. Green et al. ist 2001 im "New England Journal of Medicine" (344:2021-2025) erschienen. Ein Abstract ist kostenlos erhältlich.
Bernard Braun, 15.12.14
Sicher nutzlos aber verbreitet: Krebsfrüherkennung bei Alten und Kranken
 Dieser Beitrag ist umgezogen und jetzt hier zu finden: Link.
Dieser Beitrag ist umgezogen und jetzt hier zu finden: Link.
David Klemperer, 25.10.14
"People-centred health systems" - Gesundheitssysteme à la Afrika, Südamerika oder Indien
 Allzu oft verschleiert die Etikettierung von Gesundheitssystemen als "Bismarck"-, "Beveridge"-oder "Hybrid"-System, dass es sich dabei nicht um überhistorische Patent-Lösungen handelt, sondern um Resultate sehr spezifischer sozialer Bedingungen, deren Nutzen damit auch stark von diesen Bedingungen abhängig ist.
Allzu oft verschleiert die Etikettierung von Gesundheitssystemen als "Bismarck"-, "Beveridge"-oder "Hybrid"-System, dass es sich dabei nicht um überhistorische Patent-Lösungen handelt, sondern um Resultate sehr spezifischer sozialer Bedingungen, deren Nutzen damit auch stark von diesen Bedingungen abhängig ist.
Dass Gesundheitssystem auch anders gedacht und realisiert werden kann, ja muss als à la GKV, managed care oder National Health Service, zeigt nun eine Sammlung von elf Aufsätzen von ForscherInnen aus Äthiopien, Uganda, Ghana, Nigeria, Südafrika, Indien, Argentinien und Brasilien zur Wissenschaft und Praxis von bevölkerungszentrierten/bürgernahen Gesundheitssystemen ("people-centred health systems").
Zu den Charakteristika von "people-centred health systems" und den Bedingungen ihres Nutzens gehören nach Ansicht der AutorInnen:
• Es muss sichergestellt werden, dass die BürgerInnen und die Gemeinden eine wichtige Rolle bei Entscheidungen spielen, bei denen es um das Gesundheitswesen geht.
• Wenn es um das Design und die konkreten Leistungen von Gesundheitsdiensten geht, müssen die Erfahrungen und Präferenzen der BürgerInnen an erster Stelle stehen.
• Es muss berücksichtigt werden, dass Gesundheitssysteme soziale Institutionen sind, die durch Ketten von Beziehungen zwischen verschiedenen Individuen zusammengehalten werden.
• Schlließlich muss anerkannt und sichergestellt werden, dass Entscheidungen innerhalb von Gesundheitsystemen durch humane Werte wie Gerechtigkeit, Rechte, Respekt, Gleichheit und die Prinzipien von "primary health care" gefördert und bestimmt werden.
In den Aufsätzen wird aus Sicht von Patienten, Gesundheitsbeschäftigten und regionalen Politikern konkretisiert wie sich diese Prinzipien in den genannten Ländern der Dritten Welt realisieren lassen.
Die materialreich behandelten Themen reichen von "Evaluating the implementation of community volunteer assessment and referral of sick babies: lessons learned from the Ghana Newhints home visits cluster randomized controlled trial" über "Patient satisfaction with task shifting of antiretroviral services in Ethiopia: implications for universal health coverage" bis zu "Examining the links between community participation and health outcomes: a review of the literature".
Diese und alle anderen Aufsätze sind in einem Sonderband der Zeitschrift "Health policy and Planning" (Heft 29, Supplement 2) zum Thema Science and Practice of People-Centred Health Systems im September 2014 erschienen und komplett kostenlos erhältlich.
Dass zusätzlich und eventuell parallel zur Realisierung dieser Vorstellung von Gesundheitssystem in vielen Ländern der Dritten Welt eine personelle und materielle Mindestinfrastruktur geschaffen werden muss, steht im Mittelpunkt eines weiteren Aufsatzes über die Gründe der immer noch rasanten Ausdehnung des Ebola-Fiebers in Westafrika und über die Bedingungen solche Ausbrüche künftig verhindern zu können.
In einem als "viewpoint" bezeichneten kurzen Aufsatz weisen die us-amerikanischen Autoren zunächst auf die auch ohne Ebola extrem schlechte personelle Ausstattung vieler afrikanischer Gesundheitssysteme hin. So gab es für die 4,3 Millionen EinwohnerInnen Liberias gerade einmal 51 Ärzte, d.h. weniger als an jedem etwas größeren Kreiskrankenhaus in Deutschland. Insofern bewerten sie auch die wie langsam auch immer anlaufenden Bemühungen in Europa und den USA (aber auch z.B. in Kuba) als richtig, eine größere Anzahl von Ärzten oder anderes Gesundheitspersonal mit entsprechender Ausrüstung in die westafrikanischen Länder zu schicken.
Dass dies insbesondere für die weitere Zukunft aber nicht die alleinige Lösung sein kann, führen sie ebenso klar aus: "Many more physicians are needed, but focusing on physicians will not be enough. Successful integration of prevention and treatment efforts requires a comprehensive strategy, including community health workers, who can encourage sick patients to come to health care institutions, and nurses, who provide lifesaving supportive care, such as intravenous rehydration and electrolyte management, in an environment that is safe for both practitioners and patients.
an essential component of any strategy must include ensuring and in some cases restoring trust. A key to this goal should be to recruit and train local workers, many of whom will be from the most affected communities. Survivors, likely immune, can play a role in this regard and in communicating the importance not only of isolation but also of early diagnosis."
Insbesondere die zuletzt genannten Lösungsschritte spielen auch bereits in den eingangs skizzierten Überlegungen für ein "people-centred"-Gesundheitssystem und -wesen eine wichtige Rolle.
Der Aufsatz The Ebola Outbreak, Fragile Health Systems, and Quality as a Cure von Andrew S. Boozary et al. ist online first am 6. Oktober 2014 in der Fachzeitschrift "JAMA" erschienen und kostenlos zugänglich.
Bernard Braun, 6.10.14
Große regionale Versorgungsunterschiede in den OECD-Ländern
 Als geographische Versorgungsunterschiede werden die unterschiedlichen Raten von Versorgungsleistungen im Vergleich von Regionen bezeichnet. Sie sind dann problematisch, wenn sie nicht durch Unterschiede in der Morbidität oder durch Unterschiede in den Präferenzen der Patienten zu erklären sind.
Als geographische Versorgungsunterschiede werden die unterschiedlichen Raten von Versorgungsleistungen im Vergleich von Regionen bezeichnet. Sie sind dann problematisch, wenn sie nicht durch Unterschiede in der Morbidität oder durch Unterschiede in den Präferenzen der Patienten zu erklären sind.
Unterschiede in der medizinischen Versorgung zwischen Institutionen, Regionen und Ländern sind durch eine große Zahl von Studien seit Jahrzehnten dokumentiert.
Diese Unterschiede zeigen, dass vergleichbare Gesundheitsprobleme in unterschiedlichen Regionen mit höherer oder niedrigerer Versorgungsaktivität gelöst werden. Dies wirft Fragen auf wie: Führen bei einem gegebenen Gesundheitsproblem mehr Untersuchungen und Behandlungen zu besseren Gesundheitsergebnissen? Welches sind die Ursachen für die unterschiedlichen Versorgungsaktivitäten? Es geht somit um Über-, Unter- und Fehlversorgung, um die Qualität und Angemessenheit der Versorgung, sowie eine sinnvolle Verteilung und einen sinnvollen Verbrauch von Ressourcen in der Gesundheitsversorgung.
Einfache Antworten auf die Frage der Ursachen und Folgen geographischer Versorgungsunterschiede gibt es nicht, jedoch ein gewachsenes Wissen darüber, dass nicht-medizinische Gründe häufig ausschlaggebend sind und mehr Leistungen zu schlechteren Ergebnissen führen können.
Nationale Daten liefern z.B. der von John Wennberg geschaffene Dartmouth-Atlas of Health Care für die USA, der NHS Atlas of Variation in Healthcare (Beitrag im Forum) für England und der Faktencheck Gesundheit der Bertelsmann Stiftung für Deutschland (Beitrag im Forum). Weitere Beiträge im Forum finden sich bei Eingabe von "Dartmouth" oder auch "Faktencheck" in die Suche.
Die aktuelle Studienlage zu den Versorgungsunterschiede in den OECD-Ländern haben Corallo et. al. kürzlich in einer systematischen Übersichtsarbeit zusammengefasst.
Dazu werteten sie 836 Studien aus den Jahren 2000 bis 2011 aus.
319 Studien stammen aus den USA, 111 aus Kanada, 123 aus Großbritannien, 22 aus Holland, 10 aus Deutschland, der Rest verteilt sich auf die übrigen OECD-Länder. Die Zahl der Studien zeigte zuletzt eine steigende Tendenz.
Die häufigsten Untersuchungsbereiche waren Krebs und Krebsfrüherkennung, Herz-Kreislauf-Krankheiten und Schlaganfall, Gynäkologie und Geburtshilfe, Orthopädie und Lungenkrankheiten. Die am häufigsten untersuchten Gesundheitsprobleme innerhalb dieser Kategorien waren Brust- und Darmkrebs, Herzinfarkt, Schlaganfall, kardiologische Untersuchungen, Kaiserschnitt, Frakturen, Arthrose, Kreuzschmerz und Nackenschmerz, Asthma, chronisch obstruktive Lungenerkrankung und Lungenentzündung.
Datenquellen waren administrative Daten (42%), Daten aus medizinischen Unterlagen (7%), Befragungsdaten (30%), Registerdaten (14%) und Literaturübersichten (0,8%).
Die geographische Untersuchungsebene waren Länder (54%), Verwaltungsebenen wie Bundesländer/Bezirke/Kreise und Versorgungsebenen der primärärztlichen oder stationären Versorgung (8%) und Städte (0,8%). Die Analyseeinheit bildeten Regionen (34%), Krankenhäuser (25%), Arztpraxen (24%) und Patienten (16%).
In 66% der Studien ging es um die Inanspruchnahme von Krankenhausleistungen, hier z.B. um die Aufnahme, die Wiederaufnahme und die Länge des Aufenthalts. Bei ärztlichen Leistungen ging es u.a. um die Anzahl der Praxisbesuche bei Primär- und Fachärzten, um Wartezeiten, um Überweisungen zu Fachärzten.
Screening-Studien befassten sich mit PAP-Tests, PSA-Untersuchungen, Mammographie und Darmkrebs. Studien über verschreibungspflichtige Arzneimittel untersuchten die Angemessenheit von Verschreibungen sowie die Verschreibung bestimmter Arzneimittelgruppen wie Statine, Betablocker, Antibiotika, Blutdrucksenker, Schmerzmittel, Antipsychotika und Gerinnungshemmer.
Nur wenige Studien betrachteten Unterschiede im Angebot von Versorgungsressourcen bezogen auf die Bevölkerung, wie Ärzte, Fachärzte oder Krankenhausbetten pro z.B. 1.000 Einwohner. Die Hälfte dieser Studien befasste sich mit den Gründen für die Unterschiede und nur sehr wenige mit einer rationalen Verteilung von Ressourcen.
Studien über chirurgische Fragen machten gut 20% aus und fokussierten auf Unterschiede in Operationsraten, Angemessenheit, Outcomes und Komplikationen. Herzchirurgie und Tumorchirurgie waren am häufigsten vertreten.
In der ambulanten Versorgung wurden Impfungen, Früherkennungsuntersuchungen und diagnostische Untersuchungen am häufigsten thematisiert.
Einige Studien untersuchten die Krankenhausaufnahmen, z.B. für akuten Herzinfarkt oder COPD und für ambulant-sensitive Krankenhausfälle, also solche Fälle, die mittels einer zeitgerechten und effektiven ambulanten Versorgung potentiell vermeidbar sind. Versorgung mit Intensivbetten und deren Nutzung waren ein weiteres Thema.
Die am häufigsten untersuchten elektiven chirurgischen Eingriffe waren Gelenkersatz und Kaiserschnitt und Brustamputation.
In den Studien fand sich somit ein breites Spektrum von Themen und Fragen. Fast ausnahmslos wurden im Vergleich von Ländern, Regionen, Krankenhäusern und Arztpraxen große Versorgungsunterschiede für diagnostische und therapeutische Maßnahmen, für das Versorgungsangebot und für die Leistungserbringung bzw. die Inanspruchnahme von Leistungen festgestellt.
Die Autoren der Übersichtsarbeit merken an, dass viele Studien einmalig ein Thema in einer Region bzw. einem Land untersuchen, zumeist ohne auf eine Theorie gründend.
Häufig würden die Ergebnisse nicht zur Kenntnis genommen.
Erforderlich sei eine fokussierte und nachhaltigere Beschäftigung. Dem sollte ein Konzept zur Veränderung von Handlungsmustern zugrunde liegen mit dem Ziel einer rationalen Gesundheitsversorgung. Die Erkenntnisse über die Versorgungsunterschiede sollten als "Hebel" zur Veränderung dienen. Ohne eine derartige koordinierte Herangehensweise würden weitere Studien über Versorgungsunterschiede keinen Fortschritt im Verständnis der Ursachen und Folgen und der Gegenmittel bringen.
Sie empfehlen die Fokussierung auf Krankheiten und Vorgehensweisen, die klinisch wichtig und, ressourcenintensiv sind, mehrere Versorgungssektoren betreffen und hohe öffentliche Aufmerksamkeit genießen. Untersuchung, die ein ganzes Land umfassen und in Form eines Atlasses dargestellt werden empfehlen die Autoren ausdrücklich.
Medizinisch wichtig seien Krankheiten mit hoher Mortalität und/oder Morbidität wie Herzinfarkt, Herzschwäche, Lungenkrebs und solche, die mit schlechter Lebensqualität einhergehen, wie Hüftgelenksarthrose.
Finanziell bedeutsam seien z.B. Krankenhausbehandlung, Aufenthalte auf der Intensivstation, Herzinfarkt, Herzschwäche, bildgebende Diagnostik bei gesunden Menschen wie Computertomographie, Kernspin-Tomographie und PET und die Versorgung in der letzten Lebensphase.
Als theoretisches Konzept für die Analyse, die Erklärung und das Verständnis medizinisch nicht gerechtfertigter Versorgungsunterschiede empfehlen sie die von John Wennberg entwickelten und im Dartmouth Atlas of Health Care verwendeten Kategorien "effective care", "preference-sensitive care" und "supply-sensitive care".
Effektive Versorgung (bezeichnet Leistungen, deren Nutzen den Schaden so deutlich überwiegen, dass sie praktisch allen Patienten mit dem entsprechenden Problem zukommen sollten. Beispiele dafür sind Defibrillation bei Kammerflimmern oder Acetylsalicylsäure und Beta-Blocker nach Herzinfarkt. Die "richtige" Rate liegt hier nahe an 100%, Abweichungen stellen einen Hinweis auf Unterversorgung dar.
Präferenzsensitive Versorgung bezieht sich auf Interventionen, für die sich aus der Evidenz mehr als eine vernünftige Lösung ergibt, häufig einschließlich der Möglichkeit der Nicht-Behandlung. Patient A kann bei seiner Abwägung von Nutzen und Risiken zu einem anderen Ergebnis gelangen als Patient B. Als Beispiel wurde in Kapitel 2 die stabile koronare Herzkrankheit dargestellt, bei der die Indikation für einen operativen Eingriff einzig in der vom Patienten für erwünscht erachteten Beschwerdelinderung besteht. Geographische Versorgungsunterschiede, die auf unterschiedlichen Präferenzen beruhen, sind erwünscht.
Angebotssensitive Versorgung liegt vor, wenn Ärzte die Indikationsstellung an die jeweils vorhandenen Kapazitäten anpassen. Die gegebene sachliche und personale Infrastruktur in Form von Krankenhausbetten, Intensivbetten, Fachärzten und technischen Geräten beeinflusst die Nachfrage. Diese Anpassung der Indikationsstellung kann weitgehend unbewusst erfolgen. So wird bei einer geringeren Zahl von Intensivbetten die Indikation zur Aufnahme auf die Intensivstation strenger und bei höherer Zahl von Betten weniger streng gestellt. Eine höhere Zahl an Primärärzten, Fachärzten und Krankenhäusern geht jeweils mit einer höheren Inanspruchnahme einher.
Corallo AN, Croxford R, Goodman DC, et al. A systematic review of medical practice variation in OECD countries. Health Policy 2014;114(1):5-14. Abstract
David Klemperer, 10.9.14
Lehrbuch "Sozialmedizin - Public Health - Gesundheitswissenschaften" oder "Darf's ein bißchen mehr sein!?"
 Das Lehrbuch "Sozialmedizin - Public Health - Gesundheitswissenschaften" ist vor kurzem in der 2. Auflage erschienen. Der Verfasser ist einer der Autoren des Forum Gesundheitspolitik.
Das Lehrbuch "Sozialmedizin - Public Health - Gesundheitswissenschaften" ist vor kurzem in der 2. Auflage erschienen. Der Verfasser ist einer der Autoren des Forum Gesundheitspolitik.
Das Buch will gesundheitswissenschaftliche und - im Sinne von Public Health - sozialmedizinische Grundlagen vermitteln.
Die 7 Kapitel lauten
1. Public Health
2. Wissenschaftlichkeit und evidenzbasierte berufliche Praxis
3. Epidemiologie und Forschungsmethoden
4. Gesundheit und Krankheit
5. Gesundheitsförderung und Krankheitsprävention
6. Soziale Ungleichheiten der Gesundheit
7. Gesundheitssystem und Gesundheitspolitik
Das Buch ist aus Lehrveranstaltungen für StudentInnen erwachsen und verbindet Wissenschaftlichkeit und Verständlichkeit. Es richtet sich an alle, die eine Ausbildung in einem Gesundheits- oder Sozialberuf durchlaufen (einschließlich der Medizin), zusätzlich aber auch an alle, die beruflich oder im Freiwilligenengagement mit Gesundheit und Krankheit befasst sind und sich Systemkompetenz aneignen wollen, wie Patientenvertreter in der Selbstverwaltung, Krankenkassenmitarbeiter, Mitglieder und Mitarbeiter der gesundheitsbezogenen Selbsthilfe und Journalisten.
Ziel ist es, der Leserin bzw. dem Leser ein vertieftes und kritisches Verständnis von Gesundheit und Krankheit zu vermitteln, ein Wissen davon, wie wissenschaftliches Wissen gewonnen wird, welche Konzepte und Theorien von Gesundheit und Krankheit hilfreich sein können, wie Prävention erfolgreich gestaltet werden kann, welches Ausmaß die Ungleichheit der Gesundheit weltweit und in Deutschland hat und wie sie gemindert werden kann. Im letzten Kapitel wird das deutsche Gesundheitssystem von den Grundzügen über die Krankenversicherung bis zu den die Versorgungsbereichen und Qualitätsfragen dargelegt. Die Darstellung geht stets über die Beschreibung hinaus und gewinnt durch häufige kritische Anmerkungen an Substanz.
Der Text der 1. Auflage wurde vollständig überarbeitet, einige neue Themen und viele neue Aspekte wurden aufgenommen. Der Titel wurde um den Begriff Gesundheitswissenschaften erweitert, weil die Inhalte weitgehend auch dieser Disziplin zuzuordnen sind. Der Text ist umfassend mit Quellen versehen. Das Literaturverzeichnis steht im Internet mit aktiven Links zum Download zur Verfügung ebenso wie eine Reihe von Leseproben. Zum Buch gibt es eine Website.
Bernard Braun, 24.8.14
Machen zuckerhaltige Getränke dick?
 Dass Studienergebnisse mehr den Wünschen und Interessen der Auftraggeber entsprechen als der Wirklichkeit, ist für die Arzneimittelforschung bestens bekannt und vielfach auch im Forum Gesundheitspolitik dokumentiert (siehe Rubrik "Einflussnahme der Pharma-Industrie").
Dass Studienergebnisse mehr den Wünschen und Interessen der Auftraggeber entsprechen als der Wirklichkeit, ist für die Arzneimittelforschung bestens bekannt und vielfach auch im Forum Gesundheitspolitik dokumentiert (siehe Rubrik "Einflussnahme der Pharma-Industrie").
Nicht anders scheint es bei der Erforschung der Frage zu sein, ob der Konsum zuckerhaltiger Getränke zu Gewichtszunahme und Übergewicht führt.
Forscher aus Spanien und Deutschland werteten für diese Frage 18 Schlussfolgerungen aus 17 systematischen Übersichtsarbeiten aus. Systematische Übersichtsarbeiten fassen das Wissen aus Primärstudien zu einer bestimmten Fragestellung zusammen, sind also "Studien über Studien".
2 Untersucher beurteilten unabhängig voneinander und ohne Wissen um Interessenkonflikte und Finanzierung, ob die jeweilige systematische Übersichtsarbeit einen Zusammenhang zwischen dem Konsum zuckergesüßter Getränke und Gewichtszunahme in ihrer Schlussfolgerung bejaht oder nicht bejaht.
Von den insgesamt 18 Schlussfolgerungen erkennen 11 einen direkten Zusammenhang zwischen dem Konsum zuckergesüßter Getränke und einer Gewichtszunahme und Übergewicht. Unter den 18 Schlussfolgerungen entstammen 12 aus Studien ohne und 6 aus Studien mit Interessenkonflikt.
10 der 12 Schlussfolgerungen aus Studien ohne Interessenkonflikt bejahen den Zusammenhang, 5 der 6 Studien mit Interessenkonflikten hingegen bejahen den Zusammenhang nicht sondern bezeichnen die Evidenz als unzureichend für eine positive Schlussfolgerung bzw. als widersprüchlich.
Bei der Analyse der zugrunde gelegten 17 systematischen Übersichtsarbeiten fanden die Untersucher ein hohes Maß an Heterogenität bezüglich der jeweils eingeschlossenen Primärstudien. Dies war teilweise aber nicht vollständig den unterschiedlichen Einschlusskriterien geschuldet. Nur 2 der 17 systematischen Übersichtsarbeiten berücksichtigten die Leitlinien, deren Befolgung für Transparenz und Nachvollziehbarkeit erforderlich ist (PRISMA seit 2009, MOOSE vor 2009).
Kommentar:
Inwieweit der ursächliche Zusammenhang zwischen dem Konsum von zuckerhaltigen Getränken und Gewichtszunahme bzw. Übergewicht als wissenschaftlich gesichert angesehen werden kann, dürfte schon fast eine philosophische Frage sein und auf die Frage hinauslaufen, wann genug genug ist bzw. was der jeweilige Autor unter "gesichert" versteht.
Ohne Interessenkonflikte betrachtet ergeben die vorhandenen Studien sehr deutliche Hinweise für die - irgendwie ja auch biologisch plausible - gewichtssteigernde Wirkung des Konsums zuckerhaltiger Getränken. Dass nicht alle Studien zum selben Schluss gelangen, ist bei der Unterschiedlichkeit der Studiendesigns und der Studienpopulationen zu erwarten. Zu erwarten ist ebenfalls, dass Studien, welche von der Lebensmittelindustrie finanziert werden, Manipulations-gefährdet sind, analog zu den Studien, die von der pharmazeutischen Industrie oder der Tabakindustrie finanziert wurden und werden. Denn auch die Lebensmittelindustrie ist eine Multi-Milliarden-Dollar-Industrie.
Weiterhin ist zu erwarten, dass Wissenschaftler mit Interessenkonflikten bezüglich der Lebensmittelindustrie Studienergebnisse entsprechend ihrer Vorerwartungen und Interessenlage interpretieren, ein Phänomen, das analog aus dem Pharmabereich bestens bekannt ist (Beispiele in der Rubrik Einflussnahme der Pharma-Industrie).
Gefährlich ist der Einfluss der Industriefinanzierung, weil die Studienergebnisse in Ernährungstipps, Leitlinien und in die staatliche Lebensmittelregulierung einfließen und es dabei um die Gesundheit der Bevölkerung geht.
Bes-Rastrollo M, Schulze MB, Ruiz-Canela M, et al. Financial Conflicts of Interest and Reporting Bias Regarding the Association between Sugar-Sweetened Beverages and Weight Gain: A Systematic Review of Systematic Reviews. PLoS Med 2013;10(12):e1001578 doi: 10.1371/journal.pmed.1001578 Link
Weitere Informationen:
Artikelserie Big Food in PLoS Medicine Link
siehe auch Forum Gesundheitspolitik Rubrik Epidemiologie
Gesundheitsverhalten (Rauchen, Ernährung, Sport usw.) Link
David Klemperer, 12.2.14
Altes und Neues über Arbeitsbedingungen von Pflegekräften und Behandlungsqualität am Beispiel von 27 hessischen Akutkrankenhäusern
 Auch der aktuelle Bundesgesundheitsminister verkündete sofort nach Amtsantritt öffentlich, eine bedarfsgerechte Erhöhung der Anzahl der Pflegekräfte und ihrer Vergütung sowie weniger belastende Arbeitsbedingungen (dies steht sogar im Koalitionsvertrag) gehöre zu seinen vorrangigen politischen Zielen. Und auch der zweimalige Expertenanlauf zu einem neuen Pflegebedürftigkeitsbegriff scheint scheint nun gesundheitspolitische Früchte zu tragen.
Auch der aktuelle Bundesgesundheitsminister verkündete sofort nach Amtsantritt öffentlich, eine bedarfsgerechte Erhöhung der Anzahl der Pflegekräfte und ihrer Vergütung sowie weniger belastende Arbeitsbedingungen (dies steht sogar im Koalitionsvertrag) gehöre zu seinen vorrangigen politischen Zielen. Und auch der zweimalige Expertenanlauf zu einem neuen Pflegebedürftigkeitsbegriff scheint scheint nun gesundheitspolitische Früchte zu tragen.
Gegen eine Fortsetzung des Wettbewerbs um den Titel des größten Ankündigungsministers im Bereich Pflege in schwarz-rot hilft in jedem Fall eine noch intensivere Debatte über den Status quo der Belastung von Arbeitskräften und deren unerwünschten Auswirkungen auf die Arbeits- und Lebensqualität der Beschäftigten sowie der Versorgungsqualität der Patienten bzw. Pflegebedürftigen.
Wodurch und in welchem Maße Pflegekräfte in Krankenhäusern seit geraumer Zeit be- und überlastet werden, welchen Umfang der langjährigen Abbau von Pflegepersonal bei steigenden PatientInnenzahlen erreicht hat und wie sich dies auf die Behandlungsqualität von KrankenhauspatientInnen auswirkt, ist mittlerweile einer Reihe von Studien (z.B. der u.a. von der TU Berlin durchgeführten RN4CAST-Studie, dem "Pflegethermometer", den Analysen Michael Simons von der Evangelischen Hochschule Hannover oder dem Projekt "Wandel von Medizin und Pflege im DRG-System" des WZB und Zentrums für Sozialpolitik - vgl. dazu verschiedene Beiträge im forum-gesundheitspolitik) zu entnehmen.
Die aktuellsten Ergebnisse aus dem Jahr 2012 liefert das im Auftrag des hessischen Sozialministeriums von Gesundheits- und Pflegewissenschaftler der Universität Bremen (Ingrid Darmann-Finck, Agnes Greiner und Bernard Braun) und der Hochschule Fulda (Maren Siepmann, Klaus Stegmüller) erstellte "Gutachten zur Situation der Pflege in hessischen Akutkrankenhäusern" ("Hessenstudie").
Diese Studie bestätigt zum einen, dass die langjährig beschriebenen Veränderungen bzw. Verschlechterungen der Arbeitssituation der Pflegekräfte und deren Auswirkungen auf die Behandlungsqualität und -sicherheit anhalten. Sie kommt zum anderen zu dem Ergebnis, dass die Anzahl der Pflegekräfte allein zwar eine wichtige, aber nicht die einzige Determinante der Arbeits- und Behandlungsqualität ist.
Als Datenbasis dienten eine schriftliche Erhebung einer Fülle von Strukturbedingungen einer repräsentativen Auswahl von 27 hessischen Kliniken über deren Leitungen, eine schriftliche standardisierte Befragung der Pflegekräfte in diesen Krankenhäusern, eine qualitative Untersuchung der Auswirkungen erhöhter Arbeitsbelastung in zwei Krankenhäusern bzw. auf vier Stationen und ein Review der aktuellen Forschungsliteratur zum Thema.
Diese und weitere Analysen zeigen, dass wichtige Aspekte der pflegerischen Arbeits- und Behandlungsqualität in den hessischen und mit großer Wahrscheinlichkeit auch in den Kliniken außerhalb Hessens zwar auch aber nicht allein durch die Anzahl der Pflegekräfte beeinflusst werden. Qualitative Arbeitsbedingungen wie z.B. die Kooperation der Pflegekräfte mit Ärzten, der Anteil aufwändiger Patienten und vor allem die Möglichkeit zu "guter Pflege" gehören zu den analytisch wie praktisch gleichzeitig zu berücksichtigenden positiven wie negativen Faktoren. Damit bestätigt sich die bereits in einigen internationalen Studien belegte Notwendigkeit, eine Verbesserung der Behandlungsqualität nur dadurch erreichen zu können, dass parallel die Anzahl der Pflegekräfte erhöht und wichtige Arbeitsbedingungen verbessert werden.
Das 186 Seiten (inklusive ausführlichem Anhang u.a. mit Fragebögen und Literatur-Review) umfassende "Gutachten zur Situation der Pflege in hessischen Akutkrankenhäusern" von Bernard Braun, Ingrid Darmann-Finck, Agnes Greiner, Klaus Stegmüller und Maren Siepmann ist komplett kostenlos erhältlich.
Bernard Braun, 26.1.14
Profit vor Evidenz - englische Alkoholindustrie verhindert Mindestpreis für Alkohol
 Die Evidenz ist eindeutig: eine Erhöhung der Preise für alkoholische Getränke führt zur Minderung des Alkoholkonsums in der Bevölkerung, eine Minderung der Preise zur Erhöhung. Gezielter präventiv wirkt ein Mindestpreis für Alkohol (alcohol minimum pricing), also ein durch Besteuerung sicher gestellter Mindestpreis pro Einheit reinen Alkohols (wir berichteten). Diese Regelung führt zu einem Rückgang des Konsums derjenigen, die billigen Alkohol bevorzugen - Erwachsene, die schädlichen Gebrauch betreiben und Jugendliche -, während "normal" Konsumierende ihr Trinkverhalten nicht wesentlich ändern.
Die Evidenz ist eindeutig: eine Erhöhung der Preise für alkoholische Getränke führt zur Minderung des Alkoholkonsums in der Bevölkerung, eine Minderung der Preise zur Erhöhung. Gezielter präventiv wirkt ein Mindestpreis für Alkohol (alcohol minimum pricing), also ein durch Besteuerung sicher gestellter Mindestpreis pro Einheit reinen Alkohols (wir berichteten). Diese Regelung führt zu einem Rückgang des Konsums derjenigen, die billigen Alkohol bevorzugen - Erwachsene, die schädlichen Gebrauch betreiben und Jugendliche -, während "normal" Konsumierende ihr Trinkverhalten nicht wesentlich ändern.
Die Zahlen beruhten auf Modellrechnungen einer Arbeitsgruppe der Universität Sheffield (Publikationen). Den Berechnungen liegt u.a. das Konzept der Preiselastizität zugrunde, also der Veränderung der Nachfrage bei Erhöhung oder Absenkung der Preise.
In der Absicht, das in England weit verbreitete und hochproblematische binge drinking ("Komasaufen") zu bekämpfen, kündigte David Cameron im März 2012 eine Alkoholstrategie der Regierung an, in der er die Evidenz zur Preisgestaltung umsetzen wollte. Durch einen Mindestpreis von 40 Pence für 10 ml Äthanol würde die Zahl kriminelle Delikte um 50.000 und die Anzahl alkoholbedingter Todesfälle um 900 gesenkt. Auf Widerstand war er gefasst: "Natürlich weiß ich, dass die Vorschläge nicht überall gut ankommen werden. Aber die Verantwortung einer Regierung besteht nicht darin, immer nur populäre Dinge zu tun. Es geht vielmehr darum, dass Richtige zu tun. Binge drinking ist ein ernstes Problem und ich werde mit Entschiedenheit dagegen vorgehen."
Am 17. Juli 2013 verkündete die Regierung jedoch eine Kehrtwendung (Meldung der BBC), die sich schon Monate zuvor abzeichnete.
Wie diese Kehrtwendung zustande kam, hat der Wissenschaftsjournalist Jonathan Gornall untersucht und in einem fünfteiligen Beitrag im British Medical Journal dokumentiert. Es handele sich um ein Lehrbeispiel für die Fähigkeit der Alkoholindustrie, die Public Health-Politik zu beeinflussen.
Zu den Elementen, welche die Einflussnahme der Getränkeindustrie ermöglichte, zählen:
• Offene Türen auf allen Ebenen der Regierung und bei vielen Parlamentsmitgliedern, kein Zugang jedoch für Vertreter des Mindestpreises.
• Ein Gesundheitsminister, der Konservative Andrew Lansley, der sich gegen stets gegen die Mindestpreis-Regelung aussprach
• Eine vom Department of Health zusammengestellte und auf freiwillige Selbstverpflichtung der Industrie ausgerichtete Kommission aus Industrie- und Public Health-Vertretern ("Alcohol Network Group").
• Pseudowissenschaftliche, Fakten negierende, inhaltlich leicht zu widerlegende aber öffentlichkeitswirksame Veröffentlichungen Industrie-finanzierter Think Tanks, wie z.B. das Pamphlet "The Minimal Evidence for Minimum Pricing. The fatal flaws in the Sheffield Alcohol Policy Model" des Adam Smith Institute. Diese "Studie" erfüllt alle Kriterien von Denialism.
• Eine seitens der Alkoholindustrie gründliche und langfristig angelegte "Pflege der politischen Landschaft" u.a. durch Unterstützung von parteienübergreifenden Parlamentariergruppen wie z.B. der "All party Scotch Whisky and Spirits Group" oder der "All Party Parliamentary Beer Group".
Das Ergebnis: Die Regierung führt den Mindestpreis für Alkohol nicht ein sondern "erwägt" ihn weiterhin. Während sie sich im März 2012 noch auf die Minimumpreis-Evidenz der Sheffield Alcohol Research Group stützte, bezeichnet sie diese Evidenz jetzt als "nicht ausreichend konkret" dafür, die "Schäden problematischen Trinkens zu mindern ohne die verantwortlich Trinkenden zu bestrafen." In einem begleitenden Editorial bezeichnet Fiona Godlee dieses Ergebnis als schandhaft und zitiert zitiert die Allgemeinärztin und Abgeordnete der Konservativen, Sarah Wollaston: "You've got a government telling doctors to get out there and reduce avoidable mortality and yet they've stepped away from one of the best tools they could deliver for doctors to be able to do that."
Weniger erfolgreich war die Alkoholindustrie bisher in Schottland. Das schottische Parlament hat im Mai 2012 einen Mindestpreis von 50 Pence pro 10 ml reinen Alkohol im Alcohol (Minimum Pricing) (Scotland) Act 2012 beschlossen. Hier zieht die Industrie auf EU-Ebene alle Register, um die Umsetzung zu verhindern (Beitrag der BBC vom 25.7.2013.
Der deutschen Alkoholindustrie ist es bislang bestens gelungen, Diskussionen im politischen Raum bereits im Vorfeld zu ersticken (Die Gesetzeshüter; DIE ZEIT 14.5.2009).
Serie "Under the Influence" im British Medical Journal Link Die Artikelserie ist leider kostenpflichtig, hier aber auch Zusatzinformationen
Kommentar: Minimum alcohol pricing: a shameful episode; Fiona Godlee Link
Veröffentlichungen der Sheffield Alcohol Research Group Link
Alkoholstrategie der englischen Regierung vom März 2012 Link
Joseph Kuhn. Evidenz in Interessenkonflikten: Das Beispiel Passivrauchen Link. Die hier am Beispiel dargelegten Prinzipien des Denialism gelten ebenso für Themen wie Alkoholmindestpreis oder Klimawandel.
Minimum alcohol pricing plan shelved. Beitrag der BBC, 17.7.2013 Link
Website Jonathan Gornall Link
Die Gesetzeshüter. Wie die deutschen Bierbrauer neue Gesetze gegen Alkoholmissbrauch verhindern und die Drogenbeauftragte der Bundesregierung entmachten. Die ZEIT, 14.5.2009, S. 17 Link
David Klemperer, 21.1.14
Was kosten multiresistente Bakterien wirklich und wie gefährlich ist es, kein Antibiotikum-" Ass mehr in der Hinterhand" zu haben?
 Während deutsche Gesundheits- und Landwirtschaftspolitiker oder Krankenhausexperten eher gemächlich über den Sinn oder Unsinn der Übernahme niederländischer Hygienestandards ("search and destroy") zur Bekämpfung der etwas prominenter gewordenen antibiotikaresistenten "Methycillin-resistenten Staphylococcus aureus (MRSA)-Erreger in deutschen Krankenhäusern beraten und der flächendeckende Einsatz von Antibiotika in der Massen-Tiermast in deutschen Fleischfabriken bisher vor allem mit einer Meldepflicht "bekämpft" werden soll, reden die Leiter der britischen wie us-amerikanischen Gesundheitsbehörde von einem richtigen "Albtraum" jenseits von MRSA.
Während deutsche Gesundheits- und Landwirtschaftspolitiker oder Krankenhausexperten eher gemächlich über den Sinn oder Unsinn der Übernahme niederländischer Hygienestandards ("search and destroy") zur Bekämpfung der etwas prominenter gewordenen antibiotikaresistenten "Methycillin-resistenten Staphylococcus aureus (MRSA)-Erreger in deutschen Krankenhäusern beraten und der flächendeckende Einsatz von Antibiotika in der Massen-Tiermast in deutschen Fleischfabriken bisher vor allem mit einer Meldepflicht "bekämpft" werden soll, reden die Leiter der britischen wie us-amerikanischen Gesundheitsbehörde von einem richtigen "Albtraum" jenseits von MRSA.
Es geht um den raschen Anstieg (der Anteil an allen resistenten Erregern stieg in den USA zwischen 2001 und 2012 von 1% auf 4%) einer anderen, weit weniger bekannten Klasse von Bakterien, die gegen Antibiotika resistent sind: den so genannten "Carbapenem-resistenten Enterobakterien (CRE)" zu denen u.a. die im Zusammenhang mit dem Tod von Frühchen in verschiedenen Kliniken bekannter gewordenen Klebsiella-Bakterien gehören. Diese befinden sich wie die meisten anderen Erreger auch im Darm vieler Personen, die weder Symptome haben noch daran erkranken müssen. CRE sind deshalb besonders bedrohlich, weil Carbapeneme Reserve-Antibiotika oder das bisher letzte "Ass in der Hinterhand" der modernen Infektionsmedizin sind bzw. waren. Wer an CRE erkrankt, kann daher nicht mehr wirksam mit Antibiotika behandelt werden und hat ein hohes Sterblichkeitsrisiko.
Über die bisherige Entwicklung mit Schwerpunkt in den USA berichtet der gerade frei zugänglich in deutscher Übersetzung erschienene Fachaufsatz "Antibiotic resistance: The last resort" von Maryn McKenna in dem renommierten Wissenschaftsmagazin "Nature" (Nr. 499. 2013: 394-396) ausführlich. Ohne das "Ass" der Carbapeneme oder ohne dass irgendwelche anderen Reserve-Antibiotika am Horizont oder gar auf dem Markt sind, bleibt Ärzten nichts anders übrig als mit "wilden" Kombination alter und zum Teil schädlicher Mittel gegen diese Erreger und ihre potenziell tödlichen Wirkungen vorzugehen.
Die Autorin weist dabei auf einen relevanten und fatalen Zirkel hin: Will man die Resistenzbildungen von Bakterien gegenüber alten und neuen Antibiotika so lang wie möglich vermeiden, müssen sie am besten sehr sparsam eingesetzt sein. Damit lohnt sich aber die Neuentwicklung von Antibiotika für privatwirtschaftliche Pharmaunternehmen tendenziell nicht mehr.
Damit gewinnen sämtliche Maßnahmen der technischen und personalen Krankenhaushygiene wie beispielsweise der Handhygiene eine noch wesentlich größere Bedeutung als sie auch jetzt schon haben. Der Hinweis, auch hier würde viel zu wenig untersucht, "ob und wie sich solche Standardprozeduren noch verbessern lassen" und im Ernstfall würde "einfach dem Pflegepersonal die Schuld in die Schuhe geschoben", zeigt aber auch, dass diese Bedeutung keineswegs überall angekommen ist.
Wie die jüngsten Expertenschätzungen für Europa zeigen, hilft das hierzulande übliche Abwarten bereits jetzt nicht mehr.
Am 11. Juli 2013 wurden nämlich die Ergebnisse eines im Frühjahr durchgeführten Surveys bei nationalen Experten aus 39 europäischen Ländern veröffentlicht, die zweierlei beinhalteten:
• Auch in Europa verbreiten sich die CRE oder auch CPE ("carbapenemase-producing Enterobacteriaceae") nach den Schätzungen der Experten in den letzten drei beobachteten Jahren immer weiter bzw. treten häufiger auf.
• 21 von den 39 Staaten, deren Experten befragt wurden, sind nach deren Meinung so gut koordiniert, dass sie eine Epidemie dieser Erreger bewältigen könnten. Deutschland gehört zu diesen Ländern.
Für diejenigen, die seit Jahren oder Jahrzehnten nichts für eine ausreichende Anzahl qualifizierter Hygienefachkräfte in deutschen Krankenhäusern getan haben und auch jetzt eher diskutieren und dokumentieren als handeln, liefert ein in dem "Nature"-Aufsatz zitierter Review zweier britischer Gesundheitsökonomen einige drastische Zahlen zu den Folgen anhaltender Passivität beim Abbau gesundheitlich nicht notwendiger Antibiotikaverordnungen und bei der Krankenhaushygiene.
Nach der Analyse von 24 aus 192 seit 2000 erschienenen Einzelstudien kommen sie zu dem Schluss, dass die "wahren Kosten" und Folgen multiresistenter Bakterien weit unterschätzt werden und die Situation für die gesamte Gesundheitsversorgung wesentlich ernster ist als bisher angenommen.
Dies beruht generell darauf, dass die Prävention und Behandlung von bakteriellen Entzündungen durch Antibiotika bei vielen Operationen und Prozeduren standardmäßig erfolgt und ohne sie entweder viele Operationen nicht durchgeführt würden oder das Erkrankungs- und Sterberisiko deutlich anstiege. Bei vielen Operationen würde in jedem Fall der notwendige Aufwand (z.B. technische Hygienemaßnahmen, Liegezeitverlängerung durch Komplikationen) wesentlich höher sein als bisher.
Was der Ausfall des letzten "Asses" konkret bedeuten könnte, zeigen die beiden Ökonomen in einer einfachen literaturgestützten Analyse über die Folgen für eine der derzeit häufigsten Operationen, dem Ersatz eines Hüftgelenks. Ohne wirksame Antibiotika stiege die nachoperative Infektionsrate auf 40-50% und von diesen PatientInnen würden rund 30% sterben. Und wenn ohne Antibiotika die Anzahl der Hüft-Endoprothesen-Operationen wahrscheinlich sänke, stiege die Morbiditätslast durch schmerzende und bewegungseinschränkende Hüftgelenksarthrosen erheblich an.
Mehr über die "wahren" Risiken und Kosten bakterieller Resistenzen gegenüber allen Antibiotika findet man in dem im März 2013 erschienenen kurzen Aufsatz The true cost of antimicrobial resistance. von Smith R. und J. Coast (2013) - erschienen im British Medical Journal;346: f1493.
Zur Vertiefung der Erkenntnisse steht der ebenfalls im Frühjahr 2013 erschienene 34 Seiten umfassende Review The economic burden of antimicrobial resistance. Why it is more serious than current studies suggest. derselben Autoren komplett kostenlos zur Verfügung.
Die deutsche Übersetzung des "Nature"-Aufsatzes Kein Ass mehr in der Hinterhand von Maryn McKenna erhält man nach einer möglicherweise notwendigen Kurzanmeldung auf der Website der Zeitschrift "Spektrum der Wissenschaft" kostenlos.
Wer auch die am 24. Juli 2013 erschienene englische Fassung des "Nature"-Aufsatzes Antibiotic resistance: The last resort. Health officials are watching in horror as bacteria become resistant to powerful carbapenem antibiotics one of the last drugs on the shelf. lesen will, kann dies ebenfalls kostenlos.
Den aktuellen Überblick über die CRE-Situation in 39 europäischen Ländern kann man sich in der Schnellmitteilung Carbapenemase-producing Enterobacteriaceae in Europe: a survey among national experts from 39 countries, February 2013 von C. Glasner und weiteren Mitglieder der "European Survey on Carbapenemase-Producing Enterobacteriaceae (EuSCAPE) working group" verschaffen, der in der Fachserie "Eurosurveillance" (Volume 18, Issue 28) erschienen ist.
Bernard Braun, 31.8.13
Deutschland-OECD-Vergleich im Doppelpack: Weit verbreitete Überversorgung mit stationären Strukturen und Leistungen in Deutschland
 Gleich in zwei Berichten hat die OECD dem deutschen Krankenhauswesen überdurchschnittliche Leistungen attestiert - eine bessere und leichter zugängliche Versorgung zu bieten als in vielen anderen OECD-Ländern und ohne erkennbare gesundheitlichen Gründe viele Leistungen am häufigsten zu erbringen.
Gleich in zwei Berichten hat die OECD dem deutschen Krankenhauswesen überdurchschnittliche Leistungen attestiert - eine bessere und leichter zugängliche Versorgung zu bieten als in vielen anderen OECD-Ländern und ohne erkennbare gesundheitlichen Gründe viele Leistungen am häufigsten zu erbringen.
In einem am 25. März 2013 erschienenen OECD-Arbeitspapier vergleichen die Verfasser die rohe und altersstandardisierte Rate für eine Reihe aufwändiger, zum Teil aber auch qualitativ umstrittenen operativen Leistungen in den OECD-Ländern:
• 2008 lag Deutschland mit 305 Kaiserschnitt-Entbindungen pro 1.000 Lebendgeburten OECD-weit auf dem vierten Platz, hinter Italien, der Schweiz und den USA (OECD-Durchschnitt: 242).
• Auch bei den Prostataentfernungen lag 2008 Deutschland mit 153 Operationen pro 100.000 Männer auf dem vierten Platz, und erneut deutlich über dem OECD-Durchschnitt von 108.
• Bei der Implantation künstlicher Hüften war Deutschland 2008 bei den Frauen mit 150 Eingriffen pro 100.000 Einwohnern auf dem dritten )OECD-Durchschnitt: 112) und bei den Männern mit 124 Operationen/100.000 Einwohnern (OECD-Durchschnitt: 96) ebenfalls auf dem dritten Platz.
• Weltmeisterlich steht Deutschland bei den Blinddarmentfernungen da: 219 Operationen pro 100.000 Einwohnern bei den Frauen bedeuten 2008 OECD-weit Platz 1 (Durchschnitt: 132) und 173 Operationen bei den Männern (Durchschnitt: 138) erneut den "undankbaren" Platz 4.
Zu Recht weisen die Autoren des Berichts darauf hin, dass sie nicht sagen können, welches die "richtige" oder angemessene Raten sind und dies weiterer Forschung bedarf. Dies bedeutet aber zugleich, dass auch ohne die genauere Kenntnis der Gesamtmorbidität von Patienten nicht davon ausgegangen werden darf, dass solche Häufigkeits-Spitzenplätze per se für eine gute und angemessene operative Behandlung an deutschen Krankenhäusern sprechen. Es könnte sowohl gesundheitlich aber auch bezogen auf die Kosten und mit Operationen verbundenen Risiken ein schlechtes Zeichen sein.
In dem im April 2013 veröffentlichten Papier "Managing Hospital Volumes - Germany and Experiences from OECD Countries", einer Vorlage für eine am 11.April stattfindende krankenhauspolitische Konferenz, wird das Bild vervollständigt und vertieft.
Auch hier befinden sich die deutschen Krankenhäuser bei zahlreichen Indikatoren im internationalen Vergleich durchweg in der Spitzengruppe:
• Mit 8,3 Krankenhausbetten pro 1.000 Einwohner lag Deutschland 2010 auf Platz 3 (Durchschnitt: 4,9).
• Mit 40,4 Krankenhäusern pro eine Million Personen befindet sich Deutschland 2010 nur auf Platz 7, aber immer noch weit über dem OECD-Durchschnitt von 29,9 Krankenhäusern.
• Nur Österreich lag mit 261 Krankenhausentlassungen pro 1.000 Einwohner im Jahr 2010 vor Deutschland, wo diese Anzahl 240 betrug (OECD-Durchschnitt: 155).
• Bei 17 Behandlungsanlässen (z.B. Entlassungen nach einer Kreislauf- oder Krebserkrankung) und Operationen oder anderen Behandlungen (z.B. Mandelentfernungen, Bypass-Ops, Hernienoperationen, Knieersatz-Ops oder brusterhaltenden Operationen) lag die Häufigkeit in deutschen Krankenhäusern mehr oder weniger deutlich über dem OECD-Durchschnittswert und bei 10 dieser Krankenhausleistungen auf den Plätzen eins bis drei.
• Trotzdem war der Anteil der Ausgaben für Krankenhausbehandlungen am Bruttoinlandsprodukt in Deutschland 2010 mit 2,8% nicht so hoch, dass es zu einem Platz unter den drei ersten Ländern reichte. Auf Platz 7 stehend, wurde in Deutschland aber immer noch mehr für stationäre Behandlungen ausgegeben als im Durchschnitt der OECD-Länder mit 2,4%.
Als mögliche Erklärungsfaktoren der in Deutschland wahrscheinlichen Überversorgung mit Krankenhausleistungen geben die OECD-Experten vier Faktoren an:
• Deutschland habe einen mehr "open-ended approach" bei der Finanzierung seiner Krankenhäuser und schwächere Kontrollen der Krankenhausbudgets als in anderen Ländern.
• Während in anderen Ländern mehrere Tools benutzt werden, Einfluss auf die Krankenhausbudgets zu nehmen, setzt Deutschland beinahe ausschließlich auf die DRGs als Preissteuerungsinstrument.
• Die deutschen Regierungen haben keinen Anreiz die Krankenhauskapazität zu rationalisieren, wenn es wünschenswert wäre.
• Die große Verfügbarkeit von Qualitätsinformationen in Deutschland sollte zur Verbesserung der direkten Finanzierung benutzt werden (z.B. P4P).
Der Bericht schließt mit dem Appell die bestehende Überversorgung im Interesse der Patienten und Beitragszahler abzubauen und die Versorgung chronisch Kranker außerhalb des Krankenhauses zu verbessern. In ihm finden sich u.a. auch eine Reihe von Auswertungen für die einzelnen deutschen Bundesländer.
Die in der reflexartigen Reaktion z.B. der Deutschen Krankenhausgesellschaft enthaltene Kritik an der Aussagefähigkeit der OECD-Daten wiederholt zwar die bereits einige Male geäußerte Zweifel an der Validität und Qualität der OECD-Daten, zielt aber dann, wenn es wie hier um Vergleiche geht, ins Leere. Wenn die Daten schlecht erhoben wären oder die Indikatoren unpräzise wären, träfe dies doch wahrscheinlich auf alle verglichenen Länder zu. Dann könnten die absoluten Zahlen falsch sein, die Relation und damit Aussagen zur relativen Position des deutschen Krankenhauswesens aber nicht.
Der 22-seitige Bericht MANAGING HOSPITAL VOLUMES - GERMANY AND EXPERIENCES FROM OECD COUNTRIES von Ankit Kumar und Michael Schoenstein ist komplett kostenlos erhältlich.
Das 80-seitige OECD Health Working Paper No. 61 International Variations in a Selected Number of Surgical Procedures von McPherson, K., G. Gon und M. Scott ist ebenfalls komplett und kostenlos erhältlich.
Bernard Braun, 7.4.13
Nur für 11% von 3.000 Behandlungsleistungen liegt Evidenz für Nutzen vor - bei 50% weiß man gar nichts.
 Die Wirksamkeit von 50% der 3.000 Behandlungsleistungen für die wichtigsten Erkrankungen ist mangels qualitativ hochwertigen Studien unbekannt, für 11% der Leistungen zeigen randomisierte kontrollierte Studien (RCT) Evidenz für ihre uneingeschränkte Nützlichkeit ("beneficial") und weitere 24% sind evidenzbasiert wahrscheinlich nützlich ("likely to be beneficial"). Für 7% der Leistungen belegen RCTs enen Zielkonflikt zwischen Nutzen und Schädlichkeit ("trade-off between benefits and harms"), bei 5% der Leistungen ist es unwahrscheinlich, dass sie nützlich sind ("unlikely to be beneficial") und 3% der 3.000 Leistungen sind wahrscheinlich nachweisbar unwirksam oder schädlich ("likely to be ineffective or harmful").
Die Wirksamkeit von 50% der 3.000 Behandlungsleistungen für die wichtigsten Erkrankungen ist mangels qualitativ hochwertigen Studien unbekannt, für 11% der Leistungen zeigen randomisierte kontrollierte Studien (RCT) Evidenz für ihre uneingeschränkte Nützlichkeit ("beneficial") und weitere 24% sind evidenzbasiert wahrscheinlich nützlich ("likely to be beneficial"). Für 7% der Leistungen belegen RCTs enen Zielkonflikt zwischen Nutzen und Schädlichkeit ("trade-off between benefits and harms"), bei 5% der Leistungen ist es unwahrscheinlich, dass sie nützlich sind ("unlikely to be beneficial") und 3% der 3.000 Leistungen sind wahrscheinlich nachweisbar unwirksam oder schädlich ("likely to be ineffective or harmful").
Dies sind die jüngsten versorgungswissenschaftlichen Eckdaten aus dem jährlich erscheinenden "Clinical Evidence Handbook" - erarbeitet von AutorInnen des renommierten "British Medical Journals (BMJ)". Die Herausgeber betonen, dass es sich um eine Auswahl von diagnostischen und therapeutischen Leistungen zur Behandlung wesentlicher Erkrankungen handelt für die sie jeweils nach methodisch hochwertigen Belegen für ihre Wirksamkeit und ihren Nutzen in RCTs suchen. Sie betonen ausdrücklich, dass aus ihren Ergebnissen nicht entnommen werden kann wie oft die eine oder andere evidenzbasierte oder -lose Leistung tatsächlich erbracht wird.
Auch wenn das "Handbook" mit oder ohne Onlinezugang mit jährlich rund 200 Euro oder über 300 Euro keine Jedermann-Lektüre sein dürfte, vermittelt der Besuch der Website des Werkes meist kostenlosen Zugang zu einer Reihe von inhaltlich und methodisch wichtigen und nützlichen sowie meist sehr differenzierten Texten über die Möglichkeiten und Grenzen der Evidence-based Medicine und von RCTs. Für Vorstände von GKV-Kassen und Leistungsabteilungsleiter könnte ein Abonnement aber erschwinglich und nach gründlicher Lektüre auch hilfreich sein.
Hier findet man u.a. Links zu Beiträge wie "Sackett DL, Rosenberg MC, Gray JA, et al. Evidence based medicine: what it is and what it isn't", "Bastian H, Glasziou P, Chalmers I. Seventy-five trials and eleven systematic reviews a day: how will we ever keep up?", "Concato J, Shah N, Horwitz RI. Randomised controlled trials, observational studies, and the hierarchy of research designs.", "Shojania KG, Sampson M, Ansari MT, et al. How quickly do systematic reviews go out of date? A survival analysis", "Shrier I, Boivin JF, Platt RW, et al. The interpretation of systematic reviews with meta-analyses: an objective or subjective process?" oder in Winterhalbjahren immer aktuell den wissenschaftlichen Blog "Crislip M. Flu vaccine efficacy".
Mehr über die Kategorisierung und die Ergebnisse für 3.000 Leistungen findet man kostenlos hier.
Die von den Herausgebern des Handbuchs ausgewählten und auszugsweise zitierten Beiträge findet man ebenfalls kostenlos hier.
Eine Gesamtübersicht zum Anliegen, der Methodik und den Preisen des Clinical Evidence Handbook liefert eine weitere Unterseite der Website.
Bernard Braun, 3.3.13
"Generation Zahnspange": Wie notwendig, nützlich oder belastend ist die kieferorthopädische Behandlung aus Betroffenensicht?!
 Über bestimmte gesundheitliche Probleme und Leistungen der Gesetzlichen Krankenversicherung gibt es seit Jahren oder Jahrzehnten eine kontinuierliche, facettenreiche und oft kontroverse Berichterstattung und öffentliche Debatten. Einige Probleme und Leistungen führen dagegen ein ausgesprochenes Mauerblümchendasein -trotz oder auch wegen ihres durchaus vorhandenen gesundheits- und versorgungspolitischen Sprengstoffs.
Über bestimmte gesundheitliche Probleme und Leistungen der Gesetzlichen Krankenversicherung gibt es seit Jahren oder Jahrzehnten eine kontinuierliche, facettenreiche und oft kontroverse Berichterstattung und öffentliche Debatten. Einige Probleme und Leistungen führen dagegen ein ausgesprochenes Mauerblümchendasein -trotz oder auch wegen ihres durchaus vorhandenen gesundheits- und versorgungspolitischen Sprengstoffs.
Obwohl fast alle BürgerInnen im Laufe ihres Lebens mehr oder weniger oft zahnmedizinisch behandelt werden, obwohl die Privatisierung der Finanzierung der zum Teil recht teuren Ersatzleistungen im Bereich der Zahn- und Kieferversorgung am weitesten fortgeschritten ist und nur noch Bruchteile der Gesamtkosten Kassenleistung sind und obwohl für viele in diesem Bereich angebotenen Leistungen ein Nutzennachweis fehlt oder der fehlende Nutzen bekannt ist, gehören die zahnmedizinische und gleich gar die kieferorthopädische Versorgung zu den am geringsten erforschten und debattierten Leistungsbereichen im deutschen Gesundheitswesen.
Einen Teilbereich, den der kieferorthopädischen Versorgung von Kindern und Jugendlichen, macht nun eine 2012 veröffentlichte Studie der Bremer gesetzlichen Krankenkasse "hkk" etwas transparenter.
Im Jahr 2011 hat die hkk 1.309 hkk-Versicherte im Kindes- und Jugendlichenalter bzw. ihre Eltern angeschrieben, die ihre kieferorthopädische (kurz "KfO") Behandlung im Jahr 2010 abgeschlossen hatten, und um die Beantwortung einiger Fragen zu ihrer Behandlung gebeten. Repräsentative 435 der Angeschriebenen mit einem Durchschnittsalter von 16 Jahren beantworteten diesen Fragebogen, den der Gesundheitswissenschaftler Bernard Braun vom Zentrum für Sozialpolitik (ZeS) der Universität Bremen und das "Bremer Institut für Arbeits- und Gesundheitsforschung (BIAG)" auf der Basis der wenigen dazu bereits durchgeführten Forschungsstudien entwickelten und auswerteten.
Zu den wesentlichen Ergebnissen des kürzlich der Öffentlichkeit vorgestellten Berichts "Kieferorthopädische Behandlung von Kindern und Jugendlichen" gehören:
• 42,8 Prozent der von der hkk Befragten gaben an, sie hätten vor Behandlungsbeginn keine Beschwerden gehabt; 30,1 Prozent wollten "einfach besser aussehen". Diese Angaben weisen auf einen möglichen Konflikt mit der Vorgabe des Gesetzgebers hin, laut der die Krankenkassen eine kieferorthopädische Behandlung nur dann übernehmen dürfen, wenn eine gesundheitliche Notwendigkeit vorliegt. In einem ebenfalls für die Studie durchgeführten Interview mit Knut Thedens, Fachzahnarzt für Kieferorthopädie und KfO-Referent der Kassenzahnärztlichen Vereinigung (KZV) Bremen, hebt dieser aber hervor, dass die Behandlungen häufig eine präventive Therapie zur Vermeidung späterer Funktionsstörungen darstellen. "Die Ästhetik ist lediglich ein Nebenprodukt dessen, was wir tun", so Thedens.
• 44 Prozent der Befragungsteilnehmer waren mit ihrer Behandlung insgesamt sehr zufrieden, weitere 42 Prozent immerhin zufrieden. Die wichtigsten Schlüsselfaktoren für die Zufriedenheit waren ein vertrauensvolles Verhältnis zum behandelnden Arzt, die Verbesserung des Aussehens und eine problemlose und schmerzfreie Behandlung.
• Zur Zufriedenheit mit der Behandlung kommen positive und möglicherweise dauerhafte Auswirkungen auf das gesundheitsrelevante Verhalten der jungen Patienten hinzu: 44,5 Prozent der Kinder und Jugendlichen gaben an, ihre regelmäßige Zahnpflege im Lauf der Behandlung verbessert zu haben. Zwischen 21,6 und 22,7 Prozent sagten aus, sie hätten zahnschädigendes Verhalten (z.B. das Öffnen von Kronenkorkenverschlüssen mit den Zähnen) reduziert und stärker auf regelmäßige Zahnarztbesuche oder regelmäßige professionelle Zahnreinigung geachtet. Verschlechterungen in diesen Bereichen wurden so gut wie nicht berichtet.
• Auch mit den Beratungsleistungen erklärten sich die meisten Betroffenen - in diesem Fall die Eltern der hkk-versicherten Kinder und Jugendlichen - überwiegend zufrieden. Allerdings bestehen dabei erhebliche Unterschiede: Über den Nutzen und die Ziele der Behandlung fühlten sich 84,8 Prozent gut oder sehr gut informiert. Bezüglich der Auswahl des behandelnden Kieferorthopäden oder Zahnarztes meinten dies jedoch nur 57,9 Prozent. Anders als bei niedergelassenen Allgemeinmedizinern und Fachärzten sind generell Bewertungen von KfO-Praxen kaum verfügbar und auch Krankenkassen nehmen keine eigenen Empfehlungen bestimmter Anbieter vor. Das zweitschlechteste Ergebnis entfiel auf die Beratung über die Kosten der Behandlung: Diese bezeichneten nur 61,8 Prozent als sehr gut oder gut.
• Dies ist umso verwunderlicher, weil private Zuzahlungen eine erhebliche finanzielle Belastung für die betroffenen Familien darstellen. Knapp drei Viertel der Befragten, also im Vergleich zu anderen Behandlungsbereichen einem extrem hohen Anteil, wurde mit verschiedenen Argumenten privat zu zahlende Zusatzleistungen angeboten und von ihnen auch meist in Anspruch genommen. 50 Prozent der Eltern gaben an, hierfür bis zu 500 Euro bezahlt zu haben. 32 Prozent leisteten Zuzahlungen von 500 bis 1.000 Euro, 15 Prozent von 1.000 bis 2.000 Euro. Drei Prozent erbrachten sogar noch höhere private Aufschläge. Die Ausgaben entfielen vor allem auf flexible Drähte und Bögen (35,6 Prozent), spezielle Zahnreinigung (33,8 Prozent), Fluoridierung und zusätzliche Diagnostik (24,4 bzw. 23 Prozent). Für diese Zusatzleistungen versprachen die Ärzte 34 Prozent der Befragten einen besseren Behandlungserfolg. 10,8 Prozent wurde eine attraktivere Optik während der Behandlung in Aussicht gestellt, weiteren 10,3 Prozent eine kürzere Behandlungsdauer.
Angesichts der bisher nur dürftig nachgewiesenen Langzeitwirkungen von kieferorthopädischen Interventionen im Kindes- und Jugendalter auf die Erwachsenen-Zahn-/Kiefergesundheit und des Mangels an Nutzennachweisen der oft teuren Zusatzleistungen sollten nach Meinung der Wissenschaftler und des interviewten Kieferorthopäden kontrollierte Langzeitstudien durchgeführt werden. Außerdem sollte es auch für diese Art von Leistungen eine unabhängige Patienteninformation geben. Die hkk beabsichtigt dazu bis 2013 ein Angebot zu entwickeln.
Weitere Einzelheiten über die kieferorthopädische Versorgung von Kindern und Jugendlichen (z.B. Anteil an Gesamtausgaben der GKV im Zeitverlauf, Rechtsgrundlagen und die Versorgung in anderen Ländern) finden sich in dem 22 Seiten umfassenden hkk-Bericht "Kieferorthopädische Behandlung von Kindern und Jugendlichen", der komplett kostenlos erhältlich ist.
Bernard Braun, 13.10.12
Amerikanische Ärzte zweifeln an der Glaubhaftigkeit Pharma-gesponserter Arzneimittelstudien
 Beeinflusst das Wissen um die Finanzierungsquelle das Vertrauen der Ärzte in Studienergebnisse? Haben sie weniger Vertrauen, wenn Arzneimittelstudien von einer pharmazeutischen Firma finanziert wurde? Diese Fragen untersuchte die Arbeitsgruppe um Aaron Kesselheim in einer randomisierten kontrollierten Studie, die vor Kurzem im renommierten New England Journal of Medicine erschienen ist.
Beeinflusst das Wissen um die Finanzierungsquelle das Vertrauen der Ärzte in Studienergebnisse? Haben sie weniger Vertrauen, wenn Arzneimittelstudien von einer pharmazeutischen Firma finanziert wurde? Diese Fragen untersuchte die Arbeitsgruppe um Aaron Kesselheim in einer randomisierten kontrollierten Studie, die vor Kurzem im renommierten New England Journal of Medicine erschienen ist.
Dafür verfassten die Forscher Abstracts (Kurzfassungen) von hypothetischen Studien für 3 Medikamente zur Behandlung von Bluthochdruck, Diabetes und koronarer Herzkrankheit. Bezüglich der methodischen Qualität erstellten sie 3 Versionen, in denen die Untersuchungsmethode angegeben wurde als doppelt, einfach oder gar nicht verblindete (open label) randomisierte kontrollierte Studie.
Jedem der Abstracts wurde nach Zufallskriterien eine von drei Angaben zur Finanzierung der Studie zugeteilt: Industrie (der Name von einer der 20 größten pharmazeutischen Firmen wurde angegeben), National Institutes of Health (die größte amerikanische medizinische Forschungsförderungsinstitution) und keine externe Finanzierung. Bei der Industrie-finanzierten Studie wurde zusätzlich eine finanzielle Verbindung des Hauptautors mit der finanzierenden Firma angegeben.
Die je drei Variablen für Medikament, Studienqualität und Finanzierungsquelle ergaben 27 unterschiedliche Abstracts, von denen 269 Internisten je 3 erhielten.
Per Fragebogen äußerten sich die Ärzte zur Wahrscheinlichkeit, mit der sie das neue Medikament verschreiben würden, zu ihrer Einschätzung der methodische Qualität und zu ihrem Vertrauen in die Schlussfolgerungen der jeweiligen Studie. Weiterhin sollten sie die Bedeutung der Studie einschätzen und ihr Interesse daran, den Volltext zu lesen.
Im Ergebnis gelang es den Ärzten, die methodische Qualität richtig zu beurteilen.
Industrie-finanzierte Studien bewerteten sie im Vergleich zu den Studien mit anderer Finanzierungquelle unabhängig von ihrer methodischen Qualität als weniger vertrauenswürdig, weniger wichtig und weniger lesenswert.
Ihre Bereitschaft, das Medikament zu verschreiben, war bei Industrie-finanzierten Studien niedriger.
Da es sich um eine einmalige Befragung handelt (Querschnittstudie), kann leider nichts darüber ausgesagt werden, wie sich das Vertrauen in den letzten Jahren verändert hat, nachdem betrügerischen Praktiken in einem - nicht bezifferbaren - Anteil der Industrie-finanzierten Studien (wir berichteten mehrfach)
publik geworden waren. Auch ist aus der Darstellung der Daten nicht ersichtlich, wie groß der Anteil der Ärzte ist, die noch immer ein ungebrochenes Vertrauen zu pharma-gesponserten Studien haben.
Diese Studie unterstreicht die Notwendigkeit, die Vertrauenswürdigkeit von Studien dadurch zu erhöhen, dass alle Informationen und Daten öffentlich gemacht werden, die dazu erforderlich sind, den Untersuchungsgang nachzuvollziehen: das Studienprotokoll, alle Änderungen im Studienprotokoll, die Rohdaten und alle weiteren Dokumente, die im Zusammenhang mit der Studie relevant sind.
Kesselheim AS, Robertson CT, Myers JA, Rose SL, Gillet V, Ross KM, et al. A Randomized Study of How Physicians Interpret Research Funding Disclosures. New England Journal of Medicine 2012;367(12):1119-27 Abstract
Ein Aufsatz über ein Projekt zur Transparenz in der Forschung:
Jennifer C. Molloy. The Open Knowledge Foundation: Open Data Means Better Science. Volltext
Beiträge im Forum Gesundheitspolitik zur Notwendigkeit von Transparenz:
Transparenz ist notwendig, damit die Industrie nicht auch in den nächsten drei Jahrzehnten manipuliert Link
"Tamiflu III": Warum ein Review auf Daten von 68% der durchgeführten Studien zum Grippe-Blockbuster verzichten muss? Link
Warum uneingeschränkte Transparenz in Interessenregistern und Ablehnung jedes Vorteils ein Muss für die ärztliche Profession ist Link
David Klemperer, 30.9.12
Studie belegt: ADHS wird zu häufig und zu selten diagnostiziert - beides!
 An Hinweisen dafür, dass Ärzte und Psychotherapeuten die Diagnose Aufmerksamkeitsdefizit-Hyperaktivitätssyndrom (ADHS) zu häufig stellen und dabei auch bestimmten Mustern folgen, mangelt es nicht (wir berichteten mehrfach - ADHS in die Suche von Forum Gesundheitspolitik eingeben).
An Hinweisen dafür, dass Ärzte und Psychotherapeuten die Diagnose Aufmerksamkeitsdefizit-Hyperaktivitätssyndrom (ADHS) zu häufig stellen und dabei auch bestimmten Mustern folgen, mangelt es nicht (wir berichteten mehrfach - ADHS in die Suche von Forum Gesundheitspolitik eingeben).
Einen Beweis dafür gab es bislang nicht. Die Zunahme an Diagnosen und Medikamentenverschreibung könnten auch damit begründet werden, dass ADHS bislang zu selten diagnostiziert wurde. Um diese Frage zu klären ist es erforderlich, die Diagnosestellung an den gültigen diagnostischen Kriterien zu messen. Genau dies taten die Wissenschaftlerinnen Katrin Bruchmüller von der Universität Basel und Silvia Schneider von der Ruhr-Universität Bochum.
Zu unterscheiden sind folgende Fragen:
Stellen Ärzte und Psychotherapeuten die Diagnose
• zutreffend, wenn die erforderlichen Kriterien erfüllt sind (richtig-positiv),
• unzutreffend, wenn die erforderlichen die Kriterien nicht erfüllt sind (falsch positiv)
bzw. stellen sie die Diagnose nicht
• wenn die Kriterien nicht erfüllt sind (richtig negativ)
• obwohl die Kriterien erfüllt sind (falsch negativ).
Die standardisierte Diagnostik von ADHS erfolgt anhand von 28 Symptomkriterien für die 3 Bereiche Unaufmerksamkeit, Hyperaktivität, Impulsivität nach ICD-10 (Link) bzw. nach den fast identischen Kriterien des DSM-IV.
Der Bereich A "Unaufmerksamkeit" umfasst 9 Kriterien, von denen mindestens 6 für mindestens 6 Monate erfüllt sein müssen (Beispiel: "Das Kind/der Jugendliche beachtet Aufgabendetails häufig nicht oder macht Flüchtigkeitsfehler bei den Haus- aufgaben, der Arbeit oder anderen Tätigkeiten; ... ist nicht in der Lage die Aufmerksamkeit beim Spielen oder anderen Aufgaben aufrechtzuerhalten").
In B "Hyperaktivität finden sich 5 Kriterien, von denen mindestens 3 für mindestens 6 Monate erfüllt sein müssen (Beispiel: "Das Kind/der Jugendliche zappelt häufig mit den Händen oder Füßen und rutscht auf dem Stuhl herum, ... verlässt den Platz im Klassenraum oder anderen Situationen, in denen Sitzenbleiben erwartet wird.")
In C "Impulsivität" muss von 4 Symptomen mindestens 1 für mindestens 6 Monate erfüllt sein (Beispiel: "Das Kind/der Jugendliche platzt mit der Antwort heraus, bevor die Frage beendet ist; ... kann häufig nicht warten, bis es/er an der Reihe ist.").
Auf Grundlage der diagnostischen Kriterien verfassten die Autorinnen 4 Fallgeschichten (= Fallvignetten).
Version1 beschrieb einen Fall, der alle Kriterien erfüllte und somit zu einer eindeutigen Diagnose führen sollte.
In Version 2 war der Symptombereich Unaufmerksamkeit erfüllt, die Bereiche Hyperaktivität und Impulsivität waren jedoch ausdrücklich nicht erfüllt. Hier sollte also keine Diagnose ADHS gestellt werden.
In Version 3 war der Bereich Unaufmerksamkeit nur teilweise erfüllt, Hyperaktivität und Impulsivität wie in Version 2 nicht erfüllt. Hier sollte ebenfalls die Diagnose ADHS nicht gestellt werden.
In Version 4 wurde eine andere Störung beschrieben, nämlich eine generalisierte Angststörung, die bezüglich der Symptome Ruhelosigkeit, Nervosität und Konzentrationsschwierigkeiten sich mit der ADHS überlappt. Auch hier wäre die Diagnose ADHS unzutreffend.
Die Fälle wurden mit Namen versehen, einem männlichen ("Leo") bzw. einem weiblichen ("Lea"), so dass insgesamt 8 Fallgeschichten vorlagen.
Je eine dieser 8 Fallgeschichten wurden je einer Person aus einer Zufallsstichprobe von 1.000 Kinder- und Jugendpsychotherapeuten (Kinderpsychologen, Psychiater, Sozialarbeiter) zugesandt, die aus den Adressregistern von 4 Kassenärztlichen Vereinigungen gezogen wurde (Baden-Württemberg, Bayern, Hessen und Niedersachsen). Der Rücklauf betrug 47%.
Die Ergebnisse:
Für die Fallgeschichte 1 stellten 78,9% der Therapeuten zutreffend eine ADHS-Diagnose, 4,4% die Verdachtsdiagnose ADHS, 7,7% eine andere Diagnose, 9,6% gaben an, über zu wenig Information für eine Diagnose zu verfügen.
In den Fallgeschichten 2 bis 4 (kein AHDS) stellten 16,7% der Therapeuten eine ADHS-Diagnose. Dies ist eine falsch-positive Diagnose, da die diagnostischen Kriterien nicht erfüllt waren. Weitere 5,8% vergaben eine Verdachtsdiagnose. 57% vergaben eine andere Diagnose, 10,2% keine Diagnose. 9,9% gaben an, zu wenig Informationen für eine Diagnosestellung zu haben.
Der falsch-positive Anteil in der Fallgeschichte 1 ist mit 16,7% deutlich höher als der falsch negative Anteil mit 7% in den Fallgeschichten 2 bis 4. Dies mache deutlich, so die Autorinnen, "dass bei der Diagnostik von ADHS nicht nur eine allgemeine 'Unschärfe' und mangelnde Reliabilität vorkommen, sondern dass die Verzerrung spezifisch in Richtung einer Überdiagnose auftritt. Somit bestätigen die Ergebnisse die Hypothese einer Überdiagnostizierung von ADHS."
Bei gleichem Symptombild erhielten Jungen häufiger eine ADHS-Diagnose als Mädchen - in den Fallgeschichten 2 bis 4 erhielten 22% der Jungen und 11% der Mädchen eine - falsche - ADHS-Diagnose. In Fallgeschichte 1 ergab sich kein wesentlicher Unterschied: 80 der Jungen und 78% der Mädchen erhielten - zutreffend - die Diagnose ADHS. Insgesamt zeigt die Überdiagnostik somit einen klaren Trend für die Jungen: bei den Jungen ist der Anteil falsch-positiver im Vergleich zu den falsch-negativen-Diagnosen deutlich höher (21,8% vs. 6,6% - statistisch signifikant), bei den Mädchen eher ausgeglichen (11,3 vs. 7,5% - statistisch nicht signifikant).
Männliche Therapeuten stellten die Diagnose ADHS häufiger als Therapeutinnen. Andere Merkmale der Therapeuten (Berufsgruppe, psychotherapeutische Orientierung, Alter) hatten keinen Einfluss.
Die Autoren merken - zurecht - an, dass es erstaunlich sei, wie wenig Forschung bis heute zur Verlässlichkeit der Diagnostik von psychiatrischer Störungen vorliegt.
Diese wegweisende Studie belegt 2 Dinge:
• PsychotherapeutInnen stellen die Diagnose ADHS zu häufig
• diese lange im Raum befindliche Frage ist mit einem relativ einfachen Studiendesign gut zu beantworten.
Die Studie macht auch darauf aufmerksam, dass die Frage der Validität und Reliabilität der psychiatrischen Diagnosestellung unterbeforscht ist.
Bruchmüller K, Schneider S. Fehldiagnose Aufmerksamkeitsdefizit-und Hyperaktivitätssyndrom? Empirische Befunde zur Frage der Überdiagnostizierung. Psychotherapeut 2012;57:77-89 Download
Bruchmüller K, Schneider S. Is ADHD Diagnosed in Accord With Diagnostic Criteria?
Overdiagnosis and Influence of Client Gender on Diagnosis. Journal of Consulting and Clinical Psychology. 2012, Vol. 80, No. 1, 128-138 Download
Pressemitteilung der Ruhr-Universität Bochum vom 30.3.2012 Link
Weitere Materialien:
Gemeinsamer Bundesausschuss. Arzneimittel-Richtlinie/ Anlage III Nummer 44 (Stimulantien) vom 30.11.2012. Link.
Der GBA fordert hierin eine Diagnosestellung auf Grundlage der vollständigen diagnostischen Kriterien als Voraussetzung für die Verschreibung von Stimulantien.
Bundesärztekammer (2005). Stellungnahme zur Aufmerksamkeitsdefizit- / Hyperaktivitätsstörung (ADHS) Link
Materialien zur Diagnostik von ADHS bei Kindern und Jugendlichen auf der Website des Zentralen ADHS-Netzes Link.
David Klemperer, 7.6.12
Licht und Schatten: Wissen der Bevölkerung um Evidenzbasierte Medizin - sehr schlechte Noten: Ärzte bei Über- und Unterversorgung
 Mehr hilft mehr, neu ist besser als alt - diese wie viele andere verbreitete Annahmen in der Medizin stimmen häufig nicht. Patienten benötigen zutreffendes Wissen, um Behandlungsentscheidungen treffen zu können, die den persönlichen Nutzen mehren und Angebote als unseriös erkennen lassen, wie sie in Form von Selbstzahlerleistungen (sog. Individuelle Gesundheitsleistungen) zunehmend von nicht wenigen Ärzten angeboten werden (wir berichteten mehrfach). Bürger und Patienten sollten also ein gewisses Verständnis einer wissenschaftlich begründeten, also evidenzbasierten Medizin haben.
Mehr hilft mehr, neu ist besser als alt - diese wie viele andere verbreitete Annahmen in der Medizin stimmen häufig nicht. Patienten benötigen zutreffendes Wissen, um Behandlungsentscheidungen treffen zu können, die den persönlichen Nutzen mehren und Angebote als unseriös erkennen lassen, wie sie in Form von Selbstzahlerleistungen (sog. Individuelle Gesundheitsleistungen) zunehmend von nicht wenigen Ärzten angeboten werden (wir berichteten mehrfach). Bürger und Patienten sollten also ein gewisses Verständnis einer wissenschaftlich begründeten, also evidenzbasierten Medizin haben.
Im kürzlich erschienenen Gesundheitsmonitor 2011 sind die Ergebnisse einer entsprechenden Befragung vorgestellt worden. Entwickelt wurden neun spezifische Fragen zur Erfassung des Wissens, der Erfahrungen und Einstellungen der Bürger für den Einsatz in der Repräsentativbefragung des Gesundheitsmonitor 2011. Ausgewertet wurden nach Alter, Geschlecht und Region gewichtete Daten von 1.778 Befragten im Alter von 10 bis 69 Jahren, von denen 52 Prozent weiblich waren.
Im Folgenden einige ausgewählte Ergebnisse.
Falschen Aussagen stimmten die Befragten in unterschiedlichem Ausmaß zu ("stimme völlig zu / stimme eher zu"):
• 76% bei "Neue medizinische Methoden sind meistens besser als alte"
• 40% bei "Je mehr medizinische Leistungen ein Patient erhält, desto besser ist dies für seine Genesung"
• 53% für "Die besten Therapien sind häufig auch die teuersten"
• 73% für "Die besten Therapien erhalten häufig nur die Privatpatienten"
Das Zahlenverständnis wurde mit einer Frage orientierend erfragt, nämlich welches Zahlenverhältnis das höchste Risiko ausdrückt - 1:10, 1:100 oder 1:1.000. Hier gaben 71% mit 1:10 die zutreffende Antwort, immerhin 29% antworteten falsch. Ein nicht unerheblicher Teil der Befragten versteht also diese einfache Darstellung einer Wahrscheinlichkeit falsch.
Eine Frage befasste sich damit, welche Studienformen am besten geeignet sind, die Wirksamkeit von Behandlungsmethoden zu prüfen. Zustimmung finden hier Studien von langer Dauer (88%), doppelt verblindete Plazebo-kontrollierte Studien (65%), aber auch die Beobachtung von Einzelfällen (80%) bzw. der Vorher-Nachher-Vergleich von Patienten (87%).
Somit ist - wenig überraschend - das Wissen um die Notwendigkeit des fairen Vergleichs zweier Behandlungsweisen in der randomisierten kontrollierte Studie noch wenig verbreitet, dagegen die falsche Vorstellung, dass sich Einzelfälle verallgemeinern lassen noch weit verbreitet.
Weitere Fragen befassten sich mit Leitlinien und dem vermuteten Informationsverhalten der Ärzte, der Fehlervermeidung bzw. dem ärztlichen Kompetenzerhalt.
Auf die Frage welcher Informationsquellen sie vertrauten, erhielten die Ärzte die höchste Zustimmung, und zwar Fachärzte mit 90% deutlich mehr als Hausärzte mit 64%. Abgeschlagen und sogar ein Prozentpunkt hinter den Heilpraktikern sind die Apotheker - möglicherweise ein Ergebnis davon, dass Apotheken zunehmend das Erscheinungsbild von Supermärkten annehmen.
Weniger erfreulich hingegen für die Ärzte die Einschätzung der Befragten zu Überversorgung und Unterversorgung. Hinter den Fragen das Antwortverhalten - sehr oft / oft / gelegentlich / weiß nicht in %:
• Es werden medizinisch unnötige Leistungen, in gesundheitlicher Sicht überflüssige Leistungen erbracht. 24 / 33 / 31 / 7
• Es werden überflüssige Untersuchungen empfohlen, die die Patienten selber zahlen müssen 27 / 35 / 26 / 6
• Es werden sinnvolle medizinische Untersuchungen und Behandlungen unterlassen. 12 / 27 / 38 / 9
• Es werden Untersuchungs- und Behandlungsmethoden eingesetzt, die nach aktuellen wissenschaftlichen Erkenntnissen sogar schädlich sind. 6 / 15 / 38 / 21
Fast 90% der Befragten vermuten als, dass Ärzte überflüssige Leistungen erbringen. Ebenfalls knapp 90% gehen davon aus, dass Ärzte ihren Patienten Behandlungen empfehlen, die überflüssig aber vom Patienten selbst zu bezahlen sind.
Zu vermuten ist, wenn auch durch diese Studie nicht zu belegen, dass die Befragten verstanden haben, dass nicht wenige Ärzte den Patienten überflüssige Leistungen anbieten, um Geld zu verdienen - hier sind die Selbstzahlerleistungen bzw. die sog. Individuellen Gesundheitsleistungen angesprochen. Offensichtlich untergraben kommerziell motivierte Angebote das Vertrauen in die Integrität ärztlichen Handelns.
Auffällig ist die Diskrepanz zwischen dem hohen Vertrauen in die Ärzte als Informationsquelle sowie den Vermutungen zur Erbringung überflüssiger und Nichterbringung sinnvoller Leistungen sowie zur Bereicherung auf Kosten der Patienten.
Eine Erklärungsmöglichkeit könnte sein, dass die Befragten ihrem eigenen Arzt vertrauen und die Probleme bei den anderen Ärzten sehen, was wiederum als Auflösung einer kognitiven Dissonanz gedeutet werden könnte.
Das Fazit der Untersuchung lautet, dass das Wissen der Bevölkerung um die Prinzipien einer evidenzbasierten Medizin gestärkt werden muss. Gezielte Maßnahmen zur Förderung wissenschaftlichen Denkens sollten bereits in der Schule, aber auch in der Erwachsenenbildung erfolgen. Schließlich kommt den Medien eine wichtige Rolle zu.
Für die Ärzteschaft könnte die Befragung eine Warnung sein, dass sie ihren Ruf und ihre Professionalität mit dem Angebot fragwürdiger Selbstzahlerleistungen gefährdet.
David Klemperer, Marie-Luise Dierks. Evidenzbasierte Medizin und Qualitätssicherung medizinischer Leistungen: Erfahrungen und Einschätzungen der Bürger. Abstract
Erschienen in: Jan Böcken, Bernard Braun und Uwe Repschläger (Hrsg.): Gesundheitsmonitor 2011. Bürgerorientierung im Gesundheitswesen. Gütersloh 2011. Inhaltsverzeichnis
Gesundheitsmonitor
Website
Downloads
David Klemperer, 11.3.12
Sechsmal mehr Gesundheit? Der Faktencheck Gesundheit
 In Bremerhaven ist die Wahrscheinlichkeit, bis zum 19. Lebensjahr die Mandeln entfernt zu bekommen, sechsmal höher als in Rosenheim. Die Häufigkeit im Kreis mit der höchsten Rate an Bypass-Operationen am Herzen unterscheidet sich vom Kreis mit der niedrigsten Rate um den Faktor 8.
In Bremerhaven ist die Wahrscheinlichkeit, bis zum 19. Lebensjahr die Mandeln entfernt zu bekommen, sechsmal höher als in Rosenheim. Die Häufigkeit im Kreis mit der höchsten Rate an Bypass-Operationen am Herzen unterscheidet sich vom Kreis mit der niedrigsten Rate um den Faktor 8.
Regionale Versorgungsunterschiede werfen Fragen nach den Ursachen auf und weisen auf Über-, Unter- und Fehlversorgung hin. Eindeutige Antworten lassen sich aus den Zahlen allein nicht ableiten, aber die Suche nach den Ursachen kann wertvolle Erkenntnisse über die Versorgungsqualität liefern.
Im Rahmen ihrer Initiative für eine gute Gesundheitsversorgung hat die Bertelsmann-Stiftung die Versorgungsunterschiede für 16 Indikatoren aufarbeiten und erklären lassen. Als interaktive Karten sind die ersten Ergebnisse seit Oktober 2011 im Internet verfügbar. Vor Kurzem ist die erste Printausgabe des Faktencheck mit umfangreicherer Erläuterung der Methodik und Diskussion möglicher Ursachen erschienen (Download als PDF)
Der Faktencheck Gesundheit bezieht sich ausdrücklich auf den amerikanischen Dartmouth Atlas of Healthcare (wir berichteten mehrfach) und auf den englischen NHS Atlas of Variation (wir berichteten) und bezieht - im Gegensatz zum Versorgungsatlas des Zentralinstituts für die kassenärztliche Versorgung - alle Aspekte der Versorgung in sein Fragestellungen ein.
Die Initiative für gute Gesundheitsversorgung (INIgG) der Bertelsmann Stiftung soll nach eigenem Bekunden dazu beitragen,
• dass Gesundheitsleistungen stärker am tatsächlichen Bedarf der Patienten ausgerichtet und die begrenzten Ressourcen sachgerechter eingesetzt werden
• dass sich die Menschen aktiv damit auseinandersetzen, welche Leistungen ihrem Bedarf entsprechen und wie die Versorgung besser gestaltet werden kann
• dass die Bürger sich stärker mit der Gesundheitsversorgung in ihrer Region auseinandersetzen, das Gesundheitssystem sowie notwendige politische Reformen besser verstehen und ihr Vertrauen in unser Gesundheitswesen und die Politik steigt
Forschung zu Fragen der regionalen Versorgungsunterschiede hat in Deutschland bis auf wenige Ausnahmen bis vor Kurzem praktisch nicht stattgefunden. Das Thema Über-, Unter- und Fehlversorgung ist selbst für die deutsche Versorgungsforschung eher ein Nicht-Thema. Daher sind die Initiativen der Bertelsmann Stiftung und des Zentralinstituts für die kassenärztliche Versorgung verdienstvoll. Schon die ersten Ergebnisse zeigen, dass hier relevante Probleme aufgedeckt werden, deren Lösung eine offene und vorbehaltlose Erörterung durch Experten und Bürger erfordert.
Faktencheck Gesundheit
Website mit interaktiven Karten
Bericht als PDF Download
Video Sechsmal mehr Gesundheit? Link
Video Antibiotika bei Kindern Link
Dartmouth Atlas of Healthcare
Website
Forum Gesundheitspolitik
The NHS Atlas of Variation
Website
Forum Gesundheitspolitik
Versorgungsatlas des ZI
Website Zentralinstitut für die kassenärztliche Versorgung (ZI)
Forum Gesundheitspolitik
Eine vergleichbare Initiative für Spanien:
Atlas VPM - Atlas de Variaciones en la Practica Medica en el Sistema Nacional De Salud Website
Wennberg International Collaborative Website
The Wennberg International Collaborative is a research network committed to improving healthcare by examining organizational and regional variation in health care resources, utilization, and outcomes.
David Klemperer, 11.3.12
Conditional Cash Transfer für sehr arme Menschen in Mexiko - erwünschte Nebenwirkung: weniger Depressivität
 Depression steht in enger Verbindung mit psychosozialen Faktoren wie Mangel an Gestaltungsmöglichkeiten der eigenen Lebensbedingungen und an sozialer Unterstützung, wahrgenommenem Stress, und niedrigem sozialen Status. Dies kommt in besonderem Maße zum Tragen bei Menschen, die in absoluter Armut leben. Eine vergleichende Studie hat jetzt gezeigt, dass die Minderung absoluter Armut bzw. die leichte Erhöhung des Haushaltseinkommens durch sog. Conditional Cash Transfer die Depressivität in einer Gruppe sehr armer Menschen mindert.
Depression steht in enger Verbindung mit psychosozialen Faktoren wie Mangel an Gestaltungsmöglichkeiten der eigenen Lebensbedingungen und an sozialer Unterstützung, wahrgenommenem Stress, und niedrigem sozialen Status. Dies kommt in besonderem Maße zum Tragen bei Menschen, die in absoluter Armut leben. Eine vergleichende Studie hat jetzt gezeigt, dass die Minderung absoluter Armut bzw. die leichte Erhöhung des Haushaltseinkommens durch sog. Conditional Cash Transfer die Depressivität in einer Gruppe sehr armer Menschen mindert.
Die Studie führten amerikanische Wissenschaftler im Rahmen der Evaluation von "Oportunidades" durch, einem staatlichen Programm in Mexiko zur absoluten Armutsbekämpfung. Zielgruppe ist die ländliche Bevölkerung, die nach Zahlen der Weltbank für Arbeit in der Landwirtschaft im Durchschnitt 7 Pesos pro Stunde erhält, entsprechend etwas einem halbe Euro.
Das Prinzip von Oportunidades besteht darin, das Haushaltseinkommen über eine monatliche Zahlung um etwa 25 Prozent zu erhöhen, jedoch geknüpft an bestimmte Bedingungen ("conditional cash transfer"). Pflicht ist z.B. der Schulbesuch der Kinder, die Teilnahme an Schwangerenvorsorge und an Informationsveranstaltungen über Gesundheit, Ernährung und Bildung. Im Jahr 2006 nahmen fünf Millionen Familien bzw. 25 Millionen Personen am Programm teil - etwa ein Viertel der mexikanischen Bevölkerung.
Amerikanische Wissenschaftlerinnen verglichen eine Gruppe von 5121 Frauen aus ländlichen Bezirken, die in den Jahren 1998 und 1999 in das Programm aufgenommen worden waren und seit 3 ½ bis 5 Jahren teilnahmen. Vor der Aufnahme in das Programm wurden die Frauen ausführlich befragt, u.a. auch mit einem Screening-Test (Center for Epidemiologic Studies Depression Scale, CES-D) nach depressiven Symptomen.
Im Jahr 2003 wurde im Rahmen der Programmevaluation eine Vergleichsgruppe von 1432 Frauen gebildet, die nicht am Programm teilnahmen, den Teilnehmerinnen aber in relevanten Merkmalen bezüglich der geographischen Herkunft, soziodemographischer Merkmale und der Lebensbedingungen möglichst ähnlich waren.
Zu den Armutsparametern zählten z.B. die Anzahl der Personen, die in einem Raum wohnen (in beiden Gruppen 4,3), ein nicht befestigter Boden ("dirt floor" - in beiden Gruppen >69%), Verfügbarkeit von Wasser und Elektrizität. Die Frauen der Vergleichsgruppe wurden ebenfalls persönlich interviewt, wussten aber zu diesem Zeitpunkt nicht, ob sie für die Aufnahme in das Programm in Frage kamen.
Tatsächlich wiesen die Frauen, die am Programm teilnahmen, geringere und klinisch bedeutsame Werte auf der Depressionsskala auf. Die Minderung des wahrgenommenen Stresses und die Erhöhung der wahrgenommenen Kontrolle über die Lebensbedingungen waren die Vermittler des besseren Befindens.
Auch wenn die Ergebnisse nicht überraschen, ist die Studie schon allein bemerkenswert, weil es sich um eine quasi-experimentelle Untersuchung handelt mit stärkeren Hinweisen auf Kausalität als bei Beobachtungsstudien, wie z.B. Kohortenstudien.
Auch bestätigt die Studie, dass Interventionen auf der Makroebene (der Politik) die Gesundheit auf der Mikroebene (der Individuen) maßgeblich beeinflussen.
Des weiteren untermauert die Studie, dass der wahrgenommene Stress von den Lebensbedingungen abhängt und einen noch immer unterschätzten Risikofaktor darstellt, in dieser Untersuchung für Depressionen, in anderen Studien (z.B. den Whitehall-Studien) auch für Herz-Kreislauf-Krankheiten.
Ozer EJ, Fernald LC, Weber A, Flynn EP, VanderWeele TJ. Does alleviating poverty affect mothers' depressive symptoms? A quasi-experimental investigation of Mexico's Oportunidades programme. International Journal of Epidemiology 2011;40:1565-76 Abstract
Fleischer NL, Fernald LC, Hubbard AE. Depressive Symptoms in Low-Income Women in Rural Mexico. Epidemiology 2007;18:678-85 Abstract
Oportunidades in Wikipedia (engl.) Link
Reaching Mexico's poorest. Bulletin of the World Health Organisation. August 2006 Link
A Payoff Out of Poverty? Beitrag in der New York Times zur Armutsbekämpfung in Mexico 19.12.2008 Link
Website Conditional Cash Transfers: Reducing Present & Future Poverty Policy Research Report. Link und Download Report
Center for Epidemiologic Studies Depression Scale (CES-D), A Screening Test for Depression Link
Whitehall-Studien in Wikipedia Link
Whitehall-Studien im Lehrbuch Sozialmedizin - Public Health Website, Abschnitt 6.5.1 im Kapitel 6 Soziale Ungleichheit der Gesundheit Download
David Klemperer, 10.1.12
Zu kurze Liegezeiten können gefährlich werden
 Eine interessante internationale Vergleichsstudie veröffentlichte das renommierte us-amerikanische Ärzteblatt Journal of the American Medical Association in seiner ersten Ausgabe des Jahres 2012. Diese Untersuchung bestätigt zwar zum einen das bekannte und gesundheitspolitisch viel diskutierte Phänomen vergleichsweise langer Liegedauern in deutschen Krankenhäusern. Zum anderen aber liefert sie Hinweise darauf, dass eine ökonomisch attraktiv erscheinende Verkürzung der stationären Behandlungszeiten nicht unbegrenzt sinnvoll sein dürfte.
Eine interessante internationale Vergleichsstudie veröffentlichte das renommierte us-amerikanische Ärzteblatt Journal of the American Medical Association in seiner ersten Ausgabe des Jahres 2012. Diese Untersuchung bestätigt zwar zum einen das bekannte und gesundheitspolitisch viel diskutierte Phänomen vergleichsweise langer Liegedauern in deutschen Krankenhäusern. Zum anderen aber liefert sie Hinweise darauf, dass eine ökonomisch attraktiv erscheinende Verkürzung der stationären Behandlungszeiten nicht unbegrenzt sinnvoll sein dürfte.
Die Studienpopulation umfasste insgesamt 5.745 PatientInnen mit einem an Hand typischer EKG-Veränderungen nachweisbaren Herzinfarkt in insgesamt 17 Ländern. Bei der Behandlung des Myokardinfarkts haben verbesserte Behandlungsmöglichkeiten in den letzten Jahren zu einer Verkürzung der Therapiedauer und einer Verbesserung der Ergebnisse geführt. Außerdem sind sowohl die Diagnostik und Dokumentation als auch der klinische Umgang mit diesem Krankheitsbild vergleichsweise einheitlich, so dass Vergleichsanalysen durchaus Aussagekraft besitzen können.
Primärer Endpunkt dieser internationalen Vergleichsstudie waren sämtliche stationären Wiederaufnahmen innerhalb der ersten 30 Tage nach Entlastung aus stationärer Herzinfarktbehandlung. Sekundärer Endpunkt waren alle nicht-elektiven Wiederaufnahmen in den ersten 30 Tagen nach Entlassung, wobei geplante angiografische Erweiterungen der Herzkranzgefäße oder Bypassoperationen explizit ausgenommen waren.
Von den insgesamt 5.571 überlebenden und in die Studie eingeschlossenen InfarktpatientInnen erfolgte bei 631 (11,3%; 95% Konfidenzintervall, 10,5-12,2 %) innerhalb der ersten 30 Tage nach Entlassung eine erneute stationäre Aufnahme. Bei diesen 631 PatientInnen lag die Wiederaufnahmerate in den USA bei 14,5 % (95% KI, 12,9-16,2 %) und bei 9,9 % (95% KI, 9,0-10,9 %) außerhalb der Vereinigten Staaten von Amerika. Abzüglich der geplanten stationären Wiederaufnahmen zur Revaskularisierung erfolgte bei 478 (8,6 %; 95 % KI, 7,8-9,3 %) PatientInnen der gesamten Kohorte innerhalb des ersten Monats nach Abschluss einer stationären Infarktbehandlung eine Rehospitalisierung, wobei dies für 10,5 % (95 % KI, 9,0-11,9 %) der US-PatientInnen und nur 7,7 % (95 % KI, 6,9-8,6 %) der übrigen PatientInnen zutraf. Dabei war zu beobachten, dass die PatientInnen mit frühzeitiger Wiederaufnahme in stationäre Behandlung in höherem Maße an Begleiterkrankungen litten, vor allem an vorbestehender koronarer Herzkrankheit (KHK), Bluthochdruck und Diabetes mellitus, und eine Mehrgefäßerkrankung aufwiesen. Außerdem erwiesen sich Komplikationen während der stationären Infarktbehandlung als Prädiktoren für eine Wiederaufnahme innerhalb des ersten Monats nach Entlassung.
Beim internationalen Vergleich zeigten sich zunächst die folgenden Unterschiede:
• US-PatientInnen waren etwas jünger als die internationale Vergleichsgruppe und wiesen eine diskret höhere Prävalenz einer KHK bzw. vorangegangener Bypassoperationen auf. Die übrigen Charakteristika stimmten weitgehend überein.
• Die stationäre Behandlungsdauer bei akutem Herzinfarkt war in den USA signifikant kürzer als in den anderen Ländern und betrug in 60 % der Fälle (95 % KI, 57,7-62,4 %) 3 Tage oder weniger, während in den anderen Ländern nur 15,9 % (95 % KI, 14,9-17.0%) in den Genuss solch kurzer Behandlungszeiten kamen.
• Während 54 % (95 % KI, 52,4-55,6 %) der InfarktpatientInnen außerhalb der Vereinigten Staaten sechs Tage oder länger in stationärer Behandlung blieben, traf dies nur für 16,6 % (95 % KI, 14,8-18,4 %) ihrer LeidensgenossInnen in den USA zu.
• Bei US-PatientInnen kam es häufiger zur stationären Wiederaufnahme im Rahmen von Revaskularisierungsmaßnahmen wie Dilatationen oder Bypass-Operationen (4,4 gegenüber 2,0 %; 95 % KI, 3,4-5,3 % vs. 1,5-2,4 %; p<0,001 bzw. 0,6 % vs. 1,2 %; 95 % KI, 0,2-1,0 % vs. 0,8-1,5 %; p=0,046).
• In den USA erhielten InfarktpatientInnen bei Entlassung häufiger ß-Blocker und Nitrate, etwas seltener Ticlopidin oder Clopidogrel und Statine und zu einem geringeren Anteil ACE-Hemmer oder Aldosteronantagonisten. Die Verschreibungsraten von ASS waren international ähnlich.
• Die mittlere Verweildauer im Krankenhaus aufgrund eines akuten Myokardinfarkts variierte im internationalen Vergleich recht stark zwischen 3 Tagen in den USA und 8 Tagen in Deutschland.
Im Hinblick auf die Endpunkte der Studie erwies sich neben der Lokalisation des Infarktes, wiederholten ischämischen Ereignissen, chronischer Lungenerkrankung, Bluthochdruck und chronischen Entzündungserkrankungen das Vorliegen einer Mehrgefäßerkrankung als wichtigster Prädiktor für eine kurzfristige stationäre Wiederaufnahme nach Abschluss einer Infarkttherapie, denn hier war die Wahrscheinlichkeit nahezu verdoppelt (OR 1,97; 95 % KI, 1,65-2,35). Die beiden weiteren relevanten Prädiktoren waren die Behandlung im us-amerikanischen Gesundheitswesen, was die Chance auf kurzfristige stationäre Wiederaufnahme um zwei Drittel erhöhte (OR 1,68; 95 % KI, 1,37-2,07) und Herzrasen während des Akutereignisses mit einer OR von 1,09; 95 % KI, 1,05-1,15 je Erhöhung der Herzfrequenz um 10 Schläge pro Minute. Schließt man die erneuten stationären Aufnahmen aufgrund von elektiven Revaskularisierungsmaßnahmen aus, blieb allein die Behandlung im US-System als signifikanter Prädiktor für eine frühzeitige Wiederaufnahme bestehen.
Mit Ausnahme von Dänemark und Schweden zeigte sich in allen Ländern eine geringere Wiederaufnahmerate als in den USA. Die Wahrscheinlichkeit, innerhalb eines Monats nach Entlassung erneut in ein Krankenhaus gehen zu müssen, war in Italien und Deutschland nur etwas mehr als ein Viertel so groß (OR 0,26; 95 % KI, 0,15-0,43 bzw. OR 0,28; 95 % KI, 0,07-0,46), in Kanada nur ein Drittel so groß (OR 0,33; 95 % KI, 0,20-0,56) und in den Niederlanden nur halb so groß wie in den USA (OR 0,50; 95 % KI, 0,30-0,84). Es zeigte sich insgesamt eine umgekehrte Proportionalität zwischen der jeweils landestypischen mittleren Verweildauer und der Wiederaufnahmehäufigkeit, also je kürzer die stationäre Primärtherapie des Infarkts, desto größer ist die Wahrscheinlichkeit einer erneuten Aufnahme innerhalb des ersten Monats.
Von der interessanten Studien von Robb Kociol, Renato Lopes, Robert Clare, Laine Thomas, Rajendra Mehta, Padma Kaul, Karen Pieper, Judith Hochman, Douglas Weaver, Paul Armstrong, Christopher Granger und Manesh Patel mit dem Titel International Variation in and Factors Associated With Hospital Readmission After Myocardial Infarction aus dem JAMA 307 (1), Seiten 66-74, steht für Nicht-AbonentInnen kostenfrei ein Abstract zur Verfügung.
Jens Holst, 4.1.12
Amerikanische Kardiologen: Geld beeinflusst die Indikationsstellung für Belastungsuntersuchungen
 Ärzte reagieren in ihren diagnostischen und therapeutischen Entscheidungen auf finanzielle Anreize. Dieser durch zahlreiche Studien (hier eine Arbeit aus 1990) belegte Sachverhalt wird erneut durch eine kürzlich erschienene Studie bestätigt.
Ärzte reagieren in ihren diagnostischen und therapeutischen Entscheidungen auf finanzielle Anreize. Dieser durch zahlreiche Studien (hier eine Arbeit aus 1990) belegte Sachverhalt wird erneut durch eine kürzlich erschienene Studie bestätigt.
Untersucht wurde, inwieweit die Indikationsstellung für eine Belastungsuntersuchung bei Herzpatienten mit dem finanziellen Vorteil für den Arzt zusammenhängt. Abrechenbar und somit lukrativ ist die Durchführung der Untersuchung und ihre Befundung. Für beide Leistungen gibt es jeweils eine Abrechnungsziffer. Ein Arzt, der zur Untersuchung überweist und selbst weder durchführt noch befundet, kann dies nicht abrechnen - er verdient also nicht daran.
Der finanzielle Vorteil steigt in folgenden Stufen:
1) zur Untersuchung überweisen
2) Untersuchung befunden,
3) Untersuchung durchführen und befunden.
Bei den Patienten handelte es sich um Herzpatienten, die mindestens 90 Tage vor der Untersuchung eine koronaren Revaskularisation erhalten hatten, also einem Eingriff zur Überbrückung (Bypass) oder Aufdehnung (perkutane koronare Intervention, PCI) von Engstellen an den Herzkranzgefäßen. Die Studie prüfte, ob die Indikationsstellung zur Belastungsuntersuchung durch den Arzt mit dem Ausmaß des finanziellen Anreizes zusammenhängt.
Mit einer Belastungsuntersuchung soll der Blutfluss am Herzen und somit der Zustand der Herzkranzgefäße gemessen werden. Bei körperlicher oder durch ein Medikament hervorgerufener Belastung wird die Verteilung einer radioaktiven Substanz (z.B. Technetium 99) gemessen (Nuklearmedizinische Untersuchung) oder das Kontraktionsverhalten des Herzmuskels im Ultraschall beurteilt (Stress-Echokardiographie).
Die Daten von 17.847 Mitgliedern einer großen amerikanischen Krankenversicherung (United Healthcare) wurden ausgewertet, die zwischen November 2004 und Juni 2006 eine Belastungsuntersuchung nach Revaskularisation erhielten.
Insgesamt erhielten 12,2% der Patienten eine der beiden Belastungsuntersuchungen.
Ärzte der Stufe 3 stellten die Indikation für die Nuklearuntersuchung bei 12,6% ihrer Patienten, Ärzte der Stufe 2 bei 8,8% und Ärzte der Stufe 1 bei 5%. Diese "Dosis-Wirkungs-Beziehung" von finanziellem Anreiz und Durchführungsraten zeigte auch sich für die Stressechokardiographie mit 2,8%, 1,4% und 0,4%.
Auch die verfeinerten Auswertungen, die z.B. die Krankheitsschwere der Patienten berücksichtigten, bestätigten den Zusammenhang.
Das Fazit lautet, dass in dieser Studie die Ärzte die Indikation zur Belastungsuntersuchung nicht allein nach medizinischer Notwenigkeit stellen. Vielmehr folgen die Ärzte in der Indikationsstellung den finanziellen Anreizen.
Shah BR, Cowper PA, O'Brien SM, Jensen N, Patel MR, Douglas PS, et al. Association Between Physician Billing and Cardiac Stress Testing Patterns Following Coronary Revascularization. JAMA: The Journal of the American Medical Association 2011;306:1993-2000 Abstract
David Klemperer, 22.11.11
Eine Frage der Ehre? Honorary authorship und ghost authorship noch immer weit verbreitet
 Die korrekte Angabe der Autorenschaft eines wissenschaftlichen Beitrags gilt als notwendig für dessen Glaubwürdigkeit. Eine Reihe von Studien hat gezeigt, dass die wahre Herkunft von Beiträgen durch die sog. Gastautorschaft (im englischen Sprachgebrauch "honorary authorship") und Ghostwriting (engl.: "ghost authorship") verschleiert wird. Im ersteren Fall werden Personen als Autor genannt, die nicht die entsprechenden Kriterien des Internationalen Kommittees von Herausgebern medizinischer Fachzeitschriften (ICMJE) erfüllen - im Extremfall keinerlei Beitrag geleistet haben. Im zweiten Fall hat eine Person wesentliche Beiträge geleistet, z.B. Daten ausgewertet oder den Artikel teilweise oder ganz geschrieben, ohne als Autor genannt zu werden.
Die korrekte Angabe der Autorenschaft eines wissenschaftlichen Beitrags gilt als notwendig für dessen Glaubwürdigkeit. Eine Reihe von Studien hat gezeigt, dass die wahre Herkunft von Beiträgen durch die sog. Gastautorschaft (im englischen Sprachgebrauch "honorary authorship") und Ghostwriting (engl.: "ghost authorship") verschleiert wird. Im ersteren Fall werden Personen als Autor genannt, die nicht die entsprechenden Kriterien des Internationalen Kommittees von Herausgebern medizinischer Fachzeitschriften (ICMJE) erfüllen - im Extremfall keinerlei Beitrag geleistet haben. Im zweiten Fall hat eine Person wesentliche Beiträge geleistet, z.B. Daten ausgewertet oder den Artikel teilweise oder ganz geschrieben, ohne als Autor genannt zu werden.
Üblicherweise wird auf diese Weise vernebelt, dass ein industrieller Sponsor im Hintergrund der veröffentlichten bzw. diskutierten Forschungsergebnisse steht.
Gerade ist eine Studie in vollständiger Form erschienen, über deren Vorstellung im Jahr 2009 auf dem International Meeting of Journal Editors wir bereits berichteten.
Für die Untersuchung wurden aus insgesamt 2297 Veröffentlichungen aus dem Jahr 2008 in 6 namhaften allgemeinmedizinischen Fachzeitschriften (Annals of Internal Medicine, JAMA, Lancet, Nature Medicine, New England Journal of Medicine, PLoS Medicine) 896 Erstautoren zufällig ausgewählt und per Fragebogen (Link zum Fragebogen) danach befragt, inwieweit sie selbst und ggf. die Mitautoren die Kriterien für Autorenschaft erfüllen. 630 Autoren antworteten (70,3%).
Die Veröffentlichungen wurden unterschieden nach Studien (research), Berichten über Studien (reviews) und Editorials.
Die Antworten wurden mit einer analogen Befragung aus dem Jahr 1996 verglichen.
Gastautorschaft oder Ghost writing lag im Jahr 2008 bei insgesamt 21% der Veröffentlichungen vor, im Jahr 1996 waren es noch 29,3% gewesen.
Der Anteil der Beiträge mit Gastautorschaft betrug 2008 17,6% (96 von 545) (1996: 29,2%) mit dem höchsten Anteil (29,3% bzw. 12 von 41) bei Nature Medicine und dem niedrigsten Anteil (12,2% bzw. 18 von 147) beim New England Journal of Medicine.
Bezogen auf die unterschiedlichen Beitragstypen lauten die Ergebnisse: Forschung 25% (1996: 16,3%), Editorials 11,2 % (1996: 20,8%), Berichte 15% (1996: 25,5%).
Der Anteil der Beiträge mit Ghost authorship betrug im Jahr 2008 insgesamt 7,9% (49 von 622) (1996: 11,5%)gegenüber 11,5% im Jahr 1996 und reichte von 2,1% (1 von 48) bei Nature bis 11,0% (18 von 163) beim New England Journal of Medicine. Bezogen auf die Art der Beiträge gab es keine wesentlichen Unterschiede.
Unangemessene Autorenschaft ("inappropriate auhorship") ist somit generell dieser Untersuchung und den Kriterien der ICJME zufolge von 29% auf 21 % gesunken. In Anbetracht der Tatsache, dass die untersuchten Fachzeitschriften Beiträge mit unangemessener Autorenschaft nicht annehmen, wenn sie davon wissen, erscheinen 21% nicht niedrig. Noch dazu ist der Anteil von Gastautoren bei Forschungsartikeln - also in der Regel Originalstudien - von 16,3 auf 25% angestiegen. Entwarnung kann somit nicht gegeben werden.
Ein weiterer kritischer Aspekt sind die Kriterien der ICJME, die selbst bei Einhaltung nicht allzu tauglich darin sind, die Herkunft einer Studie offenzulegen (wir berichteten Link). In einem Editorial stellen die Herausgeber der Zeitschrift Neurology ihre differenzierten strikteren Kriterien für die Autorenschaft vor.
Volltext Link
Kriterien der ICMJE für Autorenschaft Link
Kriterien von Neurology für Autorenschaft Link
Editorial Link im BMJ (Extrakt)
David Klemperer, 5.11.11
Less is more: 6,76 Mrd. Dollar für die "Top 5" der überflüssigen Maßnahmen in der US-Primärmedizin
 Vor Kurzem haben Arbeitsgruppen von amerikanischen Ärzten die "Top 5" der überflüssigen medizinischen Maßnahmen im Bereich der die Kinderheilkunde, der Inneren Medizin und der Allgemeinmedizin bestimmt (wir berichteten).
Vor Kurzem haben Arbeitsgruppen von amerikanischen Ärzten die "Top 5" der überflüssigen medizinischen Maßnahmen im Bereich der die Kinderheilkunde, der Inneren Medizin und der Allgemeinmedizin bestimmt (wir berichteten).
Die Häufigkeit und die Kosten der Top 5 haben Wissenschaftler jetzt für Primärärzte in den USA berechnet. Grundlage waren Abrechnungsdaten der ambulanten Versorgung.
Ausgewertet wurden die Besuche von Patienten bei ihren Hausärzten entsprechend der Anlässe, die zu den überflüssigen Top 5-Leistungen führen können. Ausreichende Daten waren für 3 der 5 Leistungen verfügbar. Berechnet wurde der Anteil der Besuche, die tatsächlich zu Top 5-Leistungen führten. Dieser Anteil betrug 1,4% für die Knochendichtemessung bei Frauen unter 65 Jahren und 56% für ein großes Blutbild im Rahmen einer Routineuntersuchung.
Die Gesamtkosten für überflüssige Maßnahmen der Primärärzte für die Top 5 wurden mit 6,76 Mrd. Dollar kalkuliert.
Im Einzelnen war das große Blutbild im Rahmen eines Routinechecks mit 56% die häufigste überflüssige Aktivität mit Kosten von 32,7 Mio. Dollar. Die Knochendichtemessung bei Frauen unter 65 Jahren addierte sich auf 527 Mio. Dollar auf. Die höchsten Kosten, 5,8 Mrd. Dollar, verursachten die Ärzte durch Verschreibung von Markenpräparaten anstelle von Generika für Statine zur Blutfettsenkung.
Auch wenn es mehr als offensichtlich ist, an welchen Stellen mit weniger medizinischem Aufwand eine bessere Qualität zu erzielen ist, erscheint die Umsetzung in die Praxis schwierig. Der Versorgungsforschung - auch in Deutschland - bietet sich hier ein lohnendes Arbeitsfeld.
Kale MS, Bishop TF, Federman AD, Keyhani S. "Top 5" Lists Top $5 Billion. Arch Intern Med 2011:archinternmed.2011.501 Link zum Volltext
David Klemperer, 13.10.11
"Individuelle Gesundheitsleistungen" - im günstigen Falle überflüssig, zumeist nutzlos oder schädlich
 Über die sog. Individuellen Gesundheitsleistungen, die treffender als Selbstzahlerleistungen bezeichnet werden sollten, haben wir verschiedentlich berichtet. Die Bundesärztekammer definiert Individuelle Gesundheitsleistungen, als Leistungen, die "aus ärztlicher Sicht notwendig oder empfehlenswert, zumindest aber vertretbar" sein sollten.
Über die sog. Individuellen Gesundheitsleistungen, die treffender als Selbstzahlerleistungen bezeichnet werden sollten, haben wir verschiedentlich berichtet. Die Bundesärztekammer definiert Individuelle Gesundheitsleistungen, als Leistungen, die "aus ärztlicher Sicht notwendig oder empfehlenswert, zumindest aber vertretbar" sein sollten.
Mit dem Angebot von Selbstzahlerleistungen wird häufig der unzutreffende Eindruck erweckt, dass die Leistungen der Gesetzlichen Krankenversicherung aus Kostengründen eingeschränkt seien. Tatsache ist, dass den Kriterien der GKV - zumindest dem Anspruch nach - nur solche Leistungen genügen, die mehr Nutzen als Schaden versprechen. Sind die Kriterien "ausreichend, zweckmäßig und wirtschaftlich" erfüllt, muss die GKV die Kosten übernehmen.
Ein HTA-Bericht des Deutschen Instituts für Medizinische Dokumentation und Information (DIMDI) dokumentiert jetzt die Verbreitung und den (fehlenden) Nutzen der gängigsten Leistungen.
Je nach Studie haben zwischen 19% und 53% der Versicherten schon einmal ein Angebot für eine Selbstzahlerleistung erhalten. Zumeist haben die Patienten das Angebot angenommen (77% bzw. 80%). Wesentlich geringer ist der Anteil der Versicherten, die selber nach einer Selbstzahlerleistung gefragt haben (16% bis 19%).
Selbstzahlerleistungen werden also sehr viel stärker angeboten als nachgefragt.
Die zwei am häufigsten durchgeführten Selbstzahlerleistungen sind das Screening auf Glaukom (Grüner Star) mittels verschiedener ophthalmologischer Tests und das Screening auf Eierstock- und Gebärmutterkrebs mittels vaginalen Ultraschalls.
Dazu haben die Autoren folgende Fragen gestellt:
• Wie ist die Evidenz zur klinischen Effektivität des jeweiligen Screenings? Das heißt, wie sieht die Nutzen-Schaden-Bilanz hinsichtlich Sterblichkeit, Krankheitshäufigkeit und Lebensqualität für die Screeningteilnehmer im Vergleich zur bisherigen Versorgungssituation aus?
• Gibt es Gruppen, für die diese Screeningmaßnahme sinnvoll scheint?
Das Fazit der Autoren lautet für das Glaukomscreening:
"Auf der derzeitigen Evidenzgrundlage kann ein Screening auf Glaukom nicht empfohlen werden."
Das Screening auf Krebserkrankungen hat grundsätzlich die Minderung der Gesamtsterblichkeit und der Sterblichkeit an der jeweiligen Krebserkrankung zum Ziel. Bezüglich Eierstockkrebs und Gebärmutterkrebs liegen bislang keine Daten zur Mortalität vor. Eine abgeschlossene und zwei noch laufende randomisierte kontrollierten Studien belegen aber gravierende Schäden: hinter einem auffälligen Befunde im vaginalen Ultraschall (VUS) steckt nur in 0,75% bzw. 2,8% ein invasives Karzinom. Um ein invasives Karzinom zu entdecken, müssen zwischen 30 und 35 Operationen durchgeführt werden.
Die Autoren formulieren ihr Fazit diplomatisch: "Der Nutzen des VUS-Screenings zur Früherkennung des Ovarialkarzinoms kann ohne patientenrelevante Zielgrößen, wie Mortalität oder Lebensqualität, nicht ausreichend bewertet werden." Weniger diplomatisch ausgedrückt, läuft das VUS-Screening auf Körperverletzung im großen Stil hinaus.
Eine kürzlich durchgeführte, noch nicht veröffentlichte Befragung im Rahmen des Bertelsmann-Gesundheitsmonitors erbrachte Ergebnisse, welche die Ärzteschaft nachdenklich machen sollten. Mehr als 90 Prozent der Befragten vermuten, dass ambulant tätige Ärzte unnötige und überflüssige Leistungen erbringen und bejahen dies auch für sogenannte Selbstzahlerleistungen. Betrachtet man hier nur die Personen, die sich tatsächlich ein Urteil zutrauen (n=1.650), haben 66 Prozent aller Befragten den Eindruck, dass überflüssige Leistungen, die Patienten selbst bezahlen müssen, oft und sehr oft erbracht werden.
Als "Gegenmittel" haben die Kassenärztliche Bundesvereinigung und die Bundesärztekammer im Jahr 2009 eine vom Deutschen Netzwerk Evidenzbasierte Medizin entworfene Broschüre herausgegeben. Wenn Patienten die darin empfohlenen Fragen an den Arzt stellen und der Arzt zutreffende Antworten gibt, würde dies den Markt vermutlich austrocknen.
Individuelle Gesundheitsleistungen. Deutsches Institut für Medizinische Dokumentation und Information (DIMDI). Schriftenreihe Health Technology Assessment, Bd. 113
Langfassung Download
Kurzfassung Download
Website DIMDI Link
SELBST ZAHLEN? Individuelle Gesundheits-Leistungen (IGeL) - ein Ratgeber für Patientinnen und Patienten. Herausgeber: Bundesärztekammer und Kassenärztliche Bundesvereinigung in Zusammenarbeit mit dem Deutschen Netzwerk Evidenzbasierte Medizin Donload.
David Klemperer, Marie-Luise Dierks. Das Wissen über Evidenzbasierte Medizin und Qualitätssicherung medizinischer Leistungen: Erfahrungen und Einschätzungen der Bürger. Gesundheitsmonitor der Bertelsmann-Stiftung Link
David Klemperer, 4.10.11
24% aller Todesfälle bei den mit weniger als 75 Jahren Verstorbenen in 16 Ländern wären vermeidbar gewesen!
 Die gute Nachricht einer Untersuchung über Todesfälle bei den unter 75-Jährigen in 16 mehr oder weniger wohlhabenden Ländern Europas, Nordamerikas und Asiens (Australien, Österreich, Dänemark, Finnland, Frankreich, Griechenland, Irland, Italien, Japan, Niederlande, Neuseeland, Norwegen, Schweden, Großbritannien, die USA und Deutschland), die durch rechtzeitige und wirksame gesundheitliche Versorgung vermeidbar gewesen wären (Konzept der "amenable mortality"),lautet: Die Häufigkeit sank in 10 der 16 Länder zwischen 1997-1998 und 2006-2007 um 30% und mehr. Am stärksten sank die Rate der vermeidbaren Todesfälle mit rund 42% in Irland, am schwächsten mit 20,5% in den USA.
Die gute Nachricht einer Untersuchung über Todesfälle bei den unter 75-Jährigen in 16 mehr oder weniger wohlhabenden Ländern Europas, Nordamerikas und Asiens (Australien, Österreich, Dänemark, Finnland, Frankreich, Griechenland, Irland, Italien, Japan, Niederlande, Neuseeland, Norwegen, Schweden, Großbritannien, die USA und Deutschland), die durch rechtzeitige und wirksame gesundheitliche Versorgung vermeidbar gewesen wären (Konzept der "amenable mortality"),lautet: Die Häufigkeit sank in 10 der 16 Länder zwischen 1997-1998 und 2006-2007 um 30% und mehr. Am stärksten sank die Rate der vermeidbaren Todesfälle mit rund 42% in Irland, am schwächsten mit 20,5% in den USA.
Die für die Bevölkerung in einigen dieser Länder weniger guten Nachrichten lauten aber:
• 2006/2007 waren 24% der Todesfälle bei den unter 75-Jährigen in den 16 Ländern vermeidbar.
• Die Rate der vermeidbaren Todesfälle war mit 55 Todesfällen pro 100.000 Personen in Frankreich am niedrigsten und in den USA mit 95,5 Todesfällen/100.000 Personen am höchsten. Niedrig war diese Rate auch noch in Australien und Italien, hoch in Großbritannien und Dänemark.
• Deutschland lag wie in den meisten international vergleichenden Studien im Mittelfeld: 1997/98=106 und 2006/07=78 vermeidbare Todesfälle/100.000 Personen.
• Was die Ratenunterschiede wirklich bedeuten, machen die AutorInnen an einem Beispiel deutlich: Wenn die USA es geschafft hätten, das Niveau der drei besten Länder Frankreich, Australien und Italien zu erreichen, wären dort 2006/2007 84.300 weniger Personen unter 75 Jahren gestorben.
Die AutorInnen schauten sich für diese Untersuchung im Auftrag des Commonwealth Fund die Mortalitätsdaten der Weltgesundheitsorganisation (WHO) und die dokumentierten Todesursachen im Zusammenhang mit ausgewählten Infektionserkrankungen von Kindern, Krebs, Diabetes, Schlaganfall, Bluthochdruck, ischämischen Herzerkrankungen und Komplikationen bei üblichen Operationen an.
Von dem am 12. September online veröffentlichten Aufsatz "Variations in Amenable MortalityTrends in 16 High-Income Nations" von E. Nolte und M. McKee in der Fachzeitschrift "Health Policy" gibt es keine kostenlose Version. Eine Zusammenfassung der wichtigsten Ergebnisse gibt es aber kostenlos in der "In the Literature"-Reihe des Commonwealth Fund.
Bereits im August 2011 waren Ergebnisse einer Untersuchung über die Häufigkeit der durch Versorgungsangebote vermeidbaren Todesfälle in den USA veröffentlicht worden. Sie zeigten, dass es zusätzlich unabhängig vom Niveau innerhalb von Ländern erhebliche Unterschiede gibt. Auch vom Aufsatz Mortality Amenable to Health Care in the United States: The Roles of Demographics and Health Systems Perfor-mance von S. C. Schoenbaum, C. Schoen, J. L. Nicholson und J. C. Cantor, am 25. August 2011 online im "Journal of Public Health Policy" veröffentlicht, gibt es eine Zusammenfassung in der Reihe "In the Literature" des Commonwealth Fund.
Bernard Braun, 28.9.11
Geographische Versorgungsunterschiede und Shared Decision Making - Reports aus den USA und England
 Für Bewohner von St. Cloud, Minnesota, ist die Wahrscheinlichkeit, eine koronare Bypass-Operation zu erhalten halb so groß im Vergleich zu den Bewohnern von Detroit Lakes. Die Wahrscheinlichkeit, an der Wirbelsäule operiert zu werden, ist hingegen zweifach höher als in Rochester. Diese Art von geographischen Versorgungsunterschieden bereitet die Arbeitsgruppe um John Wennberg seit mehreren Jahrzehnten anhand von Medicare-Daten auf. Daten und Analysen werden im Dartmouth-Atlas of Healthcare veröffentlicht (wir berichteten mehrfach).
Für Bewohner von St. Cloud, Minnesota, ist die Wahrscheinlichkeit, eine koronare Bypass-Operation zu erhalten halb so groß im Vergleich zu den Bewohnern von Detroit Lakes. Die Wahrscheinlichkeit, an der Wirbelsäule operiert zu werden, ist hingegen zweifach höher als in Rochester. Diese Art von geographischen Versorgungsunterschieden bereitet die Arbeitsgruppe um John Wennberg seit mehreren Jahrzehnten anhand von Medicare-Daten auf. Daten und Analysen werden im Dartmouth-Atlas of Healthcare veröffentlicht (wir berichteten mehrfach).
Eine neuere Ausgabe des Dartmouth mit dem Titel "Improving Patient Decision-Making in Health Care" richtet sich auch an die Patienten. Auf Grundlage von Versorgungsdaten des US-Bundesstaates Minnesota legen die Autoren die mit den Versorgungsunterschieden verbundenen Probleme und die daraus folgende Notwendigkeit der Beteiligung der Patienten an den Entscheidungen dar.
Der erste Teil fasst einige der Ursachen für die Versorgungsunterschiede dar. So werden Patienten nicht immer darüber informiert, dass überhaupt eine Entscheidung zu treffen ist. In anderen Fällen wird ihnen nicht erklärt, worum es bei der Entscheidung geht. Schlecht informierte Patienten delegieren ihre Entscheidungen an ihre Ärzte, die dann ihre eigenen Präferenzen zugrunde legen. Auch gehen bei Ärzten die Meinungen darüber, was die beste Behandlung ist, oft weit auseinander. Das Ergebnis: Patienten erhalten häufig nicht die Behandlung, für die sie sich entscheiden würden, wenn sie gut informiert wären.
Im zweiten Teil geht es um die Entscheidungsfindung bei 8 Krankheitsbildern. Der Leser findet hier die wesentlichen Informationen über die Krankheitsbilder und die Behandlungsoptionen.
Zusätzlich werden die Operationsraten auf der Ebene der Krankenhauseinzugsbereiche dargestellt.
Die Krankheitsbilder bzw. Entscheidungssituationen:
• Brustkrebs im Frühstadium
• stabile Angina pectoris bzw. Brustschmerz durch koronare Herzkrankheit
• Kreuzschmerz
• Arthrose von Kniegelenk oder Hüftgelenk
• Verengung der Halsschlagadervergrößerung
• Prostatakrebs im Frühstadium
• gutartige Prostata (Behandlung und Screening)
Hier gilt, dass die Entscheidung zwischen zwei Behandlungsmöglichkeiten - von denen eine die Nicht-Behandlung sein kann - sinnvoll nur von einem gut informierten Patienten getroffen werden kann. Geht es allein um Beschwerdelinderung - wie bei der Versorgung mit Bypass oder Stent bei stabiler koronarer Herzkrankheit, sind es die Beschwerden, die dadurch gegebenen Einschränkungen und Auswirkungen auf die Lebensqualität, die der Patient mit den Nutzenwahrscheinlichkeiten und Schadensrisiken der Operation abwägen muss. Wennberg hat dafür den Begriff "Präferenz-sensitive Entscheidung" geprägt. Die Unterschiede für die koronare Bypass-Operation sind beträchtlich - in Pueblo, Colorado erhielten in den Jahren 2002-2007 1,9 von 1.000 Versicherten einen Bypass, in McAllen, Texas 8,9 pro Tausend. Noch größer sind die Unterschiede bei der Implantation eines Stents: in Honolulu wurde der Eingriff an 3,6 von 1.000 Versicherten durchgeführt, in Elyria, Ohio an 37,3 pro Tausend.
Im dritten Teil werden für Patienten und Behandler die Grundlagen von Shared Decision Making in knapper Form dargelegt.
Shared Decision Making ist auch das Thema eines Reports des King`s Fund, einem Londoner Think Tank für versorgungspolitische Themen.
"Shared decision-making is the principal mechanism for ensuring that patients get 'the care they need and no less, the care they want, and no more" lautet ein Kernsatz aus einer Expertise des King's Fund.
"Die Versorgung, die sie benötigen und nicht weniger, die Versorgung die sie wünschen und nicht mehr" - über diese Anforderung an die medizinische Versorgung von Kranken und Gesunden dürfte weitgehend Einigkeit bestehen. Wie wenig sie realisiert ist, zeigt auch der vom Dartmouth-Atlas inspirierte NHS Atlas of Variation in Healthcare (wir berichteten).
Der King's Fund schließt mit seinem Report ausdrücklich an eine Rede des Englischen Gesundheitsministers Andrew Lansley an, der eine Versorgung im NHS forderte, die von den Patienten gesteuert wird, im Sinne von "no decision about me, without me". Der Report hat offensichtlich zum Ziel, Shared Decision Making an die Politik und an die Bevölkerung zu kommunizieren und vermittelt gut aufbereitetes Grundlagenwissen zum Thema.
Ein weiterer kürzlich veröffentlichter Report des King's Fund mit dem Titel "Variations in health care. The good, the bad and the inexplicable" vermittelt Grundlagen über geographische Versorgungsunterschiede. "Gute" Unterschiede infolge unterschiedlicher Krankheitshäufigkeiten und unterschiedlicher Patientenpräferenzen werden kontrastiert mit "schlechten", medizinisch nicht begründbaren Unterschieden.
Improving Patient Decision-Making in Health Care: A 2011 Dartmouth Atlas Report Highlighting Minnesota. Website Download
The Dartmouth Atlas of Healthcare. Website
King's Fund. Making shared decision-making a reality. No decision about me, without me. Website. Download
Variations in health care. The good, the bad and the inexplicable. Website. Download
The NHS Atlas of Variation in Healthcare. Website
David Klemperer, 12.9.11
Spät aber endlich! Mehr Transparenz über die regionale gesundheitliche Versorgung in Deutschland.
 Auch wenn es im § 70 des Sozialgesetzbuch V seit 1989 verpflichtend heißt, Krankenkassen und Leistungserbringer "haben eine bedarfsgerechte und gleichmäßige
Versorgung der Versicherten zu gewährleisten" und "auf eine humane Krankenbehandlung ihrer Versicherten hinzuwirken" entspricht die aktuelle Wirklichkeit der folgenden Feststellung des Vorsitzenden der Kassenärztlichen Bundesvereinigung (KBV), Andreas Köhler: "Im Hinblick auf die Frage, wie gut die Bevölkerung einer Region insgesamt versorgt ist, tappen wir nach wie vor weitgehend im Dunkeln". Weder werde der regionale Versorgungsbedarf systematisch erhoben, noch existiere für die Entscheidungsträger im Gesundheitswesen eine allgemeine Informationsquelle, um regionale Unterschiede in der Inanspruchnahme verschiedener Versorgungsstrukturen oder in der Qualität der Versorgungsprozesse zu erkennen, fasst das "Deutsche Ärzteblatt" die weiteren Ausführungen Köhlers zusammen.
Auch wenn es im § 70 des Sozialgesetzbuch V seit 1989 verpflichtend heißt, Krankenkassen und Leistungserbringer "haben eine bedarfsgerechte und gleichmäßige
Versorgung der Versicherten zu gewährleisten" und "auf eine humane Krankenbehandlung ihrer Versicherten hinzuwirken" entspricht die aktuelle Wirklichkeit der folgenden Feststellung des Vorsitzenden der Kassenärztlichen Bundesvereinigung (KBV), Andreas Köhler: "Im Hinblick auf die Frage, wie gut die Bevölkerung einer Region insgesamt versorgt ist, tappen wir nach wie vor weitgehend im Dunkeln". Weder werde der regionale Versorgungsbedarf systematisch erhoben, noch existiere für die Entscheidungsträger im Gesundheitswesen eine allgemeine Informationsquelle, um regionale Unterschiede in der Inanspruchnahme verschiedener Versorgungsstrukturen oder in der Qualität der Versorgungsprozesse zu erkennen, fasst das "Deutsche Ärzteblatt" die weiteren Ausführungen Köhlers zusammen.
Der Anlass dieser für ein Gesundheitssystem, das allein die gesetzlich Krankenversicherten seit Jahren jährlich mehr als 150 Milliarden Euro kostet, deprimierenden Defizitanalyse, ist das frisch gestartete Projekt eines Versorgungsatlas, das in einigen Jahren vielleicht in die Nähe der international zum Teil seit Jahrzehnten vorbildlich funktionierenden Berichterstattungssysteme wie des Dartmouth-Atlas in den USA gelangen könnte.
Zu den Zielen des von Beginn an im Internet zugänglichen Werkes gehört "die alltagstaugliche Darstellung wissenschaftlicher Ergebnisse", die von Einrichtungen wie dem Zentralinstitut für kassenärztliche Versorgung der KBV (ZI), Krankenkassen, Universitäten und anderen Einrichtungen "eingestellt" werden können.
Der Versorgungsatlas
• "bietet eine öffentlich zugängliche Informationsquelle zu einer stetig wachsenden Anzahl ausgewählter Themen aus der medizinischen Versorgung in Deutschland. Schwerpunkt des Versorgungsatlas sind regionale Unterschiede in der medizinischen Versorgung und deren Ursachen."
• Auf der Website soll man "Forschungsergebnisse und Analysen zu regionalen Besonderheiten und Unterschieden in den Strukturen, Abläufen und Ergebnissen der medizinischen Versorgung (finden), die Anhaltspunkte für Möglichkeiten der Verbesserung der Versorgung bieten."
• Feedback und Ergänzungen zu bereits vorhandenen Informationen sind ausdrücklich erwünscht.
Das Startpaket liefert das ZI mit Studien über die Inanspruchnahme der Polysomnographie im regionalen Vergleich, Influenza-Impfraten bei Patienten > 60 Jahre im Jahr 2007, Influenza-Impfraten im Jahr 2007 und einem methodischen Beitrag zu den Unschärferelationen patientenbezogener Abrechnungsdaten gemäß § 295 SGB V im regionalen Vergleich (Verdünnungsquote).
Eine Aussage eines ersten Beitrag zeigt aber auch, dass das Veröffentlichen von Studien alleine noch lange kein theoretisch solider und für Nutzer des Versorgungssystems qualitativ hochwertig praktisch orientierender Beitrag zur Versorgung sein muss. So gibt es zu der Behauptung "Influenza-Impfungen stellen eine wirksame Maßnahme zum Schutz gegen die Influenza dar" je nachdem was unter Schutz verstanden wird, kontroverse oder relativierende wissenschaftliche Positionen (vgl. dazu z.B. einen Forums-Beitrag über Ergebnisse der internationalen Forschung).
Wen das Startpaket interessiert oder wer sich laufend über den Fortschritt der Initiative informieren will, findet den Versorgungsatlas ab sofort kostenlos im Internet.
Bernard Braun, 31.8.11
Subjektive Gründe für Zugangsprobleme zur gesundheitlichen Versorgung? Zur Bedeutung der Annahme, Zugangsbarrieren seien "normal".
 Zahlreiche organisatorische, finanzielle, soziale oder räumliche Barrieren verhindern in allen Gesundheitssystemen bestimmten Bevölkerungsgruppen, die oft zugleich den größten Versorgungsbedarf haben, den Zugang zu für sie notwendigen Leistungen. Die Gründe für die Existenz und Persistenz solcher Hindernisse sind vielfältig und überwiegend auch politisch beeinflussbar.
Zahlreiche organisatorische, finanzielle, soziale oder räumliche Barrieren verhindern in allen Gesundheitssystemen bestimmten Bevölkerungsgruppen, die oft zugleich den größten Versorgungsbedarf haben, den Zugang zu für sie notwendigen Leistungen. Die Gründe für die Existenz und Persistenz solcher Hindernisse sind vielfältig und überwiegend auch politisch beeinflussbar.
Auf eine qualitativ sehr spezielle und beeinflussbare subjektive oder sozio-mentale Barriere auf Seiten der Personen, die einen Versorgungsbedarf haben, weist nun eine kleine qualitative Studie auf der Basis von Interviews mit 13 Frauen im Alter von 24 bis 77 Jahren aus Kolumbien hin. Die Frauen hatten unterschiedliche sozio-kulturelle und ökonomische Hintergründe. In den Interviews ging es um von den Frauen wahrgenommene Barrieren zu einer rechtzeitigen Diagnostik und Behandlung von Brustkrebs.
Eine wichtige Erschwernis war, dass die meisten Frauen die Barrieren mangels Systemkenntnissen überhaupt nicht als solche erkannten. Als zweite Barriere nannten die WissenschaftlerInnen das Phänomen, dass viele Frauen die Existenz von Barrieren, eines erschwerten Leistungszugang und eines geringeren Gesundheitsversorgungsniveaus als völlig normal oder "natürlich" betrachteten ("normalization of health care system barriers") und nicht entfernt auf den Gedanken kamen, daran etwas ändern zu können.
Auch wenn die Verallgemeinerbarkeit dieser Beobachtungen sowohl für Kolumbien als auch andere Länder nicht gesichert ist, sollte in künftigen Studien auf die Möglichkeit einer derartigen Normalitätsannahme geachtet werden. Wenn ein solches Paradigma wirklich so bedeutend ist, stellt sich allerdings die Frage, ob die in der kolumbianischen Studie geäußerte Hoffnung, dieses Paradigma zu erschüttern oder zu beseitigen, nicht seine Persistenz unterschätzt.
Der komplette Text der im Mai 2011 nur in Spanisch veröffentlichten Studie Acostumbrarse a las barreras: Estudio cualitativo de las barreras del sistema de salud colombiano para el diagnóstico y tratamiento oportuno de cáncer de mama von Clara Victoria Giraldo und Grey Yuliet Ceballos G. ist kostenlos erhältlich.
Bernard Braun, 21.6.11
Das Nebeneinander von Hungersterblichkeit und des Verderbens eines Drittels aller weltweit produzierten Nahrungsmittel
 Das, was vom üppigen Inhalt der Supermarkt-Nahrungsmittelregale in den meisten europäischen und nordamerikanischen Ländern jährlich in den Müll wandert (222 Millionen Tonnen) entspricht in etwa der kompletten Nettoproduktion an Nahrungsmitteln in der Sub-Sahararegion (230 Millionen Tonnen), in der wegen des Mangels an Nahrungsmitteln eine überdurchschnittliche Hungersterblichkeit von Müttern, Neugeborenen und Kindern existiert.
Das, was vom üppigen Inhalt der Supermarkt-Nahrungsmittelregale in den meisten europäischen und nordamerikanischen Ländern jährlich in den Müll wandert (222 Millionen Tonnen) entspricht in etwa der kompletten Nettoproduktion an Nahrungsmitteln in der Sub-Sahararegion (230 Millionen Tonnen), in der wegen des Mangels an Nahrungsmitteln eine überdurchschnittliche Hungersterblichkeit von Müttern, Neugeborenen und Kindern existiert.
Ein Drittel aller in der Welt produzierten Nahrungsmittel mit einem Gewicht von 1,3 Milliarden Tonnen geht vom Anbau, die Ernte über die Weiterverarbeitung und die Distribution bis zum häuslichen Kühlschrank verloren oder verdirbt unkonsumiert. Den 670 Millionen Tonnen verdorbener Nahrungsmittel in der so genannten entwickelten Welt stehen in den Entwicklungsländern absolut immerhin 630 Millionen Tonnen gegenüber.
Pro Kopf sind aber die Europäer und Nordamerikaner auch bei der Vernichtung von Nahrungsmitteln "Weltmeister": Bei ihnen verderben jährlich und pro Kopf 95 bis 115 Kilogramm, während es in der Sub-Sahararegion und Südostasien "nur" 6 bis 11 Kilogramm pro Kopf und Jahr sind. Während in Europa und Nordamerika der Schwerpunkt auf dem Verderben nach Ernte, Kauf und ordentlicher Lagerung liegt, verderben Nahrungsmittel in Entwicklungsländern aber häufig bereits vor der Ernte, auf dem Transport oder wegen der schlechten Lagerung beim Konsumenten.
Zusätzlich zu dem Problem des Nebeneinanders einer Überproduktion von verdorbenen Nahrungsmittel und der weltweit ungleich verteilten Hungersterblichkeit, weisen die AutorInnen des Berichts auf die sinnlose Zerstörung der enormen Ressourcen hin, die zur Nahrungsmittelproduktion eingesetzt werden und außerdem auf die "Sinnlosigkeit" der dadurch erzeugten Treibhausgase.
Dies alles sind Ergebnisse des gerade erschienenen Reports "Global Food Losses and Food Waste" der Welternährungsorganisation FAO der UN.
Angesichts der Nahrungsmittelverluste geben die VerfasserInnen zu bedenken, dass alle Anstrengungen das Verderben von Nahrungsmitteln zu verhindern sinnvoller sind und Vorrang gegenüber den Bemühungen haben sollten, noch mehr Nahrungsmittel zu produzieren.
Den 38-Seiten-Bericht "Global Food Losses and Food Waste. extent, causes and prevention" von Jenny Gustavsson, Christel Cederberg und Ulf Sonesson vom "Swedish Institute for Food and Biotechnology (SIK)" und Robert van Otterdijk sowie Alexandre Meybeck von der FAO gibt es komplett kostenlos.
Bernard Braun, 21.5.11
WHO-Einsatz für universelle Sicherung abgeschwächt
 Auf der Weltgesundheits-Versammlung am 16. und 17. Mai dieses Jahres brachte die schwarz-gelbe Bundesregierung einen Resolutionsantrag zum Thema der universellen Absicherung gegen Krankheitsrisiken ein. Die daraus resultierende Resolution WHA64.9, die im Mai dieses Jahres die Zustimmung der 64. Jahresvollversammlung der Weltgesundheitsorganisation WHO erhielt, trägt den viel versprechenden Namen Sustainable Health Financing Structures and Universal Coverage.
Auf der Weltgesundheits-Versammlung am 16. und 17. Mai dieses Jahres brachte die schwarz-gelbe Bundesregierung einen Resolutionsantrag zum Thema der universellen Absicherung gegen Krankheitsrisiken ein. Die daraus resultierende Resolution WHA64.9, die im Mai dieses Jahres die Zustimmung der 64. Jahresvollversammlung der Weltgesundheitsorganisation WHO erhielt, trägt den viel versprechenden Namen Sustainable Health Financing Structures and Universal Coverage.
Damit griff die konservativ-liberale deutsche Regierung ein Thema auf, das bereits frühere Bundesregierungen seit etlichen Jahren recht erfolgreich besetzt und vorangetrieben hatten. In diesem Sinne hatten die liberalen Bundesminister Philipp Rösler (BMG) und Dirk Niebel (BMZ) zuletzt November 2010 ihre volle Unterstützung für den Weltgesundheitsbericht 2010 geäußert, der unter dem Titel Health Systems Financing - The Path to Universal Coverage eindeutige Voten zur Ausweitung der sozialen Absicherung gegenüber gesundheitlichen Risiken lieferte. Wie bereits an anderer Stelle im Forum Gesundheitspolitik eingehend dargestellt, fordert der Bericht die Länder der Welt auf, die Absicherung auf alle BürgerInnen auszuweiten, ihnen ein umfangreiches Leistungspaket vorzuhalten und sie vor finanziellen Belastungen im Krankheitsfall zu schätzen. Die Abschlusserklärung der Konferenz las sich auf jeden Fall erheblich eindeutiger in der Sache und klarer in der Forderung an alle Länder, den sozialen Schutz ihrer Bevölkerungen beständig zu verbessern.
Die von der Bundesregierung eingebrachte und im Mai 2011 verabschiedete Resolution lässt nun allerdings einige Aufweichungen grundlegender gesundheitspolitischer Positionen erkennen. Dies gilt insbesondere für die Forderung nach Verringerung von Selbstbeteiligungen, denn es heißt nun, die Weltgesundheitsversammlung bitte die Mitgliedsländer dringend, sicherzustellen, dass die Gesundheitsfinanzierungssysteme sich so entwickeln, dass bedeutende Zuzahlungen bei Inanspruchnahme vermieden werden (to ensure that health-financing systems evolve so as to avoid significant direct payments at the point of delivery), und zwar um ruinierende Ausgaben und gesundheitsbedingte Verarmung zu vermeiden. Anschließend fordert die WHA die Länder auf, universelle Systeme zur Absicherung gegen Krankheitsrisiken anzustreben, um in angemessenem Umfang bezahlbare Gesundheitsversorgung abzusichern (to provide an adequate scope of health care and services and level of costs covered).
BeobachterInnen führen die aus gesundheits- und entwicklungspolitischer Sicht ausgesprochen schwachen Forderungen in Bezug auf Zuzahlungen und universelle Absicherung im Krankheitsfall vor allem auf den Einflussnahme Schwedens und der USA zurück. Der konservativen schwedischen Regierung war es offenbar wichtiger, ihr auf hohen Eigenbeteiligungen beruhendes Gesundheitswesen vor einer Überprüfung an WHO-Resolutionen zu bewahren, als sich konsequent für mehr soziale Gerechtigkeit in der Welt einzusetzen. Vergleichbar dürfte die Motivation der US-Regierung gewesen sein, sich nicht durch WHA-Resolutionen unter Druck setzen zu lassen, endlich als letztes Industrieland ein universelles Absicherungssystem gegen Gesundheitsrisiken aufbauen zu müssen.
Warum die Bundesregierung nicht vehementer für ihre Originalvorlage stritt und nicht erfolgreicher die Unterstützung anderer Länder wie Thailand oder auch Brasilien gewinnen konnte, wo universelle Absicherung gegen Krankheit umgesetzt ist und hohe gesellschaftliche Bedeutung hat, lässt sich nur schwer klären. Unbestreitbar liegt die schließlich angenommene Resolution deutlich näher an gesundheitspolitischen Positionen des liberalen Koalitionspartners in der Bundesregierung, die ja im Moment auch die Ressortleitung im Gesundheits- und Entwicklungsministerium inne hat. Zu den auf Glaubenssätzen basierenden gesundheits- und sozialpolitischen Ideen, welche die FDP bar jeder Empirie zu verfolgen pflegt, gehören auch die Propagierung von Zuzahlungen und die Einführung einer Basisversicherung mit nicht näher definiertem, aber auf jeden Fall nicht umfassendem Leistungspaket.
Eine kritische Betrachtung zum Resolutionsantrag mit dem Titel Bundesregierung nimmt weich gespülte WHO-Position hin stellen wir den LeserInnen des Forum Gesundheitspolitik hier zur Verfügung.
Jens Holst, 16.5.11
Warum Weniger auch Mehr sein kann oder es muss nicht immer CT sein.
 In der notwendigen Debatte wie der im deutschen Gesundheitswesen immer noch hohe Anteil von Über- und Fehlversorgung abgebaut werden kann, braucht man häufig keinerlei neuen Techniken, sondern es reicht auch manchmal die Rückbesinnung und Anwendung traditioneller Methoden. Ein mittlerweile recht bekanntes, aber leider noch nicht überall verbreitete Vorgehen dieser Art, ist der "watch-and-wait"-Ansatz" bei Mittelohrentzündungen von Kindern als Alternative zum vorschnellen und systematisch riskanten (Resistenzbildung) Einsatz von Antibiotika.
In der notwendigen Debatte wie der im deutschen Gesundheitswesen immer noch hohe Anteil von Über- und Fehlversorgung abgebaut werden kann, braucht man häufig keinerlei neuen Techniken, sondern es reicht auch manchmal die Rückbesinnung und Anwendung traditioneller Methoden. Ein mittlerweile recht bekanntes, aber leider noch nicht überall verbreitete Vorgehen dieser Art, ist der "watch-and-wait"-Ansatz" bei Mittelohrentzündungen von Kindern als Alternative zum vorschnellen und systematisch riskanten (Resistenzbildung) Einsatz von Antibiotika.
Eine gerade im amerikanischen Fachjournal "Pediatrics" veröffentliche Studie über die Diagnostik von kleineren stumpfen Schädeltraumata bei Kindern, unterstreicht die Bedeutung und den Nutzen der klinischen Beobachtung, um eine schnelle Computertomographie (CT) zu vermeiden, die oft unnötig und dann nur gesundheitlich nachteilig ist.
Oft äußerten Ärzte Skrupel, sie wüssten nicht, ob der Verzicht nicht doch zu mehr gesundheitlichen Nachteilen für die jungen Patienten führten, sie also z.B. durch den dumpfen Schlag auf den Schädel schwere Hirnverletzungen hätten, die man sofort behandeln müsste.
Einen Teil dieser Ängste dämpft diese Studie jetzt: WissenschaftlerInnen untersuchten dazu die Daten von rund 40.000 Kindern, die Notfallstationen von Krankenhäusern in den USA mit kleinen Schädeltraumata aufsuchten. 14% von ihnen wurden im Rahmen der Studie zuerst für eine bestimmte Zeit klinisch beobachtet - vor einer Entscheidung, ein CT durchzuführen oder nicht. Die anderen 86% wurden nicht beobachtet, d.h. inklusive CT wie gewohnt behandelt.
Das Ergebnis war ein signifikant geringerer Anteil der zuerst klinisch beobachteten Gruppe, der per CT untersucht wurde (31% versus 35%). Wichtig ist aber auch, dass die Häufigkeit einer endgültig diagnostizierten Hirnverletzung sich in den beiden Gruppen nicht unterschied, d.h. das Risiko durch die Option der klinischen Beobachtung, den verletzten Kindern einen zusätzlichen Schaden zuzufügen sehr gering ist.
Die AutorInnen berechnen zusammenfassend, dass durch die primäre Wahl der klinischen Beobachtung 39 unnötige CT-Untersuchungen pro 1.000 Kinder mit kleinen Schädeltraumata vermieden werden könnten.
Eine am 9. Mai 2011 zunächst online veröffentlichte Version des Aufsatzes "The Effect of Observation on Cranial Computed Tomography Utilization for Children After Blunt Head Trauma" von Lise E. Nigrovic, Jeff E. Schunk, Adele Foerster, Arthur Cooper, Michelle Miskin, Shireen M. Atabaki, John Hoyle, Peter S. Dayan, James F. Holmes, Nathan Kuppermann und der Traumatic Brain Injury Group for the Pediatric Emergency Care Applied Research Network der Zeitschrift "Pediatrics" (10.1542/peds.2010-3373) ist komplett kostenlos erhältlich.
Bernard Braun, 12.5.11
Verpasste Chance: Wie der Gemeinsame Bundesausschuss wider besseres Wissen wenig zur Verbesserung des Qualitätsberichts tat!
 Am 5. Mai 2011 treten durch die Veröffentlichung im Bundesanzeiger Änderungen der Regelungen zum Qualitätsbericht der Krankenhäuser nach § 137 Abs. 3 Satz 1 Nr. 4 SGB V in Kraft, die der auch dafür zuständige Gemeinsame Bundesausschuss (G-BA) bereits am 16. Dezember 2010 verabschiedet hatte.
Am 5. Mai 2011 treten durch die Veröffentlichung im Bundesanzeiger Änderungen der Regelungen zum Qualitätsbericht der Krankenhäuser nach § 137 Abs. 3 Satz 1 Nr. 4 SGB V in Kraft, die der auch dafür zuständige Gemeinsame Bundesausschuss (G-BA) bereits am 16. Dezember 2010 verabschiedet hatte.
Alle relevanten Texte dieser Änderung und einige Begründungen etc. für deren Notwendigkeit finden sich in der gewohnt vorbildlichen Dokumentationsqualität des "kleinen Gesetzgebers" auf seiner Website.
In einem dieser Texte findet sich dann auch als Ziel des reformierten Qualitätsberichts folgendes: "Ziel ist eine unverfälschte Darstellung des Krankenhauses und seiner Standorte als umfassende Informationsgrundlage für alle Interessierten."
Außerdem hebt der G-BA hervor, er habe bei seinen Änderungsvorschlägen auch die "Ergebnisse eines Forschungsauftrags zur Evaluation der Qualitätsberichte auf der Basis einer Krankenhaus-, Patienten- und Einweiserbefragung durch das Institut für Gesundheitssystemforschung der Universität Witten/Herdecke
in die Überarbeitung der Qb-R mit einbezogen."
Wer diesen im August 2010 erschienenen Bericht noch in Erinnerung hat oder ihn zu diesem Anlass ansieht, findet dort die folgenden
"Hauptergebnisse:
• A) Die befragten Patienten kannten im Allgemeinen die QB (Qualitätsberichte) nicht. Mit den vorgelegten pdf-Berichten konfrontiert, verstanden sie sie nicht und hielten die Berichtsinhalte nur in geringem Umfang für hilfreich. Anstatt auf der Basis objektiver Informationen, erfolgte die Krankenhauswahl durch die befragten Patienten auf der Basis von Vertrauen in die fachliche und menschliche Kompetenz der Behandler.
• B) Ärzte nutzen als Basis ihrer Patientenberatung zu Einweisungsentscheidungen zum Teil genau die Informationen, die ihnen die Berichte bieten könnten. Jedoch kannten weniger als die Hälfte der Ärzte die Berichte und nur jeder zehnte Arzt hat die QB zu diesem Zweck bereits eingesetzt. Viele Kriterien, auf die sich Ärzte bei ihren Beratungen stützen, sind jedoch bislang nicht in den Berichten enthalten.
• C) Die befragten Krankenhäuser hielten die QB mehrheitlich für geeignet, die Art und Anzahl ihrer Leistungen darzustellen, aber eher ungeeignet, die Qualität der erbrachten Leistungen abzubilden. Das Verhältnis von Nutzen zu Aufwand wird überwiegend als nicht angemessen angesehen. Die Krankenhäuser sehen Verbesserungsbedarf im Hinblick auf die Darstellungsweise, Ausführlichkeit, Laienverständlichkeit und Gestaltungsfreiheit. Trotzdem werden die vorliegenden QB für andere externe oder interne Zwecke genutzt.
• Fazit: Die Ergebnisse der Befragungen der drei Zielgruppen verdeutlichen, dass die QB in der vorliegenden Form die definierten Zwecke a) Patienten bei der Krankenhaussuche zu unterstützen, b) einweisenden Ärzten als Instrument der Patientenberatung zu dienen und c) Krankenhäusern die Möglichkeit zu bieten, ihre Leistungen nach Art und Qualität dazustellen, nur unzureichend erfüllen. Ohne strukturierte Informationen zur Qualität der Krankenhausversorgung ist aber eine patientenorientierte Gestaltung des Gesundheits-wesens nicht denkbar. Für die Zukunft bietet sich an, auf die pdf-Berichte zu verzichten und den Datensatz für die QB weiterzuentwickeln. Ziel sollte ein konsentierter, mit vergleichbaren, möglichst auditierten Informationen aus den Krankenhäusern bestückter Datensatz ein, der um strukturiert erfasste Einschätzungen von Patienten und Ärzten ergänzt wird. Der Datensatz sollte den verschiedenen Nutzergruppen zur Verfügung gestellt werden, damit diese die Daten in vielfältiger, nutzergerechter Form aufbereiten können."
Damit bestätigte und untermauerte der Bericht zum Teil die seit Jahren von allen Seiten geäußerte und Mängel und Kritikpunkte.
Wer sich daraufhin die G-BA-Änderungen ansieht, steht vor einem weiteren, der für das deutsche Gesundheitssystem nicht seltenen Gegensätze zwischen dutzendfach gesichertem und konsentierten Wissen und maximal minimalsten und vorwiegend formalen Veränderungen.
Statt ebenfalls bereits bekannte und im Ausland erprobte Lösungen für die oben beschriebenen Hauptprobleme des Qualitätsberichts aus Sicht aller relevanter NutzerInnen vorzulegen, beschränkt sich der "Reformschwung" des G-BA u.a. auf eine Verlängerung der Abgabefrist um 15 Tage, die Verpflichtung künftig 100% und nicht nur 80% der Diagnosen zu dokumentieren, die Vorschrift, dass Freitextangaben "umgangssprachliche Bezeichnungen" verwenden und nicht umfangreicher als 5 MB sein sollen, die Angabe der teilstationären Fallzahl und eine bessere Darstellung des speziellen therapeutischen Personals - wobei die beiden letzten Änderungen wirkliche Verbesserungen darstellen. Kein Wort aber über irgendwelche krankenhausbezogene Indikatoren für die Ergebnisqualität, Komplikationen, unerwünschte Krankenhausinfektionen etc.
Wie der G-BA und/oder die Gesundheitspolitik mit einem derartigen Reformeifer jemals das Ziel eines aus Sicht der PatientInnen (aus wessen Sicht denn sonst?) bekannten, aussagekräftigen, verständlichen, hilfreichen und akzeptierten Qualitätsberichts erreichen will, bleibt sein Geheimnis.
Der nach diesen "Änderungen" uneingeschränkt aktuelle Abschlussbericht zum Forschungsauftrag zur Verbesserung der gesetzlichen Qualitätsberichte auf der Basis einer Krankenhaus-, Patienten- und Einweiserbefragung. Revidierte Fassung auf der Basis der Diskussionen in der AG Qualitätsbericht des UA Qualitätssicherung des G-BA von M. Geraedts, S. Auras, P. Hermeling, W. de Cruppé vom Institut für Gesundheitssystemforschung der Universität Witten/Herdecke aus dem August 2010 steht komplett und kostenlos zur Verfügung.
Die Bekanntmachung eines Beschlusses des Gemeinsamen Bundesausschusses über eine Änderung der Regelungen zum Qualitätsbericht der Krankenhäuser vom 16. Dezember 2010 gibt es auch kostenlos zum Lesen.
Bernard Braun, 4.5.11
NHS Atlas zeigt Versorgungsunterschiede auf
 3 von 1.000 Patienten mit Diabetes erhalten eine Amputation in der Region mit der höchsten Amputationsrate, 1,5 pro Tausend in der Region mit der niedrigsten Rate. Die Notfall-Einweisungsrate für Erwachsene mit Asthma unterscheidet sich in den Versorgungsregionen um den Faktor 3, der Anteil der Kinder, die mit Kaiserschnitt auf die Welt kommen um den Faktor 2, die Rate an Hüftgelenksersatzoperationen um den Faktor 4.
3 von 1.000 Patienten mit Diabetes erhalten eine Amputation in der Region mit der höchsten Amputationsrate, 1,5 pro Tausend in der Region mit der niedrigsten Rate. Die Notfall-Einweisungsrate für Erwachsene mit Asthma unterscheidet sich in den Versorgungsregionen um den Faktor 3, der Anteil der Kinder, die mit Kaiserschnitt auf die Welt kommen um den Faktor 2, die Rate an Hüftgelenksersatzoperationen um den Faktor 4.
An insgesamt 34 Indikatoren zeigt der "The NHS Atlas of Variation in Healthcare" Versorgungsunterschiede in den 52 englischen Versorgungsregionen (Strategic Health Authorities) auf. Die Unterschiede werden als Quintilen auf einer Landkarte sowie als Balkengrafik dargestellt.
Beispiele für weitere Indikatoren sind die Anzahl der stationär verbrachten Tage von Krebspatienten, die Suizidrate, Verweildauer im Krankenhaus bei Hüftgelenksfraktur, Notfallaufnahmen ins Krankenhaus bei über 75-Jährigen, Anteil der Todesfälle im Krankenhaus und Anteil der Personen, die eine Computertomographie erhielten.
Unterschiede in der Versorgung, wie sie durch derartige Indikatoren aufgezeigt werden, können gerechtfertigt sein, wenn sie auf unterschiedlichen regionalen Krankheitshäufigkeiten oder auf unterschiedlichen Patientenpräferenzen beruhen. Im Blickpunkt stehen Unterschiede, die medizinisch nicht gerechtfertigt sind. Diese bieten Chancen für eine bessere Versorgung. Nicht gerechtfertigte Unterschiede finden sich häufig in Regionen mit hohen Durchführungsraten - hier würde die Verbesserung der Qualität also mit einer Senkung der Kosten einhergehen.
Die Autoren verstehen den Atlas als eine Karte, die den Entscheidern im Gesundheitswesen einen Kurs aufzeigen soll, der zu höherer Versorgungsqualität führt. Bezug genommen wird ausdrücklich auf den Dartmouth Atlas of Healthcare, über den wir mehrfach berichtet haben, zuletzt hier.
The NHS Atlas of Variation in Healthcare
Website
Download
The Dartmouth Atlas of Healthcare - Website
David Klemperer, 2.5.11
Beschäftigten-Survey des UK-National Health Service erscheint zum achten Mal. Wann gibt es den ersten im GKV-System?
 Bereits zum achten Mal erschien am 16. März 2011 der von der unabhängigen "Care quality commission (CQC)" mustergültig durchgeführte jährliche "staff survey" zu den Arbeitserfahrungen praktisch sämtlicher im britischen "National Health Service (NHS)" beschäftigten Ärzte, Pflegekräfte, Psychologen oder Seelsorger.
Bereits zum achten Mal erschien am 16. März 2011 der von der unabhängigen "Care quality commission (CQC)" mustergültig durchgeführte jährliche "staff survey" zu den Arbeitserfahrungen praktisch sämtlicher im britischen "National Health Service (NHS)" beschäftigten Ärzte, Pflegekräfte, Psychologen oder Seelsorger.
Dieser komplett frei zugängliche Bericht will den institutionellen Trägern der gesundheitlichen Versorgung im NHS-System, den so genannten "trusts" einen systematischen Eindruck über die Arbeitsverhältnisse vermitteln, soll der Information von Patienten über einzelne Leistungserbringer dienen und soll die Basis für Verbesserungen liefern, die dann wahrscheinlich auch die Versorgung von Patienten verbessern helfen.
Landesweit wurden rund 306.000 Beschäftigte mit vier arbeitsplatz- und aufgabenspezifischen Fragebögen angeschrieben. 54% der Angeschriebenen aus 388 "trusts" antworteten.
Welche Erkenntnisse u.a. gewonnen werden und welche Bandbreite sie haben zeigen die folgenden Beispiele:
• 77% der Beschäftigten wurden im vergangenen Jahr in irgendeiner Weise beurteilt. 2009 waren es 69%. Diese Bewertungen empfanden aber lediglich 34% als gut strukturiert.
• 64% sind mit dem Stand der Versorgung durch ihren "trust" völlig zufrieden (2009: 62%). 53% würden ihren eigenen Arbeitgeber Dritten als Arbeitsplatz empfehlen.
• Warmes Wasser, Seife und Papierhandtücher, also wichtige Utensilien für die auch in Großbritannien virulenten Probleme mit der persönlichen Hygiene der GesundheitsarbeiterInnen, waren für 68% immer erreichbar, wenn benötigt. Dies sagten 2009 71%. 63% sagten, dass dieselben Utensilien zur Verfügung standen, wenn Patienten sie brauchten (60%).
• 41% der Beschäftigten sahen gute Gelegenheiten sich in ihrer Arbeit weiterzuentwickeln, ein Rückgang gegenüber 2009 um 3%.
• 65% aller Beschäftigten gaben wie seit Jahren auch für 2010 an, sie arbeiteten regelmäßig länger als ihr Arbeitsvertrag ihnen vorschriebe.
• 28% sagten sie würden sich innerhalb der nächsten 12 Monate nach einer neuen Tätigkeit umsehen. Dieser Anteil der Befragten war 2009 mit 22% deutlich kleiner.
• 8% aller Beschäftigten erfuhren körperliche Gewalt von Patienten, deren Angehörigen oder anderen BesucherInnen. Und 15% sagten, sie wären belästigt, angerüpelt und beschimpft worden.
• 32% der Beschgäftigten sagten, sie hätten im letzten Monat mindestens einen Irrtum, Beinahfehler oder Zwischenfall erlebt, der einen Patienten hätte verletzten können. (2009: 33%). Von den am nächsten "am Patienten" Beschäftigten waren 42% Zeuge eines unerwünschten Ereignisses.
Mehr über die Ergebnisse des Survey erfährt man in einer 13-seitige Zusammenfassung der wesentlichen Ergebnisse für alle Beschäftigten im gesamten NHS-System.
Mehr und differenziertere Ergebnisse finden sich in den Trust-Einzelberichten, die als Zusammenfassung und Komplettbericht für jeden der 388 Trusts herunterladbar sind.
Mustergültig schließlich und leider noch kein Standard: Auf der Übersichts-Website "NHS staff survey 2010" können alle vier Varianten der in der Beschäftigtenbefragung eingesetzten rund 12-seitigen Fragebögen heruntergeladen werden.
Bernard Braun, 31.3.11
Kommunale sektorübergreifende Versorgungskonferenzen: Eine Lösung für die gesundheitliche Versorgung in Stadt und Land!?
 Bei immer mehr Gelegenheiten gibt es besorgte Debatten über einen Ärztemangel bzw. die drohende Unterversorgung mit gesundheitlichen Behandlungsangeboten speziell in ländlich geprägten Räumen. Und ebenso nehmen Vorschläge zu wie diese Zukunftsprobleme verhindert werden können. Je nach Veranstalter des Kongresses oder Finanzier der Studie spielen hohe Niederlassungsprämien, diverse Erleichterungen der Arbeitsbelastung von "Landärzten" durch die Delegation von bestimmten Aufgaben an Nichtärzte oder erwartete positive Effekte des Aufbaus einer Telemedizin- und Telemonitoring-Infrastruktur den "deus ex machina".
Bei immer mehr Gelegenheiten gibt es besorgte Debatten über einen Ärztemangel bzw. die drohende Unterversorgung mit gesundheitlichen Behandlungsangeboten speziell in ländlich geprägten Räumen. Und ebenso nehmen Vorschläge zu wie diese Zukunftsprobleme verhindert werden können. Je nach Veranstalter des Kongresses oder Finanzier der Studie spielen hohe Niederlassungsprämien, diverse Erleichterungen der Arbeitsbelastung von "Landärzten" durch die Delegation von bestimmten Aufgaben an Nichtärzte oder erwartete positive Effekte des Aufbaus einer Telemedizin- und Telemonitoring-Infrastruktur den "deus ex machina".
Wegen der mehr oder weniger evidenten Gefahr, dass solche Lösungsvorschläge zu kurz greifen und die Komplexität des gleichzeitig zu Regelnden unterschätzen, gibt es aber auch erste umfassendere Konzepte.
Dazu zählt auch das von den Fuldaer Wissenschaftlern Stefan Greß und Klaus Stegmüller im Auftrag der Friedrich Ebertstiftung Hessen im Januar 2011 veröffentlichte "Zukunftskonzept Gesundheitliche Versorgung in Stadt und Land".
Ausgangspunkt ihrer Überlegungen ist die zutreffende Feststellung, dass sich "die Versorgungsstruktur
in Deutschland in einer regionalen, kleinräumigen Betrachtung als heterogen und disparat dar(stellt). Nach den Maßstäben der geltenden Planungsgrößen stehen gut versorgte Regionen solchen - meist ländlich geprägten Räumen - gegenüber, die von einer zunehmenden Unterversorgung geprägt sind."
Um diesen sich zügig aufbauenden Problemdruck bewältigen oder gar vermeiden zu können, halten die Gutachter "die Bedarfsplanung in der ambulanten ärztlichen Versorgung
für eine effektive Versorgungssteuerung ebenso ungeeignet wie die derzeitige Krankenhausplanung der Länder." Und auch den Bundesgesetzgeber sehen sie "zu weit von den Eigenheiten der regionalen Versorgung entfernt, um die Details der Versorgung konkret
regeln" zu können. Und schließlich sind außer in den Stadtstaaten auch die Bundesländer noch zu weit von den realen Bedarfen und ihrer Detailsteuerung entfernt.
Bei dieser Steuerung im Detail sollen daher "zukünftig regionale sektorübergreifende Versorgungskonferenzen
eine zentrale Rolle bei der Sicherstellung der gesundheitlichen Versorgung und beim Abbau von Überversorgung" spielen.
In ihnen sollen "Kassenärztliche Vereinigungen, Krankenkassen, stationäre Einrichtungen und Kommunen stimmberechtigt repräsentiert" sein. Unter Aufsicht der Bundesländer sollen die Versorgungskonferenzen "Maßnahmen zur Sicherstellung
entwickeln,
koordinieren und
implementieren."
Abgerundet wird ihre Steuerungsfähigkeit schließlich noch durch die folgenden Rechte und Pflichten: "Die Versorgungskonferenzen sollten dazu die Möglichkeit erhalten, medizinische Versorgungszentren zu gründen und die Delegation und Substitution ärztlicher Leistungen zu fördern. Zur Finanzierung dieser Maßnahmen sind die Versorgungskonferenzen mit fi nanziellen Mitteln auszustatten, die von den stimmberechtigten Mitgliedern aufzubringen sind. Gleichzeitig sollten die Versorgungskonferenzen zum Abbau von Überversorgung dazu ermächtigt werden, Nachbesetzungsverfahren auszusetzen und den Kontrahierungszwang für zugelassene Leistungsanbieter zu lockern."
Die auch dann noch notwendigen begleitenden Maßnahmen des Bundesgesetzgebers fassen Greß und Stegmüller so zusammen: "Allerdings können und müssen zentrale Rahmenbedingungen für die Weiterentwicklung der Versorgung auf der Bundesebene festgelegt werden. Dazu zählt ein bundesweit gültiges System an Indikatoren mit hohem Regionalbezug, aus dem ein Interventionsbedarf bei Unter- bzw. Überversorgung unmittelbar hervorgeht. Der Bundesgesetzgeber muss außerdem für eine Vereinheitlichung der Vergütungssysteme in der ambulanten ärztlichen Versorgung sorgen. Eine wichtige Konsequenz dieses Schrittes wäre, dass Regionen bzw. Stadtteile mit einem unterdurchschnittlich hohen Anteil an Privatpatienten für eine Niederlassung deutlich attraktiver werden würden. Auf Kassenseite sollten die finanziellen Anreize durch eine durchgehende Regionalisierung der Beitragskalkulation auch für bundesweit tätigen Krankenkassen modifiziert werden."
So attraktiv und schwungvoll das Konzept sich anhören mag, so unklar bleibt, ob die kommunal dezentralisierten Akteure und insbesondere die Kommunen wirklich bereit und fähig sind, diese Aufgaben zu übernehmen. Die langjährig suboptimale Wirksamkeit diverser kommunaler und regionaler so genannten Gesundheitskonferenzen oder Gesundheitsräte in einigen Bundesländern und die eher noch zunehmende finanzielle Unterausstattung von immer mehr Kommunen bis hin zu ihrer völligen Zahlungsunfähigkeit, nähren Zweifel am zwingenden Erfolg des Fuldaer "Zukunftsprojekts". Um zu verhindern, dass sich die Versorgungskonferenzen lediglich auf symbolische Beschlüsse und Maßnahmen einigen, muss daher begleitend konkreter über die materiellen Voraussetzungen für substantiellere Interventionen nachgedacht werden.
Die 44 Seiten umfassende Expertise "Gesundheitliche Versorgung in Stadt und Land - Ein Zukunftskonzept" von Stefan Greß und Klaus Stegmüller von der Hochschule Fulda Fachbereich Pflege und Gesundheit ist komplett kostenlos erhältlich.
Bernard Braun, 28.2.11
Unbequem, unethisch, tabuisiert: Haben KZ-Selektionsrampen, Euthanasie und die Priorisierung im Gesundheitswesen etwas gemein?
 So drastisch bringt das Sondervotum in der gerade veröffentlichten Stellungnahme des durch das "Gesetz zur Einrichtung des Deutschen Ethikrats" aus dem Jahr 2007 eingerichteten Gremiums zum Thema "Nutzen und Kosten im Gesundheitswesen - Zur normativen Funktion ihrer Bewertung" die damit thematisierten und für eine weitere offene öffentliche Debatte empfohlenen Fragen zum Ausdruck. Den Verfassern von Sondervotum und "Stellungnahme" geht es gemeinsam darum, dass Politiker, Wissenschaftler, gesellschaftliche Gruppen, Krankenkassenvertreter oder die Massenmedien, nicht weiter um den "heißen Brei" von Ressourcenallokation, Rationalisierung, Rationierung und Priorisierung herumschweigen, während nicht wenige Patienten oder Pflegebedürftige ihn hautnah nachteilig zu spüren bekommen.
So drastisch bringt das Sondervotum in der gerade veröffentlichten Stellungnahme des durch das "Gesetz zur Einrichtung des Deutschen Ethikrats" aus dem Jahr 2007 eingerichteten Gremiums zum Thema "Nutzen und Kosten im Gesundheitswesen - Zur normativen Funktion ihrer Bewertung" die damit thematisierten und für eine weitere offene öffentliche Debatte empfohlenen Fragen zum Ausdruck. Den Verfassern von Sondervotum und "Stellungnahme" geht es gemeinsam darum, dass Politiker, Wissenschaftler, gesellschaftliche Gruppen, Krankenkassenvertreter oder die Massenmedien, nicht weiter um den "heißen Brei" von Ressourcenallokation, Rationalisierung, Rationierung und Priorisierung herumschweigen, während nicht wenige Patienten oder Pflegebedürftige ihn hautnah nachteilig zu spüren bekommen.
Auf 81 Seiten breiten die pluralistisch zusammengesetzten Mitglieder des Ethikrates die Fülle der dabei zu berücksichtigenden Fakten, Faktoren und Normen aus und fassen diese Debatte in 12, hier auszugsweise zitierten Feststellungen so zusammen:
• "Eine Erhöhung der auf solidarischer Basis zur Verfügung stehenden Finanzmittel darf
nicht von vornherein ausgeschlossen werden. Jedoch gibt es auch im Hinblick auf die Gesundheitsversorgung Grenzen kollektiver Finanzierungsbereitschaft.
• Priorisierung, Rationalisierung und Rationierung (sollten) offen thematisiert werden. Jede Form einer "verdeckten Rationierung" medizinischer Leistungen ist abzulehnen. Notwendige Rationierungsentscheidungen dürfen nicht an den einzelnen Arzt oder die einzelne Pflegekraft delegiert werden.
• Das Sicheinlassen auf das Problem der Verteilung knapper Ressourcen im Gesundheitswesen bedeutet keine Festlegung auf eine "Ökonomisierung" von Entscheidungen.
Verteilungsentscheidungen sind nicht allein Gegenstand wissenschaftlicher Expertise,
Letztlich sind Entscheidungen über den Umfang solidarisch finanzierter Leistungen ethische Entscheidungen, die im gesellschaftlichen Diskurs und auf politischem Wege getroffen werden müssen.
• Zwischen den gesamtgesellschaftlichen Interessen und denjenigen des Einzelnen besteht ein Spannungsverhältnis. Das Prinzip der Menschenwürde und die Grundrechte erfordern einen durch Rechte gesicherten Zugang jedes Bürgers zu einer angemessenen Gesundheitsversorgung. Diese Rechte dürfen nicht hinter etwaige Erwägungen zur Steigerung des kollektiven Nutzens zurückgestellt werden. Auch darf der errechnete oder vermutete sozio-ökonomische "Wert" von Individuen oder Gruppen nicht Grundlage von Verteilungsentscheidungen sein.
• Der Gesetzgeber hat zu beachten, dass Fragen der gesundheitspolitischen Mittelverteilung unter Bedingungen der Knappheit Gerechtigkeitsfragen sind, die nicht an wissenschaftliche Institute, Verbände oder Interessengruppen delegierbar sind. Eine Mindestanforderung ist die demokratische Legitimation der Entscheidungsträger; der demokratisch legitimierte Gesetzgeber darf sich seiner Verantwortung nicht entziehen.
• Der verantwortliche Einsatz knapper Ressourcen erfordert es, sie für Maßnahmen einzusetzen, die unter den alltäglichen Versorgungsbedingungen tatsächlich einen Nutzen erbringen.
• Die Transfer- und die Versorgungsforschung sind auszubauen, ebenso die vom Hersteller unabhängige Förderung versorgungsnaher klinischer Studien nach Zulassung eines Medikaments oder Medizinprodukts.
• Es ist eine Publikationspflicht für alle Studien anzustreben, unabhängig von ihrem Ergebnis.
• Im Kontext der Kosten-Nutzen-Bewertung medizinischer Leistungen gibt es aus ethischer und gerechtigkeitstheoretischer Sicht gewichtige Gründe dafür, nicht das Prinzip einer patientengruppenübergreifenden Nutzenmaximierung zu verfolgen.
• Aber auch die Kosteneffektivitätsberechnungen nach einem Effizienzgrenzenkonzept können nicht ethisch "neutral" als Maßstab der Angemessenheit von Erstattungsentscheidungen für Innovationen dienen.
• Die Auswirkungen der aktuellen Vorgaben zur Kosten-Nutzen-Bewertung in Deutschland sind zurzeit wegen des formell unveränderten Anspruchs der Versicherten auf Versorgung mit allem medizinisch Notwendigen im Wesentlichen unschädlich. Sie dienen derzeit nicht als Instrument zur Verteilung knapper Ressourcen, sondern zur Preisfestsetzung.
• Die in Zukunft zu erwartende Notwendigkeit von Rationierungsentscheidungen wird den Gesetzgeber aber zwingen zu klären, in welchem Umfang Leistungsansprüche nach § 27 und § 12 SGB V von einer Kosten-Nutzen-Bewertung beeinflusst werden dürfen und in welchem Verhältnis sich diese zum Kriterium der medizinischen Notwendigkeit verhält."
Dem Plädoyer, die hier angesprochenen Fragen so öffentlich wie möglich zu diskutieren und konsensuale Antworten zu finden, folgen hoffentlich große Teile der interessierten, aktiv und passiv betroffenen BürgerInnen und sollten sich auch nicht wieder in die "(Ver)-Schweigepositionen" zurückfallen oder -drängen lassen.
Beim Einstieg hilft die Lektüre der gesamten, insgesamt verständlich formulierten Stellungnahme ausgezeichnet.
Die Stellungnahme "Nutzen und Kosten im Gesundheitswesen - Zur normativen Funktion ihrer Bewertung" des Deutschen Ethikrats vom 27. Januar 2011 ist komplett kostenlos erhältlich.
Bernard Braun, 31.1.11
USA: Wohnort entscheidet über die Zahl der Diagnosen
 Geographische Unterschiede in der Versorgung werfen Fragen nach der Versorgungsqualität, erlauben jedoch keine einfachen Antworten (wir berichteten).
Geographische Unterschiede in der Versorgung werfen Fragen nach der Versorgungsqualität, erlauben jedoch keine einfachen Antworten (wir berichteten).
Eine kürzlich veröffentlichte amerikanische Studie befasste sich mit der Frage der Verlässlichkeit der gestellten Diagnosen. Regional unterschiedliche Vorgehensweisen in der Diagnostik könnten zu regionalen Unterschieden in der Zahl der Diagnosen führen. So könnte der in manchen Regionen stärkere Einsatz diagnostischer Methoden wie Labortests und bildgebender Verfahren bei gleichem Gesundheitszustand durch eine höheren Zahl an Diagnosen zu scheinbaren regionalen Unterschieden des Gesundheitszustands führen.
Grundlage der Analyse war die Intensität der Versorgung mit Medizinischen Leistungen in den 303 Medicare-Versorgungsregionen. Die Versorgungsintensität wurde für die Regionen mit dem "End-of-Life Expenditure Index" gemessen. Der End-of-Life Expenditure Index erfasst die durchschnittlichen Ausgaben der Versicherten von 65 oder mehr Jahren in einer Region in den 6 letzten Monaten ihres Lebens (adjustiert für Alter, Geschlecht und Ethnie). Die 303 Regionen wurden entsprechend der Versorgungsintensität in Quintile also in fünf gleich große Gruppen aufgeteilt, die unterste Quintile mit der niedrigsten und die oberste mit der höchsten Versorgungsintensität.
Aus den Medicare-Daten ist bekannt, dass bei Versicherten mit Wohnsitz in einer Region mit höherer Versorgungsintensität eine höhere Zahl chronischer Krankheiten diagnostiziert wird. Ziel der Studie war die Klärung der Frage, ob dies Ausdruck von tatsächlichen Unterschieden im Gesundheitszustand ist oder bei gleichem Gesundheitszustand die Folge der stärkeren diagnostischen Aktivität.
Methodisch nutzen die Forscher ein "natürliches Experiment". Ein Teil der Medicare-Versicherten wechselt den Wohnsitz und zieht in eine Region mit höherer oder niedrigerer Versorgungsintensität. Es stellt sich die Frage, ob sich bei diesen Versicherten die Zahl an Untersuchungen und Diagnosen entsprechend verändert. Dafür wurden die Leistungsdaten von 225.726 Medicare-Versicherten ausgewertet, die in den Jahren 2001 bis 2003 ihren Wohnsitz wechselten. Versicherte, die in eine Region mit höherer Versorgungsintensität zogen wurden mit Versicherten verglichen, die in eine Region mit niedrigerer oder gleicher Versorgungsintensität zogen.
Es zeigte sich, dass der Umzug in eine Region mit höherer Versorgungsintensität tatsächlich zu einem Anstieg diagnostischer Untersuchungen, zur Erhöhung der Anzahl der Diagnosen und zu höherer Risikoklassifikation führte im vergleich zu den Personen, die in eine Region mit gleicher oder niedrigerer Versorgungsintensität. führte. Dieser Anstieg ging weit über den bei zunehmendem Alter bestehenden Trend hinaus.
Die Studie zeigt, dass in den USA substantielle geographische Unterschiede in der diagnostischen Praxis bestehen, die nicht durch Patientenmerkmale erklärbar sind. Der Wohnort hat somit Einfluss auf die Zahl diagnostischer Untersuchungen und die Zahl der Diagnosen eines Medicare-Versicherten.
Song Y, Skinner J, Bynum J, Sutherland J, Wennberg JE, Fisher ES. Regional Variations in Diagnostic Practices. N Engl J Med 2010:NEJMsa0910881 Download
David Klemperer, 15.6.10
Wie die Schweinegrippe-Politik der WHO jede Verschwörungstheorie in den Schatten stellt. Glaubwürdigkeit am Ende!
 Vor fast einem Jahr, am 11. Juni 2009 erklärte die Generaldirektorin der Weltgesundheitsorganisation (WHO), Margaret Chan, die Schweinegrippe zur Pandemie mit der höchsten Stufe 6 und löste damit eine Flut von aufwändigen, teuren und Millionen von Menschen in Angst und Schrecken versetzende Maßnahmen aus: "I have conferred with leading influenza experts, virologists, and public health officials. In line with procedures set out in the International Health Regulations, I have sought guidance and advice from an Emergency Committee established for this purpose. On the basis of available evidence, and these expert assessments of the evidence, the scientific criteria for an influenza pandemic have been met. I have therefore decided to raise the level of influenza pandemic alert from phase 5 to phase 6. The world is now at the start of the 2009 influenza pandemic." Und sie fügte hinzu: "WHO has been in close dialogue with influenza vaccine manufacturers."
Vor fast einem Jahr, am 11. Juni 2009 erklärte die Generaldirektorin der Weltgesundheitsorganisation (WHO), Margaret Chan, die Schweinegrippe zur Pandemie mit der höchsten Stufe 6 und löste damit eine Flut von aufwändigen, teuren und Millionen von Menschen in Angst und Schrecken versetzende Maßnahmen aus: "I have conferred with leading influenza experts, virologists, and public health officials. In line with procedures set out in the International Health Regulations, I have sought guidance and advice from an Emergency Committee established for this purpose. On the basis of available evidence, and these expert assessments of the evidence, the scientific criteria for an influenza pandemic have been met. I have therefore decided to raise the level of influenza pandemic alert from phase 5 to phase 6. The world is now at the start of the 2009 influenza pandemic." Und sie fügte hinzu: "WHO has been in close dialogue with influenza vaccine manufacturers."
Wie eng dieser Dialog war und ob es dabei blieb oder es immer mehr war als Miteinanderreden, sollten die öffentliche bekanntwerdenden Details über das Agieren dieser weltweiten Public Health-Institution bis zum heutigen Tag immer drastischer belegen.
Angesichts des nachhaltigen Ausbleibens der Schreckensseiten einer Pandemie bis zum heutigen Tag und der gleichzeitigen milliardenschweren Umsätze und Gewinne der wenigen Hersteller von Impfstoffen und der in ihrer Wirksamkeit bis heute umstrittenen Wirkstoffe Oseltamivir (als Tamiflu der Firma Roche bekannt) and Zanamivir (Markenname Relenza der Firma GlaxoSmithKline) und vieler Ungereimtheiten oder argumentativen Leerstellen der Protagonisten der Pandemie-Politik, gab es bereits früh Vermutungen, ein Teil der Ratgeber, also auch Mitglieder des "Emergency Committee" der WHO, hätten wegen bezahlter Tätigkeiten für die ökonomischen Nutznießer der Pandemiepolitik schwere Interessenskonflikte. Dies wurde u.a. von der WHO stets postwendend als bösartige und grundfalsche Ausgeburt von "Verschwörungstheorien" bestritten und zu diskreditieren versucht.
Was aber seit Ende letzten Jahres über das tatsächliche Geschehen immer deutlicher an die Öffentlichkeit drang, könnte selbst hartgesottene Verschwörungstheoretiker vor Neid erblassen lassen.
Ende 2009 charakterisierte der EX-SPD-MdB Wolfgang Wodarg, heute Vorsitzende des Gesundheitsausschusses des Europarats, des Zusammenschlusses von 47 Staaten, die fast alle auch Mitglied der WHO sind, die WHO-Politik als "campaign of panic" and a "false disaster".
Gestützt auf erste Recherchen einer Arbeitsgruppe des Europarats fügte er dem hinzu:
• "The WHO in collaboration with some big pharmaceutical companies and their scientists, re-defined pandemics and lowered the alarm-threshold. Those new standards forced politicians in most states to react immediately and sign marketing commitments for additional and new vaccines against "swine-flu" and spend billions of dollars to catch up."
• "Never before the search for traces of a virus was carried out so broadly and intensively, besides, many cases of death that happen to coincide with seropositive H1N1 lab-findings were simply attributed to "swine-flu" and used to foster fear."
• Und: "A group of people in the WHO is associated very closely with the pharmaceutical industry."
Die Mitglieder der "Parliamentary Assembly of the Council of Europe (PACE)" votierten daraufhin dafür, eine gründliche Untersuchung durchzuführen und deren ERgebnisse öffentlich zu diskutieren.
In der Resolution heißt es: "In order to promote their patented drugs and vaccines against flu, pharmaceutical companies have influenced scientists and official agencies, responsible for public health standards, to alarm governments worldwide. They have made them squander tight healthcare resources for inefficient vaccine strategies and needlessly exposed millions of healthy people to the risk of unknown side-effects of insufficiently tested vaccines."
Am 3. Juni 2010 beschäftigen sich Deborah Cohen, eine der Editorinnen des "British Medical Journal (BMJ)" und Philip Carter, Mitarbeiter des "Bureau of Investigative Journalism" in einem Feature in dem renommierten Medizinjournal mit dem Thema "Conflicts of interest. WHO and the pandemic flu 'conspiracies'".
Die Ross und Reiter, also auch Namen von Sponsoren und Geldempfänger beinhaltenden Ergebnisse lassen sich so zusammenfassen:
• In zahlreichen nationalen und transnationalen Institutionen, die über die Art und Weise der Reaktion auf Grippeerkrankungen entscheiden saßen und sitzen mehrere Wissenschaftler, die gleichzeitig und kontinuierlich Vorträge für Hersteller von Grippemitteln hielten, Forschungsgelder oder Beraterhonorare von ihnen erhielten oder sonstige Verbindungen mit möglichen Interessenskonflikten zu ihnen hatten.
• In dem insgesamt relevantesten Expertengremium der WHO arbeiteten drei der derartig parteilichen Experten an allen WHO-Richtlinien zur Schweinegrippe mit und verfassten darin z.B. das Kapitel "Gebrauch von antiviralen Mitteln während einer Influenza-Pandemie". Dieses Kapitel stammt von dem Infektionsmediziner Fred Hayden von der University of Virginia, der in einer vom Tamufluhersteller Roche bezahlten Studie zum Ergebnis, das Medikament reduziere die Häufigkeit von Krankenhauseinweisungen wegen Grippe um 60 %. Der Versuch einer Cochrane-Reviewergruppe um den britischen Virologen Jefferson , dieses Ergebnis nachzuvollziehen und es zu bestätigen scheiterte. Wen wundert es dann aber, dass Hayden via WHO-Richtlinie den einzelnen Ländern empfahl, sich ausgerechnet Vorräte von Medikamenten anzulegen und damit vor allem einen Vorrat von Tamiflu!?
• Fred Hayden gab auf die Fragen von Cohen und Carter an, er habe für ein 2002 stattgefundenes WHO-Expertentreff diese Interessenkonflikte gegenüber den WHO-Verantwortlichen auch angegeben: "DOI (declaration of interest) forms were filled out for the 2002 consultation." Ähnlich äußerte sich auch der Epidemiologe Arnold Monto , der die WHO-Richtlinien zum Gebrauch von Impfstoffen in Pandemien verfasste und diverse Zuwendungen vom Impfstoffhersteller GSK bekommen hatte: "Conflict of interest forms are requested before participation in any WHO meeting."
• Obwohl also der WHO bei mehreren Beratern Belege für Interessenkonflikte vorlagen und obwohl 2009 öffentlich über die Existenz der DOI-Formblätter berichtet wurde, taucht bis heute in keiner Richtlinie einer dieser Hinweise auf.
• Fred Hayden räumte auf Vorhalt der beiden BMJ-Autoren ein, er "strongly support transparency in declarations of interest". Selbst für den von ihm verfassten Text konzedierte er, erst mit diesem Wissen könne sich jedermann "make their own judgments about the possible relevance of any potential conflicts."
• Nur die WHO tut buchstäblich alles, um ihre Glaubwürdigkeit und die Verlässlichkeit ihrer Richtlinien, zu zerstören und dies auch noch als problemgerechte Politik zu verkaufen: Pressesprecher heben zum einen hervor, die WHO "never publishes individual DOIs, except after consultation with the Office of the Director-General". Und die Generaldirektorin Margaret Chan sei auch "very committed personally to transparency". Als der öffentliche Druck zu groß wird, konkretisiert Direktorin Chan in einer Presseerklärung vom 3. Juni 2010 zum achten Treffen des so fragwürdig gewordenen "Emergency Committees" warum es hier keine Transparenz gab bzw. was Transparenz aus ihrer Sicht ist: "On a separate issue, the Director-General noted that the secretariat is following the practice of the Organization for public disclosure of the names of the Emergency Committee members to take place once the work of the Committee had been completed. The purpose of this practice is to protect the integrity and independence of the Members while doing this critical work - but also to ensure transparency by publicly providing the names of the members as well as information about any interest declared by them at the appropriate time. The Committee Members strongly concurred with this approach." Angesichts der unumstrittenen Sachlage geht es der WHO-Generaldirektorin also aktuell darum, die "Integrität und Unabhängigkeit" der schon immer industrieabhängigen Mitglieder und ihrer industriefreundlichen Arbeit vor Beeinflussung zu sichern.
Dass der angemessene Zeitpunkt, die Namen der Berater und ihre Interessenkonflikte zu veröffentlichen, Sankt-Nimmerleinstag heißt und die schützenswerten Mitglieder diesem Ansatz zustimmen, verwundert dann niemand mehr.
• Unabhängig von dem dreisten, höchst parteilichen und für das künftige Vertrauen in WHO-Empfehlungen desaströse Verständnis der Leiterin der weltweiten Public Health-Institution WHO, wirft der Fall Schweinegrippe-Pandemie noch weitere grundsätzliche Fragen auf, die schnellstens beantwortet werden müssen: Wie geht man mit der Tatsache um, dass es kaum noch Experten für Arzneimittel gibt, die kein Geld von irgendeinem Arzneimittelhersteller für mehr oder weniger seriöse Leistungen erhalten haben oder erhalten? Reicht die Verpflichtung zu DOIs wirklich aus oder muss man nicht auch noch die uneingeschränkte Veröffentlichungspflicht solcher Erklärungen vereinbaren? Sollen und können Experten mit INteressenskonflikten überhaupt in ein Entscheidungsgremium berufen werden dürfen und dort verbindliche Richtlinien beeinflussen dürfen?
• Den langen Reigen der WHO-kritischen Äußerungen und Untersuchungen vervollständigte schließlich der Europarat-/PACE-Ausschuss, der auch noch am 3. Juni 2010 seinen vorläufigen Bericht zum Umgang der WHO mit der H1N1-Pandemie veröffentlichte. Die WHO-Politik habe zu einer einer "Verschwendung großer Summen öffentlicher Gelder, unbegründeter Ängste und Befürchtungen über die Gesundheitsgefahren für die europäische Bevölkerung" geführt. Eine Pandemie, die "eigentlich nie eine solche war" habe eine "Placebobehandlung in großem Umfang" ausgelöst.
In dem verabschiedeten Text stellt der Ausschuss "schwere Mängel" in Bezug auf die Transparenz im Entscheidungsprozess über den Ausbruch [der Pandemie] fest, was zu der Frage über den Einfluss der Pharmazeutischen Industrie auf die getroffenen Entscheidungen führt. Stark rückläufiges Vertrauen in den Rat der für die öffentliche Gesundheit verantwortlichen Institutionen könnte sich im Falle einer ernsten künftigen Pandemie als "katastrophal" erweisen, warnt der Bericht.
Der Ausschuss legt außerdem eine Reihe dringender Empfehlungen für größere Transparenz und bessere Regierungsführung in der öffentlichen Gesundheit dar sowie Garantien für das, was er "unzulässige Einflussnahme durch Interessengruppen" nennt. Auch fordert er einen öffentlichen Fonds für die Unterstützung unabhängiger Forschung, Studien und Expertenratschläge, möglicherweise durch einen Pflichtbeitrag der Pharmazeutischen Industrie finanziert sowie eine engere Zusammenarbeit mit den Medien, um "Sensationsgier und Panikmache im Bereich der öffentlichen Gesundheit zu vermeiden". Eine Debatte des Berichtes durch die Parlamentarier aller 47 Mitgliedstaaten des Europarates ist für den 24. Juni 2010 auf der Sommersitzung der PACE in Straßburg vorgesehen.
• Ob Mitgliedsländer des Europarats, die zugleich WHO-Mitglieder sind, darüber nachdenken, sowohl den Rücktritt der Generaldirektorin zu fordern und Änderungen an der Transparenzvorstellung der WHO einzufordern, ist bisher öffentlich nicht bekannt.
Die Äußerungen Wolfgang Wodargs und Auszüge aus der Januar-Resolution der PACE finden sich hier.
Das Feature "Conflicts of Interest. WHO and the pandemic flu "conspiracies" von Deborah Cohen und Philip Carter aus der BMJ-Ausgabe vom 3. Juni 2010 (BMJ 2010;340:c2912) ist komplett kostenlos erhältlich und ein Lektüre-Muss für jeden an Public Health interessierten Menschen.
Auch die "provisional version" des Berichtes "The handling of the H1N1 pandemic: more transparency needed" des "Social Health and Family Affairs Committee" des Europarats und des Berichterstatters Mr Paul Flynn ist komplett kostenlos zugänglich.
Schließlich kann man auch einen der wichtigen Texte der ja auch immer noch aktuellen Tamiflu-Debatte komplett und kostenlos erhalten. Es handelt sich dabei um den Aufsatz "Neuraminidase inhibitors for preventing and treating influenza in healthy adults: systematic review and metaanalysis" von Tom Jefferson, Mark Jones, Peter Doshi, und Chris Del Mar (alles Mitglieder der "Cochrane Acute Respiratory Infections Group" aus dem BMJ 2009;339:b5106.
Dessen Zusammenfassung lautet: "Neuraminidase inhibitors have modest effectiveness against the symptoms of influenza in otherwise healthy adults. The drugs are effective postexposure against laboratory confirmed influenza, but this is a small component of influenza-like illness, so for this outcome neuraminidase inhibitors are not effective. Neuraminidase inhibitors might be regarded as optional for reducing the symptoms of seasonal influenza. Paucity of good data has undermined previous findings for oseltamivir's prevention of complications from influenza. Independent randomised trials to resolve these uncertainties are needed."
Bernard Braun, 6.6.10
Ursachen für regionale Versorgungsunterschiede in den USA
 Im amerikanischen Gesundheitswesen werden schon seit mehreren Jahrzehnten regionale Versorgungsunterschiede ("geographical variations") untersucht und diskutiert. Ausgangspunkt war die Beobachtung von John Wennberg, einem der Begründer dieser Forschungsrichtung, dass der Anteil der Kinder, denen bis zum 15. Lebensjahr die Rachenmandeln entfernt waren, im Schulbezirk seiner Kinder 20% und im benachbarten Schulbezirk 70% betrug. Offensichtlich ist bei diesem Beispiel, dass unterschiedliche Krankheitshäufigkeiten eher wenig zur Erklärung dieses Unterschiedes beitragen. Erste Ergebnisse veröffentlichte Wennberg 1973 in Science unter dem Titel " Small Area Variations in Health Care Delivery".
Im amerikanischen Gesundheitswesen werden schon seit mehreren Jahrzehnten regionale Versorgungsunterschiede ("geographical variations") untersucht und diskutiert. Ausgangspunkt war die Beobachtung von John Wennberg, einem der Begründer dieser Forschungsrichtung, dass der Anteil der Kinder, denen bis zum 15. Lebensjahr die Rachenmandeln entfernt waren, im Schulbezirk seiner Kinder 20% und im benachbarten Schulbezirk 70% betrug. Offensichtlich ist bei diesem Beispiel, dass unterschiedliche Krankheitshäufigkeiten eher wenig zur Erklärung dieses Unterschiedes beitragen. Erste Ergebnisse veröffentlichte Wennberg 1973 in Science unter dem Titel " Small Area Variations in Health Care Delivery".
Unterschiede in der Versorgung wurden in der Folge für viele Aspekte des Leistungsgeschehens auf unterschiedlichen geographischen Aggregationsebenen nachgewiesen. Diese zu erklären ist nicht einfach. Zu einfach ist in jedem Fall die Deutung, regionale Unterschiede entsprächen grundsätzlich fehlender Effektivität. Dieses Interview mit John Wennberg führt sehr anschaulich in die Materie ein. Der Dartmouth Atlas, über den wir bereits berichteten, bietet die bislang differenzierteste Darstellung und Erklärung des Variation-Phänomens. Angebotsinduzierte Nachfrage ("supply-sensitive care") und präferenzsensitive Versorgung("preference sensitive care") sind zwei Schlüsselkonzepte zur Erklärung der Unterschiede.
Eine vor kurzem im New England Journal of Medicine veröffentlichte Studie ging der Frage vertiefend nach, inwieweit regionale Unterschiede der Medicare-Ausgaben durch demographische Faktoren oder durch Unterschiede im Gesundheitszustand der Versicherten in Regionen unterschiedlicher Ausgabenhöhe erklärbar sind.
Dafür wurden entsprechend ihrer Ausgabenhöhe pro Medicare-Versicherten die geographischen Versorgungsbereiche ("Hospital Referral Regions") in fünf zahlenmäßig gleiche Gruppen (Quintile) eingeteilt. Differenzierte Leistungsdaten stammen aus Interviews mit 6725 Leistungsempfängern bzw. ihren Angehörigen (Medicare Current Beneficiary Survey).
Die Durchschnittsausgaben pro Mitglied betrugen $4.721 in der untersten und $7.183 in der obersten Quintile - entsprechend einer Differenz von 52%.
Zur Erklärung der Unterschiede wurden folgende Variablen in einem Rechenmodell berücksichtigt:
• der Gesundheitszustand zum Ausgangszeitpunkt - selbst-berichtete Gesundheit, Rauchstatus, Bodymass index, Diabetes mellitus, Hypertonie, Herzinfarkt, Koronare Herzkrankheit, andere Herzkrankheiten, Schlaganfall, Krebs außer Hautkrebs und
• Veränderungen der Gesundheit - Tod, neue Diagnosen im Beobachtungsjahr aus dem Bereich der oben genannten
• demographische Parameter - Alter, Geschlecht, ethnische Zugehörigkeit, Wohnort Stadt bzw. Land,
• weitere individuelle Determinanten der Nachfrage - Einkommen, Zusatzversicherungen
• regionale Maße der Angebotsstruktur - Krankenhausbetten und Ärzte pro 1.000 Ältere, Anteil der Ärzte in der Primärversorgung, Anzahl der Krankenhausärzte pro Bett
Der Einbezug der demographischen Merkmale und des Gesundheitszustandes zum Ausgangszeitpunkt minderte die Ausgabendifferenz von 52% auf 40%. Dem liegt u.a. zugrunde, dass der Anteil der Personen, die einen schlechten Gesundheitszustand angeben in der Quintile mit den höchsten Ausgaben 7,9%, in der Quintile mit den niedrigsten Ausgaben 4,5% beträgt.
Nach zusätzlicher Berücksichtigung der Veränderung der Gesundheit beträgt die Differenz noch 33%. Die Variable Zusatzversicherungen unterschied sich in den Gruppen deutlich (statistisch signifikant), wirkte sich aber nur gering auf die Ausgabenunterschiede aus. Die Variablen jährliches Familieneinkommen und die Variablen, die sich auf die Angebotsseite der Versorgung beziehen, unterschieden sich in den Ausgabenregionen kaum.
Das Fazit lautet, dass Unterschiede in den demographischen Faktoren und im Gesundheitszustand einen großen Anteil der geographischen Ausgabenunterschiede erklären. Ein erheblicher Teil der Ausgabenunterschiede - mehr als 60% - bleibt jedoch unerklärt.
Die Autoren nennen hier als mögliche Ursachen u.a. die Marktstruktur, das Profitstreben der Anbieter, kulturelle oder soziale Präferenzen der Versicherten und Unterschiede im Gesundheitszustand, die mit den bisherigen Methoden noch nicht erfasst wurden. So wurden bisher der Schweregrad der Erkrankung und das gleichzeitige Vorhandensein mehrerer Erkrankungen (Multimorbidität) nicht berücksichtigt.
Diese Studie zeigt, dass die geographischen Versorgungsunterschiede wichtige Hinweise zur Analyse des Versorgungsgeschehens geben, die jedoch nicht direkt zu einfachen Lösungen führen. Nicht Teil der Fragestellung dieser Arbeit war es, inwieweit die Versorgung auf der aktuellsten und besten Evidenz und auf den Präferenzen informierter Patienten beruht. Hier sind Defizite zu vermuten. Zu bedenken ist auch, dass sich Qualitätsprobleme, die sich gleichmäßig auf die Regionen verteilen, bei dieser Art der Analyse nicht zeigen.
• Zuckerman S, Waidmann T, Berenson R, Hadley J. Clarifying Sources of Geographic Differences in Medicare Spending. N Engl J Med 2010:NEJMsa0909253. Download Volltext
• The Dartmouth Atlas of Healthcare -Website
• Mullhan F (2004). Wrestling with Variation: An interview with Jack Wennberg. Health Affairs; Web Exclusive: (7October 2004) Download Volltext
• Wennberg J, Gittelsohn A. Small Area Variations in Health Care Delivery: A population-based health information system can guide planning and regulatory decision-making. Science 1973;182(4117):1102-08 Abstract".
David Klemperer, 3.6.10
Gesundheits-Markt-Expertise der Deutschen Bank
 Nach Ansicht der Deutschen Bank wächst die Gesundheitswirtschaft in Deutschland mit dreifacher Schubkraft. Dazu trügen der demografische Wandel, der medizinisch-technische Fortschritt und das zunehmende Gesundheitsbewusstsein gleichermaßen bei. Hauptantrieb sei der Fortschritt in Medizin, Medizintechnik und Pharmazie. Nach Auffassung der "Gesundheitsexperten" Dieter Bräuninger und Oliver Rakau von Deutsche Bank Research profitierten viele Bereiche der Gesundheitswirtschaft vom verstärkten Gesundheitsbewusstsein der Bürger. Die Begründung: "Seit 1992 haben sich die Gesundheitsausgaben der privaten Haushalte mehr als verdoppelt, und deren Anteil an den gesamten Gesundheitsausgaben ist von 10,5 % auf 13,4 % gestiegen." Eine interessante Interpretation: Wieso die wachsende Belastung durch Praxisgebühr, steigende Medikamentenzuzahlungen und wachsende andere Steigerungen der Selbstbeteiligung Ausdruck eines verstärkten Gesundheitsbewusstseins sein soll, beantworten die Deutschbanker nicht.
Nach Ansicht der Deutschen Bank wächst die Gesundheitswirtschaft in Deutschland mit dreifacher Schubkraft. Dazu trügen der demografische Wandel, der medizinisch-technische Fortschritt und das zunehmende Gesundheitsbewusstsein gleichermaßen bei. Hauptantrieb sei der Fortschritt in Medizin, Medizintechnik und Pharmazie. Nach Auffassung der "Gesundheitsexperten" Dieter Bräuninger und Oliver Rakau von Deutsche Bank Research profitierten viele Bereiche der Gesundheitswirtschaft vom verstärkten Gesundheitsbewusstsein der Bürger. Die Begründung: "Seit 1992 haben sich die Gesundheitsausgaben der privaten Haushalte mehr als verdoppelt, und deren Anteil an den gesamten Gesundheitsausgaben ist von 10,5 % auf 13,4 % gestiegen." Eine interessante Interpretation: Wieso die wachsende Belastung durch Praxisgebühr, steigende Medikamentenzuzahlungen und wachsende andere Steigerungen der Selbstbeteiligung Ausdruck eines verstärkten Gesundheitsbewusstseins sein soll, beantworten die Deutschbanker nicht.
Großes Potenzial für wirtschaftliches Wachstum sieht Deutsche Bank Research in der Produktion pharmazeutischer Erzeugnisse, die in den letzten zehn Jahren in Deutschland jährlich mehr als vier Prozent zugenommen habe. Die " Schubkräfte" wie der medizinisch-technische und Fortschritt und neue Strukturen der Gesundheitswirtschaft sprächen dafür, dass diese Rate anhalten werde. Schließlich erbrächte eine Senkung des durchschnittliche Krankenstands in Deutschland Produktionsgewinne in Höhe von rund 10 Milliarden Euro Diesen Beitrag zur Sicherung der Arbeitsproduktivität nähme die Öffentlichkeit zu wenig wahr. Außerdem eröffneten steigende Einkommen in den aufstrebenden Schwellenländern günstige Exportperspektiven. Belastend wirken jedoch die staatliche Marktregulierung und hohe Entwicklungskosten der Industrie.
In der Bewertung des viel beschworenen demografischen Wandels hebt sich die Analyse der DB Research auffällig von dem gängigen Argumentationsmuster der erdrückenden finanziellen Belastung durch die vergreisende Gesellschaft ab. Vielmehr sehen sie in dem wachsenden Bevölkerungsanteil älterer Menschen ein enormes Wachstumspotenzial für den Gesundheitsmarkt. Ob sich diese ökonomischen Erwartungen angesichts der sich abzeichnenden Kompression der Morbidität tatsächlich realisieren lassen, bleibt so unerwähnt wie abzuwarten.
Bemerkenswert ist die Erkenntnis, dass auch die Forschungsabteilung der Deutschen Bank die Gesundheitsversorgung nicht mehr ausschließlich als wirtschaftlichen Kostenfaktor betrachtet. Im ersten Kapitel mit dem viel sagenden Titel Vom Kostenblock zum Wachstumspol heißt es: "Dabei wird zunehmend wahrgenommen, dass die Gesundheitswirtschaft über die von den obligatorischen Krankenversicherungen finanzierten Güter hinaus reicht." Als Ursache für diese einseitig ausgabenbezogene Betrachtung des Gesundheitswesens sehen die Autoren "einen wesentlichen Webfehler" der Gesetzlichen Krankenversicherung in Deutschland, nämlich die Kopplung der Beiträge an die Arbeitseinkommen. Das gilt natürlich nur für den von staatlicher Kostendämpfung geprägten ersten Gesundheitsmarkt. Glücklicherweise habe sich aber mittlerweile ein zweiter dynamischer Markt etabliert, der die von den Bürgern direkt finanzierten Produkte umfasst, von freiverkäuflichen Arzneimitteln über die individuellen Gesundheitsleistungen (IGeL) bis hin zu allen Angeboten der Wellness-Branche.
Die Gesundheitswirtschaftsexperten der Deutschen Bank beklagen den restriktiven Rahmen der GKV, in dem sich ein Großteil der Gesundheitswirtschaft in Deutschland bewege und was den Ausblick für die Gesundheitswirtschaft im Inland trübe. Die logische Folge: Die deutsche Gesundheitswirtschaft muss ihr Heil verstärkt im Ausland suchen, insbesondere in den Schwellenländern mit ihrer wachsenden Wirtschaftsstärke und vor allem einer mittlerweile nennenswerten Schicht zahlungskräftiger Abnehmer.
Dass die Expansion des zweiten Gesundheitsmarkts auch erhebliche Gefahren für Leib und Leben mit sich bringen, thematisiert das Gutachten der Deutschen Bank nicht. Auf eine mögliche Gefährung durch Überversorgung weist das Editorial der Juni-Ausgabe von BMJ Clinical Evidence} hin. Vor allem in den USA nähmen Angebot und Werbung für "Routine-" und andere Untersuchungen beständig zu, so die Autorin Angela Raffle: "Regular tests for healthy people, and their advertisement directly to consumers, are now unshakably embedded in American culture and commerce".
Solche Überlegungen scheinen aber bisher offenbar weder zur Deutschen Bank noch zu Gesundheitsminister Philip Rösler durchgedrungen zu sein. Die Ergebnisse des DB-Gutachtens liegen ohnehin den Einschätzungen des Ministers Philip Rösler erstaunlich nahe, die er am 22. Februar 2010 in der Financial Times Deutschland unter dem Titel Jobmotor Gesundheit zum Besten gab. Sehr ähnliche Ansichten vertritt auch der Arbeitgeberverband Bund der Deutschen Industrie (BDI) in seinem Positionspapier Für eine starke Gesundheitswirtschaft in Deutschland.
Das Forum Gesundheitswesen ist bereits mit früheren Beiträgen auf Annahmen und Mythen über den Jobmotor Gesundheitswesen eingegangen, das seit Längerem die Debatte über das deutsche Gesundheitswesen beeinflusst. Hier finden Sie den Bericht der Deutschen Bank Research Gesundheitswirtschaft im Aufwind.
Jens Holst, 2.6.10
Wirksamkeit von Brustkrebs-Screening überaus fraglich
 Ein beachtenswerter Artikel zur Frage von Sinn und Unsinn des Brustkrebs-Screenings erschien Ende März 2010 in der angesehenen Medizinerzeitschrift British Medical Journal (BMJ). Ein dreiköpfiges Forscherteam bestehend aus Karsten Juhl Jørgensen und Peter Gøtzsche vom Nordic Cochrane Centre in Kopenhagen sowie Per-Henrik Zahl vom Folkehelseinstitut in Oslo untersuchten die Auswirkung von flächendeckenden Früherkennungsprogrammen auf die Sterblichkeit an Mamma-Karzinom. Dabei kamen sie zu ernüchternden Ergebnissen für Anhänger von Screening-Kampagnen.
Ein beachtenswerter Artikel zur Frage von Sinn und Unsinn des Brustkrebs-Screenings erschien Ende März 2010 in der angesehenen Medizinerzeitschrift British Medical Journal (BMJ). Ein dreiköpfiges Forscherteam bestehend aus Karsten Juhl Jørgensen und Peter Gøtzsche vom Nordic Cochrane Centre in Kopenhagen sowie Per-Henrik Zahl vom Folkehelseinstitut in Oslo untersuchten die Auswirkung von flächendeckenden Früherkennungsprogrammen auf die Sterblichkeit an Mamma-Karzinom. Dabei kamen sie zu ernüchternden Ergebnissen für Anhänger von Screening-Kampagnen.
Die Widersprüchlichkeit der Untersuchungsergebnisse und vor allem der daraus abgeleiteten Empfehlungen waren bereits wiederholt Thema im Forum Gesundheitspolitik, so z.B. in den Beiträgen
• Brustkrebs: EU fordert Staaten zu mehr Anstrengungen bei der Früherkennung auf
• Neue Studien schüren weiteren Zweifel am Nutzen des Mammographie-Screening und zuletzt
• Nutzen von Krebsfrüherkennung wird von Patienten deutlich überschätzt - Deutsche besonders schlecht informiert.
Auch der Spiegel griff das Thema wiederholt auf, so z.B. im April 2009 in dem Beitrag Umstrittene Früherkennung - "Ärzte schüren falsche Hoffnungen" und zuletzt mit Brustkrebs-Früherkennung - Forscher streiten über Mammografie-Studie. Die ZEIT hingegen publizierte im September 2009 in dem Artikel Mammografie-Screening ermöglicht frühzeitige Krebserkennung eine grundsätzlich positivere Haltung zur Frage von Reihenuntersuchungen zur Früherkennung von Mamma-Karzinomen. Ganz im Sinne des "medizinisch-industriellen Komplexes" und einer zunehmenden Technologisierung der Gesundheitsversorgung propagieren unter anderem deutsche Mediziner mittlerweile den Einsatz von Kernspintomographen anstelle der traditionellen Mammographie zur Früherkennung von Brustkrebs. Soeben erschienen die in diese Richtung weisenden Ergebnisse einer multizentrischen Studie aus Deutschland dem so genannten EVA-Trial: "Prospective Multicenter Cohort Study to Refine Management Recommendations for Women at Elevated Familial Risk of Breast Cancer".
Während der Deutsche Bundestag erst 2002 ein Brustkrebs-Screening-Programm ins Leben gerufen hatte, begannen in Teilen Dänemarks Reihenuntersuchungen zur Früherkennung von Mammakarzinomen bereits Anfang der 1990er Jahre. Aber was 1991 in Kopenhagen und 1993 auf der Insel Fünen begann, blieb dem Rest des Landes viele Jahre vorbehalten. So besteht in dem skandinavischen Land die einzigartige Situation, dass über 17 Jahre lang nur etwa ein Fünftel der Bevölkerung Zugang zu solchen Früherkennungsprogrammen hatte und sich die Bevölkerungsmehrheit als Kontrollgruppe anbietet.
Zentraler Ergebnisindikator der nun im BMJ erschienen Untersuchung war die jährliche anteilige Änderung der Brustkrebs-Mortalität in Regionen mit und ohne Screening-Programm. Dabei zeigte sich während des zehnjährigen Beobachtungszeitraums zwischen 1997 und 2006 bei Frauen zwischen 55 und 74 Jahren, die potenziell von der Früherkennung profitieren könnten, in den Screening-Gebieten ein jährlicher Rückgang der Krebssterblichkeit um 1 % (relatives Risiko (RR) 0.99, 95% Konfidenzintervall (KI) 0.96-1.01). Bei gleichaltrigen Frauen in den Gebieten, wo kein systematisches Screening erfolgte, ging im gleichen Zeitraum die Brustkrebs-Mortalität allerdings um 2 % und damit doppelt zu stark zurück wie unter Screening-Bedingungen (RR 0.98, 95% CI 0.97-0.99).
Bei jüngeren Frauen zwischen 35 und 55, bei denen aufgrund des jungen Alters kein positiver Effekt durch Früherkennungsprogramme zu erwarten ist, sank die Sterblichkeit aufgrund von Mammakarzinomen im gleichen Zeitraum um jährlich 5 % (RR 0.95, KI 0.92-0.98) in Regionen mit Screening-Programmen und sogar um 6 % in solchen ohne systematische Früherkennung (RR 0.94, KI 0.92-0.95). In den höheren Altersgruppen zwischen 75 und 84 Jahren zeigte sich sowohl in Gebieten mit als auch ohne Screening-Programm zwischen 1997 und 2006 nur eine geringfügige Änderung der jährlichen Sterblichkeit aufgrund von Brustkrebs.
Folgerichtig kommen die Autoren zu dem Schluss, dass sie keinen Effekt des dänischen Screening-Programm auf die Brustkrebsmortatiltät feststellen können, da die Verringerung der Sterblichkeit in Regionen mit und ohne Früherkennungsprogramm sehr ähnlich ausfiel und in Screening-Gebieten sogar tendenziell geringer war. Diese Ergebnisse sind nach ihrer Auffassung eher eine Änderung von Risikofaktoren und auf verbesserte Behandlungsmöglichkeiten zurückzuführen als auf Früherkennungsmaßnahmen.
Diese Ergebnisse widersprechen denen einer früheren Kohortenstudie aus Kopenhagen, die ebenfalls im BMJ erschien und kostenfrei als Volltext erhältlich ist: Breast cancer mortality in Copenhagen after introduction of mammography screening: cohort study. Damals hatte ein Forscherteam vom Institut of Public Health und der Universitätsklinik Kopenhagen einen sage und schreibe 25-prozentigen Rückgang der Mammakarzinom-Mortalität nach Einführung des Screening-Programms beobachtet, der bei tatsächlich teilnehmenden Frauen sogar bei 37 % lag. Solche Ergebnisse, für die im Übrigen auch keine Kontrollgruppe vorlag, sind nach Auffassung von Jørgensen und Kollegen in erster Linie Ausdruck des "healthy-Screenee-Effekts", denn an Früherkenungsprogrammen nehmen bekanntermaßen vor allem gebildete, gesündere und vor allem gesünder lebende Personen teil.
Das BMJ stellt den Artikel Breast cancer mortality in organised mammography screening in Denmark: comparative study von Karsten Juhl Jørgensen, Per-Henrik Zahl und Peter Gøtzsche kostenfrei zum Download zur Verfügung.
Jens Holst, 24.3.10
"Jobmotor" Gesundheitswesen? Jein!
 Wer oder was hinter der seit Jahren monstranzartig für alle möglichen Bewertungen und Prognosen zitierten Anzahl von 4,3 Millionen Beschäftigten im Gesundheitswesen steckt, die es auch für das aktuellste Berichtsjahr 2006 zu berichten gibt, stellt das Heft Nr. 46 der Gesundheitsberichterstattung des Bundes mit dem Titel "Beschäftigte im Gesundheitswesen" ausführlich dar. Außerdem bietet es einen Überblick über die Rahmenbedingungen für die verschiedenen Tätigkeitsfelder des Gesundheitspersonals; es befasst sich mit der Vielfalt der Berufe im Gesundheitswesen und den unterschiedlichen Einrichtungen. Besonderheiten der Beschäftigten hinsichtlich Alter, Geschlecht, Migrationserfahrung, und Arbeitszeiten werden ebenfalls unter die Lupe genommen.
Wer oder was hinter der seit Jahren monstranzartig für alle möglichen Bewertungen und Prognosen zitierten Anzahl von 4,3 Millionen Beschäftigten im Gesundheitswesen steckt, die es auch für das aktuellste Berichtsjahr 2006 zu berichten gibt, stellt das Heft Nr. 46 der Gesundheitsberichterstattung des Bundes mit dem Titel "Beschäftigte im Gesundheitswesen" ausführlich dar. Außerdem bietet es einen Überblick über die Rahmenbedingungen für die verschiedenen Tätigkeitsfelder des Gesundheitspersonals; es befasst sich mit der Vielfalt der Berufe im Gesundheitswesen und den unterschiedlichen Einrichtungen. Besonderheiten der Beschäftigten hinsichtlich Alter, Geschlecht, Migrationserfahrung, und Arbeitszeiten werden ebenfalls unter die Lupe genommen.
Charakteristisch für das Gesundheitspersonal sind eine hohe Frauenquote (72,3% mit Ausnahme bei den Ärzten und Zahnärzten mit 40% und 38,7%), die Arbeit in Schicht- und Nachtdiensten sowie an Wochenenden und Feiertagen und ein hoher Anteil an Teilzeitbeschäftigten (10% der Männer und 35,9% der Frauen). Differenzierte fachliche Kenntnisse und Fähigkeiten sowie eine eng an den Bedürfnissen der Patienten ausgerichtete Kooperation der Berufsgruppen bilden die Basis für eine gute Versorgung.
Aus beschäftigungs- oder arbeitsmarktpolitischer Sicht haben die 284.000 praktizierenden Ärzte im Jahr 2006 für die medizinische Versorgung eine besondere Bedeutung. Sie behandeln nicht nur selbst Patienten, sondern einbeziehen auch weitere Beschäftigte im Gesundheitswesen bei Diagnose, Therapie und Prävention mit ein und verordnen Leistungen Dritter, darunter die von Krankenhäusern, Apotheken, Heilmittel-Kaufhäuser oder Pharmaherstellern mit ihren zahlreichen Beschäftigten. Fast die Hälfte der Ärzte ist ambulant tätig. Die Alterung der Ärzte schreitet stark voran. Zwischen 1997 und 2006 nahm dort die Zahl 50-Jähriger und Älterer um 37% zu. Schwer abschätzbar sind darüber hinaus zukünftige Migrationsbewegungen von Ärzten.
Die mit Abstand häufigsten Berufe sind Gesundheits- und Krankenpflegerinnen/-pfleger (717.000) und die medizinischen und zahnmedizinischen Fachangestellten (522.000) im Jahr 2006. Im Laufe von zehn Jahren hat die Zahl der Altenpflegerinnen und Altenpfleger stark zugenommen auf inzwischen 321.000. Dies kann auf die Alterung der Gesellschaft und zunehmende Professionalisierung der Altenpflege nach Einführung der Pflegeversicherung zurückgeführt werden.
Zu den Vorzügen dieses Heftes zählt, dass das Statistische Bundesamt über seine Gesundheitspersonalrechnung alle verfügbaren Daten zur Ermittlung der Beschäftigten zusammenführt, zum Beispiel aus dem Mikrozensus und der Krankenhausstatistik des Bundesamtes, aus Datenquellen der Bundesanstalt für Arbeit oder der Bundesärztekammer.
Zu den für die weitere Debatte über den "Jobmotor" Gesundheitswesen wichtigen Ausführungen des GBE-Heftes gehören beispielsweise:
• Die einschränkenden Alternativdaten zur reinen "Job"-Zählerei: "Die Zahl der Vollzeitäquivalente im Gesundheitswesen betrug im Jahr 2006 rund 3,3 Millionen. Die Zahl der Vollzeitäquivalente sank von 1997 bis 2006 um 31.000 oder - 0,9 %. Obwohl seit 1997 ein Anstieg des Gesundheitspersonals um rund 198.000 Beschäftigte zu verzeichnen ist (+ 4,8 %), zeigen die Vollzeitäquivalente, dass das Beschäftigungsvolumen insgesamt leicht rückläufig ist."
• "Die Analyse des Gesundheitspersonals nach Berufen bzw. Berufsgruppen hat kontinuierliche Beschäftigungsanstiege vor allem in den Gesundheitsdienstberufen und sozialen Berufen deutlich gemacht. Einrichtungsbezogen galt dies für die Einrichtungen der stationären und teilstationären bzw. ambulanten Pflege. Allgemeine Prognosen über die Entwicklung der Zahl der Beschäftigten im Gesundheitswesen lassen sich jedoch schwer treffen, da viele Einflussfaktoren in ihrer Wirkung nicht abgeschätzt werden können."
• Die ausführlichen Darstellungen zur Wochenend-, Abend- und Nachtarbeit vieler Gesundheitsbeschäftigten werden hier als exemplarisch für das spezifische Arbeitsbelastungsspektrum dieser Berufstätigen etwas ausführlicher dargestellt: "In sozialen Berufen leisteten 81,2 % der Beschäftigten im Jahr 2006 ständig, regelmäßig oder gelegentlich Samstagsarbeit. Bei den Gesundheitsdienstberufen waren es über die Hälfte, insbesondere Ärztinnen und Ärzte (75,0 %) und Apothekerinnen und Apotheker (81,3 %). Zudem waren von der Samstagsarbeit über 80 % der Gesundheits- und Krankenpflegerinnen/-pfleger sowie Hebammen und Entbindungspfleger, Gesundheits- und Krankenpflegehelferinnen/-helfer, Altenpflegerinnen und Altenpfleger und Augenoptikerinnen und Augenoptiker betroffen. Vergleichsweise hierzu betrug der Anteil der Beschäftigten in der Gesamtwirtschaft 48,4 %."
• "Ähnlich wie bei der Samstagsarbeit war auch der Anteil derjenigen Beschäftigten, die ständig, regelmäßig oder gelegentlich sonn- bzw. feiertags arbeiteten, bei den Ärztinnen und Ärzten, Gesundheits- und Krankenpflegerinnen/-pflegern sowie Hebammen und Entbindungspflegern, Gesundheits- und Krankenpflegehelferinnen/-helfern, Altenpflegerinnen und Altenpflegern mit 71 % bis 85 % besonders hoch. Zum Vergleich arbeiteten 28,2 % der Beschäftigten in der Gesamtwirtschaft an Sonn- bzw. Feiertagen."
• "Ähnliches gilt für die ständige, regelmäßige oder gelegentliche Arbeit in den Abendstunden, d. h. zwischen 18 und 23 Uhr. Auch hier hoben sich die sozialen (73,2 %) und Gesundheitsdienstberufe (61,9 %) im Jahr 2006 durch einen überdurchschnittlichen Anteil hervor. In der Gesamtwirtschaft erbrachten 45,7 % der Beschäftigten ihre Arbeit auch in den Abendstunden. Von Abendarbeit waren wiederum Ärztinnen und Ärzte, Gesundheits- und Krankenpflegerinnen/-pfleger sowie Hebammen und Entbindungspfleger, Gesundheits- und Krankenpflegehelferinnen/-helfer, Altenpflegerinnen und Altenpfleger am häufigsten betroffen (70 % bis 82 %)."
• "Nachtarbeit zwischen 23 und 6 Uhr musste sowohl im Gesundheitswesen als auch in der Gesamtwirtschaft von deutlich weniger Beschäftigten geleistet werden als Samstags-, Sonntags-, Feiertags- und Abendarbeit. Dabei leisteten im Jahr 2006 die Gesundheitsdienstberufe am häufigsten ständig, regelmäßig oder gelegentlich Nachtarbeit (31,8 %) und hier speziell die Ärztinnen und Ärzte, Gesundheits- und Krankenpflegerinnen/-pfleger sowie Hebammen und Entbindungspfleger zu über 55 %. In der Gesamtwirtschaft waren es 15,2 % der Beschäftigten."
Was leider etwas zu kurz kommt, ist eine intensivere Darstellung anderer als der klassischen physischen oder organisatorischen Arbeitsbelastungen wie etwa die unter dem Druck der Ökonomisierung und Demographie beklagte Arbeitsverdichtung oder die tendenzielle Dissonanz von professionellen und ethischen Normen der Berufstätigen mit ihren tatsächlichen Arbeitsbedingungen.
Das 2009 erschienene Heft 46 der "Gesundheitsberichterstattung des Bundes - Beschäftigte im Gesundheitswesen"
von Anja Afentakis und Karin Böhm vom Statistischen Bundesamt in Bonn umfasst 46 Seiten erhält und man erhält es kostenlos als PDF-Datei oder in Papierform beim Robert-Koch-Institut (RKI)
Bernard Braun, 9.7.09
Gesunde zu Kranken machen - das Beispiel Olanzapin (Zyprexa®)
 Olanzapin ist ein Medikament, das zur Behandlung der Schizophrenie und der bipolaren Störung zugelassen ist. Beides sind psychische Störungen, die üblicherweise von Psychiatern behandelt werden. In Deutschland erfolgte die Markteinführung im November 1997. Der Markenname lautet Zyprexa.
Olanzapin ist ein Medikament, das zur Behandlung der Schizophrenie und der bipolaren Störung zugelassen ist. Beides sind psychische Störungen, die üblicherweise von Psychiatern behandelt werden. In Deutschland erfolgte die Markteinführung im November 1997. Der Markenname lautet Zyprexa.
Im Januar 2009 akzeptierte die pharmazeutische Firma Lilly in einem Vergleich eine Strafzahlung von 1,415 Milliarden Dollar wegen unzulässiger Marketingpraktiken. Dies ist die höchste Geldstrafe, die jemals gegen ein Unternehmen verhängt wurde. Erst hatte Lilly die Vergehen abgestritten und dann zugegeben. In einer Arbeit, die in der Juli-Ausgabe von Social Science and Medicine erscheint, analysiert Glen Spielmans interne Dokumente von Lilly, die im Rahmen des Strafverfahrens öffentlich wurden und für jedermann einsehbar sind, z.B. unter dieser Adresse: Furious Seasons - Zyprexa Documents.
In diesen Dokumenten wird deutlich, dass Lilly Olanzapin als eine Art "Breitspektrum-Psychopharmakon" vermarktete. Lilly wollte den Markt für Olanzapin durch den Einbezug von Allgemeinärzten erweitern. Diese sollten Olanzapin an Patienten mit "komplizierter Stimmung" ("complicated mood") verschreiben, ein unscharf beschriebenes Bild mit den Symptomen Angst, Reizbarkeit, Schlafstörungen und Stimmungsschwankungen. Dafür wurden Fallbeispiele konstruiert, die eine große Zielgruppe von Patienten erschließen sollten. Die beschriebenen Symptome entsprachen in keiner Weise den diagnostischen Kriterien eines Störungsbildes des DSM IV. Vielmehr wurden milde und eher unspezifischen Symptome - die auf viele Patienten zutreffen - als behandlungsbedürftig beschrieben, ein Vorgehen, das als "disease mongering" bezeichnet wird (s.a. "Medikament sucht Krankheit" und Osteoporose - kritisch gesehen ).
Mehrere konstruierte Fallbeschreibungen mit Hinweisen für die Pharmavertreter finden sich in dem Lilly-Dokument "Primary Care Sales Force Resource Guide". Darin werden unverblümt die Gesprächstechniken dargestellt, mit denen die Pharmavertreter die Allgemeinärzte zur Verschreibung von Olanzapin bringen sollen - von ausgewogener Information also keine Spur.
Bei der hypothetischen Patientin Donna handelt es sich beispielsweise um eine alleinerziehende Mutter Mitte 30, die in der Praxis mit düsterer Kleidung erscheint und etwas angespannt wirkt. Sie sagt, sie fühle sich in letzter Zeit ängstlich und reizbar. Sie habe heute mehr geschlafen als normal und habe zu Hause und bei der Arbeit Schwierigkeiten, sich zu konzentrieren. Vor einiger Zeit war sie jedoch gesprächig, gehobener Stimmung und hatte berichtet, mit wenig Schlaf auszukommen. Damit seien die vier Kernsymptome von "complicated mood" beschrieben, also Stimmungsschwankungen, Reizbarkeit, Schlafstörungen und Angst und dazu noch Konzentrationsstörungen, Stimmungslabilität, erhöhte Energie, depressive Stimmung, Verlust von Interesse und Agitiertheit. Aufgabe des Vertreters war es, den Arzt dazu zu bewegen, Patienten mit vergleichbaren Beschwerden das "Breitspektrum-Psychopharmakon" zu verschreiben.
Für die Demenz wurde Olanzapin nie zugelassen. Lilly drängte jedoch in diesen Indikationsbereich und konstruierte hypothetische Patienten, deren Symptome einer Demenz entsprachen.
Durch die erfolgreichen Marketingbemühungen von Lilly haben viele Patienten eine Behandlung erhalten, für die keine Indikation bestand. Zu den möglichen unerwünschten Wirkungen von Olanzapin zählen eine ausgeprägte Gewichtszunahme, die Auslösung eines Diabetes sowie bei älteren Patienten die Erhöhung des Schlaganfallrisikos.
In einer Pressemitteilung vom 15.1.2009 äußert der Vorsitzende von Lilly, dass er das Fehlverhalten seiner Firma zutiefst bedauere.
Glen I. Spielmans. The promotion of olanzapine in primary care: An examination of internal industry documents. Social Science & Medicine. Juli 2009 Abstract
David Klemperer, 20.6.09
EU-Studie: Patientenzufriedenheit ist nicht nur abhängig von Erfahrungen im Versorgungssystem
 Patientenzufriedenheit, so hat eine im Auftrag der WHO durchgeführte Studie jetzt erneut gezeigt, ist nur sehr begrenzt ein aussagekräftiger und zuverlässiger Indikator für die Bewertung der Versorgungsqualität in einem Gesundheitssystem. Zwar fließen in dieses Urteil der Zufriedenheit oder Unzufriedenheit auch persönliche Erfahrungen mit Ärzten oder Kliniken ein. Darüber hinaus ist jedoch eine Vielzahl weiterer Faktoren einflussreich, wie unter anderem die positive oder negative Darstellung des Gesundheitssystems in den Medien. Schlussfolgerung der US-amerikanischen Autorengruppe: "Daher hat die Messung der Patientenzufriedenheit nur einen begrenzten Nutzen als Basis für Qualitätsverbesserungen im Gesundheitswesen und für Gesundheitsreformen."
Patientenzufriedenheit, so hat eine im Auftrag der WHO durchgeführte Studie jetzt erneut gezeigt, ist nur sehr begrenzt ein aussagekräftiger und zuverlässiger Indikator für die Bewertung der Versorgungsqualität in einem Gesundheitssystem. Zwar fließen in dieses Urteil der Zufriedenheit oder Unzufriedenheit auch persönliche Erfahrungen mit Ärzten oder Kliniken ein. Darüber hinaus ist jedoch eine Vielzahl weiterer Faktoren einflussreich, wie unter anderem die positive oder negative Darstellung des Gesundheitssystems in den Medien. Schlussfolgerung der US-amerikanischen Autorengruppe: "Daher hat die Messung der Patientenzufriedenheit nur einen begrenzten Nutzen als Basis für Qualitätsverbesserungen im Gesundheitswesen und für Gesundheitsreformen."
Die Evaluation medizinischer Versorgungssysteme bedient sich recht häufig des Konzepts der "Patientenzufriedenheit". Untersuchungen zur Zufriedenheit (egal, ob zur Arbeits-, Kunden- oder Patientenzufriedenheit) zeigen auch in repräsentativen Studien häufig, dass die überwältigende Mehrheit der Befragten von 80-90 Prozent sehr zufrieden oder zumindest eher zufrieden ist. Man erklärt dies damit, dass die Artikulation von Unzufriedenheit auch ein Eingeständnis persönlicher Inkompetenz ist und daher eher vermieden wird: Wer erklärt, er sei mit seinem Arzt unzufrieden, gibt indirekt auch zu, dass er nicht willens oder nicht in der Lage ist, diesen Zustand durch die Suche nach einem besseren Arzt zu verändern. Aus diesem Grund sind Zufriedenheitsbefragungen auch ein beliebtes Mittel für eine positive Selbstdarstellung in den Medien, genutzt von Ärzteverbänden, Krankenhäusern oder auch Krankenkassen (vgl. z.B. Kassenärztliche Bundesvereinigung: Versichertenbefragung 2008 - Zufriedenheit steigt auf 92 Prozent).
Dass die Erfassung der Patientenzufriedenheit vielfältigen externen Einflüssen und Fehlerquellen unterliegt, haben bereits mehrere wissenschaftliche Studien gezeigt (zusammenfassend zum Beispiel: Ruprecht TM. Qualität "through the patient's eyes", Picker-Institut, BALK-Info 2000, 44:24-25). Eine neuere Studie hat dies nun erneut anhand eines sehr großen Datensatzes belegt. Basis der Analysen ist der "World Health Survey" aus dem Jahre 2003, der in 71 Ländern durchgeführt wurde. Berücksichtigt wurden in der Studie jedoch nur 21 Länder der Europäischen Union, für die Daten von über 30.000 Teilnehmern vorlagen.
Festgestellt wurde zunächst, dass die Patientenzufriedenheit in den Ländern der EU höchst unterschiedlich ausfällt (vgl. Grafik). Österreich liegt hier, gefolgt von Dänemark und Belgien weit vorne. Rund 90% der Befragten aus diesen drei Ländern sind mit ihrem Gesundheitssystem sehr oder eher zufrieden. Am unteren Ende der Skala finden sich Lettland, Estland und die Slowakei, wo nur 27-33% der Befragten zufrieden sind. Aber selbst wenn man neue EU-Mitgliedsländer und ehemalige Ostblock-Staaten einmal aus dem Vergleich heraus lässt, sind die Differenzen immer noch erheblich. Italien beispielsweise liegt hier ebenso wie Spanien im unteren Tabellenbereich. 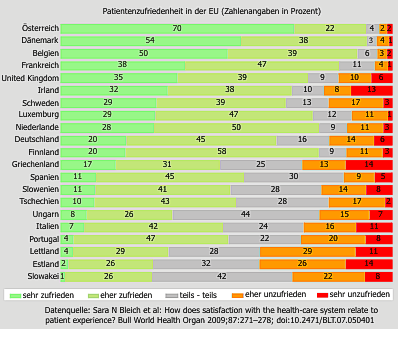
Im Rahmen multivariater Regressionsanalysen wurden dann vielfältige potentielle Einflussfaktoren darauf hin überprüft, ob und in welchem Umfang sie die jeweilige Patientenzufriedenheit eines Landes beeinflussen. Berücksichtigt wurden dabei unter anderem: Das Bildungsniveau der Befragten, Persönlichkeitsfaktoren und Gesundheitszustand, die Art der Finanzierung des Gesundheitswesens, der Reichtum eines Landes (Bruttosozialprodukt) und schließlich auch die persönliche Erfahrung im Gesundheitssystem, wie sie durch eine Reihe von Fragen ermittelt wurde. Dabei sollten verschiedene Aspekte bewertet werden: Wartezeiten, Chancen zur Entscheidungsteilhabe (Shared Decision Making), Vertraulichkeit, freie Auswahl eines Arztes, Kommunikation und Information, Behandlung mit Respekt.
Analysiert wurde unter Einbezug all dieser Daten, welche Faktoren am meisten erklären, ob Patienten zufrieden oder unzufrieden sind. Deutlich wurde zunächst, dass nahezu alle einbezogenen Faktoren auch tätsächlich einen Einfluss auf die Zufriedenheit mit der medizinischen Versorgung haben. Die wichtigsten Ergebnisse der Analyse waren jedoch:
• Konkrete Erfahrungen der Befragungsteilnehmer erklärten Unterschiede in der Zufriedenheit nur zu 10,4%.
• Externe und eigentlich sachfremde Aspekte (sozio-ökonomische Merkmale und Gesundheitszustand der Befragten, Finanzierung der Versorgung und Bruttosozialprodukt im jeweiligen Land usw.) erklärten 17,5% der Unterschiede und waren damit bereits aussagekräftiger als der persönliche Erfahrungshintergrund.
Konkrete Erfahrungen der Patienten sind daher, so das Urteil der Wissenschaftler, nur eine äußerst dürftige Basis, um Versorgungsmängel festzustellen und Reformen zu begründen. Welche anderen Faktoren - zu 70 Prozent - maßgeblich sind, um Patienten das Gefühl von Zufriedenheit oder Unzufriedenheit zu geben, darüber können die Forscher nur spekulieren. Sie vermuten allerdings, dass die jeweilige Berichterstattung in den Medien, das Ausmaß an Lob und Tadel, hier in ganz erheblich Umfang das Urteil von Patienten mit beeinflusst, und dies auch ganz unabhängig von persönlichen Erfahrungen.
• Pressemitteilung mit Kurzfassung der Befunde: Patient satisfaction doesn't necessarily mean better care
• Volltext der Studie, Website des "Institute for Health Metrics and Evaluation": Bleich SN, Özaltin E, Murray CJL: How does satisfaction with the health care system relate to patient experience? (Bulletin of the World Health Organization 2009;87:271-278)
• WHO-Website mit derselben PDF-Datei
• Regressions-Tabellen, Verwendete Fragen Anhänge zur Studie
Gerd Marstedt, 8.4.09
Die Organspende-Quoten in Europa sind durch unterschiedliche gesetzliche Regelungen nur sehr begrenzt erklärbar
 Für die Zahl der Organspenden in Europa zeigten sich im Jahr 2007 erhebliche Differenzen. Die Quote gespendeter und transplantierter Organe pro 1 Million Einwohner lag in Griechenland und Polen mit 5,8 bzw. 9,2 sehr niedrig. Spanien rangierte mit einer Quote von 34,3 ganz oben, Deutsche lagen mit einem Wert von 16 im Mittelfeld (International Figures On Organ Donation And Transplantation - 2007). Diese unterschiedlichen Werte sind nicht ausreichend erklärbar aus einer national unterschiedlichen Spendebereitschaft und ebenso wenig aus unterschiedlichen gesetzlichen Rahmenbedingungen. Bereits vor kurzem hatte ein kurzer Artikel im British Medical Journal darauf hingedeutet, dass es für die Zahl der Organspender und -spenden in einem Land wohl wichtigere Einflussfaktoren gibt als die gesetzlichen Regelungen (Zustimmungslösung oder Widerspruchlösung oder auch Zwischenformen). (vgl.: Warum es in Deutschland nur halb so viele Organspenden wie in Spanien gibt).
Für die Zahl der Organspenden in Europa zeigten sich im Jahr 2007 erhebliche Differenzen. Die Quote gespendeter und transplantierter Organe pro 1 Million Einwohner lag in Griechenland und Polen mit 5,8 bzw. 9,2 sehr niedrig. Spanien rangierte mit einer Quote von 34,3 ganz oben, Deutsche lagen mit einem Wert von 16 im Mittelfeld (International Figures On Organ Donation And Transplantation - 2007). Diese unterschiedlichen Werte sind nicht ausreichend erklärbar aus einer national unterschiedlichen Spendebereitschaft und ebenso wenig aus unterschiedlichen gesetzlichen Rahmenbedingungen. Bereits vor kurzem hatte ein kurzer Artikel im British Medical Journal darauf hingedeutet, dass es für die Zahl der Organspender und -spenden in einem Land wohl wichtigere Einflussfaktoren gibt als die gesetzlichen Regelungen (Zustimmungslösung oder Widerspruchlösung oder auch Zwischenformen). (vgl.: Warum es in Deutschland nur halb so viele Organspenden wie in Spanien gibt).
Eine jetzt im British Medical Journal veröffentlichte Meta-Analyse verschiedener Studien hat diese Schlussfolgerung nun noch einmal bestätigen können. Basis waren fünf Studien, in denen die Zahl der Organspenden vor und nach der Einführung der Widerspruchsregelung verglichen wurden (Bei der Widerspruchsregelung wird das Einverständnis zur Spende als gegeben angenommen und Bürger/innen, die nicht einverstanden sind, müssen dies explizit erklären.) Ferner wurden 8 Studien einbezogen, die einen internationalen Länder-Vergleich angestellt haben und 13 Studien, die Meinungen und Einstellungen zu den Regelungen erfast haben.
Wesentliche Befunde dieser Auswertung waren dann:
• Fünf Studien, die in drei Ländern durchgeführt worden sind und Auswirkungen der neu eingeführten Widerspruchslösung prüften, haben für alle drei Länder Steigerungsraten der Organspenden gezeigt: Die Quote stieg zum Beispiel in Österreich innerhalb weniger Jahre von 3,6 auf 10,1 (pro 1 Million Einwohner), in Belgien von 19 auf 41.
• Allerdings, so merken die Autoren an, wurde nicht in allen Studien sauber überprüft, welche anderen Rahmenbedingungen sich im Beobachtungszeitraum auch noch veränderten, im Versorgungssystem, im Hinblick auf die Öffentliche Meinung usw. So konnte in der österreichischen Studie gezeigt werden, dass die Einführung von Transplantations-Koordinatoren in Kliniken noch weitaus deutlichere Steigerungsraten mit sich brachte als die Änderung der gesetzlichen Bedingungen zuvor. Die zuvor beobachtete Steigerung von 3,6 auf 10,1 ging durch diese Reform im Versorgungssystem noch einmal hoch auf 27,2.
• Schätzungen hinsichtlich der Größe des Effekts variierten, die meisten kamen auf einen Wert von 20-30% mehr Organspenden, die in einem Land durch Einführung einer Widerspruchslösung erzielt werden könnten - dies entspräche in absoluten Zahlen etwa 3-6 zusätzlichen Spenden pro 1 Million Einwohner.
• Mehrere Studien kamen zu dem Schluss, dass die Widerspruchsregelung zwar effektiv ist, dass aber andere Bedingungen unter Umständen noch größeren Einfluss haben. Hierbei genannt werden: Die Zahl tödlicher Verkehrsunfälle, die Zahl der Transplantations-Kliniken und -einrichtungen, der Reichtum eines Landes (Bruttosozialprodukt), die relativen Ausgaben für die Gesundheitsversorgung, religiöse Gläubigkeit (Katholizismus), Mortalität durch Herz-Kreislauf-Erkrankungen.
• Zusammengefasst wurden schließlich auch Studien aus dem United Kingdom, die seit Mitte der Siebziger Jahre die Meinung der Bevölkerung zur Widerspruchslösung ("presumed consent") erfragt haben. Hier zeigt sich im Zeitverlauf eine deutliche Steigerung der Zustimmung, die anfänglich nur um 30% betrug, in den letzten Jahren jedoch doppelt so hoch ausfiel. Allerdings scheint in Ländern außerhalb des UK diese positive Bewertung eher eine Ausnahme zu sein.
Studie im Volltext (kostenlos): Amber Rithalia u.a.: Impact of presumed consent for organ donation on donation rates: a systematic review (BMJ 2009;338:a3162, Published 14 January 2009, doi:10.1136/bmj.a3162)
Gerd Marstedt, 21.1.09
Konisation - kleiner Eingriff, große Folgen
 Schon lange steht ein kleiner Eingriff am Gebärmutterhals im Verdacht, bei späteren Schwangerschaften Probleme zu bereiten. Bei der so genannten Konisation wird ein Teil des Gebärmutterhalses herausgeschnitten. Die Konisation dient dazu, bei der Krebsfrüherkennung mittels Pap-Test entdeckte und mittels Histologie bestätigte Krebsvorstufen zu entfernen. Ein Lehrbuch von 1994 bezeichnet die Konisation dagegen noch als "diagnostischen Eingriff" (Dudenhausen 1994). Studien haben gezeigt, dass es neben Komplikationen für die behandelten Frauen bei späteren Schwangerschaften häufiger zu Frühgeburten nach Konisationen kommt.
Schon lange steht ein kleiner Eingriff am Gebärmutterhals im Verdacht, bei späteren Schwangerschaften Probleme zu bereiten. Bei der so genannten Konisation wird ein Teil des Gebärmutterhalses herausgeschnitten. Die Konisation dient dazu, bei der Krebsfrüherkennung mittels Pap-Test entdeckte und mittels Histologie bestätigte Krebsvorstufen zu entfernen. Ein Lehrbuch von 1994 bezeichnet die Konisation dagegen noch als "diagnostischen Eingriff" (Dudenhausen 1994). Studien haben gezeigt, dass es neben Komplikationen für die behandelten Frauen bei späteren Schwangerschaften häufiger zu Frühgeburten nach Konisationen kommt.
Jetzt hat eine Meta-Analyse von Marc Arbyn vom Scientific Institute of Public Health in Brüssel und Kollegen erstmals eine ausreichend große Datenmenge analysiert, um noch schwerer wiegende Komplikationen statistisch abzusichern. Dabei zeigte sich, dass nach Konisationen etwa perinatale Mortalität (Tod des Fetus kurz vor der Geburt oder des Neugeborenen) gehäuft auftritt. Diese Ergebnisse sind insofern relevant, als häufig Frauen im gebärfähigen Alter konisiert werden.
Die Autoren der Studie analysierten eine prospektive Kohortenstudie und 19 retrospektive Studien. Verrechnen sie die Todesfälle nach Konisation mit denen ihrer Kontrollgruppe, kommen sie unter anderem auf folgende number needed to harm (NNH, Anzahl der Behandlungen pro Schadensfall):
- für die perinatale Mortalität bei der Konisation mit Skalpell von 71, mit Laser und radikaler Diathermie von 67 und mit Elektroschlaufe von 500
- für das Geburtsgewicht des Neugeborenen unter 2 Kilogramm bei der Konisation mit Skalpell von 16, mit Laser von 14, mit Diathermie von 29 und mit Elektroschlaufe von 106.
Derzeit werden in Deutschland 140.000 Konisationen jährlich durchgeführt (Mühlhauser, arznei-telegramm 2008). Auf die Altersgruppe der gebärfähigen Frauen bis 40 entfallen dabei etwa 60.000 Konisationen. Bei einer gleichmäßigen Verteilung der vier Konisationsmethoden läge die durchschnittliche NNH bei 176. Bei einem Kind pro Frau in dieser Altersgruppe würden demnach pro Jahr 340 Feten oder Neugeborene an den Folgen einer Konisation sterben. Eine zurückhaltendere Konisation wird nicht empfohlen, da konisierte Frauen immer noch eine überdurchschnittlich hohe Tumorrate haben.
Wer Marc Arbyn persönlich hören und mit ihm diskutieren möchte, hat am 4.10.2008 Gelegenheit dazu: Arbyn wird im Rahmen des 16. Cochrane Colloquiums in Freiburg die Subgroup Cervical Cancer Prevention leiten.
Christian Weymayr, 23.9.2008
Warum es in Deutschland nur halb so viele Organspenden wie in Spanien gibt
 Der Papst geht mit gutem Beispiel voran: Er möchte, sagte das betagte Kirchenoberhaupt vor wenigen Tagen, postmortem seine Organe spenden. Unabhängig davon, ob es medizinisch sinnvoll ist, die ebenso betagten Organe noch zu verpflanzen, hat er damit den Katholiken ein Zeichnen gegeben, es ihm nachzutun.
Der Papst geht mit gutem Beispiel voran: Er möchte, sagte das betagte Kirchenoberhaupt vor wenigen Tagen, postmortem seine Organe spenden. Unabhängig davon, ob es medizinisch sinnvoll ist, die ebenso betagten Organe noch zu verpflanzen, hat er damit den Katholiken ein Zeichnen gegeben, es ihm nachzutun.
Aber wird das den chronischen Organmangel beheben können? Geht es nach den Kampagnen, die in regelmäßigen Abständen die Bevölkerung zu höherer Spendenbereitschaft aufrufen, so scheint es allein an der ablehnenden Haltung der potenziellen Spender und der Angehörigen liegen, dass so viele Patienten auf Organe warten. Doch dem ist nicht so. Bei 1963 gehirntoten potenziellen Organspendern, die 2007 offiziell in deutschen Kliniken registriert wurden, stimmten in 1426 Fällen die Angehörigen einer Organspende zu, das heißt, in drei von vier Fällen. Auch wenn Birgit Blome, Pressesprecherin der Deutschen Stiftung Organtransplantation, eine hohe Dunkelziffer von nicht registrierten potenziellen Spendern und eine geringere Zustimmungsrate vermutet, ließe sich zumindest nach den offiziellen Zahlen bei einer maximalen Zustimmungsrate die Organausbeute nur um ein Drittel erhöhen.
Wäre dann eine Gesetzesänderung eine Lösung? Immer wieder wird diskutiert, ob Deutschland die so genannte Zustimmungslösung beibehalten soll. Die besagt, dass Organe nur dann entnommen werden dürfen, wenn der Spender zu Lebzeiten oder die Angehörige nach dessen Tod ausdrücklich zugestimmt haben. Dokumentiert der potenzielle Spender seinen Willen nicht, wird eine Ablehnung angenommen. Doch selbst wenn der Spender seinen Willen in einem Spenderausweis dokumentiert, ist es gängige Praxis, die Angehörigen immer um ihr Einverständnis zu bitte. Der Ausweis ist laut Deutsche Stiftung Organtransplantation zwar rechtlich als Testament zu sehen ist, doch es wird sich wohl kaum ein Arzt über eine ausdrückliche Ablehnung der Angehörigen hinwegsetzen.
In anderen Ländern gilt hingegen die Widerspruchslösung. Nach ihr wird eine Zustimmung zur Organspende vorausgesetzt, es sei denn, der potenzielle Spender hat ausdrücklich widersprochen. Spanien beispielsweise praktiziert so eine Widerspruchslösung und kommt pro Jahr auf 34 Organspender pro 1 Million Menschen. Deutschland erreicht mit seiner Zustimmungslösung 16, Großbritannien sogar nur 13. Verglichen mit Spanien ließe sich also die Rate an gespendeten Organen in Deutschland um über 100 Prozent steigern. Doch Rafael Matesanz, Direktor der spanischen Transplantationsorganisation, mahnte jetzt im British Medical Journal davor, das hohe Spendenaufkommen in Spanien am Gesetz festzumachen (vgl.: No evidence that presumed consent increases organ donation). Die Akzeptanz der Organspende in der Bevölkerung liege in Spanien in Umfragen seit 13 Jahren unverändert bei nur 60 Prozent. Auch würden trotz Gesetz die Angehörigen vor einer Organentnahme gehört: "Sie haben immer die letzte Entscheidung", sagt Matesanz.
Woran liegt es also dann, dass Patienten in Spanien auf eine baldige Transplantation hoffen dürfen, während sie hierzulande mitunter jahrelang auf Wartelisten ausharren müssen? Es liegt am Nachruck, mit der Organspende von medizinischer Seite aus betrieben wird: Laut Matesanz sind es vor allem die Transplantationskoordinatoren, die in jedem spanischen Krankenhaus bereit stehen, um die Familien der Opfer zu betreuen. Sie sind speziell für den Umgang mit Angehörigen in dieser extrem belastenden Situation kurz nach dem Tod ihres Familienmitglieds ausgebildet. Zwar bemüht sich die Deutsche Stiftung Organtransplantation auch hierzulande, ihre Koordinatoren bei den Gesprächen mit den Angehörigen der Opfer dabei sein zu lassen, doch 60 Koordinatoren sind dafür hoffnungslos zu wenig.
Hinzu kommt, dass nur die 37 Universitätskliniken vollständig am Organgeschehen teilnehmen. Von den gut 102 Kliniken mit Neurochirurgie sind es zwar immer noch 98 Prozent, doch von den 1197 Kliniken ohne Neurochirurgie sind es nur noch 40 Prozent. Das heißt, dass mehr als die Hälfte der deutschen Krankenhäuser grundsätzlich keine potentiellen Spender erfasst. Und wie viele in den anderen Kliniken nicht erkannt oder nicht berücksichtigt werden, darüber lässt sich nur spekulieren. Brigitte Blome vermutet jedenfalls, dass "wesentlich mehr Spenden möglich wären, wenn alle gemeldet werden würden".
Der Vorstoß des Papstes wird also nicht nur Menschen motivieren, sich positiv zur Organspende zu stellen. Er wird auch Ärzten Mut geben, Angehörige um die Zustimmung zu bitten. Und vielleicht wird er auch die Verantwortlichen erleuchten, mehr in die Organisation und die Koordinatoren zu investieren. Mit einem bloßen Appellieren an die Bevölkerung ist es jedenfalls nicht getan. Aufklärungskampagnen verschleiern vielmehr die wahren Ursachen des Organmangels.
Christian Weymayr, 13.9.2008
"Ambulant vor stationär" oder "lieber zuhause gesund werden": Kostensparend und riskant oder nützlich und wirtschaftlich?
 Die Idee, einen Teil der Krankenbehandlung und Gesundung nicht mehr in stationären und teilweise wohnortfernen Einrichtungen durchzuführen, schlug sich in den letzten Jahren in verstärkten Angeboten von ambulanten Operationen und wohnortnahen oder gar häuslichen Versorgungsangeboten nieder. Begründet wurde dies mit Kostenersparnissen aber auch mit dem fast von jedem leidenden Menschen geäußerten Wunsch, das Ganze am liebsten zu Hause durchstehen zu wollen. Anbieter der stationären Versorgungsangebote und Gesundheitswissenschaftler führten dagegen das insbesondere mit häuslichen Behandlungsprozeduren verbundene erhöhte Risiko von Komplikationen jedweden Umfangs ins Feld.
Die Idee, einen Teil der Krankenbehandlung und Gesundung nicht mehr in stationären und teilweise wohnortfernen Einrichtungen durchzuführen, schlug sich in den letzten Jahren in verstärkten Angeboten von ambulanten Operationen und wohnortnahen oder gar häuslichen Versorgungsangeboten nieder. Begründet wurde dies mit Kostenersparnissen aber auch mit dem fast von jedem leidenden Menschen geäußerten Wunsch, das Ganze am liebsten zu Hause durchstehen zu wollen. Anbieter der stationären Versorgungsangebote und Gesundheitswissenschaftler führten dagegen das insbesondere mit häuslichen Behandlungsprozeduren verbundene erhöhte Risiko von Komplikationen jedweden Umfangs ins Feld.
In einer randomisierten kontrollierten Studie kanadischer WissenschaftlerInnen wurden nun 234 Patienten, die einen Hüft- oder Kniegelenksaustausch hinter sich hatten, entweder nach der unmittelbaren Operation zu Hause oder weiter im Krankenhaus behandelt bzw. starteten mit der Rehabilitation. Die Behandlung sämtlicher PatientInnen folgte einem standardisierten Behandlungskonzept ("care pathways") und der Verlauf wie die Ergebnisse ihrer Rehabilitation wurden mit denselben Instrumenten gemessen und bewertet (Western Ontario and McMaster Universities Osteoarthritis Index [WOMAC], Short Form-36 für die Lebensqualität und die Patientenzufriedenheit).
Die wichtigsten Merkmale der beiden PatientInnengruppen lauteten:
• Die Gruppe, die im Krankenhaus rehabilitiert wurde, lag durchschnittlich 6,3 Tage im Akutbereich der Klinik, die "Heimrehabilitanden" 7 Tage.
• Die durchschnittliche Länge des Reha-Aufenthaltes im Krankenhaus betrug 17,7 Tage mit einer Standardabweichung von 8,6 Tage. Die "Heimrehabilitanden" erhielten durchschnittlich 8 häusliche Reha-Visiten.
• Die Prävalenz der postoperativen Komplikationen innerhalb der 12 postoperativen Monate war in beiden Gruppen nahezu identisch: In 2 % der Fälle gab es Verschiebungen der Ersatzgelenke und bei 3 % traten klinisch ernsthafte Thromboseprobleme auf. In der "Krankenhausgruppe" traten in 2 % der Fälle Infektionen auf, was bei keinem einzigen der "Heimrehabilitanden" der Fall war. Keiner der Unterschiede war aber klinisch wichtig.
• Beide Gruppen zeigten nach drei und zwölf Monaten bei allen drei Outcomemessungen bedeutende Verbesserungen ihres Zustands - ohne signifikante Unterschiede.
• Die gesamte Behandlung kostete in kanadischen Dollars 14.532 $ für die "Krankenhaus"- und 11.082 $ für die "Heim-Rehabilitanden-Gruppe".
Auf Basis aller Ergebnisse ihrer Studie empfehlen die Forscher wegen der Abwesenheit der befürchteten gesundheitlichen Nachteile einer frühen Entlassung aus dem Krankenhaus und wegen der eindeutigen Kostenvorteile die häusliche Rehabilitation für PatientInnen mit Knie- und Hüftgelenks-Implantationen.
Über die Inhalte des im Fachjournal "The Journal of bone and joint surgery" (2008 August; 90(8): 1673-80) erschienenen Aufsatzes "Inpatient compared with home-based rehabilitation following primary unilateral total hip or knee replacement: a randomized controlled trial" von Mahomed NN, Davis AM, Hawker G, Badley E, Davey JR, Syed KA, Coyte PC, Gandhi R und Wright JG gibt es nur als Abstract kostenlos.
Bernard Braun, 31.8.2008
Rauchverbote schützen auch Nichtraucher vor Herzinfarkt
 Eine Reihe von Studien hatte den Rückgang von Krankenhauseinweisungen wegen akuten Herzinfarktes in zeitlichem Zusammenhang mit dem Erlass von gesetzlichen Rauchverboten belegt. Die Aussagekraft dieser Studien war begrenzt, weil die Zahl der Patienten zumeist klein war, die Daten im Nachhinein erhoben wurden und nicht zwischen Rauchern und Nichtrauchern unterschieden wurde.
Eine Reihe von Studien hatte den Rückgang von Krankenhauseinweisungen wegen akuten Herzinfarktes in zeitlichem Zusammenhang mit dem Erlass von gesetzlichen Rauchverboten belegt. Die Aussagekraft dieser Studien war begrenzt, weil die Zahl der Patienten zumeist klein war, die Daten im Nachhinein erhoben wurden und nicht zwischen Rauchern und Nichtrauchern unterschieden wurde.
Eine am 31.7.2008 im New England Journal of Medicine erschienene Studie aus Schottland gibt jetzt umfassendere Antworten auf die gesundheitlichen Auswirkungen eines Rauchverbots.
In Schottland ist das Rauchen in allen öffentlichen Gebäuden und an Arbeitsplätzen seit April 2006 verboten.
Untersuchungsort waren 9 Kliniken, die einen großen Teil Schottlands versorgen. Der Untersuchungszeitraum waren die 10 Monate vor Inkrafttreten des Rauchverbots und die 10 Monate danach. Befragt wurden Patienten, die mit den Zeichen eines akuten Herzinfarkts stationär aufgenommen wurden (akutes koronares Syndrom). Zusätzlich wurde ein Laborwert bestimmt, der die Belastung mit Nikotin nachweist (Kotinin im Serum).
Nach Inkrafttreten des Rauchverbots sank die Zahl der Patienten, die mit der Diagnose akutes koronares Syndrom aufgenommen wurde um 17 Prozent, von 3235 auf 2684. In England - einem Land ohne gesetzliche Rauchverbotsregelungen - sank der entsprechende Wert um 4 Prozent, in Schottland in den 10 vorangegangenen Jahren im Durchschnitt um 3 Prozent. Dies ist ein starkes Argument dafür, dass das Rauchverbot die Ursache für die Minderung der Krankenhausaufnahmen mit den Zeichen eines Herzinfarktes ist.
Die Minderung betrug für Raucher 14 Prozent, für ehemalige Raucher 19 Prozent und für Nichtraucher 21 Prozent. Nichtraucher berichteten, dass sie seltener Tabakrauch ausgesetzt waren, was objektiv durch Minderung des Kotinin-Wertes bestätigt wurde.
Diese Studie dürfte die bisher methodisch beste und aussagekräftigste sein zu den positiven Effekten einer gesetzlichen Rauchverbotsregelung auf die Gesundheit von Rauchern, ehemaligen Rauchern und Nichtrauchern.
Smoke-free Legislation and Hospitalizations for Acute Coronary Syndrome.
New England Journal of Medicine 31.7.2008 Kurzfassung der Studie
David Klemperer, 31.7.2008
Neue Studie zur Diabetes-Therapie: Manchmal ist weniger mehr ....
 "Viel hilft viel" gehört zu den üblichen Volksweisheiten, die in der Medizin sicher nicht immer, sondern eher in Ausnahmefällen zutrifft. Auch bei der Behandlung der Zuckerkrankheit bestand bisher ein weitgehend unbeirrbarer Glaube an die Wirksamkeit einer strengen" Blutzuckereinstellung. Mit Hilfe intensivierter Insulintherapien gedachte man den Langzeitfolgen des Diabetes mellitus entgegenwirken zu können, frei nach dem Motto, lieber mehrfach zu unterzuckern als öfters hohe Zuckerwerte durchgehen lassen.
"Viel hilft viel" gehört zu den üblichen Volksweisheiten, die in der Medizin sicher nicht immer, sondern eher in Ausnahmefällen zutrifft. Auch bei der Behandlung der Zuckerkrankheit bestand bisher ein weitgehend unbeirrbarer Glaube an die Wirksamkeit einer strengen" Blutzuckereinstellung. Mit Hilfe intensivierter Insulintherapien gedachte man den Langzeitfolgen des Diabetes mellitus entgegenwirken zu können, frei nach dem Motto, lieber mehrfach zu unterzuckern als öfters hohe Zuckerwerte durchgehen lassen.
Mit dieser etwas mechanistischen Vorstellung räumt nun eine Studie auf, die jüngst das angesehene Medizinerzeitschrift New England Journal of Medicine veröffentlichte. Die multizentrische "Action to Control Cardiovascular Risk in Diabetes Study Group" (ACCORD) untersuchte insgesamt 10.251 PatientInnen mit Typ-II-Diabetes, die nach Zufallskriterien einer intensivierten Therapie mit Blutzuckerzielwerten von maximal 6 mmol/l oder einer üblichen Behandlung mit Zielwerten zwischen 7,0 und 7,9 mmol/l zugeordnet waren. In einem zweiten Studienarm erhielten knapp die Hälfte dieser Personen, nämlich 4.733 ebenfalls zufällig ausgewählte ProbandInnen zusätzlich eine intensivierte oder eine Standardblutdruckbehandlung mit systolischen Zielwerten unter 120 mmHg bzw. unter 140 mmHg, während weitere 5.518 Personen randomisiert den Blutfettsenker Phenofibrat oder ein Placebo erhielten.
Bisher ging man von einem positiven kausalen Zusammenhang aus: Je strenger die Blutzuckereinstellung, desto besser die Überlebenschancen. Beim primären Endpunkt der Studie, einer Mischung von Herzinfarkt, Schlaganfall oder tödliche Herzkreislauferkrankung, ließ sich dieses Ziel auch erreichen, denn von den standardtherapierten PatientInnen profitierten 352 und von den intensiv behandelten sogar 371 Teilnehmer.
Allerdings machte sich bei der Betrachtung des absoluten Endpunkts, der Gesamtzahl der Todesfälle, alsbald Ernüchterung breit. Die Sterblichkeit der PatientInnen mit intensivierter Therapie war nämlich nach dreieinhalbjähriger Beobachtungszeit signifikant höher: Gegenüber 203 verstorbenen PatientInnen mit Standardtherapie waren nach zwei Dritteln der geplanten Studiendauer bereits 257 Teilnehmer mit intensiver Therapie verstorben. Eine aggressive Senkung des HbA1c-Werts in den Bereich des Normalwerts ging also mit einer um 22 % erhöhten Sterblichkeit einher. Die Autoren fassen ihre Ergebnisse so zusammen: "As compared with standard therapy, the use of intensive therapy to target normal glycated hemoglobin levels for 3.5 years increased mortality and did not significantly reduce major cardiovascular events. These findings identify a previously unrecognized harm of intensive glucose lowering in high-risk patients with type 2 diabetes."
Eine weitere multizentrische Studie der Action in Diabetes and Vascular Disease (ADVANCE) untersuchte wie der ACCORD-Ansatz die Auswirkungen einer aggressiven HbA1c-Senkung auf die relevanten makroangiopathischen Erkrankungen - Herzinfarkt, Schlaganfall und Tod durch Herz-Kreislauf-Leiden. Eingeschlossen waren 11.140 DiabetikerInnen aus 20 europäischen und asiatischen Ländern, bei denen sich durch intensivierte Therapie der HbA1c-Wert durch intensive Therapie durchschnittlich 6,5 % (bzw. mg/dl) und durch Standardbehandlung auf einen Mittelwert von 7,3 % senken ließ. Damit lagen die Messgrößen für die Dauereinstellung des Diabetes mellitus bei der ADVANCE-Studie nahe bei denen der ACCORD-Studie. Vergleichbar waren auch die Auswirkungen auf die Herz-Kreislauf-Erkrankungen: Die Inzidenz von Komplikationen durch Erkrankung der großen arteriellen Gefäße ging in der ADVANCE-Studie relativ um 6 % und damit nicht signifikant zurück. Im Unterschied zu ACCORD fand die ADVANCE-Foschungsgruppe allerdings keine erhöhte Sterblichkeit bei PatientInnen mit intensivierter Therapie, sondern diese war sogar geringfügig niedriger als bei der Kontrollgruppe. Darüber hinaus belegte die ADVANCE-Studie auch eine signifikante Verringerung mikrovaskulärer Komplikationen durch eine intensivierte Blutzuckersenkung, denn das Auftreten diabetischer Nephropathien war um 21 % geringer als bei der Standardtherapiegruppe. Ein Einfluss auf eine weitere typische Diabetesfolge, die Retinopathie war indes nicht erkennbar.
Noch herrscht eine gewisse Ratlosigkeit über die teilweise erschreckenden und in jedem Fall widersprüchlichen Ergebnisse der beiden großen klinischen Studien. Als mögliche Ursachen für die erhöhte Sterblichkeit intensiv therapierter Typ-II-DiabetikerInnen in der ACCORD-Studie sind die deutlich erhöhte Häufigkeit von hypoglykämischen Ereignissen (Unterzuckerung), die bei Insulin erhöhenden Behandlungen unausweichliche und bei intensiver Therapie stärkere Gewichtszunahme und Komplikationen durch die vielfach bestehende Polymedikation in der Diskussion. Hier besteht sicherlich weiterer Klärungsbedarf. In jedem Fall sollte man DiabetikerInnen nicht unkritisch zur intensiven Behandlung ihrer Erkrankung raten. Zumal die Insulintherapie auch das Risiko depressiver Störungen erhöht, worauf kürzlich Sherita Hill-Golden und KollegInnen im Journal of the American Medical Association (JAMA) hinwiesen - nachzulesen im Forum Gesundheitspolitik unter Depressionsrisiko von Diabetikern.
Eine deutschsprachige Zusammenfassung und Bewertung der Diabetes-Studienergebnisse veröffentlichte Rüdiger Meyer im Deutschen Ärzteblatt unter dem Titel Diabetes Mellitus: Neue Studiendaten stellen Höhe des HbA1c-Zielwerts infrage. Dieser Artikel steht als Volltext zur Verfügung und ist im Ärzteblatt herunterzuladen.
Auch die Beiträge im New England Journal of Medicine sind als Abstract verfügbar. Hier finden Sie einen Link zur ACCORD-Studie Effects of Intensive Glucose Lowering in Type 2 Diabetes, und hier kommen Sie direkt zur Studie der ADVANCE Collaborative Group Intensive Blood Glucose Control and Vascular Outcomes in Patients with Type 2 Diabetes.
Jens Holst, 11.7.2008
Pflegekräfte - leichte Beute für die Pharmazeutische Industrie?
 In ihrer Studie "Soft Targets: Nurses and the Pharamceutical Industry" gehen die australischen Autoren Annemarie Jutel und David B. Menekes der Frage nach, wie die Pharmazeutische Industrie auf die Pflege Einfluss nimmt und wie die Pflege darauf reagiert. Ihre Literaturrecherche erbrachte lediglich sieben empirische Untersuchungen, weitere 25 Arbeiten befassten sich mit theoretischen Fragen oder stellten Kommentare oder Meinungsäußerungen dar. Somit kann die Studie weder ein umfassendes noch ein repräsentatives Bild zeichnen. Deutlich wird, dass sich eine Reihe von Aspekten aus dem gut erforschten Verhältnis von Ärzten und Industrie auf die Pflege übertragen lassen. Sowohl die Strategien der Einflussnahme als auch die Reaktion der Pflegekräfte ähneln sich stark. Die Pflege ist von der Industrie als Gruppe mit zunehmendem Einfluss auf die Auswahl von Produkten und Dienstleistungen erkannt, was Fachzeitschriften wie Nursing Standard zur Akquise von Inseraten nutzen.
In ihrer Studie "Soft Targets: Nurses and the Pharamceutical Industry" gehen die australischen Autoren Annemarie Jutel und David B. Menekes der Frage nach, wie die Pharmazeutische Industrie auf die Pflege Einfluss nimmt und wie die Pflege darauf reagiert. Ihre Literaturrecherche erbrachte lediglich sieben empirische Untersuchungen, weitere 25 Arbeiten befassten sich mit theoretischen Fragen oder stellten Kommentare oder Meinungsäußerungen dar. Somit kann die Studie weder ein umfassendes noch ein repräsentatives Bild zeichnen. Deutlich wird, dass sich eine Reihe von Aspekten aus dem gut erforschten Verhältnis von Ärzten und Industrie auf die Pflege übertragen lassen. Sowohl die Strategien der Einflussnahme als auch die Reaktion der Pflegekräfte ähneln sich stark. Die Pflege ist von der Industrie als Gruppe mit zunehmendem Einfluss auf die Auswahl von Produkten und Dienstleistungen erkannt, was Fachzeitschriften wie Nursing Standard zur Akquise von Inseraten nutzen.
Die empirischen Arbeiten zeigen, dass die befragten Pflegekräfte sich ziemlich offen gegenüber der Industrie verhalten. Eine große Mehrzahl bejaht und pflegt Kontakte zu Pharmavertretern. In der jeweiligen Befragung hatten z.B. 88 Prozent keine Bedenken gegen die Annahme von Geschenken, 82 Prozent betrachten Direktwerbung der Industrie (direct to consumer advertising) als Patienteninformation. Pflegekräfte, die Medikamente verschreiben dürfen (wie z.B. in England) betrachten Pharmavertreter als wichtige Informationsquelle und geben an, sich davon beeinflussen zu lassen. Nur eine kleine Minderheit äußert grundsätzliche Bedenken.
Ein buntes Bild ergeben die Kommentare und Meinungsäußerungen. Das Spektrum reicht von vollständiger Gleichsetzung der Interessen von Industrie und Pflege bis zur grundsätzlichen Ablehnung jeglicher Einflussnahmeversuche. Manche Pflegekräfte betrachten die Zuwendung der Industrie mit der Erschließung neuer Informationskanäle als Emanzipation von ärztlicher Dominanz, andere scheinen es als Kränkung zu empfinden, wenn sie keinen Besuch von Pharmavertretern erhalten.
Jutel und Menekes vermissen einen Aufschrei der Pflege gegen die Einflussnahme der Industrie. Sie erklären die positive Haltung ihrer KollegInnen mit Ausbildungsmängeln und daraus folgendem unzureichendem Wissen über Bereiche wie Marketingstrategien der Industrie, Psychologie der Beeinflussung, evidenzbasierte Medizin und kritische Bewertung von Studien und Gesundheitsinformationen.
Als Lösung schlagen die Autoren u.a. eine verbesserte Ausbildung in den genannten Bereichen vor sowie klare Strategien und Richtlinien innerhalb der Einrichtungen.
Studie im Volltext.
Soft Targets: Nurses and the Pharmaceutical Industry, PLoS Medicine Februar 2008
David Klemperer, 28.2.2008
Osteoporose - kritisch gesehen
 Zwei Arbeiten im British Medical Journal vom 19.1.2008 beschäftigen sich kritisch mit der Osteoporose.
Zwei Arbeiten im British Medical Journal vom 19.1.2008 beschäftigen sich kritisch mit der Osteoporose.
Teppo Järvinen und Kollegen von der Abteilung für Orthopädien und Traumatologie der Universität Tampere, Finnland, fordern in einem Aufsatz im British Medical Journal, den Fokus der Frakturprävention von der Knochendichte auf die Sturzprävention zu verlagern.
Knochendichtemessungen sind ungenau und können bis zu 50 Prozent über oder unter dem wahren Wert liegen; Unterschiede bis zu 15 Prozent treten auch zwischen unterschiedlichen Scannern auf. Die Vorhersagekraft (prädiktiver Wert) für spätere Frakturen ist daher niedrig. Mehr als 80 Prozent der traumatischen Frakturen im Bereich von Becken und Hüfte treten bei Personen auf, bei denen keine Osteoporose besteht. Ein Index aus klinischen Risikofaktoren (u.a. Alter, Gewicht, Fähigkeit ohne Benutzung der Hände aus einem Stuhl aufstehen) hat eine mit der Knochendichtemessung vergleichbare Vorhersagekraft.
Die Weltgesundheitsorganisation hat ein neues Modell zur Berechnung des absoluten Frakturrisikos entwickelt, welches klinische Risikofaktoren mit der Knochendichtemessung kombiniert und Schwellen für die medikamentöse Behandlung definieren soll. Nicht geklärt sind dabei die Fragen, ob überhaupt Hochrisikopatienten indentifiziert und Frakturen gemindert werden und ob das Risiko stärker in der Sturzneigung als in der Knochendichte liegt. Die Erhöhung der Knochendichte wirkt sich nicht auf die Sturzneigung aus.
Das Risiko für Wirbelkörperfrakturen kann durch Biphosphonate um etwa 30 Prozent gemindert werden, auch hier ist ein Trauma durch Sturz die Hauptursache und die daher die Mehrzahl der Frakturen nicht durch Medikamente zu verhindern. Noch deutlich geringer ist die Effektivität bei Hüftgelenksfrakturen - 577 postmenopausalen Frauen müssen ein Jahr lang unter den Bedingungen einer klinischen Studie behandelt werden, um eine Hüftgelenksfraktur zu verhindern, was Kosten von £ 120.000 pro verhinderte Hüftfraktur verursacht - verhindert wird damit jedoch nur eine von fünf Frakturen in der gesamten Population. Im Alltag dürfte die Wirksamkeit deutlich geringer sein, da die Therapietreue im Verlauf deutlich nachlässt.
Stürze sind der Hauptrisikofaktor für Frakturen. Durch Einzel- oder Mehrfachinterventionen kann das Sturzrisiko um 15 bis 50 Prozent gemindert werden, insbesondere durch Training von Kraft und Gleichgewicht, Minderung der Psychopharmakaeinnahme und Beseitigung häuslicher Stolperquellen.
Mangels ausreichend großer randomiserter kontrolierter Studien (RCT) gibt es noch keine definitiven Erkenntnisse darüber, ob die Minderung an Stürzen auch zu einer Minderung an Frakturen führt. Kleinere RCTs führten zu einem Rückgang der Frakturen bei älteren Menschen bis zu über 50 Prozent.
Der Hausarzt sollte bei Hochrisikopatienten ein Assessment der häuslichen Umgebung und eine Betreuung durch eine spezialisierte geriatrische Einrichtung sicherstellen.
Jarvinen et. al. Shifting the focus in fracture prevention from osteoporosis to falls (Auszug)
Im selben Heft analysieren Alonso-Coello und Kollegen das Krankheitsbild "Prä-Osteoporose". Im Jahr 1994 hat eine Arbeitsgruppe der Weltgesundheitsorganisation die Osteoporose neu definiert - "normal" ist seitdem die Knochendichte junger Frauen, eine Minderung der Knochendichte von mehr als 2,5 Standardabweichungen gilt als Osteoporose, eine Minderung von 1 bis 2,5 Standardabweichungen als Prä-Osteoporose (auch Osteopenie). Das Konstrukt der Prä-Osteoporose entspricht der etwas merkwürdigen Vorstellung eines erhöhten Risikos für einen sich später manifestierenden Risikofaktor.
Das Treffen der Arbeitsgruppe wurde von den Firmen Sandoz und Smith Kline Beecham sowie der Rorer Foundation (eine Stiftung der Firma Rhone-Poulenc) finanziert. Die Arbeitsgruppe verabschiedete ihre Empfehlungen zu einem Zeitpunkt, als die sog. Biphosphonate vor der Markteinführung als Osteoporosemedikamente standen. Eine informelle Allianz aus Pharmazeutischen Firmen, Ärzten und Patientengruppen malten ein Bild der Osteoporose als stille aber tödliche Epidemie, die zig-Millionen von Frauen heimzusuchen droht - der Schritt der Verwandlung eines Risikofaktors in eine behandlungsbedürftige Krankheit war damit vollzogen.
Die Vorhersagekraft der Knochendichte für spätere Frakturen war zum damaligen Zeitpunkt genauso wenig bekannt wie der Effekt der Biphosphonate auf das Frakturrisiko. Mittlerweile kann eine Minderung des Frakturrisikos für Frauen ab 50 Jahren mit Osteoporose als gesichert gelten, auch wenn - wie oben dargestellt - Fragen der Nutzen-Schaden-Abwägung offen sind. Ungeachtet dessen wurden die Daten der großen RCTs mit Unterstützung von Pharmazeutischen Firmen reanalysiert bezüglich der Untergruppe der Frauen mit "Prä-Osteoporose". Dabei wurde eine Minderung des relativen Risikos für Frakturen festgestellt analog zur Osteoporose. Bei niedrigerem Ausgangsrisiko entspricht dies einer niedrigeren Effektivität, im Falle des Raloxifen entspricht die relative Risikoreduktion von 75 Prozent einer absoluten Risikoreduktion von 0,9 Prozent.
Während der Nutzen der Behandlung der Prä-Osteoporose übertrieben dargestellt wird, werden die möglichen Schäden (u.a. allergische Reaktionen, venöse Thromboembolien, erhöhtes Schlaganfallrisiko, Osteonekrosen des Kiefers) nicht erwähnt oder verharmlost. Sollte es der Industrie gelingen, die Behandlungsindikation auf die Prä-Osteoporose zu erweitern, eröffnet sich ein Markt von mehr als 50 Prozent der postmenopausalen Frauen weltweit. Alonso-Coello und Kollegen warnen davor, diesen Weg zu gehen.
Alonso-Coello et al. Drugs for pre-osteoporosis: prevention or disease mongering? (Auszug)
David Klemperer, 10.2.2008
Zufriedenheit mit der medizinischen Versorgung: Gesunde Patienten sind grundsätzlich zufriedener
 Die Zahl der Internet-Portale, in denen Patienten ihre Zufriedenheit mit der medizinischen Behandlung ihres Haus- oder Facharztes abgeben können, wächst zunehmend (vgl. Internetportale mit Patienten-Urteilen über Ärzte). Die meist kommerziellen Betreiber wollen damit eine Informationsquelle bereit stellen für Patienten, die einen neuen Arzt suchen oder ihren bisherigen Arzt aus Unzufriedenheit wechseln möchten. Dass diese Art der Information nicht unproblematisch ist und sehr viele Fehlerquellen beinhalten kann, hat jetzt eine Studie deutlich gemacht, deren Ergebnisse in der Zeitschrift "Values in Health" veröffentlicht wurde. Daten einer repräsentativen Bevölkerungsstichprobe in den USA mit 4.417 Erwachsenen im Alter von 35-64 Jahren haben gezeigt, dass es bestimmte Patientenmerkmale gibt, die - unabhängig von der Qualität der medizinischen Versorgung - generell eine höhere oder auch niedrigere Zufriedenheit bewirken.
Die Zahl der Internet-Portale, in denen Patienten ihre Zufriedenheit mit der medizinischen Behandlung ihres Haus- oder Facharztes abgeben können, wächst zunehmend (vgl. Internetportale mit Patienten-Urteilen über Ärzte). Die meist kommerziellen Betreiber wollen damit eine Informationsquelle bereit stellen für Patienten, die einen neuen Arzt suchen oder ihren bisherigen Arzt aus Unzufriedenheit wechseln möchten. Dass diese Art der Information nicht unproblematisch ist und sehr viele Fehlerquellen beinhalten kann, hat jetzt eine Studie deutlich gemacht, deren Ergebnisse in der Zeitschrift "Values in Health" veröffentlicht wurde. Daten einer repräsentativen Bevölkerungsstichprobe in den USA mit 4.417 Erwachsenen im Alter von 35-64 Jahren haben gezeigt, dass es bestimmte Patientenmerkmale gibt, die - unabhängig von der Qualität der medizinischen Versorgung - generell eine höhere oder auch niedrigere Zufriedenheit bewirken.
Basis der Analyse waren Daten aus dem "1999 Medical Expenditure Panel Survey", die von einem Forschungsteam aus Florida neu ausgewertet wurden. Zu diesen Angaben gehörten auf der einen Seite sehr viele sozialstatistische Merkmale wie Alter, Geschlecht, Bildungsniveau, Familienstand, Einkommen usw. sowie auch Angaben zur Selbsteinschätzung der körperlichen und psychischen Gesundheit. Auf der anderen Seite wurde auch gefragt, wie zufrieden man sei mit 1.) dem Zugang zur medizinischen Versorgung (Wartezeiten), 2.) der Kompetenz der behandelnden Ärzte und 3.) der Qualität der Versorgung. Einbezogen waren weiterhin auch noch Fragen, ob der Arzt einem normalerweise in der Sprechstunde ausreichend zuhört und ob es sich dabei um einen Allgemein- oder Facharzt handelt.
In der multivariaten Auswertung der Ergebnisse zeigte sich dann, dass eine Reihe sozialstatistischer Merkmale, aber auch der Gesundheitszustand ganz maßgeblichen Einfluss auf die Patientenzufriedenheit hat.
• Besonders deutlich waren diese Effekte für die artikulierten Urteile zur Zufriedenheit mit der Behandlungsqualität, also jenen Merkmalen, die auch in Internetportalen zur Arztsuche veröffentlicht werden.
• Patienten mit guter körperlicher oder psychischer Gesundheit zeigten sich 1,5mal öfter zufriedener mit der Versorgungsqualität im Vergleich zu jenen, die hier über einen weniger guten Gesundheitszustand berichteten.
• Überraschend war auch, dass Fachärzte und Spezialisten bei dieser Qualitätsbewertung fünfmal so oft eine gute oder sehr gute Note erhielten wie Allgemeinärzte.
• Der stärksten Einfluss überhaupt ergab sich jedoch für die Beantwortung der Frage, ob der Arzt einem zumeist auch ausreichend zuhört. Wenn dies bejaht wurde, lag die Wahrscheinlichkeit, dass er auch eine gute Beurteilung bekam, 6.4mal so hoch.
Die hier in der Studie berichteten Ergebnisse sind nicht völlig neu. Sie verdeutlichen jedoch noch einmal anhand einer sehr großen Stichprobe, dass sehr positive Patientenurteile über einen Arzt, so wie sie in Portalen wie "Arztspiegel", "Helpster" oder "Imedo" zu finden sind, nicht unbedingt etwas über die ärztliche Fachkompetenz aussagen müssen. Sie können zu einem Gutteil auch schlichtweg darauf beruhen, dass der Arzt eine Klientel hat, die wenig betroffen ist von Behinderungen und chronischen Erkrankungen, so wie dies bei Ärzten in privilegierten Wohnbezirken und Stadtteilen öfters der Fall sein dürfte.
Hier ist ein Abstract der Studie zu finden: Hong Xiao, Janet P. Barber: The Effect of Perceived Health Status on Patient Satisfaction (Value in Health, OnlineEarly Articles, doi:10.1111/j.1524-4733.2007.00294.x)
Gerd Marstedt, 7.1.2008
Deutsche Ärzte erkennen Mängel in der medizinischen Versorgung sehr viel seltener als ihre Kollegen im Ausland
 Eine Umfrage des Commonwealth Fund bei Primärärzten in insgesamt sieben Ländern hat jetzt aufgezeigt, dass sich deutsche Ärzte in der Kritik des Versorgungssystems, im Hinblick auf wünschenswerte Veränderungen, aber auch hinsichtlich der Patientenkontakte teilweise massiv unterscheiden von ihren ärztlichen Kollegen in anderen Ländern. Die vom Commonwealth Fund initiierte Erhebung wurde im Jahre 2006 in insgesamt sieben Ländern durchgeführt (Australien, Kanada, Deutschland, Niederlande, Neuseeland, Großbritannien und USA). Für Deutschland finanzierte die Umfrage das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Beteiligt haben sich hier insgesamt 1006 niedergelassene Ärzte der Primärversorgung, das sind 20 Prozent der angefragten Mediziner.
Eine Umfrage des Commonwealth Fund bei Primärärzten in insgesamt sieben Ländern hat jetzt aufgezeigt, dass sich deutsche Ärzte in der Kritik des Versorgungssystems, im Hinblick auf wünschenswerte Veränderungen, aber auch hinsichtlich der Patientenkontakte teilweise massiv unterscheiden von ihren ärztlichen Kollegen in anderen Ländern. Die vom Commonwealth Fund initiierte Erhebung wurde im Jahre 2006 in insgesamt sieben Ländern durchgeführt (Australien, Kanada, Deutschland, Niederlande, Neuseeland, Großbritannien und USA). Für Deutschland finanzierte die Umfrage das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Beteiligt haben sich hier insgesamt 1006 niedergelassene Ärzte der Primärversorgung, das sind 20 Prozent der angefragten Mediziner.
Bestätigt wurde in der Umfrage zunächst noch einmal ein Ergebnis, das schon frühere Studien aufgezeigt hatten, das jedoch bezweifelt worden war (vgl. GEK-Studie zeigt: Bei der Zahl der Arztbesuche sind deutsche Patienten führend). Tatsächlich sind deutsche Patienten im internationalen Vergleich besonders häufig beim Arzt. Dies ist jedoch kein Hinweis darauf, dass Deutsche kränker sind als ihre Mitbürger im Ausland. Eher schon könnte dies darauf zurück zu führen sein, dass die Gesprächsdauer beim Arztbesuch hierzulande zeitlich sehr viel kürzer ausfällt, so dass das Bedürfnis entsteht, in weiteren und zusätzlichen Arztterminen Versäumtes nachzuholen, wie zum Beispiel weitere Untersuchungen oder auch Informationen und Erläuterungen. Die Studie hat gezeigt: Deutsche Ärzte sind mit 243 Patienten-Kontakten pro Woche deutlich führend. In den übrigen einbezogenen Ländern liegt diese Zahl nur bei 102-154 Patientenkontakten. Da die wöchentliche Arbeitszeit kaum Differenzen zwischen den Ländern zeigt (etwa 29-32 Stunden in der Woche) ergibt sich daraus für deutsche Ärzte und Patienten eine sehr viel kürzere Gesprächsdauer: Sie liegt in 5 der 7 Länder zwischen 13 und 19 Minuten, in England bei etwa 11 und in Deutschland bei unter 8 Minuten. 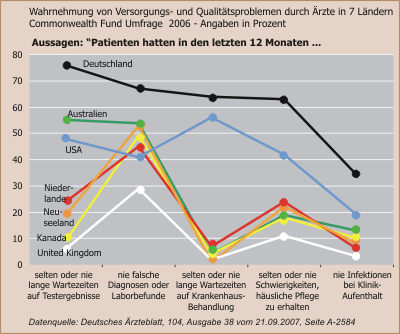
Auffällig geworden ist ebenfalls, dass deutsche Ärzte Mängel in der medizinischen Versorgung sehr viel seltener wahrnehmen als ihre Kollegen im Ausland und auch seltener über eigene Behandlungsfehler berichten (vgl. Abbildung). So erklären 67% der deutschen Mediziner, dass Patienten in den letzten 12 Monaten niemals falsche Diagnosen oder Laborbefunde erhalten hätten, in anderen Ländern findet sich diese Selbstgewissheit deutlich seltener (30-55%). Ein ähnliches Bild zeigt sich auch für andere Befragungsaspekte wie Probleme häuslicher Pflege, Krankenhaus-Infektionen oder Wartezeiten auf Termine bei einem Spezialisten oder Krankenhausbehandlungen. Etwa jeder dritte deutsche Arzt (34%) verneint vollständig das Vorkommen von Krankenhaus-Infektionen seiner Patienten im letzten Jahr, in anderen Ländern ist diese optimistische Sichtweise weniger stark ausgeprägt, hier sind es nur 3-19%.
Differenzen finden sich auch, was die Bewertung von Maßnahmen anbetrifft, um die Versorgungsqualität zu verbessern. So sind deutsche Ärzte überaus distanziert, was den Einbezug anderer Berufsgruppen (wie z.B. Krankenschwestern) in das Feld der Patientenberatung anbetrifft. Dieser unlängst auch vom Sachverständigenrat vorgetragene Vorschlag findet nur bei 20% der deutschen Ärzte Zustimmung, im Ausland sind dies mit 30-51% sehr viel mehr. Die knappe Zeit, die der deutsche Arzt aufgrund der Vielzahl von Patientenkontakten für den einzelnen Patienten hat,. schlägt sich dann auch nieder in einer hohen Zustimmung zum Statement "Der Arzt sollte mehr Zeit zur Patientenberatung haben." Hier sind 75% der deutschen im Vergleich zu 44-62% der Ärzte in anderen Ländern der Meinung, dass dies besonders effektiv wäre zur Verbesserung der Versorgungsqualität.
Die Mehrzahl der befragten Ärzte erkennt in den meisten Ländern einen Änderungsbedarf für das jeweilige Gesundheitswesen, doch in keinem Land ist die Unzufriedenheit so ausgeprägt wie in Deutschland: 54% der Ärzte "halten grundlegende Änderungen für nötig" und 42 % bewerten im deutschen System sogar so stark als verkehrt, dass es komplett reformiert werden müsste. Der Anteil der Unzufriedenen liegt damit hierzulande mit 96 % deutlich höher als in den anderen Ländern, in den Niederlanden sind es nur 45 %, in den USA 85 %.
Die Autoren der Studie interpretieren diese Ergebnisse vor einem gesundheitspolitischen Hintergrund: "Die Umfrage fand in Deutschland in einer Zeit kontroverser Diskussion um Reformen des Gesundheitswesens statt. Möglich ist, dass ein Teil der Befragten strategisch geantwortet hat. Wer eine bestimmte gesundheitspolitische Entwicklung wünscht, antwortet eher so, dass er seine Argumentation unterstützt, auch wenn es nicht der Sachlage entspricht."
Offen bleibt damit allerdings noch die Frage, ob die im internationalen Vergleich nur sehr geringe Kritik der deutschen Ärzte an Versorgungsmängeln (und auch die ärztliche Selbstkritik) nun ein Hinweis ist auf tatsächlich sehr viel bessere Versorgungsstrukturen oder eher ein Mangel an Kritikfähigkeit und Veränderungsbereitschaft. Ergebnisse internationaler Systemvergleiche im Gesundheitswesen können können als Beleg für die erste Interpretation leider nur sehr begrenzt herangezogen werden. Die hohe Abneigung der deutschen Mediziner gegen einen Einbezug anderer Berufsgruppen in das Terrain der Patienberatung deutet eher darauf hin, dass doch wohl ein sehr starke Abneigung gegen Veränderungen des status quo vorherrscht.
Der Übersichtsartikel zu den Umfrage-Ergebnissen ist im Deutschen Ärzteblatt nachzulesen: Koch, Klaus; Gehrmann, Ulrich; Sawicki, Peter T.: Primärärztliche Versorgung in Deutschland im internationalen Vergleich: Ergebnisse einer strukturvalidierten Ärztebefragung
Gerd Marstedt, 25.9.2007
Zufriedenheit mit dem Gesundheitssystem in Europa durch Leistungseinschränkungen und Erhöhung von Zuzahlungen gesunken
 Die Zufriedenheit der Bürger/innen mit ihrem jeweiligen Gesundheitssystem ist in Europa in den meisten Ländern der EU-15 seit Mitte der 90er Jahre drastisch gesunken. In Deutschland fiel der Rückgang überdurchschnittlich groß aus, noch stärker sank die Zufriedenheit jedoch in Dänemark, Schweden, Finnland und den Niederlanden. Gleichzeitig hat sich im Durchschnitt der "alten" EU-Staaten der Anteil der Einwohner erhöht, die dem Staat eine umfassende Verantwortung für den Zugang zu Gesundheitsleistungen zuweisen. Zu diesem Ergebnis kommt Dr. Claus Wendt vom Mannheimer Zentrum für Europäische Sozialforschung an der Universität Mannheim in einem Beitrag für die aktuelle Ausgabe der WSI-Mitteilungen.
Die Zufriedenheit der Bürger/innen mit ihrem jeweiligen Gesundheitssystem ist in Europa in den meisten Ländern der EU-15 seit Mitte der 90er Jahre drastisch gesunken. In Deutschland fiel der Rückgang überdurchschnittlich groß aus, noch stärker sank die Zufriedenheit jedoch in Dänemark, Schweden, Finnland und den Niederlanden. Gleichzeitig hat sich im Durchschnitt der "alten" EU-Staaten der Anteil der Einwohner erhöht, die dem Staat eine umfassende Verantwortung für den Zugang zu Gesundheitsleistungen zuweisen. Zu diesem Ergebnis kommt Dr. Claus Wendt vom Mannheimer Zentrum für Europäische Sozialforschung an der Universität Mannheim in einem Beitrag für die aktuelle Ausgabe der WSI-Mitteilungen.
Für ein von der Deutschen Forschungsgemeinschaft (DFG) gefördertes Projekt wertete Wendt die Eurobarometer-Umfrage der EU-Kommission aus und verglich die derzeit aktuellsten Daten aus der Befragungswelle von 2002 mit denen von 1996. Der Zeitraum ist nach Analyse des Forschers besonders interessant, weil sich in zahlreichen europäischen Ländern seit Anfang der 90er Jahre die "Häufigkeit und Intensität von Gesundheitsreformen" erhöht habe. Kernstück der Veränderungen sei oft eine "Kombination aus Leistungseinschränkungen und der Erhöhung privater Zuzahlungen gewesen." 
Die Eurobarometer-Umfragen zeigen, dass die Zufriedenheit mit dem Gesundheitssystem im Durchschnitt der EU-15-Länder von 56 Prozent im Jahr 1996 auf knapp 36 Prozent 2002 zurückgegangen ist. In Deutschland schrumpfte der Anteil der Zufriedenen von knapp 64 auf 31 Prozent. Dabei äußerten sich kranke Befragte in Deutschland noch unzufriedener als gesunde. Lediglich Österreich hob sich deutlich von dem negativen europäischen Trend ab: In dem Alpenstaat, der seit den 60er Jahren die gesamte Bevölkerung, also auch Beamte, Selbständige und Bezieher höherer Einkommen, in die gesetzliche Krankenversicherung integriert hat, stieg die Zufriedenheit - von knapp 64 auf knapp 69 Prozent.
In den meisten Ländern der EU-15 scheine die "Einschätzung der Funktionsfähigkeit der Gesundheitsversorgung immer weniger geeignet, um das Vertrauen in die Gesundheitssysteme langfristig zu stützen", analysiert Forscher Claus Wendt. Dagegen fänden die Wertvorstellungen, die diesen Systemen zugrunde liegen, grenzüberschreitend und quer durch alle Einkommensgruppen wachsende Unterstützung: "In Ländern mit sehr unterschiedlich aufgebauten Gesundheitssystemen besteht nach wie vor weitgehend Konsens darüber, dass es die Aufgabe des Staates sei, für alle Bürgerinnen und Bürger einen Zugang zur Gesundheitsversorgung sicherzustellen", schreibt Wendt. Der Anteil der entsprechenden Antworten beim Eurobarometer stieg zwischen 1996 und 2002 von gut 57 auf gut 60 Prozent. "Darin drückt sich auch ein hohes Vertrauen in die Fähigkeit des Staates aus, ein hohes Niveau an Gesundheitsleistungen sowie einen auch für untere Einkommensgruppen finanzierbaren Zugang zur Gesundheitsversorgung verlässlicher anbieten zu können als es über alternative Strukturen, wie beispielsweise über einen privaten Krankenversicherungsmarkt, möglich wäre", so der Wissenschaftler.
Eine Pressemitteilung mit den wichtigsten Ergebnissen der Studie ist hier nachzulesen: In vielen europäischen Ländern ist Zufriedenheit mit der Gesundheitsversorgung gesunken
Der Aufsatz ist erschienen in den WSI-Mitteilungen, Claus Wendt: Sinkt das Vertrauen in Gesundheitssysteme? Eine vergleichende Analyse europäischer Länder, WSI-Mitteilungen 7/2007
Gerd Marstedt, 14.8.2007
Warum sterben so wenig Berliner, Bremer und Hamburger am Herzinfarkt? - Überraschungen aus dem "Herzbericht 2005"
 Die Differenz zwischen 18 Infarkttoten pro 100.000 Berlinern und 103 Herzinfarkt-Gestorbenen pro 100.000 der benachbarten Brandenburgern zeigt es am deutlichsten: Ob jemand einen Herzinfarkt überlebt, hängt spürbar auch von seinem Wohnort ab. Während die Sterbeziffern in den drei Stadtstaaten und gerade noch im Flächenland Hessen unterdurchschnittlich sind, liegen sie in den anderen Flächenländern und den ostdeutschen Bundesländer über dem Durchschnitt. Als Erklärung hält der langjährige private "Macher" des 18. so genannten "Herzberichts", der ehemals in Niedersachsen für die Krankenhausplanung verantwortliche Ministerialbeamte Dr. Ernst Bruckenberger, teilweise die "bessere Versorgungsstruktur in den Städten" bzw. die "kurzen Wege zur Klinik" für "wahrscheinlich".
Die Differenz zwischen 18 Infarkttoten pro 100.000 Berlinern und 103 Herzinfarkt-Gestorbenen pro 100.000 der benachbarten Brandenburgern zeigt es am deutlichsten: Ob jemand einen Herzinfarkt überlebt, hängt spürbar auch von seinem Wohnort ab. Während die Sterbeziffern in den drei Stadtstaaten und gerade noch im Flächenland Hessen unterdurchschnittlich sind, liegen sie in den anderen Flächenländern und den ostdeutschen Bundesländer über dem Durchschnitt. Als Erklärung hält der langjährige private "Macher" des 18. so genannten "Herzberichts", der ehemals in Niedersachsen für die Krankenhausplanung verantwortliche Ministerialbeamte Dr. Ernst Bruckenberger, teilweise die "bessere Versorgungsstruktur in den Städten" bzw. die "kurzen Wege zur Klinik" für "wahrscheinlich".
Weitere wichtige Daten zur Risiko- und Versorgungssituation für Herz-/Kreislauferkrankte in Deutschland zeigen ein differenziertes und ambivalentes Bild:
• Regionale Unterschiede zeigen sich auch, wenn man nicht allein den Herzinfarkt betrachtet, sondern die Sterblichkeit an der koronaren Herzkrankheit, an Herzklappenerkankungen, Herzrhythmusstörungen und Herzinsuffizienz: Diese liegt in den drei Stadtstaaten Hamburg, Berlin und Bremen sowie in Baden-Württemberg (in diesem Land ist die Versorgungssituation am besten) um 10 bis 20 Prozent unter dem Bundesdurchschnitt und in Mecklenburg-Vorpommern, Sachsen-Anhalt und Thüringen dagegen rund 17 Prozent über dem Bundesdurchschnitt. "Von einer homogenen Versorgungsstruktur in der deutschen Herzmedizin kann nicht die Rede sein." (Bruckenberger)
• Trotzdem ist für das Berichtsjahr 2004 auch Erfreuliches zu berichten: Die Sterbeziffer (Gestorbene pro 100.000 Einwohner) für die häufigsten Herzerkrankungen sank seit 1980 um 9 %. Die stationäre Morbiditätsziffer (Zahl der vollstationären Fälle pro 100.000 Einwohner) sank 2004 ebenfalls weiter.
• Ein im Bericht vorgenommener Vergleich der Sterbe-, Erkrankungs- und Versorgungsziffern in Deutschland mit denen in Österreich und der Schweiz vertreibt allerdings den Glanz der zuerst einmal positiven Zahlen in Deutschland schnell. Bei Morbidität und Mortalitätsziffern lag Deutschland nämlich an der Spitze. Die stationäre Morbidität lag hierzulande um 6,3 % höher als in Österreich und sogar um 115 % höher als in der Schweiz. Bei der Sterbeziffer überragte der Wert in Deutschland den aus Österreich um 20,6 % und den der Schweiz um 52,6 %. Auch das Pflegetagvolumen pro 1 Million Einwohner lag in beiden Alpenstaaten deutlich niedriger als in Deutschland. Zu beachten ist, dass diese Unterschiede durch mehrere Faktoren bedingt werden.
• Was im Berichtszeitraum stieg, war die Anzahl mehrerer spezifischer Untersuchungen und Interventionen im Herz-/Kreislaufsystem: Die Zahl der Linksherzkatheter-Untersuchungen stieg um 7,9 Prozent auf 772.137 Untersuchungen und die Zahl der Ballondilatationen stieg um 8,9 Prozent auf 270.964. Bei der Implantation von Stents zur Erweiterung verengter Gefäße gibt es eine steigende Tendenz: 2005 wurden mit insgesamt 230.580 um 13,6 Prozent mehr Stents eingesetzt als 2004, der Anteil der Arzneimittelbeschichteten Stents hat sich im Vergleich zum Jahr davor von 13 auf 28 Prozent erhöht.
• Vergleicht man auch hier die Angebotsstrukturen und -mengen in Österreich, der Schweiz mit denen in Deutschland nimmt letzteres fast immer den Spitzenplatz ein: Nur bei den Herzzentren pro 1 Million Einwohnern lag Deutschland mit 0,9 Herzentren hinter der Schweiz (2,3) und Österreich (1,1) auf Platz drei. Die meisten Linksherzkatheterplätze in Zentren oder Labors pro 1 Million Einwohner existierten in Deutschland (4,8) vor Österreich mit 3,9 und der Schweiz mit 3,6. Diese Reihenfolge findet man auch bei den Linksherzkatheter-Messplätzen. Vergleicht man nun auch noch wie häufig diese Messeinrichtungen genutzt wurden, finden sich plastische und drastische Belege für das Phänomen der angebotsinduzierten Nachfrage. Pro 1 Million deutsche BürgerInnen wurde bei 9.366 eine Linksherzkatheteruntersuchung durchgeführt. Dies geschah in Österreich nur bei 5.537 Menschen und in der Schweiz sogar lediglich bei 4.885 Personen pro 1 Million Einwohner. Die so genannte "Perkutane transluminale coronare Angioplastie (PTCA)", eine Ausdehnung von verengten Herzkranzgefäßen mittels eines Katheters, erfolgte in Deutschland bei 3.287, in der Schweiz bei 2.229 und in Österreich bei 2.072 Menschen pro 1 Million Einwohner. Die Rangfolge bei den Heroperationen sah ähnlich aus. Wohlgemerkt: Ohne, dass diese Versorgungsdichte durch irgendwelche besseren und Gesundheitsergebnissen gerechtfertigt würden oder gar die Österreicher und Schweizer unterversorgt wirkten.
• Der Schlussfolgerung des Präsidenten der deutschen Kardiologie-Gesellschaft: "Bei der Betrachtung der therapeutischen Leistungszahlen begründen die vorliegenden Zahlen nicht zwangsläufig die Annahme einer Überversorgung" kann daher nicht ohne weiteres gefolgt werden.
• Auch wenn, wie Bruckenberger berichtet, "von 2002 bis 2004 die Krankheitskosten, entgegen dem bei anderen Krankheitsbildern meist anders verlaufenden Trend, für die ischämischen Herzkrankheiten um 5,5 Prozent und für die angeborenen Herzfehler um 3,2 Prozent abgenommen (haben)" und es nur bei der Behandllung der Herzinsuffizienz zu einem geringfügigen Anstieg von 0,9 % kam, rechtfertigt dies nicht die zumindest vordergründig nicht durch Gesundheitsfaktoren begründete Überversorgung mit den genannten medizinischen Interventionen. Jede dieser Untersuchungen ist nämlich mit einem teilweise erheblichen iatrogenen Risiko verbunden.
Schade ist, dass der von mehreren Fachgesellschaften und Professionsgruppen wie beispielsweise den Chefärzten der Herzchirurgien unterstützte Bericht, nicht als Gesamttext kostenlos im Internet zur Verfügung gestellt wird. Die dafür bemühten Argumente überzeugen im Zeitalter von DSL und Flatrates nicht mehr. Der 18. Herzbericht bzw. die "Versorgungsanalyse zur Kardiologie und Herzchirurgie in Deutschland für das Jahr 2005" mit einem Umfang von 226 Seiten muss für 35 Euro im A4 Format mit über 220 farbigen Abbildungen und 80 Tabellen aber zumindest hier bestellt werden.
Hier finden sie auch noch eine ausführlichere Zusammenfassung.
Bernard Braun, 9.1.2007
Risiken und Nebenwirkungen der "for-profit"-Gesundheitsversorgung in den USA und Kanada
 Unerwartet offen und zielstrebig untersuchen und vergleichen nordamerikanische Gesundheitswissenschaftler den gesundheitsbezogenen Outcome von "for-profit"- und "not-for-profit"-Einrichtungen in unterschiedlichen Versorgungsbereichen.
Unerwartet offen und zielstrebig untersuchen und vergleichen nordamerikanische Gesundheitswissenschaftler den gesundheitsbezogenen Outcome von "for-profit"- und "not-for-profit"-Einrichtungen in unterschiedlichen Versorgungsbereichen.
Bereits im Mai 2002 veröffentlichte eine kanadische Forschergruppe um Devereaux im "Canadian Medical Association Journal (CMAJ) die als PDF-Datei erhältliche Untersuchung: "A systematic review and metaanalysis of studies comparing mortality rates of private for-profit and private not-for-profit hospitals". Nach der Analyse von meist in den USA durchgeführten Studien über die Verhältnisse in mehr als 26.000 Krankenhäusern mit rund 38 Millionen Patienten, kommen die Wissenschaftler zum statistisch signifikanten Schluss, "that private for-profit ownership of hospital, in comparison, with private not-for-profit ownership, results in a higher risk of death for patients." Bei ihren Versuchen, diesen harten Sachverhalt zu erklären, führen Devereaux et al. vor allem den aus der Profiterzielungsdynamik entspringenden finanziellen und organisatorischen Druck auf die Versorgungsbedingungen an. Auch wenn man die Ergebnisse nicht 1:1 auf ein anderes Gesundheits- und Sozialsystem übertragen kann, scheinen Profitinteressen also eine nachweisbare, fühlbare und vor allem äußerst unerwünschte Auswirkung zu haben.
Dies bestätigt letztlich ein Überblicksaufsatz über die in mehreren Teilen Kanadas durchgeführten Studien zur Versorgungsqualität von Langzeitpflege (long-term care) in wiederum profit- und nichtprofitorientierten Einrichtungen. Deren Ergebnisse sind unter dem Titel "For-profit versus not-for-profit delivery of long-term care" in der Januarausgabe 2007 des CMAJ erschienen und als PDF-Datei herunterladbar. Dabei muss man wissen: In Kanada findet im Moment eine praktische politische Debatte darüber statt, ob öffentliche Gelder eher für die Pflege in gewinn- oder nicht-gewinnorientierten Pflegeeinrichtungen ausgegeben werden sollen. Das Nebeneinander beider Varianten wird als eine Art natürliches Laboratorium genutzt.
Eines der wichtigsten Ergebnisse der Studien lautet: Beim Vergleich von 6 pflegesensitiven Ereignissen oder Diagnosen wie beispielsweise einer Lungenentzündung oder einer Dehydration und damit verbundenen Krankenhauseinweisungen traten diese nach einer Reihe von Adjustierungen und dem Ausschluss mehrerer potenzieller Confounder deutlich häufiger in gewinnorientierten Pflegeeinrichtungen auf als in nicht-gewinnorientierten. Die unterschiedlichen gesundheitlichen Ergebnisse wurden zum Teil durch die Verbindung mit Akutkrankenhäusern aber auch noch durch die Unternehmensform (Einzeleinrichtung oder Mitglied einer Kette) beeinflusst.
Bei allen noch weiter zu klärenden Determinanten von Unterschieden im einzelnen sehen die Autoren des Überblicks aber aufgrund der kanadischen Daten Evidenz, "that public investment in not-for-profit, rather than for-profit, delivery of long-term care results in more staffing and improved care outcomes for residents."
Bernard Braun, 2.1.2007
Experten meinen: Probleme im Gesundheitswesen werden auf dem Rücken der Patienten ausgetragen
 Die Gesundheitsreform ist nicht so schlecht wie es in der Öffentlichkeit oftmals dargestellt wird. Dies ist die Kernaussage einer aktuellen Umfrage unter 100 Experten aus allen Bereichen des Gesundheitswesens. Im "iSOFT-Report" über den Status und die Zukunft des deutschen Gesundheitssystems geben über die Hälfte der Fachleute (54 Prozent) der Reform von Bundesgesundheitsministerin Ulla Schmidt eine Drei minus. "Die Mehrzahl der Experten bewertet das Reformvorhaben mit der Note befriedigend bis ausreichend", stellt Peter Herrmann, Herausgeber der Studie und Vorsitzender der Geschäftsführung von iSOFT Deutschland fest. Zur Note "Zwei" können sich indes nicht einmal ein Zehntel der befragten Fachleute durchringen. Jeweils 18 Prozent stufen die Schmidtsche Reform laut iSOFT-Report als mangelhaft (Fünf) oder sogar ungenügend (Sechs) ein, beides Noten, bei denen man in der Schule zumindest sitzen bleibt. Im Gegensatz zu der aktuell in den Medien von Politikern vorgertragenen sehr scharfen Kritik an den Reformplänen lehnen fast zwei Drittel (65 Prozent) die pauschale Behauptung ab, dass das deutsche Gesundheitssystem sowieso nicht mehr zu retten sei. "Am aussagekräftigsten ist möglicherweise die Feststellung, dass fast ein Viertel der Experten eingesteht, dass sie selbst nicht abschätzen können, ob die Genesung des Gesundheitswesens gelingen wird", sagt Peter Herrmann.
Die Gesundheitsreform ist nicht so schlecht wie es in der Öffentlichkeit oftmals dargestellt wird. Dies ist die Kernaussage einer aktuellen Umfrage unter 100 Experten aus allen Bereichen des Gesundheitswesens. Im "iSOFT-Report" über den Status und die Zukunft des deutschen Gesundheitssystems geben über die Hälfte der Fachleute (54 Prozent) der Reform von Bundesgesundheitsministerin Ulla Schmidt eine Drei minus. "Die Mehrzahl der Experten bewertet das Reformvorhaben mit der Note befriedigend bis ausreichend", stellt Peter Herrmann, Herausgeber der Studie und Vorsitzender der Geschäftsführung von iSOFT Deutschland fest. Zur Note "Zwei" können sich indes nicht einmal ein Zehntel der befragten Fachleute durchringen. Jeweils 18 Prozent stufen die Schmidtsche Reform laut iSOFT-Report als mangelhaft (Fünf) oder sogar ungenügend (Sechs) ein, beides Noten, bei denen man in der Schule zumindest sitzen bleibt. Im Gegensatz zu der aktuell in den Medien von Politikern vorgertragenen sehr scharfen Kritik an den Reformplänen lehnen fast zwei Drittel (65 Prozent) die pauschale Behauptung ab, dass das deutsche Gesundheitssystem sowieso nicht mehr zu retten sei. "Am aussagekräftigsten ist möglicherweise die Feststellung, dass fast ein Viertel der Experten eingesteht, dass sie selbst nicht abschätzen können, ob die Genesung des Gesundheitswesens gelingen wird", sagt Peter Herrmann.
Weitere Ergebnisse der Befragung sind unter anderem: (Die folgenden Prozentangaben nennen den Anteil der Experten, der ganz oder zumindest teilweise zustimmt)
• 75% der befragten Experten meint "Die wichtigsten Gründe für die Probleme im Gesundheitswesen sind mangelnde politische Führung"
• 88% sind der Meinung "Die wichtigsten Gründe für die Probleme im Gesundheitswesen sind ausufernde Partikularinteressen der Beteiligten ohne Rücksicht auf das Gemeinwohl"
• 97% meinen "Viele Probleme im Gesundheitswesen werden auf dem Rücken der Patienten ausgetragen"
• 98% sind der Meinung "Die wichtigsten Gründe für die Probleme im Gesundheitswesen sind zu viel Bürokratie"
Weitere Befragungsthemen zielen unter anderem auf mögliche Maßnahmen zur Rettung des Gesundheitswesens, die Schuldfrage (Wer ist maßgeblich schuld an den Problemen des Gesundheitswesens?), zukünftige Entwicklungen im Krankenhausbereich und in der allgemeinen medizinischen Versorgung, Entwicklungen im Bereich der Digitalisierung des Gesundheitswesens (eHealth). Leider wird im Bericht nicht näher ausgeführt, wie sich die Gruppe der "100 Fach- und Führungskräfte
aus dem Gesundheitswesen" im Einzelnen zusammensetzt.
Der komplette Bericht (PDF-Datei, 90 Seiten, Tabellen mit Grundauszählung der Umfrage-Ergebnisse) kann bei iSOFT Deutschland per Email bestellt werden.
Gerd Marstedt, 18.12.2006
IQWiG-Herbst-Symposium 2006: Hoffnungen und Fehler in der Medizin
 Rund 250 Gesundheitsexperten aus dem In- und Ausland haben sich in Köln beim IQWiG-Herbst-Symposium 2006 getroffen, um Fragen des Gesundheitswesen zu erörtern. Die Themen standen unter den beiden Überschriften "Hoffnungen und Fehler in der Medizin" und "Kosten, Qualität und Gerechtigkeit im Gesundheitswesen". Fragen waren: Wie steht es um die Qualitätsverbesserung in der Pharmaindustrie und die Kontrolle der Qualität in der Medizin? Ist die Wahrheit zumutbar? Welchen Nutzen oder Schaden bewirken Informationen bei unheilbar Kranken? Das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen hat jetzt alle Referate des Symposiums online gestellt.
Rund 250 Gesundheitsexperten aus dem In- und Ausland haben sich in Köln beim IQWiG-Herbst-Symposium 2006 getroffen, um Fragen des Gesundheitswesen zu erörtern. Die Themen standen unter den beiden Überschriften "Hoffnungen und Fehler in der Medizin" und "Kosten, Qualität und Gerechtigkeit im Gesundheitswesen". Fragen waren: Wie steht es um die Qualitätsverbesserung in der Pharmaindustrie und die Kontrolle der Qualität in der Medizin? Ist die Wahrheit zumutbar? Welchen Nutzen oder Schaden bewirken Informationen bei unheilbar Kranken? Das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen hat jetzt alle Referate des Symposiums online gestellt.
Verfügbar sind sowohl Flash-Videos mit dem Originalvortrag des Referenten als Folien im PDF-Format. Die Referenten und Referatsthemen sind folgende:
• Guido Adler: Hoffnungen und Enttäuschungen in der Medizin
• Ingrid Mühlhauser: Ist Vorbeugen besser als Heilen?
• Hans-Werner Hense: Pflicht zur Gesundheit?
• Jürgen Windeler: Placebo-Effekte
• Edzard Ernst: Evaluation komplementärer Verfahren
• Ulrich Keilholz: Off-label Medikamente in der Krebsmedizin
• Klaus Bergdolt: Ist Wahrheit zumutbar? Nutzen und Schaden der Information bei unheilbar Kranken.
• Rainer Hess: Kontrolle der Qualität in der Medizin
• Arne Melander: Können Medikamente Erkrankungen in der Realität vorbeugen?
• Michael Nusser: Qualitätsverbesserung in der Pharmaindustrie
• Sir J A Muir Gray: How to get better value health care
• Gerd Glaeske: Grenzen der Wirtschaftlichkeit
• Michael Rosenbauer: Kann Rationierung fair sein? Ethische Überlegungen zur Gerechtigkeit im Gesundheitswesen
Hier finden Sie die Videos und Folien der Referate zum IQWiG-Herbst-Symposium 2006
Gerd Marstedt, 11.12.2006
Die (Un-)Abhängigkeit wissenschaftlicher Expertise und Organisationen: Der Fall Diabetes in den USA
 Sechs der sieben wissenschaftlichen und ärztlichen Mitglieder einer Expertengruppe der us-amerikanischen "American Diabetes Association" (ADA), die untersuchen und empfehlen sollten, wie Diabetes verhindert oder behandelt werden kann und ob dabei Arzneimittel zum Einsatz kommen sollten, hatten irgendeine finanzielle Beziehung zu einer oder mehreren Pharmaunternehmen, um deren Produkte es hier ging. Bei den Beziehungen handelt es sich um Anteile an diesen Firmen oder um Beratungs-, Forschungs- oder Vortragshonorare.
Sechs der sieben wissenschaftlichen und ärztlichen Mitglieder einer Expertengruppe der us-amerikanischen "American Diabetes Association" (ADA), die untersuchen und empfehlen sollten, wie Diabetes verhindert oder behandelt werden kann und ob dabei Arzneimittel zum Einsatz kommen sollten, hatten irgendeine finanzielle Beziehung zu einer oder mehreren Pharmaunternehmen, um deren Produkte es hier ging. Bei den Beziehungen handelt es sich um Anteile an diesen Firmen oder um Beratungs-, Forschungs- oder Vortragshonorare.
Diese spektakulären Informationen veröffentlichte die "New York Times" mit Namensnennung und Fotos in ihrer Ausgabe vom 25. November 2006 innerhalb eines Artikels, der sich mit weiteren problematischen Beziehungen zwischen der als unabhängig angesehenen ADA und speziellen Unternehmen der Ernährungs- und Pharmaindustrie beschäftigt. Dabei ging es vor allem um die bezahlte Nutzung des ADA-Logos, mit dem Lebensmittelherstellern ein Beitrag zum "Kampf gegen Diabetes" attestiert wurde. Seit letztem Jahr beginnt aber klar zu werden, dass die "sugar free"-Artikel häufig genauso viel oder gar mehr Kalorien hatten als beispielsweise zuckerhaltige Süssigkeiten.
Trotz einer vorsichtigeren Sponsorenpolitik halten Kritiker dieses Kurses die jährlich 23 Millionen US-Dollar, die die ADA immer noch von Nahrungsmittel- und Pharmafirmen erhält, für zu viel. Gegen die Kooperation mit dem Süssigkeitenkonzern Cadbury gewandt, empfiehlt ein Vertreter einer Konsumentengruppe der ADA polemisch, sich in "American Junk Food Association" umzubenennen. Zu den im Artikel der NYT genannten "corporate friends" der Diabetikesorganisation hätte demnächst auch Burger King gehören können, auch wenn die aktuellen Gespräche zwischen beiden Gruppen wegen des gerade angebotenen fettesten Burger-Angebots aller Zeit beendet wurden.
Die allgegenwärtige Finanzierung von wissenschaftlichen Kongressen, Broschüren oder Verbandsorganen durch Zuschüsse, Anzeigen oder andere Maßnahmen von Pharmafirmen hält der künftige ADA-Präsident Dr. John Buse, zwar nicht für "brainwashing, but they have a way of influencing your thinking". Auch wenn er offen nicht an direkte Einflussnahme auf die Politik seines Verbandes glaubt, erscheint ihm "the level of fraternization...uncomfortable".
Auch wenn die eingangs genannten Experten ihr Verhalten gegenüber der Zeitung offensiv zugaben und zu rechtfertigen versuchten, ist wohl derartige Transparenz über Personen und Organisationen ein wichtiges Mittel, um "gekaufte Empfehlungen" zu verhindern. Um so kritischer ist, dass es in Deutschland eine vergleichbare Informationslage weder für wissenschaftliche Fachgesellschaften noch Patienten-/Selbsthilfeorganisationen gibt.
Hier gibt es (evtl. mit kostenlos erhältlichem Passwort) den New York Times-Artikel "In Diabetes Fight, Raising Cash and Keeping Trust"
Bernard Braun, 25.11.2006
KBV-Umfrage: Zufriedenheit mit dem Hausarzt, aber auch Schwachstellen in der Versorgung
 Eine jetzt veröffentlichte Versichertenbefragung im Auftrag der Kassenärztlichen Bundesvereinigung, durchgeführt im Juni 2006 bei 4.315 zufällig ausgewählten Bürgerinnen und Bürgern zwischen 18 und 79 Jahren, hat jetzt einerseits eine große Zufriedenheit der Patienten mit ihrem Hausarzt deutlich gemacht, andererseits aber auch einige Schwachstellen und Defizite in der ambulanten Versorgung aufgezeigt.
Eine jetzt veröffentlichte Versichertenbefragung im Auftrag der Kassenärztlichen Bundesvereinigung, durchgeführt im Juni 2006 bei 4.315 zufällig ausgewählten Bürgerinnen und Bürgern zwischen 18 und 79 Jahren, hat jetzt einerseits eine große Zufriedenheit der Patienten mit ihrem Hausarzt deutlich gemacht, andererseits aber auch einige Schwachstellen und Defizite in der ambulanten Versorgung aufgezeigt.
In der Befragung wurden sehr unterschiedliche Themen angesprochen: Wartezeiten auf Arzttermine und Wartezeiten in der Praxis, IGeL-Leistungen (Individuelle Gesundheitsleistungen) und Kooperation mehrerer an der Behandlung beteiligter Ärzte, Erfahrungen mit dem Bereitschafts- und Notdienst, Beschwerden von Patienten über die Behandlung und Arztwechsel aus Unzufriedenheit, Informationsquellen bei der Arztsuche.
Einige ausgewählte Ergebnisse der Umfrage:
• 90% aller Bürgerinnen und Bürger, die in den letzten 12 Monaten ihren Hausarzt aufgesucht haben, attestieren diesem sehr gute (36%) oder gute (55%) medizinische Leistungen
• Etwa die Hälfte der Befragten beklagt, dass Arztpraxen am Samstag geschlossen sind
• 15% hatten im letzten Jahr zumindest einmal Schwierigkeiten, einen Arzttermin zu bekommen, jeder Vierte aus dieser Gruppe hatte dabei den Eindruck, dass der Termin ins nächste Quartal gelegt werden sollte
• Sowohl bei der Wartezeit für einen Behandlungstermin als auch im Wartezimmer sind Privatpatienten nach eigenen Angaben schneller an der Reihe. 44% der gesetzlich Versicherten, aber 54% der PKV-Versicherten haben für ihren letzten Arztbesuch sofort einen Termin bekommen
• Wartezeiten in der Praxis sind an der Tagesordnung: 31% verbrachten bis zu einer Viertelstunde und weitere 30% bis zu einer halben Stunde im Wartezimmer, bevor sie bei ihrem letzten Arztbesuch dann tatsächlich an der Reihe waren. 18% aller Patienten mussten bis zu einer Stunde und 11% sogar über eine Stunde warten. Nur 9% der Befragten geben dagegen zu Protokoll, dass sie beim letzten Arztbesuch entsprechend ihrer Terminvereinbarung überhaupt keine Wartzeit hatten
• 19% aller Kassenpatienten haben in den letzten 12 Monaten vom Arzt ein Angebot zu einer IGeL-Leistung erhalten
• 15% aller Patienten waren in den letzten zwölf Monaten mit einem Arzt so unzufrieden, dass sie sich beschweren wollten
Der komplette Bericht zur repräsentativen Umfrage kann als PDF-Datei (48 Seiten)heruntergeladen werden: Versichertenbefragung der Kassenärztlichen Bundesvereinigung (KBV).
Ferner ist auf der Website der KBV eine kurze Zusammenfassung der Ergebnisse verfügbar.
Gerd Marstedt, 9.11.2006
Ärzte als Patienten: Ein Erfahrungsbericht von der "anderen Seite" des Medizinbetriebs
 Interessanterweise gibt es relativ wenige wissenschaftliche Studien oder auch nur Berichte über Ärzte als Patienten. Einige auf Befragungen gestützte Studien zeigten, dass dies u.a. auch daran liegt, dass "mit Ausnahme der Blinddarmoperationen - die Operationshäufigkeit der Gesamtbevölkerung im Vergleich zu der der Ärzte immer deutlich höher liegt, nämlich zwischen 19 und 84 Prozent. Am grössten ist der Unterschied bei Gallenblasen- und Hämorrhoidenentfernung (84 und 83 Prozent); es folgen Gebärmutterentfernung (58 Prozent), Leistenbruchoperationen (53 Prozent) und Mandelentfernungen (46 Prozent). Im Durchschnitt liegt die Operationshäufigkeit bei der Gesamtbevölkerung um 33 Prozent höher als bei den Ärzten."
Interessanterweise gibt es relativ wenige wissenschaftliche Studien oder auch nur Berichte über Ärzte als Patienten. Einige auf Befragungen gestützte Studien zeigten, dass dies u.a. auch daran liegt, dass "mit Ausnahme der Blinddarmoperationen - die Operationshäufigkeit der Gesamtbevölkerung im Vergleich zu der der Ärzte immer deutlich höher liegt, nämlich zwischen 19 und 84 Prozent. Am grössten ist der Unterschied bei Gallenblasen- und Hämorrhoidenentfernung (84 und 83 Prozent); es folgen Gebärmutterentfernung (58 Prozent), Leistenbruchoperationen (53 Prozent) und Mandelentfernungen (46 Prozent). Im Durchschnitt liegt die Operationshäufigkeit bei der Gesamtbevölkerung um 33 Prozent höher als bei den Ärzten."
Was passiert, wenn Ärzte schwer erkranken und beispielsweise als Patient im Krankenhaus liegen, wird äußerst detailliert, konkret und realistisch in einem "Erfahrungsbericht" in der Ausgabe des "Deutschen Ärzteblatt" vom 17. November 2005 geschildert. Unter der Überschrift "Der Arzt im Krankenbette. Ein Plädoyer für mehr Menschlichkeit im Krankenhaus, 'trotz Finanznot und Wirtschaftskrise' " wird die Vorgeschichte und der Krankenhausaufenthalt des "Dr. R." dargestellt. Der Patient ist "der sportliche und immer gesunde, inzwischen pensionierte Chefarzt, der sich nun erstmals selbst mit brennenden Harnblasenschmerzen nachts in seinem Bette wälzt" und nach misslungenen Versuchen der Eigentherapie stationär behandelt werden muss.
Seine Erfahrungen mit der "anderen Seite" des Medizinbetriebs unterscheiden sich praktisch nicht von denen, die nichtärztliche PatientInnen seit Jahren und Jahrzehnten immer wieder berichten. Auch er macht seine negativen Erfahrungen als "Objekt" in hoch technisierten Intensivstationen, mit "kühler Professionalität" des ärztlichen und Pflegepersonals und mit dessen "aufgesetzter Kundenfreundlichkeit" statt "empathischer Zuwedndung, wohlwollendem Zuhören und Hoffnung vermittelnder Ermunterung".
Nach "Verlassen des Bett-Kerkers" steht für Dr. R. fest: "Der Mensch ist kein Apparat und die Klinik kein Reparaturbetrieb." Gegen den "inhumanen blinden Rigorismus" der unter Sparzwängen agieren müssenden Institution Krankenhaus fordert er das "verständnisvolle Gespräch" der anthropologischen Medizin Viktor von Weizäckers.
Bernard Braun, 27.11.2005
Deutsches Gesundheitssystem: Positive Patienten-Noten, aber auch mit Reformbedarf
 "Deutschland hat im internationalen Vergleich die kürzesten Wartezeiten, Laborbefunde sind verlässlicher und liegen schneller vor, Patienten haben mehr Möglichkeiten bei der Arztwahl, bekommen im Krankenhaus seltener eine Infektion und wer chronisch krank ist, wird häufiger und regelmäßiger präventiv untersucht. Dennoch sind Deutsche mit ihrem Gesundheitswesen weitaus unzufriedener als Patienten in anderen Ländern." Dies ist das Fazit eines jetzt vom Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) vorlegten Berichts zu einer Umfrage in Kanada, Australien, Neuseeland, Großbritannien, den USA und Deutschland. Schwachstellen zeigt das deutsche Versorgungssystem laut Studie bei der Patienteninformation und bei der Koordination zwischen Leistungsebenen.
"Deutschland hat im internationalen Vergleich die kürzesten Wartezeiten, Laborbefunde sind verlässlicher und liegen schneller vor, Patienten haben mehr Möglichkeiten bei der Arztwahl, bekommen im Krankenhaus seltener eine Infektion und wer chronisch krank ist, wird häufiger und regelmäßiger präventiv untersucht. Dennoch sind Deutsche mit ihrem Gesundheitswesen weitaus unzufriedener als Patienten in anderen Ländern." Dies ist das Fazit eines jetzt vom Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) vorlegten Berichts zu einer Umfrage in Kanada, Australien, Neuseeland, Großbritannien, den USA und Deutschland. Schwachstellen zeigt das deutsche Versorgungssystem laut Studie bei der Patienteninformation und bei der Koordination zwischen Leistungsebenen.
In der vom vom Commonwealth Fund (CWF) seit 1999 durchgeführten Erhebung zur Qualität der Versorgung beteiligte sich jetzt erstmals auch die Bundesrepublik. Besonderheit der Studie ist, dass kein repräsentativer Bevölkerungsdurchschnitt befragt wurde, sondern eine Stichprobe aus Patienten, bei denen besonders aktuelle und intensive Erfahrungen mit der medizinischen Versorgung vorliegen: Erwachsene, die das 18. Lebensjahr vollendet hatten und die angaben, einen
schlechten Gesundheitszustand zu haben, an einer chronischen Erkrankung oder Behinderung zu leiden oder in den letzten 2 Jahren stationär behandelt worden zu sein bzw. sich einer schweren Operation unterzogen zu haben. In Deutschland beantworteten 1.474 Männer und Frauen am Telefon durchschnittlich 55 Fragen. Ungewöhnlich war die hohe Teilnahmebereitschaft an der Umfrage.
Einige zentrale Ergebnisse:
• Fast jeder dritte Befragte in Deutschland ist der Meinung, dass das Gesundheitssystem so schlecht ist, dass es von Grund auf umgestaltet werden sollte. Dies ist etwa so häufig wie in den USA und Australien, aber höher als in Neuseeland, Kanada und Großbritannien.
• Deutsche Patienten haben die kürzesten Wartezeiten sowohl in der Allgemein- als auch in der Facharztpraxis und warten kürzer auf geplante Operationen und Behandlungen im Notfall.
• Deutsche werden bei Klinikaufenthalten weniger vollständig über die Risiken informiert und sagen öfter, dass ihr Hausarzt sie selten oder nie über mögliche Nebenwirkungen von Medikamenten aufklärt.
• Die Versorgung bei der Entlassung aus dem Krankenhaus ist weniger gut organisiert als in den anderen Ländern, deutsche Patienten erhalten seltener Nachsorgetermine.
• Deutsche Ärzte informieren ihre Patienten seltener über Behandlungsfehler: Wenn im Verlauf einer Behandlung Fehler auftreten, wird dies seltener mitgeteilt.
• Privat versicherte Patienten gehen im Vergleich zu GKV-Mitgliedern häufiger zum Facharzt, werden öfter stationär behandelt und operiert. Sie berichten auch häufiger über unnötige Doppeluntersuchungen und geben kürzere Wartezeiten an.
Dass deutsche Patienten ihrem Gesundheitswesen in vielen Aspekten eine hohe Qualität bescheinigen, andererseits grundlegende Reformen für nötig halten, sei paradox, kommentierte IQWiG-Chef Peter Sawicki ein Ergebnis der Studie: "Wir fahren Mercedes, glauben aber, einen reparaturbedürftigen Golf zu steuern".
Zur Studie präsentiert das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) einige Materialien, unter anderem:
• Aufsatz von Peter Sawicki: Qualität der Gesundheitsversorgung in Deutschland
• Ferner ist auf der Seite des Commonwealth Fund eine Zusammenfassung der Ergebnisse verfügbar
• sowie auch ein Tabellenband mit einem Ländervergleich für alle Fragen
Gerd Marstedt, 10.11.2005
Deutsches Gesundheitssystem jetzt auf Platz 1
 Im Jahre 2000 rangierte das deutsche Gesundheitssystem im internationalen Vergleich nur auf Platz 25. Die zugrunde liegende Studie der WHO "The world health report 2000 - Health systems: improving performance" wurde jedoch von vielen Wissenschaftlern wegen methodischer und inhaltlicher Defizite heftig kritisiert, zuletzt distanzierte sich die WHO von den Bewertung. Unlängst nun erreichte das deutsche Gesundheitssystem in einer Untersuchung in 12 europäischen Ländern den 3.Platz. Ganz oben stehen dort die Niederlande, gefolgt von der Schweiz. Dieser verbraucherorientierte Euro Health Consumer Index wurde von dem in Brüssel ansässigen Think-Tank "Health Consumer Powerhouse" sowohl aus öffentlich zugänglichen Statistiken wie aus einer Bilanzierung von unabhängigen Forschungsarbeiten zusammengestellt. Er besteht aus insgesamt 20 Indikatoren (z.B. Anbieterkatalog mit Qualitätseinstufung, Direkter Zugang zu Facharzt-Behandlung, Wartezeit bis zur Behandlung, Therapiergebnisse, Kundenfreundlichkeit.)
Im Jahre 2000 rangierte das deutsche Gesundheitssystem im internationalen Vergleich nur auf Platz 25. Die zugrunde liegende Studie der WHO "The world health report 2000 - Health systems: improving performance" wurde jedoch von vielen Wissenschaftlern wegen methodischer und inhaltlicher Defizite heftig kritisiert, zuletzt distanzierte sich die WHO von den Bewertung. Unlängst nun erreichte das deutsche Gesundheitssystem in einer Untersuchung in 12 europäischen Ländern den 3.Platz. Ganz oben stehen dort die Niederlande, gefolgt von der Schweiz. Dieser verbraucherorientierte Euro Health Consumer Index wurde von dem in Brüssel ansässigen Think-Tank "Health Consumer Powerhouse" sowohl aus öffentlich zugänglichen Statistiken wie aus einer Bilanzierung von unabhängigen Forschungsarbeiten zusammengestellt. Er besteht aus insgesamt 20 Indikatoren (z.B. Anbieterkatalog mit Qualitätseinstufung, Direkter Zugang zu Facharzt-Behandlung, Wartezeit bis zur Behandlung, Therapiergebnisse, Kundenfreundlichkeit.)
In einer neueren (deutschen) Studie, die vom Kieler Forschungsinstitut IGSF (Fritz Beske) erstellt und heute der Öffentlichkeit vorgestellt wurde, landet das deutsache Gesundheitssystem nun auf Platz 1 von insgesamt 14 untersuchten Industrieländern. "Deutschland hat im internationalen Vergleich nachweislich ein umfassendes, ein preiswertes und damit ein überdurchschnittlich effizientes Gesundheitswesen", erklärte Prof. Fritz Beske, Leiter des Kieler Instituts für Gesundheits-System-Forschung bei der Vorstellung des 479-seitigen Gutachtens mit dem Titel "Leistungskatalog des Gesundheitswesens im internationalen Vergleich".
Neben den Sachleistungen des Medizinbetriebs wurde auch Geldleistungen (zum Beispiel Lohnfortzahlung und Krankengeld) sowie die Leistungen der Pflegeversicherung und der gesetzlichen Unfallversicherung in das Gutachten einbezogen. Bei den Gesundheitsleistungen erreicht Deutschland mit einem Versorgungsindex von 119 den besten Wert aller miteinander verglichenen Länder, weit hinten liegen Großbritannien, Australien und die USA auf den letzten Plätzen. Das hohe deutsche Versorgungsniveau resultiert aus der hohen Dichte an Haus-, Fach- und Zahnärzten sowie der Krankenhauskapazität. Als Folge davon kennt Deutschland im Unterschied zu anderen Ländern kaum Wartezeiten.
AOK-Chef Hans-Jürgen Ahrens beurteilte die herangezogenen Strukturdaten skeptisch: Die landesweite Arztdichte besage nichts über die Versorgung vor Ort und die Zahl der Klinikbetten wenig über die Qualität der Versorgung. Das Gutachten (479 Seiten) ist gegen eine Schutzgebühr von 15 Euro vom IGSF zu beziehen.
Hier sind die wichtigsten Ergebnisse der Studie in einer Pressemitteilung des IGSF
Gerd Marstedt, 1.9.2005
Deutsches Gesundheitssystem in Europa auf Platz 3
 In einer Untersuchung in 12 europäischen Ländern belegt das deutsche Gesundheitswesen aus der Perspektive der Verbraucher den 3.Platz. Ganz oben stehen die Niederlande, gefolgt von der Schweiz. Länder wie Frankreich und Schweden, die früher dauerhaft Spitzenpositionen innehatten und im internationalen Vergleich oft gelobt wurden, waren nur im Mittelfeld zu finden, als der neue EuroHealth Consumer Index (EHCI) 2005 vorgestellt wurde. Deutschland erreichte 46 von 60 möglichen Punkten. Bestnoten gab es in den Bereichen Gesetze über Patientenrechte, direkter Zugang zu fachärztlicher Betreuung, Zugang zu den eigenen medizinischen Unterlagen, Einhaltung der Wartezeitanforderungen bei drei von vier aufgelisteten Behandlungen, gute Versorgung von Herzinfarktpatienten und benutzerfreundliche Zahlungsmöglichkeiten. Schwachstellen sind laut Index der Anbieterkatalog mit qualitativer Bewertung und die Wartezeiten für eine Herz-/Bypass-Operation. Kritik gab es vor allem an unzureichenden Informationsmöglichkeiten für Patienten: "Eine größere Öffnung für Informationen würde das deutsche System hervorragend machen. Heute ist der Verbraucher weitgehend von seinem Arzt abhängig."
In einer Untersuchung in 12 europäischen Ländern belegt das deutsche Gesundheitswesen aus der Perspektive der Verbraucher den 3.Platz. Ganz oben stehen die Niederlande, gefolgt von der Schweiz. Länder wie Frankreich und Schweden, die früher dauerhaft Spitzenpositionen innehatten und im internationalen Vergleich oft gelobt wurden, waren nur im Mittelfeld zu finden, als der neue EuroHealth Consumer Index (EHCI) 2005 vorgestellt wurde. Deutschland erreichte 46 von 60 möglichen Punkten. Bestnoten gab es in den Bereichen Gesetze über Patientenrechte, direkter Zugang zu fachärztlicher Betreuung, Zugang zu den eigenen medizinischen Unterlagen, Einhaltung der Wartezeitanforderungen bei drei von vier aufgelisteten Behandlungen, gute Versorgung von Herzinfarktpatienten und benutzerfreundliche Zahlungsmöglichkeiten. Schwachstellen sind laut Index der Anbieterkatalog mit qualitativer Bewertung und die Wartezeiten für eine Herz-/Bypass-Operation. Kritik gab es vor allem an unzureichenden Informationsmöglichkeiten für Patienten: "Eine größere Öffnung für Informationen würde das deutsche System hervorragend machen. Heute ist der Verbraucher weitgehend von seinem Arzt abhängig."
Der verbraucherorientierte Euro Health Consumer Index wird von dem in Brüssel ansässigen Think-Tank "Health Consumer Powerhouse" sowohl aus öffentlich zugänglichen Statistiken wie aus einer Bilanzierung von unabhängigen Forschungsarbeiten zusammengestellt. Er besteht aus insgesamt 20 Indikatoren (z.B. Anbieterkatalog mit Qualitätseinstufung, Direkter Zugang zu Facharzt-Behandlung, Wartezeit bis zur Behandlung, Therapiergebnisse, Kundenfreundlichkeit.) Auf der Website werden Pressemitteilungen, Kurzfassungen und ausführlicher Bericht (27 Seiten) als Word-Datei zum Download angeboten.
Materialien zum EuroHealth Consumer Index 2005
Gerd Marstedt, 14.8.2005