



Home | Patienten | Gesundheitssystem | International | GKV | Prävention | Epidemiologie | Websites | Meilensteine | Impressum
Sämtliche Rubriken in
"Patienten"
Leitlinien, evidenzbasierte Medizin (EBM) |
Verhaltenssteuerung (Arzt, Patient), Zuzahlungen, Praxisgebühr |
Alle Artikel aus:
Patienten
Leitlinien, evidenzbasierte Medizin (EBM)
Wie viele der in Cochrane Reviews bewerteten 1.567 Leistungen sind qualitativ hochwertig? 5,6 %!
 Die von einer Vielzahl unabhängiger Expert:innengruppen erstellten systematischen Reviews der Cochrane Collaboration über die in hochwertigen Studien identifizierte Evidenz der Qualität, des Nutzens und der möglichen unerwünschten Behandlungseffekten einer Vielzahl von gesundheitsbezogenen Interventionen, Eingriffen und Behandlungen gelten seit langem als Goldstandard. Dies liegt zum einen daran, dass in den Reviews in der Regel nur randomisierte und kontrollierte Studien berücksichtigt werden und zum andern an der zur Berechnung der Evidenz genutzten einheitlichen GRADE-Methodik Grading of Recommendations Assessment, Development and Evaluation.
Die von einer Vielzahl unabhängiger Expert:innengruppen erstellten systematischen Reviews der Cochrane Collaboration über die in hochwertigen Studien identifizierte Evidenz der Qualität, des Nutzens und der möglichen unerwünschten Behandlungseffekten einer Vielzahl von gesundheitsbezogenen Interventionen, Eingriffen und Behandlungen gelten seit langem als Goldstandard. Dies liegt zum einen daran, dass in den Reviews in der Regel nur randomisierte und kontrollierte Studien berücksichtigt werden und zum andern an der zur Berechnung der Evidenz genutzten einheitlichen GRADE-Methodik Grading of Recommendations Assessment, Development and Evaluation.
In einem aktuellen systematischen Review über die Ergebnisse einer Reihe von Cochrane Reviews wurden zufällig ausgewählte 2.428 oder 35 % aller Cochrane Reviews, die zwischen 2008 und 2021 veröffentlicht wurden genauer untersucht. In ihnen fanden sich 1.567 Behandlungsinterventionen, deren Wirkungen mit denen von Placebos, mit keiner oder mit üblicher Behandlung verglichen wurden und deren Ergebnisqualität mittels der GRADE-Methodik bewertet wurde. Für diese Interventionen wurde dann berechnet wie viele von ihnen gemessen an den selbst gewählten primären Endpunkten die höchstmögliche oder beste Wirksamkeit und statistisch signifikante positive Effekte hatten und von den Autor:innen des aktuellen Reviews als nützlich bewertet wurden. AuÃerdem wurde untersucht in wie vielen der Cochrane Reviews unerwünschte oder negative Behandlungswirkungen genannt wurden.
Die Ergebnisse lauten:
• Von den 1.567 Behandlungen, Eingriffen etc. hatten 87 oder 5,6 % "high quality evidence on first-listed primary outcomes, positive, statistically significant results and were rated by review authors as beneficial." Bei 73,6 % dieser Interventionen handelte es sich um Arzneimittel.
• Schädliche Wirkungen fanden die aktuellen Reviewer in 577 oder 36,8 % der Cochrane Reviews erwähnt. Bei 8,1 % von ihnen oder 127 Interventionen war die negative Wirkung statistisch signifikant.
In gewisser Weise bestätigt der aktuelle Review über Cochrane Reviews u.a. die wesentlichen Erkenntnisse eines von Autor:innen des "British Medical Journals" erstellten Handbuchs zur klinischen Evidenz von über 3.000 Gesundheitsleistungen aus dem Jahr 2013 siehe dazu den Forums-Beitrag zum "Clinical Evidence Handbook". Die Zusammenfassung der Ergebnisse in dem Forums-Beitrag lautete: "Die Wirksamkeit von 50 % der 3.000 Behandlungsleistungen für die wichtigsten Erkrankungen ist mangels qualitativ hochwertigen Studien unbekannt, für 11 % der Leistungen zeigen randomisierte kontrollierte Studien (RCT) Evidenz für ihre uneingeschränkte Nützlichkeit ("beneficial") und weitere 24 % sind evidenzbasiert wahrscheinlich nützlich ("likely to be beneficial"). Für 7 % der Leistungen belegen RCTs einen Zielkonflikt zwischen Nutzen und Schädlichkeit ("trade-off between benefits and harms"), bei 5 % der Leistungen ist es unwahrscheinlich, dass sie nützlich sind ("unlikely to be beneficial") und 3 % der 3.000 Leistungen sind wahrscheinlich nachweisbar unwirksam oder schädlich ("likely to be ineffective or harmful")."
Wegen der Bedeutung ihrer Ergebnisse für die Debatte über die möglichst beste Qualität und Wirksamkeit von Therapien und den Wert der Ergebnisse von Cochrane Reviews in der Gesundheitsversorgungsdebatte setzt sich die Autor:innengruppe ausführlich mit acht möglichen Limitationen ihrer Untersuchung auseinander. Zu diesen durchweg lesenswerten Limitationen zählen z.B. Zweifel an der Reliabilität des Einsatzes der GRADE-Methodik, die nach einer Ãberprüfung aber verworfen werden. AuÃerdem wird die Ãberlegung diskutiert, GRADE sei zu hart, Patient:innen "may be happy to use interventions whose effects are supported by moderate quality evidence" und auch "clinicians at the coalface may be happy with moderate quality evidence", weswegen evtl. über "a radical overhaul of the GRADE system" nachgedacht werden müsse.
Der Aufsatz Most healthcare interventions tested in Cochrane Reviews are not effective according to high quality evidence: a systematic review and meta-analysis von Jeremy Howick et al. - einer internationalen Autor:innengruppe aus GroÃbritannien, Deutschland, der Schweiz und den USA wurde im "Journal of Clinical Epidemiology" Volume 148, August 2022: 160-169 veröffentlicht, ist aber nicht kostenlos erhältlich.
Eine inhaltlich aber nicht seitenidentische 24-seitige pre-proof-Fassung kann aber auf der Archivseite der University of Oxford kostenlos heruntergeladen werden.
Bernard Braun, 20.9.23
Medizinische Leit- oder Leidlinien? Wie unabhängig und interessenkonfliktfrei oder -reduziert sind Leitlinien?
 Die Anzahl medizinischer Leitlinien nimmt auch in Deutschland kontinuierlich zu und sie gehören zunehmend zum Repertoire der Qualitätssicherung in Krankenhäusern und Praxen niedergelassener Ärzt*innen.
Die Anzahl medizinischer Leitlinien nimmt auch in Deutschland kontinuierlich zu und sie gehören zunehmend zum Repertoire der Qualitätssicherung in Krankenhäusern und Praxen niedergelassener Ärzt*innen.
Dass daher auch die Hersteller von Arzneimittel und anderen Therapeutika daran interessiert sind was dort u.a. von Fachgesellschaften empfohlen oder wovon abgeraten wird, und versuchen die Erstellung durch unterschiedlichste Mittel (z.B. firmengesponserte Mitglieder der Leitliniengremien) zu ihren Gunsten zu beeinflussen, ist mehrfach belegt.
Wie stark oder intensiv dies der Fall ist, untersucht und dokumentiert das von Neurology first, MEZIS Mein Essen zahle ich selbst. Initiative unbestechlicher Ärztinnen und Ärzte und Transparency Deutschland getragene Projekt Leitlinienwatch.de für derzeit 152 von den in der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) zusammengeschlossenen medizinischen Fachgesellschaften und 11 der von der European Society of Cardiology (ESC) erstellten Leitlinien zu bewerten.
Im Mittelpunkt der Überprüfung steht auf der Grundlage der publizierten Angaben zum Umgang mit Interessenkonflikten in der jeweiligen Leitlinie und im begleitenden Leitlinienreport die Unabhängigkeit von Herstellern der jeweils behandlungsrelevanten Therapeutika bzw. die Anzahl und Art von Interessenkonflikten. Zu den Kriterien zählen die Transparenz des Leitlinienprozesses, die Zusammensetzung der Leitliniengruppe, die Unabhängigkeit der Vorsitzenden/federführenden Autoren, Enthaltung von Personen mit Interessenkonflikten bei Abstimmungen und die externe Beratung der Leitlinie. Je Kriterium werden 3 Punkte vergeben, was zu maximal 15 Punkten führt. Für spezielle Maßnahmen zur Reduzierung von Interessenkonflikten gibt es zusätzlich 3 Bonuspunkte. Als "gut" im Sinne fehlender oder stark reduzierter Interessenkonflikte als Indikator für Unabhängigkeit gelten Leitlinien mit 11-18 Punkten, mit einem "Achtung!" werden Leitlinien mit 6-10 Punkten bewertet und "Reformbedarf" sehen die Leitlinienwatch-Expert*innen (zwei Gutachter von denen mindestens eine(r) Arzt oder Ärztin ist) bei Leitlinien mit 0 bis 5 Punkten. Die Punktevergabe wird auch knapp begründet.
Die aktuellen Ergebnisse sehen so aus:
• Von den 152 AWMF-Leitlinien sind 19% gut, bei 43% heißt es Achtung! und bei 38% besteht Reformbedarf. Der Median liegt bei 6 von maximal 18 möglichen Punkten
• Die 11 ESC-Leitlinien weisen alle Reformbedarf auf und erreichen durchschnittlich 3 Punkte (Median).
Den Minimalwert von einem Punkt erreichen z.B. die Leitlinie "Brennen beim Wasserlassen" der Deutschen Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM) oder die Leitlinie "Diagnostik, Therapie und Verlaufskontrolle des Diabetes mellitus im Alter" der Deutschen Diabetes Gesellschaft (DDG). Die Leitlinie "Prävention des Zervixkarzinoms" der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe (DGGG) liegt mit 8 Punkten im Mittelfeld. Derzeitiger Spitzenreiter mit 15 von 18 Punkten ist die "Nationale Versorgungsleitlinie Herzinsuffizienz".
An ihrer Bewertung ist bemerkenswert, dass nicht bereits die bloße Existenz von Interessenkonflikten bei Leitlinienwatch zu einer negativen Bewertung führt, sondern sehr differenziert auch der Umgang mit ihnen in die Bewertung einfließt. Die "Bestnote" erhält diese Leitlinie "obwohl 20 von 35 Leitlinienautoren Interessenkonflikte angaben. Aus dem Kommentar: 'Interessenkonflikte werden detailliert dokumentiert, in der Leitliniengruppe diskutiert und führen zu einigen Enthaltungen. Auch sonst werden verschiedene Maßnahmen zur Reduktion industrieller Einflussnahme getroffen. Darunter sind insbesondere die unabhängige Leitlinienkoordination sowie die Evidenzaufbereitung durch unabhängige Methodiker des ÄZQ positiv hervorzuheben. Kritikwürdig bleibt der hohe Anteil der kardiologischen Experten mit mutmaßlich Leitlinien-relevanten Interessenkonflikten. Die Heranziehung der erheblich interessenkonfliktbelasteten ESC- und anderer kardiologischer Leitlinien als Quell-Leitlinien ist aus unserer Sicht nicht unproblematisch. Jedoch werden nach unseren Stichproben diese Quellen kritisch und differenziert bewertet. Insgesamt enthält diese Leitlinie viele gute Maßnahmen zum adäquaten Umgang mit Interessenkonflikten.'"
Bernard Braun, 2.5.20
Vorsicht Studie oder wissenschaftliche Standards und Fakten- statt Fake-Berichterstattung im Covid-19-Corona-Ausnahmezustand
 Neben allen gesundheitlichen und gesundheitspolitischen Herausforderungen durch Sars-CoV-2 und Covid-19 ist die aktuelle Pandemie auch eine Herausforderung an die Wissenschaft und den Umgang mit ihren Ergebnissen in den Medien und in der handlungssuchenden und -begründenden öffentlichen Kommunikation. Dabei erzeugt der von der extrem dynamischen Pandemieentwicklung erzeugte Druck zur Abwendung weiterer Gefahren schnellstmöglich über möglichst große Transparenz und realistische wie evidente Lösungsmöglichkeiten zu verfügen einen einmaligen Druck auf Forscher*innen wie mediale Akteur*innen. Die Folge ist eine in diesem Forum Sars-CoV-2 und Covid-19: Anmerkungen zur aktuellen Krise und was lernen wir daraus?! bereits dargestellte ebenfalls exponentiell verlaufende Wissens- und Informations-Pandemie aber auch die rasche Zunahme widersprüchlicher oder methodisch fragwürdiger Forschungsergebnisse und Berichte, die oft eine Halbwertszeit von weniger als einem Tag oder einer Woche haben. Gleichzeitig wird die Kette nicht bearbeiteter Fragen oder schlichtweg fehlender Daten (z.B. immer noch die Anzahl der durchgeführten Tests oder die diversen Dunkelziffern) eher länger.
Neben allen gesundheitlichen und gesundheitspolitischen Herausforderungen durch Sars-CoV-2 und Covid-19 ist die aktuelle Pandemie auch eine Herausforderung an die Wissenschaft und den Umgang mit ihren Ergebnissen in den Medien und in der handlungssuchenden und -begründenden öffentlichen Kommunikation. Dabei erzeugt der von der extrem dynamischen Pandemieentwicklung erzeugte Druck zur Abwendung weiterer Gefahren schnellstmöglich über möglichst große Transparenz und realistische wie evidente Lösungsmöglichkeiten zu verfügen einen einmaligen Druck auf Forscher*innen wie mediale Akteur*innen. Die Folge ist eine in diesem Forum Sars-CoV-2 und Covid-19: Anmerkungen zur aktuellen Krise und was lernen wir daraus?! bereits dargestellte ebenfalls exponentiell verlaufende Wissens- und Informations-Pandemie aber auch die rasche Zunahme widersprüchlicher oder methodisch fragwürdiger Forschungsergebnisse und Berichte, die oft eine Halbwertszeit von weniger als einem Tag oder einer Woche haben. Gleichzeitig wird die Kette nicht bearbeiteter Fragen oder schlichtweg fehlender Daten (z.B. immer noch die Anzahl der durchgeführten Tests oder die diversen Dunkelziffern) eher länger.
Damit, was die Beschleunigung von Wissenschaft oder die anwachsende Flut von Publikationen über so genannte Preprint-Server für die Produktion wissenschaftlich gesicherten Wissens bedeutet beschäftigte sich jetzt systematisch ein Beitrag in der Aprilausgabe 2020 der Fachzeitschrift "Science". Da Wissenschaft und ihre Ergebnisse gerade in der Corona-Krise auch viel mit den Publikationen von Massenmedien zu tun hat, kommentieren diesen Aufsatz auf der Website des "Science Media Center (SMC)" 11 in der Expertendatenbank von SMC eingetragene (weitere Expert*innen zu wichtigen Themen können sich dort melden und eintragen) deutsche und internationale Wissenschaftler*innen unterschiedlichster Fachrichtungen (u.a. Thomas Hartung, Direktor des Center for Alternatives to Animal Testing (CAAT), Johns Hopkins Bloomberg School of Public Health, Alena Buyx, Professorin für Medizinethik und Direktorin des Instituts für Geschichte und Ethik der Medizin, Technische Universität München, Jürgen Windeler, Leiter des Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)). Der Zugang zum am 23.4.2020 veröffentlichten Beitrag Qualität von Forschung und Publikationen zu COVID-19 - wie sichern wir sie? ist kostenlos.
Das SMC "hilft Journalisten bei der Berichterstattung" d. h. beim "Wie und wo schnell verlässliches Fachwissen finden? Woher aussagefähige und aussagewillige Experten für Zitate oder Zusatzinformationen nehmen? Wie zu emotional geführten Debatten rationale Argumente und verifizierte Fakten beisteuern?".
In dem kommentierten Aufsatz lassen die beiden nordamerikanischen Medizinethiker A. London und J. Kimmelman sehr klar erkennen was ihr Anliegen im Zeichen des skizzierten Drucks in der Coronakrise ist. So fordern sie bereits in der Überschrift sich als Forscher*innen gegen den durch die Pandemie erzeugten Ausnahmezustand ("Against pandemic research exceptionalism") zu stemmen. Und ohne viele Worte lautet ihre Kernaussage: "Crises are no excuse for lowering scientific standards." Der Aufsatz Against pandemic research exceptionalism ist am 23. April 2020 in der Wissenschaftszeitschrift "Science" erschienen und komplett kostenlos erhältlich.
Die Autoren warnen vor drei Begründungen bzw. Ausreden für die Vernachlässigung wissenschaftlicher Standards: fehlerbehaftete Studien seien besser als gar keine, wissenschaftliche Sorgfalt stünde ärztlichen Pflichten im Weg und Wissenschaft sei gegenüber der Gesellschaft nicht verpflichtet bestimmte Qualitätsstandards zu erfüllen.
Die nicht nur in Krisenzeiten und besonders nicht während einer derartigen Pandemie ihres Erachtens von Wissenschaftlern, Forschungsförderern und Forschungsnutzern zu beachtenden fünf Qualitätsstandards lauten:
• "The first is importance. Trials should address key evidence gaps.
• The second component is rigorous design. Trials should be designed to detect clinically meaningful effects so that both positive and negative results serve the informational needs of clinicians and health systems.
• The third component is analytical integrity. Designs should be prespecified in protocols, prospectively registered, and analyzed in accordance with prespecification.
• Fourth, trials should be reported completely, promptly, and consistently with prespecified analyses.
• The fifth component is feasibility: Studies must have a credible prospect of reaching their recruitment target and be-ing completed within a time frame where the evidence is still actionable."
Die prinzipiell zu begrüßende Situation, dass derzeit zahlreiche wissenschaftliche Publikationen über Sars-CoV-2 und Covid-19 im Rahmen der "open access"-Politik der wichtigsten Verlage und Zeitschriften für alle Interessierten frei zugänglich sind, kommt es noch mehr darauf an, dass dabei nicht das Vertrauen in die Validität wissenschaftlicher Studien verspielt wird.
Wie groß dieses Vertrauen in Deutschland zur Zeit noch ist, zeigen die wesentlichen Ergebnisse einer Corona-Sonderausgabe des Wissenschaftsbarometers der Initiative "Wissenschaft im Dialog".
Sie lauten:
• "Fast drei Viertel der Befragten geben an, eher oder voll und ganz in Wissenschaft und Forschung zu vertrauen. In den vergangenen Jahren erklärte dies rund die Hälfte der Befragten."
• Über 70 Prozent der Befragten sagen sie vertrauten den Aussagen von Wissenschaftlern zu Corona eher oder voll und ganz.
• "89 Prozent sind der Meinung, dass wissenschaftliches Wissen wichtig ist, um die Corona-Pandemie in Deutschland zu verlangsamen. 61 Prozent rechnen damit, dass es Forschenden in absehbarer Zeit gelingen wird, einen Impfstoff oder ein Medikament zu entwickeln.
• Ein gutes Drittel der Befragten ist der Meinung, dass das Coronavirus derzeit von Wissenschaft und Forschung noch gar nicht richtig verstanden wird.
• Politische Entscheidungen im Umgang mit Corona sollten auf wissenschaftlichen Erkenntnissen beruhen: 81 Prozent der Befragten stimmen dieser Aussage eher oder voll und ganz zu. Bei der Frage, ob Wissenschaftler sich selbst in die Politik einmischen sollten, liefert das Wissenschaftsbarometer Corona Spezial ein gemischtes Stimmungsbild: 39 Prozent sehen dies als Aufgabe der Wissenschaft, 26 Prozent sind unentschieden und 32 Prozent der Befragten sagen, dass sich Wissenschaftler nicht in die Politik einmischen sollten.
• Wichtigste Informationsquelle: die klassischen Medien."
In einer Subgruppenanalyse zeigen sich aber auch eine Reihe von Unterschieden, die evtl. bei der Art und Weise der Präsentation von wissenschaftlichen Ergebnissen berücksichtigt werden sollten. So vertrauen beispielsweise 83% der Befragten mit Abitur oder Hochschulabschluss Wissenschaft und Forschung "voll und ganz" oder "eher", während dies "nur" 62% der Befragten mit Volks- und Hauptschulabschluss tun.
Die Ergebnisse stammen aus Mitte April 2020 durchgeführten 1.009 Telefoninterviews mit über 14-jährigen deutschsprachigen Personen aus Privathaushalten.
Nachtrag zur Forschungsfülle: Am 1. Mai 2020 waren im Covid-19-Studienregister der für ihre hohen Qualitätsstandards angesehenen Cochrane Collaboration ("Cochrane's COVID-19 Study Register is a freely-available, continually-updated, annotated reference collection of human studies on COVID-19, including interventional, observational, diagnostic, prognostic, epidemiological, and economic designs. Please note: the register will not include in-vitro study references. Qualitative studies are currently under evaluation. The aim of the register is to support rapid evidence synthesis") 2.903 Studien registriert und mit Links versehen. Tendenz: mehrere hundert neue Studien pro Woche.
Bernard Braun, 1.5.20
Überversorgung in der Medizin aus Sicht von Patienten und Ärzten
 Wie das Thema medizinischer Überversorgung von Patienten und Ärzten wahrgenommen wird, untersuchte das Kölner rheingold Institut im Auftrag der Bertelsmann Stiftung mithilfe einer Befragung von Patienten und Ärzten. Die Methode der offenen Befragung soll Einblicke in die Sichtweisen, Motivationen und Entscheidungsprozesse im Zusammenhang mit medizinischer Behandlung gewähren. Die Studie wurde im Vorfeld und zur Unterstützung des Choosing Wisely International Roundtable veröffentlicht, der Anfang Oktober in Berlin stattfand.
Wie das Thema medizinischer Überversorgung von Patienten und Ärzten wahrgenommen wird, untersuchte das Kölner rheingold Institut im Auftrag der Bertelsmann Stiftung mithilfe einer Befragung von Patienten und Ärzten. Die Methode der offenen Befragung soll Einblicke in die Sichtweisen, Motivationen und Entscheidungsprozesse im Zusammenhang mit medizinischer Behandlung gewähren. Die Studie wurde im Vorfeld und zur Unterstützung des Choosing Wisely International Roundtable veröffentlicht, der Anfang Oktober in Berlin stattfand.
Die folgenden Ergebnisse beziehen sich auf die Aussagen von 24 Patienten und 15 Ärzten. Damit bietet die Studie Einblicke, aber naturgemäß keine Repräsentativität und somit auch keine Grundlage für Verallgemeinerungen.
Bei Patienten ist das Thema Überversorgung allgemein wenig präsent und wurde speziell in der eigenen Behandlung selten wahrgenommen. GKV-Versicherte befürchten eher Leistungseinschränkungen, von Seiten der PKV-Versicherten wird Überversorgung sogar als erwünschter Luxus betrachtet. Ängstliche Patienten fühlen sich durch ein Mehr an Versorgung ernst genommen und betrachten medizinische Leistungen, auch wenn sie Überversorgung bedeuten, als eine Art von Zuwendung. Insgesamt wird der Nutzen von Behandlungen überschätzt und die Risiken unterschätzt. Handeln schätzen Patienten häufig mehr als abwarten, mehr Behandlung wird mit mehr Nutzen verbunden, ebenso wie "moderne" Methoden.
Bei den 14 befragten Ärzte ist das Thema Überversorgung präsent, teils als Reizthema, sie komme aber in der eigenen Praxis eher nicht vor. GKV-Leistungen seien gedeckelt, der Budgetrahmen wird als fehlende Wertschätzung wahrgenommen, drohende finanzielle Verluste würden zu Gegenreaktionen zwingen, die in Überversorgung münden könnten. Überversorgung entstehe auch durch Beruhigung ängstlicher Patienten mithilfe von an sich überflüssigen Leistungen, durch nicht notwendige Diagnostik im Rahmen einer Defensivmedizin zur eigenen Absicherung und durch Nachgeben gegenüber Forderungen von Patienten.
Sowohl aus Sicht der Patienten als auch der Ärzte sind gute Informationen und Aufklärung das beste Gegenmittel gegen Überversorgung.
Die hier sehr knapp dargestellten Ergebnisse bestätigen und vertiefen das aus anderen Studien vorhandene Wissen über einige "Treiber" der Überversorgung.
Uwe Hambrock. Erfahrungen mit Überversorgung. Qualitativ-psychologische Studie mit Patienten und Ärzten. Bertelsmann Stiftung. 2019 Website und kostenloser Download
David Klemperer, 8.12.19
Erhalt einer leitliniengerechten Behandlung von Knie-Arthrose hängt vom Zeitpunkt und vom Facharzt ab - nur in den USA?!
 Wie die nicht seltene und daher auch bereits in Leitlinien bearbeitete Kniearthrose behandelt wird, hängt erheblich davon ab bei welchem Arzt und wann die Behandlung erfolgt. Das ist jedenfalls das Ergebnis einer im Oktober 2019 in der Fachzeitschrift "Arthritis Care & Research" Studie über die Art der Behandlung von 2.297 PatientInnen mit dieser Erkrankung in den Jahren 2007 bis 2015. Die Datenquelle war der regelmäßig durchgeführte "National Ambulatory Medical Care Survey". Dabei sollten sowohl mögliche arztspezifische Therapieunterschiede identifiziert werden als beobachtet werden, ob sich Behandlungskonzepte in Dreijahreszeiträumen - also unter dem möglichen Einfluss von Behandlungs-Leitlinien - verändert haben. An Behandlungsmaßnahmen wurde zwischen der Überweisung zu einer physikalischen Therapie, Lebensstilberatung (z.B. sportliche Übungen und Gewichtsmanagement), NSAIDs bzw. nichtsteroidale Schmerzmittel mit entzündungshemmender Wirkung und Narkotika bis hin zu Opioiden unterschieden.
Wie die nicht seltene und daher auch bereits in Leitlinien bearbeitete Kniearthrose behandelt wird, hängt erheblich davon ab bei welchem Arzt und wann die Behandlung erfolgt. Das ist jedenfalls das Ergebnis einer im Oktober 2019 in der Fachzeitschrift "Arthritis Care & Research" Studie über die Art der Behandlung von 2.297 PatientInnen mit dieser Erkrankung in den Jahren 2007 bis 2015. Die Datenquelle war der regelmäßig durchgeführte "National Ambulatory Medical Care Survey". Dabei sollten sowohl mögliche arztspezifische Therapieunterschiede identifiziert werden als beobachtet werden, ob sich Behandlungskonzepte in Dreijahreszeiträumen - also unter dem möglichen Einfluss von Behandlungs-Leitlinien - verändert haben. An Behandlungsmaßnahmen wurde zwischen der Überweisung zu einer physikalischen Therapie, Lebensstilberatung (z.B. sportliche Übungen und Gewichtsmanagement), NSAIDs bzw. nichtsteroidale Schmerzmittel mit entzündungshemmender Wirkung und Narkotika bis hin zu Opioiden unterschieden.
Die Ergebnisse sahen so aus:
• Wenn PatientInnen sich bei einem Orthopäden behandeln ließen erhielten am Anfang der Beobachtungszeit noch 158 von 1.000 eine physikalische Therapie und am Ende waren es nur noch 88 von 1.000. Und auch die Anzahl der PatientInnen, die Lebensstilempfehlungen erhielten sank von 184 pro 1.000 auf 86/1.000 PatientInnen.
• Im gleichen Zeitraum stieg die Anzahl der PatientInnen, die von Orthopäden in Übereinstimmung mit der Leitlinie NSAIDs erhielten von 132/1.000 auf 278/1.000 PatientInnen. Die Anzahl, welche nicht mit der Leitlinie übereinstimmende Narkotika oder Opioide verordnet erhielten, stieg von 77 auf 236/1.000 PatientInnen.
• Die Therapien der AllgemeinärztInnen (primary care) veränderten sich zwar auch im Beobachtungszeitraum, aber statistisch nicht signifikant. Der Anteil der PatientInnen, die physikalische Therapien verordnet bekamen stieg von 26 auf 46 pro 1.000 und der Anteil mit Lebensstilempfehlungen sank von 243 auf 221 pro 1.000 PatientInnen. Signifikant stieg dagegen die Verordnung von NSAIDs an und zwar von 221 auf 498 von 1.000 PatientInnen.
• Die Behandlungsempfehlungen waren nicht nur mit der Art des Arztes, sondern auch mit einer Reihe von nichtmedizinischen Faktoren wie z.B. der Praxistyp assoziiert.
- Insgesamt wurden PatientInnen mit einer Arthrose des Knie mit physikalischen Therapien und therapeutischen Empfehlungen für den Lebensstil zunehmend unterversorgt und mit Schmerzmittel überversorgt.
Der Hauptautor der Studie, S. Khoja, fasste das Ergebnis so zusammen: "Our major takeaway from this research is that patients might not be receiving optimum care for knee osteoarthritis. Physicians seem more focused on helping their patients manage their pain with medications, but it is also important to consider the long-term benefits of exercise for mitigating declines in physical health,
Despite being part of clinical practice guidelines, exercise-based interventions are still being prescribed at a very low rate."
Die Studie Recommendation Rates for Physical Therapy, Lifestyle Counseling and Pain Medications for Managing Knee Osteoarthritis in Ambulatory Care Settings. Cross‐sectional Analysis of the National Ambulatory Care Survey (2007‐2015) von Samannaaz S. Khoja, Gustavo J. Almeida, Janet K. Freburger wird in der Zeitschrift "Arthritis Care & Research" erscheinen. Das Abstract ist kostenlos erhältlich. Eine wahrscheinlich nicht lange erhältliche "accepted article"-Version ist auch noch kostenlos und lediglich online zu lesen.
Bernard Braun, 12.10.19
Evidenz ja, aber wie kommuniziert man sie und wer versteht sie wirklich!?
 Das jährliche Herbst-Symposium des "Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) beschäftigte sich 2018 mit der Art und Weise sowie den Schwierigkeiten der Kommunikation von Evidenz für PatientInnen, Ärzte, Medienvertreter und PolitikerInnen, also Gruppen, "die sich in ihrem Vorwissen, ihren Absichten und ihrem Informationsbedarf stark unterscheiden."
Das jährliche Herbst-Symposium des "Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) beschäftigte sich 2018 mit der Art und Weise sowie den Schwierigkeiten der Kommunikation von Evidenz für PatientInnen, Ärzte, Medienvertreter und PolitikerInnen, also Gruppen, "die sich in ihrem Vorwissen, ihren Absichten und ihrem Informationsbedarf stark unterscheiden."
Die Kommunikation "stößt oft auf innere Widerstände wegen Informationsüberflutung, liebgewonnene Vorurteile und konkurrierende Einflüsse" und beinhaltet auch Botschaften, die "komplex, kontraintuitiv, abstrakt und damit kühl, also alles andere als eingängig" sind. Daraus folgt: "Diese "sauren Früchte vom Baum der Erkenntnis" lassen sich auch nicht en passant versüßen, etwa durch eine radikale Komplexitätsreduktion oder starke Emotionalisierung: Dabei droht ihr Wert verlorenzugehen."
Auf Fragen wie "Wie sehen die Grundlagen, Barrieren und Erfolgsfaktoren effektiver Gesundheitskommunikation aus? Wie kommunizieren wir mit welcher Zielgruppe? Welche besonderen Bedingungen herrschen dabei im Internet? Eignen sich Podcasts und Storytelling für evidenzbasierte Medizin? Wie funktioniert die Entkräftung von Mythen und Falschnachrichten im Gesundheitsbereich? Welche Bedeutung haben wissenschaftliche Erkenntnisse in politischen Prozessen, etwa für die Gesetzgebung? Wie vermittelt der Wissenschaftsjournalismus Komplexität, und wie verhalten sich Emotion und Evidenz zueinander? Welche Informationen, Aufbereitungen und Skills benötigen Ärzte für eine gelingende Kommunikation mit Patientinnen und Patienten? Erfüllen evidenzbasierte Gesundheitsinformationen in ihrer jetzigen Form die Bedürfnisse der Menschen?" gaben 10 ExpertInnen in den folgenden Referaten Antworten:
• Effektive Gesundheitskommunikation: Grundlagen, Barrieren und Erfolgsfaktoren aus kommunikationswissenschaftlicher Sicht (Matthias Hastall)
• Evidenz kommunizieren - evidenzbasiert und zielgruppenorientiert (Anke Steckelberg)
• Fake News, Filter Bubbles, Influencer: Bedingungen für die Evidenzsicherung im Internet (Christoph Neuberger)
• Geschichten auf die Ohren - Wissenschaftskommunikation mit Podcasts und Storytelling (Iris Hinneburg & Silke Jäger)
• Fake news und Mythen im Gesundheitsbereich entkräften - was funktioniert? Ein psychologischer Blick (Philipp Schmid)
• Evidence-based policy-making? Die Bedeutung wissenschaftlicher Erkenntnisse in politischen Prozessen (Thomas Saretzki)
• Macht Komplexität neugierig? Emotionen und Evidenz im Medizinjournalismus (Volker Stollorz)
• Zwischen Präzisionsmedizin und symbolischer Bewältigung: Was Ärzte wünschen (Norbert Donner-Banzhoff)
• Evidenzbasierte Gesundheitsinformationen - treffen sie die Informationsbedürfnisse der Menschen? (Marie-Luise Dierks).
Alle Vorträge sind komplett und kostenlos erhältlich. Über die genannte Website erhält man auch alle Referate in den Symposiumsveranstaltungen der letzten Jahre.
Bernard Braun, 8.1.19
Nutzen der kieferorthopädischen Behandlung von Kindern/Jugendlichen weder belegt noch auszuschließen - weitere Forschung notwendig
 Nachdem trotz mehrerer kritischer Bewertungen des Nutzens und der Umstände der kieferorthopädischen Versorgung (Kfo) von gesetzlich versicherten Kindern und Jugendlichen in den letzten anderthalb Jahrzehnten lange Zeit weder durch die gesetzlichen Krankenkassen noch durch KieferorthopädInnen und ZahnärztInnen Anstöße für versorgungswissenschaftliche Untersuchungen erfolgten, beginnt sich dies in den letzten Jahren u.a. durch Befragungen von kieferorthopädisch behandelten Kindern, Jugendlichen und ihren Eltern im Gesundheitsmonitor der Bertelsmann Stiftung und der Barmer GEK, durch eine kritische Mitteilung des Bundesrechnungshofs und durch die Analyse von Routinedaten aus der kieferorthopädischen Versorgung in einem Gesundheitsreport der Handelskrankenkasse (hkk) etwas zu ändern (siehe dazu Erste Schritte für mehr Transparenz über die Art, den Umfang und die Bedarfsgerechtigkeit der kieferorthopädischen Behandlung).
Nachdem trotz mehrerer kritischer Bewertungen des Nutzens und der Umstände der kieferorthopädischen Versorgung (Kfo) von gesetzlich versicherten Kindern und Jugendlichen in den letzten anderthalb Jahrzehnten lange Zeit weder durch die gesetzlichen Krankenkassen noch durch KieferorthopädInnen und ZahnärztInnen Anstöße für versorgungswissenschaftliche Untersuchungen erfolgten, beginnt sich dies in den letzten Jahren u.a. durch Befragungen von kieferorthopädisch behandelten Kindern, Jugendlichen und ihren Eltern im Gesundheitsmonitor der Bertelsmann Stiftung und der Barmer GEK, durch eine kritische Mitteilung des Bundesrechnungshofs und durch die Analyse von Routinedaten aus der kieferorthopädischen Versorgung in einem Gesundheitsreport der Handelskrankenkasse (hkk) etwas zu ändern (siehe dazu Erste Schritte für mehr Transparenz über die Art, den Umfang und die Bedarfsgerechtigkeit der kieferorthopädischen Behandlung).
Noch mehr Licht in das besonders dunkle Dunkel der Kfo-Versorgung bringt nun ein im Auftrag des Bundesgesundheitsministeriums erstelltes und gerade veröffentlichtes Gutachten bzw. eine Meta-Studie des Berliner Gesundheitsforschungsinstituts IGES zum Nutzen von Zahnspangen.
Die vorsichtig differenzierenden Kernaussagen des Gutachtens lauten:
• "Da insgesamt nur wenige Untersuchungen zur Mundgesundheit identifiziert werden konnten, die zudem vornehmlich auf Surrogatendpunkten beruhen, lässt sich keine abschließende Einschätzung vornehmen, ob und welche langfristigen Auswirkungen die angewendeten kieferorthopädischen Therapieregime auf die Mundgesundheit haben."
• "Zwar konnte eine hohe Anzahl an Studien und Dokumenten in den Recherchen gefunden werden, das identifizierte Material ist zur Beantwortung der zugrunde liegenden Fragen jedoch nur bedingt geeignet."
• "Insgesamt lassen die identifizierten Studien in Bezug auf die diagnostischen und therapeutischen kieferorthopädischen Maßnahmen keinen Rückschluss auf einen patientenrelevanten Nutzen zu. Dies ist insbesondere durch die Heterogenität der Studien in Bezug auf die betrachteten Populationen, die angewendeten Interventionen und die Studiendesigns bedingt und darauf zurückzuführen, dass morbiditätsrelevante Endpunkte wie Zahnverlust, Karies oder Parodontitis und Parodontose i. d. R. erst mehrere Jahre nach der Behandlung auftreten und somit sehr lange Beobachtungszeiten erfordern."
• "Hier zeigte sich, dass Patientinnen und Patienten mit einer abgeschlossenen kieferorthopädischen Behandlung eine höhere Lebensqualität berichteten als nicht behandelte Studienteilnehmerinnen oder Patienten, die sich aktuell kieferorthopädischen Maßnahmen unterzogen."
• "Unabhängig von den genutzten Indizes zeigten sich ... durch die Anwendung von kieferorthopädischen Apparaturen Verbesserungen."
Die Zusammenfassung des BMG bestätigt zum einen die nicht abschließend geklärte Frage nach Nutzen und Wirtschaftlichkeit der Kfo-Versorgung und die Notwendigkeit weiterer Forschung und zeigt zum anderen wer sich wie auf der Erkenntnisbasis aktueller wie künftiger Studien um die Standards der künftigen Kfo-Versorgung kümmern muss:
• "Das Gesundheitsministerium zweifelt nicht an der Notwendigkeit kieferorthopädischer Leistungen. In seinem Auftrag wurde gleichwohl eine Meta-Studie vom IGES-Institut zu dem Thema erstellt. Darin kommen die Studien-Autoren zu dem Ergebnis, dass die Datengrundlage derzeit nicht ausreicht, um diese Frage abschließend zu bewerten. Dass Zahnspangen die Morbidität (Karies, Parondontitis, Zahnverlust, etc.) verringern, kann zwar nicht belegt werden, ist aber laut IGES auch nicht ausgeschlossen. Dafür konstatieren die Studien-Autoren, dass sich Zahnfehlstellungen sowie die Lebensqualität der Patienten durch diese Behandlung verbessern. Prinzipiell bewertet den Nutzen einer Therapie nicht der Gesetzgeber, sondern der Gemeinsame Bundesausschuss. Das BMG wird mit den beteiligten Organisationen den weiteren Forschungsbedarf und Handlungsempfehlungen erörtern."
Die zu erwartende Kritik der KieferorthopädInnen an der kritischen Bewertung des Nutzens eines Teils der von ihnen erbrachten Leistungen und deren oftmals problematischen Umstände (z.B. schlechte Aufklärung der in einer besonders vulnerablen Situation befindlichen Eltern und ihrer Kinder in der Pubertät über die Evidenz der Notwendigkeit von Behandlung oder die extreme Abhängigkeit der Eltern beim Erhalt eines vorfinanzierten Kostenanteils vom behandelnden Arzt) sollte sich schon vorab der Frage stellen, warum sie selber nicht schon vor Jahren ergebnisoffene Quer- und Längsschnittsuntersuchungen oder die Erstellung von evidenzbasierten Leitlinien und Entscheidungshilfen gefordert und begleitet haben.
Das 144-seitige Gutachten Kieferorthopädische Behandlungsmaßnahmen von Anja Hoffmann et al. ist komplett kostenlos erhältlich.
Bernard Braun, 4.1.19
Weniger ist mehr: Das Beispiel täglich-mehrfache Blutzuckermessung durch nicht insulinpflichtige DiabetespatientInnen.
 Schon bevor es einigen IT-Unternehmen gelang, Millionen von Menschen zu vollkontinuierlich selbstvermessenden Anhängseln diverser Selbstoptimierungsgeräte zu machen, gab es bereits eine etwas kleinere und blutigere Variante, nämlich die engmaschige Bestimmung des Blutzuckers mit einer immer phantasievolleren Anzahl von Testgeräten und Teststreifen für an Diabetes erkrankte Menschen. In diesem Fall wurde das möglichst tägliche und mehrfache Messen des Blutzuckers in einer geringen Menge Blut als eine der wichtigsten Voraussetzungen für das bedarfsgerechte (Selbst-)Management mit Antidiabetika oder Insulin und für die Lebensqualität propagiert. Dass es sich dabei möglicherweise und zu einem nicht geringen Teil um einen Klassiker der Überversorgung mit Diagnostika handelte, wurde bereits des Öfteren vermutet oder eingewandt.
Schon bevor es einigen IT-Unternehmen gelang, Millionen von Menschen zu vollkontinuierlich selbstvermessenden Anhängseln diverser Selbstoptimierungsgeräte zu machen, gab es bereits eine etwas kleinere und blutigere Variante, nämlich die engmaschige Bestimmung des Blutzuckers mit einer immer phantasievolleren Anzahl von Testgeräten und Teststreifen für an Diabetes erkrankte Menschen. In diesem Fall wurde das möglichst tägliche und mehrfache Messen des Blutzuckers in einer geringen Menge Blut als eine der wichtigsten Voraussetzungen für das bedarfsgerechte (Selbst-)Management mit Antidiabetika oder Insulin und für die Lebensqualität propagiert. Dass es sich dabei möglicherweise und zu einem nicht geringen Teil um einen Klassiker der Überversorgung mit Diagnostika handelte, wurde bereits des Öfteren vermutet oder eingewandt.
Eine gerade im Medizin-Fachjournal "JAMA Internal Medicine" online first veröffentlichte Studie mit 370.740 Personen, die laut ihrer Krankenversicherungsdaten an Diabetes Typ 2 erkrankt sind aber (noch) nicht mit Insulin behandelt wurden, hat dies nun nachdrücklich bestätigt.
Zu beachten ist, dass in der us-amerikanischen Ärzteschaft auf der Basis methodisch hochwertiger Studien (u.a. ein Cochran Review mit 12 randomisierten kontrollierten Studien) ein so genannter "choosing wisely"-Standard empfiehlt: "avoid routine multiple daily self-glucose monitoring in adults with stable type 2 diabetes on agents that do not cause hypoglycemia."
Die wesentlichen Ergebnisse lauten:
• In jedem Fall gilt: Personen, die sich mit Insulin behandeln müssen oder die Medikamente einnehmen, die zu einem zu niedrigen Blutzuckergehalt führen können und damit zu einem lebensbedrohlichen Zustand, müssen ihren Blutzuckerwert regelmäßig messen.
• 86.747 der StudienteilnehmerInnen erhielten über das gesamte Jahr 3 und mehr Verordnungen für Blutzucker-Teststreifen, was als Indikator für dauerhafte Messungen genommen wurde.
• Bei mehr als der Hälfte dieser Personen, nämlich 51.820 Personen (14% der gesamten Personengruppe), ist anzunehmen, dass sie gesundheitlich unangemessene Messungen durchführen: 32.773 nahmen nur Medikamente ein, die kein Risiko der Unterzuckerung in sich bergen (z.B. Metformin) und 19.047 wurde kein einziges Antidiabetikum verordnet. Für die Angehörigen dieser beiden Gruppen bedeutet dies, dass sie durchschnittlich zweimal pro Tag mit einem Teststreifen ihren Blutzuckerwert untersuchten, ihre Krankenversicherung dies durchschnittlich 325 US-Dollar pro Jahr kostete und sie selber im Schnitt jährlich rund 18 Dollar zuzahlen mussten. Die Kosten für die Instrumente mit denen der Bluttropfen gewonnen wird, sind hier nicht erfasst.
Zum Schluss ihres kurzen "Researchletter" weisen die AutorInnen daraufhin, dass die Entwicklung und der Einsatz von Tools möglich und zum Teil erprobt ist, die verordnende ÄrztInnen vor der unsinnigen Verordnung von Teststreifen aber auch anderer diagnostischer Verfahren (z.B. zur Bestimmung des Vitamin D-Levels) warnen und als fachliche Basis für die gemeinsame Entscheidungsfindung von PatientInnen und ÄrztInnen dienen können. Zusätzlich wird empfohlen, PatientInnen, die ihren "Wert" wissen wollen, als Alternative zu der täglich mehrfachen Messung einen einmaligen Test für die Blutzuckerentwicklung innerhalb von 2-3 Monaten (so genannter HBA1c-Wert/Test) anzubieten.
Von dem Reaearchletter Assessment of Self-monitoring of Blood Glucose in Individuals With Type 2 Diabetes Not Using Insulin von Kevin D. Platt, Amy N. Thompson, Paul Lin, Tanima Basu, Ariel Linden, A. Mark Fendrick, online erschienen am 10. Dezember 2018 in der Zeitschrift "JAMA Internal Medicine", gibt es das Abstract kostenlos.
Bernard Braun, 15.12.18
"Das mit der evidenzbasierten Medizin ist einfach im Klinikalltag nicht zu schaffen" oder wie es vielleicht doch klappen könnte!!
 Egal, ob es um die schleppende Implementation von evidenzbasierter Medizin, wissenschaftlichen Leitlinien, shared decision making oder das Entlassmanagement in den Behandlungsalltag geht, wird häufig argumentiert "das klappt vielleicht im akademischen Bereich, aber nicht in meinem hektischen Klinik- oder Praxisalltag mit ständigem Zeitmangel".
Egal, ob es um die schleppende Implementation von evidenzbasierter Medizin, wissenschaftlichen Leitlinien, shared decision making oder das Entlassmanagement in den Behandlungsalltag geht, wird häufig argumentiert "das klappt vielleicht im akademischen Bereich, aber nicht in meinem hektischen Klinik- oder Praxisalltag mit ständigem Zeitmangel".
Umso bedeutender sind Beispiele dafür, dass die genannten oder andere innovative Behandlungsmaßnahmen sehr wohl umgesetzt werden können und wie sowie warum dies in einem ganz normalen Behandlungskontext gelingt.
Ein gerade veröffentlichter "narrative review" einer Gruppe von ÄrztInnen in einem niederländischen 950-Betten-Krankenhaus schildert plastisch, wie in der dortigen pädiatrischen Abteilung mit jährlich rund 8.400 stationär und weiteren tausenden von ambulant versorgten PatientInnen (dies rechtfertigt die Charakterisierung dieser Klinik als "busy") beginnend im Jahr 2005 wesentliche Elemente der evidenzbasierten Medizin (EBM) erfolgreich eingeführt wurden.
Die AutorInnen listen auch auf welche Maßnahmen ihres Erachtens für die erfolgreiche Implementation verantwortlich waren und sind.
Die Maßnahmen reichen von der
• Benennung eines Projektleiters, der oder die als eine Art "buddy" (Kumpel/Kompagnon) die treibende Kraft darstellt, über das
• gesicherte Training oder die Schulung des gesamten Personals zu den Basiselementen von EBM,
• den strukturierten Einbau von spezifischen Zeiträumen ("time slots") in die Terminplanung, in denen wöchentlich über die neuen Handlungsweisen nachgedacht werden kann und neue glaubwürdige Rollen eingeübt werden können bis zur
• Entwicklung der Bereitschaft mit Unsicherheiten umzugehen und Fragen zu stellen, an Stelle omnipotenten und paternalistischen Verhaltens.
Unter diesen Voraussetzungen kommen die in dieser Klinik arbeitenden AutorInnen zu folgendem Resümee: "systematic application of EBM is feasible and worthwhile in a busy clinical service. We have experienced that changing into an EBM practice has made our daily work as healthcare professionals more interesting, more rewarding and more fun."
Der kurze Aufsatz Implementing evidence-based medicine in a busy general hospital department: results and critical success factors von E. Draaisma et al. ist in der Zeitschrift "BMJ Evidence-Based Medicine" (Oktober 2018, Vol 23/Number 5: 173-176) erschienen. Die erste Seite ist kostenlos zu lesen.
Bernard Braun, 15.11.18
10-jährige Kinder lernen kritisches Denken: wegweisende Studie zu Gesundheitswissen
 Aussagen darüber, was für die Gesundheit förderlich oder abträglich ist, sind im Alltag häufig. Menschen sollten dazu in der Lage sein, die Verlässlichkeit solcher Aussagen zu beurteilen.
Aussagen darüber, was für die Gesundheit förderlich oder abträglich ist, sind im Alltag häufig. Menschen sollten dazu in der Lage sein, die Verlässlichkeit solcher Aussagen zu beurteilen.
Dies ist der Ausgangspunkt einer Forschergruppe für die Entwicklung und Erprobung eines Schulungsprogramms, dem 12 Kernaussagen zugrunde liegen, u.a. folgende:
• Behandlungen können schädlich sein
• Persönliche Erfahrungen oder Anekdoten (Geschichten) sind in den meisten Fällen eine unzuverlässige Grundlage für die Beurteilung der Effekte von Behandlungen
• Weit verbreitete oder seit langer Zeit angewandte Behandlungen sind nicht notwendigerweise nützlich oder sicher
• Neue oder teurere Behandlungen oder Medikamente mit Markennamen sind nicht immer besser als vorhandene Alternativen
• Meinungen von Experten oder Autoritäten bilden allein keine ausreichende Grundlage, um über Nutzen und Schäden einer Behandlung zu entscheiden.
• Interessenkonflikte können zu irreführenden Aussagen über Behandlungsergebnisse führen.
• Die Bewertung der Effekte einer Behandlung erfordert angemessene Vergleiche
• Die Vergleichsgruppen müssen ähnlich sein ("Gleiches mit Gleichem vergleichen")
Zielgruppe waren Schülerinnen und Schüler in der 5. Klasse im Alter von 10 bis 12 Jahren in Grundschulen (primary schools) in der Zentralregion von Uganda.
Die Intervention umfasst folgende Elemente:
Materialien die von der Informed Health Choices-Gruppe entwickelt wurden:
• Ein Lehrbuch (The Health Choices Book)
• Ein Anleitungsbuch für Lehrer (Teachers' Guide for The Health Choices Book)
• Ein Übungsbuch für Kinder (Exercise Book. The Health Choices: Book Learning to think carefully about treatments).
• Die Lehrer nahmen an einem 2-tägigen Einführungsworkshop teil.
• Die Lehrer unterrichteten 9 Unterrichtseinheiten von je 80 Minuten während eines Schuljahres.
• Der Unterricht adressierte die 12 Kernaussagen, um Aussagen zu Gesundheitseffekten beurteilen und informierte Gesundheitsentscheidungen treffen zu können.
Den Effekt des Unterrichts auf die Kompetenz der Schülerinnen und Schüler untersuchten die Forscher in einer Cluster-randomisierten Studie. Die Interventionsgruppe bildeten 60 Schulen mit 76 Lehrern und 6383 Kindern, die Kontrollgruppe 60 Schulen mit 67 Lehrern und 4430 Kindern.
Messinstrument war ein Multiple Choice Test mit 24 Fragen (je 2 Fragen pro Kernaussage, siehe Appendix S. 18 ff.).
Gemessen wurde der Durchschnittswert zutreffender Antworten sowie die Bestehensquote, die auf mindestens 13 korrekte Antworten festgelegt wurde.
Der Durchschnittswert zutreffender Antworten lag in den Interventionsschulen bei 62,4% in den Kontrollschulen bei 43,1%. Die Bestehensquote betrug in den Interventionsschulen 69%, in den Kontrollschulen 27%. Die Ergebnisse sind statistisch hochsignifikant.
Die Forscher folgern, dass das die Intervention auf Grundlage der Informed Health Choices primary school learning-Ressourcen in Verbindung mit einem Einführungsworkshop für Lehrer bei Kindern zu einer starken Verbesserung der Fähigkeit führt, Aussagen über die Gesundheitseffekte von Behandlungen zu beurteilen. Die Ergebnisse zeigen, dass es möglich ist, Kindern kritisches Denken zu lehren in Schulen mit großen Klassen und wenig Ressourcen.
Künftige Studien sollten untersuchen
• Ausweitung des Gebrauchs der Ressourcen
• Langzeiteffekte incl. Gesundheitsentscheidungen
• Transfer in andere Länder
An dieser Studie waren neben afrikanischen und ugandischen Wissenschaftlern auch Urgesteine der Evidenzbasierte Medizin beteiligt: Iain Chalmers ist einer der Gründer der Cochrane Collaboration, Andrew Oxman ist einer der Autoren der wegweisenden "Users' guides to the medical literature"-Artikel-Serie im JAMA ab 1993.
Mit dem Schulungsprojekt ist es gelungen, Grundkonzepte kritischen Denkens in Gesundheitsfragen 10- bis 12-jährigen Kindern in Uganda nahezubringen. Diese Grundkonzepte sind Teil einer kritischen Gesundheitskompetenz ("critical health literacy"), die auch in Deutschland sowohl in der Bevölkerung als auch bei Professionellen verbesserungsfähig ist. In den aktuellen Bestrebungen, die Gesundheitskompetenz der Bevölkerung zu erhöhen (z.B. Allianz für Gesundheitskompetenz, Nationalen Aktionsplans Gesundheitskompeten), sollte diese wegweisende Studie angemessen gewürdigt und einbezogen werden.
Nsangi A, Semakula D, Oxman AD, Austvoll-Dahlgren A, Oxman M, Rosenbaum S, Morelli A, Glenton C, Lewin S, Kaseje M et al: Effects of the Informed Health Choices primary school intervention on the ability of children in Uganda to assess the reliability of claims about treatment effects: a cluster-randomised controlled trial. The Lancet 2017, 390(10092):374-388. Link
David Klemperer, 21.2.18
Studie: Stent nicht besser als Plazebo
 Angina pectoris-Beschwerden treten als Folge eines geminderten Blutflusses infolge der Verengung eines Herzkranzgefäßes auf. Seit der erstmaligen Aufdehnung solch einer Gefäßverengung mit Hilfe eines Katheters mit einem aufblasbaren Ballons, der über die Leistenarterie in das Herzkrangefäß vorgeschoben wird, hat diese Technik, die auch als perkutane Intervention (PCI) bezeichnet wird, die Kardiologie erobert.
Angina pectoris-Beschwerden treten als Folge eines geminderten Blutflusses infolge der Verengung eines Herzkranzgefäßes auf. Seit der erstmaligen Aufdehnung solch einer Gefäßverengung mit Hilfe eines Katheters mit einem aufblasbaren Ballons, der über die Leistenarterie in das Herzkrangefäß vorgeschoben wird, hat diese Technik, die auch als perkutane Intervention (PCI) bezeichnet wird, die Kardiologie erobert.
Der alleinigen Aufdehnung folgte die Technik der Stent-Implantation, d.h. der Einsetzung einer Gefäßprothese, um die Wiederverengung bzw. den Verschluss zu verhindern. Von diesem Eingriff versprach man sich eine Verbesserung der Prognose, eine Minderung des Herzinfarktrisikos und eine Minderung der Angina pectoris-Beschwerden.
Diese außerordentlich plausible Annahme wurde in der COURAGE-Studie getestet. In dieser Studie erhielt eine Gruppe von Patienten mit stabilen Angina pectoris-Beschwerden die alleinige optimale medikamentöse Therapie, die andere Gruppe zusätzlich einen Stent. Das überraschenden Ergebnis lautete, dass der Stent zusätzlich zu den Medikamenten die Angina pectoris-Beschwerden lindert, jedoch weder die Lebenszeit verlängert, noch die Herzinfarktwahrscheinlichkeit verringert. Die amerikanischen Kardiologen haben diese Erkenntnisse im Wesentlichen ignoriert. Derzeit werden geschätzt weltweit ca. 500.000 Eingriffe zur Stent-Implantation durchgeführt.
Nachdenklichen Forschern war schon länger klar (dem Autor dieser Zeilen nicht), dass die wegweisende COURAGE-Studie einen Aspekt nicht berücksichtige: Operationen können einen starken Plazeboeffekt haben.
Ein britisches Forscherteam um die Kardiologin Rasha Al-Lamee hat jetzt genau diese Lücke gefüllt mit wiederum überraschendem Ergebnis.
200 Patienten mit der Diagnose einer stabilen koronaren Herzkrankheit wurden in eine randomisierte kontrollierte Studie aufgenommen. Bei allen Patienten lag eine hochgradige Verengung einer Herzkranzarterie vor. Die Interventionsgruppe erhielt eine Herzkatheteruntersuchung mit Einsetzung eines Stents, die Kontrollgruppe hingegen als Scheineingriff eine Herzkatheteruntersuchung ohne Einsetzung eines Stents. Zum Zeitpunkt der Ergebnisfeststellung, 6 Wochen nach dem (Schein-)Eingriff, wussten weder die Patienten noch die Auswerter, wer einen Stent erhalten hatte und wer nicht.
Dem Eingriff vorausgegangen war eine 6-wöchige Phase der optimalen Einstellung der medikamentösen Therapie. Die Randomisation erfolgte nach dieser Phase.
Als Erfolgskriterium war die Zunahme der Belastbarkeit im Belastungs-EKG definiert. Weitere Kriterien waren Angaben zu Beschwerden sowie objektive Maße des Blutflusses in der Herzkranzarterie und der Durchblutung des Herzmuskels.
Das Ergebnis lautet, dass in beiden Gruppen eine gleichartige Verbesserung der Belastbarkeit erzielt wurde. Der Stent führt also zu keinem stärkeren Effekt als der Scheineingriff. Die Beschwerdebesserung ist somit allein auf die positive Erwartung der Patienten zurückzuführen, also auf den Plazeboeffekt.
Die im Lancet erschienene Studie gilt als sehr sorgfältig geplant und durchgeführt. Sie stellt die bisherige Annahme infrage, dass die Beseitigung von Engstellen an den Herzkranzgefäßen die Verringerung von Angina pectoris-Beschwerden bewirkt. Auch wenn - natürlich - nicht alle Fragen der Übertragbarkeit auf Patienten mit anderen Merkmalen, wie z.B. Mehrgefäßerkrankungen, beantwortet sind, macht die Studie unmissverständlich deutlich, dass bei der Annahme des Nutzens der PCI der Plazeboeffekt zu bedenken und zu untersuchen ist. Dabei ist eine Feststellung unabweisbar: Die derzeitige Praxis der PCI bei stabiler koronarer Herzkrankheit ist nicht durch valide Evidenz gerechtfertigt. Anzunehmen ist aber auch, dass die meisten Kardiologen versuchen werden weiterzumachen, wie bisher.
Al-Lamee R, Thompson D, Dehbi H-M, Sen S, Tang K, Davies J, Keeble T, Mielewczik M, Kaprielian R, Malik IS et al: Percutaneous coronary intervention in stable angina (ORBITA): a double-blind, randomised controlled trial. The Lancet 2017 Link
In einem weiteren Beitrag schildert die Erstautorin der Studie, Rasha Al-Lamee, wie die Studie entstand, wie schwierig es war, eine Finanzierung zu finden, wie das Ethik-Komitee auf den Studienplan und wie die kardiologische Fachöffentlichkeit auf die Studienergebnisse reagierte.
Al-Lamee R, Francis DP: Swimming against the tide: insights from the ORBITA trial. EuroIntervention 2017, 13(12):e1373-e1375.
Link
In einem Blogbeitrag in CardioBrief kommen 3 Kardiologen mit durchaus unterschiedlichen Meinungen zur Orbita-Studie zu Wort.
Diving Deep Into The ORBITA Trial Link
Zum Thema PCI bei stabiler koronarer Herzkrankheit siehe auch
Forum Gesundheitspolitik, 2014: "Vier neue Studien zur Überversorgung mit Stents" Link
David Klemperer, 15.2.18
Erleichtern, manchmal ja! Vorbeugen oder merklich heilen, nein! Evidenz zur Wirksamkeit von Mitteln bei gewöhnlicher Erkältung
 Für kaum eine Erkrankung gibt es derartig viele unterschiedliche traditionell medizinische, alternative und Haus-Mittel wie zur Prävention und Heilung/Linderung der gewöhnlichen Erkältung. Und da diese Erkrankung eine häufige Begleiterscheinung des Winters ist, lohnt sich zu dieser Jahreszeit ein Blick hinter die Kulissen der marktschreierischen Werbung, das Vertrauen auf "die Natur" oder die Ratschläge der eigenen Oma.
Für kaum eine Erkrankung gibt es derartig viele unterschiedliche traditionell medizinische, alternative und Haus-Mittel wie zur Prävention und Heilung/Linderung der gewöhnlichen Erkältung. Und da diese Erkrankung eine häufige Begleiterscheinung des Winters ist, lohnt sich zu dieser Jahreszeit ein Blick hinter die Kulissen der marktschreierischen Werbung, das Vertrauen auf "die Natur" oder die Ratschläge der eigenen Oma.
Die besten hierfür zur Verfügung stehenden Erkenntnisquellen sind auch hier Cochrane-Reviews, die auf methodisch hochwertigem Niveau (überwiegend durch die Analyse randomisierter kontrollierter Studien) die Wirksamkeit einer Vielzahl von als hilfreich geltenden Mittel untersucht haben. Einen kurzen Überblick liefert dazu unter der Überschrift "Just pass the issues
Evidence on remedies for the common cold ein im September 2017 veröffentlichter Blog-Beitrag einer Wissenschaftlerin auf der Website von Cochrane UK.
Derartige Reviews gibt es danach u.a. zu Vitamin C, oralen Antihistaminika, Medikamenten, die das Abschwellen der Schleimhäute fördern, Schmerzmedikamenten im allgemeinen und insbesondere Paracetamol, nichtsteroidalen entzündungshemmenden Medikamente, Antihistaminika generell, Antibiotika, Mitteln die speziell das Abschwellen der Nasenschleimhäute fördern, zu Echinacea (Sonnenhut), Dampfinhalation, Knoblauch und Impfungen.
Zusammenfassend wird festgestellt: "As things stand, we are destined to continue to suffer from colds. There is as yet no effective vaccine available and no conclusively proven preventative measure that can help keep us immune. OTC antihistamine and decongestant preparations taken alone or in combination may help a little in relieving symptoms."
Wer sich noch genauer mit dem Stand der Forschung beschäftigen möchte kann einem Literaturlink folgen, der auf drei Seiten eine Menge fast durchweg verlinkter Literaturhinweise enthält.
Natürlich erhebt sich gegen die eine oder andere Feststellung auch von Cochrane-Reviews Widerspruch oder wird insbesondere für Naturheilmittel auf Wirksamkeit gepocht.
Empfehlenswert ist aber auch dann, dem in einem kurzen Kommentar zur Cochrane UK-Website gemachten Hinweis, Zink sei doch nützlich, bis zur Quelle zu folgen. Wer dies dann z.B. für oral aufgenommenes Zink macht, landet bei den "5 Tips: Natural products for the flu and colds: What does the science say" des "National Center for Complementary and Integrative Health" - einer staatlichen Einrichtung der "National Institutes of Health" der USA.
Die Bewertung von Zink fällt aber dort wesentlich differenzierter aus als es der Kommentar erwarten ließ: Oral aufgenommenes Zink verkürzt danach möglicherweise die Dauer der Erkältung, kann aber auch eine Reihe von unerwünschten Nebenwirkungen haben. Für nicht-oral aufgenommenes Zink weisen die Verfasser der Tipps sogar auf einen "severe side effect (irreversible loss of the sense of smell)" hin und meinen diese Art von Zink "should not be used".
Bestätigt wird aber auch auf dieser Seite, dass Vitamin C oder Echinacea keine nachgewiesene oder spürbare Wirkung gegen Erkältungen hat. Und ergänzend wird auf die schwache Evidenz für die Wirksamkeit von probiotischen Produkten und das geringe Wissen über deren Langzeitsicherheit hingewiesen.
Zur Wirksamkeit von Naturprodukten gegen die Virusgrippe stellt die US-Website schließlich unmissverständlich fest: "There is currently no strong scientific evidence that any natural product is useful against the flu."
Bernard Braun, 11.2.18
Wie gelingt es ohne Nachteile für Patient und Arzt bei den meisten Atemwegserkrankungen Antibiotika zu verhindern?
 Darüber, dass die Verordnung und Einnahme von Antibiotika bei den meisten Infektionen der oberen Atemwege und des Mittelohrs, da durch Viren verursacht, keine heilende oder nur eine symptomatische Wirkung hat, dafür aber massiv die Entstehung von immer mehr resistenten Keimen fördert und daher eine Gesundheitsgefahr darstellt, besteht seit Jahren ein weltweiter Konsens. Trotz einiger Fortschritte zögern aber immer noch viele Ärzte "für alle Fälle" oder weil es bei Kindern "die besorgten Eltern so wollen" auf Antibiotika zu verzichten oder mit einer "watchful waiting"-Behandlung zu reagieren und allenfalls etwas gegen Schmerzen zu verordnen oder zu empfehlen.
Darüber, dass die Verordnung und Einnahme von Antibiotika bei den meisten Infektionen der oberen Atemwege und des Mittelohrs, da durch Viren verursacht, keine heilende oder nur eine symptomatische Wirkung hat, dafür aber massiv die Entstehung von immer mehr resistenten Keimen fördert und daher eine Gesundheitsgefahr darstellt, besteht seit Jahren ein weltweiter Konsens. Trotz einiger Fortschritte zögern aber immer noch viele Ärzte "für alle Fälle" oder weil es bei Kindern "die besorgten Eltern so wollen" auf Antibiotika zu verzichten oder mit einer "watchful waiting"-Behandlung zu reagieren und allenfalls etwas gegen Schmerzen zu verordnen oder zu empfehlen.
Um diese Ärzte doch noch für eine zurückhaltende Behandlungsweise zu gewinnen, entwickelte sich in einigen Ländern ein völlig neuer Verordnungstypus. Der Arzt kann weiterhin für Patienten mit einer der genannten Krankheiten ein Antibiotikum verordnen, empfiehlt dann aber den Patienten das Rezept erst nach einem oder zwei Tagen oder erst dann einzulösen, wenn bis zu diesem Zeitpunkt die Erkrankungssymptome nicht verschwunden sind bzw. sich nicht erheblich verbessert haben.
Da aber auch diese Strategie von Befürchtungen über erhöhte Komplikationsraten oder eine größere Unzufriedenheit der Patienten und damit deren möglicher Verlust als Praxisnutzer begleitet wurde und wird, bereitet eine Cochrane Reviewergruppe seit 2007 Studien auf, die Vergleiche zwischen drei verschiedenen Verordnungsstrategien (sofortige Verordnung und Einlösung, Verordnung mit dem Hinbweis mit der Einlösung noch etwas zu warten und gar keine Verordnung von Antibiotika) und ihren verschiedenen Wirkungen angestellt haben.
Der neueste, dazu am 7. September 2017 veröffentlichte Cochrane Review bilanziert die über mehrere Jahre gewonnenen und evidenten Erkenntnisse folgendermaßen:
• Symptome wie Schmerzen oder Fieber werden bei Empfängern von sofort verordneten und eingenommenen Antibiotika gegenüber Empfängern eines erst verzögert einzulösenden Rezepts etwas mehr gebessert.
• Zwischen den drei Verordnungsweisen gab es keinen Unterschied bei den Komplikationsraten.
• Die Zufriedenheit der Patientengruppen unterscheidet sich nicht signifikant.
• Vergleicht man Patienten mit verzögertem Rezept mit Patienten, die überhaupt keine Verordnung bekamen, war die Zufriedenheit der ersten Gruppe sogar etwas höher (87%) als die der zweiten (82%).
• Der Anteil von Patienten, die während einer Halsentzündung oder einer Mittelohrentzündung Antibiotika eingenommen haben, ist bei einer sofortigen Verordnung erheblich höher (93%) als bei den Patienten, die ihr Rezept bei Bedarf erst nach ein paar Tagen einlösen sollten (31%).
• Bei Patienten, die zunächst gar kein Antibiotikarezept erhalten, beträgt der Anteil, der dann doch noch Antibiotika verordnet bekommt und einnimmt nur noch 14%.
Die meisten Befürchtungen für Patient wie Arzt gegenüber der Ausstellung von erst verzögert einzulösenden Rezepten erweisen sich also nahezu vollständig als unberechtigt.
Von dem 2017er Cochrane Review Delayed antibiotic prescriptions for respiratory infections von Spurling GKP, Del Mar CB, Dooley L, Foxlee R und Farley R. (Cochrane Database of Systematic Reviews 2017, Issue 9) gibt es kostenlos ein umfangreiches Abstract.
Mit welch relativ einfachen Mitteln erwachsene Patienten aber auch Eltern von erkrankten Kindern überzeugt werden können, daran mitzuwirken, den Gebrauch von Antibiotika bei Erkrankungen der oberen Atemwege möglichst gering zu halten, zeigte bereits ein 2016 veröffentlichter anderer Cochrane Review über zum Teil methodisch hochwertige Studien in den USA und Großbritannien. Danach führte die Verteilung einer zweiseitigen schriftlichen Information über die Vor- und Nachteile der Verordnung von Antibiotika zu einer signifikanten Verringerung der Menge von eingenommenen Antibiotika ohne dass es zu einem signifikanten Anstieg der Patient-Arzt-Kontakte oder zu Unterschieden der Zufriedenheit von Eltern mit der Behandlung kam.
Wegen der geringen Zahl der an diesen Studien teilnehmenden Kindern und ihren Eltern und einer Reihe nicht erhobener Aspekte der Behandlung (z.B. Patientenwissen) plädieren die Reviewer für eine Fortsetzung derartiger Untersuchungen.
Auch von dem Review Written information for patients (or parents of child patients) to reduce the use of antibiotics for acute upper respiratory tract infections in primary care von O'Sullivan JW, Harvey RT, Glasziou PP und McCullough A. (Cochrane Database of Systematic Reviews 2016, Issue 11) gibt es kostenlos ein längeres Abstract.
Bernard Braun, 28.9.17
G-Trust oder Wie suche ich mir als Arzt die "richtige" Behandlungs-Leitlinie aus?
 Für die Behandlung vieler Krankheiten durch Fachärzte für Allgemeinärzte und zahlreiche andere Fachärzte gibt es eine seit Jahren zunehmende Fülle von Leitlinien oder Behandlungsempfehlungen. Sie werden wiederum weltweit von einer Fülle von wissenschaftlichen Einrichtungen, medizinischen Fachgesellschaften und korporatistischen Einrichtungen mit unterschiedlichster Methodik und Evidenzgraden sowie durch unterschiedlichst zusammengesetzte Arbeitsgruppen erstellt. Zu Recht wird daher von praktisch tätigen ÄrztInnen beklagt, wie schwer und mit zeitlichen Verzögerungen verbunden ein Überblick zu gewinnen ist und dann die Auswahl der "richtigen" Leitlinie sei.
Für die Behandlung vieler Krankheiten durch Fachärzte für Allgemeinärzte und zahlreiche andere Fachärzte gibt es eine seit Jahren zunehmende Fülle von Leitlinien oder Behandlungsempfehlungen. Sie werden wiederum weltweit von einer Fülle von wissenschaftlichen Einrichtungen, medizinischen Fachgesellschaften und korporatistischen Einrichtungen mit unterschiedlichster Methodik und Evidenzgraden sowie durch unterschiedlichst zusammengesetzte Arbeitsgruppen erstellt. Zu Recht wird daher von praktisch tätigen ÄrztInnen beklagt, wie schwer und mit zeitlichen Verzögerungen verbunden ein Überblick zu gewinnen ist und dann die Auswahl der "richtigen" Leitlinie sei.
Um hier zu helfen, hat nun eine Gruppe von us-amerikanischen und kanadischen 22 ExpertInnen für evidenzbasierte Medizin, darunter 17 an der Entwicklung qualitativ hochwertiger Leitlinien beteiligte Experten und ein Vertreter der NutzerInnen medizinischer Leistungen, in einem aufwändigen Verfahren ein Tool bzw. eine Entscheidungscheckliste namens G-Trust (Guideline Trustworthiness, Relevance, and Utility Scoring Tool) entwickelt. Für die Entscheidung für oder gegen Leitlinien schlägt die Gruppe die folgenden acht Entscheidungskriterien vor:
• "The patient populations and conditions are relevant to my clinical setting.
• The recommendations are clear and actionable.
• The recommendations focus on improving patientoriented outcomes, explicitly comparing benefits versus harms to support clinical decision making.
• The guidelines are based on a systematic review of the research data.
• The recommendation statements important to you are based on graded evidence and include a description of the quality (e,g, strong, weak) of the evidence.
• The guideline development includes a research analyst, such as a statistician or epidemiologist.
• The Chair of the guideline development committee and a majority of the rest of the committee are free of declared financial conflicts of interest, and the guideline development group did not receive industry funding for developing the guideline.
• The guideline development includes members from the most relevant specialties and includes other key stakeholders, such as patients, payer organizations, and public health entities, when applicable."
Das stärkste Gewicht bei der Gesamtbeurteilung von Leitlinien haben dabei die Basierung der Leitlinie auf einem systematischen Review der Forschungsdaten mit 22,5%, die Anforderung der Evidenzgrades und der Qualität der Evidenz müsse ausführlich dargestellt worden sein (20,2%) und die differenzierte Orientierung am Outcome für PatientInnen durch die Abwägung des Nutzens und der Schädigungen einer Behandlung (18%).
Bei aller von den VerfasserInnen selbst eingeräumten Grenzen des Instruments (z.B. gibt es für 57% der Leitlinien für die Behandlung einer schweren Depression keine Angaben über mögliche Interessenkonflikte der LeitlinienverfasserInnen) ist es in der Lage zwischen hilfreichen, weniger und nicht hilfreichen Leitlinien zu unterscheiden. Ob mit G-Trust und anderen Evaluationsinstrumenten für Leitlinien eine ausreichende Grundlage für die gemeinsame Entscheidungsfindung von PatientInnen und ÄrztInnen existiert, ist selbst für die G-Trust-Entwickler nicht gesichert.
Unabhängig davon bleibt die Tatsache, dass es im deutschen Gesundheitswesen eine Reihe von Behandlungsbereichen ohne jegliche Leitlinie für die gemeinsame Entscheidungsfindung oder von Behandlungsschwerpunkten gibt, ein untragbarer und durch nichts als die faktische Kraft des eminenzbasierten und einkommensoptimierenden Behandlungsalltags gerechtfertigter Zustand. Ein faktisch leitlinienfreier Bereich ist z.B. die mehrjährige kieferorthopädische Behandlung von bis zu 60% eines Altersjahrgangs von Kindern oder Jugendlichen.
Der Aufsatz Developing a Clinician Friendly Tool to Identify Useful Clinical Practice Guidelines: G-TRUST von Allen F. Shaughnessy et al. ist in der September/Oktober-Ausgabe der Fachzeitschrift "Annals Fam Med" (vol. 15 no. 5 413-418) erschienen und komplett kostenlos erhältlich.
Bernard Braun, 14.9.17
Wirkungen von "choosing wisely"-Empfehlungen geringer als erwartet
 Zu den innerprofessionellen Konzepten die Qualität der Gesundheitsversorgung durch Empfehlungen notwendiger und nachgewiesen wirksamen und Warnungen vor nicht notwendigen und unnützen diagnostischen und therapeutischen Leistungen zu verbessern, gehört "choosing wisely". Die überwiegend durch medizinische Fachgesellschaften erstellten Entscheidungslisten sind zuerst in den USA mittlerweile aber unter dem Titel "klug entscheiden" auch in Deutschland verbreitet.
Zu den innerprofessionellen Konzepten die Qualität der Gesundheitsversorgung durch Empfehlungen notwendiger und nachgewiesen wirksamen und Warnungen vor nicht notwendigen und unnützen diagnostischen und therapeutischen Leistungen zu verbessern, gehört "choosing wisely". Die überwiegend durch medizinische Fachgesellschaften erstellten Entscheidungslisten sind zuerst in den USA mittlerweile aber unter dem Titel "klug entscheiden" auch in Deutschland verbreitet.
Ob "choosing wisely" sein Ziel erreicht und in welchem Umfang, ist bisher wenig untersucht worden. Umso interessanter sind die Ergebnisse einer Studie über die Entwicklung potenzieller "low value" d.h. nicht notwendiger bildgebenden Diagnostik (z.B. Röntgen, Computertomogramm) bei Rückenschmerzen. Für diese sehr häufigen Beschwerden liefert die entsprechende "choosing wisely"-Liste sehr präzise evidenzbasierte Empfehlungen, in der Mehrzahl der Fälle zunächst oder auf Dauer auf bildgebende Diagnostik zu verzichten.
Mit Daten eines privaten US-Krankenversicherungsunternehmens verglich nun eine Gruppe us-amerikanischer Versorgungsforscher die Häufigkeit dieser "low value"Diagnostik vor und zweieinhalb Jahre nach der Entwicklung und Veröffentlichung der Empfehlungen.
Mit wenigen regionalen Unterschieden nahm die Häufigkeit nur um 4% ab. Anders als erwartet, nahm die Häufigkeit auch in so genannten "consumer-directed health plans", wo Patienten in den Worten der Forscher ihre "skin in game" haben, nicht wesentlich mehr ab.
Ob es für die Wirkung mehr Zeit verlangt und die Diffusion auch dieser Art von Behandlungsempfehlungen zusätzlicher Qualifikations- und Beratungsbemühungen bedarf, sollt in weiteren Wirkungsanalysen genauer angesprochen und überprüft werden.
Die Studie Small Decline In Low-Value Back Imaging Associated With The 'Choosing Wisely' Campaign, 2012-14 von A.S. Hong et al. ist in der Aprilausgabe 2017 der Zeitschrift "Health Affairs" (vol. 36 no. 4 671-679) erschienen. Das Abstract ist kostenlos erhältlich.
Bernard Braun, 24.4.17
CT, MRT oder doch lieber Ultraschall? Evidenzbasierte Entscheidungshilfe der "Library of Evidence" hilft
 Auch wenn sich mittlerweile bei vielen Ärzten und anderen Anvbietern gesundheitsbezogener Leistungen durchsetzt, Entscheidungen über diagnostische und therapeutische Maßnahmen möglichst evidenzbasiert zu treffen, ist die Erreichbarkeit solchen Wissens und dessen Verständlichkeit immer noch nicht einfach.
Auch wenn sich mittlerweile bei vielen Ärzten und anderen Anvbietern gesundheitsbezogener Leistungen durchsetzt, Entscheidungen über diagnostische und therapeutische Maßnahmen möglichst evidenzbasiert zu treffen, ist die Erreichbarkeit solchen Wissens und dessen Verständlichkeit immer noch nicht einfach.
Deshalb verspricht die im Januar 2017 richtig startende Initiative einer "Library of Evidence" der "Harvard Medical School" und einer Reihe anderer kompetenter us-amerikanischer Gesundheitsexperten sehr hilfreich zu sein.
Nach der Selbstdarstellung der Träger dieser Website bzw. Datenbank beruht ihre Initiative auf zwei hierzulande eher unbekannten US-Reformgesetzen, dem für die technische Infrastruktur wichtigen "Health Information Technology for Economic and Clinical Health Act (HITECH)" und dem für die Inhalte maßgebliche "Protecting Access to Medicare Act (PAMA)" vom 1. April 2014. PAMA schreibt den Anbietern von Gesundheitsleistungen vor, "clinical decision support" (CDS)-Systeme mit bewährten und qualitätsgesicherten Entscheidungskriterien zu nutzen. Die maßgeblichen Kriterien sollen sein "only developed or endorsed by national professional medical specialty societies or other provider-led entities, to assist ordering professionals and furnishing professionals in making the most appropriate treatment decision for a specific clinical condition for an individual. To the extent feasible, such criteria shall be evidence-based."
Nachdem die in der "Library of Evidence" enthaltenen Erkenntnisse in die klinikeigenen Informationssysteme eingebunden sind, erhält ein Arzt, der z.B. für einen Patienten mit Rückenschmerzen eine Computer-Tomographie verordnet den Alternativvorschlag samt Begründung für eine Ultraschalluntersuchung.
Beginnen soll diese evidenzbasierte Entscheidungsprozedur im Bereich der bildgebenden Diagnostik und peu à peu auf die Verordnung von Medikamenten, anderer Tests und Prozeduren ausgedehnt werden. Die gesetzliche Vorschrift sich dieser Art von evidenzbasierten "clinical decision supports" bedienen zu müssen, wird 2018 für den Bereich der Behandlung von Medicare-PatientInnen "scharfgeschaltet". Ab dann hängt die Bezahlung bestimmter Leistungen für Medicare-Versicherte durch ihre steuerfinanzierte Krankenversicherung davon ab, ob die Entscheidung unter CDS-Nutzung getroffen wurde.
Der Zugang zur "Library of Evidence" ist weltweit frei, wobei es sogar Möglichkeiten eines Feedbacks von ärztlichen NutzerInnen geben soll, die Library also nicht nur eine Datenbasis sein muss.
Wer bereits heute mehr über die Ziele, Rechtsgrundlagen, die Modalitäten des Zugangs, die Verantwortlichen oder Trainingsmaterialien wissen will, schafft dies über Harvard Medical School Library of Evidence. THE FUTURE OF CLINICAL DECISION SUPPORT CONTENT. Und ab dem 1. Januar 2017 hilft bei Entscheidungen im Bereich bildgebender Diagnostik sicherlich ein erneuter Blick oder die Anmeldung als NutzerIn.
Bernard Braun, 16.9.16
Mit Evidenz gegen Überversorgung: Warum 60% eines Kinderjahrgangs nicht drei bis vier Jahre lang Zahnspangen tragen müssen!
 Die kieferorthopädische Behandlung von Kindern und Jugendlichen unter 18 Jahren gehört aus rein monetärer Sicht mit GKV-Ausgaben von rund 1 Milliarde Euro pro Jahr zu den vergleichsweise unauffälligen und daher in Debatten um Wirtschaftlichkeit durch Abbau von Über- oder Fehlversorgung kaum vorkommenden Ausgabenblöcken der GKV. Setzt man sich aber eine andere Brille auf und sieht dann u.a., dass es sich um eine Leistungen handelt, die rund 60% eines Altersjahrgangs junger GKV-Versicherten erhalten, damit eine 3 bis 4 Jahre dauernde Behandlung verbunden ist und ihre Eltern durch privat zu finanzierende Zusatzleistungen zusätzlich rund 2.000 Euro bezahlen, wirkt diese Behandlungsart keineswegs mehr so harmlos.
Die kieferorthopädische Behandlung von Kindern und Jugendlichen unter 18 Jahren gehört aus rein monetärer Sicht mit GKV-Ausgaben von rund 1 Milliarde Euro pro Jahr zu den vergleichsweise unauffälligen und daher in Debatten um Wirtschaftlichkeit durch Abbau von Über- oder Fehlversorgung kaum vorkommenden Ausgabenblöcken der GKV. Setzt man sich aber eine andere Brille auf und sieht dann u.a., dass es sich um eine Leistungen handelt, die rund 60% eines Altersjahrgangs junger GKV-Versicherten erhalten, damit eine 3 bis 4 Jahre dauernde Behandlung verbunden ist und ihre Eltern durch privat zu finanzierende Zusatzleistungen zusätzlich rund 2.000 Euro bezahlen, wirkt diese Behandlungsart keineswegs mehr so harmlos.
Dies trifft noch weniger zu, wenn man untersucht, ob und in welcher Weise im Lichte wissenschaftlicher Evidenz die gesamte Behandlung, die im internationalen Vergleich in Deutschland extrem lange Behandlung oder einzelne diagnostische und therapeutische Leistungen notwendig sind. Wie bei vielen anderen gesundheitsbezogenen medizinischen Leistungen ist man hierfür in Deutschland immer noch überwiegend auf Ergebnisse internationaler Studien angewiesen, die sowohl bei den gesetzlichen Krankenkassen als bei den zahnmedizinischen oder kieferorthopädischen Fachverbänden und gesetzlichen Vereinigungen bisher wenig Beachtung gefunden haben.
Der jüngste der insgesamt wenigen Versuche das eminenz- oder anbieterorientierte Wissen durch die Präsentation evidenzbasierter Informationen zu überwinden ist seit Juli 2015 der Blog mit dem programmatischen Titel "wenigeristmehrzahnspange" des in Greifswald praktizierenden Facharztes für Kieferorthopädie Dr. Alexander Spassov.
Dessen erklärtes Ziel lautet: "Mit Zahnspangen wird zu häufig, zu viel, zu lange - und vor allem aus unberechtigten Gründen behandelt. Mit wissenschaftlich gesicherten Informationen können unnötige Zahnspangen besser vermieden werden."
In der stetig wachsenden Anzahl von übersichtlichen und verständlichen aber immer mit Links zu wissenschaftlicher Literatur gut belegten Beiträgen werden z.B. folgende Themen angesprochen: "Das Ziehen von Zähnen für die Zahnspangenbvehandlung ist häufig unnötig", "Nichtbehandlung nahezu immer eine Alternative zur Zahnspangenbehandlung", "Tragekomfort und Mundhygiene: Selbst zu zahlende Brackets mit Selbstschließmechanismus NICHT besser als Brackets auf Kasse (ohne Selbstschließungsmechanismus)", "Welchen Nutzen hat eine Frühbehandlung mit Zahnspange?" und "Im Röntgenrausch - Warum Röntgenbilder für die Zahnspangenbehandlkung überflüssig sind und die Gesundheit der Patienten unnötig gefährden".
Zusammen mit den Erkenntnissen einer ersten bereits veröffentlichten empirischen Studie über die kieferorthopädische Versorgung der bei der Handelskrankenkasse Bremen (hkk) versicherten Kindern aus deren und ihrer Eltern Sicht (vgl. dazu den Forumsbeitrag "Generation Zahnspange": Wie notwendig, nützlich oder belastend ist die kieferorthopädische Behandlung aus Betroffenensicht?! und einer demnächst publik werdenden bundesweiten Studie, rundet sich langsam ein Bild ab, das die Ansatz- und Schwerpunkte für eine evidenzbasierte Neuformulierung der geltenden Richtlinien für diese Versorgungsart anzeigt.
Die Website "wenigeristmehrzahnspange" lohnt sich nicht nur für Eltern mit Kindern zwischen 8 und 14 Jahren, sondern auch für Menschen, die sich kritisch mit der Pathologisierung und Therapeutisierung von Zuständen beschäftigen, die nichts mit Gesundheit zu tun haben.
Bernard Braun, 15.9.16
Und es geht doch schnell! Wie die Evidenz zur nicht notwendigen Entfernung bestimmter Lymphknoten bei Brustkrebs im OP ankommt.
 Zu den fast schon gebetsmühlenartigen Beobachtungen im Rahmen von Versorgungsforschung gehört, dass selbst vielfach in Studien oder Leitlinien als evident, nützlich und wirtschaftlich belegte Therapien noch längere Zeit nach ihrer Veröffentlichung gar nicht oder nur bei einer Minderheit der Ärzte angekommen sind.
Zu den fast schon gebetsmühlenartigen Beobachtungen im Rahmen von Versorgungsforschung gehört, dass selbst vielfach in Studien oder Leitlinien als evident, nützlich und wirtschaftlich belegte Therapien noch längere Zeit nach ihrer Veröffentlichung gar nicht oder nur bei einer Minderheit der Ärzte angekommen sind.
Dass dies auch anders und dazu noch schnell gehen kann, zeigt eine im Juliheft 2016 der Fachzeitschrift "Health Affairs" veröffentlichte Studie zur operativen Entfernung von Lymphknoten in den Achselhöhlen von Brustkrebspatientinnen vor und nach einer bahnweisenden Studie.
Diese Operation gehörte lange Zeit trotz einer Reihe unerwünschter Folgeeffekte zur Standardtherapie bei Brustkrebs, sollte die weitere Verbreitung von Brustkrebs verhindern und das Risiko eines Rezidivs signifikant senken helfen.
In einer großen kontrollierten Studie zwischen 2004 und 2012 wurden 891 Brustkrebspatientinnen genauer untersucht, bei denen eine brusterhaltende Operation ("lumpectomy") samt postoperativer Bestrahlungstherapie durchgeführt wurde, die einen T1- oder T2-Tumor ("early stage tumor") mit weniger als 5 Zentimeter Durchmesser und einen oder zwei positiv getestete Lymphknoten hatten, aber vor der Operation nicht chemotherapeutisch behandelt wurden.
In dieser Studie erwies sich, dass die 5-Jahres-Überlebensraten bei den operierten und nichtoperierten Frauen nahezu identisch waren: 91,8% bei den Frauen mit Entfernung der Achsel-Lymphknoten und 92,5% bei den Frauen ohne Entfernung dieser Knoten - letztere auch noch ohne die genannten unerwünschten Folgewirkungen.
Diese Ergebnisse wurden 2010 und 2011 auf einer Onkologietagung und in einer us-amerikanischen Medizin-Fachzeitschrift veröffentlicht (Axillary Dissection vs No Axillary Dissection in Women With Invasive Breast Cancer and Sentinel Node Metastasis. A Randomized Clinical Trial von Armando E. Giuliano et al. in "JAMA" (2011;305(6):569-575) und komplett kostenlos erhältlich).
Für die Versorgungsstudie untersuchten nun Versorgungsforscher auf der Basis zweier Brustkrebsregister mit 22.571 PatientInnen, die den oben genannten Brustkrebscharakteristika entsprachen, ob und wie sich der Anteil der Patientinnen mit Lymphknotenentfernung zwischen 2008 (nach einem Maximalanteil von 64,3% operierter Patientinnen) und 2012, also von vor bis nach Bekanntheit des fehlenden Nutzens verändert hatte. Der Anteil fiel nach der Adjustierung nach weiteren Patientinnenmerkmalen von rund 62% um mehr als 50% oder 32,6 Prozentpunkte auf unter 30%.
Als Erklärung dieses fast sofort nach Bekanntwerden der Studienergebnisse erkennbaren praktischen Effekts einer wissenschaftlichen Erkenntnis, nannte der Hauptautor zweierlei: Erstens handle es sich um hochspezialisierte Chirurgen, die einen besseren Überblick zur Forschungslage in ihrem Fachbereich haben. Zweitens handle es sich bei Brustkrebspatientinnen (in den USA) im Vergleich zu anderen PatientInnen um sehr aktive und gut über die neueste Evidenz informierte Patientinnen: "This puts additional pressure on physicians to look at evidence."
Die Studie Contrary To Conventional Wisdom, Physicians Abandoned A Breast Cancer Treatment After A Trial Concluded It Was Ineffective von David H. Howard ist in "Health Affairs" (35, no.7 (2016):1309-1315) erschienen. Ein Abstract ist komplett kostenlos erhältlich.
Bernard Braun, 10.7.16
Wer oder was fördert oder hemmt die Dissemination und Implementierung von Leitlinien? Wenig Evidentes und Erfolgversprechendes!?
 Leitlinien für die Behandlung von kranken Menschen entwickeln sich in den letzten Jahren und Jahrzehnten national wie international zu immer wichtiger und auch verlässlicher werdenden Instrumenten zur Sicherung der Versorgungsqualität. Trotzdem zeigen eine Vielzahl von Studien über die Diagnostik und Therapie zahlreicher Erkrankungen und Patientengruppen, dass nicht wenige ÄrztInnen Leitlinien als Richtlinien oder Kochbuchmedizin generell ablehnen und andere ÄrztInnen es mit verschiedenen Begründungen ablehnen die Leitlinien als Empfehlungen zu bewerten und sie anzuwenden.
Leitlinien für die Behandlung von kranken Menschen entwickeln sich in den letzten Jahren und Jahrzehnten national wie international zu immer wichtiger und auch verlässlicher werdenden Instrumenten zur Sicherung der Versorgungsqualität. Trotzdem zeigen eine Vielzahl von Studien über die Diagnostik und Therapie zahlreicher Erkrankungen und Patientengruppen, dass nicht wenige ÄrztInnen Leitlinien als Richtlinien oder Kochbuchmedizin generell ablehnen und andere ÄrztInnen es mit verschiedenen Begründungen ablehnen die Leitlinien als Empfehlungen zu bewerten und sie anzuwenden.
Um dies eventuell verhindern zu können, ist die Kenntnis der hinderlichen und förderlichen Faktoren und Bedingungen von Leitlinien notwendig. Um hierzu Transparenz zu schaffen, beauftragte das Bundesministerium für Gesundheit das "Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)" 2012, diesen Überblick zu erstellen.
Nach einem Zwischenbericht liegt nun seit dem 4. Juli 2016 der 409 Seiten umfassende Abschlussbericht vor. Er beschäftigt sich mit drei Teilzielen: der Bestandsaufnahme von Disseminierungs- und Implementierungsmaßnahmen sowie von Faktoren, die eine zielführende Umsetzung klinischer Leitlinien beeinflussen können, den Determinanten des Umsetzungserfolgs von "tailored interventions" und auf der Basis der Ergebnisse der beiden ersten Teilziele mit Vorschlägen für eine bessere Umsetzung von Leitlinien im deutschen Gesundheitssystem.
In den Bericht wurden "systematische Übersichten eingeschlossen, deren Publikation 2003 oder später erfolgte. Weiterhin wurden nur systematische Übersichten eingeschlossen, die mehrheitlich (mindestens 80 %) Maßnahmen zur Disseminierung und Implementierung von Leitlinien in Deutschland oder in Staaten untersuchen, die mit Deutschland grundsätzlich vergleichbar sind."
Für das Teilziel 1 wurden insgesamt 46 relevante systematische Übersichten eingeschlossen, von denen 33 systematische Übersichten Maßnahmen zur Disseminierung und Implementierung von Leitlinien, 11 systematische Übersichten Informationen zu beeinflussenden Faktoren und 2 systematische Übersichten sowohl Maßnahmen zur Disseminierung und Implementierung als auch Informationen zu beeinflussenden Faktoren enthielten. In den systematischen Übersichten ging es z.B. um die "Verbreitung von Informationsmaterialien": in Form einer postalischen, elektronischen oder persönlichen Verbreitung von Leitlinien, "Schulung", "lokale Meinungsführer": Unterstützung der Leitlinienimplementierung durch lokale Meinungsführer, "Audit & Rückmeldung": Rückmeldung von Leistungsdaten oder Ergebnissen (Handlungsempfehlungen, Versorgungsdaten) oder "Erinnerungssysteme": Maßnahmen, die so angelegt sind, dass sie bei dem Behandler bestimmte Informationen ins Gedächtnis rufen oder an angestrebte Handlungen erinnern.
Trotz der auch dargestellten Fülle von Einzelbeobachtungen und Erkenntnissen kommt der Bericht zu einer skeptischen Bewertung der Erkenntnislage: "Aufgrund der Heterogenität der Ergebnisse und der unzureichenden Datenlage der systematischen Übersichten kann die Effektivität für keine der identifizierten Einzel- und Mehrkomponenten-Interventionen sicher beurteilt werden."
Für das Teilziel 2, die Determinanten des Umsetzungserfolgs von "tailored interventions", wurden 22 Studien in 25 Publikationen näher betrachtet.
Und auch dann, wenn die Ergebnisse der für das Teilziel 2 untersuchten Studien mitberücksichtigt werden, lautet das Urteil bezogen auf das Teilziel 3 so: "Die zu den Teilzielen 1 und 2 analysierte Evidenz lässt keine eindeutigen und vor allem keine verallgemeinerbaren Schlussfolgerungen darüber zu, welche Implementierungsstrategien am ehesten Erfolg versprechend sind beziehungsweise die Beachtung welcher beeinflussenden Faktoren einen Implementierungserfolg sicherstellt."
Hinzu kommt für die Teilziele 1 und 2, dass nur 2 oder keine der bis zu 46 berücksichtigten Studien aus Deutschland stammten und daher "keine besonderen Rückschlüsse auf den Anwendungskontext Deutschland zulassen".
Und schließlich liefern 13 systematische Übersichten zwar 28 Faktoren, "die eine zielführende Umsetzung von klinischen Leitlinien behindern oder fördern können" (z.B. Format der Leitlinie, die Spezifität der Leitlinienempfehlungen, deren lokale Anwendbarkeit, die Qualität und Stärke der Evidenz, die den Empfehlungen zugrunde liegt, die Überprüfbarkeit der Leitlinienempfehlungen und die Autorschaft einer Leitlinie) und auch in den detaillierten Empfehlungen zur Implementierung von Leitlinien auftauchen. Dies verhindert aber nicht die unter der Überschrift "Forschungsbedarf" gezogene Schlussfolgerung: "Eine sichere Aussage zur zielführenden Disseminierung und Implementierung von klinischen Leitlinien im deutschen Gesundheitssystem ist auf Basis der identifizierten Evidenz nicht möglich."
Sowohl die 409-seitige Langfassung als auch eine 14-Seiten-Kurzfassung des IQWiG-Berichts 389 zum Thema "Umsetzung von Leitlinien - hinderliche und förderliche Faktoren" sind komplett kostenlos erhältlich. Dies gilt ebenfalls für die Dokumentation und Würdigung der Anhörung zum Vorbericht in der vor allem die Stellungnahme der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften mit einigen Belegen kritisiert, dass "bei der methodischen Planung relevante Erkenntnisse aus der Implementierungsforschung unberücksichtigt geblieben sind." Insofern hätten die im IQWiG-Bericht geäußerten Maßnahmenempfehlungen "keinen Neuigkeitswert" und würden bereits jetzt "vielfach
umgesetzt".
Angesichts der insbesondere für das deutsche Gesundheitssystem ernüchternden Bilanz stellt sich nicht nur für drittmittelabhängige GesundheitswissenschaftlerInnen oder -ökonomInnen, sondern vor allem auch für gesetzlich krankenversicherte BürgerInnen die Frage, warum es bei einem Gesamtumsatz der Gesetzlichen Krankenversicherung (GKV) von rund 202 Milliarden Euro (2015) nicht mehr Bemühungen um das Funktionieren von Leitlinien gibt. Vielleicht denken die gewählten SelbstverwalterInnen in den Krankenkassen und bei den Leistungserbringern mal darüber nach, wie sie ihrem gesetzlichen Auftrag im § 70 SGB V gerecht werden, zusammen u.a. eine "dem allgemein anerkannten Stand der medizinischen Erkenntnisse entsprechende Versorgung der Versicherten zu gewährleisten" und dies in der "fachlich gebotenen Qualität"! Evidenzbasierte Leitlinien, die weit verbreitet und akzeptiert sind und dann angewandt werden, wären ein guter Beitrag!
Bernard Braun, 7.7.16
Weniger fettes Essen=weniger Herzinfarkttote!? Beispiel für von Beginn an fehlende Evidenz für zu einfache Gesundheitsempfehlungen
 Es vergeht kein Jahr in dem nicht mit diversen methodisch einfachen Studien ein Nahrungsmittel oder seine wesentlichen Bestandteile, eine Bewegungsart oder sonstige Stoffe und Verhaltensweisen als lebensqualitätsverbesserndes oder lebensverlängerndes Mittel angepriesen wird. Und wenn dies nur lang genug und werbewirksam geschieht, tauchen viele dieser Mittel auch in Leitlinien und offiziösen Empfehlungen staatlicher Gesundheitsinstitute und in einer schier unüberschaubaren Vielzahl von Gesundheitsratgebern oder Krankenkassen-Magazinen auf. Und wenn sie erst einmal dort stehen, wird der tatsächliche Nutzen von "low cholesterol", "low fat", "no fat", Broccoli oder "no saturated fat" nicht mehr überprüft.
Es vergeht kein Jahr in dem nicht mit diversen methodisch einfachen Studien ein Nahrungsmittel oder seine wesentlichen Bestandteile, eine Bewegungsart oder sonstige Stoffe und Verhaltensweisen als lebensqualitätsverbesserndes oder lebensverlängerndes Mittel angepriesen wird. Und wenn dies nur lang genug und werbewirksam geschieht, tauchen viele dieser Mittel auch in Leitlinien und offiziösen Empfehlungen staatlicher Gesundheitsinstitute und in einer schier unüberschaubaren Vielzahl von Gesundheitsratgebern oder Krankenkassen-Magazinen auf. Und wenn sie erst einmal dort stehen, wird der tatsächliche Nutzen von "low cholesterol", "low fat", "no fat", Broccoli oder "no saturated fat" nicht mehr überprüft.
Dass dies Millionen von Menschen desinformiert, zu weitgehend nutzlosem Verhalten verführt und warum eine systematische Überprüfung der Evidenz solcher Gesundheitstipps auf der Basis von methodisch guten Studien viel Unsinn vermeiden oder korrigieren kann, zeigt ein jetzt veröffentlichter systematischer Review der Studienlage zu Beginn der Einführung von Nahrungsmittelfett-Leitlinien in den USA und Großbritannien in den Jahren 1977 und 1983. Die an damals 220 Millionen US-Amerikaner und 56 Millionen Briten gerichteten nationalen und regierungsamtlichen Empfehlungen basierten auf der festen Annahme, dass eine Reduktion der Aufnahme von Fett durch Nahrungsmittel zu einer Reduktion der Sterblichkeit an der koronaren Herzkrankheit führen würde.
Schottische und walisische Wissenschaftler untersuchten im Jahr 2015, also 39 und 33 Jahre nach der Veröffentlichung und dem Start einer Erfolgsgeschichte dieser Leitlinien, in einem systematischen Review, ob Daten aus randomisierten kontrollierten Studien oder prospektiven Kohortenstudien vor der Erstellung dieser Empfehlungen die Evidenz für sie lieferten bzw. hätten liefern können.
Ihr Schluss nach der Sichtung von 6 Studien mit 31.445 Teilnehmern: "we found no support for the recommendations to restrict dietary fat", da keine dieser Studien eine statistisch signifikante Beziehung zwischen der Sterblichkeit an koronarer Herzkrankheit und der gesamten Aufnahme von Nahrungsmittelfetten - auch von so genannten gesättigten Fettsäuren - aufzeigte. Hinzu kommt, dass die damals vorliegenden Studien ausschließlich mit Männern gemacht wurden. Selbst wenn ihre Ergebnisse also anders ausgesehen hätten, hätten daraus keine bevölkerungsweiten Empfehlungen abgeleitet werden dürfen.
Angesichts der existierenden Fülle ähnlicher Empfehlungen lohnen sich vergleichbare systematische Reviews vor allem für diejenigen Kranken oder Gesunden, die ihnen mit hohen präventiven oder kurativen Erwartungen folgen und darüber möglicherweise wirklich hilfreiche Mittel nicht nutzen. Dies bedeutet nicht, dass umgekehrt die folgenlose Aufnahme großer Mengen von Fett jedweder Art gerechtfertigt ist, sondern nur, dass dies nicht todsicher zum Herzinfarkt führt.
Die aktuellste Fassung des Reviews Evidence from prospective cohort studies did not support the introduction of dietary fat guidelines in 1977 and 1983: a systematic review von Zoë Harcombe et al. ist am 29. Juni 2016 online in der Zeitschrift "British Journal of Sports Medicine" erschienen. Sein Abstract ist kostenlos.
Eine komplett kostenlose, etwas ältere und inhaltlich leicht unterschiedliche Fassung des Reviews ist bereits 2015 unter dem Titel Evidence from randomised controlled trials did not support the introduction of dietary fat guidelines in 1977 and 1983: a systematic review and meta-analysis ebenfalls mit den AutorInnen Zoë Harcombe et al. in der Zeitschrift "Open Heart" (2(1) erschienen.
In derselben Ausgabe weist der Autor Rahul Bahl auf die methodischen (z.B. Grenzen der Ergebnisfähigkeit von RCTs durch zu geringe Teilnehmeranzahl oder zu kurze Interventionszeit- und follow-up-Zeit; Schwäche von Meta-Analysen aufgrund der Schwäche der inkludierten Einzelstudien) und inhaltlichen Schwachstellen der Studie von Harcombe et al. hin und (The evidence base for fat guidelines: a balanced diet), bestätigt aber im Grunde die Kritik an den vielfach evidenzfreien oder zu einfach gestrickten oder einfaktoriellen Empfehlungen und verbaut auch gleich das beliebte Spiel, bei Kritik an der Evidenz für den Nutzen des einen Stoffes auf einen anderen umzusteigen: "There is certainly a strong argument that an overreliance in public health on saturated fat as the main dietary villain for cardiovascular disease has distracted from the risks posed by other nutrients such as carbohydrates. Yet replacing one caricature with another does not feel like a solution. It is plausible that both can be harmful or indeed that the relationship between diet and cardiovascular risk is more complex than a series of simple relationships with the proportions of individual macronutrients." Dieser Kommentar ist ebenfalls komplett kostenlos erhältlich.
Ähnliche Argumente finden sich in dem materialreichen Beitrag Saturated fat: guidelines to reduce coronary heart disease risk are still valid des britischen Ernährungswissenschaftlers Bruce Griffin in der Zeitschrift der britischen "Royal Pharmaceutical Society" "The Pharmaceutical Journal" vom 8. April 2015. Dessen Schluss steht nicht nur im Gegensdatz zu manchen vorherigen methodischen Einwänden, sondern wirkt dann aber doch zu salomonisch: "Despite recent studies suggesting no link between saturated fat and CHD (koronare Herzerkrankungen), once you scrutinise the evidence, there is no question that too much saturated fat is bad for your health. Of course, a balanced nutritious diet remains the best way to prevent CHD and metabolic diseases (z.B. Diabetes)." Wie der Titel des Beitrags signalisiert, plädiert Griffin aber uneingeschränkt für die Fortexistenz der bisherigen Fett-Leitlinien in den USA und Großbritannien.
Dass Harcombe et al. mit ihrer Kritik an der mangelnden Evidenz der US-/UK-Fettleitlinien nicht allein sind, zeigen schließlich auch noch die Ergebnisse eines weiteren aktuellen systematischen Reviews und einer Meta-Analyse von neueren Beobachtungsstudien über mögliche Zusammenhänge des Verzehrs gesättigter Fettsäuren und ungesättigter so genannten Trans-Fettsäuren oder Transfetten mit der Gesamtsterblichkeit bzw. der Sterblichkeit an koronaren Herzerkrankungen, Schlaganfall und Typ 2 Diabetes.
Die Ergebnisse lauten zusammengefasst so: "The certainty of associations between saturated fat and all outcomes was "very low." The certainty of associations of trans fat with CHD outcomes was "moderate" and "very low" to "low" for other associations."
In Kenntnis der bisherigen Debatten weisen die AutorInnen vorsorglich darauf hin, bei künftigen Vorschlägen z.B. zum Ersatz von gesättigten Fettsäuren oder Transfetten sorgfältig die gesundheitlichen Effekte der Alternativprodukte zu prüfen.
Die am 12. August 2015 online in der Fachzeitschrift "British Medical Journal" veröffentlichte Studie Intake of saturated and trans unsaturated fatty acids and risk of all cause mortality, cardiovascular disease, and type 2 diabetes: systematic review and meta-analysis of observational studies von Russell de Souza et al. ist komplett kostenlos erhältlich.
Bernard Braun, 4.7.16
Transparenz über Lobbyismus und Interessenkonflikte im Gesundheitswesen: Ein Schritt vor, zwei Schritte zurück!
 Nachdem es jahrzehntelang zu den bestgehütesten Geheimnissen der Hersteller und Verordner von Gesundheitsgütern gehörte, mit welchen und wie viel Mitteln erstere Ärzte, Krankenhäuser oder auch Selbsthilfegruppen vom Nutzen ihrer Produkte zu überzeugen versuchten, wurde und wird dies beginnend in den USA und unter dem Einfluss des öffentlichen Drucks zunehmend transparenter.
Nachdem es jahrzehntelang zu den bestgehütesten Geheimnissen der Hersteller und Verordner von Gesundheitsgütern gehörte, mit welchen und wie viel Mitteln erstere Ärzte, Krankenhäuser oder auch Selbsthilfegruppen vom Nutzen ihrer Produkte zu überzeugen versuchten, wurde und wird dies beginnend in den USA und unter dem Einfluss des öffentlichen Drucks zunehmend transparenter.
In Deutschland begann dies im Jahr 2008 mit einem "sanktionsbewehrten" Kodex des Vereins "Freiwillige Selbstkontrolle für die Arzneimittelindustrie e.V. (FSA)", der seit 2009 auch in Gestalt von ersten groben Informationen über die Zuwendungen an Patientenorganisationen umgesetzt wurde. Mit den seit März 2016 in einer durchsuchbaren Datenbank auf der FSA-Website veröffentlichten Daten der Pharmaunternehmen über Empfänger, Höhe und Zweck der Zuwendungen an Selbsthilfegruppen im Jahr 2015 findet die Transparenz mit 1.415 Einträgen einen vorläufigen Endpunkt. Dort findet man, dass alle Patientenorganisationen 2015 rund 5,8 Millionen Euro von Pharmaunternehmen erhielten und wie viel Euro z.B. von welchen Antidiabetika-Herstellern an Diabetes-Selbsthilfegruppen gezahlt wurden.
Vorläufig deshalb, weil die FSA in einer Pressemitteilung vom 31. März 2016 für ihre Mitgliedsunternehmen ankündigt "noch in der ersten Jahreshälfte 2016 analog zum Kodex Patientenorganisationen alle Zuwendungen an Ärzte sowie weitere Angehörige der Fachkreise und medizinischen Einrichtungen" zu veröffentlichen. Man kann sich also schon einmal den 1. Juli 2016 als Transparenzmerktag in den Kalender eintragen!
Trotz dieser Fortschritte bei der Transparenz über den Lobbyismus der Pharmaindustrie besteht aber leider kein Grund (selbst)zufrieden zu sein und sich anderen Fragen und Problemen zuzuwenden. Dies liegt zum einen daran, dass es eine vergleichbare Transparenz über die Aktivitäten der Hersteller anderer Gesundheitsgüter, also z.B. der Geräte für bildgebende Diagnostik oder von Hilfsmitteln (z.B. Blutzuckermessgeräte, Rollstühle) nicht gibt - noch nicht einmal Pläne oder einen Kodex.
Zum anderen zeigen zwei aktuell veröffentlichte Studien, dass sich sowohl Pharmaunternehmen als auch die anderen so genannten "biomedical companies" mittlerweile auf andere und möglicherweise sogar wirksamere Mittel und Wege des Lobbyismus für ihre Produkte konzentrieren für die es bis jetzt kaum Transparenz gab und gibt.
Eine von kanadischen WissenschaftlerInnen durchgeführte Untersuchung der im Jahr 2012 von 95 nationalen und internationalen medizinischen Fachorganisationen erstellten 290 Behandlungsleitlinien, die für Interessenten und Nutzer auf der viel genutzten und geschätzten Website des "National Guideline Clearinghouse" veröffentlicht wurden, kommt zu folgenden Ergebnissen:
• 63% der Leitlinienverfasser geben auf ihrer Website oder in einer von den WissenschaftlerInnen durchgeführten Befragung an, finanzielle Mittel von Herstellern erhalten zu haben, deren Produkte in den Leitlinien empfohlen oder auch nicht empfohlen wurden.
• Nur 1% der Leitlinienverfasser schließen definitiv jegliche finanzielle Beziehungen zu Herstellern und damit dadurch existierende Interessenkonflikte aus.
• Da an dieser Stelle häufig eingewandt wird, finanzielle Unterstützung müsse nicht zwangsläufig dazu führen, dass die Verkaufsinteressen der zahlenden Hersteller bedient werden, ist ein weiteres Ergebnis dieser Untersuchung wichtig: Die Behandlungsleitlinien der Organisationen mit rigiden Interessenkonflikt-Regelungen (was dies im Detail bedeutet, lohnt sich nachzulesen) geben relativ weniger positive (-9%) und mehr negative (+32%) Empfehlungen für patentierte biomedizinische Produkte als Organisationen ohne solche Regelungen. Organisationen mit Interessenkonfliktregelungen veröffentlichen auch deutlich mehr (+31%) Hinweise auf direkte fianzielle Zuwendungen und finanzielle Beziehungen von Mitgliedern ihrer Leitlinien-Arbeitsgruppen (+36%) als solche ohne solche Regelungen.
Da anzunehmen ist, dass derartige Varianten des Lobbyismus nicht nur bei den hier untersuchten Organisationen und den 290 untersuchten Behandlungsleitlinien auf der Clearinghouse-Website stattfinden, muss man davon ausgehen, dass das berufliche Handeln eines beträchtlichen Anteils der Ärzte, die sich versuchen evidenzbasiert oder leitliniengerecht zu verhalten, möglicherweise zum Nachteil oder auch nur nicht zum Vorteil (falls ein nicht empfohlenes Produkt nützlicher wäre) ihrer PatientInnen, durch die Hersteller beinflusst wird.
Dass aber die Intransparenz über den Lobbyismus der Arzneimittelhersteller in Deutschland trotz FSA nicht verschwunden ist und sich möglicherweise nicht nur auf die Einflussnahme auf Behandlungsempfehlungen konzentriert, zeigt eine im März 2016 erschienene Studie über das Verfahren zur Nutzenbewertung von neuen Arzneimitteln für in der Gesetzlichen Krankenversicherung versicherte PatientInnen.
Zum Hintergrund: Das Arzneimittelmarktneuordnungsgesetz (AMNOG) aus dem Jahr 2011 hat eine frühe Nutzenbewertung für neue Arzneimittel eingeführt. Neue Wirkstoffe müssen, um in den späteren Preisverhandlungen zwischen den Herstellern und dem GKV-Spitzenverband einen möglichst hohen Preis erzielen zu können, einen gegenüber der bisherigen Therapie (so genannte zweckmäßige Therapie) zusätzlichen Nutzen haben. Dieser muss vom Hersteller per Dossier belegt werden. Das "Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)" wertet diese Unterlagen wissenschaftlich aus und gibt dem "Gemeinsamen Bundesausschuss (G-BA)" als gesetzlichem Beschlussorgan eine auf bestverfügbare Evidenz gestützte Empfehlung. Der G-BA führt darüber eine Anhörung von verschiedenen externen ExpertInnen aus den je nach Indikation betroffenen Fachgesellschaften und aus der Arzneimittelkommission der deutschen Ärzteschaft (AKdÄ) durch und entscheidet letztlich in einem nichtöffentlichen Fachausschuss.
Wie die Stellungnahmen der externen ExpertInnen in den 136 zwischen 2011 und August 2015 abgeschlossenen Verfahren zur Nutzenbewertung ausfielen und wie sie sich auf die Entscheidungen des G-BA auswirkten, untersuchte nun die hier näher betrachtete Studie des IGES-Instituts.
Die wesentlichen Ergebnisse lauten:
• Die ExpertInnen aus den Fachgesellschaften sahen in den neuen Wirkstoffen wesentlich häufiger einen Zusatznutzen als die ExpertInnen der AKdÄ. Während die AKdÄ in 18% der Fälle den Zusatznutzen höher bewertet als das IQWiG und sich in 64% der Fälle dessen Votum anschließt, bewerten die Fachgesellschaften-ExpertInnen den Zusatznutzen in 84% der Fälle höher als das IQWiG und stimmen dessen Votum nur in 14% der Fälle zu.
• Wenn es um so genannte patientenrelevante Endpunkte ging, widersprachen in 83% der Fälle die Fachgesellschafts-ExpertInnen der Einschätzung des IQWiG, was die AKdÄ-ExpertInnen in 63% der Fälle taten. In diesem Zusammenhang ist eine andere Beobachtung der Studie interessant und wichtig: Obwohl Vertreter der unterschiedlichsten Patientenorganisationen bei der Bewertung in öffentlicher und nichtöffentlicher Sitzung beteiligt sind (auch im Fachausschuss allerdings gemäß der gesetzlichen Bestimmungen zur Patientenvertretung im G-BA nicht an der Entscheidung), gibt es über ihre Voten keine Veröffentlichungen.
• Auch wenn dies kein kausaler Beleg für den Einfluss der ExpertInnenvoten auf die Entscheidung über den Zusatznutzen ist, folgt der G-BA deutlich häufiger den AKdÄ- als den Fachgesellschaftsvoten. In den Fällen wo die ExpertInnen den Zusatznutzen höher als das IQWiG bewerten, folgt der G-BA 75% der AKdÄ- und 46% der Fachgesellschaftsvoten. Bei Kontroversen um die patientenrelevanten Endpunkte beträgt das Verhältnis 46% zu 24%.
• Als Erklärung für die vielfach unterschiedlichen Voten bieten sich mehrere an: Zum einen folgen ExpertInnen der Fachgesellschaftren häufig praktischen Behandlungserfahrungen und AKdÄ-ExpertInnen eher der in methodisch hochwertigen Studien ermittelten Evidenz für den Nutzen bestimmter Arzneimittel. Zum anderen aber stellt der Bremer Pharmakologe und das AKdÄ-Vorstandsmitglied Bernd Mühlbauer fest: "Viele der Mitglieder aus den Fachgesellschaften sitzen in Advisory-Boards der Hersteller und sind auch sonst vielfach mit ihnen verbunden" - was ihre Neutralität erheblich beeinträchtige.
Ob das zuletzt Geäußerte zutrifft und ob dies für einige AKdÄ-ExpertInnen nicht auch zutrifft, müsste eigentlich spätestens die FSA-Veröffentlichung über die "Zuwendungen
an weitere Angehörige der Fachkreise und medizinischen Einrichtungen" offenbaren. Umso gespannter kann man ihr entgegensehen.
Die 132 Seiten umfassende und sehr materialreiche IGES-Studie Auswirkungen von Stellungnahmen der Wissenschaft in der Nutzenbewertung von Arzneimitteln von H. Bleß et al. ist komplett kostenlos erhältlich. Mustergültig ist in dem untersuchten Zusammenhang der Hinweis, dass sie im Auftrag von Takeda Pharma Vertrieb erstellt wurde.
Die 16-seitige Studie Financial Relationships between Organizations That Produce Clinical Practice Guidelines and the Biomedical Industry: A Cross-Sectional Study von Paul Campsall, Kate Colizza, Sharon Straus und Henry T. Stelfox ist in der Fachzeitschrift "PLOS Medicine" (2016; 13 (5)) erschienen und ebenfalls komplett kostenlos erhältlich.
Bernard Braun, 11.6.16
USA: Zu viele Früherkennungsuntersuchungen trotz guter Leitlinien
 Die U.S. Preventive Services Task Force (USPSTF), ein unabhängiges Expertengremium für Fragen der evidenzbasierten Prävention hat im Jahr 2009 bzw. 2012 überarbeitete Versionen ihrer Leitlinien für die Früherkennungsuntersuchungen auf Brustkrebs und Gebärmutterhalskrebs veröffentlicht. Darin wurde die aktuelle Evidenz zu Nutzen und Schaden berücksichtigt. Zu den Neuerungen zählen die Empfehlungen, das Mammographie-Screening mit 50 statt mit 40 Jahren zu beginnen und ein zweijährliches statt einem jährlichen Intervall einzuhalten.
Die U.S. Preventive Services Task Force (USPSTF), ein unabhängiges Expertengremium für Fragen der evidenzbasierten Prävention hat im Jahr 2009 bzw. 2012 überarbeitete Versionen ihrer Leitlinien für die Früherkennungsuntersuchungen auf Brustkrebs und Gebärmutterhalskrebs veröffentlicht. Darin wurde die aktuelle Evidenz zu Nutzen und Schaden berücksichtigt. Zu den Neuerungen zählen die Empfehlungen, das Mammographie-Screening mit 50 statt mit 40 Jahren zu beginnen und ein zweijährliches statt einem jährlichen Intervall einzuhalten.
Die Früherkennung auf Gebärmutterhalskrebs soll nicht vor dem 21. Lebensjahr beginnen, unabhängig vom Sexualverhalten. Frauen im Alter von 21 bis 30 Jahren sollen zytologische Abstrichuntersuchungen in dreijährlichen Abständen angeboten werden und zusätzliche HPV-Testung alle 5 Jahre oder Weiterführung der 3-jährlichen Untersuchung bis zum 65. Lebensjahr.
Die überarbeiteten Empfehlungen sollen das Verhältnis von Nutzen und Schaden günstiger gestalten, insbesondere die Zahl falsch positiver Befunde und unnötiger Biopsien mindern.
Wie sich die Veränderungen in den Leitlinien auf die Haltung der Ärzte und ihre Vorgehensweisen ausgewirkt haben, ist das Thema einer kürzlich veröffentlichten Studie.
Per Internet und per Brief gaben im Jahr 2014 385 primärversorgende Ärzte aus 4 Ärztenetzwerken Auskunft über ihre Haltungen und Einschätzungen zu den Früherkennungsuntersuchungen sowie auf Veränderungen ihrer Praxis als Reaktion auf die veränderten Leitlinien.
Die Mehrzahl der Ärzte bezeichnete das Mammographie-Screening bei Frauen im Alter von 40 bis 75 Jahren und die Zell-Abstrichuntersuchung bei Frauen im Alter von 21 bis 64 Jahren als effektiv zur Senkung der Krebssterblichkeit. Die Leitlinien der USPSTF wurden zwar als einflussreich anerkannt. Trotzdem gaben beim Brustkrebs-Screening 75.7% und beim Gebärmutterhalskrebs-Screening 41.2 % an, mehr Untersuchungen zu empfehlen oder zu veranlassen als in den Leitlinien vorgesehen.
Bezüglich der Brustkrebsfrüherkennung empfehlen 40% eine regelmäßige Mammographie bei Frauen zwischen 40 und 49 Jahre, 32% eine jährliche und 8% eine zweijährliche Untersuchung; mehr als die Hälfte gibt an, die Optionen mit den Patientinnen zu besprechen. 50 bis 75-jährigen Frauen empfehlen knapp 2/3 der Ärzte die jährliche und nur 8% die zweijährliche Mammographie; 13 % besprechen die Optionen.
Ein nennenswerter Anteil von Ärzten empfiehlt die Mammographie auch 30 bis 39-jährigen Frauen (3,2% jährlich, 0,8% zweijährlich) und Frauen von 75 oder mehr Jahren (16% jährlich, 8,7% zweijährlich).
Bei der Gebärmutterhalskrebs-Früherkennung empfehlen 21% der Ärzte die Abstrichuntersuchung sexuell aktiven Frauen unter 21 Jahren. 22% empfehlen die Untersuchung für Frauen im Alter 29 Jahren in jährlichen statt dreijährlichen Intervallen.
Als Gründe gaben für das Abweichen von den Empfehlungen der USPSTF geben Ärzte an: Bedenken der Patienten bezüglich der Leitlinien, anderer Meinung zu sein, als die Leitlinien, Qualitätsmaße, die nicht mit den Leitlinien-Empfehlungen übereinstimmen, Befürchtung von Kunstfehler-Prozessen und unzureichende Zeit für das Gespräch mit den Patientinnen.
US-amerikanische primärversorgende Ärzte halten sich somit nicht durchgehend an die Empfehlungen der nationalen Früherkennungs-Leitlinien, veranlassen Früherkennungsuntersuchungen, die mehr Schaden als Nutzen erbringen und tragen zur Überversorgung bei.
Haas JS, Sprague BL, Klabunde CN, et al. Provider Attitudes and Screening Practices Following Changes in Breast and Cervical Cancer Screening Guidelines. J Gen Intern Med 2015 Abstract
David Klemperer, 19.8.15
Wissenschaftliche Fachgesellschaften: Eigeninteressen vor Evidenz?
 Führt eine neue Behandlung oder Vorgehensweise im Vergleich zum bisherigen Standard zu besseren Ergebnissen, sollte dies unmittelbar in die Praxis umgesetzt werden. Die besseren Vorgehensweisen sollten in die Praxis "diffundieren" und die überholten aus der Praxis verschwinden ("undiffusion"). Der Begriff "undiffusion" ist dem Konzept von Rogers nachempfunden, der das Konzept der Diffusion von Innovationen entwickelt hat (Diffusionstheorie). Vielleicht macht es in deutscher Übersetzung Sinn vom Hineindiffundieren von Innovationen in ein System und dem Hinausdiffundieren überholter Praktiken aus dem System zu sprechen.
Führt eine neue Behandlung oder Vorgehensweise im Vergleich zum bisherigen Standard zu besseren Ergebnissen, sollte dies unmittelbar in die Praxis umgesetzt werden. Die besseren Vorgehensweisen sollten in die Praxis "diffundieren" und die überholten aus der Praxis verschwinden ("undiffusion"). Der Begriff "undiffusion" ist dem Konzept von Rogers nachempfunden, der das Konzept der Diffusion von Innovationen entwickelt hat (Diffusionstheorie). Vielleicht macht es in deutscher Übersetzung Sinn vom Hineindiffundieren von Innovationen in ein System und dem Hinausdiffundieren überholter Praktiken aus dem System zu sprechen.
Im JAMA Internal Medicine wurden am 15.3.2015 3 Studien zum Thema "undiffusion of established practices" veröffentlicht. Diese Studien zeigen, dass der Vorgang der "undiffusion", also die Abkehr von überholten Praktiken, häufig nicht geradlinig verläuft, zum Nachteil der Patienten.
Die Aufgabe von medizinischen Fachgesellschaften besteht darin, neues wissenschaftliches Wissen zu verbreiten und zu einer bestmöglichen Versorgung der Patienten beizutragen. Sie spielen somit eine entscheidende Rolle beim Transfer von Evidenz in die Praxis.
Anhand von 20 Forschungsergebnissen, die eine Abkehr von der bisherigen Praxis nahelegten, hat eine australische Forschergruppe untersucht, inwieweit medizinische Fachgesellschaften diesem Auftrag nachkommen. Sie überprüften, ob Fachgesellschaften in ihren ersten Stellungnahmen nach Veröffentlichung der entsprechenden Studie, die neuen Erkenntnisse befürwortete oder die Beibehaltung des bisherigen überholten Standards empfahlen.
Drei Beispielen seien genannt.
• Die Hormontherapie in den Wechseljahren galt aufgrund der Ergebnisse einer Kohortenstudie als effektiv in der Minderung des Herzinfarktrisikos. Eine randomisierte kontrollierte Studie (RCT) aus dem Jahr 1998 widerlegte dieses Ergebnis, eine weitere RCT aus 2002 zeigte gravierende Schäden auf.
• Das Einsetzen von Paukenröhrchen (Tympanostomie), ist eine lange geübte Praxis bei chronischer Mittelohrentzündung bei Kindern zur Verhinderung von Entwicklungsstörungen, die sich allein auf pathophysiologische Annahmen gründete. Eine RCT aus 2001 ergab, dass der Eingriff ineffektiv ist.
• Das Einsetzen einer Gefäßprothese (Stent) bei stabiler koronare Herzkrankheit galt als effektiv in der Minderung des Sterberisikos und des Herzinfarktrisikos. Die Annahme war abgeleitet aus der in RCTs erwiesenen Effektivität des Stents bei der akuter koronarer Herzkrankheit. Eine RCT aus dem Jahr 2007 widerlegte diese Annahme für die nicht-akute, stabile koronare Herzkrankheit (s.a. Forum).
Bei den 20 Beispielen handelt es sich um 12 medizinische Therapien, 5 prozedurale Standards und 3 Früherkennungsuntersuchungen.
Ausgewertet wurden insgesamt 156 Reaktionen von Fachgesellschaften, davon 77 Leitlinien, 54 Stellungnahmen, 17 Pressemitteilungen, 5 Reports und 3 Reviews.
In 77 der Reaktionen befürworteten die jeweiligen Fachgesellschaften den etablierten (aber überholten) Standard, 31 waren neutral und 48 unterstützten die neuen Erkenntnisse.
Das alle oder zumindest einige der Patienten weiterhin nach dem bisherigen Standard behandelt werden sollten, war die Aussage von 85 Reaktionen, 23 waren diesbezüglich neutral und 48 empfahlen, keinen Patienten wie bisher zu behandeln.
Vorab waren die bisherigen Standards danach bewertet worden, ob sie für die Mitglieder der Fachgesellschaften von geringer, mittlerer oder hoher Wichtigkeit waren. Der Widerstand gegen Veränderung war bei hoher Bedeutung für die Mitglieder deutlich stärker.
Die Untersuchung zeigt somit, dass medizinische Fachgesellschaften an etablierten aber durch neue Evidenz widerlegten oder in Frage gestellten Praktiken häufig festhalten, und zwar in besonderem Maße, wenn es sich um für sie selbst wichtige Praktiken handelt. Das Evidenzniveau zeigt keinen Einfluss auf die Urteilsbildung.
Wang MM, Gamble G, Grey A. Responses of specialist societies to evidence for reversal of practice. JAMA Internal Medicine 2015 Abstract
In einer weiteren Studie zeichnen Eagle et al. einige Beispiele der Hinein- und Hinausdiffusion von Untersuchungsmethoden in der perioperativen Medizin in den letzten 3 Jahrzehnten nach, so z.B. den "Aufstieg und Fall" der präoperativen Untersuchung auf das Vorliegen einer koronaren Herzkrankheit bei Patienten, die keine Herzbeschwerden haben.
Eagle KA, Vaishnava P, Froehlich JB. Perioperative cardiovascular care for patients undergoing noncardiac surgical intervention. JAMA Internal Medicine 2015. Abstract
Niven etv al. belegen mit den Daten eines großen Registers die über Jahre allmähliche Zunahme einer strikten Blutzuckerkontrolle bei Patienten auf Intensivstationen nach Veröffentlichung einer Studie im Jahr 2001, die eine Minderung der Sterblichkeit bei strikter Blutzucker-Kontrolle zu ergeben schien. Nach Veröffentlichung einer größeren und verlässlicheren Studie im Jahr 2009, die eine Erhöhung der Sterblichkeit bei strikter Blutzucker-Kontrolle ergab, stoppte der bis dahin kontinuierliche Anstieg plötzlich, ohne aber zu sinken.
Niven DJ, Rubenfeld GD, Kramer AA, et al. Effect of published scientific evidence on glycemic control in adult intensive care units. JAMA Internal Medicine 2015. Abstract
In einem Kommentar weist Frank Davidoff vom Dartmouth Institute auf das geringe Interesse der Forschung am Hinausdiffundieren überholter Praktiken aus dem Versorgungssystem hin. Eine auf rationaler Analyse beruhende Urteilsbildung scheine bei Ärzten (wie bei den meisten Menschen) und ihren Fachgesellschaften anfällig für Bias zu sein, wie Leugnung, Peer pressure, Optimismus, Patientenerwartungen und finanzielle Erwägungen. Auch die Verlustaversion spiele eine Rolle.
Um die Notwendigkeit des Hinausdiffundierens zu minimieren, empfiehlt er die schrittweise Einführung von Innovationen unter Studienbedingungen. Weiterhin sollten Studien untersuchen, ob die Interventionseffekten Heterogenität zeigen, also in unterschiedlichen Untergruppen von Patienten unterschiedlich ausfallen.
Davidoff F. On the undiffusion of established practices. JAMA Internal Medicine 2015 Abstract
David Klemperer, 19.8.15
2002-14: Persistenz der Unterrepräsentation von Frauen, Älteren und ethnischen Minderheiten in kardiologischen RCTs und Leitlinien
 Die Ergebnisse randomisierter kontrollierter Studien gelten seit Jahren, und dies immer mehr als eine der wichtigsten Grundlagen von evidenzbasierter gesundheitlicher Behandlung mit Hilfe von wissenschaftlichen Behandlungs-Leitlinien. Umso wichtiger ist damit aber die methodische Validität und Reliabilität dieser Studien. Dazu gehört, dass die TeilnehmerInnen solcher Studien möglichst exakt der aller mit dem untersuchten Medikament oder der Methode behandelten PatientInnen entspricht. Platt ausgedrückt: Erkenntnisse zur Wirksamkeit einer bestimmten Medikamentendosis, die mit jungen oder mit mittelaltrigen Personen gewonnen worden sind, müssen diese Wirkung nicht ohne weiteres bei älteren oder jugendlichen PatientInnen erzielen.
Die Ergebnisse randomisierter kontrollierter Studien gelten seit Jahren, und dies immer mehr als eine der wichtigsten Grundlagen von evidenzbasierter gesundheitlicher Behandlung mit Hilfe von wissenschaftlichen Behandlungs-Leitlinien. Umso wichtiger ist damit aber die methodische Validität und Reliabilität dieser Studien. Dazu gehört, dass die TeilnehmerInnen solcher Studien möglichst exakt der aller mit dem untersuchten Medikament oder der Methode behandelten PatientInnen entspricht. Platt ausgedrückt: Erkenntnisse zur Wirksamkeit einer bestimmten Medikamentendosis, die mit jungen oder mit mittelaltrigen Personen gewonnen worden sind, müssen diese Wirkung nicht ohne weiteres bei älteren oder jugendlichen PatientInnen erzielen.
Deshalb gibt es seit Jahren oder gar Jahrzehnten warnende Hinweise auf derartige Diskrepanzen zwischen Studien- und NormalpatientInnen-Populationen.
So fasste zum Beispiel eine im Jahr 2002 veröffentlichte Studie über die Zusammensetzung der TeilnehmerInnen in Studien über die Behandlung von Herzinsuffizienz (frei erhältlich: Representation of the Elderly, Women, and Minorities in Heart Failure Clinical Trials FREE von Asefeh Heiat et al. in der Zeitschrift "Archives of Internal Medicine" (162(15)) ihre Erkenntnisse zu den möglichen unerwünschten praktischen Konsequenzen so zusammen: "Clinical trials are focusing on a relatively small segment of the HF (heart failure) population. The consequences of underrepresenting minorities, women, and elderly are unknown but may be particularly important for HF. Future clinical trials should adequately include populations that carry the burden of the disease."
Ein mit zahlreichen Links zu weiteren spezifischen Studien versehener Kommentar fasst den Sachstand im Jahr 2011 so zusammen: "A case in point is HF, which is overwhelmingly a disease of old age. More than 85% of patients hospitalized with HF are 65 years and older; nearly three-quarters of those individuals are 75 years and older. However, clinical trials assessing treatment modalities in patients with HF published before the year 2000 frequently excluded older patients.
In this issue of the Archives ( siehe den komplett kostenlos zugänglichen Aufsatz von Cherubini et al. The Persistent Exclusion of Older Patients From Ongoing Clinical Trials Regarding Heart Failure in "Archives of Internal Medicine" (2011;171(6): 550-556)) and colleagues provide convincing evidence that the underrepresentation of elderly men and women in clinical trials of cardiovascular disease remains a continuing concern. On the basis of data extracted from the World Health Organization Clinical Trials Registry, more than one-quarter of 251 ongoing clinical trials of HF were found to exclude study participants based on explicit age-based criteria." (siehe dazu das Abstract zu Age-Based Exclusions From Cardiovascular Clinical Trials: Implications for Elderly Individuals (and for All of Us). Comment on 'The Persistent Exclusion of Older Patients From Ongoing Clinical Trials Regarding Heart Failure' von Jerry H. Gurwitz et al. in "Archives of Internal Medicine" (2011;171(6): 557-558)).
Weitere drei Jahre später kommt ein am 29. September 2014 in der Fachzeitschrift "JAMA Internal Medicine" veröffentlichter Forschungsbrief zur Repräsentanz von Frauen, Älteren und ethnischen Minderheiten in den RCTs, die in den Leitlinien zweier us-amerikanischen kardiologischen Fachgesellschaften für drei häufige kardiologische Erkrankungen (darunter erneut die Herzinsuffizienz) von zentraler Bedeutung sind, zu folgendem Ergebnis:
• Trotz kleiner Verbesserungen belief sich der Frauenanteil in allen spezifischen RCTs im Moment auf 30%. In den 1980er betrug er 24%, stieg in den 1990er auf 28% und lag zwischen 2000 und 2009 bei 31%. In Studien über das Vorhofflimmern sinkt aber der Frauenanteil seit Jahren.
• Zur ethnischen Zusammensetzung machen zunächst nur 23,4% aller RCTs überhaupt Angaben - allerdings mit positiver Tendenz. In den Studien mit solchen Angaben waren je nach Erkrankung zwischen 73% und 86% der TeilnehmerInnen Weiße, was zumindest für die USA ein enormer Unterschied zur Wirklichkeit ist. Hinzu kommt, dass 94% aller RCTs zu diesen Erkrankungen nur PatientInnen aus Nordamerika oder Europa umfassten. Und selbst wenn es afrikanische TeilnehmerInnen gab (in 4% aller Studien) kamen diese dann ausschließlich aus Südafrika.
• In nur 2% der Studien waren die TeilnehmerInnen im Durchschnitt 75 Jahre alt oder älter, d.h. in einem Alter in dem der Anteil von Personen, die an einer der drei Erkrankungen leiden und behandelt werden müssen, relativ hoch ist.
Die Schlussfolgerung ähnelt stark der weiter oben zitierten aus dem Jahr 2002, der Appell an zukünftige Forschung klingt allerdings schon etwas ohnmächtig: "These findings raise concerns about clinical trial enrollment and the applicability of the guidelines in these underrepresented populations. Investigators should enroll and report more women, elderly patients, and minorities in future trials to improve the evidence base for patient care as well as the professional society guidelines."
Der "Research Letter" Underrepresentation of Women, Elderly Patients, and Racial Minorities in the Randomized Trials Used for Cardiovascular Guidelines von Muhammad Rizwan Sardar et al. ist in der Zeitschrift "JAMA Internal Medicine" online first am 29. September erschienen.
Bernard Braun, 3.10.14
Stabile KHK und PCI 4: Dramatische Fehleinschätzung des Nutzens auf Seiten der Patienten
 Dieser Beitrag befasst sich mit der vierten von 4 neuen Studien über die perkutane Intervention bei stabiler koronarer Herzkrankheit, die ersten 3 sind am 25.8.2014 im JAMA Internal Medicine erschienen, die 4. am 8.9.2014 im British Medical Journal.
Dieser Beitrag befasst sich mit der vierten von 4 neuen Studien über die perkutane Intervention bei stabiler koronarer Herzkrankheit, die ersten 3 sind am 25.8.2014 im JAMA Internal Medicine erschienen, die 4. am 8.9.2014 im British Medical Journal.
Zum Verständnis der Studien ist wesentlich, dass die perkutane Intervention (PCI), also die Aufdehnung einer verengten Herzkranzarterie mit Einsetzen eines Stents, bei Patienten ohne oder mit leichten Angina pectoris-Beschwerden ("stabile KHK") weder das Herzinfarktrisiko noch das Sterberisiko senkt, wenn sie zusätzlich zur in jedem Fall erforderlichen "optimalen medikamentösen Therapie" (OMT) durchgeführt wird. Die PCI hat lediglich einen eher geringen Effekt auf etwaige Angina pectoris-Beschwerden.
Patienten ist dies zumeist nicht bewusst: Es besteht eine therapeutische Fehleinschätzung ("therapeutic misconception"), in deren Folge der Patient eine Behandlung erhält, die er bei zutreffender Information abgelehnt hätte. Zur ausführlicheren Einführung in die Problematik überflüssiger Stents siehe Forum Beitrag.
In einer Querschnittstudie untersuchten Kureshi et al., wie Patienten die Dringlichkeit und den Nutzen einer gerade durchgeführten perkutanen Intervention einschätzten und wie sich die Einschätzung zwischen Krankenhäusern und Untersuchern unterschied.
Die Studie wurde zwischen 2009 und 2011 in neun Universitätskliniken und großen kommunalen Krankenhäusern in den USA durchgeführt. Dabei wurden 991 Patienten mit stabiler koronarer Herzkrankheit befragt, die 4 bis 6 Stunden zuvor eine PCI erhalten hatten. Der Kardiologe war nicht anwesend.
44% der Patienten hatten früher schon einmal eine PCI erhalten; 85% hatten vor der PCI Angina-pectoris-Symptome angegeben.
Die 135 Kardiologen waren im Durchschnitt 50,7 Jahre alt und hatten durchschnittlich 17,6 Jahre Praxiserfahrung; 127 waren männlich, 8 weiblich.
Die Patienten wurden gefragt, ob es sich bei der PCI um einen dringenden oder geplanten (elektiven) Eingriff gehandelt habe. Zur Überprüfung ihres Wissens erhielten sie eine Auswahl an Antwortmöglichkeiten zum Ankreuzen.
Die Ergebnisse lauten:
20% der Patienten bezeichneten die PCI als dringend, obwohl es sich um einen geplanten Eingriff handelte. Der Anteil in den Krankenhäusern lag zwischen 4 und 38%.
Als Nutzen gaben die Patienten an (in Klammern der niedrigste und höchste Wert in den Krankenhäusern):
• Verlängerung des Lebens 90% (80-97%)
• künftige Herzinfarkte verhüten 88% (79-97%),
• das Leben retten 69% (31-85%)
• Linderung von Symptomen 67% (52-87%)
Nur 1% gab zutreffend die Symptomlinderung als einzigen Nutzen an.
Die unterschiedlichen Vorgehensweisen beim Einholen des Einverständnisses auf Ebene der Krankenhäuser beeinflussten das Antwortverhalten nicht. Unterschiede waren vielmehr auf die einzelnen Ärzte zurückzuführen.
Fazit
Die Studie, durchgeführt an Patienten, die vor kurzem eine PCI erhalten hatten, bestätigt und ergänzt das Wissen darüber, dass die meisten Patienten mit stabiler koronarer Herzkrankheit grundlegend falsche Vorstellungen über den Nutzen der PCI haben und fälschlich annehmen, Herzinfarkt vermeiden und die Lebenserwartung verlängern zu können. 1% beantwortete die Frage nach dem Nutzen zutreffend.
Auch hier wird offensichtlich, dass der Prozess der Aufklärung im Sinne des Shared Decision Making zu gestalten ist:
- Nutzen und Risiken der PCI müssen zutreffend, klar und nicht-direktiv kommuniziert werden.
- Der Arzt muss das Verständnis prüfen.
- Der Patient muss die Gelegenheit erhalten, seine Präferenz bezüglich der PCI zu klären.
Kureshi F, Jones PG, Buchanan DM, et al. Variation in patients' perceptions of elective percutaneous coronary intervention in stable coronary artery disease: cross sectional study. BMJ 2014;349 Abstract
David Klemperer, 13.9.14
Stabile KHK und PCI 3: Nutzlose Stents als Folge überflüssiger Herzkatheteruntersuchungen
 Dieser Beitrag befasst sich mit der dritten von 4 neuen Studien über die perkutane Intervention bei stabiler koronarer Herzkrankheit, die ersten 3 sind am 25.8.2014 im JAMA Internal Medicine erschienen, die 4. am 8.9.2014 im British Medical Journal.
Dieser Beitrag befasst sich mit der dritten von 4 neuen Studien über die perkutane Intervention bei stabiler koronarer Herzkrankheit, die ersten 3 sind am 25.8.2014 im JAMA Internal Medicine erschienen, die 4. am 8.9.2014 im British Medical Journal.
Zum Verständnis der Studien ist wesentlich, dass die perkutane Intervention (PCI), also die Aufdehnung einer verengten Herzkranzarterie mit Einsetzen eines Stents, bei Patienten ohne oder mit leichten Angina pectoris-Beschwerden ("stabile KHK") weder das Herzinfarktrisiko noch das Sterberisiko senkt wenn, wenn sie zusätzlich zur in jedem Fall erforderlichen "optimalen medikamentösen Therapie" (OMT) durchgeführt wird. Die PCI hat lediglich einen eher geringen Effekt auf etwaige Angina pectoris-Beschwerden. Patienten ist dies zumeist nicht bewusst, es besteht eine therapeutische Fehleinschätzung ("therapeutic misconception"), in deren Folge der Patient eine Behandlung erhält, die er bei zutreffender Information abgelehnt hätte. Zur ausführlicheren Einführung in die Problematik überflüssiger Stents siehe Forum Beitrag.
Bei einem nennenswerten Anteil der Patienten, die eine geplante (elektive) perkutane Intervention (Dehnung einer verengten Herzkranzarterie, zumeist mit Einsetzen eines Stents) erhalten, ist der Eingriff unangemessen (inappropriate).
Als Maß für die Angemessenheit der PCI hat eine Task Force der American College of Cardiology Foundation im Jahr 2012 Kriterien für die klinische Indikation veröffentlicht (Link). Nach diesen Kriterien wird eine PCI als unangemessen bezeichnet, wenn es unwahrscheinlich ist, dass sie den Gesundheitszustand (Symptome, Funktion, Lebensqualität) oder die Lebenserwartung des Patienten verbessert.
Eine frühere Studie (Chan et al. 2011) hatte gezeigt, dass die PCI in Akutsituationen (z.B. Herzinfarkt) fast immer angemessen war, in nicht-akuten Situationen jedoch in knapp der Hälfte der Fälle die Indikation unangemessen bzw. unklar war. Auf Krankenhauseben lag der Anteil unangemessener PCIs zwischen 0 und 55%.
In einer neuen Studie untersuchten Bradley et al. den Zusammenhang zwischen der Patientenauswahl für die geplante (elektive) diagnostische Koronarangiographie und der Angemessenheit der PCI.
Der Untersuchung lag die Annahme zugrunde, dass Krankenhäuser, die einen hohen Anteil von beschwerdefreien Patienten angiographieren auch in größerem Ausmaß unangemessene PCIs durchführen. Die Auswahlentscheidungen zur Koronarangiographie könnten dann als Hebel zur Vermeidung unangemessener PCIs dienen.
Die Daten für die Studie lieferte das CathPCI Registry, dem größten Register für diagnostische Koronarangiographie und für PCI in den USA mit Beteiligung von mehr als 1400 Zentren.
Ausgewertet wurden die Angaben zu 1.225.562 Patienten elektiven Koronarangiographien sowie 203.158 elekiven PCIs, die zwischen 2009 und 2013 in 544 Krankenhäuser durchgeführt wurden.
Die Beurteilung jeder PCI bezüglich der klinischen Indikation erfolgte anhand der oben genannten Kriterien für die Angemessenheit der klinischen Indikation. Jede PCI wurde einer der Kategorien "angemessen", "unsicher", "nicht angemessen" zugeordnet.
308.083 (25.1%) der Koronarangiographien wurden an beschwerdefreien Patienten durchgeführt. Bezogen auf die Krankenhäuser lag der Anteil beschwerdefreier Patienten an der Gesamtzahl zwischen 1% und 73,6%. Für einen beschwerdefreien Patienten mit Verdacht auf eine koronare Herzkrankheit unterscheidet sich somit die Wahrscheinlichkeit, eine Koronarangiographie zu erhalten, von Krankenhaus zu Krankenhaus ganz erheblich.
Krankenhäuser mit höheren Raten von beschwerdefreien Patienten bei der Koronarangiographie hatten auch höhere Anteile von PCIs, die wegen der Beschwerdefreiheit der Patienten unangemessen waren.
Dieses Ergebnis bestätigt die Annahme, dass die Qualität der Indikationsstellung zur elektiven diagnostischen Koronarangiographie mit der Angemessenheit der PCI zusammenhängt.
Das Phänomen, dass mehr Diagnostik fast zwangsläufig zu mehr Therapie führt aber nicht zu mehr Patientennutzen, wurde schon Mitte der 1980er-Jahre nachgewiesen und als diagnostisch-therapeutische Kaskade bezeichnet (Mold und Stein 1986). Eine diagnostisch-therapeutische Kaskade für Koronarangiographie in dem Sinne, dass eine überflüssige Untersuchung zu einer überflüssigen Therapie führt, wurde in einer früheren Studie belegt (Lucas et al. 2008).
Diese diagnostisch-therapeutische Kaskade ist in erster Linie auf die Fehlannahmen über den Nutzen der PCI auf Seiten der Patienten durch die Fehlinformationen der Ärzte zurückzuführen. Hier liegt ein Hebel zur Lösung des Problems.
Die hier besprochene Studie zeigt, dass die diagnostisch-therapeutische Kaskade auch durch die überlegtere Indikationsstellung zur Koronarangiographie verhindert werden kann. Angesprochen sind hier die im Primärbereich tätigen Ärzte, die Patienten mit KHK nur dann zur Koronarangiographie überweisen sollten, wenn das Ergebnis für die Patienten eine vorteilhaftere Behandlung ermöglichen kann. Nutzen und Risiken sollten bei dieser präferenzsensitiven Entscheidung im Rahmen eines Shared Decision Making vermittelt werden. Die Ärzte sollten dabei den Patienten verdeutlichen, dass mit der PCI Herzinfarkte nicht verhindert werden und das Sterberisiko nicht gesenkt wird.
Bradley SM, Spertus JA, Kennedy KF, et al. Patient selection for diagnostic coronary angiography and hospital-level percutaneous coronary intervention appropriateness: Insights from the national cardiovascular data registry. JAMA Internal Medicine 2014 Abstract
David Klemperer, 9.9.14
Stabile KHK und PCI 2: Kardiologen informieren überwiegend falsch
 Dieser Beitrag befasst sich mit der zweiten von 4 neuen Studien über die perkutane Intervention bei stabiler koronarer Herzkrankheit, die ersten 3 sind am 25.8.2014 im JAMA Internal Medicine erschienen, die 4. am 8.9.2014 im British Medical Journal.
Dieser Beitrag befasst sich mit der zweiten von 4 neuen Studien über die perkutane Intervention bei stabiler koronarer Herzkrankheit, die ersten 3 sind am 25.8.2014 im JAMA Internal Medicine erschienen, die 4. am 8.9.2014 im British Medical Journal.
Zum Verständnis der Studien ist wesentlich, dass die perkutane Intervention (PCI), also die Aufdehnung einer verengten Herzkranzarterie mit Einsetzen eines Stents, bei Patienten ohne oder mit leichten Angina pectoris-Beschwerden ("stabile KHK") weder das Herzinfarktrisiko noch das Sterberisiko senkt wenn, wenn sie zusätzlich zur in jedem Fall erforderlichen "optimalen medikamentösen Therapie" (OMT) durchgeführt wird. Die PCI hat lediglich einen eher geringen Effekt auf etwaige Angina pectoris-Beschwerden. Patienten ist dies zumeist nicht bewusst, es besteht eine therapeutische Fehleinschätzung ("therapeutic misconception"), in deren Folge der Patient eine Behandlung erhält, die er bei zutreffender Information abgelehnt hätte. Zur ausführlicheren Einführung in die Problematik überflüssiger Stents siehe Forum Beitrag.
Goff und Kolleginnen untersuchten, welchen Einfluss Kardiologen auf die unter Patienten verbreitete falsche Einschätzung des Nutzens der perkutanen Intervention (PCI), also der Aufdehnung einer verengten Herzkranzarterie mit Einsetzen eines Stents, bei stabiler koronare Herzkrankheit hat. Dazu analysierten sie die Tonbandaufzeichnungen von 40 Gesprächen über die Entscheidungsfindung zur Koronarangiographie und zur perkutanen Intervention (qualitative Inhaltsanalyse). Diese Gespräche wurden zwischen 2008 und 2012 von 20 Kardiologen geführt, die über 7 bis 31 Jahre Praxiserfahrung verfügten.
Die Patienten waren im Mittel 64 Jahre alt, die Hälfte war wegen Angina pectoris-Beschwerden zugewiesen, die übrigen wegen anderer Fragen, wie z.B. auffälligem Belastungstest.
Die Gesprächsinhalte wurden unter 5 Überschriften wie folgt zusammengefasst.
1. Gründe für die Empfehlung zu Angiographie und PCI
Alle Kardiologen gaben an, warum ihrer Meinung nach eine Angiographie notwendig sei.
20 Patienten waren beschwerdefrei, 11 von ihnen waren - trotzdem - zur Angiographie und PCI zugewiesen. Diesen Patienten gegenüber - die von einer PCI keinen Nutzen zu erwarten hatten - äußerten die Kardiologen zumeist, dass ein Problem vorliege, dass weiter abgeklärt werden müsse.
Die Medikation der meisten Patienten entsprach nicht dem Standard der optimalen medikamentösen Therapie (OMT), einer Behandlungsform, welche die Lebenserwartung und die Lebensqualität der Patienten verbessert In den wenigen Fällen, in denen Kardiologen dies ansprachen, ließen sie die OMT als geringer wertige Maßnahme im Vergleich zu Angiographie und PCI erscheinen.
Einige Kardiologen äußerten als Grund für die Empfehlung zur Angiographie, ihren Wunsch, die Anatomie der Herzkranzgefäße zu kennen ohne jedoch auf die klinische Bedeutung dieses Wissens einzugehen.
2. Nutzen von Angiographie und PCI
Der Nutzen wurde in allen Gesprächen angesprochen.
Nur 2 der 40 Patienten erhielten die zutreffende Information, dass eine PCI Angina-pectoris-Symptome bessern kann aber die Mortalität und das Herzinfarktrisiko nicht mindert.
In 5 Gesprächen gaben die Kardiologen explizit und fälschlich an, dass die PCI einen künftigen Herzinfarkt und den plötzlichen Herztod verhindern könne.
Häufig übertrieben die Kardiologen den Nutzen implizit, indem sie z.B. von Verengungen der Herzkranzgefäße und deren Beseitigung sprachen ohne den klinischen Nutzen zu erwähnen. Dazu benutzen sie Bilder wie "ein verstopftes Rohr durchgängig machen". Teils formulierten sie auch ganz allgemein, dass ein Problem zu lösen sei. Auch kleideten einige Kardiologen ihre Information in ein Verlust-Framing: die Nicht-Durchführung könne zum Tod führen.
3. Risiken von Angiographie und PCI
Die meisten Kardiologen gingen - wenn überhaupt - nur kurz auf die Risiken ein. Eine Quantifizierung der Risiken z.B. für kontrastmittelbedingtes Nierenversagen, war nicht üblich, vielmehr benutzten die Kardiologen qualitative Beschreibungen wie "selten" bzw. "eine extrem sichere Untersuchung" oder auch dass der Nutzen die Risiken bei weitem überwiegen - überwiegend also verharmlosende Formulierungen.
4. Kommunikationsstil des Arztes
Ein Kommunikationsstil, der Patienten eher entmutigte, sich aktiv an der Entscheidung zu beteiligen, wurde in 30 der 40 Gespräche festgestellt. Dazu zählte der Gebrauch von Fachbegriffen ("anatomic lesion", "distal vessel," "pretest likelihood",), sowie den Patienten zu unterbrechen, seine Fragen zu ignorieren, eine Frage zu stellen und die Antwort nicht abzuwarten, auf Anliegen des Patienten nicht einzugehen. Die Kardiologen schienen ein volles Verständnis der Angiographie und der PCI Vorgehensweisen auf Seiten des Patienten vorauszusetzen.
Die Frage, ob der Patient noch Fragen habe, stellten die Kardiologen regelmäßig. In keinem Fall überprüfte der Kardiologe jedoch, ob der Patient die Informationen verstanden hatte. In 14 Gesprächen fanden sich Elemente, die den Patienten dazu ermutigten, sich an der Entscheidung zu beteiligen, wie z.B. Äußern von Verständnis für die Anliegen und Sorgen des Patienten.
5 Beitrag von Patienten und Familienangehörigen zum Gespräch
Die wenigen Patienten, die von sich aus inhaltliche Fragen stellten, erhielten ausführlichere Informationen. Die meisten Patientenfragen bezogen sich jedoch auf technische und organisatorische Aspekte. Die Anwesenheit eines Familienmitglieds ging mit einer höheren Zahl von Fragen einher.
Das Fazit: Die meisten Patienten mit stabiler koronarer Herzkrankheit haben in dieser Studie die für eine Entscheidung relevanten Informationen nicht erhalten. Was die Kardiologen den Patienten mitgeteilt haben, war überwiegend unvollständig, einseitig, verzerrt und falsch. Auch der Kommunikationsstil entsprach zumeist nicht den Erfordernissen für eine informiert Entscheidung. In der Folge stimmen Patienten einer invasiven Behandlung zu, die sie ablehnen würden, wenn sie zutreffend informiert wären.
Goff SL, Mazor KM, Ting HH, et al. How cardiologists present the benefits of percutaneous coronary interventions to patients with stable angina: A qualitative analysis. JAMA Internal Medicine 2014. Abstract
David Klemperer, 9.9.14
Stabile KHK und PCI 1: Schlechte Information - schlechte Entscheidungen, gute Informationen - gute Entscheidungen
 Dieser Beitrag befasst sich mit der ersten von 4 neuen Studien über die perkutane Intervention bei stabiler koronarer Herzkrankheit, die ersten 3 sind am 25.8.2014 im JAMA Internal Medicine erschienen, die 4. am 8.9.2014 im British Medical Journal.
Dieser Beitrag befasst sich mit der ersten von 4 neuen Studien über die perkutane Intervention bei stabiler koronarer Herzkrankheit, die ersten 3 sind am 25.8.2014 im JAMA Internal Medicine erschienen, die 4. am 8.9.2014 im British Medical Journal.
Zum Verständnis der Studien ist wesentlich, dass die perkutane Intervention (PCI), also die Aufdehnung einer verengten Herzkranzarterie mit Einsetzen eines Stents, bei Patienten ohne oder mit leichten Angina pectoris-Beschwerden ("stabile KHK") weder das Herzinfarktrisiko noch das Sterberisiko senkt wenn, wenn sie zusätzlich zur in jedem Fall erforderlichen "optimalen medikamentösen Therapie" (OMT) durchgeführt wird. Die PCI hat lediglich einen eher geringen Effekt auf etwaige Angina pectoris-Beschwerden. Patienten ist dies zumeist nicht bewusst, es besteht eine therapeutische Fehleinschätzung ("therapeutic misconception"), in deren Folge der Patient eine Behandlung erhält, die er bei zutreffender Information abgelehnt hätte. Zur ausführlicheren Einführung in die Problematik überflüssiger Stents siehe Forum Beitrag.
Wie sich Patienten mit stabiler KHK entscheiden, wenn sie die Informationen zur PCI in unterschiedlichen Formen erhalten, untersuchten Rothberg et al. in einer kürzlich erschienenen Studie.
An der Studie nahmen 1257 gesunde Probanden ab 50 Jahren teil. Diese versetzten sich über ein schriftliches Szenario in die Situation eines Patienten mit stabiler KHK, der leichte Angina pectoris-Beschwerden verspürt. Alle erhielten die selben Informationen über die technischen Aspekte und die Risiken einer PCI sowie über den Nutzen und die Risiken einer OMT.
Anschließend wurden sie per Zufallszuteilung in 3 Gruppen eingeteilt, in denen ein hypothetischer Kardiologe sie folgendermaßen informierte:
Gruppe 1: keine Informationen über die Effekte der PCI auf einen Herzinfarkt
Gruppe 2:. explizite Information darüber, dass die PCI das Herzinfarktrisiko nicht reduziert
Gruppe 3: erklärende Information, in der über die explizite Information hinaus erläutert wurde, warum die PCI das Herzinfarktrisiko nicht mindert.
Anschließend wurden die Probanden mit Hilfe eines Fragebogens nach ihrem Verständnis gefragt und nach den Konsequenzen, die sie ziehen würden.
Die Ergebnisse:
Ohne Information (Gruppe 1) nahmen 71% fälschlich an, dass eine PCI einen Herzinfarkt verhindern kann. Bei expliziter (Gruppe 2) und bei erklärender Information (Gruppe 3) lag der Anteil deutlich niedriger, aber immer noch bei 30,7% bzw. 30,6%.
Weniger besorgt, in der Zukunft einen Herzinfarkt zu erleiden, waren 64,6% in Gruppe 1, 40,2% in Gruppe 2 und 34,6% in Gruppe 3.
Für eine PCI würden sich entscheiden:
Gruppe 1: 69,4%
Gruppe 2: 48,7%
Gruppe 3: 45,7%
Für eine medikamentöse Therapie (OMT) würden sich entscheiden:
Gruppe 1: 83,1%
Gruppe 2: 87,4%
Gruppe 3: 92,3%
Der Anteil der Probanden, welche die Informationen zutreffend erinnerten, betrug in
Gruppe 1: 22,1%
Gruppe 2: 63,6% und in
Gruppe 3: 69%.
Eine falsche Erinnerung (der Arzt habe mitgeteilt, dass die PCI einen Herzinfarkt verhindern könne) gaben an:
Gruppe 1: 51,9%
Gruppe 2: 20%
Gruppe 3: 17,9%
Die als vom Arzt erhalten erinnerte Information entsprach zumeist auch der Annahme der Probanden, ob die PCI einen Herzinfarkt verhindern könne oder nicht.
Prädiktoren dafür, sich der PCI zu unterziehen, waren die Annahme, dadurch das Herzinfarktrisiko zu mindern, die Sorge einen Herzinfarkt zu erleiden und diese Sorge durch eine PCI zu verringern sowie ein höherer Bildungsgrad.
Prädiktor für eine Entscheidung gegen PCI war die zutreffende Annahme über die Wirksamkeit der medikamentösen Therapie.
Ein wichtiger Prädiktor für die Entscheidung war auch die Erinnerung an das, was der Arzt gesagt hat: diejenigen, die fälschlicherweise erinnerten, der Arzt habe gesagt, dass eine PCI das Herzinfarktrisiko mindere, stimmten der PCI eher zu, als diejenigen, die korrekt erinnerten, dass dies nicht der Fall sei.
Kernpunkte der Studie:
In einem Szenario von Patienten mit stabiler koronarer Herzkrankheit
• verstehen Patienten den Nutzen eines Stents (perkutane Intervention) besser, wenn er ihnen explizit und erklärend mitgeteilt wird,
• versteht ein relevanter Teil der Probanden die Information falsch,
• hängt die Entscheidung für oder gegen die PCI stark von der erinnerten Information ab.
Eine bedarfsgerechte Versorgung von Patienten mit stabiler koronarer Herzkrankheit erfordert somit zwingend, ihnen das Wissen zu vermitteln und das Verständnis sicherzustellen, dass sie ihr Herzinfarktrisiko mit einer PCI nicht mindern, also der therapeutischen Fehleinschätzung entgegenzuwirken. Shared Decision Making ist das hierfür angemessene Konzept der Arzt-Patient-Kommunikation. Informationen in einem Umfang von wenigen Zeilen haben sich als hocheffektiv erwiesen.
Rothberg MB, Scherer L, Kashef M, et al. The effect of information presentation on beliefs about the benefits of elective percutaneous coronary intervention. JAMA Internal Medicine 2014. Abstract
David Klemperer, 9.9.14
Vier neue Studien zur Überversorgung mit Stents
 Im JAMA Internal Medicine sind kürzlich 3 Studien und im British Medical Journal ist eine Studie erschienen, die sich mit der Frage der Einsetzung eines Stents bei Patienten mit stabiler koronarer Herzkrankheit befassen, ein Thema über das wir wiederholt berichtet haben.
Im JAMA Internal Medicine sind kürzlich 3 Studien und im British Medical Journal ist eine Studie erschienen, die sich mit der Frage der Einsetzung eines Stents bei Patienten mit stabiler koronarer Herzkrankheit befassen, ein Thema über das wir wiederholt berichtet haben.
Im Folgenden wird ein Überblick über die Problematik gegeben und dann auf die Forum-Beiträge zu den 4 neuen Studien verwiesen.
Bei einem Teil der Patienten mit nicht akuter, stabiler koronarer Herzkrankheit (KHK), also mit Verengungen an Herzkranzgefäßen, treten Angina pectoris-Beschwerden auf, andere Patienten mit stabiler KHK sind beschwerdefrei.
Durch eine Kombination von Medikamenten, die sog. optimale medikamentöse Therapie (OMT) können KHK-Beschwerden, wie Engegefühl im Brustkorb bei Belastung (Angina pectoris), effektiv gemindert und die Prognose verbessert werden. Die zusätzlich zur OMT durchgeführte Aufdehnung verengter Herzkranzgefäße mit einem Katheter mit Einsetzen einer Gefäßprothese (Stent), auch als perkutane Intervention (PCI) bezeichnet, bewirkt eine eher geringe zusätzliche Beschwerdebesserung, wie u.a. die amerikanische COURAGE-Studie gezeigt hat (Weintraub et al. 2008) - die Prognose wird jedoch nicht gebessert, d.h. der Eingriff hat keinen Effekt auf die Sterblichkeit, die Wahrscheinlichkeit eines erneuten Herzinfarktes oder das Risiko eines Schlaganfalls (Boden et al. 2007, s.a. Beitrag im Forum).
Somit ist die PCI, also das Einsetzen eines Stents, bei der stabilen KHK nur in einer Situation indiziert: der Patient bzw. die Patientin hat trotz OMT Angina pectoris-Beschwerden, welche die Lebensqualität so stark beeinträchtigen, dass sie oder er die Aussicht auf Beschwerdeminderung durch PCI höher bewertet als die Risiken und Unannehmlichkeiten der PCI. Die Entscheidung für oder gegen die PCI kann also sinnhaft nur der Patient nach Klärung seiner Präferenz treffen.
Eine amerikanische Studie (Fowler et al. 2012, s.a. Beitrag im Forum):
• die Mehrheit der Patienten (54%), die eine PCI erhalten, ist beschwerdefrei - der Eingriff ist also eindeutig nicht indiziert
• Ärzte legen zumeist Gründe für die PCI dar (77%) aber eher selten (16%) Gründe, die dagegen sprechen
• andere Vorgehensweisen, wie z.B. die PCI nicht durchzuführen, erwähnen die Ärzte zumeist nicht (nur in 10% der Fälle)
• nur eine Minderheit (16%) wird nach ihrer Präferenz befragt.
Eine weitere Studie zeigte, dass nur bei einer Minderheit der Patienten (43,5%), die eine PCI erhielten, vor der PCI eine OMT durchgeführt worden war. Somit war auch in dieser Studie die Mehrzahl der Eingriffe nicht indiziert, weil eine Indikation erst besteht, wenn die medikamentösen Maßnahmen ausgeschöpft sind (Borden et al. 2011, s.a. Beitrag im Forum).
Eine Arbeitsgruppe um Rothberg hatte 2010 in einer Befragung von 153 KHK-Patienten und 17 Kardiologen festgestellt, dass fast 90% der Patienten sowie einige der Kardiologen fälschlich annahmen, dass eine PCI das Herzinfarktrisiko mindere. Die Mehrheit (70%) der Kardiologen sahen in 2 Fallbeschreibungen keinen Nutzen durch eine PCI, 43% würden sie trotzdem durchführen.
Eine andere Studie zeigte, dass Ärzte bei der Indikationsstellung für eine kardiologische Untersuchung empfindlich auf finanzielle Anreize reagieren und zwar im Sinne einer Dosis-Wirkungsbeziehung - je stärker der finanzielle Anreiz, desto häufiger wird die Untersuchung durchgeführt (Shah et al 2011, siehe auch Beitrag im Forum).
Im Ergebnis erhalten tagtäglich zahlreiche Patienten eine invasive und teure Behandlung, die sie abgelehnt hätten, wenn sie zutreffend informiert wären. Von Seiten der Patienten herrscht ein therapeutische Fehleinschätzung ("therpeutic misconception"). Von Seiten der Ärzte kann von einer "stummen Präferenzfehldiagnose" ("silent misdiagnosis", siehe Beitrag im Forum) gesprochen werden.
Die 4 neuen Studien ergeben deutliche Hinweise für die Lösung des Problems überflüssiger Koronarangiographien und überflüssiger PCIs.
1 Rothberg und Kolleginnen haben in einer randomisierten kontrollierten Studie den Effekt von 3 unterschiedlichen Informationsstrategien zum Nutzen eines Stents bei koronarer Herzkrankheit auf die Patientenentscheidung getestet. Die Entscheidung für einen Stent ist häufiger, wenn der tatsächliche Nutzen vorenthalten und niedriger, wenn er als Fakt oder auch mit Erklärung mitgeteilt wird. Beitrag im Forum
2 Goff und Kolleginnen haben anhand von 40 aufgezeichneten Arzt-Patient-Gesprächen analysiert, wie Kardiologen Patienten mit stabiler KHK informieren. Nur 2 der 40 Patienten erhielten realistische Angaben über Nutzen und Risiken, im Allgemeinen wurde der Nutzen übertrieben dargestellt und die Risiken wurden verharmlost. Beitrag im Forum
3 Bradley und Kollegen befassten sich mit der Frage, wie es sich mit der Angemessenheit der PCI Krankheiten verhält, wenn ein hoher Anteil der Patienten, die eine Koronarangiographie erhalten, beschwerdefrei ist. Tatsächlich ist in diesen Krankenhäuser der Anteil der nicht angemessenen, bzw. überflüssigen PCIs höher. Beitrag im Forum
4 Kureshi et al. befragten Patienten kurz nach einer durchgeführten PCI danach, welchen Nutzen sie sich von der Intervention versprachen. Das Ergebnis ist eine kaum zu übertreffende Fehleinschätzung: nur 1% gab zutreffend die Beschwerdelinderung als Nutzen der PCI an, 90% meinten fälschlich, der Eingriff verhindere Herzinfarkte und verlängere das Leben. Beitrag im Forum
David Klemperer, 9.9.14
"Mindestens 2x täglich", aber wie am besten ist unklar oder evidenzbasierte Zähneputztechnik Fehlanzeige!
 Wer hat nicht bereits seit Kindesbeinen an mit immer neuen und raffinierteren Techniken und mit von Zahnärzten, Gesundheitsratgebern und natürlich Herstellern empfohlenen Apparaten versucht, seine Zähne und Kiefer so gründlich zu reinigen, dass "Karius und Baktus" keine Chance hatten. Wie in kaum einem anderen gesundheitlichen Bereich gilt die richtige Eigenaktivität als entscheidende Voraussetzung fürs Gesundbleiben. Wer trotzdem an den Zähnen erkrankt oder sie gar verliert, hat sich dies selbst zuzuschreiben. Und folgerichtig sind weite Bereiche der gesundheitlichen Versorgung des Gebisses auch eine Art "GKV-freie" Zone, deren Finanzlücken durch private Zusatzversicherungen oder üppige, d.h. den GKV-Kassenzuschuss vielfach übertreffende "Zu"-Zahlungen gefüllt werden müssen.
Wer hat nicht bereits seit Kindesbeinen an mit immer neuen und raffinierteren Techniken und mit von Zahnärzten, Gesundheitsratgebern und natürlich Herstellern empfohlenen Apparaten versucht, seine Zähne und Kiefer so gründlich zu reinigen, dass "Karius und Baktus" keine Chance hatten. Wie in kaum einem anderen gesundheitlichen Bereich gilt die richtige Eigenaktivität als entscheidende Voraussetzung fürs Gesundbleiben. Wer trotzdem an den Zähnen erkrankt oder sie gar verliert, hat sich dies selbst zuzuschreiben. Und folgerichtig sind weite Bereiche der gesundheitlichen Versorgung des Gebisses auch eine Art "GKV-freie" Zone, deren Finanzlücken durch private Zusatzversicherungen oder üppige, d.h. den GKV-Kassenzuschuss vielfach übertreffende "Zu"-Zahlungen gefüllt werden müssen.
Eine am 8. August 2014 in der Onlineausgabe der Fachzeitschrift "British Dental Journal" veröffentlichte Studie zeigt nun aber, dass das weite Feld der händischen, elektrischen, vibrierenden, rotierenden, pulsierenden, kreisendenZahnputztechniken auch noch weitgehend evidenzfrei ist. Die meisten, oft aufwändigen und/oder teuren Techniken haben keinen nachgewiesenen gesundheitlichen Nutzen gegenüber einem einfachen, vorsichtigen horizontalen Bürsten. Die bunte Vielfalt der Empfehlungen ist durch ein großes Durcheinander sowie durch inter- und intranationale Widersprüche zwischen Fachgesellschaften, Putzgeräteherstellern oder Lehrbüchern geprägt.
Die Ergebnisse der britischen Dental-Gesundheitswissenschaftler basieren auf einer vergleichenden Untersuchung der von Zahnärzten oder sogar ihren "Ehefrauen" (so z.B. in einem im deutschen TV gezeigten Werbespot), Fachgesellschaften, Zahnbürstenherstellern und Lehrbuchautoren in 10 Ländern empfohlenen Zahnputztechniken.
Mit dem folgenden, in einem Artikel der "Süddeutschen Zeitung" über die britische Studie (Zähneputzen schwer gemacht von Werner Bartens am 11. August 2014) zitierten Votum eines Zahnmediziners handelt man wahrscheinlich nicht falsch: "Hauptsache gründlich. Nur dieses Wohlfühl-Putzen mit ein bisschen Schaum reicht nicht." Dies bedeutet freilich nicht, dass dies wissenschaftlich belegt ist.
Zum wiederholten Male stellt sich aber die Frage, warum die zahllosen und wortgewaltigen gesundheitsbezogenen Versprechen und geweckten Erwartungen auf Zahnbürsten und Geräten nicht erst dann zulässig sind, wenn sie belegt worden sind? Zu einem gesundheitsbezogenen Verbraucherschutz gehört es, dass dort wo "Gesundheit" draufsteht auch verlässlich und nachgewiesen "Gesundheit" bzw. Schadensfreiheit drin sein muss.
Wie viel patientenbezogene Fortschritte in diesem Gesundheitsversorgungsbereich noch gemacht werden können, verbirgt sich darin, dass ein Mensch mit durchschnittlicher Lebenserwartung sich mit jeder Menge Expertenhinweisen versehen zwar lebenslang rund 55.000mal (bei 2x täglich) oder noch öfter die Zähne putzt, ihm die Experten aber offensichtlich nicht eindeutig die richtige Methode empfehlen können.
Von dem Aufsatz An analysis of methods of toothbrushing recommended by dental associations, toothpaste and toothbrush companies and in dental texts von J. Wainwright und A. Sheiham, erschienen in der Zeitschrift "British Dental Journal" (217, E5) gibt es kostenlos ein kurzes Abstract.
Bernard Braun, 13.8.14
"Je niedriger desto besser" gilt zumindest für den Blutdruck nicht uneingeschränkt.
 Das mit den meisten Risikofaktoren wie erhöhtem Blutdruck, hohen Blutzuckerwerten oder überdurchschnittlichem Gewicht verbundene mechanische und lineare Verständnis der damit assoziierten gesundheitlichen Risiken und deren Vermeidung hat zweierlei zur Folge: Erstens steigt auf dem Boden dieses Verständnisses das Erkrankungsrisiko linear mit den jeweils höheren Körperwerten und zweitens sinkt das Risiko mit sinkenden Körperwerten ebenfalls linear. Zu Ende gedacht: Je tiefer oder geringer desto besser oder gesünder.
Das mit den meisten Risikofaktoren wie erhöhtem Blutdruck, hohen Blutzuckerwerten oder überdurchschnittlichem Gewicht verbundene mechanische und lineare Verständnis der damit assoziierten gesundheitlichen Risiken und deren Vermeidung hat zweierlei zur Folge: Erstens steigt auf dem Boden dieses Verständnisses das Erkrankungsrisiko linear mit den jeweils höheren Körperwerten und zweitens sinkt das Risiko mit sinkenden Körperwerten ebenfalls linear. Zu Ende gedacht: Je tiefer oder geringer desto besser oder gesünder.
Empirisch belegte Zweifel an dieser Dynamik gibt es für Übergewicht mit einem BMI zwischen 25 und 29 sowie gegenüber dem Sinn und Nutzen von Blutzucker-/HbA1c-Werten unter 7 bzw. 6.5% für jedes Individuum bereits seit längerem.
Dass dies auch bei Blutdruckwerten zutrifft, zeigen nun die Ergebnisse einer am 16. Juni 2014 veröffentlichten Beobachtungsstudie mit 4.480 zu Beginn der Studie kardiovaskulär nicht erkrankten erwachsenen TeilnehmerInnen, deren Blutdruckentwicklung samt des Auftretens von kardiovaskulären Ereignissen über 22 Jahre hinweg von us-amerikanischen Epidemiologen verfolgt wurde. Bei den Werten des so genannten systolischen Blutdruckwerts wurden die TeilnehmerInnen danach unterschieden, ob sie einen "schlechten" Wert von 140mmHg oder höher, einen "Standard"-Wert zwischen 120 und 139 mmHg oder einen "guten/niedrigen" Wert von 120 mmHg und niedriger hatten.
Bei dem im Durchschnitt nach 21,8 Jahren erfolgten Follow up hatten 1.622 TeilnehmerInnen ein schweres kardiovaskuläres Ereignis (z.B. Herzinfarkt, Schlaganfall) hinter sich.
TeilnehmerInnen mit einem systolischen Blutdruck von mehr als 120mmHg hatten eine signifikant höhere Rate (hazard ratio 1,46) neu aufgetretener kardiovaskulärer Ereignisse als die TeilnehmerInnen mit einem systolischen Blutdruck unter 120 mmHg.
Keine signifikanten Unterschiede gab es jedoch bei der Inzidenz solcher Ereignisse zwischen den TeilnehmerInnen mit einem systolischen Bludruck unter 120 mmHg und denen mit einem Wert zwischen 120 und 139 mmHg - auch nach einer Adjustierung nach Alter, Geschlecht, Diabetesstatus, Body Mass Index, erhöhtem Cholesterinwert, Raucherstatus und Aufnahme von Alkohol. Zusätzliche Adjustierungen nach der Art der medikamentösen Behandlung des systolischen und die des diastolischen Blutdruckwerts, änderten an diesem Ergebnis nichts.
Praktisch empfiehlt der Leitautor des Aufsatzes bereits an Herzerkrankungen oder Diabetes leidenden Personen, einen systolischen Druck unter 120mmHg anzustreben, Gesunden Personen empfiehlt er dagegen: "The notion of 'lower is better' across the board should probably be questioned, and there should be a discussion with your doctor."
Der Aufsatz Systolic Blood Pressure Levels Among Adults With Hypertension and Incident Cardiovascular EventsThe Atherosclerosis Risk in Communities Study von Carlos J.Rodriguez et al. ist in der Zeitschrift "JAMA Internal Medicine" am 16. Juni 2014 online first erschienen. Das Abstract ist kostenlos.
Bernard Braun, 31.7.14
Kann Gutes zu viel sein aber ist das sprichwörtliche "gesunde Mittelmaß" wirklich gesund!?
 Sowohl wenig körperliche Bewegung als auch sehr häufige oder sehr intensive körperliche Bewegung können bei gesunden Personen das gesundheitliche Risiko von Herz-Vorhofflimmern als auch bei bereits an einer koronaren Herzerkrankung leidenden Personen gefährliche kardiologische Ereignisse erhöhen - so jedenfalls das Ergebnis zweier Studien, die in der Fachzeitschrift "Heart" in den letzten Monaten erschienen sind.
Sowohl wenig körperliche Bewegung als auch sehr häufige oder sehr intensive körperliche Bewegung können bei gesunden Personen das gesundheitliche Risiko von Herz-Vorhofflimmern als auch bei bereits an einer koronaren Herzerkrankung leidenden Personen gefährliche kardiologische Ereignisse erhöhen - so jedenfalls das Ergebnis zweier Studien, die in der Fachzeitschrift "Heart" in den letzten Monaten erschienen sind.
In der ersten Studien erhoben Wissenschaftler 1996 die körperliche Aktivität von 44.410 schwedischen Männern (45 bis 79 Jahre alt) mit einem Fragebogen und verknüpften diese Daten mit deren medizinischen Daten aus den Folgejahren. Die Männer litten zu Beginn der Studie nicht an Vorhofflimmern. Die Beobachtungszeit betrug rund 12 Jahre. Die Männer, die im Alter von 30 Jahren mehr als 5 Stunden pro Woche intensiven Bewegungssport machten, hatten ein signifikant höheres Risiko (Risikorate RR=1,19), im weiteren Lebensverlauf an kardiologisch relevantem Vorhofflimmern zu erkranken als die Gleichaltrigen, die sich weniger als eine Stunde pro Woche intensiv sportlich betätigten. Dieses signifikante Risiko erhöhte sich sogar dann, wenn die intensiv übenden Männer in höheren Lebensjahren damit aufhörten (RR=1,49).
In der zweiten Studie wurden das Bewegungsverhalten und das Auftreten schwerer kardiologischer Ereignisse von 1.038 Männer mit einer koronaren Herzerkrankung über 10 Jahre hinweg beobachtet. Insgesamt hatten die Männer, die sich 2 bis 4 Tage pro Woche sich heftig bewegten, das geringste Risiko zu sterben oder ein kardiovaskuläres Ereignis zu erleben. Bei den Männern, die sich seltener intensiv bewegten als auch bei denen, die dies jeden Tag machten, waren beide Risiken höher. Bei der ersten Gruppe waren die Risiken um das zwei- bis vierfache und bei der zweiten Gruppe um das Zweifache gegenüber der sich moderat bewegenden Gruppe erhöht. Bei der Berechnung wurde der Einfluss möglicher Confounder und unterschiedlicher Trainingsdauern oder -frequenzen kontrolliert und ausgeschlossen.
Für sämtliche beobachteten Phänomene liefern die AutorInnen keine abschließenden Erklärungen oder Ursachen und empfehlen lediglich es in keine Intensitätsrichtung zu übertreiben.
Der Aufsatz mit den 1.038 Studienangehörigen A reverse J-shaped association of leisure time physical activity with prognosis in patients with stable coronary heart disease: evidence from a large cohort with repeated measurements von Ute Mons, Harry Hahmann und Hermann Brenner ist am 18. März 2014 online in der Zeitschrift "Heart" erschienen.
Die Studienergebnisse der Kohorte von fast 45.000 schwedischen Männer Atrial fibrillation is associated with different levels of physical activity levels at different ages in men von Nikola Drca, Alicja Wolk, Mats Jensen-Urstad und Susanna C Larsson ist online am 14. Mai 2014 ebenfalls in der Zeitschrift "Heart" erschienen. Für beide Aufsätze gibt es kostenlos nur das Abstract.
Bernard Braun, 19.5.14
Was sind, wo findet man, was taugen und wie viel sparen evidenzbasierte Leitlinien? Hier gibt es Antworten!
 Wer sich umfassend für empirische Effekte von evidenzbasierten Leitlinien zur gesundheitlichen Versorgung und Behandlung und deren theoretische Hintergründe interessiert, kann viele Fachzeitschriften oder den Literatur-Newsletter des "Ärztlichen Zentrums für Qualität in der Medizin (ÄZQ)" zum Thema lesen. Monatlich wird in diesem kostenlos abonnierbaren Newsletter die mit einer standardisierten Suchstrategie gefundene Zeitschriftenliteratur zur Evaluation von Leitlinien, zu den Rahmenbedingungen und Voraussetzungen für Leitlinien-Implementierung, den Barrieren und förderlichen Faktoren gegenüber der Leitlinien-Anwendung, zu methodischen Entwicklungen in den Bereichen Implementierung, Monitoring, Evaluation, zu Entscheidungshilfen ("decision aids") und zu den ökonomischen Aspekte und über Untersuchungen der finanziellen Auswirkungen von Leitlinien zusammengestellt.
Wer sich umfassend für empirische Effekte von evidenzbasierten Leitlinien zur gesundheitlichen Versorgung und Behandlung und deren theoretische Hintergründe interessiert, kann viele Fachzeitschriften oder den Literatur-Newsletter des "Ärztlichen Zentrums für Qualität in der Medizin (ÄZQ)" zum Thema lesen. Monatlich wird in diesem kostenlos abonnierbaren Newsletter die mit einer standardisierten Suchstrategie gefundene Zeitschriftenliteratur zur Evaluation von Leitlinien, zu den Rahmenbedingungen und Voraussetzungen für Leitlinien-Implementierung, den Barrieren und förderlichen Faktoren gegenüber der Leitlinien-Anwendung, zu methodischen Entwicklungen in den Bereichen Implementierung, Monitoring, Evaluation, zu Entscheidungshilfen ("decision aids") und zu den ökonomischen Aspekte und über Untersuchungen der finanziellen Auswirkungen von Leitlinien zusammengestellt.
Die Themen in der Februar 2014-Ausgabe mit 100 nachgewiesenen Aufsätzen und Studien in den Monaten Januar und Februar 2014 reichen vom Beitrag zum "Implementing national guidelines for person-centered care of people with dementia in residential aged care: effects on perceived person-centeredness, staff strain, and stress of conscience" über eine Studie zu "Evidence to Support Including Lifestyle Light-Intensity Recommendations in Physical Activity Guidelines for Older Adults" bis zum Thema "Systematic review of guidelines for the physical management of osteoarthritis".
Für die meisten Aufsätze sind die Abstracts abgedruckt sowie Links zu Pubmed und der Originalzeitschrift oder -quelle.
Den Zugang zu den monatlichen Newsletter und zu ausgewählten Aspekten bzw. Definitionen der Leitlinienentwicklung, -anwendung und -methodik und einer einfachen Eingabemaske, die bei der Suche nach regelmäßig recherchierten Leitlinien behilflich ist, gibt es über die Website Leitlinien.de.
Bernard Braun, 5.3.14
Evidenz für den Nutzen von Gewichtsabnahme, Bewegungssport und Muskelaufbau als Methoden für Patienten mit Knie-/Hüft-Arthrose
 Eine Arthrose der Kniegelenke ist häufige Ursache von chronischen Schmerzen und eingeschränkter Gehfähigkeit. Durch eine insbesondere in Deutschland immer häufigere operative Lösung werden Teile oder das gesamte Kniegelenk durch eine Teile- oder Total-Endoprothese ersetzt. Es gibt Anzeichen dafür, dass eine Reihe von konservativen nichtoperativen Behandlungsmöglichkeiten mit dem Schwerpunkt auf Bewegungsübungen und Muskelaufbau relativ wenig genutzt werden. Dies hängt nicht zuletzt von Annahmen über die geringe Nützlichkeit für die Linderung von Schmerzen und Erleichterung der Beweglichkeit oder gar die Schädlichkeit z.B. von Bewegungs- oder Physiotherapien ab.
Eine Arthrose der Kniegelenke ist häufige Ursache von chronischen Schmerzen und eingeschränkter Gehfähigkeit. Durch eine insbesondere in Deutschland immer häufigere operative Lösung werden Teile oder das gesamte Kniegelenk durch eine Teile- oder Total-Endoprothese ersetzt. Es gibt Anzeichen dafür, dass eine Reihe von konservativen nichtoperativen Behandlungsmöglichkeiten mit dem Schwerpunkt auf Bewegungsübungen und Muskelaufbau relativ wenig genutzt werden. Dies hängt nicht zuletzt von Annahmen über die geringe Nützlichkeit für die Linderung von Schmerzen und Erleichterung der Beweglichkeit oder gar die Schädlichkeit z.B. von Bewegungs- oder Physiotherapien ab.
Ob diese Annahmen berechtigt sind oder das Gegenteil zutrifft, wurde in mehreren aktuellen wissenschaftlichen Studien genauer untersucht.
In einer in der Zeitschrift "Journal of the American Medical Association" im September 2013 veröffentlichten randomisierten Studie wurden die Auswirkungen einer gewichtsreduzierenden und damit belastungsreduzierenden Diät auf die Funktion der Kniegelenke und deren Entzündung untersucht.
Dazu wurden 454 übergewichtige (BMI 27-41) und über 55 Jahre alten Erwachsene, die an Schmerzen und einer eindeutig diagnostizierten Kniearthrose litten, zufällig drei Gruppen zugewiesen: einer Gruppe Intensivdiät plus Sport, einer Nur-Intensivdiät- sowie einer Nur-Sport-Gruppe.
Nach 18 Monaten hatten die Angehörige der ersten Gruppe am meisten (10,6 kg), die der dritten Gruppe am wenigsten abgenommen (1,8 kg), was zu einer mehr oder weniger starken Verringerung des messbaren Drucks auf die Kniegelenke führte. Ferner nahm die Konzentration von Entzündungsmarkern ab - in den beiden ersten Gruppen mehr als in der Sportgruppe. Bei den für den weiteren Umgang mit der Arthrose und darunter besonders für die Entscheidung für oder gegen eine Endoprothesen-Operation besonders wichtigen Knieschmerzen und die Beweglichkeit der Kniegelenke sah die Situation in der Diät-Sport-Gruppe signifikant besser aus als in den Mono-Maßnahmengruppen.
Eine Gewichtsreduktion von rund 10% des Körpergewichts durch Diät und Sport hat also zumindest für die 18 Monate Laufzeit der Studie gereicht, um die gesundheitsbezogene Lebensqualität zu verbessern und den subjektiven Druck in Richtung einer Operation zu mindern.
Auch wenn die AutorInnen dieser Studie keine Empfehlungen für wirksame Sportarten geben, ist davon auszugehen, dass dabei besonders kniebelastende Arten wie das Joggen gemieden und knieschonende wie das Radfahren bevorzugt werden sollten.
Ebenfalls im September 2013 veröffentlichte eine Autorengruppe aus Großbritannien einen systematischen Review samt einer Metaanalyse zu den Ergebnissen von 60 Studien über die Wirkung von sportlichen Übungen und Muskelaufbauprogrammen bei 8.218 PatientInnen mit einer Knie- (44 Studien), Hüft- (2 Studien) oder Knie- und Hüftgelenksarthrose (14 Studien). In diesen meist randomisierten und kontrollierten Studien wurden die positiven Effekte verschiedener konservativer Sport- und Aufbauprogramme auf Schmerzen und Funktion der arthrotisch erkrankten Gelenke mit den Effekten in einer Patientengruppe verglichen, die an keinem der Programme teilnahm.
In einer selten abschließenden Art und Weise ("further trials are unlikely to overturn this result") kommen die AutorInnen zu dem Ergebnis, es gäbe ausreichende Evidenz dafür, dass Patienten mit einer Hüft- und besonders mit einer Kniegelenksarthrose durch die Teilnahme an den genannten Programmen einen signifikanten gesundheitlichen Nutzen gegenüber Patienten ohne ein solches Programm haben. Dabei tragen Übungen zum Muskelaufbau, der Förderung von Beweglichkeit und Aerobic-Training besonders zur Schmerzlinderung und Wiederherstellung von Beweglichkeit bei. Eine Kombination dieser Maßnahmen scheint den Nutzen zu erhöhen.
Anstatt weiter am Nutzen dieser Art von Maßnahmen zu zweifeln, sollte nach Ansicht der AutorInnen der Schwerpunkt weiterer Debatten darauf liegen, wie PatientInnen für sie zu gewinnen sind bzw. ihre "Angstschwelle" zu überwinden ist und wie sie diese dauerhaft in Anspruch nehmen. Dies gilt mit Sicherheit auch für die PatientInnen, die mit einem Diätprogramm starten wollen und es durchhalten wollen.
Der Aufsatz Effects of Intensive Diet and Exercise on Knee Joint Loads, Inflammation, and Clinical Outcomes Among Overweight and Obese Adults With Knee Osteoarthritis: The IDEA Randomized Clinical Trial von Stephen P. Messier et al. ist am 25. September 2013 in JAMA (310(12): 1263-1273) erschienen - ein Abstract ist frei erhältlich.
Der Review Exercise for lower limb osteoarthritis: systematic review incorporating trial sequential analysis and network meta-analysis von Olalekan A Uthman et al. erschien am 20. September 2013 in der Fachzeitschrift BMJ {347: f5555) und ist komplett kostenlos erhältlich.
Bernard Braun, 16.12.13
"Das dauert 7 Tage oder eine Woche" - Auch Volksmund, Großmütter und Ratgeber täuschen sich bei der Dauer von Kinderkrankheiten
 Die mehr anekdotischen oder volksmundigen Angaben zur Dauer der nicht seltenen akuten Infektionen der oberen Atemwege ihrer Kinder beruhigen Eltern nicht unbedingt und lassen sie häufig nach massiveren Interventionen von Ärzten rufen. Geben diese u.a. auch wegen ihres mangelnden gesicherten Wissens über die Leidensdauer von Kind und Eltern diesem Ruf nach, hat man eine der Ursachen für die Über- und Fehlversorgung von Kindern und Jugendlichen mit Antibiotika.
Die mehr anekdotischen oder volksmundigen Angaben zur Dauer der nicht seltenen akuten Infektionen der oberen Atemwege ihrer Kinder beruhigen Eltern nicht unbedingt und lassen sie häufig nach massiveren Interventionen von Ärzten rufen. Geben diese u.a. auch wegen ihres mangelnden gesicherten Wissens über die Leidensdauer von Kind und Eltern diesem Ruf nach, hat man eine der Ursachen für die Über- und Fehlversorgung von Kindern und Jugendlichen mit Antibiotika.
Wie lange eine dieser Erkrankungen minimal und maximal dauert, untersuchten nun us-amerikanische Sozialmediziner auf der Basis von 23 randomisierten kontrollierten Studien und 25 Beobachtungsstudien, die sie aus 22.182 zu diesem Thema in den letzten Jahren veröffentlichten Untersuchungen auswählten.
Bei 90% der Kinder (in Klammern stehen die Tage nach denen bei 50% der Kinder keine Symptome mehr vorhanden sind) waren
• Ohrenschmerzen nach 7 bis 8 Tagen (nach 3 Tagen),
• Halsentzündungen nach 2 bis 7 Tagen,
• starker Husten oder Pseudokrupp nach 2 Tagen (nach einem Tag),
• Bronchiolitis nach 21 Tagen (nach 13 Tagen),
• akuter Husten nach 25 Tagen (nach 10 Tagen),
• normale Erkältungen nach 15 Tagen (nach 10 Tagen) und
• unspezifische Infektionen der oberen Atemwege nach 16 Tagen (nach 7 Tagen)vorbei.
Die AutorInnen merken an, dass einige dieser Erkrankungen länger dauern als in den derzeit in den USA und in Großbritannien verbreiteten Ratgeber zu lesen ist oder der Volksmund annimmt, bei anderen dagegen die Ratgeberangaben bestätigt werden. Um Fehlreaktionen der genannten Art zu verhindern und Grundlagen für eine evidenzbasierte Behandlungsentscheidung oder eben auch den Verzicht auf Behandlung zu schaffen, schlagen sie eine entsprechende Korrektur der Angaben vor.
Der Aufsatz Duration of symptoms of respiratory tract infections in children: systematic review von Matthew Thompson et al. ist am 11. Dezember 2013 im "British Medical Journal" (347: f7027) als open-access-Veröffentlichung erschienen.
Bernard Braun, 14.12.13
Werbung zu Arzneimitteln und Medizinprodukten ohne Wirkungsnachweis ist als irreführend verboten. Das Beispiel Kinesio-Tape.
 Gerichte werden immer häufiger zu Wächtern bzw. Sachwaltern der Interessen der Bevölkerung an gesundheitlich nützlichen und wirksamen Gütern und Dienstleistungen. Dies ist einerseits zu begrüßen, andererseits aber wegen des dafür notwendigen aber aufwändigen und von vielen gescheuten Klageverfahrens gegen Hersteller oder z.B. ärztliche Anbieter nicht unproblematisch. Zu wünschen wäre, dass vorhandene staatliche Behörden nach geltendem Recht beim Marktzugang oder -auftritt solcher Produkte aktiv werden und den bisher mit relativ geringen und nicht immer unabhängig erbrachten Nachweispflichten von erwünschten und unerwünschten Wirkungen versehenen Marktzugang erschweren oder wenigstens die werbewirksame Etikettierung als "gesund" untersagen.
Gerichte werden immer häufiger zu Wächtern bzw. Sachwaltern der Interessen der Bevölkerung an gesundheitlich nützlichen und wirksamen Gütern und Dienstleistungen. Dies ist einerseits zu begrüßen, andererseits aber wegen des dafür notwendigen aber aufwändigen und von vielen gescheuten Klageverfahrens gegen Hersteller oder z.B. ärztliche Anbieter nicht unproblematisch. Zu wünschen wäre, dass vorhandene staatliche Behörden nach geltendem Recht beim Marktzugang oder -auftritt solcher Produkte aktiv werden und den bisher mit relativ geringen und nicht immer unabhängig erbrachten Nachweispflichten von erwünschten und unerwünschten Wirkungen versehenen Marktzugang erschweren oder wenigstens die werbewirksame Etikettierung als "gesund" untersagen.
Das jüngste, auf der Basis des Gesetzes gegen den unlauteren Wettbewerb und des Heilmittelwerbegesetzes gefällte Urteil des Landgerichts Ulm zeigt aber, dass es eine Reihe bereits existierender Gesetze gibt, welche es verhindern helfen können, dass gesundheitlich unsinnige oder problematische, aber in jedem Fall umsatzgarantierende Angebote der Gesundheitswirtschaft mit der Wertschätzung für "gesunde" Güter und Leistungen werben bzw. versprechen, die Hoffnungen von kranken Menschen auf Heilung oder Linderung zu erfüllen.
Es geht hier um das so genannte Kinesio-Taping. Die von einem japanischen Chiropraktiker erfundenen bunten Bänder sollen nach Meinung ihrer Hersteller, der sie oft plakativ tragenden Sportler und auch von Ärzten Sportlern wie Nichtsportlern akut gegen Verspannungen und Verletzungen helfen und ferner durch eine bessere Durchblutung und Muskellockerung vorbeugend wirken sollen. Mit diesen Effekten warb eine Ärztin, die ihre PatientInnen auch mit dieser Art von Bandage behandelte, umfänglich auf ihrer Praxis-Website. Dagegen klagte ein "Verband sozialer Wettbewerb" mit dem Argument, es handle sich hierbei um unlauteren Wettbewerb und einen Verstoß gegen das Heilmittelwerbegesetz.
In dessen Paragraph 3 ist "irreführende Werbung" für Arzneimittel, Medizinprodukte und einer Reihe weiterer gesundheitsbezogener Produkte und Leistungen verboten. Irreführend ist dabei "insbesondere", wenn Arzneimitteln, Medizinprodukten, Verfahren, Behandlungen, Gegenständen oder anderen Mitteln eine therapeutische Wirksamkeit oder Wirkungen beigelegt werden, die sie nicht haben, wenn fälschlich der Eindruck erweckt wird, daß ein Erfolg mit Sicherheit erwartet werden kann, bei bestimmungsgemäßem oder längerem Gebrauch keine schädlichen Wirkungen eintreten" oder "die Werbung nicht zu Zwecken des Wettbewerbs veranstaltet wird."
Das für die Klage zuständige Landgericht Ulm machte es sich nicht einfach und zog für seine Bewertung der von der Beklagten veröffentlichten werbenden Aussagen und sein Urteil die wissenschaftlichen Erkenntnisse heran, die sich eigentlich bereits der Hersteller oder spätestens die hierfür ja ausgebildete Ärztin statt Werbeprospekte und Fußballer-Statements hätten anschauen können und müssen.
Die einzige methodisch hochwertige Studie, eine so genannte Metaanalyse aus dem Jahr 2012 kommt zu dem für solche Analysen selten eindeutigen Schluss, dass "von 97 Beiträgen...gerade einmal 10 die Einschlusskriterien (der Artikel musste Daten über die Wirkung des Kinesio-Tapings zur Verfügung stellen, und zwar im Hinblick auf Resultate, die die Muskeln und das Skelett betreffen; ferner musste die Arbeit eine Kontrollgruppe haben). Von diesen 10 Publikationen prüften nur 2 Studien sportbezogene Verletzungen. Davon involvierte lediglich eine Studie verletzte Athleten. Die eingeschlossenen Studien enthielten aber z.T. Ergebisse zur möglichen Prävention von Sportverletzungen. Die Wirksamkeit des Kinesio-Tapings in Bezug auf Schmerzerleichterung war belanglos: Es gab keine klinisch relevanten Ergebnisse. Fazit der Metaanalyse war, dass lediglich eine qualitative Evidenz von geringer Bedeutung vorlag, die den Nutzen des Kinesio-Tapings gegenüber anderen Arten des Tapings bei Handhabung und Prävention von Sportverletzungen untermauern konnte" - so ein das Urteil kommentierender Fachanwalt.
Das Gericht sah dies genauso, unterstrich die gerade für gesundheitsbezogene Aussagen und Angebote zentrale Bedeutung eines wissenschaftlich erbrachten positiven Nutzen-/Wirkungsnachweises, bewertete die Werbung der Ärztin als "Vorsprung durch Rechtsbruch" und verbot ihr unter Androhung eines Bussgelds bei Zuwiderhandlung im Detail 36 inhaltlich werbende Aussagen als irreführend und damit im Prinzip ihren gesamten Kinesio-Werbeauftritt.
Das gesamte Urteil der 1. Kammer für Handelssachen des Landgerichts Ulm mit dem Aktenzeichen 10 O 35/13 KfH ist leider nicht kostenlos zugänglich. Ob dies bei einem Urteil eines öffentlichen Gerichts zu einem Gegenstand öffentlichen Interesses in Zeiten des Internets gerechtfertigt ist, ist fragwürdig - vor allem wenn an einem "steuerfinanzierten" Urteil dann private Anbieter wie Jurion oder Beck-Online verdienen.
Zumindest an den Tenor und die Liste der als Irreführung untersagten 36 werbenden Aussagen kommt man dann aber trotzdem kostenlos heran. Weiteres Interesse am Urteil kostet dann aber z.B. 39,99 Euro monatlich für ein entsprechendes Urteils-Abo.
Die 2012 veröffentlichte Metaanalyse Kinesio taping in treatment and prevention of sport injuries: a meta-analysis of the evidence for its effectiveness von Sean Williams et al. ist in der Fachzeitschrift "Sports Medicine" (42: 153-164) erschienen. Von diesem Aufsatz ist das Abstract kostenlos zugänglich.
Von dem ausführlichen juristischen Kommentar Gesetzliche Anforderungen an ärztliche Werbung des Wettbewerbsrechtler T. Oehler, erschienen in der "Deutschen Medizinischen Wochenschrift" (2013. 138(45): 2322-2324), ist ebenfalls das Abstract kostenfrei erhältlich.
Bernard Braun, 11.12.13
Wenn es darauf ankommt, kann es auch Unterversorgung mit Antibiotika geben - Sepsis-Patienten in Notfallambulanzen
 Viele Untersuchungen über die Verordnung von Antibiotika belegen eine Überversorgung, und wenn man die unerwünschte Folgen von zu vielen und dann noch nicht einmal gesundheitlich notwendigen Antibiotika für die rasch zunehmenden resistenten Bakterienstämme bedenkt, auch eine gesundheitlich folgenschwere Fehlversorgung. Seltener ist, dass es eine gesundheitlich relevante Unterversorgung mit Antibiotika gibt.
Viele Untersuchungen über die Verordnung von Antibiotika belegen eine Überversorgung, und wenn man die unerwünschte Folgen von zu vielen und dann noch nicht einmal gesundheitlich notwendigen Antibiotika für die rasch zunehmenden resistenten Bakterienstämme bedenkt, auch eine gesundheitlich folgenschwere Fehlversorgung. Seltener ist, dass es eine gesundheitlich relevante Unterversorgung mit Antibiotika gibt.
Dass dies selbst bei offensichtlichem Bedarf in gravierendem Umfang passiert, zeigt eine jetzt veröffentlichte Studie zum Einsatz von Antibiotika bei Patienten mit einer Sepsis in den Jahren 1994 bis 2009 in den USA. Die dazu vorhandene Leitlinie empfiehlt eine frühe, zielgerichtete und angemessene Antibiotikatherapie, die den Erkrankungsverlauf positiv beeinflusst und das Sterblichkeitsrisiko reduziert.
Um zu klären, ob und wie dieser Leitlinie entsprochen wird, analysierten US-WissenschaftlerInnen Daten des "National Hospital Ambulatory Medical Care Survey" für alle erwachsenen Patienten in den USA, die wegen einer Sepsis in Notfallstationen von Krankenhäusern versorgt wurden.
Unterschieden wurden dabei Patienten bei denen eine explizite ICD-Diagnose Sepsis gestellt wurde von Patienten mit einer impliziten Sepsis. Dies rekonstruierten die ForscherInnen aus anderen dokumentierten Angaben zur Infektionsart und von Fehlfunktionen von Organen, die einen sicheren Schluss auf Sepsis zuließen.
Die Anzahl der Notfallstations-Aufenthalte mit einer expliziten Sepsis-Diagnose bewegte sich in den 16 untersuchten Jahren nahezu unverändert bei 1,23 Personen pro 1.000 Einwohner. Dies entspricht im Durchschnitt 260.000 Personen. Die Anzahl der Personen mit einer impliziten Sepsis-Diagnose erhöhte sich dagegen alle 2 Jahre um 0,07 Personen pro 1.000 Einwohner.
Von den Notfallpatienten mit expliziter Sepsisdiagnose erhielten zwischen 52% (1994-1997) und 69% (2006-2009) eine medizinisch sofort notwendige Behandlung mit Antibiotika in der Notfallstation und nicht erst möglicherweise später in der endgültigen Krankenhaus-Intensivstation. Obwohl eine Behandlung gegen multiresistente Bakterien vom Typ MRSA (Methicillin-resistant Staphylococcus aureus) bei diesen Patienten eigentlich die Regel sein sollte, stellten entsprechende Antibiotika nur 18% der gesamten Verordnungen. Wie gefährlich eine Sepsis und dazu auch noch eine zunächst nicht behandelte Sepsis sein kann, zeigte die Studie auch: 31% der explizit diagnostizierten Sepsispatienten wurden in die Intensivstation aufgenommen, wo 40% verstarben. Die Gesamtsterblichkeit aller Sepsispatienten in Krankenhäusern betrug 17%. In beiden Fällen liefert die Studie allerdings keine Daten für einen Zusammenhang von Nicht-Verordnung und Tod.
Die praktischen Schlussfolgerungen der Autoren lauteten: Als erstes müssen die Diagnostik von Sepsis-Patienten verbessert und so früh und gezielt wie möglich geeignete Antibiotika verordnet werden. Aktuell müsste der Schutz gegen MRSA-Erreger an vorderster Stelle stehen.
Der Aufsatz Sepsis visits and antibiotic utilization in U.S. emergency departments von Filbin MR et al. ist am 6. November 2013 als elektronische Vorab-Veröffentlichung der Fachzeitschrift "Critical Care Medicine" erschienen. Das Abstract ist kostenlos erhältlich.
Bernard Braun, 5.12.13
Amerikanische Studie: Ärzte verschweigen Patienten essentielle Informationen für weitreichende Entscheidungen
 In einer amerikanischen Studie wurde der Frage nachgegangen, inwieweit die Patient vor eine Operation wegen Prostatakrebs bzw. vor dem Einsetzen einer Gefäßprothese (Stent) über das Pro und Kontra sowie über die alternativ zur Verfügung stehenden Behandlungsmöglichkeiten informiert und sie nach ihren Präferenzen befragt wurden.
In einer amerikanischen Studie wurde der Frage nachgegangen, inwieweit die Patient vor eine Operation wegen Prostatakrebs bzw. vor dem Einsetzen einer Gefäßprothese (Stent) über das Pro und Kontra sowie über die alternativ zur Verfügung stehenden Behandlungsmöglichkeiten informiert und sie nach ihren Präferenzen befragt wurden.
Bei den Eingriffen handelt es sich um "präferenzsensitive" Maßnahmen. Damit werden medizinische Interventionen bezeichnet, bei denen kein eindeutiges Überwiegen des Nutzens im Vergleich zum Schaden besteht. Die Entscheidung erfordert daher, dass sich der Patienten im Rahmen eines Abwägungsprozesses darüber klar wird, ob die Argumente für oder gegen die Maßnahme schwerer wiegen - welche der Optionen also seiner Präferenz entspricht.
Die operative Entfernung der Prostata verspricht im Vergleich zur Bestrahlung oder zum Abwarten eine leichte Verbesserung der Lebenserwartung bei allerdings hoher Wahrscheinlichkeit schwerer unerwünschter Wirkungen, wie Impotenz und Inkontinenz.
Das Einsetzen eines Stents verringert die Mortalität in den ersten 24 Stunden des Herzinfarkts, danach können durch den Eingriff Beschwerden gelindert aber nicht die Lebenserwartung verbessert oder das Risiko für einen erneuten Infarkt gemindert werden. Dies lässt sich jedoch durch eine medikamentöse Therapie erreichen. Prostataoperation und Stentimplantation haben also Auswirkungen auf die Lebensqualität, dagegen kaum oder gar nicht auf die Lebensdauer.
Teilnehmer der Studie waren 472 Patienten, die im Alter von mindestens 66 Jahren im 2. Halbjahr 2008 eine Prostataoperation oder eine Stentimplantation erhalten haben und über Medicare Part A und B krankenversichert waren.
Die Ergebnisse für Patienten mit Prostatakrebs, die eine Operation erhielten, lauten: 95% berichten, dass der Arzt die Gründe für die Operation besprochen habe, jedoch nur 63%, dass er mit ihnen über die Argumente gegen eine Operation gesprochen habe. Das Gespräch über die anderen Behandlungsmethoden (beobachtendes Abwarten bzw. Bestrahlung) gaben 34% an. Nach ihrer Präferenz wurden 76% gefragt.
Die Ergebnisse für die Patienten, die einen Stent eingesetzt bekamen lauten: 77% berichteten, dass der Arzt mit ihnen über die Gründe für den Eingriff, aber nur 16%, dass er über die Gründe gegen den Eingriff gesprochen habe. Nur 10% erhielten Informationen über andere Vorgehensweisen, wie beobachtendes Abwarten oder Bypass-Operation und nur 16% wurden nach ihrer Präferenz gefragt. 54% hatten im vorangegangenen Monat keine Herzbeschwerden gehabt
Die Studie belegt, dass die Informationen, die Patienten zu einer präferenzsensitiven Maßnahme erhielten, unzureichend waren. Die Ergebnisse für die Patienten mit Prostataoperation sind dabei weniger ungünstig aber immer noch schlecht, weil nicht 34% sondern 100% die Information erhalten sollten, dass sie nicht viel verpassen, wenn sie die Operation nicht erhalten. Die Information der Patienten mit Stent kann hingegen nur als desaströs bezeichnet werden. Am meisten erschüttert, dass bei 54% keine Indikation für den Eingriff vorlag, weil sie frei von Herzbeschwerden waren.
Die Autoren fordern die Verlagerung der Entscheidung zu den Hausärzten, die eher zu einer ausgewogenen Informationen in der Lage seien und den vermehrten Einsatz von Entscheidungshilfen, also evidenzbasierten Informationen zur Unterstützung der Entscheidung.
Fowler, F., Jr.; Gallagher, P.; Bynum, J. W.; Barry, M.; Lucas, F. L.; Skinner, J. (2012): Decision-Making Process Reported by Medicare Patients Who Had Coronary Artery Stenting or Surgery for Prostate Cancer. In: Journal of General Internal Medicine 27/8: 911-916. doi: 10.1007/s11606-012-2009-5 Abstract Open Access
David Klemperer, 5.12.13
Hauptsache Test, auch wenn für denTest auf Gebärmutterhalskrebs die Gebärmutter fehlt oder die Frau gesund und älter als 65 ist.
 Ein häufig verwendeter Test zur Früherkennung einer Krebserkrankung des Gebärmutterhalses ist der so genannte Papanicolaou-Abstrichtest. Bereits seit 2003 veröffentlichten us-amerikanische medizinische Fachgesellschaften evidenzbasierte Empfehlungen gegen eine drohende Überversorgung. So wird empfohlen, den Test nicht bei Frauen durchzuführen, die wegen einer Totalentfernung der Gebärmutter auch keinen Gebärmutterhals mehr haben und die keine Krebs-Vorerkrankungsgeschichte haben. Und auch für Frauen über 65 Jahre ohne spezifische Vorerkrankung, deren bisherigen Papanicolaou-Tests normal waren und die auch sonst kein erkennbar hohes Erkrankungsrisiko haben, wird der Verzicht auf diesen Test empfohlen.
Ein häufig verwendeter Test zur Früherkennung einer Krebserkrankung des Gebärmutterhalses ist der so genannte Papanicolaou-Abstrichtest. Bereits seit 2003 veröffentlichten us-amerikanische medizinische Fachgesellschaften evidenzbasierte Empfehlungen gegen eine drohende Überversorgung. So wird empfohlen, den Test nicht bei Frauen durchzuführen, die wegen einer Totalentfernung der Gebärmutter auch keinen Gebärmutterhals mehr haben und die keine Krebs-Vorerkrankungsgeschichte haben. Und auch für Frauen über 65 Jahre ohne spezifische Vorerkrankung, deren bisherigen Papanicolaou-Tests normal waren und die auch sonst kein erkennbar hohes Erkrankungsrisiko haben, wird der Verzicht auf diesen Test empfohlen.
In dem für die US-Bevölkerung repräsentativen und mehrfach validierten "National Health Interview Survey (NHIS)" wurde im Jahr 2010 bei den über 18-Jährigen Befragten eine Zusatzbefragung mit dem Schwerpunkt Krebserkrankungen ("cancer control supplement") durchgeführt. Dazu gehörten u.a. auch Fragen nach einer Gebärmutterentfernung, der Durchführung des Papanicolaou-Tests als Screeningmethode und diverse soziodemografische Daten.
Die wichtigsten Ergebnisse zeigen ein erschreckendes Bild mangelnder Orientierung an den evodenzbasierten Empfehlungen -möglicherweise auch der schlichten Unkenntnis:
• Bei 34% der Frauen, deren Gebärmutter völlig entfernt ("total hysterectomy") wurde, erhielten im Jahr vor der Befragung einen Papanicolaou-Test. 64,8% dieser Frauen erhielten in der gesamten nachoperativen Zeit einen derartigen Test.
• Von den über 65-jährigen Frauen ohne Gebärmutterentfernung erhielten in den letzten drei Jahren 58,4% einen Test - 44,4% auch jedes Jahr.
• Damit erhielten insgesamt fast 14 Millionen Frauen einen Test, der mit hoher Wahrscheinlichkeit keinen Nutzen für sie erbrachte.
• Interessant ist schließlich noch, dass u.a. der Anteil der Testempfängerinnen bei den privat Versicherten durchweg am höchsten war (80,3% unter den Frauen mit Gebärmutterentfernung und 88,6% unter den Frauen ohne diese Operation).
Auch wenn die AutorInnen auf mögliche Grenzen ihrer Studie als Studie mit Angaben über das Testgeschehen von den Befragten Frauen hinweisen und auch keine Details zur genauen Art der Gebärmutterentfernung erfragt werden konnten, sehen sie einen beträchtlichen "misuse" des Tests trotz eindeutiger und seit rund einem Jahrzehnt bekannten Empfehlungen. Eine ihrer kritischen Bewertungen: "health care resources could be spent better elsewhere". Kritisch ist der beobachtete missbräuchliche Einsatz des Tests aber nicht nur wegen der Kosten, sondern auch wegen der allein mit dem u.U. ängstlichen Warten auf das Testergebnis verbundenen Einschränkung der gesundheitsbezogenen Lebensqualität.
Die Hoffnung, dass die US-Gesundheitsreform daran etwas ändere, klingt angesichts der Zahlen und den auch sonst identifizierten ärztlichen Über- und Fehlversorgungsexzessen (z.B. Krebsfrüherkennung für terminal an Krebs erkrankten älteren Patienten) etwas naiv und unrealistisch.
Und auch hier kann man für Deutschland mangels vergleichbarer Daten mal wieder weder Kritisches noch Entwarnendes sagen.
Der Research Letter Overuse of Papanicolaou Testing Among Older Women and Among Women Without a Cervix von Deanna Kepka et al. ist in der Onlineausgabe der Fachzeitschrift "JAMA Internal Medicine" vom 25. November 2013 komplett kostenlos veröffentlicht worden.
Bernard Braun, 27.11.13
Das auch noch wachsende Leid mit den Leitlinien am Beispiel der ambulanten Behandlung von Patienten mit Rückenschmerzen
 Rückenschmerzen gehören weltweit zu den häufigsten Anlässen für einen ambulanten Arztbesuch. Sie sind auch eine Hauptursache für Arbeitsunfähigkeit, die Verschreibung von schmerzstillenden Mitteln oder Massagen, verschiedene Operationen im Bereich des Rückens und auch von Frühberentung. Wegen dieser gesundheitlichen und ökonomischen Folgen gibt es auch bereits seit vielen Jahren zahlreiche, oft evidenzbasierte Leitlinien für eine wirksame, möglichst schädigungsfreie und wirtschaftliche Behandlung von Rückenschmerz-Patienten.
Rückenschmerzen gehören weltweit zu den häufigsten Anlässen für einen ambulanten Arztbesuch. Sie sind auch eine Hauptursache für Arbeitsunfähigkeit, die Verschreibung von schmerzstillenden Mitteln oder Massagen, verschiedene Operationen im Bereich des Rückens und auch von Frühberentung. Wegen dieser gesundheitlichen und ökonomischen Folgen gibt es auch bereits seit vielen Jahren zahlreiche, oft evidenzbasierte Leitlinien für eine wirksame, möglichst schädigungsfreie und wirtschaftliche Behandlung von Rückenschmerz-Patienten.
Ob diese Leitlinien aber die Behandlungskonzepte und -methoden für diese Patientengruppe bestimmen glaubten us-amerikanische Gesundheitswissenschaftler nicht einfach, sondern untersuchten dies mit Daten der bundesweit repräsentativen "National Ambulatory Medical Care Survey" und des "National Hospital Ambulatory Medical Care Survey" aus den Jahren 1999/2000 und 2009/10. Die im Detail untersuchten 23.918 Arztbesuche mit einem Wirbelsäulenproblem repräsentieren geschätzte 440 Millionen Besuche mit schmerzhaften Rückenproblemen.
Die wesentlichen Ergebnisse der beiden Querschnittsuntersuchungen und ihres Vergleichs lauten:
• Während die Geschlechterzusammensetzung in der Untersuchungszeit mit 58% weiblichen Patienten gleich blieb, stieg das Durchschnittsalter signifikant von 49 auf 53 Jahre.
• Die Häufigkeit mit der je Arztbesuch nichtsteroidale entzündungshemmende Medikamente oder das schmerzstillende Acetaminophen verordnet wurden, eine von Leitlinien empfohlene Therapie, sank signifikant von 36,9% auf 24,5%.
• Im Gegensatz dazu stieg die Häufigkeit mit der narkotisierende Medikamente verordnet wurden, wovon Leitlinien abraten, signifikant von 19,3% auf 29,1% an.
• Die Häufigkeit der Überweisung in eine physikalische Therapie - von Leitlinien empfohlen - blieb mit knapp 20% gleich, die zu anderen Ärzten - von Leitlinien nicht empfohlen oder toleriert - stieg ebenfalls signifikant von 6.8% auf 14%.
• Bei den bildgebenden Verfahren - Indikatoren für die Nichtübereinstimmung mit Leitlinien - stagnierte die Häufigkeit von Röntgenaufnahmen bei rund 17%, während die Anzahl der Computer-Tomogramme und Magnetresonanz-Aufnahmen signifikant von 7,2% auf 11,3% stieg.
Sämtliche Trends zeigten sich auch nach einer Unterscheidung von Kurz- und Langzeitbehandlung und Besuchen bei Allgemein- und anderen Fachärzten sowie nach einer Adjustierung nach Alter, Geschlecht, Ethnie, Dauer der Symptome, Region und weiteren Merkmalen.
Trotz zahlreicher publizierter Behandlungsleitlinien nahm die Nichtorientierung an ihnen beim Management und der Behandlung von Rückenschmer-Patienten in rund 10 Jahren zu - trotz der potenziellen Kostenersparnisse und der besseren Behandlungsqualität bei der Orientierung an den Leitlinien.
Ein Kommentator des Aufsatzes fügt der Analyse das Ergebnis einer eigenen Recherche von 183 spezifischen Rückenschmerz-Leitlinien hinzu und erwähnt die von Gesundheitspolitikexperten in den USA geäußerte Frist von durchschnittlich 17 Jahren, die eine Leitlinie oder Erkenntnisse aus randomisierten kontrollierten Studien brauchen, um vollständig im Behandlungsalltag angekommen zu sein. Als wesentliche Gründe nennt der Kommentator fehlendes Wissen, und eine Fülle von leitlinien-adversen Einstellungen und Verhaltensweisen von Ärzten.
Unter seinen Vorschlägen, diesen Zustand zu verbessern, bewertet er als die größte Herausforderung "the vast multitude of individual professional, govermental, payer, employer, and consumer groups that promote self-proclaimed intellectual property-based ownership of interventions
that guarantee the best outcomes for back pain but without formal and rigorous quality of evidence evaluations, such as through systematic reviews." Sein Vorschlag all diese Anbieter mögen sich zusammensetzen und eine gemeinsame Basis für Empfehlungen schaffen, ist sicherlich sinnvoll, vernachlässigt aber, dass viele dieser Anbieter genau an solchen ergebnisoffenen Verständigungsprozessen vor allem aus ökonomischen Gründen kein Interesse haben. Richtig ist schließlich sein bereits in der Überschrift angedeutete Hinweis, das an der Nichtorientierung an Leitlinien auch entsprechende Erwartungen oder Forderungen von Patienten z.B. an bildgebenden Untersuchungen beteiligt sind.
Der Aufsatz Worsening Trends in the Management and Treatment of Back Pain von John N. Mafi et al. ist im September 2013 in der Fachzeitschrift "JAMA Internal Medicine" (173(17): 1573-1581) erschienen. Das Abstract ist kostenlos erhältlich.
Der Kommentar Why don't phycisians (and patients) consistently follow clinical practice guidelines? von Donald Casey ist in derselben Ausgabe der Zeitschrift (S. 1581-1583) erschienen - Abstract kostenlos.
Bernard Braun, 15.10.13
Bundessozialgericht: Warum darf der G-BA nicht einfach die Mindestmengen für die Geburt und Behandlung von Frühgeborenen erhöhen?!
 Bereits am 18. Dezember 2012 hatte das Bundessozialgericht (BSG) einen Revisionsantrag des Gemeinsamen Bundesausschuss (G-BA) gegen ein Urteil des Landessozialgerichts (LSG) Berlin-Brandenburg zum G-BA-Beschluss die Mindestmenge für die Versorgung von Frühgeborenen mit einem Geburtsgewicht von unter 1250 Gramm (so genannte Level 1-Geburten) von 14 auf 30 solcher Geburten zu erhöhen, abgelehnt. Der G-BA hatte sich wie immer bei solchen Entscheidungen auf einen Bericht des "Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)" gestützt. Darin sah sich das IQWiG aber aufgrund der Studienlage und in den Worten des BSG "nachvollziehbar außerstande, Schwellenwerte, eine bestimmte Mindestmenge oder auch nur einen Mindestmengenkorridor vorzuschlagen."
Bereits am 18. Dezember 2012 hatte das Bundessozialgericht (BSG) einen Revisionsantrag des Gemeinsamen Bundesausschuss (G-BA) gegen ein Urteil des Landessozialgerichts (LSG) Berlin-Brandenburg zum G-BA-Beschluss die Mindestmenge für die Versorgung von Frühgeborenen mit einem Geburtsgewicht von unter 1250 Gramm (so genannte Level 1-Geburten) von 14 auf 30 solcher Geburten zu erhöhen, abgelehnt. Der G-BA hatte sich wie immer bei solchen Entscheidungen auf einen Bericht des "Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)" gestützt. Darin sah sich das IQWiG aber aufgrund der Studienlage und in den Worten des BSG "nachvollziehbar außerstande, Schwellenwerte, eine bestimmte Mindestmenge oder auch nur einen Mindestmengenkorridor vorzuschlagen."
Welche maßgeblichen Gründe bei seiner Entscheidung eine Rolle gespielt haben, veröffentlichte jetzt das BSG schriftlich.
Für die im Urteil vollzogene Gratwanderung sind folgende Argumente die wichtigsten:
• Generell unterstreicht das BSG, der G-BA habe seit 2004 das gesetzliche Recht "planbare Leistungen zu beschließen, bei denen die Qualität des Behandlungsergebnisses in besonderem Maße von der Menge der erbrachten Leistungen abhängig ist." Dies bedeute Mindestmengen je Arzt oder Krankenhaus. Und bei der Leistung der Level-1-Geburten sei die Festlegung auf 14 Geburten aus mehreren Gründen zulässig.
• Der Vorrang von Qualitätssicherung: "Die Abwägung der Bedeutung des Interesses der Kinderkliniken, uneingeschränkt Kinder von Level-1-Geburten zu versorgen, mit dem Interesse an einer besseren Versorgungsqualität für Frühgeborene ergibt einen Vorrang der Qualitätssicherung zugunsten der hiervon betroffenen Individual- und Gemeinwohlbelange."
• Die notwendige Qualitätsorientierung der Berufsausübung: "Art 12 Abs 1 S 1 GG schützt - neben der Freiheit der Berufswahl - die Freiheit der Berufsausübung. Zu den Rahmenbedingungen der Berufsausübung gehört für Krankenhäuser auch, dass sie bestimmte Qualitätsanforderungen erfüllen müssen, um einzelne Operationen und Prozeduren, aber auch um eine aus einer Vielheit von Einzelmaßnahmen bestehende Behandlung eines bestimmten Krankheitsbildes erbringen zu dürfen."
• Das BSG beginnt mit der Feststellung, dass es für eine Mindestmengenentscheidung keiner "'besonderen' Kausalität zwischen Leistungsmenge und Ergebnisqualität" bedarf. "Vielmehr genügt ein nach wissenschaftlichen Maßstäben wahrscheinlicher Zusammenhang zwischen Behandlungsmenge und -qualität."
• Ist der hier zu bewertende Zusammenhang "nicht statistisch (u.a. durch risikoadjustiert bewertete Korrelationen) bewiesen, ist er anhand medizinischer Erfahrungssätze ergänzend zu untermauern." Dabei reicht aber "nicht schon die landläufige Erfahrung, dass routinierte Praxis im Allgemeinen eine bessere Ergebnisqualität sichert als deren Fehlen."
• Für das BSG "ermittelte (der G-BA - Einfügung des Verfassers) den zugrunde liegenden Sachverhalt unzureichend" als er die Mindestmenge konkret von 14 auf 30 erhöhte. Dadurch gelangte er "fehlerhaft zu der Überzeugung, dass die neue höhere Mindestmenge die Mortalität bei der Behandlung von Level-1-Geburten bundesweit einheitlich stärker reduzieren könne." Die Heraufsetzung sei daher "nichtig".
Die Entscheidung und die ihr zugrundegelegten Kriterien mögen nach den immer wieder publik werdenden tödlichen Risiken für Frühgeborenen vielleicht zu hart erscheinen. Hier auf einen besonders schlüssigen wissenschaftlichen Nutzennachweis zu verzichten, könnte aber entsprechend oberflächlich begründeten und wissenschaftlich unzulänglichen Entscheidungen für nutzlose Leistungen oder sinnlose Leistungsmengen durch andere Akteure oder Leistungsanbieter Tür und Tor öffnen.
Die vollständige schriftliche Begründung für das Mindestmengenurteil des BSG vom 18.12.2012, B 1 KR 34/12 R ist kostenlos erhältlich.
Bernard Braun, 12.10.13
"Vorsicht Leitlinie" oder starke Empfehlungen, schwache Evidenz. Neues zur Verlässlichkeit und Vertrauenswürdigkeit von Leitlinien
 Nicht nur die teilweise verwirrende Vielzahl von Leitlinien für die Behandlung ein- und derselben Krankheit, sondern vor allem die Qualität vieler Leitlinien, wird vielfach kritisch betrachtet. Angesichts der immer noch bestehenden innerärztlichen Ablehnung von Leitlinien als "Kochbuchmedizin" und Behandlungszwang, sind Qualitätsmängel oder die Manipulation durch Pharmaunternehmen und ihr nahestehende Wissenschaftler von hoher Bedeutung.
Nicht nur die teilweise verwirrende Vielzahl von Leitlinien für die Behandlung ein- und derselben Krankheit, sondern vor allem die Qualität vieler Leitlinien, wird vielfach kritisch betrachtet. Angesichts der immer noch bestehenden innerärztlichen Ablehnung von Leitlinien als "Kochbuchmedizin" und Behandlungszwang, sind Qualitätsmängel oder die Manipulation durch Pharmaunternehmen und ihr nahestehende Wissenschaftler von hoher Bedeutung.
Dass es solche Mängel gibt, und zwar nicht zu wenige und auch nicht nur bei Außenseiter-Leitlinien zeigen zwei gerade veröffentlichte Studien über die Verlässlichkeit von onkologischen und endokrinologischen Leitlinien.
In der ersten 2013 veröffentlichten Studie wurden Leitlinien der endokrinologischen Fachgesellschaft der USA untersucht. Dort werden einerseits die Behandlungsempfehlungen auf einer Skala von stark bis schwach und die zugehörige Evidenzqualität mit hoch, mäßig, niedrig und sehr niedrig bewertet. Bei 357 Empfehlungen in 17 Leitlinien aus den Jahren 2005 bis 2011 kombinierten 121 oder 34% eine starke Empfehlung mit einer niedrigen Qualitätsevidenz. Hier bedarf es also vor der Anwendung mindestens eines sehr genauen prüfenden Blicks.
In einer zweiten, ebenfalls aktuellen Studie wurden 169 zwischen 2005 und 2010 verfassten und veröffentlichten Leitlinien zur Behandlung von Prostata-, Lungen-, Brust- und Darmkrebs genauer untersucht und bewertet. Zur Bewertung der Vertrauenswürdigkeit oder Verlässlichkeit wurden die Leitlinien mittels 8 vom "Institute of Medicine" der US-Ärzteschaft entwickelten Standards bewertet. Im Durchschnitt erfüllten die Leitliniennur 2,75 von 8 möglichen Standards.
Die erste Studie The Endocrine Society guidelines: When the confidence cart goes before the evidence horse von Brito JP et al. ist in der Fachzeitschrift "Journal of Clinical Endocrinology & Metabolism" erschienen (98: 3246). Ein Abstract ist kostenlos erhältlich.
Die zweite Studie Critical evaluation of oncology clinical practice guidelines. von Reames BN et al. erschien im Juli 2013 in der Fachzeitschrift "Journal of Clinical Oncology" (31:2563), bei der ein kostenloses Abstract erhältlich ist.
Bernard Braun, 3.10.13
Rosarote Brille - Gefahr für Patienten. Interessenkonflikte bei Autoren von Leitlinien
 Interessenkonflikte beeinträchtigen das Urteilsvermögen und bringen die Menschen dazu, Dinge so zu sehen, wie sie nicht sind. Was im Alltag bisweilen ein Teil von Lebenskunst darstellt, kann in der Medizin zu einer ernsten Gefahr für Patienten werden. Interessenkonflikte lassen Personen den Nutzen einer Technologie, z.B. eines Arzneimittels, höher erscheinen und den Schaden niedriger als Personen ohne Interessenkonflikt. Gegebene Studiendaten bewerten sie optimistisch, Gefahren und Risiken ignorieren sie. Dem liegt zumeist keine böse Absicht vor, vielmehr laufen die entsprechenden kognitive Vorgänge unbewusst ab. Am Beispiel des Diabetesmittels Avandia (Rosiglitazon) haben wir dieses Phänomen bereits im Forum dargelegt (Link).
Interessenkonflikte beeinträchtigen das Urteilsvermögen und bringen die Menschen dazu, Dinge so zu sehen, wie sie nicht sind. Was im Alltag bisweilen ein Teil von Lebenskunst darstellt, kann in der Medizin zu einer ernsten Gefahr für Patienten werden. Interessenkonflikte lassen Personen den Nutzen einer Technologie, z.B. eines Arzneimittels, höher erscheinen und den Schaden niedriger als Personen ohne Interessenkonflikt. Gegebene Studiendaten bewerten sie optimistisch, Gefahren und Risiken ignorieren sie. Dem liegt zumeist keine böse Absicht vor, vielmehr laufen die entsprechenden kognitive Vorgänge unbewusst ab. Am Beispiel des Diabetesmittels Avandia (Rosiglitazon) haben wir dieses Phänomen bereits im Forum dargelegt (Link).
Über einen neuen Fall berichten jetzt Autoren, die aus dem Kreis der Arzneimittelkommission der deutschen Ärzteschaft stammen. Die im Deutschen Ärzteblatt erschienene Studie "Besteht ein Einfluss pharmazeutischer Unternehmen auf Leitlinien? Zwei Beispiele aus Deutschland" wurde von der Förderinitiative Versorgungsforschung der Bundesärztekammer unterstützt.
Untersucht wurde die Bewertung des Medikaments Raptiva (Substanz: Efalizumab), das gegen eine bestimmte Form der Schuppenflechte (Psoriasis) eingesetzt wurde, in 2 Leitlinien, eine erstellt von Autoren mit und eine von Autoren ohne Interessenkonflikte.
• Die S3-Leitlinie (Version 2006) der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) wurde von einer 15-köpfigen Gruppe verfasst, in der 10 Mitglieder finanzielle Verbindungen zur Firma Serono hatten, dem Lizenzinhaber von Raptiva. Darüber hinaus wurde die Arbeit der Leitlinien-Gruppe von einer Stiftung gefördert wurde, die u.a. von Serono unterstützt wurde.
• Ohne Interessenkonflikte war hingegen die Arbeitsgruppe, welche die Leitlinie für das englische National Institute of Health and Care Excellence (NICE) verfasste.
Die Unterschiede in der Bewertung kritischer Sachverhalte zeigen die Autoren durch den Vergleich der Formulierungen zu identischen Sachverhalten auf.
Dazu 3 Beispiele aus der Studie:
• Die NICE-Leitlinie sieht die Indikation für Efalizumab nur dann gegeben, wenn eine andere Substanz, Etanercept, unwirksam ist bzw. nicht gegeben werden darf. In der S3-Leitlinie wird Efalizumab hingegen bei mittelschwerer und schwerer Form der Psoriasis zur Ersttherapie empfohlen. Zugelassen war es aber nur für Patienten, bei denen alle Standardtherapien versagt haben.
• In die NICE-Leitlinie wurden 5 randomisierte kontrollierte Studien einbezogen, von denen 4 wegen mangelnder Darstellung als in ihrer Qualität nicht beurteilbar bewertet wurden. Die S3-Leitlinie stützt sich auf 6 Studien, das Evidenzniveau bezeichnen die Autoren als insgesamt sehr gut. Eine Studie wird als vergleichende Studie klassifiziert, obwohl sie das nicht ist.
• Zur Frage der Kombination mit anderen Arzneimitteln rät das NICE ab, weil keine Studien dazu vorliegen. Die Autoren der S3-Leitlinie stellen ebenfalls fest, dass keine kontrollierten Studien zu dieser Frage vorliegen, stellen dann aber im Folgesatz unvermittelt fest: "Eine Kombination (...) erscheint möglich und sinnvoll."
An anderer Stelle lassen sich die S3-Leitlinie-Autoren zu der Aussage hinreißen: "Efalizumab besitzt aus heutiger Sicht ein günstiges Sicherheitsprofil." Die NICE-Autoren urteilen hier sehr viel zurückhaltender und weisen auf die Unsicherheit der Datenlage hin.
Die Beispiele zeigen, dass die Autorengruppe mit Interessenkonflikten das Medikament wie durch eine rosarote Brille betrachten, hinter der Unsicherheiten und Probleme verschwinden. Raptiva ist ein - weiteres - Beispiel dafür, dass dies für Patienten tödlich ausgehen kann: Das immunsuppressiv wirkende Raptiva wurde im Februar 2009 wegen einiger Fälle von schweren, teils tödlichen endenden Infektionen vom Markt genommen (Link zur Information des Herstellers).
Das Fallbeispiel Raptiva ist auch ein weiterer Beleg dafür, dass Leitlinien vom Einfluss der Industrie durch eine undurchlässige Wand geschützt werden müssen.
Ein zweiter Aspekt der Studie - der hier nicht näher ausgeführt werden soll - ist der an der Substanz Gabapentin geführte Nachweis, dass Daten, die von einem pharmazeutischen Unternehmen betrügerisch manipuliert wurden, Eingang in S3-Leitlinie gefunden haben.
Schott G, Dünnweber C, Mühlbauer B, Niebling W, Pachl H, Ludwig W-D. Besteht ein Einfluss pharmazeutischer Unternehmen auf Leitlinien? Zwei Beispiele aus Deutschland. Deutsches Ärzteblatt 2013;110:575-583 Link
Deutsche Gesellschaft für Dermatologie. S3-Leitlinie zur Therapie der Psoriasis vulgaris.
Version 2006: Nast A, Kopp IB, Augustin M, et al.: S3-Leitlinie zur Therapie der Psoriasis vulgaris. J Dtsch Dermatol Ges 2006; 4 Suppl 2, 1-126 Link zum kostenpflichtigen Download
National Institute of Health and Care Excellence (NICE). Bewertung von Raptiva im Juli 2006. Link
Wang AT, McCoy CP, Murad MH, Montori VM. Association between industry affiliation and position on cardiovascular risk with rosiglitazone: cross sectional systematic review.
Link BMJ 2010;340:c1344
Link Forum Gesundheitspolit
David Klemperer, 8.9.13
Leitliniengerechte schnelle Behandlung von Herzinfarktpatienten durch Gefäßerweiterung senkt nicht das Sterblichkeitsrisiko
 Aktuelle Leitlinien zur Behandlung von Herzinfarktpatienten empfehlen, dass der zeitliche Abstand zwischen dem Infarkt und der Erweiterung von Herzkranzgefäßen mit einem Ballonkatheter (perkutane Koronararterien-Erweiterung [PCI]) 90 oder weniger Minuten betragen sollte. Diese so genannte "door-to-balloon-time" gilt daher auch als Maß für eine optimale Behandlung und als Richtschnur für Maßnahmen, diese Zeit so weit wie möglich zu verkürzen. Ob eine "door-to-balloon-time" von 90 und weniger Minuten die Sterblichkeit der Patienten innerhalb des Krankenhauses oder die Sterblichkeit innerhalb der 30 Tage nach dem Herzinfarkt senkt, war bisher nicht bekannt oder klar.
Aktuelle Leitlinien zur Behandlung von Herzinfarktpatienten empfehlen, dass der zeitliche Abstand zwischen dem Infarkt und der Erweiterung von Herzkranzgefäßen mit einem Ballonkatheter (perkutane Koronararterien-Erweiterung [PCI]) 90 oder weniger Minuten betragen sollte. Diese so genannte "door-to-balloon-time" gilt daher auch als Maß für eine optimale Behandlung und als Richtschnur für Maßnahmen, diese Zeit so weit wie möglich zu verkürzen. Ob eine "door-to-balloon-time" von 90 und weniger Minuten die Sterblichkeit der Patienten innerhalb des Krankenhauses oder die Sterblichkeit innerhalb der 30 Tage nach dem Herzinfarkt senkt, war bisher nicht bekannt oder klar.
Um diesen Zustand zu beenden untersuchten nun us-amerikanische WissenschaftlerInnen mit Daten des so genannten "CathPCI Registry", ob und wie die Sterblichkeit bei 96.738 Herzinfarktpatienten, bei denen eine PCI durchgeführt wurde, mit der Zeitdauer zwischen Infarkt und PCI zusammenhängt. Die Daten stammen aus 515 Krankenhäusern, die an diesem Register mitarbeiten und aus dem Zeitraum Juli 2005 bis Juni 2009.
Zu den wichtigsten Ergebnissen zählen:
• Die mittlere "door-to-balloon-time" sank in den ersten 12 Monaten des Beobachtungszeitraums signifikant von durchschnittlich 83 Minuten auf 67 Minuten in den letzten 12 beobachteten Monaten.
• Entsprechend nahm der Anteil der Patienten mit einer "door-to-balloon-time" von 90 und weniger Minuten ebenfalls signifikant von 59,7% im ersten auf 83,1% im letzten Jahr zu.
• Trotz dieser Verbesserungen des Zeitraums zwischen Infarkt und Gefäßerweiterung veränderte sich die Sterblichkeit im Krankenhaus unadjustiert nur geringfügig (von 4,8% auf 4,7%) und nicht signifikant. Daran änderte sich auch nach einer Risikoadjustierung der Patienten nichts: Die Sterblichkeitsrate innerhalb des Krankenhauses sank von 5% auf 4,7% und verfehlte die Signifikanz erneut erheblich (p=0,34).
• Die mit Daten der staatlichen Krankenversicherung Medicare durchgeführte Analyse der 30-Tage-Sterblichkeit nach Herzinfarkt und PCI identifizierte sogar trotz der beträchtlichen Abnahme der "door-to-balloon-time" einen leichten Anstieg von 9,7% auf 9,8%, der allerdings auch nicht statistisch signifikant war (p=0,64).
Diese Ergebnisse sollten zwar nicht zum Anlass genommen werden, die Zeit zwischen Infarkt und PCI oder anderen klinischen Interventionen nicht noch weiter zu verkürzen. Sie sollten aber Motivation sein auch noch über andere Maßnahmen für Infarktpatienten nachzudenken, die deren Sterblichkeitsrisiko senken können.
Der Aufsatz Door-to-Balloon Time and Mortality among Patients Undergoing Primary PCI von Daniel S. Menees et al. ist am 5. September 2013 im "New England Journal of Medicine" (369: 901-909) erschienen von dem das Abstract kostenlos erhältlich ist.
Bernard Braun, 6.9.13
Weniger ist mehr, was man aber erst nach einiger Zeit bemerkt: Ein Beispiel aus der Behandlung von psychisch Kranken
 "Durchtherapieren", alle unerwünschten Krankheitsphänomene oder -faktoren kriegerisch ("the war on
") "ausrotten" oder "viel hilft viel" sind Einstellungen, Strategien und Erwartungen bei Ärzten, sonstigen Therapeuten sowie Patienten, die möglichst lange bzw. "gründliche" Behandlungen sinnvoll erscheinen lassen und fördern.
"Durchtherapieren", alle unerwünschten Krankheitsphänomene oder -faktoren kriegerisch ("the war on
") "ausrotten" oder "viel hilft viel" sind Einstellungen, Strategien und Erwartungen bei Ärzten, sonstigen Therapeuten sowie Patienten, die möglichst lange bzw. "gründliche" Behandlungen sinnvoll erscheinen lassen und fördern.
Dass eine lange Behandlungszeit auch eine Art Fehlversorgung und einen gesundheitlichen Nachteil darstellen kann oder eine kürzere langfristig einen höheren Nutzen für Erkrankte hat, zeigen jetzt die Ergebnisse einer niederländischen Studie über den heutigen Gesundheitszustand von Personen, die in einer randomisierten kontrollierten Studie in den Jahren 2001 und 2002 wegen einer ersten psychotischen Episode mit Antipsychotika behandelt wurden.
Leitliniengetreu wurde ein Teil der 129 StudienteilnehmerInnen mindestens ein Jahr oder gar bis zu zwei Jahre behandelt. Für den anderen Teil dauerte die medikamentöse Behandlung wesentlich kürzer.
Bei dem jetzt erfolgten 7-Jahre-Follow up zeigte sich bei den Patienten, deren Dosis früh reduziert wurde oder deren medikamentöse Behandlung diskontinuierlich erfolgte oder auch früh abgebrochen wurde, eine signifikant höhere Besserungsrate war als bei den "durchtherapierten" Patienten. Während der Anteil mit höherer Besserungsrate unter den Patienten, die bis zu zwei Jahre durchtherapiert wurden 17,6% betrug, lag er bei den wesentlich kürzer therapierten Personen bei 40,4%.
Selbst wenn die Dauer- oder Langzeittherapie einige kurzfristige Vorteile hat, belegen die Studienergebnisse die Wahrscheinlichkeit , dass nach 7 Jahren beide "original treatment strategy" so oder so einen "profound effect" auf die Besserungsraten haben. Für den Langzeiterfolg einer Versorgung mit Antipsychotika ist u.a. der Anteil von Patienten maßgeblich, der eine möglichst kurze Frühtherapie erhalten hatte. Ob und wie dieser Zusammenhang besteht und ab wann der Nutzen einer kurzen Therapiezeit richtig zum Tragen kommt, wollen die Wissenschaftler in weiteren Studien klären.
Die AutorInnen empfehlen aufgrund ihrer Ergebnisse schließlich, für die Untersuchung des Nutzens von Arzneimitteln und Therapien in der Versorgung psychisch Kranker mindestens Langzeitstudien mit einer Laufzeit von 7 Jahren oder länger durchzuführen.
Der Studienaufsatz Recovery in Remitted First-Episode Psychosis at 7 Years of Follow-up of an Early Dose Reduction/Discontinuation or Maintenance Treatment Strategy. Long-term Follow-up of a 2-Year Randomized Clinical Trial von Lex Wunderink et al. ist am 3. Juli 2013 online first in der Fachzeitschrift JAMA Psychiatry. (2013: 19) erschienen. Das Abstract ist kostenlos erhältlich.
Bernard Braun, 13.8.13
Beispiel Rückenschmerzen: Behandlungswirklichkeit verschlechtert sich in den USA trotz "gut etablierter"Leitlinien
 Die für immer mehr Krankheiten vorhandenen Leitlinien bestimmen nachwievor nicht verbindlich die Behandlung der jeweiligen Kranken. Dies liegt erstens und vor allem an ihrer unter Ärzten nicht leiser werdenden Diskreditierung als "Kochbuchmedizin" oder "Einheitsbehandlung". Hinzu kommt zweitens, dass die Qualität bzw. Evidenz von Leitlinien unterschiedlich ist und die Vielzahl der nationalen und internationalen Leitlinien fast schon wieder eine "Leitlinie" zur Orientierung bei den Leitlinien erfordert. Und drittens erfordert die Veralltäglichung von Leitlinien-Handeln gegen das traditionell eminenzlastige Denken gerade im ärztlichen und medizinischen Bereich wesentlich mehr Zeit als erwartet oder erhofft.
Die für immer mehr Krankheiten vorhandenen Leitlinien bestimmen nachwievor nicht verbindlich die Behandlung der jeweiligen Kranken. Dies liegt erstens und vor allem an ihrer unter Ärzten nicht leiser werdenden Diskreditierung als "Kochbuchmedizin" oder "Einheitsbehandlung". Hinzu kommt zweitens, dass die Qualität bzw. Evidenz von Leitlinien unterschiedlich ist und die Vielzahl der nationalen und internationalen Leitlinien fast schon wieder eine "Leitlinie" zur Orientierung bei den Leitlinien erfordert. Und drittens erfordert die Veralltäglichung von Leitlinien-Handeln gegen das traditionell eminenzlastige Denken gerade im ärztlichen und medizinischen Bereich wesentlich mehr Zeit als erwartet oder erhofft.
Ist es also nicht völlig überraschend, dass Leitlinien nicht sofort dazu beitragen den Erfolg einer Behandlung zu verbessern, sondern die Behandlung über längere Zeit beim Status quo ante verharrt, gibt es jetzt auch Belege, dass sich die Qualität der Behandlung verbreiteter Erkrankungen auch nach langjähriger Existenz und Verbreitung von Leitlinien sogar deutlich verschlechtert.
Dies zeigt eine Studie über die Entwicklung der Qualität des Managements und der Behandlung von Rückenschmerzen zwischen den Jahren 1999 und 2010. Mit den für die USA repräsentativen Daten aus dem "National Ambulatory Medical Care Survey" und dem "National Hospital Ambulatory Medical Care Survey" untersuchte eine us-amerikanische Forschergruppe exemplarisch 23.918 Besuche (repräsentieren nahezu 440 Millionen Arztbesuche) bei ambulant tätigen Ärzten wegen eines Rückenschmerzproblems. Die ForscherInnen untersuchten das Behandlungsgeschehen mit Kriterien, die sie aus den langjährig vorhandenen und bekannten ("well-established") Leitlinien übernommen haben. Abgesehen von den wenigen akut schweren Fällen wird der frühzeitige Einsatz aufwändiger bildgebenden Untersuchungen, die Verordnung von Narkotika und die Überweisung zu einem anderen (Fach-)Arzt (hauptsächlich Chirurgen) als Nichtübereinstimmung ("discordant") mit den Leitlinien bewertet. Sofern nichtsteroidale entzündungshemmende Arzneimittel oder Paracetamol ("acetaminophen") (so genannte "first-line medications") verordnet wurden und eine Überweisung zu einer physikalischen Therapie erfolgte, galt dies als leitlinienkonform ("guideline concordant").
Die Behandlungswirklichkeit sieht nach einer Reihe von Adjustierungen (z.B. nach Alter, Ort und Gesamtbehandlungszeit) wie folgt aus:
• Die Chance bei einem Arztbesuch ein nichtsteroidales entzündungshemmendes Medikament oder Paracetamol verordnet zu bekommen sank von 1999 bis 2010 signifikant von 36,9% auf 24,5%. Ganz anders sah es bei den Narkotika aus: Deren Verordnung und Einnahme stieg im selben Zeitraum signifikant von 19,3% auf 29,1%.
• Die Überweisung zu einem Physiotherapeuten o.ä. veränderte sich im Untersuchungszeitraum nicht, d.h. schwankte um die 20%-Marke. Die Überweisung zu einem anderen Arzt stieg aber signifikant von 6,8% auf 14%.
• Zu beiden Zeitpunkten wurde im Rahmen von rund 17% der Arztbesuche ein Röntgenbild angefertigt. Die Anzahl der zusätzlich erstellten Computer- und der Magnetresonanztomographien stieg aber signifikant von 7,2% auf 11,3%.
Insbesondere in einem in derselben Ausgabe der Fachzeitschrift "JAMA Internal Medicine" veröffentlichten Kommentar wird deutlich, dass die Veränderung eines derartigen Verhaltens mehrere Barrieren gleichzeitig beseitigen muss. Der Autor zählt als Faktoren, welche die Leitlinientreue der Ärzte beeinflussen Mängel beim Wissen, Mängel bei den Einstellungen (z.B. Mangel an Erwartungen zum Outcome und mangelnde Selbstwirksamkeitsüberzeugung) und Mängel bei den Verhaltensbedingungen (z.B. Zeitmangel, Verweigerung von Patienten, widersprüchliche Leitlinien) auf.
Der Aufsatz Worsening Trends in the Management and Treatment of Back Pain von John N. Mafi, Ellen P. McCarthy, Roger B. Davis und Bruce E. Landon ist in der Fachzeitschrift "JAMA Internal Medicine" zuerst einmal online am 29. Juli 2013 erschienen. Das Abstract ist kostenlos erhältlich.
Der Kommentar Why Don't Physicians (and Patients) Consistently Follow Clinical Practice Guidelines? Comment on "Worsening Trends in the Management and Treatment of Back Pain von Donald Casey ist in derselben Online-Ausgabe der Zeitschrift erschienen. Hier ist nur ein kurzer Antext kostenlos erhältlich.
Bernard Braun, 31.7.13
Nur für 11% von 3.000 Behandlungsleistungen liegt Evidenz für Nutzen vor - bei 50% weiß man gar nichts.
 Die Wirksamkeit von 50% der 3.000 Behandlungsleistungen für die wichtigsten Erkrankungen ist mangels qualitativ hochwertigen Studien unbekannt, für 11% der Leistungen zeigen randomisierte kontrollierte Studien (RCT) Evidenz für ihre uneingeschränkte Nützlichkeit ("beneficial") und weitere 24% sind evidenzbasiert wahrscheinlich nützlich ("likely to be beneficial"). Für 7% der Leistungen belegen RCTs enen Zielkonflikt zwischen Nutzen und Schädlichkeit ("trade-off between benefits and harms"), bei 5% der Leistungen ist es unwahrscheinlich, dass sie nützlich sind ("unlikely to be beneficial") und 3% der 3.000 Leistungen sind wahrscheinlich nachweisbar unwirksam oder schädlich ("likely to be ineffective or harmful").
Die Wirksamkeit von 50% der 3.000 Behandlungsleistungen für die wichtigsten Erkrankungen ist mangels qualitativ hochwertigen Studien unbekannt, für 11% der Leistungen zeigen randomisierte kontrollierte Studien (RCT) Evidenz für ihre uneingeschränkte Nützlichkeit ("beneficial") und weitere 24% sind evidenzbasiert wahrscheinlich nützlich ("likely to be beneficial"). Für 7% der Leistungen belegen RCTs enen Zielkonflikt zwischen Nutzen und Schädlichkeit ("trade-off between benefits and harms"), bei 5% der Leistungen ist es unwahrscheinlich, dass sie nützlich sind ("unlikely to be beneficial") und 3% der 3.000 Leistungen sind wahrscheinlich nachweisbar unwirksam oder schädlich ("likely to be ineffective or harmful").
Dies sind die jüngsten versorgungswissenschaftlichen Eckdaten aus dem jährlich erscheinenden "Clinical Evidence Handbook" - erarbeitet von AutorInnen des renommierten "British Medical Journals (BMJ)". Die Herausgeber betonen, dass es sich um eine Auswahl von diagnostischen und therapeutischen Leistungen zur Behandlung wesentlicher Erkrankungen handelt für die sie jeweils nach methodisch hochwertigen Belegen für ihre Wirksamkeit und ihren Nutzen in RCTs suchen. Sie betonen ausdrücklich, dass aus ihren Ergebnissen nicht entnommen werden kann wie oft die eine oder andere evidenzbasierte oder -lose Leistung tatsächlich erbracht wird.
Auch wenn das "Handbook" mit oder ohne Onlinezugang mit jährlich rund 200 Euro oder über 300 Euro keine Jedermann-Lektüre sein dürfte, vermittelt der Besuch der Website des Werkes meist kostenlosen Zugang zu einer Reihe von inhaltlich und methodisch wichtigen und nützlichen sowie meist sehr differenzierten Texten über die Möglichkeiten und Grenzen der Evidence-based Medicine und von RCTs. Für Vorstände von GKV-Kassen und Leistungsabteilungsleiter könnte ein Abonnement aber erschwinglich und nach gründlicher Lektüre auch hilfreich sein.
Hier findet man u.a. Links zu Beiträge wie "Sackett DL, Rosenberg MC, Gray JA, et al. Evidence based medicine: what it is and what it isn't", "Bastian H, Glasziou P, Chalmers I. Seventy-five trials and eleven systematic reviews a day: how will we ever keep up?", "Concato J, Shah N, Horwitz RI. Randomised controlled trials, observational studies, and the hierarchy of research designs.", "Shojania KG, Sampson M, Ansari MT, et al. How quickly do systematic reviews go out of date? A survival analysis", "Shrier I, Boivin JF, Platt RW, et al. The interpretation of systematic reviews with meta-analyses: an objective or subjective process?" oder in Winterhalbjahren immer aktuell den wissenschaftlichen Blog "Crislip M. Flu vaccine efficacy".
Mehr über die Kategorisierung und die Ergebnisse für 3.000 Leistungen findet man kostenlos hier.
Die von den Herausgebern des Handbuchs ausgewählten und auszugsweise zitierten Beiträge findet man ebenfalls kostenlos hier.
Eine Gesamtübersicht zum Anliegen, der Methodik und den Preisen des Clinical Evidence Handbook liefert eine weitere Unterseite der Website.
Bernard Braun, 3.3.13
Choosing Wisely - Klug entscheiden: Fachgesellschaften und Verbraucher Hand in Hand für eine gute Versorgung
 Choosing Wisely ist eine Initiative des American Board for Internal Medicine.
Choosing Wisely ist eine Initiative des American Board for Internal Medicine.
Ausgangspunkt ist eine im Jahr 2002 veröffentlichte Charta für ärztliche Berufsethik "Medical Professionalism in the New Millennium".
In der Charta sind 3 Grundprinzipien ärztlicher Tätigkeit festgehalten:
• Das Primat des Patientenwohls
• Das Primat des Selbstbestimmungsrechts des Patienten
• Das Primat der sozialen Gerechtigkeit
Zu den ethischen Pflichten der Ärzte zählt die Charta
• fachliche Kompetenz
• Wahrhaftigkeit im Umgang mit Patienten
• ständigen Qualitätsverbesserung
• gerechte Verteilung begrenzter Mittel im Gesundheitswesen
• Nutzung wissenschaftlicher Erkenntnisse
• angemessenes Verhalten bei Interessenskonflikten
"Less is more"- eine der Aktivitäten, die auf dieser Physician Charter beruhen (wir berichteten) - ist mittlerweile zu einer umfassenden Initiative von 9 Fachgesellschaften und 14 Verbraucherschutzorganisation geworden.
Geführt wird die Inititaitve von der ABIM Foundation und Consumer Reports, der weltgrößten Warentestorganisation.
Neun Fachgesellschaften haben jeweils ihre Top 5 der überflüssigen Maßnahmen ihres Fachgebietes aufgelistet und wissenschaftlich begründet: Link.
Weitere 21 Fachgesellschaften werden ihr Top 5 Anfang bis Mitte 2013 veröffentlichen.
Consumer Reports hat in Zusammenarbeit mit den medizinischen Fachgesellschaften Informationen für die Bürger bzw. Patienten erstellt und auf der Website Consumer Health Choices veröffentlicht.
Website Choosing Wisely Link
Website ConsumerHealthChoices Link
Medical Professionalism in the New Millennium Link
Charta zur ärztlichen Berufsethik (dt. Version) Link
David Klemperer, 30.11.12
Verringerung gesundheitlich nicht notwendiger Verordnungen von Antibiotika für Kinder und Jugendlichen gar nicht so schwer
 Auch die jüngsten Analysen der Verordnung von Antibiotika für Kinder und Jugendliche, die an Infektionen der oberen Atemwege oder Virusinfektionen litten, mittels Routinedaten regional (hier ist es die hkk-Studie "Antibiotika bei Kindern und Jugendlichen") oder bundesweit (hier die Barmer GEK-Studie "Faktencheck Gesundheit. Antibiotika-Verordnungen bei Kindern") agierenden gesetzlichen Krankenkassen, belegt, dass ein Großteil der Verordnungen gesundheitlich nicht notwendig ist, nicht wirksam sein kann oder sogar kurz- wie vor allem mittel- bis langfristig individuell wie in Public Health-Hinsicht Schaden anrichtet (z.B. durch Resistenzbildungen bei Bakterien).
Auch die jüngsten Analysen der Verordnung von Antibiotika für Kinder und Jugendliche, die an Infektionen der oberen Atemwege oder Virusinfektionen litten, mittels Routinedaten regional (hier ist es die hkk-Studie "Antibiotika bei Kindern und Jugendlichen") oder bundesweit (hier die Barmer GEK-Studie "Faktencheck Gesundheit. Antibiotika-Verordnungen bei Kindern") agierenden gesetzlichen Krankenkassen, belegt, dass ein Großteil der Verordnungen gesundheitlich nicht notwendig ist, nicht wirksam sein kann oder sogar kurz- wie vor allem mittel- bis langfristig individuell wie in Public Health-Hinsicht Schaden anrichtet (z.B. durch Resistenzbildungen bei Bakterien).
Daher dokumentieren die genannten Berichte auch Beispiele wie PatientInnen, Eltern und Ärzte zu einem defensiveren Umgang mit Antibiotika veranlasst werden können.
Eine gerade in den USA durchgeführte Interventionsstudie bei und mit ambulant tätigen Kinderärzten zeigt, dass dies mit multimodalen aber gar nicht so aufwändigen Mitteln erreicht werden kann.
Ausgangspunkt der Studie war die auch in den USA weit verbreitete Über- und Fehlversorgung von Kindern und Jugendlichen mit Antibiotika. So fand eine Fachveröffentlichung aus dem Jahr 2011 für die Jahre 2006 bis 2008 trotz leicht sinkender Häufigkeit mehr als 30 Millionen Antibiotika-Verordnungen für die bis 18-Jährigen, die in 21% aller Arztbesuche verordnet worden waren. Bei 72,3% der Arztbesuche bei denen Antibiotika verordnet wurden erfolgte dies wegen akuter Infektionen der Atmungswege. Den 48,9% der Fälle mit einer Erkrankung aus dieser Krankheitsgruppe, bei denen Antibiotika geboten waren, standen 23,4% aller derartiger Erkrankungsfälle gegenüber bei denen Antibiotika potenziell nicht notwendig waren. In vielen der sinnvollen Verordnungen wurden Breitband-Antibiotika verordnet, deren üppiger Einsatz kritikwürdig ist.
Zu den Personen denen Antibiotika verordnet worden waren, gehörten übrigens bevorzugt junge Patienten, Bewohner der Südstaaten der USA und privat Krankenversicherte.
Die Interventionsstudie wurde in 18 zufällig einer Interventions- oder Kontrollgruppe zugeordneten großen pädiatrischen Zentren im Nordosten der USA mit durchschnittlich 174 Ärzten durchgeführt. In diesen Praxen erhielten 28% aller Kinder eine nach fachlichen Kriterien unangemessene Verordnung von Breitband-Antibiotika bei Nasennebenhöhleninfektionen, Gruppe A-Streptokokkeninfektionen des Rachens oder der Haut oder bestimmten Stadien einer Lungenentzündung.
Die Kinderärzte in der Interventionsgruppe erhielten innerhalb der Interventionszeit von drei Jahren als Einstimmung eine kurze Erinnerung an die aktuellsten Leitlinien zur Verordnung von Arzneimitteln bei Infektionserkrankungen. Danach erhielten sie vierteljährliche Berichte mit der Darstellung ihrer Verordnungsgewohnheiten im Vergleich zu den bekannten Leitlinien und außerdem einen Vergleich mit den Werten ihrer Kollegen. Die Ärzte in der Kontrollgruppe erhielten keine dieser Informationen.
Nach einem Jahr erhielten nur noch 14% der Kinder in den Interventionspraxen unangemessene Antibiotika-Verordnungen, während es in der Kontrollgruppe immer noch 23% waren.
Über die Ergebnisse der Interventionsstudie erfährt man mehr in der am 18. Oktober 2012 veröffentlichten Zusammenfassung "Study Succeeds in Cutting Inappropriate Antibiotic Prescribing by Pediatricians" eines Vortrags der ForscherInnen auf der "IDWeek-2012-Konferenz" in San Diego.
Zu dem Aufsatz "Antibiotic prescribing in ambulatory pediatrics in the United States" von Hersh AL et al. - veröffentlicht im Dezember 2011 in der Zeitschrift "Pediatrics" (2011 Dec; 128:1053) gibt es kostenlos das Abstract, aber auch auf der Website der Universität des Hauptautors eine kostenlose Komplettversion.
Bernard Braun, 5.11.12
Krankheitsfrüherkennung von Eierstockkrebs - Ärzte missachten Evidenz
 Eine Krankheit vor Einsetzen von Beschwerden früh zu erkennen, ist sinnvoll, wenn der weitere Verlauf durch die Vorverlegung des Behandlungsbeginns die mit dieser Krankheit verbundene Mortalität oder Morbidität mindert, wenn also das Überleben verbessert und Krankheitsbeschwerden gemindert werden. So ist z.B. die Erkennung einer Unterfunktion der Schilddrüse beim Neugeborenen außerordentlich sinnvoll, weil die sofort einsetzende Behandlung vor Gesundheitsschäden bewahrt.
Eine Krankheit vor Einsetzen von Beschwerden früh zu erkennen, ist sinnvoll, wenn der weitere Verlauf durch die Vorverlegung des Behandlungsbeginns die mit dieser Krankheit verbundene Mortalität oder Morbidität mindert, wenn also das Überleben verbessert und Krankheitsbeschwerden gemindert werden. So ist z.B. die Erkennung einer Unterfunktion der Schilddrüse beim Neugeborenen außerordentlich sinnvoll, weil die sofort einsetzende Behandlung vor Gesundheitsschäden bewahrt.
Entgegen der noch immer weit verbreiteten intuitiven Annahme "früh erkannt, Gefahr gebannt" gilt es bei der Früherkennung von Krebs jedoch, den möglichen Nutzen gegen mögliche Schäden aufzuwiegen.
Eierstockkrebs wurde im Jahr 2008 in den USA bei 12,2 von 100.000 Frauen diagnostiziert. Die Schwierigkeit der Früherkennung besteht darin, diese 12,2 Frauen aus den 100.000 mit einer geeigneten Untersuchung "herauszufiltern". Eierstockkrebs lässt sich mit Transvaginalem Ultraschall (TVU) und dem Tumormarker CA-125 früh erkennen. Die bisher durchgeführten Studien ergeben keine Belege für einen Nutzen, nicht einmal in der Gruppe von Frauen mit hohem genetischen Risiko, von denen mehr als 20% in ihrem Leben einen Eierstockkrebs entwickeln.
Dagegen bestehen erhebliche Schadensrisiken für Frauen mit im Vergleich zu Frauen ohne Früherkennungsuntersuchung, wie u.a die PLCO-Studie ergeben hat (wir berichteten: Link). Die fehlende Treffsicherheit des TVU zeigt sich darin, dass - je nach Studie - nur in 0,75% bis. 2,8% hinter einem auffälligen Befund ein invasives Karzinom steckt. Um ein invasives Karzinom zu entdecken, müssen zwischen 30 und 35 Operationen durchgeführt werden (Link). Dafür, dass die früher einsetzende Behandlung einen Überlebensvorteil ergibt, fehlt der wissenschaftliche Nachweis. Keine Fachgesellschaft empfiehlt daher die Früherkennung dieses Tumors in ihren Leitlinien.
Eine amerikanische Studie untersuchte nun, inwieweit sich Ärzte an die Empfehlungen der Leitlinien halten, also auf die Früherkennung verzichten, oder aber dagegen verstoßen.
Dazu entwickelten die Forscher einen Fragebogen mit Fallbeispielen. Darin wurden Fälle von Frauen unterschiedlichen Alters mit unterschiedlichen Lebenszeitrisiken für den Eierstockkrebs und unterschiedlichem eigenen Wunsch nach einer Früherkennungsuntersuchung beschrieben.
Bei den Ärzten handelte es sich um Allgemeinmediziner (family physicians), allgemeinärztlich tätige Internisten (general internists) und Gynäkologen.
3.200 aus amerikanischen Registern zufällig ausgewählte Ärzte erhielten jeweils eine Fallbeschreibung. Dazu sollten sie angeben, ob sie die Untersuchung "fast nie", "manchmal", "fast immer" veranlassen bzw. durchführen würden. Als Nichtbefolgung der Leitlinien wurden die Antworten "manchmal" und "fast immer" gewertet. Der Rücklauf betrug 61,7%.
Bemerkenswert ist bereits, dass 33% der Ärzte fälschlich meinen, dass der TVU und das CA-125 effektive Früherkennungsmethoden seien.
Bei Frauen mit mittlerem Risiko veranlassen insgesamt 65,4% der Ärzte die Früherkennungsuntersuchung. Fragen die Frauen nach der Früherkennung, steigt der Anteil auf 78,4%, fragen sie nicht nach sind es 49,4%.
Bei Frauen mit niedrigem Risiko veranlassen insgesamt 28,5% der Ärzte die Untersuchung, bei nachfragenden Frauen 36,7%, bei nicht-nachfragenden Frauen 20,2%.
Dabei überschätzen die Ärzte das Lebenszeitrisiko systematisch - ein Viertel schätzt das niedrige Risiko nicht als niedrig sondern höher ein, ein Drittel schätzt das mittlere Risiko entsprechend höher ein.
Zu den wichtigsten "Risikofaktoren" für die Nicht-Befolgung der Leitlinien zählen das vom Arzt wahrgenommene Risiko für Eierstockkrebs, die Nachfrage von Seiten der Patientin und der Glaube des Arztes an den Nutzen der Tests.
Diese Studie ist ein weiterer Hinweis dafür, dass unter Ärzten falsche Vorstellungen über die Früherkennung von Krebs weit verbreitet sind. In dieser Studie schätzten 33% der Ärzte den Nutzen einer Früherkennungsuntersuchung schlicht falsch ein. In einer anderen Untersuchung, über die wir berichteten (Link), hatten 69% der befragten amerikanischen Ärzte offenbart, dass sie die Aussagekraft der 5-Jahrsüberlebensrate für den Nutzen der Früherkennung nicht verstanden haben. Bei deutschen Ärzten hatte der Anteil sogar 76% betragen.
In Deutschland gehört die Früherkennung von Eierstockkrebs durch TVU zu den zwei am häufigsten angebotenen Selbstzahlerleistungen (sog. Individuelle Gesundheitsleistungen - Link).
Eine Wissensoffensive in Aus-, Fort- und Weiterbildung der Ärzte wäre erforderlich, um weiteren Schaden von den Patientinnen und Patienten abzuwenden.
Baldwin L-M, Trivers KF, Matthews B, Andrilla CHA, Miller JW, Berry DL, et al.
Vignette-Based Study of Ovarian Cancer Screening: Do U.S. Physicians Report Adhering to Evidence-Based Recommendations?
Annals of Internal Medicine 2012;156:182-94. Abstract
David Klemperer, 12.8.12
Weniger ist mehr: Antibiotikabehandlung bei milder Sinusitis = wenig Nutzen, viele kurzfristige und langfristige Probleme
 Antibiotika sollten in der ersten Woche einer milden oder mäßigen Sinusitis bzw. Nasennebenhöhlenentzündung nicht verordnet werden. Dies ist die Kernerkenntnis eines Reviews wissenschaftlicher Studien zum Nutzen und Schaden einer Antibiotika-Therapie der daran Erkrankten im Rahmen des Projektes "Promoting Good Stewardship in Clinical Practice" der "National Physicians Alliance (NPA)" in den USA.
Antibiotika sollten in der ersten Woche einer milden oder mäßigen Sinusitis bzw. Nasennebenhöhlenentzündung nicht verordnet werden. Dies ist die Kernerkenntnis eines Reviews wissenschaftlicher Studien zum Nutzen und Schaden einer Antibiotika-Therapie der daran Erkrankten im Rahmen des Projektes "Promoting Good Stewardship in Clinical Practice" der "National Physicians Alliance (NPA)" in den USA.
Nasennebenhöhlenentzündungen stellen einen der häufigsten Gründe für den Besuch einer Allgemeinarztpraxis dar. Die Diagnose einer Sinusitis ist in den USA außerdem die dritt- bis fünfthäufigste Diagnose bei der ein Antibiotikum verordnet wird. Ihre Behandlung löst dort zwischen 15% und 21% aller Antibiotikaverordnungen eines Jahres aus.
In den letzten 10 Jahren sind daher auch vier große Metaanalysen mit den Ergebnissen von 45 randomisierten placebokontrollierten Studien erstellt worden, die den Nutzen und die unerwünschten Effekten der Behandlung einer milden oder mäßigen Sinusitis mit Antibiotika untersucht haben.
Für die Empfehlung der NPA mit dem Tenor "Less is more"waren folgende wissenschaftlichen Ergebnisse maßgeblich:
• Bei einer milden oder mäßigen Sinusitis, d.h. einer Erkrankung ohne hohem Fieber, starken Schmerzen oder Druckschmerzempfindlichkeit war der erwünschte gesundheitliche Effekt innerhalb der ersten zwei Wochen in der Antibiotika-Gruppe statistisch signifikant höher als in der Placebo-Gruppe. Der Unterschied war aber sehr klein: Der Anteil der geheilten oder deutlich von Beschwerden befreiten PatientInnen schwankte in der Antibiotika-Gruppe zwischen 71% und 90% und in der Placebo-Gruppe zwischen 64% und 80%. Der Anteil der PatientInnen mit Heilung oder Linderung war daher in der Antibiotika-Gruppe 7% bis 14% höher.
• Keine Unterschiede gab es zwischen beiden Gruppen beim Auftreten von Komplikationen oder Rückfällen.
• 30% bis 74% der PatientInnen mit Antibiotika-Behandlung litten an ihrer häufigsten unerwünschten Nebenwirkung, dem Durchfall. Er trat 80% häufiger auf als in den Placebo-Gruppen. Hinzu kamen einige seltenere Nebenwirkungen wie Müdigkeit oder Kopfschmerzen. Richtige schwere und lebensbedrohliche Wirkungen traten aber in keiner der Studien auf.
• In jedem Fall stellt aber die Anwendung von Antibiotika wegen der Förderung antibiotikaresistenter Erregerstämme eine potenzielle Gefährdung der Bevölkerungsgesundheit dar. Diese Gefährdung ist im Rahmen einer Nutzen-Schadenbilanz umso gravierender desto geringer der individuelle Nutzen ist.
Ähnliche Reviews zur Evidenz von Behandlungskonzepten beabsichtigt die NPA für weitere in einer so genannten "Top 5"-Liste genannten häufigen Erkrankungen zu veröffentlichen.
Von dem Aufsatz "Treatment of mild to moderate sinusitis." von Smith SR, Montgomery LG, Williams JW Jr, erschienen in den "Archives of Internal Medicine" (172(6): 510-3) ist kostenlos ein Abstract erhältlich.
Bernard Braun, 5.8.12
Licht und Schatten: Wissen der Bevölkerung um Evidenzbasierte Medizin - sehr schlechte Noten: Ärzte bei Über- und Unterversorgung
 Mehr hilft mehr, neu ist besser als alt - diese wie viele andere verbreitete Annahmen in der Medizin stimmen häufig nicht. Patienten benötigen zutreffendes Wissen, um Behandlungsentscheidungen treffen zu können, die den persönlichen Nutzen mehren und Angebote als unseriös erkennen lassen, wie sie in Form von Selbstzahlerleistungen (sog. Individuelle Gesundheitsleistungen) zunehmend von nicht wenigen Ärzten angeboten werden (wir berichteten mehrfach). Bürger und Patienten sollten also ein gewisses Verständnis einer wissenschaftlich begründeten, also evidenzbasierten Medizin haben.
Mehr hilft mehr, neu ist besser als alt - diese wie viele andere verbreitete Annahmen in der Medizin stimmen häufig nicht. Patienten benötigen zutreffendes Wissen, um Behandlungsentscheidungen treffen zu können, die den persönlichen Nutzen mehren und Angebote als unseriös erkennen lassen, wie sie in Form von Selbstzahlerleistungen (sog. Individuelle Gesundheitsleistungen) zunehmend von nicht wenigen Ärzten angeboten werden (wir berichteten mehrfach). Bürger und Patienten sollten also ein gewisses Verständnis einer wissenschaftlich begründeten, also evidenzbasierten Medizin haben.
Im kürzlich erschienenen Gesundheitsmonitor 2011 sind die Ergebnisse einer entsprechenden Befragung vorgestellt worden. Entwickelt wurden neun spezifische Fragen zur Erfassung des Wissens, der Erfahrungen und Einstellungen der Bürger für den Einsatz in der Repräsentativbefragung des Gesundheitsmonitor 2011. Ausgewertet wurden nach Alter, Geschlecht und Region gewichtete Daten von 1.778 Befragten im Alter von 10 bis 69 Jahren, von denen 52 Prozent weiblich waren.
Im Folgenden einige ausgewählte Ergebnisse.
Falschen Aussagen stimmten die Befragten in unterschiedlichem Ausmaß zu ("stimme völlig zu / stimme eher zu"):
• 76% bei "Neue medizinische Methoden sind meistens besser als alte"
• 40% bei "Je mehr medizinische Leistungen ein Patient erhält, desto besser ist dies für seine Genesung"
• 53% für "Die besten Therapien sind häufig auch die teuersten"
• 73% für "Die besten Therapien erhalten häufig nur die Privatpatienten"
Das Zahlenverständnis wurde mit einer Frage orientierend erfragt, nämlich welches Zahlenverhältnis das höchste Risiko ausdrückt - 1:10, 1:100 oder 1:1.000. Hier gaben 71% mit 1:10 die zutreffende Antwort, immerhin 29% antworteten falsch. Ein nicht unerheblicher Teil der Befragten versteht also diese einfache Darstellung einer Wahrscheinlichkeit falsch.
Eine Frage befasste sich damit, welche Studienformen am besten geeignet sind, die Wirksamkeit von Behandlungsmethoden zu prüfen. Zustimmung finden hier Studien von langer Dauer (88%), doppelt verblindete Plazebo-kontrollierte Studien (65%), aber auch die Beobachtung von Einzelfällen (80%) bzw. der Vorher-Nachher-Vergleich von Patienten (87%).
Somit ist - wenig überraschend - das Wissen um die Notwendigkeit des fairen Vergleichs zweier Behandlungsweisen in der randomisierten kontrollierte Studie noch wenig verbreitet, dagegen die falsche Vorstellung, dass sich Einzelfälle verallgemeinern lassen noch weit verbreitet.
Weitere Fragen befassten sich mit Leitlinien und dem vermuteten Informationsverhalten der Ärzte, der Fehlervermeidung bzw. dem ärztlichen Kompetenzerhalt.
Auf die Frage welcher Informationsquellen sie vertrauten, erhielten die Ärzte die höchste Zustimmung, und zwar Fachärzte mit 90% deutlich mehr als Hausärzte mit 64%. Abgeschlagen und sogar ein Prozentpunkt hinter den Heilpraktikern sind die Apotheker - möglicherweise ein Ergebnis davon, dass Apotheken zunehmend das Erscheinungsbild von Supermärkten annehmen.
Weniger erfreulich hingegen für die Ärzte die Einschätzung der Befragten zu Überversorgung und Unterversorgung. Hinter den Fragen das Antwortverhalten - sehr oft / oft / gelegentlich / weiß nicht in %:
• Es werden medizinisch unnötige Leistungen, in gesundheitlicher Sicht überflüssige Leistungen erbracht. 24 / 33 / 31 / 7
• Es werden überflüssige Untersuchungen empfohlen, die die Patienten selber zahlen müssen 27 / 35 / 26 / 6
• Es werden sinnvolle medizinische Untersuchungen und Behandlungen unterlassen. 12 / 27 / 38 / 9
• Es werden Untersuchungs- und Behandlungsmethoden eingesetzt, die nach aktuellen wissenschaftlichen Erkenntnissen sogar schädlich sind. 6 / 15 / 38 / 21
Fast 90% der Befragten vermuten als, dass Ärzte überflüssige Leistungen erbringen. Ebenfalls knapp 90% gehen davon aus, dass Ärzte ihren Patienten Behandlungen empfehlen, die überflüssig aber vom Patienten selbst zu bezahlen sind.
Zu vermuten ist, wenn auch durch diese Studie nicht zu belegen, dass die Befragten verstanden haben, dass nicht wenige Ärzte den Patienten überflüssige Leistungen anbieten, um Geld zu verdienen - hier sind die Selbstzahlerleistungen bzw. die sog. Individuellen Gesundheitsleistungen angesprochen. Offensichtlich untergraben kommerziell motivierte Angebote das Vertrauen in die Integrität ärztlichen Handelns.
Auffällig ist die Diskrepanz zwischen dem hohen Vertrauen in die Ärzte als Informationsquelle sowie den Vermutungen zur Erbringung überflüssiger und Nichterbringung sinnvoller Leistungen sowie zur Bereicherung auf Kosten der Patienten.
Eine Erklärungsmöglichkeit könnte sein, dass die Befragten ihrem eigenen Arzt vertrauen und die Probleme bei den anderen Ärzten sehen, was wiederum als Auflösung einer kognitiven Dissonanz gedeutet werden könnte.
Das Fazit der Untersuchung lautet, dass das Wissen der Bevölkerung um die Prinzipien einer evidenzbasierten Medizin gestärkt werden muss. Gezielte Maßnahmen zur Förderung wissenschaftlichen Denkens sollten bereits in der Schule, aber auch in der Erwachsenenbildung erfolgen. Schließlich kommt den Medien eine wichtige Rolle zu.
Für die Ärzteschaft könnte die Befragung eine Warnung sein, dass sie ihren Ruf und ihre Professionalität mit dem Angebot fragwürdiger Selbstzahlerleistungen gefährdet.
David Klemperer, Marie-Luise Dierks. Evidenzbasierte Medizin und Qualitätssicherung medizinischer Leistungen: Erfahrungen und Einschätzungen der Bürger. Abstract
Erschienen in: Jan Böcken, Bernard Braun und Uwe Repschläger (Hrsg.): Gesundheitsmonitor 2011. Bürgerorientierung im Gesundheitswesen. Gütersloh 2011. Inhaltsverzeichnis
Gesundheitsmonitor
Website
Downloads
David Klemperer, 11.3.12
Nicht nur in Holland: Mindestmengenanforderungen können Anreiz sein, mehr Operationen zu berichten als tatsächlich gemacht wurden.
 Berichten kleine Krankenhäuser mehr Totaloperationen von Speiseröhren als sie tatsächlich entfernten, wenn die öffentliche Berichterstattung über eine Mindestanzahl von Operationen ein Qualitätsindikator ist? Ja und zwar passiert dies in 7 oder 70% der 10 niederländischen Krankenhäuser deren Meldungen von einer Forschergruppe retrospektiv für die Jahre 2005 und 2006 mit der in Operationsberichten dokumentierten Anzahl dieser Operationen verglichen wurden.
Berichten kleine Krankenhäuser mehr Totaloperationen von Speiseröhren als sie tatsächlich entfernten, wenn die öffentliche Berichterstattung über eine Mindestanzahl von Operationen ein Qualitätsindikator ist? Ja und zwar passiert dies in 7 oder 70% der 10 niederländischen Krankenhäuser deren Meldungen von einer Forschergruppe retrospektiv für die Jahre 2005 und 2006 mit der in Operationsberichten dokumentierten Anzahl dieser Operationen verglichen wurden.
Zum Hintergrund: Jedes Jahr wird in den Niederlanden bei rund 1.500 Personen ein Speiseröhrenkrebs diagnostiziert. Von ihnen erhalten ungefähr 600 die Speiseröhre entfernt. 2005 erschien die multidisziplinäre Leitlinie "Diagnosis and treatment of oesophageal carcinoma" mit einer klaren Mindestmengenempfehlung. Die Operation sollte danach nur in Krankenhäuser stattfinden, die jährlich wenigstens 10 bis 20 solcher Operationen durchführen. Die holländischen Qualitätskontrolleure forderten daher alle 14 Kliniken, die in den Jahren 2003 bis 2005 jährlich weniger als 10 Operationen durchgeführt hatten auf, entweder solche Operationen nicht mehr durchzuführen oder z.B. durch die Kooperation mit anderen Kliniken das Mindestmengenziel zu erreichen oder zu übertreffen. Die Inspektoren befürchteten schon damals, dass dies für einige Krankenhäuser der Anreiz sein könnte, ihre Operationszahlen zu erhöhen bzw. der Leitlinienanforderung anzupassen. Der unmittelbare quantitative Effekt einer Erhöhung der durchschnittlichen Anzahl von 602 solcher Operationen zwischen 2003 und 2005 auf den Wert von 652 im Jahr 2006 schien diese Befürchtung zu bestätigen.
In der Studie wurden jetzt für den Zeitraum 2003 bis 2006 alle Berichte über die Behandlung der an Speiseröhrenkrebs erkrankten PatientInnen in kleinen Krankenhäusern mit der gemeldeten und auch meistens auf der Website der Kliniken veröffentlichten Anzahl von Speiseröhrenentfernungen verglichen.
Sieht man von einer Reihe zögerlicher Lieferung der anonymisierten OP-Berichte und anderen administrativen Hindernissen ab, ergeben sich im Einzelnen folgende Resultate:
• 2005, d.h. im letzten Jahr ohne Mindestmengenanforderung, berichteten die 10 kleinen Kliniken 82 Speiseröhrenentfernungen. Fünf von diesen "Melde-OPs" erfolgten in Wirklichkeit nicht. Der Unterschied zwischen berichteten und durchgeführten Operationen war so klein, dass der Unterschied statistisch nicht signifikant war (p=0,38).
• 2006, also im ersten Jahr, in dem die dargestellten Anforderungen an eine Mindestmenge galten, berichteten die 10 Krankenhäuser 115 Speiseröhren-OPs. Bei 7 von ihnen oder 70% wurden insgesamt 26 Operationen berichtet, die tatsächlich nicht durchgeführt wurden. Trotz der sehr kleinen Zahlen war der Unterschied zwischen den berichteten und durchgeführten Operationen statistisch signifikant (p=0,01).
• Die drei Krankenhäuser, deren berichtete Operationen mit der Anzahl der durchgeführten voll übereinstimmten, waren Kliniken, die 2006 10 und mehr Entfernungen durchführten.
Die holländischen ForscherInnen gehen davon aus, dass es für die beobachteten Differenzen keine anderen Ursachen als die Anreize der veröffentlichten Mindestmengen-Qualitätsindikatoren gibt. Um daran etwas zu verändern, schlagen sie unter den Bedingungen der Notwendigkeit hohe Zahlen veröffentlichen zu müssen ("need to score") entweder eine stärkere Zentralisierung derartiger Operationen in spezialisierten Krankenhäusern oder eine strenge(re) externe Kontrolle vor.
Der Aufsatz "Does public disclosure of quality indicators influence hospitals' inclination to enhance results?" von Kris H.A. Smolders et al. ist am 7. Februar 2012 online in der Zeitschrift "International Journal for Quality in Health Care" (24 (2): 129-134) erschienen. Ein Abstract ist kostenlos erhältlich.
Bernard Braun, 8.3.12
"Tamiflu III": Warum ein Review auf Daten von 68% der durchgeführten Studien zum Grippe-Blockbuster verzichten muss?
 Wäre das Ganze ein Hollywoodfilm, finge spätestens jetzt die Kritik an von einem überzogenen, tendenziösen oder ideologischen Plot von notorischen Pharmagegnern und Halbwissenschaftlern zu reden. Das sprachlich etwas sperrige "Drehbuch" zur jüngsten Inszenierung des Themas "Neuraminidase inhibitors for preventing and treating influenza in healthy adults and children" stammt aber weder aus Hollywood noch von dortigen Drehbuchschreibern, sondern von Mitgliedern der "Cochrane Acute Respiratory Infections Group" u.a. aus Rom (dort arbeitet der Leiter der Gruppe, Tom Jefferson). Auch wenn manche Aspekte filmreif sind, gibt es keine Bilder, sondern 217 ausnahmsweise frei zugängliche Seiten des neuesten, am 18. Januar 2012 veröffentlichten Band der "Cochrane Library". Wer mehr und fundiertere Informationen zum Thema vorsätzlicher Blockaden von Erkenntnissen über den Nutzen und die Wirksamkeit von Medikamenten durch Pharmakonzerne sucht, wird hier umfassend fündig.
Wäre das Ganze ein Hollywoodfilm, finge spätestens jetzt die Kritik an von einem überzogenen, tendenziösen oder ideologischen Plot von notorischen Pharmagegnern und Halbwissenschaftlern zu reden. Das sprachlich etwas sperrige "Drehbuch" zur jüngsten Inszenierung des Themas "Neuraminidase inhibitors for preventing and treating influenza in healthy adults and children" stammt aber weder aus Hollywood noch von dortigen Drehbuchschreibern, sondern von Mitgliedern der "Cochrane Acute Respiratory Infections Group" u.a. aus Rom (dort arbeitet der Leiter der Gruppe, Tom Jefferson). Auch wenn manche Aspekte filmreif sind, gibt es keine Bilder, sondern 217 ausnahmsweise frei zugängliche Seiten des neuesten, am 18. Januar 2012 veröffentlichten Band der "Cochrane Library". Wer mehr und fundiertere Informationen zum Thema vorsätzlicher Blockaden von Erkenntnissen über den Nutzen und die Wirksamkeit von Medikamenten durch Pharmakonzerne sucht, wird hier umfassend fündig.
Sachlich geht es um die Enzymfamilie der Neuraminidase, die Wirkstoffe Oseltamivir (Roche) und Zanamivir (GlaxoSmithKline) sowie das von der Firma Roche produzierte Medikament Tamiflu. Spätestens seit der vermeintlich Millionen von Menschen tödlich bedrohenden Schweinegrippe-Pandemie wurde vor allem Tamiflu als "das" Wundermittel zur Prävention und Kuration dieser und anderer Grippeerkrankungen propagiert, was die öffentlichen Arzneimittel-Vorratslager für den Ernstfall füllte und der Firma einen kräftigen Gewinn bescherte.
Bereits früh meldeten Virologen wie T. Jefferson und Gesundheitswissenschaftler Zweifel an der Wirksamkeit und der Seriosität bzw. Korruptionsfreiheit der unverhohlenen Empfehlungen des Präparats durch die Weltgesundheitsorganisation (WHO) und nationale Public Health-Institutionen sowie Gesundheitsministerien an.
Zu den Highlights dieser Phase ("Tamiflu I und II") gehörte
• das hartnäckige Ignorieren der Bitten von Cochrane-Reviewern nach mehr Informationen über einige der schon damals bekannten unveröffentlichten Studien und Primärdaten. Die methodisch versierten Anfrager wurden mit Tabellen vertröstet und durch Ankündigungen von mehr Transparenz ruhig zu stellen versucht, die nach dem bekannten Veröffentlichungstermin im seriösen "British Medical Journal (BMJ)" lagen. Von den versprochenen, frei zugänglichen Daten war und ist "natürlich" nichts zu sehen.
• die Tatsache, dass einige Experten, die an den offiziellen Empfehlungen der WHO zugunsten des Wirkstoffs und von Tamiflu mitwirkten, mehr oder weniger üppig bezahlt mit der Firma Roche zusammengearbeitet hatte oder sonstige finanzielle Vorteile genossen hatte. Der Skandal im Skandal: Die betreffenden Wissenschaftler hatten diese Interessenkonflikte offen der WHO gemeldet, was diese aber nicht davon abhielt, sie genau zum Einsatz von Tamiflu weiter als Berater und Empfehlungsgeber agieren zu lassen. Wer mehr über diese vergangenen Höhepunkte erinnern oder erfahren will, kann dies mit einem umfangreichen Beitrag im Forum-Gesundheitspolitik beginnen.
Der aktuelle Höhepunkt ist durch eine mindestens bis zum April 2011 (dem Redaktionsschluss für den jetzt veröffentlichten Cochrane Review) anhaltende Informationsvernebelung und -blockade vor allem des Tamifluherstellers Roche geprägt. Dass aber die Studientransparenz auch nach dem April 2011 nicht besser wurde, sei der Vollständigkeit halber festgehalten. Schon früh hatten die Reviewer den Eindruck, dass es einen enormen so genannten "publication bias" und in der Folge einen "reporting bias" vor allem durch nicht veröffentlichte Studien gab. So waren und sind 60% aller Patientendaten aus Phase III-Studien zur Wirksamkeit der Behandlung mit Oseltamivir nicht veröffentlicht. Dies und weitere Funde veranlassten die Reviewer zum Background der aktuellen Version ihres Reviews zu folgender deprimierenden Äußerung: "Our confidence in the conclusions of previous versions of this review has been subsequently undermined."
Trotz zahlreicher Versuche (darunter zwischen Juni 2010 und Februar 2011 fünf offizielle Bitten an die Firma Roche), möglichst viele Studienergebnisse berücksichtigen und bewerten zu können und dann evtl. eine Metaanalyse durchführen zu können und trotz der Veröffentlichung einer ersten, weitgehend resonanzfreien kritischen Bewertung im Dezember 2010, konnten die WissenschaftlerInnen 42 ihnen bekannte Studien nicht berücksichtigen und mussten sich auf "nur" 25, sämtlich von den Herstellern finanzierte Studien (darunter 15 Oseltamivir-Studien) stützen.
Trotz der relativen kleinen und methodisch dazu noch oft eingeschränkten Basis von 38% der bekannten Studien, kommt der Review zu mehreren wichtigen Ergebnissen:
• Die Wirkstoffe verkürzen gegenüber Placebos statistisch signifikant die symptomreiche Leidenszeit nach dem Eintritt der Erkrankung um 21 Stunden.
• Für positive Effekte auf die Häufigkeit einer Krankenhauseinweisung und -"behandlung liefern die Studien keinerlei signifikanten Beleg.
• Ob Oseltamivir in der Lage ist, Komplikationen einer Grippeerkrankung zu verhindern, konnte angesichts der Materiallage nicht bewertet werden
• In einer nachträglichen Zusatzanalyse zeigte sich bei Angehörigen der Interventionsgruppe eine signifikant geringere Wahrscheinlichkeit, als grippekrank diagnostiziert zu werden. Hier wie an anderen inhaltlich unklaren Punkten sind auch die durchweg sachkundigen Reviewer unsicher oder zur Spekulation gezwungen. Wer oder was hier helfen könnte, sagen sie dann aber auch: "We expect full clinical study reports containing study protocol, reporting analysis plan, statistical analysis plan and individual patient data to clarify outstanding issues. These full clinical study reports are at present unavailable to us."
• Auf die längst überfällige und auch für die öffentliche Gesundheit und die Finanzen der Krankenversicherungen und Staaten notwendige Metaanalyse verzichten die Reviewer angesichts der systematischen Entöffentlichung von 62% der durchgeführten Untersuchungen.
• Um die offensichtlich permanente Informationsblockade von Roche und möglichen Nachahmern umgehen zu können, überlegen Jefferson et al. sich künftig stärker auf Materialien zu stützen, die den staatlichen Zulassungsbehörden (in den USA die "US Food and Drug Administration (FDA)") von den Herstellern zur Verfügung gestellt und von ihnen auch häufig umfangreich kommentiert werden. Ob diese zum Teil sehr umfangreichen "clinical study reports" und "regulatory informations" aber wirklich für Metaanalysen genutzt werden können und möglicherweise deren Ergebnisse unkontrollierbar verändern, wird in den Reihen der Cochrane Collaboration intensiver als in der Vergangenheit diskutiert werden.
Der komplett 217 Seiten umfassende Cochrane-Intervention Review "Neuraminidase inhibitors for preventing and treating influenza in healthy adults and children" von Jefferson T, Jones MA, Doshi P, Del Mar CB, Heneghan CJ, Hama R und Thompson MJ. (Cochrane Database of Systematic Reviews 2012, Issue 1) ist kostenlos erhältlich.
Das Editorial Neuraminidase inhibitors for influenza: methods change, principles don't von Lasserson T, Tovey D. ist ebefalls kostenlos erhältlich. Es beschäftigt sich vor allem mit der Frage der von Roche und möglichen Nachahmern betriebenen Informationsblockade, der Gefahr von Publikations-Verzerrungen und der Vor- und Nachteile des Ausweichens auf Materialien der Zulassungsbehörden. Zu den Schlüsselprinzipien der Cochrane Collaboration, die sich nicht ändern sollen,zählt "to identify and minimise bias".
Erste Reaktionen der Firma Roche (Tenor: Das stimmt alles nicht) können Serienfreunde freudig stimmen: "Tamiflu IV" wird kommen!!
Bernard Braun, 20.1.12
52% der Verfasser von Cholesterin- und Diabetes-Leitlinien in Nordamerika haben offen und verdeckt finanzielle Interessenkonflikte
 Klinische Leitlinien für das Screening, die Behandlung oder beide Aktivitäten spielen eine zunehmende Rolle in der medizinischen Versorgungspraxis. Umso wichtiger ist, dass sie sich ausschließlich am wissenschaftlich gesicherten Stand des Wissens über den patientenbezogenen Nutzen und die Schädigungsfreiheit der diagnostischen und therapeutischen Verfahren und Interventionen orientieren und nicht an den Interessen der Hersteller oder der behandelnden Ärzte und Nicht-Ärzte.
Klinische Leitlinien für das Screening, die Behandlung oder beide Aktivitäten spielen eine zunehmende Rolle in der medizinischen Versorgungspraxis. Umso wichtiger ist, dass sie sich ausschließlich am wissenschaftlich gesicherten Stand des Wissens über den patientenbezogenen Nutzen und die Schädigungsfreiheit der diagnostischen und therapeutischen Verfahren und Interventionen orientieren und nicht an den Interessen der Hersteller oder der behandelnden Ärzte und Nicht-Ärzte.
Wie verschiedene Studien aber seit Jahren zeigen, versuchen immer mehr Gesundheitsprodukteanbieter über finanzielle und organisatorische Angebote bis hin zu Beteiligungen an den Unternehmen offen oder verborgen Einflussnahme auf einzelne Studienergebnisse und am besten auch auf Behandlungsleitlinien zu nehmen.
Wie groß bereits der Umfang der offenen Einflussnahmen ist lässt sich u.a. an den zunehmend geforderten öffentlichen Erklärungen von finanziellen und anderen Interessenkonflikten der Forscher oder Mitglieder der Expertenteams für spezifische Leitlinien ablesen.
Wie viele der Verfasser von 14 zwischen 2000 und 2010 in den USA und Kanada von nationalen Fachgesellschaften publizierten relevanten Leitlinien für die Behandlung eines hohen Cholesterinspiegels und von Diabetes, also häufigen Erkrankungen bzw. Risikofaktoren, selber finanzielle Interessenkonflikte angaben und wohl auch hatten, analysierte jetzt eine Gruppe von us-amerikanischen Wissenschaftlern.
Die wesentlichen Ergebnisse sehen so aus:
- An der Entwicklung dieser Leitlinien waren insgesamt 288 Experten beteiligt. Bei 5 der Leitlinien waren Erklärungen über Interessenkonflikten überhaupt nicht vorgesehen.
• Von den Mitgliedern der Expertenteams gaben 138 oder 48% an, zum Zeitpunkt der Leitlinienbearbeitung Interessenkonflikte gehabt zu haben. Die restlichen 52% der Leitlinienverfasser erklärten, entweder keine Konflikte gehabt zu haben oder sie nicht erklären konnten.
• Unter den 73 Experten, die formal erklärten, keine Konflikte gehabt zu haben, zeigte sich bei genauerer Recherche, dass 8 bzw. 11% mindestens einen, wenn nicht sogar mehrere Konflikte gehabt hatten.
• Insgesamt hatte also mehr als die Hälfte der Panelmitglieder, nämlich 52% oder 150 Personen einen Interessenkonflikt - 138 erklärter Maßen und 12 unerklärt.
• Angehörige von regierungsgetragenen Expertenteams hatten wesentlich weniger seltener Interessenkonflikte als ihre KollegInnen, deren Arbeit aus Nicht-Regierungstöpfen finanziert und organisiert worden waren. Der Anteil von Mitgliedern mit Interessenkonflikten betrug in den regierungsgetragenen Teams 16% und in den von der Pharma- oder Medizintechnikindustrie gesponsorten Teams 69%.
Der 8 Seiten umfassende Aufsatz "Prevalence of financial conflicts of interest among panel members producing clinical practice guidelines in Canada and United States: cross sectional study" von Jennifer Neuman, Deborah Korenstein, Joseph Ross und Salomeh Keyhani ist am 11. Oktober 2011 in der renommierten Fachzeitschrift "British Medical Journal" erschienen (BMJ 2011; 343: d5621) und ist kostenlos erhältlich.
Bernard Braun, 13.10.11
"Schmierentheater im OP" - Wie realistisch können, dürfen und müssen Placebokontrollen in der Neurochirurgie durchgeführt werden?
 Ob eine medizinische Therapie wirklich wirksam ist, kann nur der Vergleich mit den Behandlungsergebnis-sen in einer Placebogruppe zeigen - so das im Zeichen der Über- und Fehlversorgung mit Scheininnovationen und "Wundermitteln" zu Recht propagierte harte Kriterium der evidenzbasierten Medizin.
Ob eine medizinische Therapie wirklich wirksam ist, kann nur der Vergleich mit den Behandlungsergebnis-sen in einer Placebogruppe zeigen - so das im Zeichen der Über- und Fehlversorgung mit Scheininnovationen und "Wundermitteln" zu Recht propagierte harte Kriterium der evidenzbasierten Medizin.
Doch kann daran auch im Falle aufwändiger Operationen bei schweren Erkrankungen und gar den neuro-chirurgischen Interventionen festgehalten werden? Dienen vorgetäuschte oder Placebooperationen oder gar doppelblinde Operationen am Schädel bzw. Hirn, und seien sie technisch noch so raffiniert und täuschend echt (was sie ja auch sein müssen), aber wirklich noch dem erklärten Ziel oder verhindern sie etwa nützliche Therapien für schwerstkranke Menschen?
Diese und weitere Fragen werden in einem zuerst in der Wissenschaftszeitschrift "Nature" erschienenen und jetzt auf Deutsch im Wissenschaftsportal "Spektrumdirekt" zugänglichen Aufsatz der us-amerikanischen Wissenschaftsjournalistin Alla Katsnelson aufgeworfen, diskutiert und nicht endgültig beantwortet.
Die Autorin zeigt am Beispiel verschiedener operativer Therapien gegen die Parkinsonkrankheit zweierlei: Es gibt aufwändige und den Patienten schwer belastende und gefährdende Therapien, die sich im Nachhinein als unwirksam erwiesen haben. Es gibt aber weiterhin operative Therapien, die über eine Öffnung im Schädel verschiedene Zellen in das Hirn einfügen, von denen die Therapeuten vermuten und hoffen, dass sie den Erkrankungsverlauf von Parkinsonpatienten positiv beeinflussen.
Das Dilemma vor dem die Forderung nach einer Placebo-Kontrollgruppe steht, entsteht durch die Notwendigkeit, sowohl die Patienten als eigentlich auch die Operateure in der Kontrollgruppe doppelblind im Glauben zu lassen, sie würden operiert oder operierten wirklich. Dies wirft die quälende Frage auf, ob die Bohrung an der äußeren Haut der Schädeldecke aufhört oder auch in der Placebogruppe komplett durchgeführt wird und ob der Operateur dann auch noch "therapeutisch echte" Zellen implantiert.
Zu der Vielzahl weiterer ungeklärter Fragen zählt die Autorin, dass die Studien mit Placebokontrolle meist nur wenige TeilnehmerInnen haben, sehr teuer sind und trotzdem nur beschränkte Aussagekraft besitzen. Eine von ihr zitierte Studie, die gegen Parkinson fötale dopaminerge Nervenzellen einsetzt, kostet etwa bereits ohne jegliche Kontrolluntersuchung 12 Millionen Euro. Andere Studien zeigen aber gerade auch bei Parkinson-Patienten, dass allein die Vorstellung, die richtige Therapie erhalten zu haben, auch bei Empfängern eines Placebos nachhaltige positive Wirkungen erzielt.
Wer sich noch ausführlicher mit den Methoden und Problemen der aktuellen Parkinsontherapie und ihren wissenschaftlichen sowie ethischen Dilemmata befassen will, kann dazu die zahlreichen Links zu Fachaufsätzen etc. nutzen.
Die deutsche Übersetzung des Aufsatzes Ansturm auf die Scheinblockade. Vorgetäuschte Eingriffe am Gehirn drohen nützliche Therapien zu verhindern von Alla Katsnelson gibt es kostenlos im Wissenschaftsportal "Spektrumdirekt". Dieses Portal bietet auch zu vielen anderen überwiegend naturwissenschaftlichen Themen interessante, nach einer kurzen Anmeldung auch zum Teil kostenlose Beiträge.
Bernard Braun, 2.10.11
Interventionen an den Herzkranzgefäßen - weniger ist mehr, wird aber nicht umgesetzt
 Im Jahr 2007 erregte die COURAGE-Studie große Aufmerksamkeit. In dieser Studie wurde belegt, dass eine sorgfältige und konsequente medikamentöse Behandlung von Patienten mit stabiler koronarer Herzkrankheit die besten Ergebnisse bringt. Die Vergleichsgruppe von Patienten, die zusätzlich zur medikamentösen Therapie noch Eingriffe an den Herzkranzgefäßen erhielten, erzielte keinerlei Vorteile - weder im Überleben noch in der Rate von Herzinfarkten. Auch der Anteil beschwerdefreier Patienten war gleich.
Im Jahr 2007 erregte die COURAGE-Studie große Aufmerksamkeit. In dieser Studie wurde belegt, dass eine sorgfältige und konsequente medikamentöse Behandlung von Patienten mit stabiler koronarer Herzkrankheit die besten Ergebnisse bringt. Die Vergleichsgruppe von Patienten, die zusätzlich zur medikamentösen Therapie noch Eingriffe an den Herzkranzgefäßen erhielten, erzielte keinerlei Vorteile - weder im Überleben noch in der Rate von Herzinfarkten. Auch der Anteil beschwerdefreier Patienten war gleich.
Die COURAGE-Studie hatte somit gezeigt, dass Eingriffe wie Aufdehnung von Engstellen an den Herzkranzgefäßen (PTCA) und Einsetzen einer Gefäßprothese (Stent) bei Herzpatienten ohne Angina-pectoris-Beschwerden keinen Nutzen erbringt und somit unterlassen werden sollte. Jeder Patient hingegen sollte die optimale medizinische Therapie (OMT) aus Blutverdünnungsmittel wie Aspirin, Blutfettsenker und Betablocker erhalten, soweit keine Gegenanzeigen bestehen. Bei Patienten mit Beschwerden sind Eingriffe nur erforderlich, wenn die Beschwerden mit der OMT nicht ausreichend gelindert werden können und der Patient sich so beeinträchtigt fühlt, dass er den Eingriff wünscht.
Wünschenswert ist es natürlich, dass derartige wegweisende Erkenntnisse umgehend den Patienten zugute kommen, in diesem Fall, dass sie die nützliche Behandlung mit Arzneimitteln erhalten und vor nutzlosen Eingriffen bewahrt werden.
Amerikanische Wissenschaftler werteten jetzt Angaben aus einem nationalen Register aus, in dem die Behandlung von Patienten aus mehr als 1.000 Krankenhäusern mit Herzkrankheiten sorgfältig dokumentiert werden. Die Ergebnisse sind ernüchternd.
Zur Verfügung standen Daten von 467.211 Patienten mit stabiler koronarer Herzkrankheit, die in einem umschriebenen Zeitraum vor (173.416 Patienten) bzw. nach (293.795 Patienten) Veröffentlichung der COURAGE-Studie einen Eingriff an den Herzkranzgefäßen (PTCA)erhielten. Gefragt wurde nach dem Anteil der Patienten die in der jeweiligen Periode die optimale medikamentöse Therapie (OMT) vor bzw. nach dem Eingriff erhielten
Vor Veröffentlichung der COURAGE-Studie am 27.3.2007 erhielten vor dem Eingriff 43,5% die OMT, nach dem Eingriff 63,5%. Nach der Veröffentlichung der Studie erhielten vor dem Eingriff 44,7% die OMT, nach dem Eingriff 66,0%.
Die Ergebnisse der COURAGE-Studie wurden somit von den amerikanischen Kardiologen nicht umgesetzt. Die konsequente Umsetzung hätte eine annähernd vollständige Versorgung der Patienten mit OMT erfordert, bevor ein Eingriff mit dem Ziel der Beschwerdelinderung mit den Patienten auch nur diskutiert wird.
Diese eindrucksvolle Studie belegt, dass auf Seiten der Anbieter die Anreize zur Durchführung der PTCA stärker wiegen als Evidenz und Ethik. Den Patienten wird die bestmögliche Therapie vorenthalten. Dies ist ein deutlicher Hinweis auf ein - lange bekanntes - Systemversagen. Eine Patentlösung gibt es nicht. Unabdingbar dürfte aber sein, Patienten dadurch zu stärken, dass sie aufgrund evidenzbasierter Informationen Entscheidungen unabhängig von den Anbieterinteressen treffen können.
Die Frage der Erbringung nutzloser PTCAs stellt sich auch für Deutschland, kann aber aufgrund fehlender Daten derzeit nicht beantwortet werden.
Borden WB, Redberg RF, Mushlin AI, Dai D, Kaltenbach LA, Spertus JA. Patterns and Intensity of Medical Therapy in Patients Undergoing Percutaneous Coronary Intervention. JAMA: The Journal of the American Medical Association 2011;305(18):1882-89.
Abstract
Meldung der Nachrichtenagentur Reuters vom 11.5.2011 Link
COURAGE-Studie:
Boden WE, O'Rourke RA, Teo KK, Hartigan PM, Maron DJ, Kostuk WJ, et al. Optimal Medical Therapy with or without PCI for Stable Coronary Disease. N Engl J Med 2007;356(15):1503-16 Link zum Volltext
David Klemperer, 20.7.11
Intelligente Umsetzung von Wissen als "return of investment" öffentlich finanzierter Gesundheitsforschung!? - Entwicklungsland BRD
 Eigentlich sollte man erwarten können, dass zumindest in öffentlichen, d.h. aus Steuergeldern oder Sozialversicherungsbeiträgen finanzierten Gesundheitsforschungsprojekten die Frage, ob, wie und was Patienten oder auch noch Gesunde von den Ergebnissen haben zu den wesentlichen Fragen und Zielen gehört. Und da neues Wissen sich meist nicht nur durch seine bloße Existenz verbreitet, sollten Gedanken zu seiner Dissemination zum integralen Bestandteil von Gesundheitsforschung gehören bzw. in engem Kontakt angestellt werden.
Eigentlich sollte man erwarten können, dass zumindest in öffentlichen, d.h. aus Steuergeldern oder Sozialversicherungsbeiträgen finanzierten Gesundheitsforschungsprojekten die Frage, ob, wie und was Patienten oder auch noch Gesunde von den Ergebnissen haben zu den wesentlichen Fragen und Zielen gehört. Und da neues Wissen sich meist nicht nur durch seine bloße Existenz verbreitet, sollten Gedanken zu seiner Dissemination zum integralen Bestandteil von Gesundheitsforschung gehören bzw. in engem Kontakt angestellt werden.
Dass dem tatsächlich nicht so ist, hat Gerd Antes, Direktor des Deutschen Cochrane Zentrums am Institut für Medizinische Biometrie und Medizinische Informatik des Universitätsklinikums Freiburg, am 20. Juni 2011 in einem bemerkenswerten Beitrag in der "FAZNET" pointiert dargestellt.
Anlässlich der öffentlichen Präsentation eines auf sechs Zentren der Gesundheitsforschung für Volkskrankheiten konzentrierten staatlichen Rahmenprogramms stellt er u.a. fest: "Wie diese Priorisierung zustande gekommen ist, wird nicht verraten. Dazu kommen Aktionsfelder, deren Beschreibung in Diktion und Inhalt allerdings eher einem Wirtschaftsprogramm denn einem Gesundheitsforschungsprogramm ähnelt. Während Begriffe wie Methodik, Ethik oder Lebensqualität ein bis sechsmal im gesamten Programm auftauchen, zählt man Wirtschaft oder Gesundheitswirtschaft über fünfzigmal. Folgerichtig taucht die Gesundheitswirtschaft als eigenes Aktionsfeld des Rahmenprogramms auf, was vermutlich ein Novum in einem deutschen Forschungsstrategieplan ist. So wie in dem gesamten Programm Marktreife, Gesundheit als Wachstumsmarkt und die Beseitigung von Barrieren betont werden, liegt die Gefahr auf der Hand, dass Wissenschafts- und Forschungsprinzipien beschädigt werden.
Aus Patientensicht könnte hier angemerkt werden, dass Innovation kein Wert per se ist, sondern dass neue Verfahren, Medikamente und Geräte daran zu messen sind, dass sie bei patientenrelevanten Ergebnissen eine überzeugende Nutzen-Schadens-Bilanz haben. Diese Forderung scheint im Rahmenplan untergeordnete Bedeutung zu haben. Die Botschaft ist eher, dass eine gute Grundlagenwissenschaft zentrale Bedeutung hat und alles weitere, insbesondere die Implementierung in der Praxis, sich dann von allein ergibt."
Dies liegt daran, so Antes weiter, dass im Konzept der Volkskrankheiten eine der wichtigsten und sehr weit verbreiteten Krankheiten (fehlt), nämlich die Unwissenheit. Sie trifft den normalen Bürger hart, ist aber auch in höheren Kreisen inklusive Parlament weit verbreitet. In Kanada ist deswegen 2001 der Begriff Knowledge Translation geprägt worden. Diese Übersetzung von Wissen umfasst die Generierung und die systematische und intelligente Umsetzung von Wissen. Während in Amerika, Kanada, Australien, Großbritannien und anderen Ländern diese Begrifflichkeit die Grundlage für die Forschungsstrukturen bildet, taucht diese Denkweise im deutschen Rahmenplan gar nicht auf."
Wem dazu selber nichts einfällt, konnte sich seit Mai 2011 in der englischsprachigen und kann sich seit wenigen Tagen auch in einer deutschsprachigen Fassung der von der "European Science Foundation" - einer von 78 europäischen Instituten getragenen öffentlichen Stiftung - erstellten Studie "Implementation of Medical Research in Clinical Practice" eine Menge Hinweise auf die Schlaglöcher des deutschen Weg zu Wissen und dessen intelligenter Nutzung besorgen. Die dort dokumentierte Wirklichkeit in vielen anderen europäischen Ländern hilft zu erkennen, dass und was durchaus inhaltlich und finanziell möglich ist. Die empfohlenen Instrumente, Methoden und inhaltlichen Herangehensweisen reichen von der Intensivierung von evidence based medicine, der Schaffung und Nutzung von Leitlinien, bis zur intensiven Nutzung von evidenten Audit- und Feedbackinstrumenten.
Der laut Antes "zunehmende Abstand bei der patientenorientierten Forschung zwischen Deutschland und den führenden Ländern" wird in dem bereits erwähnten 76-Seiten-Report "FORWARD LOOK Implementation of Medical Research in Clinical Practice durch den Vergleich der in einer Reihe von vergleichbaren Ländern vorhandenen Praktiken mit der Realität in Deutschland plastisch. Der Bericht ist in einer Langfassung von 76 Seiten in englischer und zusammengefasst auf sechs Seiten in deutscher Sprache kostenlos erhältlich.
Der Artikel Medizinforschung: Für Patienten forschen, nicht für die Bilanzen von Gerd Antes ist online kostenlos zu erhalten.
Bernard Braun, 28.6.11
"Less is more" oder wie professionelle Verantwortung von Ärzten praktisch aussehen kann. Ein Beispiel aus den USA.
 Weniger Leistungen sparen nicht nur Geld oder verbessern den Gebrauch wertvoller klinischer Ressourcen, sondern führen auch zu mehr, nämlich weniger unerwünschten Wirkungen und zu einer höheren Behandlungsqualität! Klingt utopisch oder arg medizinkritisch? Und trotzdem ist es die Quintessenz eines mehrstufigen Entwicklungs- und Erprobungsprozesses in einer fest etablierten Gruppe us-amerikanischer Primärärzte, dessen Ergebnis drei so genannte "Top 5"-Listen für primärärztlich aktive Familienärzte, Internisten und Pädiater sind.
Weniger Leistungen sparen nicht nur Geld oder verbessern den Gebrauch wertvoller klinischer Ressourcen, sondern führen auch zu mehr, nämlich weniger unerwünschten Wirkungen und zu einer höheren Behandlungsqualität! Klingt utopisch oder arg medizinkritisch? Und trotzdem ist es die Quintessenz eines mehrstufigen Entwicklungs- und Erprobungsprozesses in einer fest etablierten Gruppe us-amerikanischer Primärärzte, dessen Ergebnis drei so genannte "Top 5"-Listen für primärärztlich aktive Familienärzte, Internisten und Pädiater sind.
Die Mitglieder dieser "Good Stewardship Working Group" trugen zuerst die wissenschaftliche Evidenz für eine Reihe von weit verbreiteten Behandlungskonzepten zusammen. Ein erster Entwurf von Empfehlungen, bestimmte Behandlungen zu unterlassen, wurde von 83 Primärärzten in ihren Praxen gründlich auf Machbarkeit, Vermittelbarkeit und auch das Eintreffen der erwünschten Wirkungen getestet. Eine überarbeitete Fassung dieser Empfehlungen wurde danach von einer zusätzlichen Runde von 172 Familien-, internistischen und Kinderärzten erneut getestet.
Zu den dann konsentierten 12 Aktivitäten, welche die klinische Behandlung verbessern konnten, gehörten z.B.:
• Das Unterlassen von bildgebenden Untersuchungen in den ersten 6 Wochen nach Auftreten von Rückenschmerzen - bis auf sehr seltene Ausnahmen.
• Keine Verordnung von Antibiotika bei milder oder moderater Sinusitis
• Keine Verordnung von jährlichen screeningmäßigen EKG- oder anderen Kardio-Untersuchungen bei asymptomatischen und Niedrigrisiko-Patienten
• Ausschließliche Verordnung von Statin-Generika wenn eine fettstoffsenkende Arzneimittel-Therapie begonnen wird.
• Keine "für-alle-Fälle"-Radiologie-Diagnostik bei kleineren Kopfverletzungen nach einem Sturz, wenn der Patient nicht das Bewusstsein verloren hat oder sonstige Risikofaktoren existieren.
• Beratung von Patienten, keine OTC-Präparate gegen Erkältungskrankheiten zu kaufen, da diese kaum erwünschte Wirkungen aber eine Menge unerwünschte Wirkungen haben.
In Kooperation mit Konsumentengruppen und Patientensicherheitsgruppen sollen die "Top 5"-Listen jetzt weiter verbreitet werden und dabei den Geruch von Rationierung verlieren. Dass dies auch vieler Überzeugungsarbeit bei und mit Patienten bedarf, ist den Verfassern dieser Listen bewusst, entmutigt sie aber nach den positiven Erfahrungen in den beiden Testläufen in keiner Weise.
Zu dem in der Online-Ausgabe der Fachzeitschrift "Archives of Internal Medicine" am 23. Mai 2011 veröffentlichten Aufsatz "LESS IS MORE. The "Top 5" Lists in Primary Care. Meeting the Responsibility of Professionalism" der The Good Stewardship Working Group gibt es kostenlos lediglich das Abstract.
Bernard Braun, 24.5.11
Amerikanische kardiologische Leitlinien: kann man ihnen vertrauen?
 Leitlinien fassen das Wissen vieler Studien zu einem Krankheitsbild zusammen. Sie sollen dazu beitragen, die in Studien gewonnene Evidenz den Patienten zugute kommen zu lassen. Die Empfehlungen in Leitlinien können über den wirtschaftlichen Erfolg eines Arzneimittels oder Medizinproduktes entscheiden. Daher ist die Glaubhaftigkeit, Neutralität und Unabhängigkeit von Leitlinien von besonderer Bedeutung. Interessenkonflikte der Leitlinienersteller durch Beziehungen zur Industrie sind problematisch, weil sie die Unabhängigkeit gefährden und zu verzerrten Urteilen führen können.
Leitlinien fassen das Wissen vieler Studien zu einem Krankheitsbild zusammen. Sie sollen dazu beitragen, die in Studien gewonnene Evidenz den Patienten zugute kommen zu lassen. Die Empfehlungen in Leitlinien können über den wirtschaftlichen Erfolg eines Arzneimittels oder Medizinproduktes entscheiden. Daher ist die Glaubhaftigkeit, Neutralität und Unabhängigkeit von Leitlinien von besonderer Bedeutung. Interessenkonflikte der Leitlinienersteller durch Beziehungen zur Industrie sind problematisch, weil sie die Unabhängigkeit gefährden und zu verzerrten Urteilen führen können.
Eine amerikanische Studie ging der Frage der Unabhängigkeit von Leitlinien zu Herz-Kreislauf-Krankheiten nach. Dafür wurden Art und Ausmaß der Interessenkonflikte untersucht, welche die Ersteller der Leitlinien selbst angegeben haben. Diese Angaben wurden im Rahmen der Leitlinienerstellung nicht verifiziert, weswegen das tatsächliche Ausmaß von Interessenkonflikten bei der Leitlinienerstellung eher noch höher sein dürfte.
17 Leitlinien des American College of Cardiology (ACC) bzw. der American Heart Association (AHA) aus den Jahren 2004 bis 2008 wurden analysiert. Die Erklärungen der Autoren über ihre Interessenkonflikte wurden ausgewertet. Die Autoren von ACC/AHA-Leitlinien müssen seit einigen Jahren ihre Interessenkonflikte schriftlich angeben und dabei auch die Unternehmen und Institutionen nennen, die Art der Verbindung sowie die finanzielle Größenordnung (10.000 Euro oder weniger bzw mehr als 10.000 Euro). Die Verbindungen zu pharmazeutischen Firmen oder Herstellern von Medizinprodukten werden in vier Kategorien eingeteilt: Annahme von finanzieller Unterstützung für Forschung, Vorträge, Aktienbesitz, Beratung (Research Grants, Honoraria/Speakers' Bureau, Stock/Other Ownership, Consultant/Advisory Board).
An der Erarbeitung der 17 Leitlinien waren 498 Personen beteiligt. 277 der 498 Personen (56%) gaben einen Interessenkonflikt an. Als "Episode" wurde die Teilnahme einer Person an einer Leitlinie definiert. Gezählt wurden 651 Episoden, weil einige Personen an mehr als einer Leitlinie beteiligt waren. Bei 365 der 651 Episoden (56%) lag ein Interessenkonflikt vor. Die Zahl der Episoden pro Leitlinie lag zwischen 15 und 58, der Anteil Episoden mit Interessenkonflikt pro Leitlinie zwischen 13% und 60%.
Unter "normalen" Mitgliedern von Leitliniengruppen betrug der Anteil derjenigen mit Interessenkonflikt 63%, bei Gegenlesern (peer reviewer) 51%. Bei den Vorsitzenden lag in 81% ein Interessenkonflikt vor.
Insgesamt bestanden unter den Autoren der 17 Leitlinien Beziehungen zu 581 Firmen und zu 18 nicht-kommerziellen Institutionen. Für jede Leitlinie wurde die Firma ermittelt, die am häufigsten einen Interessenkonflikt verursachte. Eine Firma (Medtronic, ein Hersteller von Herzschrittmachergeräten) war in 7 der 17 Leitlinien die am häufigsten genannte.
Forschungsunterstützung, Vorträge und Beratung standen zahlenmäßig im Vordergrund der Interessenkonflikttypen. Während diese zumindest noch im Zusammenhang mit Wissenschaft stehen, gilt dies für den vierten Typ, den Besitz von Aktien oder Geschäftsanteilen nicht. Der Anteil dieses Interessenkonflikts beträgt - bezogen auf die Episoden einer Leitlinie - bis zu 17%.
Zusammenfassend ist festzustellen, dass die Leitlinien der großen amerikanischen kardiologischen Fachgesellschaft ACC / AHA zu erheblichen Teilen von Personen mit Interessenkonflikten erarbeitet werden. Besonders problematisch erscheint der hohe Anteil von Leitliniengruppenvorsitzenden mit Interessenkonflikt. Die Wahrscheinlichkeit von Bias - Überschätzung des Nutzens einer Technologie und Unterschätzung der Schäden - ist somit hoch.
Dies ist ein deutlicher Hinweis auf die Notwendigkeit, Interessenkonflikte nicht nur transparent zu machen sondern auch zu regulieren.
Das Deutsche Netzwerk Evidenzbasierte Medizin hat kürzlich ein Diskussionspapier veröffentlicht, in dem die internationale Entwicklung zur Regulierung von Interessenkonflikten dargestellt wird. Das Papier soll die Debatte um Interessenkonflikte und deren Regulierung in Deutschland fördern. Stellungnahmen sind erwünscht.
Mendelson TB, Meltzer M, Campbell EG, Caplan AL, Kirkpatrick JN.
Conflicts of Interest in Cardiovascular Clinical Practice Guidelines.
Arch Intern Med 2011;171(6):577-84.
Abstract
Diskussionspapier des Deutschen Netzwerks evidenzbasierte Medizin e. V. (DNEbM):
Interessenkonfliktregulierung: Internationale Entwicklungen und offene Fragen.
Autoren: Daniel Strech, David Klemperer, Hannes Knüppel, Ina Kopp, Gabriele Meyer, Klaus Koch
Website
Download
David Klemperer, 30.4.11
Lücken in der Transparenz: Meta-Analysen zumeist ohne Angaben von Interessenkonflikten
 Angaben über Finanzierungsquellen und Interessenkonflikten von Autoren der zugrundeliegenden Studien sind in Meta-Analysen eher rar.
Angaben über Finanzierungsquellen und Interessenkonflikten von Autoren der zugrundeliegenden Studien sind in Meta-Analysen eher rar.
Dies ist das Ergebnis einer im Journal of the American Medical Association erschienenen Studie. Die Autoren suchten dafür in medizinischen Fachzeitschriften mit hohem Impact-Factor und in der Cochrane-Datenbank Systematischer Übersichtsarbeiten nach jeweils drei Meta-Analysen über pharmakologische Themen mit dem jüngsten Erscheinungsdatum. Ausgewertet wurden 29 Meta-Analysen.
Bei Meta-Analysen und Systematischen Übersichtsarbeiten handelt es sich um "Studien über Studien", d.h. um die Zusammenfassung der Ergebnisse der verfügbaren Primärstudien zu einer Frage. Die Primärstudien werden "nach expliziten Methoden identifiziert, ausgewählt und kritisch bewertet und die Ergebnisse extrahiert und deskriptiv (Systematische Übersicht) oder mit statistischen Methoden quantitativ (Meta-Analyse) zusammengefasst " (EBM-Glossar, Deutsches Netzwerk Evidenzbasierte Medizin).
Die 29 Meta-Analysen umfassten insgesamt 509 randomisierte kontrollierte Studien (RCTs). Nur in 2 der Meta-Analysen wurde über die Finanzierung der ausgewerteten RCTs berichtet. Verbindungen von Autoren zur Industrie oder Mitarbeiterstatus wurden von den Autoren der Meta-Analyse gar nicht mitgeteilt.
Eine Analyse aller 509 RCTs ergab Folgendes:
• in 318 Studien (63%) wurde die Finanzierungsquelle genannt
• 219 (69% bezogen auf 318 Studien) Studien waren von der Industrie finanziert
• in 132 RCTs wurden die finanziellen Verbindungen der Autoren veröffentlicht, in 91 Studien hatte ein oder mehr als ein Autor Verbindungen zur Industrie
• in 7 der 29 Meta-Analysen lag bei allen eingeschlossenen RCTs mindestens ein Interessenkonflikt vor, aber nur 1 dieser 7 Meta-Analysen berichtete über die Finanzierungsquellen und keine über die Verbindungen der Autoren zur Industrie.
Die Autoren weisen darauf hin, dass die Notwendigkeit einer vollständigen und transparenten Darlegung von Interessenkonflikten allgemein anerkannt und in vielen Bereichen Standard ist. So fordert das CONSORT (Consolidated Standards of Reporting Trials) statement die Nennung der Finanzierungsquelle und die Beschreibung der Rolle des Sponsors. Die im International Committee of Medical Journal Editors (ICMJE) zusammengeschlossenen Herausgeber medizinischer Fachzeitschriften fordern von ihren Autoren die Angabe materieller und anderer Interessenkonflikte.
Das PRISMA Statement (Preferred Reporting Items for Systematic Reviews and Meta-Analyses) fordert für Systematische Übersichtsarbeiten und Meta-Analysen die Offenlegung ihrer Finanzierung. Nicht gefordert wird hier jedoch die Einbeziehung der Finanzierungsquellen und Interessenkonflikte der Einzelstudien, die in die Analyse einbezogenen werden.
Die somit vorhandene Lücke ist besonders schwerwiegend, weil Systematische Übersichtsarbeiten und Meta-Analysen Evidenz der höchsten Stufe darstellen und für Behandlungsentscheidungen aber auch für die Leitlinienerstellung genutzt werden. Die Verzerrungen, die in Industrie-gesponserten Studien häufig zu finden sind, können zur Folge haben, dass der Nutzen von Arzneimitteln überschätzt und die möglichen Schäden unterschätzt werden, was für den Patienten eine Gefährdung darstellen kann - eine Sammlung von Beiträgen im Forum findet sich hier.
Roseman M, Milette K, Bero LA, Coyne JC, Lexchin J, Turner EH, et al. Reporting of Conflicts of Interest in Meta-analyses of Trials of Pharmacological Treatments. JAMA: The Journal of the American Medical Association 2011;305:1 Abstract
David Klemperer, 3.4.11
Preiselbeerprodukte und die Prävention von Harnwegsinfekten: natürlich, erschwinglich, erhältlich ohne Rezept - aber wirksam????
 In den USA leiden rund 20 % aller Frauen mindestens einmal in ihrem Leben an einer Harnwegsinfektion. Von ihnen trat die Erkrankung bei 3 % mehrmals auf. Entsprechend erhielten Millionen von Frauen Arzneimittel und darunter mit Vorrang Antibiotika verordnet, die sowohl das erstmalige Auftreten der schmerzhaften Infektion als auch das wiederholte Auftreten verhindern sollten als auch wesentlich zur Behandlung der Infektion beitragen sollen.
In den USA leiden rund 20 % aller Frauen mindestens einmal in ihrem Leben an einer Harnwegsinfektion. Von ihnen trat die Erkrankung bei 3 % mehrmals auf. Entsprechend erhielten Millionen von Frauen Arzneimittel und darunter mit Vorrang Antibiotika verordnet, die sowohl das erstmalige Auftreten der schmerzhaften Infektion als auch das wiederholte Auftreten verhindern sollten als auch wesentlich zur Behandlung der Infektion beitragen sollen.
Um die Einnahme von zu viel Antibiotika zu vermeiden und damit deren gesicherten Nachteile, propagierten und propagieren Hersteller, "Omas" und diverse Naturheilmittel-Gesundheitsratgeber relativ regelmäßig "natürliche" Alternativen als nützlich, preisgünstiger, unaufwändiger zu beschaffen und "natürlich" nebenwirkungsfrei. Dabei spielten nahezu alle Zubereitungen (z.B. Bonbons, Saft) eine zentrale Rolle in denen Preiselbeeren verarbeitet wurden.
Die ebenfalls schon seit einiger Zeit angestellten Versuche, die Wirksamkeit valide nachzuweisen, hinterlassen einen mehrspältigen Eindruck und vermitteln im aktuellsten Fall tiefe und leicht ratlose Einblicke in die Schwierigkeiten, den Nutzen von Nahrungsergänzungsmitteln wasserdicht nachzuweisen oder zu widerlegen.
Bereits 2004 suchte der Cochrane-Review "Cranberries for treating urinary tract infections" von Jepson RG, Mihaljevic L, Craig J. vergebens nach randomisierten kontrollierten Studien über die Wirksamkeit von Preiselbeersaft zur Behandlung von Harnwegsinfekten. Jepson et al. zogen daraus den Schluss, dass es keine Evidenz gibt, den Einsatz des Saftes zu diesem Zweck zu unterstützen. Gleichzeitig waren andere Experten aber der Meinung, es fänden sich immerhin eine Menge von evidenzbasierten Informationen über den Nutzen von Preiselbeer-Produkten bei der Prophylaxe von Harnwegsinfekten.
Der Schlusskommentar eines in der Zeitschrift "American Family Physician" (70 (11): 2175-2177) 2004 erschienenen Übersichtsaufsatz resumierte den damaligen Stand der Kenntnisse über den prophylaktischen Nutzen von Preiselbeerprodukten so: "Cranberry appears to be a safe, herbal choice for UTI prophylaxis and has relatively good tolerability. The most recent studies have found that the use of cranberry for up to 12 months is safe and moderately effective. More evidence is necessary to recommend its use for clinical indications other than UTI prophylaxis."
Die wesentlichen Ergebnisse des Aufsatzes "Cranberry for Prevention of Urinary Tract Infections" von Darren Lynch in der Zeitschrift "American Family Physician" gibt es kostenlos.
In einer Zusammenfassung zum Stand der Forschung über die prophylaktischen Möglichkeiten das mit dem Alter zunehmende Risiko wiederholter Harnwegsinfektionen zu senken, kommen schließlich Sumukades et al. 2009 zu zwei weiteren Feststellungen:
• Die Einnahme niedrig dosierter Antibiotika hat zum einen nur bescheidene Erfolge und birgt die üblichen akuten und langfristigen unerwünschten Folgen der Einnahme von Antibiotika in sich. Die spezifischen Wirkungen der Antibiotikaeinnahme sind auf niedrigem Niveau nur geringfügig höher als die von Preiselbeer-Extrakten in Bonbonform.
• Mit der Feststellung, Preiselbeerprodukte seien "natural, affordable and available without prescription" verknüpfen die Autoren den Vorschlag, Ratschläge mit dem potenziellen Nutzen dieser Produkte zu erstellen und damit die Menschen zu befähigen "to make informed choices". Dies hält sie aber selber nicht davon ab, unmittelbar anschließend dann doch lieber weitere längerfristige und vergleichende Studien zu empfehlen, um grundlegend die Annehmbarkeit und die Wirkung der Preiselbeer-Zubereitungen gegenüber verschiedenen prophylaktisch wirkenwollenden Antibiotika zu untersuchen.
Wer diese Argumentations-Achterbahn noch etwas intensiver genießen will, kann dazu den Aufsatz "Recurrent urinary tract infections in older people: the role of cranberry products" von Deepa Sumukadas, Peter Davey und Marion E. T. McMurdo aus der Fachzeitschrift "Age Ageing" (38 (3): 255-257) vollständig und kostenlos herunterladen.
Die von Sumukades et al. 2009 veröffentlichte Forderung, in weiteren Studien mehr über die Wirksamkeit von Preiselbeerpräparaten zu erforschen, ging dann aber relativ zügig in Erfüllung.
War der prophylaktische Nutzen von Preiselbeeren für Menschen mit Harnwegsinfektionen bereits 2004 insgesamt eher bescheiden, weist eine aktuelle randomisierte kontrollierte Studie über ihren Nutzen bei der Prävention von Wiederholungsinfektionen der Harnwege nach, dass dieser Nutzen von Preiselbeersaft nicht höher ist als der von Placebos oder dass andersherum auch Placebos helfen.
In der doppelblinden RCT wurde dafür 155 gesunden jüngeren Frauen nach Abschluss einer Antibiotikabehandlung 6 Monate lang zweimal täglich rund ein Viertelliter kalorienarmer Preiselbeersaft verabreicht. 164 vergleichbare Frauen erhielten ein flüssiges Placebo, das dem Preiselbeersaft äußerlich ähnelte. Das Placebo enthielt lediglich nicht den Wirkstoff Proanthocyanidin, der als der eigentliche prophylaktische antibakterielle Wirkstoff galt. Dieser Stoff soll auf die Interaktion des Erregers Escherichia coli mit bestimmten menschlichen Zellen wirken bzw. diese unterbinden.
Nach 6 Monaten unterschieden sich die Wiedererkrankungsraten statistisch nicht signifikant und lagen bei 19 % in der Preiselbeer- und 15 % in der Placebogruppe. Damit waren aber beide Raten niedriger als die erwarteten 30 %. Unerwartet war angesichts der vermuteten Wirkung des bereits genannten Preiselbeerwirkstoffs auch, dass die Rate der Infektion mit Escherichia coli (diese verursachen 80 % aller Harnwegsinfektionen) in der Preiselbeergruppe höher (93 % aller Infektionen) als in der Placebogruppe (58 %) waren - also genau das Gegenteil, was man von einer Intervention mit Proanthocyanidin erwartete.
Wer glaubt, dass mit dieser erneut negativen Studie über einen auch bei der Prophylaxe von Harnwegsinfektionen fehlenden Nutzen des ansonsten natürlich durchaus bekömmlichen Beerensaftes, die Debatte ein vorläufiges Ende habe, irrt.
Was wäre nämlich - so ein offensichtlich mit den nicht endenvollenden Debatten über derartige Mittel erfahrene Kommentar eines Experten -, wenn der wirkliche und nützliche Wirkstoff nicht Proanthocyanidin, sondern ein anderer Stoff ist, der sowohl im Preisebeersaft als auch in der Placeboflüssigkeit enthalten war???
Solange dies möglich sein kann, wird es weiterhin Empfehlungen zum prophylaktischen Genuss von Preiselbeerprodukten gegen Harnwegsinfekte und andere Infektionserkrankungen geben und viele Gesunde und bereits einmal Erkrankte werden sie kaufen und konsumieren.
Den achtseitigen Aufsatz "Cranberry juice fails to prevent recurrent urinary tract infection: Results from a randomized placebo-controlled trial" von Barbosa-Cesnik C et al. aus der Zeitschrift "Clinical Infectious Diseases" (2011; 52: 23-30) gibt es komplett kostenlos.
Bernard Braun, 23.1.11
Über-/Fehlversorgung trotz klarer ärztlicher Behandlungsempfehlungen: Das Beispiel implantierbare Defibrillatoren
 Defibrillatoren sind Geräte, die durch gezielte Stromstöße lebensbedrohliche Herzrhythmusstörungen wie das Kammer- und Vorhofflimmern oder -flattern beenden. Die Geräte haben also bei bestimmten Personen mit bestimmten Erkrankungen oder Risiken einen nachgewiesenen Nutzen. Mit diesem Hinweis wurde ihr Einsatz seit einigen Jahren über den in kardiologischen Intensivstationen hinaus auf immer mehr Orte ausgedehnt. Dazu gehört das Aufhängen an öffentlichen Plätzen oder auch das Aufhängen in Haushalten mit kardiologisch kranken Menschen. Insbesondere der Nutzen von Defibrillatoren in Haushalten meist älterer Menschen war aber in entsprechenden Studien als wesentlich geringer als erwartet bzw. von Herstellern und Therapeuten verbreitet wurde (vgl. dazu den entsprechenden Forums-Beitrag) identifiziert worden.
Defibrillatoren sind Geräte, die durch gezielte Stromstöße lebensbedrohliche Herzrhythmusstörungen wie das Kammer- und Vorhofflimmern oder -flattern beenden. Die Geräte haben also bei bestimmten Personen mit bestimmten Erkrankungen oder Risiken einen nachgewiesenen Nutzen. Mit diesem Hinweis wurde ihr Einsatz seit einigen Jahren über den in kardiologischen Intensivstationen hinaus auf immer mehr Orte ausgedehnt. Dazu gehört das Aufhängen an öffentlichen Plätzen oder auch das Aufhängen in Haushalten mit kardiologisch kranken Menschen. Insbesondere der Nutzen von Defibrillatoren in Haushalten meist älterer Menschen war aber in entsprechenden Studien als wesentlich geringer als erwartet bzw. von Herstellern und Therapeuten verbreitet wurde (vgl. dazu den entsprechenden Forums-Beitrag) identifiziert worden.
Eine aktuelle Studie zur Verbreitung von implantierbaren Defibrillatoren (Defi) in den USA zeigt nun noch weitere Spuren von Überversorgung und auch ein unberechtigtes Verbreiten von Sicherheit bei einer großen Anzahl von herzkranken Patienten. Bei dieser Studie handelt es sich um eine retrospektive Kohortenstudie der im "National Cardiovascular Data Registry" der USA zwischen dem 1.1. 2006 und 30. Juni 2009 registrierten 111.707 Patienten mit einem implantierten Schockgeber.
Trotz eindeutiger Empfehlungen mehrerer ärztlicher Fachgesellschaften bei welchen Krankheitsbildern die Implantation eines solchen Geräts sinnvoll oder nicht sinnvoll (z.B. innerhalb der ersten 3 Monate nach der Erstdiagnose einer Herzerkrankung oder innerhalb von 40 Tagen nach einem akuten Herzinfarkt) ist, erhielten 22,5 % der gesamten Empfänger ihr Gerät ohne medizinische Evidenz. Ohne Evidenz heißt, dass entweder Personen mit einer bestimmten Herz-Erkrankung aus medizinischen/ethischen Gründen in keine der Studien aufgenommen worden sind, die den Nutzen überprüfen sollten oder dass in anderen Studien eindeutig kein Nutzen eines Defibrillators festgestellt werden konnte.
Unter den 22,5 % Patienten, denen die Implantation nicht nutzte, waren z.B. 36,8 % mit einem "frischen" Herzinfarkt und 62,1 % mit einer "frischen" Herzerkrankungs-Diagnose.
Das angedeutete Problem einer falschen Sicherheit verbirgt sich hinter einer weiteren Beobachtung dieser Studie: Die Patienten, bei denen die Implantation ohne Evidenz erfolgte, hatten ein wesentlich höheres Risiko im Krankenhaus zu sterben und deutlich höhere Komplikationen nach der Implantation als die Patienten, bei denen die Implantation evidenzbasiert war. Dies lag natürlich nicht oder nicht direkt am implantierten Defi, sondern am sehr oft schlechteren Gesundheitszustand der Personen mit nicht-evidenten Defi-Einsatz. Dass aber Patienten glaubten, ihnen könne mit Defi nichts mehr passieren und möglicherweise bestimmte Behandlungen unterlassen haben, kann nicht ausgeschlossen werden.
Wer im übrigen glaubt, dass Behandlungsempfehlungen eben ihre Zeit brauchen um beim letzten behandelnden Arzt angekommen zu sein und dann auch befolgt zu werden, findet in dieser Studie leider keine klare Bestätigung: Die Rate der nicht evidenzbasierten Implantationen bewegte sich von 24,5 % im Jahr 2006, 21,8 % in 2007, 22 % in 2008 und 21,7 % im Jahr 2009. Bei der Verbreitung wissenschaftlich gesicherter Behandlungsempfehlungen oder Leitlinien auf den Faktor Zeit zu setzen, ist also wenig hilfreich. Stattdessen muss umfassender als bisher untersucht werden, warum es zu solcher Über- und Fehlversorgung kommt, um dann spezifische aktive Maßnahmen zur Verbreitung zu entwickeln.
Und auch wenn Elektrophysiologen, also u.a. auf den Einsatz von Defis spezialisierte neurologische Fachärzte signifikant weniger Geräte ohne Nutzenevidenz implantierten, betrug auch bei ihnen die Rate der Über- oder Fehlversorgung noch 20,8 %. Kardiologen, die nicht elektrophysiologisch qualifiziert waren, implantierten dagegen 36,1 % ihrer Geräte ohne Evidenz.
Der Aufsatz "Non-Evidence-Based ICD (implantable cardioverter-defibrillator)Implantations in the United States" von Sana M. Al-Khatib et al. ist in JAMA (2011;305(1):43-49) erschienen und komplett kostenlos erhältlich.
Bernard Braun, 5.1.11
"Peer-Support" für höhere Stillrate: "Gutes" muss nicht immer die erwarteten positiven Wirkungen haben.
 Stillen hat mehrere Vorteile für die junge Mutter und ihr neugeborenes Kind. Die Evidenz dafür ist so ausgeprägt, dass die Weltgesundheitsorganisation (WHO) empfiehlt, neugeborene Kinder mindestens sechs Monate ausschließlich mit Stillen zu ernähren. Viele nationale Regierungen und Gesundheitsinstitutionen haben Initiativen gestartet, die Initialisierungsraten deutlich zu erhöhen. Trotzdem beginnen immer noch viele Frauen nicht, ihr neugeborenes Kind zu stillen.
Stillen hat mehrere Vorteile für die junge Mutter und ihr neugeborenes Kind. Die Evidenz dafür ist so ausgeprägt, dass die Weltgesundheitsorganisation (WHO) empfiehlt, neugeborene Kinder mindestens sechs Monate ausschließlich mit Stillen zu ernähren. Viele nationale Regierungen und Gesundheitsinstitutionen haben Initiativen gestartet, die Initialisierungsraten deutlich zu erhöhen. Trotzdem beginnen immer noch viele Frauen nicht, ihr neugeborenes Kind zu stillen.
Für eine Reihe von Interventionen die Stillbereitschaft nach der Geburt zu fördern, ist die Wirksamkeit bereits bewiesen. Seit einiger Zeit gilt nun die Unterstützung durch gleichrangige oder anerkannte Bezugspersonen ("peer") der jungen Mütter oder auch deren Vorbild im Vorfeld der Geburt als eine Intervention, die verspricht, die Stillraten zusätzlich zu erhöhen. Darüber ob der erwartete Effekt dieser Interventionsform eintritt, gab es bisher zwar eine Menge Plausibilität aber keine methodisch unverzerrten und schlüssigen Belege, beispielsweise durch randomisierte kontrollierte Studien.
Eine britische ForscherInnengruppe hat dies nun im Rahmen eines systematischen Reviews der dazu vorliegenden randomisierten kontrollierten Studien, Quasi-RCTs und Kohortenstudien genauer zu klären versucht. In ihre Untersuchungen gingen insgesamt 11 Studien mit 5.445 Frauen ein. Sieben dieser Studien mit 4.416 Frauen untersuchten generelle Unterstützungsangebote (z.B. mehrmalige Gespräche und Beratung) von gleichrangigen und anerkannten Personen an alle schwangeren Frauen. Die restlichen vier Studien mit 1.029 Teilnehmerinnen untersuchten gezielte "peer"-Angebote für diejenigen Schwangeren, die sich bereits überlegten, ihre Kinder zu stillen. Die Angehörigen der jeweiligen Kontrollgruppe wurden im Rahmen der Standardversorgung von Schwangeren von Ärzten oder Hebammen über den Sinn und die Möglichkeit des Stillens informiert.
Die wichtigsten Ergebnisse:
• Eine generelle vorgeburtliche Beratung und Unterstützung durch "Vorbild-Personen" führt nicht zu einer statistisch signifikanten Erhöhung der Stillrate bzw. der Reduktion der Rate nichtstillender Mütter. Das signifikante relative Risiko einer Nichtinitiierung von Stillen war 0,96
• Etwas anders sieht es dann aus, wenn dieses Unterstützungsangebot gezielt bei bereits interessierten Frauen platziert wird: Aber auch dort konzentriert sich der signifikant höhere Effekt in den bisherigen Studien bei den hispanischen Frauen mit niedrigem Einkommen in den USA. In einer Gruppe, wo 75 von 100 Frauen das Stillen wählen, führte eine gezielte "peer"-Unterstützung dazu, dass 9 zusätzliche Frauen zu stillen beginnen. Das relative Risiko, dass die Frauen nicht stillten, war hier 0,64.
• Da die Studienergebnisse sich insgesamt auf nur wenige Studien stützen können und diese auch keineswegs ein homogenes Wirksamkeitsbild liefern, empfehlen die ForscherInnen zu Recht weitere "high-quality evaluation". Dort sollte auch die mögliche additive Wirkung von vorgeburtlicher Unterstützung und der Unterstützung beim Stillen unmittelbar nach der Geburt untersucht werden.
Trotz seiner selbst erkannten Grenzen zeigt dieser Review, dass ansonsten als wirksam anerkannte Interventionsformen keineswegs immer zu den gewünschten Wirkungen führen müssen, sondern von Anwendungsbereich zu Anwendungsbereich neu nach der spezifischen Wirkung gefragt werden muss. Außerdem zeigen sich erneut Grenzen von universellen oder "Gießkannen"-Interventionen.
Die komplette Studie "Effect of antenatal peer support on breastfeeding initiation: a systematic review" von Lucy Ingram, Christine MacArthur, Khalid Khan, Jonathan J. Deeks und Kate Jolly ist in der kanadischen Fachzeitschrift "Canadian Medical Association Journal (CMAJ)" am 9. November 2010 (2010, 182 (16): 1739-1746) und kostenlos erhältlich.
Bernard Braun, 9.11.10
Neueste Daten zur Früherkennung von Prostatakrebs - keine Senkung der Sterblichkeit
 Senkt die Früherkennung mit Hilfe der PSA-Bestimmung bei Männern ohne Anzeichen von Prostatakrebs die Gesamtsterblichkeit im Vergleich zu Männern, die keinen PSA-Test erhalten - dieser Frage widmet sich ein jüngst veröffentlichte Cochrane Review. Cochrane Reviews sind die Zusammenfassungen von qualitätsgeprüften Studien die zu einer bestimmten Fragestellung erschienen sind.
Senkt die Früherkennung mit Hilfe der PSA-Bestimmung bei Männern ohne Anzeichen von Prostatakrebs die Gesamtsterblichkeit im Vergleich zu Männern, die keinen PSA-Test erhalten - dieser Frage widmet sich ein jüngst veröffentlichte Cochrane Review. Cochrane Reviews sind die Zusammenfassungen von qualitätsgeprüften Studien die zu einer bestimmten Fragestellung erschienen sind.
Die Antwort lautet nein. Weder die Gesamtsterblichkeit noch die Sterblichkeit am Prostatakarzinom war in der Gruppe der Männer mit Früherkennungsuntersuchung niedriger als in der Vergleichsgruppe. Somit ist die Früherkennung von Prostatakrebs durch PSA nach heutigem Wissensstand ineffektiv.
Ausgewertet wurden die Daten von 387.286 Teilnehmern aus sechs randomisierten kontrollierten Studien, die bis Juli 2010 veröffentlicht wurden. Die Autoren kritisieren die in Teilbereichen teils mäßige Qualität der Studien und die daraus hervorgehende Unsicherheit mancher Ergebnisse. Kritisiert wird auch, dass keine Studie nach der Lebensqualität fragte und die Frage nach dem möglichen Schaden der Früherkennungsuntersuchung weitgehend ausgespart blieb.
Ein Wirkung hat die Früherkennung jedoch auf die Zahl der Männer, die eine Diagnose Prostatakrebs erhalten. Die Wahrscheinlichkeit, die Diagnose Prostatakrebs zu erhalten, ist für Männer in der Früherkennungsgruppe um knapp 50% erhöht. Die Neuerkrankungsrate liegt somit bei Screening um 50% höher, ohne dass die Männer einen Nutzen davon haben. Somit handelt es sich um das Phänomen Überdiagnose, was zwangsläufig mit Übertherapie einhergeht.
Offen bleibt die Frage, ob sich bei längerer Nachbeobachtung doch noch ein Überlebensvorteil herausstellt oder ob es Risikogruppen gibt, die möglicherweise doch von der Früherkennung profitieren.
Geklärt ist jedoch die Frage nach den möglichen Schäden bei der Behandlung von Prostatakrebs, insbesondere Impotenz und Inkontinenz. Dazu haben wir berichtet (Link).
Mit dieser Studie stellt sich die Frage nach der ethischen Vertretbarkeit der Früherkennungsuntersuchung für Prostatakrebs außerhalb klinischer Studien verschärft. In Deutschland wird die PSA-Bestimmung zur Früherkennung nicht von den gesetzlichen Kassen übernommen (aus guten Gründen, wie dargelegt). Ärzte bieten sie daher als Individuelle Gesundheitsleistung (IGeL) an.
Djulbegovic M, Beyth RJ, Neuberger MM, Stoffs TL, Vieweg J, Djulbegovic B, et al. Screening for prostate cancer: systematic review and metaanalysis of randomised controlled trials. British Medical Journal, 14.9.2010. Download der Studie kostenlos
Mehr zum PSA-Screening im Forum Gesundheitspolitik: PSA oder Prostata in die Suche eingeben.
David Klemperer, 1.10.10
Wie verallgemeinerbar sind Ergebnisse von und Empfehlungen aus RCT? Externe Validität am Beispiel Asthma.
 Leitlinien oder therapeutische Empfehlungen auf der Basis evidenter Ergebnisse, die aus den bestmöglichen Studien gewonnen werden, gehören zu den wichtigsten Voraussetzungen für eine wirksame und wirtschaftliche gesundheitliche Versorgung. Randomisierte kontrollierte Studien (RCT) stellen dabei den "Goldstandard" dar.
Leitlinien oder therapeutische Empfehlungen auf der Basis evidenter Ergebnisse, die aus den bestmöglichen Studien gewonnen werden, gehören zu den wichtigsten Voraussetzungen für eine wirksame und wirtschaftliche gesundheitliche Versorgung. Randomisierte kontrollierte Studien (RCT) stellen dabei den "Goldstandard" dar.
Trotzdem ist weder die Praxis (z.B. Verbreitung im Behandlungsalltag) noch die Methodik der evidenzbasierten Leitlinien und RCTs problemlos.
Zu einem für die praktische Anwendung von Behandlungsempfehlungen in Arztpraxen und Kliniken wesentlichen Problem gehört die Gültigkeit der Erkenntnisse aus RCT oder deren externe Validität. Mit anderen Worten: Sind die TeilnehmerInnen in RCTs so repräsentativ für die Gesamtheit oder Mehrheit der PatientInnen mit der untersuchten Erkrankung, dass die in diesen Studien gewonnenen Vorgehensweisen auch außerhalb von ihnen sinnvoll und erfolgreich sind?
Eine bereits 2007 erschienene Studie begründet einen berechtigten Zweifel und quantifiziert die Unterschiede zwischen den Innenverhältnissen in RCTs und dem Behandlungsalltag am Beispiel des Asthma, einer Krankheit mit einer bekanntermaßen breiten Palette von klinischen Erscheinungsweisen.
Aus einer insgesamt befragten Gruppe von 3.500 zufällig ausgewählten neuseeländischen BürgerInnen im Alter von 25 bis 75 Jahren wurden mittels eines speziellen Fragebogens und eines Atemfunktionstests zunächst die 179 Personen herausgefiltert, die aktuell an Asthma litten und die 127 Personen, die an Asthma litten und deswegen in Behandlung waren. Für diese Personen wurde geprüft, ob sie den individuellen und krankheitsspezifischen Kriterien ("inclusion criteria") entsprochen hätten, um Teilnehmer einer der 17 großen RCTs gewesen zu sein, deren Ergebnisse wiederum den wesentlichen Input für die "Global Initiative for Asthma (GINA)"-Leitlinien geliefert hatten. Von den Personen, die ohne behandelt zu werden an Asthma litten, wären durchschnittlich 4 % (zwischen 0 % und 36 %) RCT-TeilnehmerIn geworden. Von den behandelten Asthmatikern hätten dies im Schnitt 6 % geschafft, wobei der Anteil je nach RCT zwischen 0 % und 43 % geschwankt hätte.
Die Studie zeigt zum einen, dass die großen Asthma-RCTs mit einer hochselektierten Teilnehmerschaft durchgeführt wurden. Zum anderen besitzen ihre Ergebnisse aber trotz ihrer starken wissenschaftlichen Evidenz nur mehr oder weniger eingeschränkte Aussagekraft und Gültigkeit außerhalb der RCT. Dies bedeutet u.a. konkret, dass sich kein Arzt völlig sicher sein kann, dass z.B. seine PatientInnen auf ein Medikament genauso reagieren wie die RCT-PatientInnen. Zumindest der Grad der Verallgemeinerbarkeit der RCT-Ergebnisse ist unsicher. Die neuseeländischen ForscherInnen fordern daher zu Recht, dass in künftigen RCTs zum Asthma und anderen Erkrankungen eine breitere Palette von Inklusionskriterien zur Anwendung kommen als bisher.
Die Studie "External validity of randomised controlled trials in asthma: to whom do the results of the trials apply?" von Justin Travers, Suzanne Marsh et al. ist in der Fachzeitschrift "Thorax" erschienen (2007;62:219-223). Kostenlos erhältlich ist nur das Abstract.
Bernard Braun, 9.7.10
(Fehl)-Versorgung von Rücken- und Ischiasschmerzen: Besser normale Alltagsaktivitäten statt Bettruhe!
 Während früher "Bettruhe" bei einer Fülle von Erkrankungen zu den bevorzugten therapeutischen Empfehlungen oder Anordnungen gehörte und auch die langen Liegezeiten in Krankenhäusern u.a. diesem Therapieprinzip entsprang, deutet sich seit einigen Jahren eine Kehrtwende an. Egal ob es die Zeit nach einem Herzinfarkt oder einer Entbindung ist oder nach verschiedenen Operationen, gehört die schnelle (Re-)Aktivierung von Patienten immer häufiger zum Mittel der ersten Wahl. Trotzdem müssen Patienten wie Therapeuten noch immer vom Nutzen und fehlenden oder geringen Schaden dieser Methode überzeugt werden.
Während früher "Bettruhe" bei einer Fülle von Erkrankungen zu den bevorzugten therapeutischen Empfehlungen oder Anordnungen gehörte und auch die langen Liegezeiten in Krankenhäusern u.a. diesem Therapieprinzip entsprang, deutet sich seit einigen Jahren eine Kehrtwende an. Egal ob es die Zeit nach einem Herzinfarkt oder einer Entbindung ist oder nach verschiedenen Operationen, gehört die schnelle (Re-)Aktivierung von Patienten immer häufiger zum Mittel der ersten Wahl. Trotzdem müssen Patienten wie Therapeuten noch immer vom Nutzen und fehlenden oder geringen Schaden dieser Methode überzeugt werden.
Für eine der häufigsten akuten und auch belastenden Erkrankungen, die Rückenschmerzen, gibt es nun von Wissenschaftlern des norwegischen "Centre for the Health Services" einen Cochrane Review, der zehn randomisierte kontrollierte Studien mit insgesamt 1.923 TeilnehmerInnen mit Rückenschmerzen und Ischias darauf hin untersuchte, ob eine schnelle Aktivierung einen höheren Nutzen hat als Bettruhe oder umgekehrt.
Wenngleich mit zum Teil bescheidener, geringer oder sogar nicht vorhandener Evidenz präsentierten die Reviewer folgende Ergebnisse:
• Bei Rückenschmerzen sollte Bettruhe möglichst vermieden werden, d.h. die Patienten sollten besser ihren normalen Alltagsaktivitäten nachgehen. Aktive Patienten hatten bei einer Untersuchung nach zwölf Wochen weniger Schmerzen und waren in ihrer Beweglichkeit weniger eingeschränkt als andere Patienten, die sich vorrangig im Bett aufhielten.
• Bei Patienten mit Ischiasschmerzen gäbe es aber keine Nutzenunterschiede oder gar erneut eine Überlegenheit von aktiven Tätigkeiten.
• Auch wenn es nur einen geringen oder gar keinen überlegenen Nutzen der Aktivierung dieser Patienten gibt, spricht die Gesamtbilanz von Nutzen und Nachteilen oder Schaden bei beiden Erkranktengruppen für die Wahl der Aktivierung. Wie die AutorInnen der Studie nämlich hervorheben, besitzt Bettruhe den potenziell schädlichen Effekt, dass pro Tag zwei bis fünf Prozent der Körperkraft verloren geht und außerdem einige körpereigene Prozesse mit positiven Wirkungen auf die beiden Symptomatiken langsamer abliefen oder gar eingestellt würden (z.B. der Nährstofftransport zur Wirbelsäule).
Zu dem im Juni 2010 veröffentlichten Cochrane-Review "Advice to rest in bed versus advice to stay active for acute low-back pain and sciatica" von Dahm KT, Brurberg KG, Jamtvedt G. und Hagen KB (Cochrane Database of Systematic Reviews 2010, Issue 6. Art. No.: CD007612. DOI: 10.1002/14651858.CD007612.pub2) gibt es nur das wie üblich etwas ausführlichere Abstract kostenlos.
Bernard Braun, 17.6.10
AWMF spricht Empfehlungen zum Umgang mit Interessenkonflikten bei Fachgesellschaften aus
 "Die Bedeutung von Interessenkonflikten und die Notwendigkeit, diese offen darzulegen und bei Entscheidungen zu berücksichtigen, sind zunehmend in den Fokus öffentlicher Diskussion gerückt," erklärt die Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) in einer kürzlich veröffentlichten Empfehlung.
"Die Bedeutung von Interessenkonflikten und die Notwendigkeit, diese offen darzulegen und bei Entscheidungen zu berücksichtigen, sind zunehmend in den Fokus öffentlicher Diskussion gerückt," erklärt die Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) in einer kürzlich veröffentlichten Empfehlung.
Die AWMF vertritt derzeit 154 medizinische Fachgesellschaften und erarbeitet Empfehlungen und Stellungnahmen in grundsätzlichen und fachübergreifenden Angelegenheiten und Aufgaben der Fachgesellschaften. In der Erstellung von Leitlinien für Diagnostik und Therapie spielt die AWMF in Deutschland eine führende Rolle.
Die Empfehlungen verfolgen die Ziele, "die Integrität der professionellen Urteilsfähigkeit zu schützen und das Vertrauen der Öffentlichkeit zu bewahren". Inhaltlich stützen sich die Empfehlungen explizit auf den 2009 erschienen Bericht des Institute of Medicine Conflict of Interest in Medical Research, Education, and Practice.
Drei Bereiche werden angesprochen:
• Publikationen in Fachgesellschaftsorganen
Autoren sollen Interessenkonflikte offenlegen. Für Inhalt und Form der Offenlegung wird auf die Empfehlungen des Institute of Medicine verwiesen und auf die Anforderungen des International Committee of Medical Journal Editors.
• Fachgesellschaftskongresse
Die Kongresse vieler (nicht aller) Fachgesellschaften werden von der Industrie unterstützt. Die AWMF empfiehlt, die Kongresse einschließlich des Finanzierungssystems so zu gestalten, dass sie "von der Industrie weitestgehend unbeeinflusst sind, das öffentliche Vertrauen in die Integrität der Fachgesellschaften verstärken und ein Fort- und Weiterbildungsprogramm von hoher Qualität anbieten". Falls eine Finanzierung über die Industrie erfolgt, solle diese detailliert und standardisiert offengelegt werden.
• Leitlinienentwicklung
Das AWMF-Regelwerk zur Erstellung von Leitlinien sieht vor, dass alle an der Entwicklung von Leitlinien beteiligten Personen ihre etwaigen Interessenkonflikte auf einem Formblatt erklären. Darin sind u.a. Berater- bzw. Gutachtertätigkeit, Vortragstätigkeit, Forschungsförderung, Eigentümerinteressen (z.B. an Patenten) und Besitz von Geschäftsabteilen für die vergangenen 3 Jahre anzugeben. Mitwirkende mit Interessenkonflikten, die aufgrund der Fachgesellschaften bzw. anderer Organisationen oder durch das Lenkungsgremien als befangen bewertet wurden, sollen laut Regelwerk nicht an der Bewertung der Evidenzen und der Konsensfindung mitwirken. Die Interessenkonfliktserklärungen sind im sind Leitlinienreport zu veröffentlichen.
Lange Zeit fand das Thema Interessenkonflikte im Gesundheitswesen in Deutschland wenig Beachtung. In den letzten Jahren hat sich jedoch ein Wandel vollzogen. Die AWMF hat mit ihren Empfehlungen einen wichtigen ersten Schritt getan und sich zum Thema Interessenkonflikte klar positioniert. Inwieweit die Empfehlungen von den 154 Fachgesellschaften umgesetzt werden, wird die Zukunft zeigen. Möglicherweise sind in einem zweiten Schritt die Empfehlungen konkreter zu fassen, zu erweitern und mit Sanktionsmöglichkeiten zu versehen.
Empfehlungen der AWMF zum Umgang mit Interessenkonflikten bei Fachgesellschaften. Download
Lo B, Marilyn J. Field, Committee on Conflict of Interest in Medical Research EaP, Policy BoHS, (IOM) IoM. Conflict of Interest in Medical Research, Education, and Practice. Washington D.C., 2009. im Forum Gesundheitspolitik
Erklärung über einen Interessenkonflikt: Als Mitglied der Arbeitsgruppe, welche die AWF-Empfehlung verfasst hat, ist meine Beurteilung möglicherweise verzerrt. Die Mitarbeit war ehrenamtlich.
David Klemperer, 4.6.10
Falsche Annahmen führen zu Skepsis gegenüber der Evidenzbasierten Medizin
 Evidenzbasierte Medizin zielt darauf ab, dass Patienten Entscheidungen treffen, nach dem sie die Evidenz bezüglich der für sie relevanten Behandlungsergebnisse mit ihren Präferenzen in Einklang gebracht haben. Eine gerade in der Zeitschrift Health Affairs erschienene Studie liefert Evidenz dafür, dass unter den Nutzern des amerikanischen Gesundheitssystems noch Annahmen und Vorstellungen weit verbreitet sind, die der Umsetzung einer evidenzbasierten Medizin im Wege stehen.
Evidenzbasierte Medizin zielt darauf ab, dass Patienten Entscheidungen treffen, nach dem sie die Evidenz bezüglich der für sie relevanten Behandlungsergebnisse mit ihren Präferenzen in Einklang gebracht haben. Eine gerade in der Zeitschrift Health Affairs erschienene Studie liefert Evidenz dafür, dass unter den Nutzern des amerikanischen Gesundheitssystems noch Annahmen und Vorstellungen weit verbreitet sind, die der Umsetzung einer evidenzbasierten Medizin im Wege stehen.
Die Wissenschaftler um Kristin Carman sammelten Daten mit Hilfe eines Methodenmix aus konventionellen Interviews, Fokusgruppeninterviews und einer webbasierten Befragung von 1.558 Nutzern des Gesundheitssystems.
Die Ergebnisse sind nicht einheitlich, zeigen aber, dass falsche Annahmen wie die folgenden, weit verbreitet sind:
• Mehr Behandlung ist besser als weniger Behandlung.
• Neue Behandlungsmethoden sind besser als alte Behandlungsmethoden.
• Was weniger kostet ist schlechter.
• Die besten Behandlungsmethoden sind auch die teuersten.
• Eine Behandlungen, die wenig Geld kostet, ist einer teuren Behandlung unterlegen.
Mit Begriffen wie medizinische Evidence, Leitlinien und Qualitätsstandards wussten viele Befragte wenig anzufangen.
Falsche Vorstellungen finden sich auch zur Versorgungsqualität. So meinen viele Befragte, dass alle Ärzte bestimmte Qualitätsstandards stets erfüllen und Behandlung unterhalb der Standards nicht möglich sei. Leitlinien werden als rigide Instrumente wahrgenommen, welche die Ärzte daran hinderten, ihre Erfahrung dem individuellen Patienten zukommen zu lassen.
Aus diesen und weiteren Ergebnissen folgern die Autoren: "Unsere Studie zeigt, dass es kritische Lücken im Wissen der Nutzer gibt, die unsere Anstrengungen behindern, die Nutzer zu einer evidenzbasierten Gesundheitsversorgung zu ermutigen." Es gebe aber auch ermutigende Zeichen: "Eine kleine aber signifikante Minderheit der Befragten stimmt den grundlegenden Annahmen der evidenzbasierten Versorgung zu und möchte sich aktiv und informiert an Entscheidungen beteiligen, die sie selbst betreffen."
Auf Grundlage dieser Ergebnisse haben die Wissenschaftler einen Werkzeugkasten mit Lehr- und Informationsmaterialien entwickelt.
Carman KL, Maurer M, Yegian JM, Dardess P, McGee J, Evers M, et al. Evidence That Consumers Are Skeptical About Evidence-Based Health Care. Health Affairs 2010:hlthaff.2009.0296. Download Volltext
American Institutes for Research. The communication toolkit: using information to get high quality care Website
David Klemperer, 3.6.10
Eher lau: Verhaltenskodex amerikanischer Fachgesellschaften für die Zusammenarbeit mit der Industrie
 Am 21. April 2010 hat der Council of Medical Specialty Societies (CMSS) einen Verhaltenskodex für die Beziehungen zur Industrie veröffenlicht. Im CMSS sind 32 Fachgesellschaften mit 650.000 Ärzten vertreten.
Am 21. April 2010 hat der Council of Medical Specialty Societies (CMSS) einen Verhaltenskodex für die Beziehungen zur Industrie veröffenlicht. Im CMSS sind 32 Fachgesellschaften mit 650.000 Ärzten vertreten.
Dieser Verhaltenskodex dürfte eine Reaktion auf den Report "Conflict of Interest in Medical Research, Education, and Practice" des Institute of Medicine vom Mai 2009 sein (wir berichteten).
Die Grundsätze beziehen sich auf 10 Bereiche:
• Unabhängigkeit
• Transparenz
• Annahme von Geschenken
• Sponsoring
• Fachgesellschaftstreffen (Fortbildung, Satellitensymposien, Industrieausstellungen)
• Forschungsfinanzierung
• Klinische Leitlinien
• Fachzeitschriften
• Standards für Werbeanzeigen
• Standards für die Lizenzierung von Produkten
Auffällig sind die fast durchgehend weichen Formulierungen, die einer Überprüfung kaum zugänglich sein dürften.
So heißt es zum Grundsatz der Unabhängigkeit: "Die Fachgesellschaften entwickeln alle Fortbildungsaktivitäten, wissenschaftlichen Programme, Produkte, Dienstleistungen und Stellungnahmen unabhängig vom Einfluss der Industrie und sie entwickeln Vorgehensweisen zur Förderung der Unabhängigkeit."
Bezüglich der Verwendung von Spenden darf die Industrie den Fachgesellschaften Vorgaben machen, die "angemessen" sind.
Zuwendungen der Industrie zur Fortbildung sind zulässig, nur soll dem Sponsor keine Möglichkeit gegeben werden, Einfluss auf die Fortbildungsaktivität zu nehmen. Gut überprüfbar ist die Forderung, dass Vortragsfolien kein Logo einer Firma enthalten dürfen - weniger gut hingegen, ob das Logo vielleicht einfach nur gelöscht wurde.
Die als pure Marketingaktivität bekannten Satelliten-Symposien im Rahmen von Fachgesellschaftskongressen sollten nicht etwa untersagt werden, vielmehr sollen sie "evidenzbasiert" und von einem Gutachter geprüft sein, der darin geübt ist Bias (Verzerrungen) zu erkennen.
Ähnlich unverbindlich geht es bei auch bei der Forschungsförderung und den Leitlinien zu.
Positiv ist zu vermerken, dass die Pflicht zur Offenlegung von Interessenkonflikten weitgehend ist und Vorstandsmitglieder von Fachgesellschaften keine finanziellen Verbindungen zur Industrie haben sollen.
Insgesamt fällt dieser Kodex aber weit hinter die Empfehlungen des Institute of Medicine zurück.
Darin war beispielsweise das Verbot der Annahme jeglicher Geschenke sowie ein Industrie-unabhängiges System der Finanzierung von Fortbildung gefordert worden.
Für die Deutschen Fachgesellschaften wird die Arbeitsgemeinschaft wissenschaftlich-medizinischer Fachgesellschaften am 24. April ein erstes Grundsatzpapier zum Umgang mit Interessenkonflikten bei Fachgesellschaften verabschieden. Darin werden Empfehlungen zu Publikationen in Fachgesellschaftsorganen, zu Fachgesellschaftskongressen und zur Leitlinienentwicklung enthalten sein. Wir werden darüber berichten.
Council of Medial Specialty Societies (CMSS).
Code for Interactions with Companies
Pressemitteilung
Website IOM-Report "Conflict of Interest in Medical Research, Education, and Practice
David Klemperer, 22.4.10
Warum Zweitmeinungen nicht nur bei teuren Spezialpräparaten? Funde aus der Praxis von Zweitmeinungszentren bei Hodenkrebs.
 Für die ärztliche Verordnung von "Spezialpräparaten mit hohen Jahrestherapiekosten oder mit erheblichem Risikopotenzial", für die "hinsichtlich der Patientensicherheit sowie des Therapieerfolgs besondere Fachkenntnisse erforderlich sind", wurde 2007 im Wettbewerbsstärkungsgesetz das obligatorische Zweitmeinungsprinzip in den Alltag des deutschen Krankenversorgungssystems eingeführt (§ 73d SGB V). Der behandelnde Arzt ist bei der genannten Verordnung gehalten, sich mit "einem Arzt für besondere Arzneimitteltherapie" abzustimmen. Der Gemeinsame Bundesausschuss bestimmt die Einzelheiten des Verfahrens in Richtlinien.
Für die ärztliche Verordnung von "Spezialpräparaten mit hohen Jahrestherapiekosten oder mit erheblichem Risikopotenzial", für die "hinsichtlich der Patientensicherheit sowie des Therapieerfolgs besondere Fachkenntnisse erforderlich sind", wurde 2007 im Wettbewerbsstärkungsgesetz das obligatorische Zweitmeinungsprinzip in den Alltag des deutschen Krankenversorgungssystems eingeführt (§ 73d SGB V). Der behandelnde Arzt ist bei der genannten Verordnung gehalten, sich mit "einem Arzt für besondere Arzneimitteltherapie" abzustimmen. Der Gemeinsame Bundesausschuss bestimmt die Einzelheiten des Verfahrens in Richtlinien.
Wie diese allerdings noch weitgehend unbekannte Neuerung bisher funktioniert und ob überhaupt, ist öffentlich nicht bekannt. Die bisher nicht veröffentlichten Ergebnisse einer im Herbst 2008 durchgeführten Versichertenbefragung des Bertelsmann-"Gesundheitsmonitors" zur Bewertung dieser Neuerung zeigte eine eher skeptische Grundeinstellung bzw. Uniformiertheit: In diesem ZUsammenhang wenige 21% der Befragten stimmten ihr voll und ganz oder eher zu, 64,5% lehnten das Einholen einer Zweitmeinung voll und ganz oder eher ab und 14,5 % konnten dies nicht beurteilen - hatten also mit großer Wahrscheinlichkeit noch gar nichts von dieser gesetzlichen Möglichkeit gehört.
Dennoch gab es vor ihrer Einführung gleichwohl Stimmen, die das Prinzip der obligatorisch einzuholenden Zweitmeinung auch auf andere schweren oder folgenreichen Behandlungen ausgedehnt wissen wollten.
Ob dies sinnvoll ist, d.h. wie groß der Nutzen einer breiteren Anwendung dieses Prinzips ist oder sein könnte, zeigt nun eine in Deutschland mit Unterstützung der Deutschen Krebshilfe durchgeführte und im Januar 2010 (zwischen-)veröffentlichte Studie über Zweitmeinungen bei der Behandlung von Patienten mit Hodenkrebs.
Hodenkrebs ist eine eher seltene Krebserkrankung. Rund 4.700 Männer erkranken jedes Jahr in Deutschland neu daran - vor allem jüngere Männer sind von dieser Krankheit betroffen.
In der Angebotsstruktur unterscheidet sich die Behandlung von Hodenkrebs insofern von der anderer Erkrankungen, als dass es hier bereits freiwillig so genannte Zweitmeinungszentren gibt. Diese Zentren sind Mitglied der Deutschen Studiengruppe zu Hodentumoren und nahezu an allen Universitätskliniken in Deutschland vertreten.
Für die Zweitmeinungsstudie wurden zwischen Februar 2006 und September 2008 die Diagnose- und Behandlungsgeschichte von 642 Männer (streng genommen handelte es sich um 642 Anfragen von 162 ambulant und stationär tätigen Urologen an eines der 18 Zweitmeinungszentren) mit einer Hodenkrebserkrankung mit Zweitmeinungsverfahren untersucht.
Die Zwischen-Ergebnisse dieser noch breiter angelegten Untersuchung zeigten:
• 32,3% der Hodenkrebs-Patienten bekam mit der Zweitmeinung eine abweichende Empfehlung für die Behandlung.
• Besonders in fortgeschrittenen Erkrankungsstadien differierten der erste und der zweite Therapieansatz noch mehr, d.h. mehr Patienten bekamen abweichende Empfehlungen.
• In 71,8% der diskrepanten Fälle übernahm dann der erstdiagnostizierende und behandelnde Arzt den andersartigen Vorschlag des Zweitmeinungszentrums. 15,6% blieben bei ihrer Behandlung und in 7,1% der Fälle wurden die Patienten mit einer dritten Variante behandelt. Was beim Rest der Patienten passierte, konnte nicht ermittelt werden.
• Die Auswirkungen auf die Behandlungs- und Lebensqualität waren beträchtlich: Die neue Behandlung war in fast der Hälfte der Fälle weniger intensiv, was u.a. das Risiko für Komplikationen senkte.
• Bei einem Viertel der Patienten musste aber die begonnene Therapie nach Meinung der Zweitgutachter verstärkt werden.
• Die abweichende Zweitmeinung verhinderte bei Übernahme in 40,3% bzw. 26,5% der diskrepanten Fälle Überbehandlung oder Unterbehandlung.
• Um nicht einen zu positiven Eindruck vom Nutzen des Zweitmeinungsverfahrens zu erwecken, hier ein zweiter Blick mit dem Bezug auf alle 642 angefragten Fälle: Dann verhindert das Verfahren immer noch in 10,7% aller dieser Fälle Überbehandlung und Unterbehandlung in 16% aller Fälle. Fast jede sechste Zweitmeinung führte also zu einer relevanten Veränderung der Art und Weise der Behandlung.
• Ein wichtiger Grund für die abweichende Zweitmeinung war nach Feststellung der WissenschaftlerInnen, dass gerade einmal zwei Drittel der Ärzte, welche die erste Diagnose gestellt hatten, ihre Therapie an den aktuellen Leitlinien der Europäischen Gesellschaft für Urologie ("European Consensus on Diagnosis and Treatment of Germ Cell Cancer") orientierten. Diese waren wiederum für die Ärzte des Zweitmeinungszentrums leitend.
Die wichtigsten Schlussfolgerungen lauten: Selbst die besten Leitlinien sind relativ wenig im Behandlungsalltag verbreitet und wirksam oder gar Standard. Zusätzliche Transfer- und Implementations- oder Durchsetzungsmethoden und -strategien sind nötig. Die Entwicklung und Nutzung von "second-opinion networks" sind für die AutorInnen dieser Studie ein notwendiges und auch wirksames Mittel.
Die Ergebnisse der Studie sind mit Sicherheit mehrfach verzerrt, und können daher weder für alle Hodenkrebspatienten und ihre Ärzte oder Behandlungen verallgemeinert werden. So sind die freiwillig teilnehmenden Urologen mit Sicherheit einerseits weniger von der absoluten wissenschaftlichen Richtigkeit und Stimmigkeit ihres Handelns überzeugt als die Nichtteilnehmer. Andererseits könnte die Teilnahme natürlich auch erfolgen, weil der Arzt der Meinung ist, seine Diagnose und Therapie hielten einer Zweitbegutachtung stand.
Was daher eine obligatorische Zweitmeinung nicht nur bei Spezialmedikamenten, sondern bei der meist massiv invasiven Therapie (im Beispiel Hodenkrebs die Entfernung der Hoden und eine dieser Operation meist folgende Chemotherapie) aller schwerwiegenden Erkrankungen für die Behandlungs- und anschließende Lebensqualität an Nutzen bringt und ob sie sogar zu mehr Wirtschaftlichkeit führt, wissen wir nicht. Eine solche konsequente Weiterentwicklung der Zweitmeinungsidee von vornherein als wirkungslos, "Kochbuchmedizin" und "bürokratische Kontrolle" abzulehnen, erscheint nach den Erfahrungen im Bereich der Hodenkrebsbehandlung voreilig. Dies umso mehr, wenn auch Studien über die Verbreitung und Anwendung fachlich anerkannter Behandlungsleitlinien in anderen Krankheitsbereichen erhebliche Defizite offenbaren.
Der "Article in press" "Burden or Relief: Do Second-Opinion Centers Influence the Quality of Care Delivered to Patients with Testicular Germ Cell Cancer?" von Mark Schrader, Lothar Weissbach, Michael Hartmann, Susanne Krege, Peter Albers, Kurt Miller und Axel Heidenreich in der Fachzeitschrift European Urology (doi: 10.1016/j.eururo.2009.10.032) ist bis zur endgültigen Printveröffentlichung kostenlos online erhältlich. Ein Abstract ist jetzt und evtl. später in 2010 auch kostenlos erhältlich.
Über die Annahmen, die Organisation und weitere Ergebnisse des von der urologischen Sektion der "Deutschen Hodentumor Studiengruppe (GTCSG)" getragenen Zweitmeinungsprojekt berichtet eine Projekt-Website.
Bernard Braun, 30.1.10
Evidente, situations- und patientenbezogene "point-of-care"-Empfehlungen für Hausärzte verbessern Sekundärprävention nicht.
 Für das weltweit existierende Problem der fehlenden, zu geringen oder um Jahre verzögerten Orientierung von Ärzten an wissenschaftlichen Behandlungs-Leitlinien gibt es eine Vielfalt von Erklärungsversuchen. Rasch erfolgversprechende oder wirksame Lösungsstrategien gibt es dagegen nur wenige. Die Erklärungsversuche, es liege an dem für ärztliche Praktiker zu großen Umfang vieler Leitlinien, diese wären situativ nicht präsent, bezögen sich viel zu wenig auf den individuellen Patienten und dessen Situation erfordere oft spontane Behandlungsschritte ohne Leitlinienabsicherung, sind zum Teil plausibel und nachzuvollziehen, aber empirisch kaum überprüft worden.
Für das weltweit existierende Problem der fehlenden, zu geringen oder um Jahre verzögerten Orientierung von Ärzten an wissenschaftlichen Behandlungs-Leitlinien gibt es eine Vielfalt von Erklärungsversuchen. Rasch erfolgversprechende oder wirksame Lösungsstrategien gibt es dagegen nur wenige. Die Erklärungsversuche, es liege an dem für ärztliche Praktiker zu großen Umfang vieler Leitlinien, diese wären situativ nicht präsent, bezögen sich viel zu wenig auf den individuellen Patienten und dessen Situation erfordere oft spontane Behandlungsschritte ohne Leitlinienabsicherung, sind zum Teil plausibel und nachzuvollziehen, aber empirisch kaum überprüft worden.
Dieser Zustand ist nun in zwei Städten der kanadischen Provinz Alberta, Edmonton und Calgary, mit einer randomisierten kontrollierten Studie über die Umsetzung von nachgewiesenermaßen wirksamen Sekundärpräventionsmaßnahmen durch niedergelassene Allgemeinärzte beendet worden. Zuvor war schon klar gewesen, dass sekundärpräventive Aktivitäten zu wenig eingesetzt werden und suboptimale gesundheitliche Ergebnisse und damit Nachteile für Patienten die Folge sind.
480 Erwachsene, die in insgesamt 252 Praxen wegen einer chronischen arteriellen Herzerkrankung in Behandlung waren, wurden für diese Studie in drei Gruppen aufgeteilt: Eine Kontrollgruppe, die wie bisher behandelt wurde. Eine Gruppe für deren Behandlung ihre Ärzte anlässlich der wahlweisen ersten Herzkatheterisierung einen allgemeinen Hinweis auf ein Bündel evidenter sekundärpräventiver Maßnahmen erhielten. Schließlich eine dritte Gruppe deren Primär-Ärzte dieselben Hinweise per Fax mit dem Unterschied erhielten, dass die Empfehlungen von einem örtlichen medizinisch-ärztlichen Meinungsführers oder Meinungsführerin unterschrieben waren. Inhalt des Faxes waren nicht nur die spezifischen Leitlinienempfehlungen, die Patienten mit Statinen in ausreichender, d.h. wirksamer Dosis zu behandeln samt expliziter und kompakter Darstellung ihrer Evidenz, sondern auch eine patientenbezogene Darstellung des Zustandes seiner Koronararterien.
Die Behandlungssituation dieser Patientengruppen sah so aus:
• Ein wider Erwarten hoher Anteil von 66% erhielt bereits Statine verordnet.
• Die meisten PatientInnen erhielten aber eine zu niedrige Dosis, d.h. im Durchschnitt eine Dosis, die einem Drittel der von der Leitlinie empfohlenen Dosis entsprach.
• Ihr LDL-Cholesterinspiegel, der als Risikofaktor gilt, war durchweg erhöht und lag durchschnittlich bei 3.09 mmol/L.
Sechs Monate nach der Kathederuntersuchung und der empfohlenen Intervention und Erinnerung zum als optimal angesehenen "point-of-care", sah die sekundärpräventiv empfohlene Behandlung mit Statinen so aus:
• In der Kontrollgruppe erhielten überraschenderweise 50% der Patienten, die vorher keine Statine verordnet bekommen hatten, sie jetzt.
• In der Gruppe von Patienten, deren Ärzte unsigniert Behandlungsempfehlungen erhalten hatten, hatte sich das Statin-Management bei 54% verbessert (Odds Ratio=1,18; nicht signifikant p=0,52).
• Die Ärzte, die Empfehlungen von einer fachlichen Autorität erhalten hatten, orientierten die Behandlung bei 60% der vorher nicht oder unzulänglich behandelten Patienten an diesen Leitlinienempfehlungen (Odds Ratio=1,51; nicht bzw. nur schwach signifikant p=0,09).
• Es gab also in allen drei Patientengruppen sekundärpräventive Verbesserungen, die aber mit Ausnahme einiger Subgruppen (z.B. bei Patienten, die nach der Untersuchung einen Facharzt als Behandler bevorzugten) so eng beieinander lagen, dass kein statistisch signifikanter Unterschied gefunden werden konnte. Bei den Unterschieden könnte es sich also um reine Zufälle handeln. Und eine Verbesserung der Behandlung erfolgte unabhängig davon, ob die Ärzte auf Leitlinienempfehlungen hingewiesen worden waren oder nicht.
Zwischen rund 25% und 40% der Patienten erhielten daher auch nach der gesamten INtervention nicht die evidente sekundärpräventive Behandlung.
• Die durchschnittlichen LDL-Cholesterinlevels der auf die drei Gruppen aufgeteilten Herzkranken unterschieden sich nur wenig.
Selbst der Versuch die eingangs genannten Gründe für die schlechte Nutzung von Leitlinienempfehlungen zu beseitigen oder einzuschränken, also situative, patientenbezogene, knappe und mit dem Überzeugungsgewicht einer örtlichen Behandlungsautorität ausgestattete Fax-Informationen zur Verfügung zu stellen, verbessert den Einsatz sekundärpräventiver Mittel bei Herzerkrankten durch ihre Allgemeinärzte gegenüber der Kontrollgruppe nicht oder nicht ausreichend.
Auch wenn damit erneut eine Hoffnung auf eine relativ unaufwändig zu initialisierende bessere Versorgung zerstoben ist, sollten künftige ForscherInnen sich intensiv mit den Motiven und Gründen der Ärzte aller Interventionsgruppen auseinandersetzen und möglicherweise zusätzlich notwendige Inhalte und Formen der Therapieverbesserung mit entwickeln.
Die 8 Seiten des elektronisch vorab publizierten Studienberichts "The Enhancing Secondary Prevention in Coronary Artery Disease trial von McAlister FA, Fradette M, Majumdar SR, et al. in der kanadischen Fachzeitschrift CMAJ (2009 Dec 8;181(12):897-904), sind komplett und kostenlos zugänglich.
Bernard Braun, 17.1.10
Making of "Cochrane Reviews"? Kein Geheimnis dank "Cochrane Handbook for Systematic Reviews of Interventions".
 Cochrane Reviews zählen zu den gründlichsten Analysen und Darstellungen des durch hochwertige empirische, vorrangig randomisierte kontrollierte Studien, belegten oder widerlegten Nutzens von medizinischen oder nichtmedizinischen Interventionen präventiver oder kurativer Art. Neben der Qualität der systematisch reviewten Studien spielen auch die oft mehrjährige Erstellung der systematischen Reviews und Meta-Analysen durch eine Gruppe von Wissenschaftlern, einer so genannten "Cochrane Group", und die für deren Arbeit festgelegte, öffentlich bekannte und daher im Gegensatz zu vielen primären Studien gut nachvollziehbaren Vorgehensweise eine große Rolle für die Verlässlichkeit der Ergebnisse eines Cochrane Review.
Cochrane Reviews zählen zu den gründlichsten Analysen und Darstellungen des durch hochwertige empirische, vorrangig randomisierte kontrollierte Studien, belegten oder widerlegten Nutzens von medizinischen oder nichtmedizinischen Interventionen präventiver oder kurativer Art. Neben der Qualität der systematisch reviewten Studien spielen auch die oft mehrjährige Erstellung der systematischen Reviews und Meta-Analysen durch eine Gruppe von Wissenschaftlern, einer so genannten "Cochrane Group", und die für deren Arbeit festgelegte, öffentlich bekannte und daher im Gegensatz zu vielen primären Studien gut nachvollziehbaren Vorgehensweise eine große Rolle für die Verlässlichkeit der Ergebnisse eines Cochrane Review.
Festgelegt sind die Regeln im "Cochrane Handbook for Systematic Reviews of Interventions", dessen Version 5.0.2 zuletzt im September 2009 geupdatet wurde.
Dieses Handbuch gliedert sich in eine Einführung in die Besonderheit der Cochrane Reviews (CR), der sich zwei große Abschnitte über die allgemeine Methodik der CR und spezielle Ausprägungen und Besonderheiten der CR sowie ein methodischer Anhang anschließen.
Im Teil über die CR-Methodik wird u.a. theoretisch aber auch anhand von Beispielen aus abgeschlossenen CRs dargestellt, wie Fragen gestellt werden, wie nach Studien gesucht wird, welche Verzerrungen beachtet und bewertet werden sollen, wie Meta-Analysen durchgeführt werden, wie die Ergebnisse dargestellt werden, Resultate interpretiert und Schlüsse gezogen werden. Unter den besonderen Fragestellungen finden sich u.a. Darstellungen darüber wie nicht-randomisierte Studien berücksichtigt werden, adversen Effekten, wie man ökonomische Evidenz mitberücksichtigt, welche Rolle die von Patienten berichteten Ergebnisse spielen, wie Reviews mit individuellen Patientendaten aussehen, prospektive Metaanalysen durchgeführt werden, das Gewicht qualitativer Forschung in ihre Einbindung in die Welt der CR aussieht und Reviews über Fragen der öffentlichen Gesundheit und Gesundheitsförderung aussehen.
Wer CRs besser verstehen und sich auch mit methodischer oder inhaltlicher Kritik an einigen von ihnen fundiert auseinandersetzen will oder selber einem Ergebnis kritisch gegenüber steht, sollte sich mit den Vorgaben zum Verständnis und zur Methodik der CR umfassend beschäftigen. Erfreulicherweise ist das Handbuch trotz RCTs und Evidence based medicine (EBM) verhältnismäßig verständlich geschrieben und wichtige Aspekte werden anschaulich beschrieben.
Das mehrere Hundert Seiten umfassende "Cochrane Handbook for Systematic Reviews of Interventions" wird von Julian PT Higgins und Sally Green herausgegeben, regelmäßig überarbeitet, erscheint in gedruckter und elektronischer Form und ist als PDF-Datei kostenlos erhältlich.
Bernard Braun, 11.1.10
Von der Langsamkeit der Implementation und des Wirksamwerdens evidenter Behandlungs-Leitlinien. Ein Beispiel aus "down under".
 Trotz ausreichender wissenschaftlicher Evidenz für wirksame Behandlungsweisen selbst häufiger Krankheiten und entsprechenden Behandlungsleitlinien medizinischer Fachgesellschaften, erhalten diese gerade die Zielpersonen mit dem größten Bedarf am seltensten oder gar nicht.
Trotz ausreichender wissenschaftlicher Evidenz für wirksame Behandlungsweisen selbst häufiger Krankheiten und entsprechenden Behandlungsleitlinien medizinischer Fachgesellschaften, erhalten diese gerade die Zielpersonen mit dem größten Bedarf am seltensten oder gar nicht.
Dass dies so ist und offensichtlich auch ein weltweites Problem darstellt, zeigt ein am 30. Dezember 2009 in der Fachzeitschrift "Australia and New Zealand Health Policy" veröffentlichter Aufsatz über die Versorgung der australischen Aborigines und einer weiteren ethnischen Ureinwohnergruppe (der "Torres Strait Islander people") mit rehabilitativen und sekundärpräventiven Maßnahmen für Herzkranke. Kardiovaskuläre Erkrankungen stellen die Hauptursache der frühzeitigen Sterblichkeit dieser indigen Bevölkerungsgruppen Australiens dar. Anders als in der weißen Bevölkerung Australien nimmt die Inzidenz koronarer Herzkrankheiten bei der indigenen Bevölkerung nicht ab, sondern bis in die Gegenwart hinein sogar zu. Zugleich gibt es ausreichende Evidenz für die Wirksamkeit und den Nutzen kardiologischer Rehabilitation und sekundärpräventiver Interventionen für die Erkrankungsverläufe und die Sterblichkeit an diesen Krankheiten.
Deshalb publizierte das "National Health and Medical Research Council (NHMRC)" 2005 die Leitlinie "Strengenthing Cardiac Rehabilitation and Secondary Prevention for Aboriginal and Torres Strait Islander peoples". Sie sollte in übersichtlicher Listenform vor allem Angehörigen der für Rehabilitation und Sekundärprävention zuständigen Gesundheitsdienste Anleitung für gezielte, spezielle rehabilitative Angebote für herzkranke Aborigines an die Hand geben.
Um zu erfahren wie die Leitlinie im Versorgungsalltag angekommen ist, befragten Gesundheitswissenschaftler zwischen Ende 2007 und Mitte 2008 in halbstrukturierten mündlichen Interviews 24 Gesundheitsprofessionals aus 10 ländlichen und 7 städtischen Gesundheitsdiensten in Westaustralien nach ihrer Wahrnehmung der Leitlinie in ihrem beruflichen Alltag und den möglichen Barrieren oder Förderfaktoren für eine leitliniengerechte Behandlung der an Herzerkrankungen leidenden Ureinwohner.
Die Ergebnisse sahen folgendermaßen aus:
• Nur 25 Prozent der befragten Spezialisten für diese Versorgungsangebote berichteten, die Leitlinien erhalten zu haben. Von diesen Befragten konnten sich dann aber nur wenige an spezifische Elemente oder Empfehlungen erinnern oder angeben, wie sie versucht hatten, die Ansätze in ihrer beruflichen Umgebung zu implementieren.
• Durchweg nur Minderheiten der Befragten (maximal 30 Prozent) hatten spezielle Kontakte und gemeinsame Aktivitäten mit dem "Aboriginal Medical Service (AMS)" oder waren an Überweisungen von Erkrankten in die Rehabilitation beteiligt. Knapp 9 Prozent gaben an, beim Design und der Art und Weise der Gewährung von kardiologischer Rehabilitation Inputs von Aborigines-Gemeinden berücksichtigt zu haben.
• Von den Rehabilitationsexperten, die überhaupt indigene PatientInnen während eines Krankenhausaufenthalts aufsuchten, sprachen 29 Prozent mit den PatientInnen über die Wichtigkeit von Rehabilitation. Die Mehrheit der für Rehabilitation und Sekundärprävention verantwortlichen Befragten hatte keinen Einblick in die stationäre Krankheits- und Behandlungsgeschichte dieser PatientInnen und hatte keinen Zugang zu spezifischen Erziehungsprogrammen der indigenen Personen. Nur eine kleine Minderheit verfügte daher auch über Programme und Versorgungskonzepte welche die spezifische Kultur der Aborigines berücksichtigten.
• Aber auch andere Leistungserbringer wie beispielsweise Ärzte aus "tertiary hospitals" welche PatientInnen weiter betreuten, die nach einem kardiologischen Krankheitserlebnis in ihre Wohnumgebung zurückkehrten, nahmen Kontakt zu den Rehabilitationsexperten auf. Nur 8 Prozent von ihnen berichteten von solchen Kontaktaufnahmen. Nur einer der Interviewten berichtete von einem speziellen nachstationären Mentorenprogramm, das u.a. mit Bildungsmaterialien arbeitete, die auf die speziellen subjektiven und objektiven Bedingungen der indigenen PatientInnen eingingen.
• 54 Prozent der Befragten hatten Zugang zu verantwortlichen Vertretern der beiden Ureinwohnergruppen, was ein Haupthindernis darstellt, diese Bevölkerungsgruppen in die Versorgung einzubeziehen.
• Zu den Barrieren, welche den Zugang der indigenen PatientInnen zu den hier betrachteten Leistungen verhinderten, zählten die befragten Leistungserbringer deren familiäre Verpflichtungen und Restriktionen, den Mangel an Bewusstsein über erhältliche Leistungen, Mangel an Transportmöglichkeiten oder finanzielle Hindernisse. Viele der Leistungserbringer bieten ihre Leistungen auch nur zeitlich begrenzt an und verschlimmern damit die Zugangsschwierigkeiten durch lange Anreisewege.
• Alles in Allem fanden die ForscherInnen in Westaustralien keinerlei Hinweise auf systematische Implementationsstrategien oder Strategien zur Bewertung des Versorgungsergebnisses.
• Last not least spielen natürlich die extrem schlechten sozialen und gesundheitlichen Bedingungen der indigenen Minderheiten in Australien eine Rolle. Sie sind wesentlich durch die jahrhundertelangen politischen, kulturellen und gesellschaftlichen Interventionen der weißen Mehrheit in Australien geprägt.
Zu den auch hierzulande relevanten Schlussfolgerungen der australischen WissenschaftlerInnen für eine erfolgreichere Implementation, Verbreitung und Nutzung von evidenten Behandlungs-Leitlinien im Gesundheitswesen gehört die Erkenntnis, dass dies komplexe Prozesse mit vielen Facetten sind und gleichzeitig subjektive (z.B. Kommunikationsbereitschaft und -fähigkeit zwischen Akteuren unterschiedlicher Versorgungssektoren) und objektive (z.B. Umgang mit Stadt-Land-Gefälle) Bedingungen des Gesundheitssystems, der Patienten und der Leistungserbringer beachtet werden müssen. Klar ist auch: "No one single strategy is adequate."
Dass selbst solche Hinweise noch lange keine Handlungen auslösen müssen, zeigen die AutorInnen indirekt. Iht Hinweis, man könne durch eine Beteiligung von Patienten und Leistungserbringern an der Entwicklung der technischen Umsetzung von Leitlinien und durch materielle oder immaterielle Anreize eine erfolgreiche Implementation erreichen, stützt sich nämlich auf die Ergebnisse von Studien aus den 1990er Jahren, die offensichtlich noch nicht in das Repertoire der Selbstverständlichkeiten gesundheitspolitischer Interventionen eingegangen sind.
Auch wenn diese Studie eine Reihe methodischer, quantitativer und Repräsentations-Grenzen aufweist, demonstriert sie das Risiko allein auf Selbstläufer, "magic buletts" oder "Patentrezepten" zu vertrauen und die Notwendigkeit wie den potenziellen Nutzen identischer oder auch aufwändigerer Studien über die Umsetzung und Wirkung von Leitlinien auch in Deutschland.
Der 16 Seitenaufsatz "Are the processes recommended by the NHMRC for improving Cardiac Rehabilitation (CR) for Aboriginal and Torres Strait Islander people being implemented?: an assessment of CR Services across Western Australia von Thompson SC, DiGiacomo ML, Smith JS, Taylor KP, Dimer L, Ali M, Wood MM, Leahy TG und Davidson PM ist am 30. Dezember 2009 in der Fachzeitschrift "Australia and New Zealand Health Policy" (2009, 6:29) und in einer provisorischen PDF-Fassung komplett erhältlich.
Bernard Braun, 3.1.10
Grenzen der Eigenverantwortungsrhetorik: Kein Nutzen der Blutzuckerselbstmessung bei nicht insulinpflichtigen DiabetikerInnen!
 Wer die wissenschaftlichen Studien über den Nutzen der Blutzuckerselbstmessung der nicht insulinpflichtigen Diabetikern in den letzten Jahren ernsthaft verfolgt hat, konnte schon fast durchweg belastbare Hinweise auf die durch sie vor allem forcierte Geldverschwendung ("a waste of money") oder "viele Nachteile" ohne "positive Wirkung" finden.
Wer die wissenschaftlichen Studien über den Nutzen der Blutzuckerselbstmessung der nicht insulinpflichtigen Diabetikern in den letzten Jahren ernsthaft verfolgt hat, konnte schon fast durchweg belastbare Hinweise auf die durch sie vor allem forcierte Geldverschwendung ("a waste of money") oder "viele Nachteile" ohne "positive Wirkung" finden.
Insofern war die Kernaussage des nach einer seit dem Sommer des Jahres mit Experten geführten Diskussion am 14. Dezember 2009 veröffentlichten Blutzuckerselbstmessung-Berichts des vom Gemeinsamen Bundesausschuss damit beauftragten "Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)" nicht völlig unerwartet. Entgegen der weit verbreiteten mit dem Nutzen für insulinpflichtige DiabetikerInnen assoziierten Annahme, gibt es keinen wissenschaftlichen Beleg für einen Nutzen der SElbstmessung für nicht insulinpflichtige DiabetikerInnen. Unklar bleibt mangels geeigneter Studien auch, ob der Blut-Test gegenüber dem Urin-Test einen Zusatznutzen aufweist oder umgekehrt, d.h. der eine oder andere Test für die Patientinnen und Patienten einen Vorteil bieten würde.
Mit der Selbstmessung der Blutzuckerwerte vor allem mittels Teststreifen waren und sind zunächst sinnvolle Ziele verknüpft:
• Da bei der Behandlung des Typ 2 Diabetes vor allem Bewegung und Ernährung, also Faktoren des Lebensstils eine große Rolle spielen, sahen die Befürworter der Selbstmessung darin eine wichtige Unterstützung, den Lebensstil umzustellen und auch deren Wirkungen motivierend sichtbar machen zu können. . Im Ergebnis müsste ihr Blutzucker langfristig besser eingestellt und Akut- und Langzeitkomplikationen vermindert sein - so jedenfalls die Annahme.
• Über- und akut vor allem Unterzuckerung haben lang- aber auch kurzfristig gefährliche Folgewirkungen. Sie gilt es daher zu vermeiden und dazu können Blutzuckermessungen beitragen. Derzeit gibt es zwei Möglichkeiten, den Blutzucker selbst zu testen. Die Niere scheidet Zucker über den Urin aus, wenn er einen zu hohen Wert im Blut überschreitet. Patientinnen und Patienten können deshalb eine Überzuckerung feststellen, indem sie einen Teststreifen in den Urin halten. Eine Unterzuckerung lässt sich so allerdings nicht erkennen. Letzteres ist zuverlässig nur durch die Blutzuckermessung möglich: Dabei wird eine geringe Menge Blut entnommen und auf einen Teststreifen gegeben. Egal, ob die Selbstmessung einen Nutzen hat oder nicht, weiß man schon länger, dass Messefehler auftreten können und sich PatientInnen daher in falscher Sicherheit wiegen oder aber unnötig verängstigt werden. Daher brauchen SelbstmesserInnen in jedem Fall eine gründliche Schulung, damit sie die Teststreifen richtig handhaben und die Messwerte von Blut- und Urin-Tests richtig interpretieren und umsetzen können.
Um zu überprüfen, ob sich die oben beschriebenen Annahmen auch wissenschaftlich nachweisen lassen, suchte das IQWiG nach vergleichenden Studien mit und ohne Selbstmessung. Die Selbstmessung konnte dabei auch Bestandteil eines komplexen Schulungs- und Behandlungsprogramms sein, wie sie häufig für Patientinnen und Patienten mit Diabetes mellitus angeboten werden. Solche Studien wurden dann einbezogen, wenn die Teilnehmerinnen und Teilnehmer in der Kontroll- und der Vergleichsgruppe nach demselben Muster behandelt wurden - nur eben jeweils einmal mit und einmal ohne Selbstmessung.
Insgesamt haben die Wissenschaftlerinnen und Wissenschaftler 15 Publikationen identifiziert, die Daten aus 10 potenziell relevanten Studien berichteten. Nach gründlicher Analyse und nachdem Daten aus zwei Studien aus den Jahren 1986 und 2006 nicht erhältlich waren (offensichtlich ein nicht seltener Grund für die Exklusion von Studien aus Reviews und Metaanalysen) sahen die Gutachter noch 6 sogenannte randomisierte kontrollierte Studien als geeignet an, den Einfluss von medizinischen Maßnahmen auf den Krankheitsverlauf zu untersuchen. Bei allen einbezogenen Studien war eine Schulung Bestandteil der jeweiligen Therapiestrategie. Alle 6 Studien hatten den Nutzen der Blutzuckerselbstmessung untersucht, geeignete klinische Vergleiche zur Urinzuckerselbstmessung wurden nicht identifiziert.
Im Verhältnis zur potenziellen gesundheitlichen Bedeutung und zum finanziellen Aufwand für die Blutzuckerselbstmessung erweist sich die Studienlage nach der kritischen Sichtung der bereits quantitativ nicht üppigen Studien als unzureichend. Dabei sind folgende Schwachstellen und Mängel wichtig:
• Wichtige Kriterien für den patientenrelevanten Nutzen wurden überhaupt nicht erhoben. Das gilt insbesondere für die - durch den Diabetes bedingten - Begleit- und Folgeerkrankungen wie Augenschäden oder Herzerkrankungen. Zusammenfassend: "Aus den epidemiologischen Studien zur Thematik ergab sich kein Nachweis einer Assoziation der Blut- oder Urinzuckerselbstmessung mit Morbidität und Mortalität."
• Andere Aspekte wie etwa Lebensqualität und Therapiezufriedenheit wurden in einigen wenigen Studien zwar untersucht, aber nur unzureichend berichtet, so dass die Ergebnisse nicht als zuverlässig gelten können. Auch die wenigen vorliegenden Daten zeigten aber keinen Vorteil für die Selbstmessung.
• Die Laufzeit der eingeschlossenen Studien betrug zwischen 6 und 12 Monaten, d.h. keine der Studien war darauf ausgerichtet oder dazu wirklich in der Lage, den langfristigen Nutzen der Selbstmessung zu untersuchen. Aufgrund ihrer kurzen Laufzeiten erlauben sie auch keine Aussagen zum langfristigen Nutzen einer Zuckerselbstkontrolle.
• Alle in die Bewertung einbezogenen Studien haben auch den Einfluss der Blutzuckerselbstmessung auf den HbA1c-Wert untersucht. Dieser ist als eine Art Langzeitwert oder das "Blutzuckergedächtnis" für die Beurteilung der Blutzuckersituation der zuverlässigste Indikator. Tatsächlich zeigte sich bei der gemeinsamen Auswertung, dass durch die Blutzuckerselbstmessung die Senkung des Blutzuckers unterstützt wird. Der Unterschied im Vergleich zu der Gruppe, die keine Selbstmessung durchgeführt hatte, war jedoch nur marginal. Er bewegte sich in einem Bereich, den man bei der Zulassung von Medikamenten akzeptiert, um ein neues Medikament als "nicht unterlegen" gegenüber alten Medikamenten zu bezeichnen. Es ist also kein gesundheitlicher Vorteil von diesem Unterschied zu erwarten.
• Letztlich ist aber auch der HbA1c-Wert für die Bewertung des Nutzens einer Zuckerselbstkontrolle allein nicht aussagekräftig. Je niedriger nämlich der Blutzucker gesenkt wird, umso höher ist das Risiko für Unterzuckerungen. Solche Unterzuckerungen sind nicht nur störend, sondern sie können im Einzelfall auch eine schwerwiegende bis lebensgefährliche akute Komplikation darstellen. Deshalb ist es notwendig, Veränderungen des HbA1c-Werts immer auch in Abhängigkeit mit dem Auftreten von Unterzuckerungen zu bewerten. Die vorliegenden Studien zur Blutzuckerselbstmessung waren dafür jedoch ungeeignet. Ein Vorteil bei Unterzuckerungen ist somit nicht belegt.
• Außerdem bleibt unklar, ob die Zuckerselbstkontrolle dazu beigetragen hat, dass die Patientinnen und Patienten ihren Lebensstil ändern konnten. Ob dies nur an der mangelhaften Erhebung in diesen Studien liegt oder der Wirklichkeit entspricht ist nicht zu klären.
• Mangels Studien zur Urinzuckerselbstmessung kann man auch keine Aussagen zu einem Vergleich von Urin- und Blut-Test treffen.
Auch bei diesem Bericht muss schon vor der mit Sicherheit jetzt beginnenden heftigen Debatte auf die offene und diskursive Anlage des Entstehungs- und Bewertungsprozesses von IQWiG-Berichten hingewiesen werden. So verlief die Endphase dieses Berichts so: "Die vorläufige Bewertung, der Vorbericht, wurde am 23.06.2009 im Internet publiziert. Zu diesem Vorbericht konnten bis einschließlich 21.07.2009 Stellungnahmen von allen interessierten Personen, Institutionen und Gesellschaften einschließlich Privatpersonen, Fachgesellschaften und Industrieunternehmen abgegeben werden (Anhörung). Unklare Aspekte aus den Stellungnahmen wurden am 18.08.2009 in einer wissenschaftlichen Erörterung mit den Stellungnehmenden diskutiert. Der Vorbericht wurde zusätzlich einem externen Review unterzogen."
Wichtig ist schließlich, dass der vorliegende Abschlussbericht auch die Änderungen enthält, die sich durch die Stellungnahmen und das externe Review ergeben haben.
Die 142 Seiten der Nr. 65 der IQWiG-Berichte 2009: "Urin- und Blutzuckerselbstmessung bei Diabetes mellitus Typ 2" stehen der Öffentlichkeit komplett kostenlos zur Verfügung.
Eine fünfseitige Kurzfassung ist ebenfalls kostenlos erhältlich.
Bernard Braun, 15.12.09
Befragung von über 10.000 Allgemeinärzten aus 11 Ländern zeigt Defizite auf: Leitlinien sind in deutschen Praxen wenig gefragt
 Eine neue Studie des Commonwealth Fund über die allgemeinärztliche Versorgung hat insbesondere in den USA Alarm ausgelöst. Die "USA hinken weit hinterher," heißt es im Forschungsbericht, "was den Zugang zur Versorgung, die Verwendung von Anreizen zur Qualitätsverbesserung oder die Nutzung von Informationstechnologien anbetrifft." Die empirische Studie, die Daten zur Verbreitung unterschiedlicher Innovationen in der Versorgung untersucht, hat aber auch für deutsche Arztpraxen einige Defizite aufgezeigt. So werden Leitlinien bei der Therapie chronisch Erkrankter in deutschen Arztpraxen im Vergleich zu anderen Ländern deutlich seltener angewendet.
Eine neue Studie des Commonwealth Fund über die allgemeinärztliche Versorgung hat insbesondere in den USA Alarm ausgelöst. Die "USA hinken weit hinterher," heißt es im Forschungsbericht, "was den Zugang zur Versorgung, die Verwendung von Anreizen zur Qualitätsverbesserung oder die Nutzung von Informationstechnologien anbetrifft." Die empirische Studie, die Daten zur Verbreitung unterschiedlicher Innovationen in der Versorgung untersucht, hat aber auch für deutsche Arztpraxen einige Defizite aufgezeigt. So werden Leitlinien bei der Therapie chronisch Erkrankter in deutschen Arztpraxen im Vergleich zu anderen Ländern deutlich seltener angewendet.
Die Studie basiert auf Fragebogen-Erhebungen bei über 10.000 zufällig ausgewählten niedergelassenen Allgemeinärzten aus 11 Ländern (Australien, Dänemark, Deutschland, Frankreich, Italien, Kanada, Neuseeland, Niederlande, Norwegen, Schweden, Schweiz, United Kingdom, USA). Die Befragungen fanden zwischen Februar und Juli 2009 statt. In Deutschland waren 715 Ärzte beteiligt, die Teilnahmequote lag hier bei 50 Prozent.
• Elektronische Patientenakten, also auf EDV gespeicherte Patienteninformationen zu durchgeführten Untersuchungen, Diagnosen und Therapien, sind in einigen Ländern gängiger Standard, so liegt zum Beispiel die Quote hierfür in Italien, den Niederlanden, Norwegen und Schweden bei 95% oder mehr. Deutschland liegt hier etwas zurück (72%), aber noch deutlich vor den USA (46%)
• Über Versorgungsprobleme aufgrund finanzieller Nöte von Patienten, insbesondere für privat zu bezahlende Arzneimittel, berichten US-amerikanische Ärzte besonders häufig (58%), während dies in Deutschland seltener festgestellt wird (28%), allerdings noch wesentlich öfter als in Norwegen oder Schweden (5-6%)
• Bei der Frage, ob es öfter lange Wartezeiten für einen Termin bei einem Spezialisten gibt, schneidet Deutschland trotz der hier gewährten freien Arztwahl nicht besonders gut ab. Zusammen mit Kanada (75%) und Italien (75%) ist in Deutschland (66%) die Quote der Ärzte am höchsten, die dieses Problem erkennt. Deutlich niedriger liegt dieser wert etwa im United Kingdom (22%) oder in den USA (28%).
• Eine Beachtung von Leitlinien für die Versorgung chronisch Erkrankter wird von den befragten deutschen Ärzten deutlich seltener bejaht. Wie aus der Abbildung zu ersehen ist, liegt Deutschland im internationalen Vergleich hier bei Depressionen ganz am Ende, bei den übrigen drei ausgewählten chronischen Erkrankungen - Bluthochdruck, Asthma, Diabetes - an vorletzter Stelle und lediglich französische Ärzte verneinen noch öfter, dass Leitlinien im Rahmen der Therapie Verwendung finden. 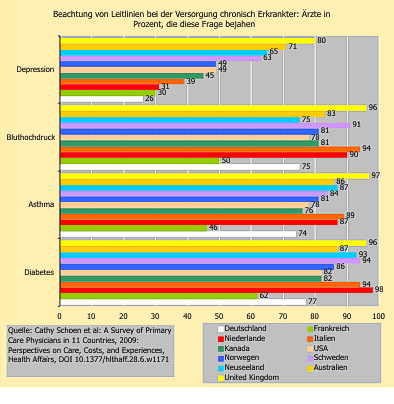
• Finanzielle Anreize zur Qualitätssicherung oder Qualitätsverbesserung stehen in allen Ländern mit Ausnahme des United Kingdom noch am Anfang. Allerdings liegt Deutschland hier (zusammen mit Norwegen, Schweden und Frankreich) ganz am unteren Ende. Eine Verbesserung von Arzthonoraren aufgrund von Kriterien wie Patientenzufriedenheit oder Qualitätsindikatoren wird ganz überwiegend verneint und nur bei DMPs (strukturierte Behandlungsprogramme für Chroniker) und Früherkennungsuntersuchungen besteht für deutsche Ärzte nach eigener Aussage öfter diese Möglichkeit.
Die Studie wurde in der Zeitschrift "Health Affairs" veröffentlicht, kostenlos zugänglich ist dort nur ein Abstract: Cathy Schoen et al: A Survey of Primary Care Physicians in 11 Countries, 2009: Perspectives on Care, Costs, and Experiences (Health Affairs Web Exclusive, Nov. 5, 2009, w1171-w1183, DOI 10.1377/hlthaff.28.6.w1171)
Auf der Website des Commonwealth Fund (CWF) findet sich eine Kurzfassung der Befunde als PDF sowie verschiedene Publikationen mit wichtigen Befunden als Diagramm: CWF Publications - In the Literature: A Survey of Primary Care Physicians in 11 Countries, 2009: Perspectives on Care, Costs, and Experiences
Gerd Marstedt, 25.11.09
Gibt es Überversorgung bei Screeningangeboten? Beim "Pap-Test" neigen amerikanische Ärzte sogar gewaltig dazu.
 Ob es nicht bereits bei der ärztlichen Empfehlung eines so genannten "Pap-Testes" Mängel und vor allem medizinisch nicht notwendige Überversorgung gibt, untersuchte eine 2006 und 2007 in den USA bundesweit und repräsentativ durchgeführte Befragungsstudie von 1.212 Gynäkologen, Familienärzten und Internisten, die fast alle angaben, Pap-Tests durchzuführen und auszuwerten.
Ob es nicht bereits bei der ärztlichen Empfehlung eines so genannten "Pap-Testes" Mängel und vor allem medizinisch nicht notwendige Überversorgung gibt, untersuchte eine 2006 und 2007 in den USA bundesweit und repräsentativ durchgeführte Befragungsstudie von 1.212 Gynäkologen, Familienärzten und Internisten, die fast alle angaben, Pap-Tests durchzuführen und auszuwerten.
Der 1928 von dem griechischen Arzt George Papanicolaou entwickelte so genannte Pap-Test entnimmt am Muttermund der Frau einen Abstrich von Zellen. Nach der Einfärbung können damit möglicherweise unerwünschte Zellveränderungen bis hin zum Gebärmutterhalskrebs entdeckt werden. Er ist daher auch fester Bestandteil in Screeningprogrammen zur Früherkennung eines Gebärmutterhalskrebses. Seine Sensivität, d.h. die Wahrscheinlichkeit, mit ihm einen tatsächlich positiven, d. h. in diesem Zusammenhang krankhaften Sachverhalt durch ein positives Testergebnis zu erkennen, beträgt 51%. Seine Spezifität, d.h. die Wahrscheinlichkeit, einen tatsächlich negativen, also gesunden Sachverhalt auch durch ein negatives Testergebnis zu erkennen und nicht fälschlicherweise einen Hinweis auf eine Erkrankung zu erhalten beträgt 98%. Eine 2003 im "British Medical Journal (BMJ)" veröffentlichte Vergleichsstudie des Pap-Tests mit mehreren damals existierenden Alternativverfahren "Cross sectional study of conventional cervical smear, monolayer cytology, and human papillomavirus DNA testing for cervical cancer screening" von Coste et al. belegte seine insgesamt überlegene Qualität.
Das Deutsche Krebsforschungszentrum (DKFZ) weist aber zur "Gebärmutterhalskrebs-Früherkennung: Krebsvorstufen rechtzeitig finden und behandeln" und Pap-Test auf seiner Website auf eine zu beachtende Grenze der Aussagefähigkeit der Testergebnisse hin: "Durch diese Abstrichuntersuchung lassen sich auffällig veränderte Zellen des Gebärmutterhalses aufspüren, die sich unter Umständen zu Krebsvorstufen entwickeln können. Manchmal verwenden Gynäkologen für diesen Nachweis auch den Begriff "Krebsabstrich". Dieser ist allerdings irreführend: Ein auffälliger Pap-Befund ist nicht automatisch gleichzusetzen mit einer Krebserkrankung. In den meisten Fällen ist der Befund völlig harmlos und die meisten Veränderungen heilen von alleine wieder ab."
In der aktuell veröffentlichten Studie aus den USA wurde den Ärzten von den ForscherInnen vier hypothetische PatientInnen-Typen unterschiedlichen Alters, Geschlechts, Gesundheit und Screening-Vorgeschichten und -ergebnissen vorgestellt. Die Beispiel-PatientInnen reichten von einer 18-jährigen Frau ohne Sexualerfahrungen bis zu einer 66-jährigen Frau, die vorher keinen Pap-Testbefund hatte und akut an Lungenkrebs erkrankt war. Die befragten Ärzte sollten jeweils ageben, welche Empfehlungen bezüglich eines Pap-Tests sie der Patientin geben würden.
Für alle diese Personen gibt es in den USA seit 2000 revidierte medizinische Leitlinien, die klare Alters- und Gesundheitsindikatoren für den Erhalt oder Nichterhalt eines Pap-Tests formulierten und Überversorgung vermeiden wollten. Nach diesen von den medizinischen Fachgesellschaften "American Cancer Society" und "American College of Obstetricians and Gynecologists" sowie der "U.S. Services Task Force" verfassten und verbreiteten Leitlinien sollten Frauen, die noch keinen Geschlechtsverkehr hatten nicht getestet werden und auch erst drei Jahre nach dem ersten Geschlechtsverkehr. Wenn drei Tests keinerlei Befund hatten, sollte bei über 30-Jährigen der Testabstand von einem auf mehr Jahre verlängert werden, um unnötige Ängste und Ausgaben zu vermeiden. Der Abstand kann bei Frauen über 60 Jahren noch länger werden, wenn dreimal kein Befund vorlag oder die Frau an einer lebensgefährlichen anderen Erkrankung leidet.
Nach einem Vergleich der von den Ärzten jeweils gemachten Empfehlungen an die hypothetischen Frauen mit diesen Leitlinien, ergab sich folgendes Bild:
• 22% aller Ärzte folgten bei allen vier Szenarien den Leitlinienempfehlungen.
• 50% der Ärzte hätten der 18-jährigen "Jungfrau" einen nicht durch Leitlinien begründeten Pap-Test empfohlen.
• Mehr als 40% der Ärzte hätten der 66-jährigen Lungenkrebspatientin, die vorher dreimal keinen Befund hatte, einen Pap-Test empfohlen und dann auch noch jährlich.
• 27% der Internisten folgten durchweg den Leitlinien. Dies machten auch noch 21% der Familien- und Allgemeinärzte aber lediglich 16% der Gynäkologen.
• Schließlich waren Ärzte, die jünger als 40 Jahre alt, zertifiziert und in einer größeren multidisziplinären Gruppenpraxis tätig waren, leitliniengetreuer als die jeweilige Vergleichsgruppe.
Über die Gründe dieser enormen Überversorgung eines Tests konnten die ForscherInnen relativ wenig sagen, wiesen aber auf den möglichen finanziellen Nutzen für die untersuchenden Ärzte und die Verwirrung von Ärzten hin, wenn Empfehlungen geändert würden.
Wem das Ergebnis nicht passt, kann gegen die Studie zusammen mit ihren VerfasserInnen einwenden, sie habe nur Hypothetisches erfasst, d.h. was die Ärzte tun würden und nicht wie sie ihre PatientInnen tatsächlich screenen. Dies zusätzlich zu untersuchen, erscheint möglich und machbar.
Von der Studie "Specialty Differences in Primary Care Physician Reports of Papanicolaou Test Screening Practices: A National Survey, 2006 to 2007" von Yabroff et al., die in der Fachzeitschrift "Annals of Internal Medicine" (November 3, 2009 vol. 151 no. 9 602-611) erschienen ist, gibt es kostenlos lediglich das Abstract. Dies gilt auch für das ebenfalls verfügbare und prinzipiell begrüßenswerte und zur Nachahmung empfohlene Summary for patients".
Bernard Braun, 8.11.09
Zu viel Medizin? Die Früherkennung von Prostatakrebs führt zu massenhafter Überdiagnostik und Übertherapie
 Zu viel Medizin? Die Früherkennung von Prostatakrebs führt zu massenhafter Überdiagnostik und Übertherapie
Zu viel Medizin? Die Früherkennung von Prostatakrebs führt zu massenhafter Überdiagnostik und Übertherapie
1986 wurde die Früherkennung von Prostatkrebs mit Hilfe des prostatspezifsichen Antigens (PSA-Screening) in den USA eingeführt. Ein Studie des renommierten Dartmouth Institute berechnete jetzt die dadurch geschaffene Zahl zusätzlich Kranker und Behandelter. Durch die Früherkennung wurde die Zahl der Neuerkrankten (Inzidenz) dramatisch in die Höhe getrieben: 1.305.600 Männer erhielten zusätzlich die Diagnose Prostatakrebs, 1.004.800 wurden operiert und / oder bestrahlt. Die Inzidenz stieg bei Männern im Alter von 60 bis 69 Jahren von 349 pro 100.000 im Jahr 1985 auf 667 pro 100.000 im Jahr 2005, bei 50- bis 59-Jährige von 58 pro 100.000 auf 213 pro 100.000, bei Männern unter 50 Jahren von 1,3 auf 9,4 pro 100.000.
Tatsächlich ist die Sterblichkeit an Prostatakrebs in den USA im genannten Zeitraum zurückgegangen. Sieht man die Ursache für den Rückgang im Screening (wogegen die vorliegenden Studien sprechen), verhindert nach optimistischsten Berechnungen die Diagnose von 23 Männern und die Therapie von 18 Männern einen Todesfall. Die weniger optimistische Zahl lautet ein verhinderter Todesfall auf 50 Behandelte. Die übrigen waren nur dem Risiko unerwünschter Therapiefolgen ausgesetzt. Die Operation kann zu Impotenz, Inkontinenz und zum Tod führen, die Bestrahlung zu Impotenz, Beschwerden beim Wasserlassen, schmerzhaftem Stuhlgang und Verletzungen des Darmes.
Wie berichtet haben zwei kürzlich veröffentlichte randomisierte kontrollierte Studien den Nutzen des PSA-Screenings nicht belegen können: während eine amerikanische Studie keine Senkung der Prostatakrebsmortalität zeigte, wurde in einer europäischen Studie die Mortalität um 0,17 Promille gesenkt, was bedeutet, dass für einen verhinderten Todesfall 1.410 Männer gescreent und 48 Männer behandelt werden müssen, 47 davon überflüssigerweise.
Eine 2008 veröffentlichte systematische Übersichtsarbeit hatte ergeben, dass nach radikaler Prostataentfernung bei 58 Prozent der Männer Impotenz auftritt, nach Bestrahlung bei 43 Prozent und nach Hormonbehandlung bei 86 Prozent. Harninkontinenz ist nach operativer Prostataentfernung bei 35 Prozent der Männer, nach Bestrahlung bei 12 Prozent und nach Hormonbehandlung bei 11 Prozent zu erwarten.
H. Gilbert Welch, Peter C. Albertsen. Prostate Cancer Diagnosis and Treatment After the Introduction of Prostate-Specific Antigen Screening: 1986-2005. Journal of the National Cancer Institute. Abstract
Pressemitteilung des Dartmouth Institute.
David Klemperer, 12.9.09
Antibiotika-Niedrigverbrauchsregion Ostdeutschland: Woran liegt es?
 Die schnelle bei vielen banalen bakteriellen Infekten nicht notwendige und bei viralen Infekten wenig hilfreiche Verordnung von Antibiotika und die damit verbundene wachsende Resistenz wirklich gefährlicher Erreger gegen Antibiotika stellen einen nicht geringen Teil des Bergs der Über- und Fehlversorgung in Gesundheitssystemen dar.
Die schnelle bei vielen banalen bakteriellen Infekten nicht notwendige und bei viralen Infekten wenig hilfreiche Verordnung von Antibiotika und die damit verbundene wachsende Resistenz wirklich gefährlicher Erreger gegen Antibiotika stellen einen nicht geringen Teil des Bergs der Über- und Fehlversorgung in Gesundheitssystemen dar.
Nach der langjährigen Debatte über diese Themen erschien im Oktober 2008 der aktuellste und einzige Bericht, der näherungsweise die Verordnungshäufigkeit von Antibiotika in Deutschland im human- und tiermedizinischen Bereich im internationalen Vergleich und die Intensität der Resistenzen zusammenstellte.
Der auf Initiative des Bundesamtes für Verbraucherschutz und Lebensmittelsicherheit (BVL) von der Paul-Ehrlich-Gesellschaft für Chemotherapie e.V. und der Infektiologie an der Universität Freiburg erstellte Bericht beruht auf Daten über den Antibiotikaverbrauch im ambulanten Bereich aus Untersuchungen des Wissenschaftlichen Instituts der AOK (WIdO), während die dargestellten Verbrauchsdaten für den stationären Bereich aus den Freiburger Surveillance-Projekten MABUSE-Netzwerk (Medical Antibiotic Use Surveillance and Evaluation) und SARI (Surveillance der Antibiotikaanwendung und der bakteriellen Resistenzen auf Intensivstationen) stammen. Das Datenmaterial zur Bestimmung der Resistenzsituation stammt zum Großteil aus der Resistenzstudie der Paul-Ehrlich-Gesellschaft für Chemotherapie, den Erhebungen des German Network for Antimicrobial Resistance Surveillance (GENARS), dem SARI-Projekt sowie aus dem European Antimicrobial Resistance Surveillance System (EARSS). Weiterhin wurden die bei den nationalen Referenzzentren zur Überwachung wichtiger Infektionserreger verfügbaren Resistenzdaten analysiert.
Auf dieser Datenbasis fanden sich die folgenden Ergebnisse:
• Der aktuelle (2007) Antibiotikaverbrauch in der Humanmedizin lässt sich auf insgesamt 250 - 300 t pro Jahr schätzen. Dabei entfallen rund 85 % der Verordnungen auf den ambulanten Bereich. Im Jahr 2007 entsprach dies einem Verbrauch von 363 Mio. definierten Tagesdosen (DDD) oder knapp 15 DDD pro 1.000 Versicherte und Tag.
• Im Vergleich der europäischen Länder nimmt Deutschland mit seinem Antibiotikaverbrauch im ambulanten Bereich eine Position im unteren Drittel ein: zusammen mit den Niederlanden, Österreich, den skandinavischen Ländern, Slowenien, Russland und der Schweiz. Die Spitzengruppe bilden Griechenland, Zypern, Frankreich, Italien, Belgien und Luxemburg. In diesen Ländern ist der Pro-Kopf-Verbrauch an Antibiotika z. T. mehr als doppelt so hoch wie in Deutschland. Dabei haben sich die Größenordnungen in den letzten Jahren nur geringfügig geändert.
• Vor dem Hintergrund der verfügbaren Daten hat sich die Resistenzlage bei den meisten Erregern ambulant erworbener Infektionen während der letzten 10 - 15 Jahren wenig verändert, wobei hier nur sehr wenig zuverlässige und für den ambulanten Bereich repräsentative Informationen vorliegen.
Zu einer der wichtigsten und offensichtlich zeitstabilen Erkenntnisse dieses Reports gehört die innerhalb Deutschlands zwischen West und Ost ungleiche Häufigkeit der Antibiotikaverordnungen:
• Größere regionale Unterschiede im Antibiotikaverbrauch wurden für Deutschland erstmals 2001 beschrieben. Ärzte im Westen (alte Bundesländer) verordneten deutlich häufiger Antibiotika als Ärzte im Osten (neue Bundesländer). Dieser Unterschied war auch in den darauffolgenden Jahren zu beobachten. Im Jahr 2007 variierte die Verordnungsdichte in den südlichen und westlichen Bundesländern zwischen 13,1 DDD pro 1.000 Versicherten und Tag (DDD/1.000) (Baden-Württemberg) und 17 DDD/1.000 (Saarland). Diese Werte lagen deutlich über dem Verbrauch in den neuen Bundesländern (9,7 bis 11,5 DDD/1.000). Je GKV-Versichertem und Jahr streute der Antibiotikaverbrauch von 3,6 bis 6,4 DDD, d. h. im Jahr 2007 war der Pro-Kopf-Verbrauch in dem Bundesland mit dem höchsten Verbrauch um den Faktor 1,8 höher als in dem Bundesland mit dem niedrigsten Verbrauch.
Da sich der Bericht nur am Rande mit den möglichen Ursachen des Ost-Westgefälles gut 1 ½ Jahrzehnte nach dem Ende der DDR befasste, gab es nach seiner Veröffentlichung einige Interpretationsversuche in Massenmedien. Dazu gehört der eines WidO-Mitarbeiters, der in der Illustrierten "Stern" vom 3. November 2008 sinngemäß anmerkte, dabei handle es sich um unterschiedliche "Verbrauchsmentalitäten" in den beiden deutschen Staaten, um den Ausdruck der Mangelwirtschaft in der ehemaligen DDR und den dortigen bürokratischen Hemmnissen beim Einsatz von Antibiotika. Mit den Ergebnissen des Berichts und dieser Art von Interpretationsversuch befasste sich nun aktuell ein Aufsatz von Christian Tauchnitz im Heft 6/2009 des "Ärzteblatt Sachsens".
Der Aufsatz kam u.a. zu folgenden Erkenntnissen und Schlussfolgerungen:
• Für richtig wird im Allgemeinen die Aussage gehalten, die Wurzeln für das bessere Abschneiden der neuen Bundesländer wären bereits in DDR-Zeiten gelegt worden.
• Als irrig gilt dagegen die Erklärung durch Mangelwirtschaft. Obwohl diese zweifelsfrei existierte, "gab es damals keine bürokratischen Hemmnisse bei der ambulanten Antibiotika-Verordnung."
• Vielmehr handelt es sich nach Meinung des Ärzeblatt-Autoren um das Ergebnis aktiver Bemühungen während der letzten Jahre vor der politischen Wende. Einige ärztliche Antibiotika- Spezialisten und Pharmazeuten forderten demnach völlig ideologiefrei eine kritische Indikationsstellung für Antibiotika und Verzicht bei erwiesener Unwirksamkeit.
• Interessant für die Beurteilung der Qualitätssicherungspolitik im Gesundheitssystem der DDR und auch für die im vereinten Deutschland ist die Bemerkung, dass es schon damals bekannt war, dass ausschließlich fachliche Informationen für den kritischen Umgang mit Antibiotika nicht ausreichend sind.
• Von zentraler Bedeutung für die Überzeugungskraft der gegenüber der Verordnung von Antibiotika zurückhaltenden Therapieorientierung und deren Wirkung bis zum heutigen Tag waren demnach die in enger Zusammenarbeit mit dem damaligen Leipziger Bezirksarzt von einer Arbeitsgruppe erstellten bezirksärztlichen Richtlinien für den Umgang mit Antibiotika. Sie besaßen eine gewisse behördliche Autorität, und zwar dadurch, dass sie für verbindlich erklärt und Kontrollen angekündigt wurden. Im Einzelnen handelt es sich um allgemeine Grundsätze (1983), bakterielle Harnwegsinfektionen (1983), unspezifische Infektionen der tieferen Atemwege (1984), die Therapie von Gallenwegsinfektionen (1985) und die perioperative Ein-Dosis-Prophylaxe (1987). Allein durch die letztgenannte Richtlinie gingen in drei großen orthopädischen Kliniken im Bezirk Leipzig die Wundinfektionsraten nach alloplastischem Hüftgelenksersatz von 8 Prozent auf weniger als 1 Prozent zurück.
• Offensichtlich waren die Richtlinien so gut akzeptiert und führten zu so guten Erfahrungen, dass die Verordnungsgewohnheiten nach der politischen Wende bis mindestens 2007 beibehalten wurden und sogar an die nachrückenden Ärzte weitergegeben wurden.
Angesichts der Wichtigkeit eines zurückhaltenderen Verbrauchs von Antibiotika und trotz der aktuell eher wirkungslosen Versuche, den Verbrauch durch Leitlinien und Therapieempfehlungen zu senken, zeigen die hier vorgestellten Daten seine offensichtlich mögliche Beeinflussung durch eine Kombination von Maßnahmen. Die im "Ärzteblatt Sachsen" versuchte Erklärung sollte unabhängig davon, ob man ihr komplett folgt, Anlass für eine genauere Untersuchung der Beweggründe sein.
Die Schlussfrage des sächsischen Autoren, ob man angesichts der sicherlich auch kostenmindernden Verordnungsweise der sächsischen/ostdeutschen Ärzte nicht "als Gegenleistung ... wenigstens auf Arzneimittelregresse gegen sächsische Ärzte verzichten" solle, scheint allerdings wieder in den merkantilen Alltag der (west-)deutschen Ärzteschaft zurückzuführen.
Der 159 Seiten umfassende Bericht "GERMAP 2008. Antibiotika-Resistenz und -Verbrauch Bericht über den Antibiotikaverbrauch und die Verbreitung von Antibiotikaresistenzen in der Human- und Veterinärmedizin in Deutschland" ist komplett kostenlos erhältlich.
Dies gilt auch für den zweiseitigen Aufsatz "Antibiotika-Verordnungen. Zu den Ursachen der großen regionalen Unterschiede von Antibiotika-Verordnungen durch Arztpraxen in Deutschland" von Christian Tauchnitz im "Ärzteblatt Sachsen 6/2009: 263-264".
Bernard Braun, 14.6.09
Transparenz à la Vermont - Was und wie viel bekommen Ärzte von Arzneimittelherstellern und wie verhindert man dies möglichst?
 Nach einem im April 2009 vom Generalanwalt des US-Bundesstaates Vermont veröffentlichten Bericht berichteten Pharmafirmen, sie hätten im Steuerjahr 2008 2.935.248 US-$ an die in diesem Bundessstaat agierenden Ärzte, Krankenhäuser und Universitäten an Zuschüssen, Reisekosten und andere direkte Zahlungen bezahlt. Dazu gehörten nach Untersuchungen derselben Regierungseinrichtungen so genannte "kickbacks" an die Ärzte, deren Höhe sich an dem Umsatz von verordneten Medikamenten orientierte und die "all-expense-paid trips, false consulting attangements, meals, and other gifts" umfasste.
Nach einem im April 2009 vom Generalanwalt des US-Bundesstaates Vermont veröffentlichten Bericht berichteten Pharmafirmen, sie hätten im Steuerjahr 2008 2.935.248 US-$ an die in diesem Bundessstaat agierenden Ärzte, Krankenhäuser und Universitäten an Zuschüssen, Reisekosten und andere direkte Zahlungen bezahlt. Dazu gehörten nach Untersuchungen derselben Regierungseinrichtungen so genannte "kickbacks" an die Ärzte, deren Höhe sich an dem Umsatz von verordneten Medikamenten orientierte und die "all-expense-paid trips, false consulting attangements, meals, and other gifts" umfasste.
Nach diesen Angaben waren von den 4.573 zur Gesundheitsversorgung zugelassene Akteuren 2.280 Empfängern von derartiger Zahlungen. Mindestens 2,1 Mio US-$ gingen an Ärzte, wobei sich der größte Teil der Zahlungen, nämlich 1,77 Mio $ auf gerade einmal 100 individuelle Empfänger konzentrierte. Anders auagedrückt, erhielten 4% der Ärzte rund 60% aller Industriegeschenke.
Von diesen Enthüllungen der Arzneimittelhersteller waren lediglich 17% der Öffentlichkeit verfügbar - wegen des bisher geltenden Handelsgeheimnisses.
Nach Bekanntwerden der Recherchen der Staatsanwaltschaft Vermonts und der Überlegungen, das Problem gesetzlich in Angriff nehmen zu wollen, beschloss der Pharmaindustrieverband "Pharmaceutical Research and Manufacturers of America (PhRMA)" im Januar 2009 einen freiwilligen Code, der seinen Unterstützern verbietet, Geschenke an Ärzte zu machen, die nicht deren Weiterbildung dienen und die Einladung zu opulenten Dinners begrenzt. Nach Recherche der New York Times (19.Mai 2009) sind haben sich dem Code bisher 50 Hersteller angeschlossen.
Zyniker in allen, also auch dem deutschen Gesundheits- und Marketing-Alltag könnten bis zu diesem Punkt die Achseln zucken, resignativ "business as usual" murmeln und sich in der kritischen Sicht aber folgenlosen derartiger "Landschaftspflege" der Pharmahersteller bestätigt sehen.
Die politisch Verantwortlichen im Nordosten der USA gingen einen Schritt weiter und verabschiedeten nun ein Gesetz, das zum 1.Juli 2009 in Kraft treten soll und folgende bemerkenswerte Maßnahmen beinhaltet:
• Alle Hersteller müssen eine Liste darüber erstellen, welchen Ärzten und anderen Erbringern gesundheitsbezogenen Leistungen sie welche Gelder und geldwerten Geschenke zugeführt haben und die konkreten Beträge zusammen mit den Namen und der Höhe der Summe jährlich veröffentlichen.
• Die Liste muss Rückschlüsse ermöglichen, welcher Chirurg, der Stents, künstliche Gelenke oder ein Medikament implantierte oder verordnete, welche Zuwendungen von Herstellern dieser Mittel erhalten haben.
• Das Gesetz verbietet zum ersten Mal in den USA mit dem kostenlosen Essen eine der wichtigsten Marketingmaßnahmen und schließt auch die lange missbrauchte Lücke, diese Zahlungen als privat und vertraulich hinter dem Mantel des Handelsgeheimnis zu verbergen.
Die mit diesem Gesetz verbundenen Erwartungen und anvisierten Ziele fasst die Begründung des Gesetzes so zusammen: "This act is necessary to increase transparency for consumers by requiring disclosure of allowable expenditures and gifts to health care providers and facilities providing health care. This act is also necessary to reduce real or perceived conflicts of interest which undermine patient confidence in health care providers and increase health care costs by influencing prescribing patterns. Limitations on gifts and increased transparency are expected to save money for consumers, businesses, and the state by reducing the promotion of expensive prescription drugs, biological products, and medical devices, and to protect public health by reducing sales-oriented information to prescribers."
Dass die Initiatoren des freiwilligen Verhaltenscode durch diese gesetzlichen Bestimmungen ihre Freiheit gefährdet sehen, war erwartbar und ihr Verhalten versucht die Transparenz über Geber und Nehmer möglichst gering zu halten.
Den Text der Begründung und die wichtigsten Passagen des dann doch verabschiedeten Gesetzes des Bundesstaates Vermont gibt es kostenlos.
Ein Artikel "Vermont Acts to make drug makers' gifts public" ist in der Internet-Ausgabe der "New York Times (NYT)" vom 19. Mai 2009 in ganzer Länge kostenlos erhältlich.
Bernard Braun, 21.5.09
Ein "kühler" Nachtrag zu einem "heißen" Thema - Warum gab und gibt es keine Vogelgrippe-Pandemie?
 Auch wenn man im Jahr der Schweinegrippe nicht mehr viel über die insgesamt bis heute geringe Verbreitung der anfänglich auch als Gefahr für die ganze Welt kommunizierten Vogelgrippe hört, ist es nicht nur von historischem Interesse, warum es nicht zu einer weltweiten Verbreitung gekommen ist.
Auch wenn man im Jahr der Schweinegrippe nicht mehr viel über die insgesamt bis heute geringe Verbreitung der anfänglich auch als Gefahr für die ganze Welt kommunizierten Vogelgrippe hört, ist es nicht nur von historischem Interesse, warum es nicht zu einer weltweiten Verbreitung gekommen ist.
Die jetzt von angelsächsischen Virologen in "PLoS Pathogens" (2009; 5: e1000424) veröffentlichten Ergebnisse einer Untersuchung bietet dafür eine verblüffend einfache, experimentell mehrfach bestätigte Erklärung an: Die menschlichen Nasenschleimhaut ist den spezifischen Vogelgrippeviren schlicht und einfach zu kalt.
In der menschlichen Nase als Haupteintrittspforte für Grippe- und andere Krankheitserrreger herrscht eine Temperatur von 32 Grad Celsius. Die H5N1- oder Vogelgrippen-Viren sind aber in den Därmen ihrer Wirts-Lebewesen 40 Grad Celsius gewohnt. In Experimenten gelang es den ForscherInnen im Labor , menschlichen Grippeviren, die ihre Wirkung auch bei 32 Grad Celsius entfalten können, das für die Temperaturempfindlichkeit der Vogelgrippe-Viren verantwortliche Gen einzubauen. Dies trug unmittelbar dazu bei, dass auch die menschlichen Grippeviren nicht mehr bei 32 Grad Celsius funktionierten.
Die ForscherInnen fassten ihre Ergebnisse,nachdem sie die bekannt geringe Häufigkeit von Vogelgrippefällen bei Menschen ("Transmission of avian influenza viruses from bird to human is a rare event") konstatieren, so zusammen: "These data suggest that influenza viruses bearing avian or avian-like surface glycoproteins have a reduced capacity to establish productive infection at the temperature of the human proximal airways. This temperature restriction may limit zoonotic transmission of avian influenza viruses".
Mit dem Halbsatz, dass ihre Ergebnisse auch Hinweise enthalten, "that adaptation of avian influenza viruses to efficient infection at 32°C may represent a critical evolutionary step enabling human-to-human transmission", deuten sie aber an, dass Viren zu den Lebewesen mit der höchsten Veränderbarkeit gehören und man das Ergebnis der ForscherInnengruppe nicht als völlige Entwarnung missverstehen darf.
Fragt sich nur, ob es nicht möglich ist, alle Viren "kälteempfindlicher" zu machen?
Angesichts der auch bei der Vogelgrippe dramatischen Risikokommunikation und der damals geradezu panikartigen Einlagerung von Millionen Packungen des Medikaments "Tamiflu" stellt sich im Lichte dieser Ergebnisse die Frage, warum eigentlich nicht bereits damals die Temperaturreagibilität von Viren und die höheren Temperaturen von Vögeln (die ist selbst von Laien fühlbar, wenn sie mal einen Vogel in die Hand nehmen) bekannt waren und Nachdenklichkeit erzeugt haben?!
Offensichtlich muss bei vergleichbar bedrohlich erscheinenden Krankheitsrisiken, also auch bei der aktuellen Schweinegrippe, weit über die "Scheuklappen" Arzneimittel und Mundschutz (beides natürlich auch wichtig) hinaus gedacht werden.
Der 10 Seiten umfassende und verständlicherweise stark naturwissenschaftlich argumentierende Aufsatz "Avian Influenza Virus Glycoproteins Restrict Virus Replication and Spread through Human Airway Epithelium at Temperatures of the Proximal Airways" von Scull MA, Gillim-Ross L, Santos C, Roberts KL, Bordonali E et al. in "PLoS Pathogens" (5[5]: e1000424. doi:10.1371/journal.ppat.1000424) ist dank der vorbildlichen Open Access der PloS-Publikationen komplett und kostenlos erhältlich.
Bernard Braun, 18.5.09
"Cochrane Reviews of Prevention and Treatment of Influenza" - Zu Evidenzen bei der Prävention und Behandlung von Virusgrippe
 Die qualitativ hochwertigen Reviews der Cochrane Collaboration sind wegen ihrer wissenschaftlichen Gründlichkeit meist oder zunächst nicht geeignet, aktuelle Antworten zu tagesaktuellen gesundheitlichen Problemen zu liefern. Dies gilt auch für die Frage, ob und wie die Schweinegrippe zu verhindern, zu behandeln oder zumindest in ihrer Verbreitung behindert werden kann.
Die qualitativ hochwertigen Reviews der Cochrane Collaboration sind wegen ihrer wissenschaftlichen Gründlichkeit meist oder zunächst nicht geeignet, aktuelle Antworten zu tagesaktuellen gesundheitlichen Problemen zu liefern. Dies gilt auch für die Frage, ob und wie die Schweinegrippe zu verhindern, zu behandeln oder zumindest in ihrer Verbreitung behindert werden kann.
Da es sich weder bei der Virusgrippe im allgemeinen noch bei der Schweinegrippe und ihrer Prävention wie Behandlung um völlig neue Probleme handelt, existieren aber trotz der mangelnden Tagesaktualität aus der jüngeren Vergangenheit verschiedene Cochrane-Reviews, die sich mit dem Forschungsstand zu den genannten Fragen zum Teil und mit der gewohnten Seriosität beschäftigt haben.
Die Cochrane Collaboration hat diese Reviews nun in einem speziellen Bereich der "Cochrane Reviews of Prevention and Treatment of Influenza" inhaltlich zusammengestellt und sie in den meisten Fällen kostenlos als PDF-Dateien zugänglich gemacht.
Zu den Aspekten, zu denen dort meist sehr ausführliche Original-Reviews verfpügbar gemacht werden, gehören
• Interventionen, um die Verbreitung des Grippevirus zu verhindern, mit den inhaltlichen Schwerpunkten "physical methods" und "dugs".
• Impfung gegen die Grippe bei "healthy people" und "people with other illnesses".
• Interventionen zur Behandlung der Grippe mit den Schwerpunkten "drugs", "Complementary and alternative medicines" und "other interventions".
Die Seite der "Cochrane Reviews of Prevention and Treatment of Influenza" auf der dann weit über 20 Reviews mit speziellen Untersuchungen zur Evidence der Behandlung von Virusgrippen verfügbar sind, gewährt kostenlosen Zugang zu kompletten wissenschaftlichen Aufsätzen und Studien zum Thema.
Bernard Braun, 18.5.09
USA: Institute of Medicine fordert offensiven Umgang mit Interessenkonflikten im Gesundheitswesen
 Ende April hat das US-amerikanische Institute of Medicine (IOM) einen Bericht über Interessenkonflikte in der Medizin veröffentlicht. Der Bericht wurde von einem 17-köpfigen Komitee verfasst und richtet sich an die wissenschaftliche und medizinische Öffentlichkeit, an die Industrie, die Nutzer, die Medien und and die Politik. Die Autoren beschreiben das Problem der Interessenkonflikte umfassend und bieten Lösungen an.
Ende April hat das US-amerikanische Institute of Medicine (IOM) einen Bericht über Interessenkonflikte in der Medizin veröffentlicht. Der Bericht wurde von einem 17-köpfigen Komitee verfasst und richtet sich an die wissenschaftliche und medizinische Öffentlichkeit, an die Industrie, die Nutzer, die Medien und and die Politik. Die Autoren beschreiben das Problem der Interessenkonflikte umfassend und bieten Lösungen an.
Auf den 355 Seiten geht es um
• eine Definition von Interessenkonflikt
• Grundsätze zum Erkennen und zur Bewertung von Interessenkonflikten
• Regelungen zu Interessenkonflikten
• Interessenkonflikte in der biomedizinischen Forschung
• Interessenkonflikte in der Aus-, Fort- und Weiterbildung
• Interessenkonflikte in der medizinischen Praxis
• Interessenkonflikte und Entwicklung von Leitlinien
• Institutionelle Interessenkonflikte
• die Rolle von unterstützenden Organisationen
Die Definition des IOM lautet: "Conflicts of interest are defined as circumstances that create a risk that professional judgments or actions regarding a primary interest will be unduly influenced by a secondary interest." Interessenkonflikte werden also als Sachverhalte definiert, die einen Konflikt zwischen primären und sekundären Interessen verursachen, wobei die Gefahr darin besteht, dass Urteilsvermögen und Handlungen unangemessen beeinflusst werden. So ist das primäre Interesse ärztlichen Handelns das Wohl des Patienten und die dafür erforderliche bestmögliche Behandlung. Ein sekundäres Interesse mit unangemessener Wirkung auf das Patientenwohl können finanzielle Anreize sein, die dem Arzt eine Behandlung attraktiv erscheinen lassen, welche nicht die bestmögliche ist. Eine detaillierte Darlegung und Analyse dieses von Dennis Thompson entwickelten Konzepts von Interessenkonflikt findet sich in dem Schwerpunktheft "Interessenkonflikte und Beeinflussung" der Zeitschrift für Evidenz, Fortbildung und Qualität im Gesundheitswesen. Thompson ist Mitglied des IOM-Komitees.
Das Komitee nennt einige übergeordnete Schlussfolgerungen seiner Untersuchung (Summary S. 4):
1. Das Ziel von Regelungen zu Interessenkonflikten ist es, die Integrität der professionellen Urteilsfähigkeit zu schützen und das Vertrauen der Öffentlichkeit zu bewahren und nicht erst dann aktiv zu werden, wenn Probleme aufgetreten sind.
2. Die Offenlegung individueller und institutioneller Interessenkonflikte ist ein notwendiger aber nicht ausreichender erster Schritt im Prozess des Erkennens von Interessenkonflikten und im Umgang damit.
3. Regelungen und Bestimmungen zu Interessenkonflikte sind wirksamer, wenn die Betroffenen an ihrer Entwicklung beteiligt sind.
4. Die betroffenen Institutionen und Organisationen können gemeinsam Anreize schaffen, Regelungen für Interessenkonflikte einzuführen, die den Empfehlungen des IOM-Komitees folgen.
5. Forschung ist erforderlich, um mehr Evidenz über die Wirksamkeit von Regelungen zu Interessenkonflikte zu generieren.
6. Die medizinischen Institutionen und Organisationen sollten freiwillig handeln, ansonsten ist zu erwarten, dass der Staat tätig wird.
Hier ein Auszug aus den 16 Empfehlungen (Summary S12-S17):
• Alle Einrichtungen, die mit medizinscher Forschung, Aus-, Fort- und Weiterbildung oder Leitlinienentwicklung befasst sind, sollten Regelungen schaffen, die mit den Grundsätzen des IOM-Berichts übereinstimmen. (Empfehlung 3.1)
•Interessenkonflikte sollten spezifisch und umfassend offengelegt werden, es sollte keine Untergrenze für Zuwendungen festgelegt werden. (Empfehlung 3.2)
• Es sollte ein Standard für Inhalt, Format und Vorgehensweisen bezüglich finanzieller Interessenkonflikte in Verbindung mit der Industrie im Rahmen einer Konsensfindung auf nationaler Ebene festgelegt werden. (Empfehlung 3.3)
• Der Gesetzgeber sollte die Industrie dazu verpflichten, alle Zahlungen an Ärzte, Wissenschaftler, Fachgesellschaften, Selbsthilfegruppen, Patientengruppen und Anbietern von Fortbildung öffentlich zu machen. (Empfehlung 3.4)
• Forschungseinrichtungen sollten Wissenschaftler von der Forschung am Menschen grundsätzlich ausschließen, die bedeutsame finanzielle Interessen an einem Produkt haben, das erforscht wird. (Empfehlung 4.1)
• Ärzte, Medizinstudenten und Ausbildungseinrichtungen sollten keinerlei Geschenke von der Industrie annehmen, auch keine kleinen Geschenke wie Kugelschreiber und Schreibblöcke. (Empfehlung 5.1, 6.1) Die Industrie sollte keine Geschenke anbieten. (Empfehlung 6.2)
• Ein neues System der Finanzierung von Fortbildung sollte geschaffen werden, das frei ist vom Einfluss der Industrie. (Empfehlung 5.3)
• Gruppen, die Leitlinien erarbeiten, sollten grundsätzlich die Mitgliedschaft von Personen mit Interessenkonflikten ausschließen. Es sollte keine finanzielle Unterstützung der Industrie angenommen werden. Ist die Beteiligung eines Experten mit Interessenkonflikte wegen dessen Expertise unvermeidbar, sollten Restriktionen gelten (Vorsitzender ohne Interessenkonflikte, Mitglieder mit Interessenkonflikte müssen Minderheit bilden, Ausschluss von der Beratung, der Abfassung und der Beschlussfassung zu Empfehlungen). (Empfehlung 7.1)
• Das Gesundheitsministerium sollte ein Forschungsprogramm entwickeln und fördern, um die Auswirkungen von Interessenkonflikte auf die Qualität medizinscher Forschung, auf die Aus-, Fort- und Weiterbildung, auf die Praxis der Medizin und auf die Leitlinienentwicklung zu erfassen und um die Effekte von Interessenkonflikt-Regelungen auf diese Bereiche zu untersuchen. (Empfehlung 9.2)
Der Bericht ist inhaltlich und politisch umfassend und wegweisend und anregend für die in Deutschland langsam an Schwung gewinnende Befassung mit dem Thema. Offen ist, inwieweit die angesprochenen Institutionen und Personen seine Empfehlungen aufgreifen und umsetzen.
Institute of Medicine. Conflict of Interest in Medical Research, Education, and Pracice.
• Executive Summary Download
• Volltext: Download als PDF seit Mai 2011 kostenlos nach einer unkomplizierten Registrierung Website
Derek Thompson. The Challenge of Conflict of Interest in Medicine ZEFQ, Heft 3, Mai 2009. Dieser Aufsatz ist ein Update seiner grundlegenden Definition aus dem Jahr 1993.
Schwerpunktheft Interessenkonflikte und Beeinflussung. Zeitschrift für Evidenz, Fortbildung und Qualität im Gesundheitswesen, Mai 2009. Editorial.
Website zum Thema Interessenkonflikte
David Klemperer, 17.5.09
"GKV-Beitragssatz sinkt bald auf 10%" - Mögliche Konsequenzen eines Urteils des Bundessozialgerichts!?
 Am 6. Mai 2009 fällte das Bundessozialgericht (BSG) in Kassel ein Urteil, das es erlaubt, solche Leistungen aus dem Leistungskatalog der GKV auszuschließen, deren medizinische Wirksamkeit nicht nachgewiesen ist. Folgt man den Argumenten, die das Bundessozialgericht hierzu bewogen haben, dann könnte die spektakulärste, aber keineswegs einzige Folge eine der größten Beitragssatzsenkungen der GKV-Geschichte sein. Der Ausgangspunkt des Rechtsstreites, den jetzt das BSG beendete: Obwohl der G-BA seit einigen Jahren mit den §§ 92 und 94 SGB V ausdrücklich als eine Art "kleiner Gesetzgeber" dazu ermächtigt ist, derartige Entscheidungen nach wissenschaftlichen Evidenzkriterien vorzubereiten und zu treffen, beanstandete das BMG eine der Entscheidung des G-BA und verhinderte damit das Inkrafttreten einer G-BA-Richtlinie.
Am 6. Mai 2009 fällte das Bundessozialgericht (BSG) in Kassel ein Urteil, das es erlaubt, solche Leistungen aus dem Leistungskatalog der GKV auszuschließen, deren medizinische Wirksamkeit nicht nachgewiesen ist. Folgt man den Argumenten, die das Bundessozialgericht hierzu bewogen haben, dann könnte die spektakulärste, aber keineswegs einzige Folge eine der größten Beitragssatzsenkungen der GKV-Geschichte sein. Der Ausgangspunkt des Rechtsstreites, den jetzt das BSG beendete: Obwohl der G-BA seit einigen Jahren mit den §§ 92 und 94 SGB V ausdrücklich als eine Art "kleiner Gesetzgeber" dazu ermächtigt ist, derartige Entscheidungen nach wissenschaftlichen Evidenzkriterien vorzubereiten und zu treffen, beanstandete das BMG eine der Entscheidung des G-BA und verhinderte damit das Inkrafttreten einer G-BA-Richtlinie.
Hintergrund war ein Streit zwischen dem Gemeinsamen Bundesausschuss (G-BA) und dem Bundesministerium für Gesundheit (BMG) über die Zulässigkeit einer Entscheidung des G-BA aus dem Jahr 2004, die so genannte Protonentherapie als einer neuen Bestrahlungsmethode bei Brustkrebs nicht zu Lasten der GKV erbringen zu lassen. Deren Wirksamkeit schien dem G-BA nicht hinreichend durch Studien belegt zu sein. Diese Position teilte das BMG nicht und auch eine Reihe inhaltlicher Bewertungskriterien (z.B. ob die Strahlendosis gegenüber anderen Therapien geringer ist) erschienen ihm vernachlässigt worden zu sein.
Da sich damit der Gesetzgeber bzw. die staatliche Exekutive weit in den inhaltlichen Zuständigkeitsbereich des G-BA einmischte, klagte dieser - Vorsitzender des G-BA ist mit Herrn Hess ein langjährig im Gesundheitswesen erfahrener Jurist - gegen die vermeintliche Kompetenzüberschreitung des BMG.
Das BSG hatte nun letztinstanzlich (alle bisherigen Verfahren in niedrigeren Instanzen verlor das BMG) das Verfahren zu beurteilen und kam zu folgenden weit über den Einzelfall hinausreichenden Kernaussagen:
• Das BSG hat die Beanstandung als rechtswidrig beurteilt und deshalb aufgehoben. Das hat zur Folge, dass die Richtlinie des G-BA jetzt in Kraft treten kann; entsprechende Therapien bei Brustkrebs (!) sind dann nicht mehr von den Krankenkassen zu bezahlen, sondern nur noch im Rahmen klinischer Studien möglich.
• Protonentherapien bei anderen Krebsarten, für die der GBA die Methode als versorgungsnotwendig anerkannt oder eine Entscheidung zurückgestellt hat (z.B bei speziellen Augentumoren oder bei Prostatakarzinomen), bleiben davon unberührt und sind weiterhin Kassenleistung.
• "Das BSG konnte Rechtsfehler des GBA bei dessen Entscheidung zum Ausschluss der Protonentherapie bei Brustkrebs nicht feststellen. Die Einschätzung, dass die Wirksamkeit dieser Therapieform im Falle von Mammakarzinomen noch nicht ausreichend gesichert sei, hält sich im Rahmen der dem GBA zukommenden Gestaltungsfreiheit beim Erlass von Richtlinien."
• "Den Vorwurf, der GBA habe vor seiner Entscheidung den relevanten Sachverhalt nicht ausreichend ermittelt und insbesondere die geringere Strahlenbelastung der Protonentherapie nicht berücksichtigt, hat das Gericht nicht für durchgreifend erachtet."
• "Zu der
Frage, ob das BMG bei Überprüfung der Richtlinienbeschlüsse des G-BA auf eine Rechtsaufsicht beschränkt ist oder weitergehende Befugnisse hat (Fachaufsicht), entschied das BSG, dass dem BMG nur eine Rechtskontrolle dieser Beschlüsse zusteht. Der Vorsitzende des 6. Senats, Prof. Dr. Ulrich Wenner, führte dazu aus: "Könnte das BMG mit Hilfe seiner Aufsichtsbefugnisse den Inhalt der Richtlinien des GBA selbst in allen Einzelheiten festlegen und damit die Gestaltungsfreiheit des GBA aushöhlen, würde dies zwangsläufig die Frage nach der verfassungsrechtlichen Zulässigkeit des Erlasses untergesetzlicher Vorschriften durch ein Ministerium abweichend von den Vorgaben in Artikel 80 Grundgesetz erneut aufwerfen." Und weiter: "Beschlüsse des Gemeinsamen Bundesausschuss darf das BMG nicht aus reinen Zweckmäßigkeitserwägungen beanstanden".
Im § 92 Abs. 1 SGB V hat der Gesetzgeber den G-BA ausdrücklich zu folgenden Aufgaben ermächtigt: "Der Gemeinsame Bundesausschuss beschließt die zur Sicherung der ärztlichen Versorgung erforderlichen Richtlinien über die Gewähr für eine ausreichende, zweckmäßige und wirtschaftliche Versorgung der Versicherten; dabei ist den besonderen Erfordernissen der Versorgung behinderter oder von Behinderung bedrohter Menschen und psychisch Kranker Rechnung zu tragen, vor allem bei den Leistungen zur Belastungserprobung und Arbeitstherapie; er kann dabei die Erbringung und Verordnung von Leistungen einschließlich Arzneimitteln oder Maßnahmen einschränken oder ausschließen, wenn nach allgemein anerkanntem Stand der medizinischen Erkenntnisse der diagnostische oder therapeutische Nutzen, die medizinische Notwendigkeit oder die Wirtschaftlichkeit nicht nachgewiesen sind sowie wenn insbesondere ein Arzneimittel unzweckmäßig oder eine andere, wirtschaftlichere Behandlungsmöglichkeit mit vergleichbarem diagnostischen oder therapeutischen Nutzen verfügbar ist."
Das Verfahren wie mit Richtlinien des G-BA umgegangen werden muss, regelt der § 94 SGB V: "Die vom Gemeinsamen Bundesausschuss beschlossenen Richtlinien sind dem Bundesministerium für Gesundheit vorzulegen. Es kann sie innerhalb von zwei Monaten beanstanden; bei Beschlüssen nach § 35 Abs. 1 innerhalb von vier Wochen. Das Bundesministerium für Gesundheit kann im Rahmen der Richtlinienprüfung vom Gemeinsamen Bundesausschuss zusätzliche Informationen und ergänzende Stellungnahmen anfordern; bis zum Eingang der Auskünfte ist der Lauf der Frist nach Satz 2 unterbrochen. Die Nichtbeanstandung einer Richtlinie kann vom Bundesministerium für Gesundheit mit Auflagen verbunden werden; das Bundesministerium für Gesundheit kann zur Erfüllung einer Auflage eine angemessene Frist setzen. Kommen die für die Sicherstellung der ärztlichen Versorgung erforderlichen Beschlüsse des Gemeinsamen Bundesausschusses nicht oder nicht innerhalb einer vom Bundesministerium für Gesundheit gesetzten Frist zustande oder werden die Beanstandungen des Bundesministeriums für Gesundheit nicht innerhalb der von ihm gesetzten Frist behoben, erläßt das Bundesministerium für Gesundheit die Richtlinien."
Die provokante Hoffnung auf eine Beitragssatzsenkung ergibt sich aus der möglichen Übertragung des aus BSG-Sicht für GKV-Leistungen notwendigen Wirksamkeitsnachweises nach den vom G-BA verwendeten Kriterien auf den existierenden Leistungskatalog. Folgt man nämlich versorgungswissenschaftlichen Schätzungen, dass über die Hälfte der diagnostischen und therapeutischen medizinischen Maßnahmen ohne vorliegenden Nutzen- und Wirksamkeitsnachweis zum Einsatz kommen, müsste davon zumindest ein Teil umgehend aus dem Leistungskatalog entfernt werden, ohne dass damit irgendwem ein gesundheitlicher Nachteil entsteht. Das Ergebnis wäre eine Beitragssenkung oder zusätzliche wirksame Leistungen.
Die insgesamt müden Bemühungen der gesundheitspolitischen Akteure in der politischen Administration und der GKV etwas gegen die bekannten Über- und Fehlversorgungen im deutschen Gesundheitswesen zu machen, lassen auch nach dem jetzigen BSG-Urteil wenig aus dieser Ecke erwarten. Die dann noch übrig bleibende Hoffnung auf die Rechtsprechung ist nicht hohl, aber wahrscheinlich zeitraubenderer als alle anderen Wege.
Zum Urteil des BSG "Az.: B 6 A 1/08 R Gemeinsamer Bundesausschuss ./. Bundesrepublik Deutschland" gibt es bisher nur die offizielle Medieninformation Nr. 16/09 des BSG. Es ist davon auszugehen, dass wegen der prinzipiellen Bedeutung des Urteils auch die Begründung des Gerichts veröffentlicht werden wird, die dann hoffentlich auf der Entscheidungen-Seite des BSG kostenlos zugänglich sein wird.
Bernard Braun, 7.5.09
Wie evident sind die evidenzbasierten Leitlinien der führenden kardiologischen Fachgesellschaften in den USA?
 Seitdem sich eminenzbasiertes Handeln immer mehr hinterfragen lassen muss, ob es wissenschaftlich verlässlich seine versprochene Wirkung nachweisen kann, gewinnen die Methoden und Kriterien der "evidence based medicine (EBM)" und darauf aufbauende Leitlinien und Empfehlungen eine ebenfalls wachsende Bedeutung in der Bewertung alter und neuer diagnostischer und therapeutischer Gesundheitsangebote.
Seitdem sich eminenzbasiertes Handeln immer mehr hinterfragen lassen muss, ob es wissenschaftlich verlässlich seine versprochene Wirkung nachweisen kann, gewinnen die Methoden und Kriterien der "evidence based medicine (EBM)" und darauf aufbauende Leitlinien und Empfehlungen eine ebenfalls wachsende Bedeutung in der Bewertung alter und neuer diagnostischer und therapeutischer Gesundheitsangebote.
Verwunderlich dabei ist, dass es bisher relativ wenige Einblicke in die Qualität und Evidenz der Leitlinien und Empfehlungen selber gab, und das Etikett "evidence-based" scheinbar per se Qualität zu gewährleisten schien.
Dies hat sich nun durch eine Studie verändert in der die Leitlinien des "American College of Cardiology" und der "American Heart Association" (ACC/AHA) für den Bereich der Herzerkrankungen auf den Prüfstand der Evidenzbasierung gestellt wurden und nach EBM-Kriterien bewertet wurden. Dabei handelt es sich um zwei Bewertungsklassen: Die Klassen von I (Definition: "Conditions for which there is evidence and/or general agreement that a given procedure or treatment is useful and effective") bis III (Definition: "Conditions for which there is evidence and/or general agreement that the procedure/treatment is not useful/effective, and in some cases may be harmful."), mit denen die Strenge oder Härte der Empfehlung bezeichnet werden und das so genannte "level of evidence (LOE)", das absteigend von A ("Data derived from multiple randomized clinical trials") nach C ("Consensus opinion of experts") anzeigt, welche Art von Forschungsdaten hinter der klassifizierten Therapie etc. steht.
Die ForscherInnen untersuchten die 53 Praxis-Leitlinien, die von ACC/AHA zwischen 1984 und September 2008 veröffentlicht wurden, die 22 kardiologische Behandlungsgebiete abdeckten und insgesamt 7.196 Empfehlungen enthielten.
Die wesentlichen ERgebnisse lauteten:
• In den Leitlinien, die in diesem Zeitraum mindestens einmal erneut bewertet worden waren,stieg die Anzahl von Empfehlungen signifikant um 48%.
• Was sich weniger deutlich veränderte war das Qualitäts- oder Evidenzniveau der Empfehlungen: Bereits einmal überprüfte Leitlinien stiegen vielfach von der Klasse III in die Klasse II auf. Der Anteil der Empfehlungen in der obersten Klasse I blieb aber während des Untersuchungszeitraums konstant.
• Unter den 1.305 Klasse I-Empfehlungen erreichten nur 245 (rd. 19%) das LOE-Niveau A, während 481 (37%) ein LOE von C hatten.
• Von den 2.711 Empfehlungen aus 16 publizierten Leitlinien für die überhaupt ein LOE-Wert berichtet wurde, erreichten 314 (12%) das A-Niveau, 1.246 (46%) aber nur das C-Level.
Zusammengefasst heißt dies, dass ein großer Anteil der "class I"-Empfehlungen der Fachgesellschaften zur Behandlung kardiovaskulärer Erkrankungen in den USA sich nur auf eine schmale und dünne Evidenzbasis oder auf Expertenmeinungen stützt.
Die Schlussfolgerung der Autoren des Kommentars "Reassessment of clinical practice guidelines: go gently into that good night" von Shaneyfelt TM und Centor RM (JAMA. 2009 Feb 25; 301(8):868, dass "clinicians and policy makers must reject calls for adherence to guidelines", ist etwas überzogen und berücksichtigt nicht, dass von Fall zu Fall auch ein niedriges Evidenzniveau für qualitätsgesichertes Handeln ausreichen kann.
Trotzdem gibt die Zunahme der Empfehlungen mit geringerer Evidenz Anlass über eine qualitative Verbesserung des Schreibens von Leitlinien intensiver nachzudenken.
Von dem Aufsatz "Scientific evidence underlying the ACC/AHA clinical practice guidelines" von Tricoci P, Allen JM, Kramer JM, Califf RM, Smith SC Jr. im US-Medizinjournal "Journal of American Medical Association (JAMA)" (JAMA 2009 vom 25. Februar; 301:831-41) gibt es kostenlos lediglich ein umfangreiches Abstract. Mehr über die "Classification of Recommendations and Level of Evidence" der US-Fachgesellschaften gibt es in dem in der Fachzeitschrift "Circulation" veröffentlichten und kostenlos zugänglichen "Manual for ACC/AHA Guideline Writing Committees Methodologies and Policies from the ACC/AHA Task Force on Practice Guidelines".
Bernard Braun, 7.4.09
GBE-Heft "Hypertonie" : Zu geringe Bekanntheit, unter- und fehlbehandelt, schlecht kontrolliert, unzureichende Lösungsvorschläge!
 Einer der führenden Risikofaktoren für Herz-Kreislauf-Erkrankungen ist die Hypertonie (Bluthochdruck). Herz-Kreislauf-Erkrankungen stellen in Deutschland mit 43 % (Stand 2007) die häufigste Todesursache dar. Bluthochdruck ist in Deutschland weit verbreitet und tritt nach Daten des Bundes-Gesundheitssurveys 1998 ungefähr bei jedem zweiten Erwachsenen zumindest vorübergehend auf (44 % der Frauen und 51 % der Männer im Alter von 18 - 79 Jahren).
Einer der führenden Risikofaktoren für Herz-Kreislauf-Erkrankungen ist die Hypertonie (Bluthochdruck). Herz-Kreislauf-Erkrankungen stellen in Deutschland mit 43 % (Stand 2007) die häufigste Todesursache dar. Bluthochdruck ist in Deutschland weit verbreitet und tritt nach Daten des Bundes-Gesundheitssurveys 1998 ungefähr bei jedem zweiten Erwachsenen zumindest vorübergehend auf (44 % der Frauen und 51 % der Männer im Alter von 18 - 79 Jahren).
In der jüngsten telefonischen Gesundheitsbefragung des Robert Koch-Instituts bejahten über 50 % der Teilnehmer über 65 Jahre die Frage "Hat ein Arzt bei Ihnen jemals Bluthochdruck/Hypertonie festgestellt?"
Hypertonie ist eine komplexe Gesundheitsstörung. Bei der häufigsten Form, der primären Hypertonie, geht man von einer Entstehung durch das Zusammenwirken erblicher Veranlagung mit verschiedenen Risikofaktoren aus. Zu den Risikofaktoren zählen insbesondere Übergewicht, hoher Kochsalzkonsum (bei gesteigerter Salzempfindlichkeit), Bewegungsmangel, hoher Alkoholkonsum - nach Schätzungen werden bis zu 30 % der Hypertoniefälle auf Alkoholkonsum zurückgeführt - sowie Umwelteinflüsse wie starke Lärmbelästigung oder psychosozialer Stress im Beruf.
Bluthochdruck ist aber nicht nur in der Bevölkerung weit verbreitet, sondern stellt auch einen wesentlichen Teil der alltäglichen ärztlichen Erfahrungspalette dar. Die Ergebnisse des Patienten-Arzt-Panels zur Morbiditätsanalyse (ADT-Panel, Behandlungsdaten von Patienten des GKV-Bereiches aus circa 450 Arztpraxen in der Kassenärztlichen Vereinigung Nordrhein) zeigen, dass die essentielle Hypertonie die häufigste Diagnose bei Allgemeinärzten sowie bei fachärztlichen und hausärztlich tätigen Internisten ist. Im 1. Quartal 2008 wurde bei 30,9 % aller Patienten von Allgemeinärzten dieser Region eine primäre Hypertonie diagnostiziert.
Da Bluthochdruck eine praktisch symptomlose Veränderung des körperlichen Geschehens ist, stellt allerdings der entdeckte Bluthochdruck mit Sicherheit nur einen Teil des tatsächlichen Geschehens dar. Ob umgekehrt ein Teil des in der Arztpraxis einmal gemessenen Bluthochdrucks nicht auf Messfehlern beruht oder der erhöhte Wert ausschließlich iatrogen ist, also auf einer temporären Aufregung des Patienten vor der Messung beruht, kann angenommen werden, ist aber schwierig zu quantifizieren.
Angesichts der gerade gezeigten Relevanz von Bluthochdruck mag es dann schon wundern, dass erst das 43. Heft der Gesundheitsberichtstattungs(GBE)-Reihe des Robert-Koch-Instituts (RKI) sich mit seiner Epidemiologie, Diagnostik, Therapie und Prävention beschäftigt.
Das nun aber im Dezember 2008 erschienene Heft beschäftigt sich auf 38 Seiten mit einer Fülle von Aspekten des Bluthochdrucks.
Schwerpunktmäßig betrachten und bewerten die drei Verfasserinnen, Katrin Janhsen, Helga Strube und Anne Starker, das Geschehen nach dem Bekanntheits-, dem Behandlungs- und dem Kontrollgrad der Hypertonie.
Dabei zeigt sich auf der Basis der Daten des Bundesgesundheitssurvey (BGS98) 1998 ein Missverhältnis zwischen entdeckter, behandelter und kontrollierter Hypertonie in der Bevölkerung. Danach hat bei 23,1 % der Befragten ein Arzt eine Hypertonie festgestellt - häufig durch Zufall -, 18,6 % erhalten eine Behandlung ihrer Hypertonie und 4,4 % gelten als kontrolliert hyperton. Das entspricht einer Kontrollrate unter den Hypertonikern (Anteil der kontrollierten Hypertoniker an den behandelten Hypertonikern) von nur 23,8 %.
Zumindest für die Zeit vor dem BGS98 zeigen die regionalen Daten der MONICA-(Monitoring Trends and Determinants in Cardiovascular Disease)Region Augsburg über den beobachteten 10-Jahres-Zeitraum (1984 - 1994) insgesamt keine oder lediglich geringe Veränderungen: Der Be-kanntheitsgrad der Hypertonie hat sich kaum verändert, der Behandlungsgrad hingegen erhöhte sich bei beiden Geschlechtern in geringem Maße. Der Kontrollgrad zeigte bei den Frauen eine leichte Verbesserung; bei den Männern blieb er nahezu unverändert.
Wird ein Bluthochdruck aber entdeckt und behandelt, zeigten deutsche Studien erhebliche qualitative Behandlungsdefizite:
In der Auswertung der WHO-MONICA-Daten für Bremen (Optional Study on Drugs) wurde festgestellt, dass etwa die Hälfte der Patienten, bei denen mittels Medikamenten keine Blutdruckkontrolle erreicht wurde, d.h. das Behandlungsziel verfehlt wurde, lediglich mit einem blutdrucksenkenden Wirkstoff behandelt wurde. Neben der Lebensstiländerung zur Reduktion vorhandener Risikofaktoren (z. B. Rauchen, Übergewicht) gehen die Leitlinien zur Therapie der Hypertonie davon aus, dass ein großer Teil der Patienten eine Kom-binationstherapie aus mehreren Wirkstoffen benötigt, um die gewünschten Zielblutdruckwerte zu erreichen. Bei den genannten Patienten wird demnach das verfügbare therapeutische Spektrum der medikamentösen Therapie nicht ausgeschöpft.
Dies hängt im Kern von Wissensdefiziten ab, welche die RKI-Autorinnen so zusammenfassen: "Die Studien zeigen aber auch, dass das Wissen und die Umsetzung von Leitlinien zur Diagnostik und Therapie der Hypertonie unzureichend sind. Allgemeine Schulungsmaßnahmen, wie z. B. die Verbesserung des Ernährungs- und Bewegungsverhaltens, wie auch andere verhaltensmedizinische Interventionen werden den Patienten zu selten angeboten und eingesetzt. Von der Möglichkeit, Patienten an dafür spezialisierte Dienste zu überweisen, machen Ärzte zu wenig Gebrauch. Auch bei der medikamentösen Hypertonietherapie bestehen Defizite. Allein durch eine Verringerung des Anteils therapierter, aber nicht kontrollierter Hypertoniker könnte das Risiko für die Hypertoniefolgen aber deutlich gesenkt werden. Der Sachverständigenrat für die konzertierte Aktion im Gesundheitswesen fordert daher eine stärkere Beachtung der Leitlinien bei der Therapie der Hypertonie."
Diese Kritik wird durch eine umfangreiche und verständliche Darstellung der mit dem Bluthochdruck assoziierten spezifischen Risiken und ihrer Therapiemöglichkeiten hinterlegt.
An praktischen Ansätzen, die von ihnen referierten Defizite lösen zu können, enthält das RKI-Heft mehrerlei: Zum einen betonen die Autorinnen insbesondere die für einen höheren Entdeckungs- oder Bekanntheitsgrad große Bedeutung der nach dem SGB V jedem über 35 Jahre alten GKV-Versicherten zustehenden so genannten "Gesundheitsuntersuchung ab 35". Aus ihrer Sicht ist diese Untersuchung "ein umfassender systematischer Ansatz der Primärprävention".
Auf gesellschaftlicher Ebene heben sie die Bedeutung des Eckpunktepapier "Gesunde Ernährung und Bewegung - Schlüssel für mehr Lebensqualität" der Bundesregierung hervor, das eine Vielzahl der bereits bestehenden vielfältigen Initiativen in einer nationalen Strategie für die Bereiche Ernährung und Bewegung zusammenzuführen und fortzuentwickeln versucht. Wichtig ist in diesem Zusammenhang ebenfalls der im Juni 2008 von den Bundesministerien für Ernährung, Landwirtschaft und Verbraucherschutz sowie für Gesundheit entwickelte "Nationale Aktionsplan zur Prävention von Fehlernährung, Bewegungsmangel, Übergewicht und damit zusammenhängenden Krankheiten".
Dass die zitierten Forderungen bzw. Appelle von Sachverständigen oder noch so große und medienwirksamen nationalen Pläne alleine, d.h. ohne genaue Kenntnis der mit Sicherheit komplexen Ursachen der erkannten Nichtbeachtung wichtiger Erkenntnisse bei einem alltäglich so häufig existierenden Handlungsanlass, nutzlos sind, sollte aber langsam auch in der politiknahen Beratung und der Politik selber zur Kenntnis genommen und vorrangig angegangen werden. Dabei wird unterstellt, dass es sich bei den Mängeln nicht oder zumindest nicht vorrangig um die Folgen von "Dummheit" oder "Faulheit" bespielsweise der so handelnden Ärzte handelt.
Ohne hier auf die zum Teil problematischen Inhalte dieser Initiativen im Detail eingehen zu wollen und zu können (z.B. sieht die Evidenz für den Nutzen einiger Kernelemente der in den regierungsoffiziellen Aktionsplänen dort propagierten Interventionen im Bereich Bewegung und Ernährung keineswegs eindeutig aus), liegt ihren praktischen Schritten eben eben nicht eine Analyse zugrunde, warum und wie es zu den erkannten und weitgehend konsensualen Mängeln und zum partiellen Therapieversagen auf Arzt- und Patientenseite kommt und wie dies verhindert werden kann. Hier wird man den Verdacht nicht los, dass die Darstellung auch stark den Interessen des staatlich-politischen Auftraggebers RKI folgt.
Auch wenn es aber zum Beispiel gelänge, den mit rund 20% niedrigen Nutzungsgrad der Gesundheitsuntersuchung anzuheben, könnte dies ohne begleitende Veränderungen bedeuten, dass zwar möglicherweise mehr Personen mit Bluthochdruck entdeckt, diese dann aber ähnlich defizitär behandelt werden wie es bereits geschieht. Hinzu kommt das bisherige Fehlen einer systematischen Evaluation dieser seit einigen Jahren angebotenen Vorsorgeuntersuchung und die gegen einige ihrer diagnostischen Standardtools (z.B. der bei Angina pectoris geringe prädiktive Nutzen von EKGs) geäußerten Zweifel an Verlässlichkeit und Nutzen.
Das Heft gliedert sich in die jeweils materialreiche und sehr verständlich verfassten Kapitel Krankheitsbild, Epidemiologie, Risiko- und Begleitfaktoren, präventive und therapeutische Maßnahmen, Versorgungsangebote, Inanspruchnahme des Versorgungssystems und Kosten auf.
Das komplette GBE-Heft "Hypertonie" kann als PDF-Datei heruntergeladen werden oder schriftlich kostenlos bestellt werden (Robert Koch-Institut, GBE, General-Pape-Straße 62, 12101 Berlin, E-Mail: gbe@rki.de, Fax: 030-18754-3513).
Bernard Braun, 18.12.08
"Knowing" und "action": Was fördert oder hemmt die Compliance von Ärzten leitliniengerecht zu handeln?
 Liest man die Ergebnisse von Studien über die Orientierung bzw. die meist weitverbreitete Nichtbeachtung der Empfehlungen von Leitlinien zur evidenzbasierten Diagnostik und Therapie bzw. Versorgungsprozessen verbreiteter Erkrankungen, drängt sich die Frage auf, woran dies liegt. Neben der Unkenntnis der entsprechenden Leitlinien bei Ärzten, ärztlichen Argumenten gegen die damit angeblich aufgezwungene "Kochbuch- oder Kassenmedizin" oder gar dem Verdacht einer gewissen Weiterbildungsfaulheit eines Teils der Ärzte, gibt es auch die Vermutung, dass vor allem Ärzte, die an den Universitäten oder in Lehrkrankenhäusern im Bereich kognitiver Fähigkeiten schlecht ausgebildet wurden, eher selten Leitlinien kennen und anwenden, sich ihre kognitiv gut qualifizierten KollegInnen dagegen wesentlich besser an derartigen Empfehlungen orientieren.
Liest man die Ergebnisse von Studien über die Orientierung bzw. die meist weitverbreitete Nichtbeachtung der Empfehlungen von Leitlinien zur evidenzbasierten Diagnostik und Therapie bzw. Versorgungsprozessen verbreiteter Erkrankungen, drängt sich die Frage auf, woran dies liegt. Neben der Unkenntnis der entsprechenden Leitlinien bei Ärzten, ärztlichen Argumenten gegen die damit angeblich aufgezwungene "Kochbuch- oder Kassenmedizin" oder gar dem Verdacht einer gewissen Weiterbildungsfaulheit eines Teils der Ärzte, gibt es auch die Vermutung, dass vor allem Ärzte, die an den Universitäten oder in Lehrkrankenhäusern im Bereich kognitiver Fähigkeiten schlecht ausgebildet wurden, eher selten Leitlinien kennen und anwenden, sich ihre kognitiv gut qualifizierten KollegInnen dagegen wesentlich besser an derartigen Empfehlungen orientieren.
Ob dies zutrifft blieb zunächst interessíerten Spekulationen überlassen, kann aber nach einer jetzt gerade Studie mit us-amerikanischen Jungärzten etwas präziser beantwortet werden.
Die Studie "Association between maintenance of certification examination scores and quality of care for Medicare beneficiaries" in dem angesehenen Fachjournal Archives of Internal Medicine (14. Juli 2008 168 [13]: 1396-1403) untersuchte nun ob und wenn ja, welche Verbindungen zwischen der Prüfungsleistung von Allgemeinmedizinern bei Prüfungen des "American Board of Internal Medicine (ABIM)" zum Erhalt der Zulassung bzw. zur "recertification" als Internist und dem Erbringen von medizinischer Versorgung nach Leitlinien bei Medicare-Patienten bestehen. Alle Internisten müssen in den USA seit den 1990er Jahren alle 10 Jahre das "maintenance of certification" (MOC)-Programm durchlaufen, um weiter zur Behandlung zugelassen zu bleiben. Das Rezertifizierungsprogramm umfasst drei Module der internistischen Medizin mit je 60 Fragen pro Modul.
Dazu wurde zwischen 2002 und 2003 eine Studienkohorte von 3.602 allgemeinärztlich für 220.340 Medicare-Patienten tätige Gruppe von Internisten hinsichtlich ihrer kognitiven Fähigkeiten und der leitliniengerechten Behandlung von DiabetikerInnen, Herz-Kreislaufpatienten und Frauen, die berechtigt waren, am Mammographie-Screeningprogramm teilzunehmen untersucht. Die Ärzte hatten ihre erste Zulassung als Internist zwischen den Jahren 1990 und 1995 erhalten.
Für die hier ausgewählten Erkrankungen gibt es hochkonsensuale Leitlinien-Maßnahmen wie beispielsweise die jährlichen Fuß- und Augenuntersuchungen für DiabetikerInnen wie die mindestens zweimal jährliche Bestimmung ihres HbA1c-Wertes oder die Untersuchung von Lipidwerten bei Herz-Kreislaufkranken.
Die ausgewählten Ärzte wurden je nach ihrer Leistung bei dem vorrangig die kognitiven Fähigkeiten messenden MOC-Programm in vier Gruppen eingeteilt. Aus den Routinedaten von Medicare wurden die Informationen über die ausgewählten Behandlungsprofile gewonnen und in Verbindung mit dem Niveau der kognitiven Fähigkeiten gebracht.
Die Ergebnisse sahen wie folgt aus:
• Ärzte, die im obersten Viertel einer Skala der im Rezertifizierungstest gemessenen kognitiven Fähigkeiten liegen, praktizieren bei DiabtikerInnen eine bessere leitliniengerechte Medizin als das unterste Viertel der kognitiv gering Qualifizierten (Odds ratio: 1,17). Die Compliancerate der Ärzte für die Durchführung aller drei durch Leitlinien empfohlenen Diabetestests unterschied sich statistisch hochsignifikant (p<0,001) zwischen dem besten und schlechtesten Viertel der Ärzte um 9,3 Prozentpunkte.
• Ähnliches trifft auch auf den Umgang mit Mammographie-Berechtigungen zu, bei dem mit einer Oddsratio von 1,14 Ärzte aus dem obersten Qualifikationsviertel ins Hintertreffen geraten können. Die Complianceraten unterschieden sich bei der Mammographie um 8,6 Prozentpunkte.
• Bei der Durchführung von Lipidtests bei Patienten mit kardiovaskulären Erkrankungen gab es keine Unterschiede zwischen den Ärzten mit höchsten oder niedrigsten kognitiven Fähigkeiten (Odds ratio: 1,00).
• Im Moment gilt ferner, dass diese Patienten wesentlich auf das Funktionieren materieller Anreize angewiesen und erpicht sind.
• Die Ergebnisse wurden nach Anzahl von Patienten mit den drei Krankheiten bzw. Behandlungsanforderungen und einer Reihe von möglichen Verzerrungseffekten (z. B. adjustíert nach dem Alter der Ärzte und Patienten, der Frequenz der Arztbesuche, der Komorbidität, den ethnischen Charakteristika, der Ausbildungsgeschichte und dem Typ der Arztpraxis) adjustiert.
• Interessant sind auch bereits einige der strukturellen Unterschiede zwischen den unterschiedlich qualifizierten Ärzte: So arbeiten 32 % der Ärzte mit dem niedrigsten kognitiven Niveau in Einzelpraxen, etwas, was ihre KollegInnen mit dem höchsten Niveau nur zu 10,7 % tun. Während 54,5 % der Ärzte im unteren Quartil ihre Erstprüfung zur Zulassung beim ersten Anlauf schafften, gelang dies 97,3 % der Angehörigen des oberen Quartils.
Die Schlussfolgerung der Forscherinnen lautet: "Our findings and those of other studies suggest that cognitive skill is an important foundational compentency, one that is essential to facilitate other care activities."
Offen lässt die Studie aber auch, welche anderen subjektiven oder auch objektiven, organisatorischen Bedingungen diese Zurückhaltung bei der Anwendung einfachster und anerkanntester Behandlungselemente fördern. Dies ist auch deshalb eine wichtige Frage, weil die genannten Unterschiede gemessen am Gesamtniveau der Leitlinientreue aller Ärzte nur mäßig sind. Die Häufigkeit mit der die drei Diabetes-Behandlungsempfehlungen befolgt werden, schwankt nämlich zwischen dem Minimum von 30,5 % bei den Ärzten am unteren Ende der Skala der kognitiven Fähigkeiten und dem Maximum von 39,8 % bei den am oberen Ende positionierten. Dies bedeutet, dass auch 60,2 % der US-Internisten mit dem höchsten kognitiven Fähigkeitslevel keine leitliniengerechte Diabetikerbehandlung praktizieren.
Etwas besser, aber keineswegs befriedigend sieht es bei der Mammographie mit einem Minimum von 50,9 % und einem Maximum der Compliance von 59,5 % aus. Der Wert bei den Fettstofftests liegt durchweg bei 76,0 bzw. 76,1 %.
Auch angesichts einiger selbst eingeräumten Begrenzungen dieser Studie (z. B. keine Messung der Ergebnisqualität, Konzentration auf eine relativ junge Ärztegruppe) und den möglichen Bedenken gegen die Messung und Bewertung kognitiver Fähigkeiten mit schriftlichen Tests ist daher den ForscherInnen auch zuzustimmen, dass weiterer Forschungsbedarf besteht.
Die eher beiläufig nachgewiesene insgesamt relativ geringe Bedeutung kognitiver Fähigkeiten für die Leitlinientreue von Ärzten relativiert aber auch die Hoffnung, allein oder vorrangig durch kognitiv orientierte Weiterbildungsprogramme oder gar einfache Appelle wesentlich mehr Ärzte zur Orientierung an Leitlinien bewegen zu können.
Von der Studie "Association between maintenance of certification examination scores and quality of care for Medicare beneficiaries" von Eric Holmboe et al. gibt es kostenfrei lediglich ein Abstract.
Bernard Braun, 17.9.2008
Die Umsetzung von Leitlinien in der ärztlichen Praxis: Studie zeigt in England noch sehr große Defizite
 Dass die Befolgung medizinischer Leitlinien in der ärztlichen Praxis oftmals sehr unzulänglich ist, wird zumeist nur am Beispiel einzelner Erkrankungen und Therapiemethoden deutlich. Eine jetzt im "British Medical Journal" veröffentlichte Studie hat sich an das Unternehmen heran getraut, für eine große Zahl von Erkrankungen und Indikationen zu überprüfen, ob in englischen Arztpraxen nach wissenschaftlicher Evidenz vorgegangen wird. Das Ergebnis war recht ernüchternd: In nicht einmal zwei Drittel der Fälle (62%) bekamen Patienten auch die diagnostischen oder therapeutischen Leistungen, die nach dem Stand der Forschung als sinnvollsten und erfolgversprechendsten gelten.
Dass die Befolgung medizinischer Leitlinien in der ärztlichen Praxis oftmals sehr unzulänglich ist, wird zumeist nur am Beispiel einzelner Erkrankungen und Therapiemethoden deutlich. Eine jetzt im "British Medical Journal" veröffentlichte Studie hat sich an das Unternehmen heran getraut, für eine große Zahl von Erkrankungen und Indikationen zu überprüfen, ob in englischen Arztpraxen nach wissenschaftlicher Evidenz vorgegangen wird. Das Ergebnis war recht ernüchternd: In nicht einmal zwei Drittel der Fälle (62%) bekamen Patienten auch die diagnostischen oder therapeutischen Leistungen, die nach dem Stand der Forschung als sinnvollsten und erfolgversprechendsten gelten.
Die Studie basiert auf Interviews mit insgesamt 8.688 Teilnehmern an einer Längsschnittstudie, die allesamt 50 Jahre oder älter waren. Bei ihnen wurde im Interview zunächst festgestellt, ob Gesundheitsbeschwerden oder chronische Erkrankungen vorlagen, wie zum Beispiel Harn-Inkontinenz, Diabetes, Osteoarthritis, Depression oder Bluthochdruck. Wenn dies der Fall war, wurde weitergefragt, ob auch bestimmte diagnostische Verfahren oder Behandlungsmethoden durchgeführt wurden. Dabei handelte es sich durchweg um Qualitäts-Indikatoren, die in England von medizinischen Fachgesellschaften und Gesundheitsministerium aufgrund ihrer Evidenz als zwingend erforderlich definiert worden waren. Als Beispiele für solche Qualitätsindikatoren erwähnen die Forscher bei Diabetes mellitus, dass zumindest einmal jährlich der Hämoglobin-Wert (HbA1c) oder der Fruktosamin-Spiegel gemessen und b) eine Untersuchung der Füße durchgeführt werden sollte, sofern der Patient 50 Jahre oder älter ist.
Insgesamt 39 solcher Indikatoren berücksichtigten die Wissenschaftler für ihre Studie. In der Auswertung der Ergebnisse zeigte sich dann eine große Streuung: Während einige Indikatoren in über 80% der Fälle auch in der Praxis berücksichtigt werden, ist dies bei anderen eher die Ausnahme. Im Einzelnen zeigten sich folgende Befunde:
• Leitlinien, deren Befolgung in England auch finanziell vergütet wird, werden zu 75% eingehalten, ist dies nicht der Fall, dann nur zu 58%.
• Im Bereich Screening und Prävention ist eine hohe Leitlinientreue zu beobachten (80%), im Bereich Diagnostik und Therapie liegen die Werte mit 60% bzw. 64% deutlich niedriger.
• Auch im Hinblick auf einzelne Erkrankungen gibt es große Unterschiede. Bei ischämischen Herzerkrankungen, Hörproblemen, Schmerzmanagement und Diabetes sind recht hohe Einhaltungsquoten von über 70% zu finden. Sehr niedrig hingegen liegen die Werte bei Stürzen (44%) und Osteoarthritis (29%).
• Bei geriatrischen Fällen liegt die Beachtung von Qualitätsindikatoren niedriger (57%) als bei allgemeinmedizinischen Fällen (74%).
• Der Durchschnittswert für alle Indikatoren liegt bei 62%.
Die Studie ist hier im Volltext kostenlos nachzulesen: Nicholas Steel u.a.: Self reported receipt of care consistent with 32 quality indicators: national population survey of adults aged 50 or more in England (BMJ Published 14 August 2008, doi:10.1136/bmj.a957)
Gerd Marstedt, 15.9.2008
Die journalistische Berichterstattung über neue Medikamente, Diagnose- und Therapiemethoden ist überwiegend mangelhaft
 Die Entwicklung evidenzbasierter medizinischer Leitlinien und Therapieempfehlungen macht deutliche Fortschritte und das Kriterium der Evidenz wird in wissenschaftlichen und medizinischen Kreisen kaum noch angezweifelt. Weniger Fortschritte hingegen gibt es zu vermelden, was eine evidenzbasierte journalistische Berichterstattung über neue Medikamente und Gesundheitsprodukte, Diagnose- und Therapiemethoden anbetrifft. Die unabhängige Health News Review Organisation bemüht sich seit einigen Jahren um eine seriöse und wissenschaftlich fundierte Berichterstattung in den Medien über medizinische Themen, insbesondere solche, die einen deutlichen Fortschritt durch neue Therapien oder Arzneimittel suggerieren. Zu diesem Zweck rezensiert sie Medienberichte und veröffentlicht die Kritik auf ihrer Website. Eine Zwischenbilanz nach 500 Rezensionen hat jetzt gezeigt, dass die große Mehrzahl der begutachteten Berichte (62-77%) Defizite aufweist, was bestimmte Kriterien anbetrifft wie Evidenzbasierung, Erwähnung von Risiken und Nebenwirkungen, Information über alternative medizinische Vorgehensweisen.
Die Entwicklung evidenzbasierter medizinischer Leitlinien und Therapieempfehlungen macht deutliche Fortschritte und das Kriterium der Evidenz wird in wissenschaftlichen und medizinischen Kreisen kaum noch angezweifelt. Weniger Fortschritte hingegen gibt es zu vermelden, was eine evidenzbasierte journalistische Berichterstattung über neue Medikamente und Gesundheitsprodukte, Diagnose- und Therapiemethoden anbetrifft. Die unabhängige Health News Review Organisation bemüht sich seit einigen Jahren um eine seriöse und wissenschaftlich fundierte Berichterstattung in den Medien über medizinische Themen, insbesondere solche, die einen deutlichen Fortschritt durch neue Therapien oder Arzneimittel suggerieren. Zu diesem Zweck rezensiert sie Medienberichte und veröffentlicht die Kritik auf ihrer Website. Eine Zwischenbilanz nach 500 Rezensionen hat jetzt gezeigt, dass die große Mehrzahl der begutachteten Berichte (62-77%) Defizite aufweist, was bestimmte Kriterien anbetrifft wie Evidenzbasierung, Erwähnung von Risiken und Nebenwirkungen, Information über alternative medizinische Vorgehensweisen.
Dass viele Medien Meldungen von Forschungsergebnissen über "gesunde" oder "risikosenkende" Vitamine, Nahrungs- und Genussmittel ohne jede Kontrolle und Nachprüfung der Hintergründe, der Datenbasis und ihrer wissenschaftlichen Seriosität übernehmen, ist nicht neu (vgl. "Mit Rotwein und Kaffee, Walnuss und Olivenöl ein bißchen Gesundheit naschen").
Eine akribische und zugleich wissenschaftlich undierte Bilanz solcher Medienberichte leistet die unabhängige Einrichtung "Health News Review Organisation", die seit zwei Jahren ungefähr 500 Berichte rezensiert hat, in denen ein medizinischer Fortschritt durch neue Medikamente, Diagnose- oder Therapiemethoden behauptet wurde. Jeweils zwei unabhängige, journalistisch erfahrene Wissenschaftler bewerten dazu die Artikel nach insgesamt 10 Kriterien wie unter anderem: Gibt es eine hinreichende wissenschaftliche Evidenz für den behaupteten Fortschritt auf der Basis methodisch fundierter Studien? Werden mögliche Risiken und Nebenwirkungen erwähnt? Wird ein "Disease Mongering" vermieden, also werden normale Befindlichkeiten und Beschwerden nicht zu Krankheiten erklärt? Wird eine eigenständige Recherche durchgeführt und nicht nur auf Meldungen von Nachrichtenagenturen vertraut? Wird auch über die Kosten berichtet?
Je nach Erfüllung dieser Kriterien erhalten die Berichte dann eine Gesamtnote von 0 bis 5 Sternen, der Artikel wird mitsamt der detaillierten Bewertung dann auf der Website von Health News Review Org veröffentlicht. In einer Zwischenbilanz, die jetzt in der Open Access Zeitschrift "PLOS Medicine" veröffentlicht wurde, hat sich nun gezeigt, dass nur etwa ein Drittel der bislang rezensierten 500 Berichte tatsächlich zufriedenstellend war und die Anforderungen an einen fundierten und seriösen Bericht erfüllte. Am häufigsten zeigten sich folgende Mängel:
• In 77% der Berichte fehlten Informationen zu den Kosten
• 72% machten keine quantitativen Angaben zu den Vorteilen oder Effekten der besprochenen Verfahren
• 67% verschwiegen Hinweise über Risiken und Nebenwirkungen
• In 65% der Artikel gab es keine Hinweise, wie methodisch fundiert und evidenzbasiert die Verfahren sind
• 62% ließen Informationen über schon bestehende Alternativen außen vor.
Der Aufsatz bringt auch eine Reihe von Beispielen für besonders kritikwürdige Berichte, so zum Beispiel ein Bericht der NBC, der ein typisches Disease Mongering betreibt für Beschwerden wie Haarausfall, Schuppen und Schlafstörungen. Auf der anderen Seite werden auf der Website von Health News Review Org auch alle Artikel und Rezensionen präsentiert, so dass man auch besonders herausragende Positivbeispiele für Wissenschaftsjournalismus nachlesen kann.
Der Aufsatz in der Zeitschrift PLOS Medicine ist hier im Volltext kostenlos verfügbar: Gary Schwitzer How Do US Journalists Cover Treatments, Tests, Products, and Procedures? An Evaluation of 500 Stories (PLoS Med 5(5): e95 doi:10.1371/journal.pmed.0050095)
Gerd Marstedt, 11.8.2008
Früherkennung von Prostatakrebs durch den PSA-Test: Schaden ja, Nutzen nein
 In Deutschland und in anderen Ländern wird das PSA-Screening zur Früherkennung des Prostatakarzinoms in großem Umfang durchgeführt. Eine der Folgen davon ist der Anstieg von Krebsneuerkrankungen bei Männern (vgl. Krebs in Deutschland, S.11) durch Überdiagnose, d.h. durch Entdeckung von Krebs, der wegen seines langsamen Wachstums nie zu einem Gesundheitsproblem geworden wäre. Belastbare Evidenz für den Nutzen des PSA-Screenings - Senkung der Sterblichkeit, Verlängerung der Lebenserwartung, Verbesserung der Lebensqualität - liegt nicht vor (Cochrane Review Screening for prostate cancer).
In Deutschland und in anderen Ländern wird das PSA-Screening zur Früherkennung des Prostatakarzinoms in großem Umfang durchgeführt. Eine der Folgen davon ist der Anstieg von Krebsneuerkrankungen bei Männern (vgl. Krebs in Deutschland, S.11) durch Überdiagnose, d.h. durch Entdeckung von Krebs, der wegen seines langsamen Wachstums nie zu einem Gesundheitsproblem geworden wäre. Belastbare Evidenz für den Nutzen des PSA-Screenings - Senkung der Sterblichkeit, Verlängerung der Lebenserwartung, Verbesserung der Lebensqualität - liegt nicht vor (Cochrane Review Screening for prostate cancer).
Eine neue systematische Übersichtsarbeit (Annals of Internal Medicine, 18.3.2008) über 18 randomisierte kontrollierte Studien und 473 Beobachtungsstudien verdeutlicht jedoch das Wissen über die schädlichen Folgen der Behandlung des Prostatakarzinoms im Frühstadium. Auch hier weisen die Autoren jedoch auf den Mangel an belastbarer Evidenz hin, insbesondere für das durch PSA-Bestimmung entdeckte Prostatakarzinom. Die Qualität vieler Studien sei niedrig, viele klinisch wichtige Fragen seien überhaupt noch nicht durch randomisierte kontrollierte Studien untersucht, wie z.B. Kryotherapie, Brachytherapie, Protonenbestrahlung und primäre Androgensuppression - trotz verbreiteter Anwendung.
Der Stand des Wissens über das Auftreten von Impotenz und Harninkontinenz lautet folgendermaßen:
• Impotenz tritt nach radikaler Prostataentfernung bei 58 Prozent der Männer auf, nach Bestrahlung bei 43 Prozent und nach Hormonbehandlung (Androgenunterdrückung) bei 86 Prozent.
• Harninkontinenz ist nach operativer Prostataentfernung bei 35 Prozent der Männer, nach Bestrahlung bei 12 Prozent und nach Hormonbehandlung bei 11 Prozent zu erwarten. Diesen erwiesenen relevanten Schäden steht - wie gesagt - nach heutigem Wissensstand keinerlei erwiesener Nutzen gegenüber.
• Systematische Übersichtsarbeit zur Behandlung des Prostatakarzinoms im Frühstadium: Timothy J. Wilt u.a.: Systematic Review: Comparative Effectiveness and Harms of Treatments for Clinically Localized Prostate Cancer. Annals of Internal Medicine, 18.3.2008 Abstract
• Systematische Übersichtsarbeit (Cochrane Review) zur Früherkennung des Prostatakarzinoms durch PSA-Untersuchung, 2006 D Ilic u.a.: Screening for prostate cancer. Abstract
• Krebs in Deutschland 2003-2004 Häufigkeiten und Trends. Gesundheitsberichterstattung des Bundes. 6. Auflage, 19.2.2008
David Klemperer, 15.4.2008
Die Langsamkeit der Verbreitung von evidentem Handeln - Beispiel: Komplikationen mit venösen Thrombosen im Krankenhaus
 Zwischen rund 40 und 60% der Krankenhauspatienten haben das Risiko einer so genannten "venösen thromboembolischen" oder auch VTE-Komplikation. Eine der Varianten der VTE, die Lungenembolie, verursacht in den USA zwischen 5 und 10% der Todesfälle bei stationär behandelten Patienten und ist damit eine der größten vermeidbaren Todesursachen. Seit 15 Jahren gibt es deshalb weltweit unwidersprochen und mehrfach bestätigt wirksame evidenzbasierte Richtlinien zur Prophylaxe des VTE-Risikos.
Zwischen rund 40 und 60% der Krankenhauspatienten haben das Risiko einer so genannten "venösen thromboembolischen" oder auch VTE-Komplikation. Eine der Varianten der VTE, die Lungenembolie, verursacht in den USA zwischen 5 und 10% der Todesfälle bei stationär behandelten Patienten und ist damit eine der größten vermeidbaren Todesursachen. Seit 15 Jahren gibt es deshalb weltweit unwidersprochen und mehrfach bestätigt wirksame evidenzbasierte Richtlinien zur Prophylaxe des VTE-Risikos.
Trotzdem gibt es immer noch in vielen Ländern oder Einrichtungen weder einen Überblick oder Vorstellung wie hoch das Risiko ist noch was man dagegen prophylaktisch tun kann. Dies ist jedenfalls das Ergebnis der so genannten ENDORSE-Studie (Epidemiologic International Day for the Evaluation of Patients at Risk for Venous Thromboembolism in the Acute Hospital Care Setting), die es sich als internationale Querschnittsstudie zum Ziel gesetzt hatte, die Verbreitung des VTE-Risikos in den Notaufnahmemaßnahmen zu bewerten und den Anteil der Risikopatienten zu bestimmen, die eine wirksame Prophylaxe erhielten.
Unter der Leitung von Ander Cohen von der Gefäßmedizin am Kings College London und Ajay Kakkar von der Barts and the London School of Medicine and Dentistry untersuchte eine Forschergruppe alle stationären Patienten in 358 Krankenhäusern aus 32 Ländern, die im Alter von 40 oder mehr Jahren in einer Krankenstation, oder jene, die im Alter von 18 oder mehr Jahren in einer chirurgischen Abteilung behandelt wurden. Die Bewertung des VTE-Risikos der Patienten und des Einsatzes prophylaktischer Maßnahmen erfolgte auf Basis des Krankenhaus-Kurvenblatts.
Die zuletzt im Jahr 2004 überarbeiteten wissenschaftlich untermauerten Richtlinien des American College of Chest Physicians (ACCP) dienten der Bewertung des VTE-Risikos und der Feststellung, ob Patienten die empfohlene Prophylaxe erhielten. Zu den dort empfohlenen Maßnahmen gehören vor allem der Einsatz gerinnungshemmende Medikamente sowie mechanische Methoden wie apparative intermittierende Kompressionen (AIK) und Thromboseprophylaxestrümpfe.
Die ForscherInnen stellten dabei Folgendes fest:
• Von den 68.183 erfassten Patienten wurden 30.827 (45%) in der Chirurgie und 37.356 (55%) in einer allgemeinen Krankenstation behandelt. Anhand der ACCP-Kriterien hatten 35.329 Patienten (51,8%; Länderwerte zwischen 35,6 und 72,6%) ein VTE-Risiko, darunter 19.842 (64,4%; Länderwerte zwischen 63,8 und 64,9%) Chirurgiepatienten und 15.487 (41,5%; Länderwerte zwischen 21,1 und 71,2%) allgemeine Patienten. Von den risikobelasteten Chirurgiepatienten erhielten 11.613 (58,5%; Länderwerte zwischen 0,2 und 92,1%) eine ACCP-empfohlene VTE-Prophylaxe im Vergleich zu den 6.119 (39,5%; Länderwerte zwischen 38,7 und 70,4%) der risikobelasteten allgemeinen Patienten. Nur etwas mehr als die Hälfte aller Patienten mit einem VTE-Risiko wurden also dagegen leitliniengerecht behandelt.
• Der Anteil der die ACCP-empfohlene VTE-Prophylaxe erhaltenden Patienten variierte erheblich zwischen den 32 Ländern: Beispielsweise waren die Länder mit dem höchsten Anteil der allgemeinen Risikopatienten, die eine Prophylaxe erhalten Deutschland (70%), Spanien (64%) und Kolumbien (64%). Jene mit dem geringsten Anteil waren Bangladesh (3%), Thailand (4%) und Rumänien (18%). In dieser Kategorie lagen die USA bei 48% und Großbritannien bei nur 37%. Risikopatienten aus der Chirurgie wurden am besten wiederum in Deutschland (92%), Ungarn (87%) und nochmals Spanien (82%) versorgt; während wiederum Bangladesh und Thailand (beide 0,2%) sowie Pakistan (10%) das Schlußlicht bildeten. Großbritannien erreichte hier 74% und die USA 71%.
• Obwohl es ein Gefälle der Behandlungsqualität von eher reichen zu eher armen Ländern gibt, folgt die Behandlungshäufigkeit nicht zwangsläufig einem fallenden Einkommensgradienten - wie etwa ein Teil der Empirie in den angelsächsischen Ländern zeigte.
Trotz der möglichen Verzerrungen der untersuchten Stichprobe (eher aber ins zu Positive) besteht kein Zweifel, dass die ermittelten Verhältnisse verallgemeinerbar sind.
Außer Hinweisen auf einzelne "models of good practice" wie standardisierten Risikobewertungsanalysen und Erinnerungs- und Alarmsystemen an "vergessene" Prophylaxemaßnahmen, findet sich auch hier wenig, was gegen die extrem langsame Implementation evidenter und überschaubarer Maßnahmen getan werden kann oder wie der Einsatz derartiger Maßnahmen ausgedehnt werden kann. Der Hinweis, dass auch andere Fachgesellschaften diese Leitlinien explizit übernehmen und befürworten sollten, ist sicherlich etwas hilfreich, geht aber wahrscheinlich an der Wirklichkeit der blockierenden Bedingungen vorbei.
Zu dem Aufsatz "Venous thromboembolism risk and prophylaxis in the acute hospital care setting (ENDORSE study): a multinational cross-sectional study" von Cohen et al. in der Fachzeitschrift "The Lancet" (2008; 371: 387-394) gibt es kostenlos ein Abstract.
Bernard Braun, 2.2.2008
Medizinische Leitlinien auf dem Weg in die ärztliche Praxis: Neu entdeckte Hürden und Stolpersteine
 Dass eine Befolgung von Leitlinien in der Therapie zu einer besseren Versorgungsqualität führen kann, haben etliche Studien in der letzten Zeit eindrucksvoll gezeigt. Leider dokumentieren viele Studien jedoch auch, dass Leitlinien auf dem Weg in die ärztliche Praxis eine Vielzahl von Hürden und Stolpersteinen überwinden müssen, Barrieren, die teilweise bei der Erstellung der Leitlinien durchaus vermeidbar wären. So hat jetzt eine französische Studie bei Gastroenterologen (Magen-Darm-Spezialisten) gezeigt, dass die Einschätzung der Vertrauenswürdigkeit von Leitlinien nur sehr begrenzt davon abhängt, wie fundiert und evidenz-basiert diese sind. Eine sehr viel größere Rolle spielt demgegenüber, wer als Verfasser und Herausgeber genannt wird.
Dass eine Befolgung von Leitlinien in der Therapie zu einer besseren Versorgungsqualität führen kann, haben etliche Studien in der letzten Zeit eindrucksvoll gezeigt. Leider dokumentieren viele Studien jedoch auch, dass Leitlinien auf dem Weg in die ärztliche Praxis eine Vielzahl von Hürden und Stolpersteinen überwinden müssen, Barrieren, die teilweise bei der Erstellung der Leitlinien durchaus vermeidbar wären. So hat jetzt eine französische Studie bei Gastroenterologen (Magen-Darm-Spezialisten) gezeigt, dass die Einschätzung der Vertrauenswürdigkeit von Leitlinien nur sehr begrenzt davon abhängt, wie fundiert und evidenz-basiert diese sind. Eine sehr viel größere Rolle spielt demgegenüber, wer als Verfasser und Herausgeber genannt wird.
Die 100 befragten Magen-Darm-Spezialisten bewerteten Leitlinien als zuverlässig:
• zu 65 Prozent, wenn sie von der Französischen Fachgesellschaft für Gastro-Enterologie stammten,
• zu 12 Prozent, wenn sie von staatlichen französischen Gesundheitsverbänden kamen,
• und nur zu 1 Prozent, wenn Pharma-Unternehmen sie veröffentlichten.
Eine von externen Wissenschaftlern vorgenommene Evidenzbasierung - nur als Bilanz von Forschungsstudien - galt bei den Studienteilnehmern auch in geringerem Maße als Beleg der Vertrauenswürdigkeit, als wenn die Leitlinien in Konferenzen von Spezialisten diskutiert und verabschiedet worden waren. Die Verfasser der Studien schließen daraus, dass bei der Herausgabe von Leitlinien die betroffenen medizinischen Fachgesellschaften sehr viel mehr als bislang beteiligt werden sollten.
Zur Studie gibt es ein Abstract: "Pascal Vignally u.a.: Clinical guidelines: Involvement of peers increases physician adherence" (J Gastroenterol 2008; 14(2): 322-323)
In einer anderen, in England durchgeführten Studie wurden 25 niedergelassene Ärzte und wissenschaftlich tätige Mediziner nach ihren Einstellungen gegenüber Leitlinien in Interviews ausführlich befragt. Dabei bezog man sich auf fünf schon vorliegende Leitlinien für die Erkrankungen Asthma, Depression, Epilepsie, übermäßige Menstruationsblutungen sowie Prävention koronarer Herzerkrankungen. Ein Schwerpunkt der Interviews war die Frage, wann eine Leitlinie als zuverlässig galt und in die eigene Praxis übernommen wird.
Dabei konnten unterschiedliche Aspekte identifiziert werden, die einer Eingliederung förderlich oder auch hinderlich sind.
• Für die Frage der Glaubwürdigkeit stellten die befragten Ärzte einerseits die Evidenz-Basierung in den Vordergrund. Darüber hinaus spielte für sie jedoch auch eine Rolle, ob Leitlinien häufig verändert und korrigiert werden. Eine häufige Anpassung an neuere Forschungsbefunde verkehrt sich so in ein Hindernis für ihre Anerkennung bei den Ärzten: "Wenn eine Leitlinie ständig verändert wird, fragt man sich schon, wann die nächste Korrektur kommt und beginnt zu zweifeln ...."
• Ähnlich wie in der französischen Studie spielt auch bei den englischen Medizinern die Herausgeberschaft eine große Rolle für die wahrgenommene Zuverlässigkeit. Das englische Institut "NICE" (in Deutschland vergleichbar mit dem "Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG)") wird in diesem Zusammenhang sehr positiv bewertet.
• Eine große Rolle für die Übernahme von Leitlinien in die eigene Praxis spielt für die befragten Ärzte, wie eindeutig und leicht nachvollziehbar diese formuliert sind: "Ein komplizierter Text ist nichts für mich. Ich bin ein einfach gestrickter Mensch und brauche einfache Ideen."
• Bedeutung hat darüber hinaus auch die Kommunikation mit Kollegen und deren Empfehlung, wobei es recht oft der Fall sein kann, dass solche Empfehlungen nicht in Einklang stehen mit den in Leitlinien ausgesprochenen Therapie-Hinweisen.
• In einer tabellarischen Übersicht weisen die Autoren der Studie darauf hin, dass es mehrere Bedingungen gibt, die für eine Leitlinien-Implementierung überaus förderlich sind, darunter die Veröffentlichung mit Peer-Review oder auch die Unterstützung durch ärztliche Kollegen. Wenig effektiv sind andererseits Strategien, die mit Erinnerungsschreiben oder Bildungsveranstaltungen eine Verbreitung zu fördern suchen.
Hier ist ein Abstract: Arash Rashidian u.a.: Falling on stony ground: A qualitative study of implementation of clinical guidelines prescribing recommendations in primary care (Health Policy, Volume 85, Issue 2, February 2008, Pages 148-161)
Gerd Marstedt, 21.1.2008
"Irren ist ärztlich" oder wo man lieber nicht seinem Arzt glauben sollte: Medizinische Mythen an die sogar Ärzte glauben.
 Mythen gehören zum Grundrepertoire der argumentativen Auseinandersetzungen in zahlreichen gesellschaftlichen Bereichen und beherrschen auch die Sicht- und Handlungsweise der unterschiedlichsten professionellen Akteure im Gesundheitswesen.
Mythen gehören zum Grundrepertoire der argumentativen Auseinandersetzungen in zahlreichen gesellschaftlichen Bereichen und beherrschen auch die Sicht- und Handlungsweise der unterschiedlichsten professionellen Akteure im Gesundheitswesen.
Erinnert sei nur an die "Kostenexplosion", die "Lohnnebenkosten-Bedrohung", den "Leistungsmissbrauch" oder die "demografische Bedrohung". Der Beschäftigung mit der Existenz von Mythen und ihre Dekonstruktion geht es dabei nicht oder zumindest nicht vorrangig darum, ihre Propagandisten als intellektuell dumm oder unredlich zu entlarven oder zu blamieren, sondern über das Verständnis ihres Zustandekommens, ihrer enormen Plausibilität und Glaubwürdigkeit und ihrer argumentativen Absicherung mehr über die wirklichen Entwicklungen und Strukturen im Gesundheitswesen zu erfahren. Wenn man die Bedingungen der Möglichkeit solcher Mythen verstanden hat, versteht man außerdem sein eigenes Denken sowie das Innenleben des Gesundheitswesens wesentlich besser.
Dies alles gilt auch für Ärzte, die man zwar trotzdem weiter zu allen gesundheitsbezogenen Problemen fragen kann oder sollte, nur nicht mit der uneingeschränkten und naiven Erwartung nur Richtiges und Evidentes geantwortet zu bekommen.
Der Blick in die Weihnachtsausgabe der medizinischen Fachzeitschrift "British Medical Journal (BMJ)" (2007, 22. Dezember; 335: 1288-1289) und den dortigen Aufsatz "Medical Myths. Sometimes even doctors are duped" von Rachel Vreeman und Aaron Carroll gibt "a light hearted reminder that we (Ärzte) can be wrong and need to question what other falsehoods we unwittingly propagate as we practice medicine."
Dafür stellten die an der Indiana University School of Medicine forschenden Verfasser eine Liste zusammen, die sieben, oft von Ärzten und der allgemeinen Öffentlichkeit verkündeten und auch zur Handlungsorientierung genutzten Statements über scheinbar sichere medizinische oder gesundheitliche Erkenntnisse enthält. Mit Hilfe von Medline bzw. PubMed und Google suchten die Forscher nach empirischer oder systematischer Evidenz für oder gegen die Gültigkeit und Stimmigkeit der ausgewählten Behauptungen und Annahmen.
Fehlende Evidenz oder sogar Gegenevidenz finden sich dabei für
• den Ratschlag mindestens acht Gläser Wasser mit einem Volumen von rund 2,5 Liter täglich zu trinken,
• den Glauben, dass Menschen nur 10% ihres Gehirns nutzen,
• die Annahme, dass Haare und Fingernägel auch nach dem Tod weiterwachsen (wer sich über Weihnachten Fred Vargas neuen Kriminalroman "Die dritte Jungfrau" gönnen will, sollten dies ganz schnell vergessen und sich die spannende Lektüre trotzdem gönnen), die - apropos Lesen -
• ängstigende Idee, Lesen bei gedimmten Licht würde die Lesekraft ruinieren,
• die ebenfalls für manche schreckliche Annahme, das Rasieren von Haaren führte zwangsläufig dazu, dass sie schneller und derber nachwachsen,
• die Annahme, dass Mobiltelefone in Krankenhäusern gefährlich seien und nicht nur für US-BürgerInnen
• die Angst, dass der bevorzugt weihnachtliche Verzehr von Truthähnen eine spezielle einschläfernde Wirkung hat.
Worauf sich die Bewertung dieser 7 medizinischen Überzeugungen als unbewiesen oder unwahr stützt, wird jeweils knapp dargestellt. In einigen Fällen wird auch gezeigt, welches die Quelle für die verblüffende Gewissheit der Überzeugung ist.
Die "conclusions" des Aufsatzes lassen sich daher auch schon als vorgezogene Wünsche für den rationalen öffentlichen medizinischen Diskurses in 2008 lesen: "Despite their popularity, all of these medical beliefs range from unproved to untrue. Although this was not a systematic review of either the breadth of medical myths or of all available evidence related to each myth, the search methods produced a large number of references. While some of these myths simply do not have evidence to confirm them, others have been studied and proved wrong. Physicians would do well to understand the evidence supporting their medical decision making. They should at least recognise when their practice is based on tradition, anecdote, or art. While belief in the described myths is unlikely to cause harm, recommending medical treatment for which there is little evidence certainly can. Speaking from a position of authority, as physicians do, requires constant evaluation of the validity of our knowledge."
Wer über der Anzahl von "nur" sieben falschen Überzeugungen oder gewissen Annahmen doch wieder schnell zum heilen und bequemen "
fragen Sie Ihren Arzt oder Apotheker"-Idyll zurückkehren will, machen bereits Vreeman und Carroll einen Strich durch die Rechnung. Sie arbeiten an einem Buch, das über 100 weitere vergleichbare Mythen enthält und 2008 erscheinen soll.
Wer aber schon jetzt etwa wissen will, welche Evidenz es für den ärztlichen und populären Ratschlag an Schwangere gibt, Katzen wegen möglicher Geburtsdefekte zu meiden, ob das menschliche Herz wirklich bei kräftigem Nießen aufhört zu schlagen, ob zuckerreiche Süßigkeiten bei Kindern zu hyperaktivem Verhalten führen, die Einnahme großer Mengen Vitamin C eine Erkältung vermeiden hilft oder man mit einer großen Menge heißem und schwarzen Kaffee die Folgen erhöhten Alkoholkonsums kompensieren kann - also vielfach jahreszeitgerechte Merksätze -, kann seine Neugier auf der Website "Find the Truth Behind Medical Myths" der University of Arkansas for Medical Sciences befriedigen.
Bernard Braun, 23.12.2007
Qualitative Grenzen von Leitlinien oder brauchen wir "Leitlinien für Leitlinien"? Das Beispiel Knie-Osteoarthritis
 Wissenschaftlich basierte Empfehlungen von medizinischen Fachgesellschaften und anderen Expertengremien für die Diagnostik und Therapie, so genannte Leitlinien oder "guidelines", erscheinen für immer mehr Erkrankungsarten oder PatientInnengruppen, und zwar auch schon mehrere, nicht identische zur selben Krankheit.
Wissenschaftlich basierte Empfehlungen von medizinischen Fachgesellschaften und anderen Expertengremien für die Diagnostik und Therapie, so genannte Leitlinien oder "guidelines", erscheinen für immer mehr Erkrankungsarten oder PatientInnengruppen, und zwar auch schon mehrere, nicht identische zur selben Krankheit.
Ob und worin sich die parallel existierenden nationalen oder auch internationalen Leitlinien substantiell voneinander unterscheiden und ob man dazu bald "Leitlinien für die Leitlinien" oder "Standards zur Bewertung der Standards" braucht, ist daher eine sehr praktische und für die Sicherung der Behandlungsqualität sehr wichtige Frage.
Vor welchen qualitativ unterschiedlich tauglichen Leitlinien Ärzte oder andere Interessenten derzeit stehen können, hat eine franko-schweizerisch-nordamerikanische Forschergruppe am Beispiel der standardisierten Behandlungsempfehlungen für die Behandlung der Osteoarthritis der Knie untersucht. Dazu bewerteten sie eine Reihe von spezifischen Leitlinien, die zwischen 2001 und 2006 erarbeitet und veröffentlicht wurden, mit einem speziellen Bewertungsinstrument, dem "Appraisal of Guidelines Research and Evaluation (AGREE)"-Tool. Dieses Tool und seine Kriterien sind zu Beginn dieses Jahrzehnts von einer Gruppe von Wissenschaftlern und Gesundheitspolitikern entwickelt worden, die sich in der "Collaboration AGREE" zusammengeschlossen haben. Die Bewertungskriterien und -schritte sind in einem 22-seitigen, kostenfrei im Internet erhältlichen "Leitfaden" nachlesbar und für eigene Zwecke zu nutzen.
Dabei sind insgesamt 23 Kriterien zu klären wozu u.a. die folgenden Dimensionen gehören: Rahmen und Zielsetzung der Leitlinie, Präzision der Entwicklung, Klarheit der Darstellung, Transparenz über die Einbeziehung von Stakeholdern in die Entwicklung der Leitlinie, Anwendbarkeit, Unabhängigkeit der Verfasser oder Offenlegung von Interessenskonflikten, Methodentransparenz, Klarheit über die Update-Prozedur der Leitlinie, explizite Links der Empfehlungen mit der sie unterstützenden Evidenz, klare Präsentation der unterschiedlichen Diagnose- oder Therapieoptionen, Benennung von organisatorischen Barrieren und Kostenimplikationen.
Bereits 2002 gab es eine erste Bewertung der damals vorliegenden Leitlinien zur Behandlung der Knie-Osteoarthritis mit den AGREE-Kriterien, die zeigte, dass eine Menge dieser Kriterien verfehlt wurden. Daher war erwartet worden, dass die überarbeiteten und neu entwickelten Leitlinien sich wesentlich stärker daran orientieren, diese Kriterien nun zu erfüllen.
Die zweite durch 13 Reviewer in Gruppen durchgeführte Bewertung von sechs Leitlinien war an einigen Punkten besser als ihre Vorläuferin, verfehlte aber trotzdem in mehr oder weniger starkem Maße die mit den Kriterien abgebildeten Qualitätsziele.
Im Einzelnen sah es so aus:
• Alle Leitlinien genügten jeweils nur einer Minderheit der 23 Kriterien.
• Die Klarheit der Darstellung wurde von drei der sechs Leitlinien erreicht.
• Die Darstellung war lediglich bei zwei "guidelines" klar.
• Die Unabhängigkeit der Verfasser der Leitlinie war nur in einer Leitlinie erkennbar und
• keine Leitlinie genügte der notwendigen Transparenz über die Beteiligung von Stakeholdern und den Anforderungen nach Anwendbarkeit.
• Allen Leitlinien fehlte es auch an innovativen und wirksamen Methoden des Wissenstransfers zu medizinischen Professionals.
In dem aktuellen Aufsatz zitierte Ergebnisse einer ähnlichen kriteriengestützten Bewertung von Leitlinien zur Behandlung von Rückenschmnerzen kommen zu ähnlichen Ergebnissen, was nach Meinung der ForscherInnen die Forderung unterstützt, solche Kriterien bei der Erarbeitung weiterer Leitlinien von vornherein als Pflichtinhalte zu berücksichtigen. Bis dahin können Ärzte und Patienten nicht ohne weitere Überprüfung auf die uneingeschränkt positive Wirkung und den Nutzen von Leitlinien vertrauen und machen Reviews mit den AGREE-Kriterien oder vergleichbaren Instrumenten Sinn.
Der Aufsatz "A critical appraisal of guidelines for the management of knee osteoarthritis using AGREE criteria" von Stephane Poitras et al. ist am 6. Dezember 2007 in der Zeitschrift "Arthritis Research & Therapy" (2007, 9:R126) erschienen und steht entweder als "Abstract" oder als provisorische und komplette PDF-Datei kostenlos zur Verfügung.
Bernard Braun, 12.12.2007
Der Fortschritt ist eine Schnecke: Längst überholte medizinische Annahmen halten sich auch in Wissenschaftskreisen hartnäckig
 Befunde aus viel zitierten medizinischen Studien behaupten sich hartnäckig und über Jahre hinweg in wissenschaftlichen Veröffentlichungen, selbst wenn sie inzwischen durch methodisch bessere Studien widerlegt sind. Ein Forschungsteam aus Griechenland und den USA fand heraus, dass beispielsweise Annahmen über die positive Schutzwirkung von Vitamin E gegen Herz-Kreislauf-Erkrankungen, über den Effekt von Beta-Karotin gegen Krebs, über die Abwehr von Alzheimer-Erkrankungen durch Östrogene noch jahrelang in wissenschaftlichen Veröffentlichungen zitiert werden. Und dies, obwohl spätere, methodisch bessere Studien (randomisierte Kontrollstudien) die früheren Annahmen eindeutig widerlegt haben.
Befunde aus viel zitierten medizinischen Studien behaupten sich hartnäckig und über Jahre hinweg in wissenschaftlichen Veröffentlichungen, selbst wenn sie inzwischen durch methodisch bessere Studien widerlegt sind. Ein Forschungsteam aus Griechenland und den USA fand heraus, dass beispielsweise Annahmen über die positive Schutzwirkung von Vitamin E gegen Herz-Kreislauf-Erkrankungen, über den Effekt von Beta-Karotin gegen Krebs, über die Abwehr von Alzheimer-Erkrankungen durch Östrogene noch jahrelang in wissenschaftlichen Veröffentlichungen zitiert werden. Und dies, obwohl spätere, methodisch bessere Studien (randomisierte Kontrollstudien) die früheren Annahmen eindeutig widerlegt haben.
Für die methodische Qualität wissenschaftlicher Studien gibt es unterschiedliche Bewertungen. Im Rahmen sogenannter "Beobachtungsstudien" wird lediglich geprüft, ob in einer Untersuchungsstichprobe bei den einzelnen Teilnehmern ein bestimmtes Merkmal vorliegt oder nicht, etwa ob junge Mütter stillen oder nicht, ob Patienten ein bestimmtes Medikament einnehmen oder nicht. Bei den so unterschiedenen Gruppen werden dann Vergleiche angestellt: Hinsichtlich des Vorkommens von Erkrankungen oder der Lebenserwartung. Der Nachteil dieser Studien ist, dass neben dem Einfluss des jeweils beobachteten Merkmals meist auch noch andere, unkontrollierte Faktoren wirksam sind. So wurde etwa die Annahme, dass solche Kinder, deren Mütter gestillt haben, später intelligenter sind, später widerlegt. Man fand nämlich heraus, dass Mütter mit höherem Bildungsniveau häufiger stillen. Die besseren Bildungsvoraussetzungen wirken sich aber auch auf den intellektuellen Erfolg der Kinder aus.
Methodisch besser angesichert sind Ergebnisse aus "randomisierten" Verlaufsstudien. Dort werden Studienteilnehmer nach dem Zufallsprinzip einer Untersuchungs- oder Kontrollgruppe zugeordnet. Dies geschieht oft auch noch "verblindet", also so, dass die Wissenschaftler im Unklaren über diese Zuordnung bleiben.
Aus Beobachtungsstudien hatte man in den 90er Jahren eine Reihe von Ergebnissen gewonnen, die dann in der wissenschaftlichen Literatur oft zitiert wurden: Die Einnahme von Vitamin E schützt gegen kardiovaskuläre Krankheiten (Herz-Kreislauf Erkrankungen), Beta-Karotin gegen Krebs, Östrogene gegen Alzheimer. Durch randomisierte Kontrollstudien wurden diese Erkenntnisse später eindeutig widerlegt. So hatten etwa zwei Studien aus dem Jahre 1993, die im renommierten "New England Journal of Medicine" veröffentlicht und in der Folgezeit überaus häufig zitiert wurden, nahegelegt, dass das Risiko einer koronaren Herzerkrankung durch Vitamin E nahezu halbiert werden könnte. Später zeigte jedoch die sogenannte HOPE-Studie (Heart Outcomes Prevention Evaluation Study), eine randomisierte Kontrollstudie mit knapp 10.000 Studienteilnehmern auf, dass diese Schlussfolgerung falsch war. (vgl.: Vitamin E Supplementation and Cardiovascular Events in High-Risk Patients).
Das griechisch-amerikanische Forschungsteam überprüfte nun wissenschaftliche Veröffentlichungen aus den Jahren 1997, 2001, 2005 und 2006, die sich mit der Schutzwirkung von Vitamin E beschäftigten und die beiden Studien aus dem Jahre 1993 zitierten, aus denen diese Annahme abgeleitet war. Es zeigte sich, dass auch noch im Jahre 2005 etwa in der Hälfte dieser wissenschaftlichen Veröffentlichungen die irrtümliche Behauptung über die präventive Wirkung von Vitamin E zu finden war. Sogar in jenen Veröffentlichungen, die auch im Literaturverzeichnis auf die HOPE-Studie verwiesen, fand man, dass gleichwohl 20% der Artikel die überholte These vertrat, 40% waren unentschieden und nur 40% waren auf dem neuesten Forschungsstand.
Ähnliche Befunde fand das Forschungsteam auch für wissenschaftliche Veröffentlichungen über die Wirkung von Beta-Karotin und Östrogenen. Eine Vorbeugung gegen Krebs durch Beta-Karotin hatte im Jahre 1981 eine Beobachtungsstudie berichtet. In den Jahren 1994-1996 hatten dann aber randomisierte Kontrollstudien diese Schlussfolgerungen widerlegt. 2006, also zehn Jahre später, stellte das griechisch-amerikanische Forschungsteam fest, dass in wissenschaftlichen Artikeln immer noch 63% der Aufsätze die überholte Ansicht vertrat, 19% waren unentschieden und nur 19% auf dem neueren und methodisch fundierteren Wissensstand. Ähnliche Ergebnisse zeigten sich auch für Veröffentlichungen über die Wirkung von Östrogenen als Schutz vor der Alzheimer-Erkrankung.
Die Wissenschaftler lassen in der Diskussion ihrer Befunde laute Seufzer durchklingen: "Die Verteidigung der Ergebnisse aus Beobachtungsstudien ist überaus hartnäckig, obwohl seit vielen Jahren Befunde aus randomisierten Kontrollstudien vorliegen, die diese Schlussfolgerungen eindeutig widerlegen. Man fragt sich, ob solche falschen Annahmen aus viel zitierten Beobachtungsstudien überhaupt noch irgendwann einmal verschwinden."
Hier ist ein Abstract der Studie: Athina Tatsioni u.a.: Persistence of Contradicted Claims in the Literature (JAMA. 2007;298(21):2517-2526)
Gerd Marstedt, 6.12.2007
Therapie von Rückenschmerzen: Einhaltung von Leitlinien führt zu besserem Therapieerfolg
 Die Zahl und auch die Qualität der Leitlinien zur Behandlung unterschiedlichster Erkrankungen ist auch in Deutschland in den letzten Jahren erheblich gestiegen. Woran es noch hapert, ist ihre systematische Anwendung in der ambulanten und stationären Versorgung. In einer niederländischen Studie gab über die Hälfte der befragten Klinikärzte an, die in Leitlinien empfohlene Therapie sei zu rigide und standardisiert und eine Meta-Analyse von Veröffentlichungen hat gezeigt, dass insgesamt 58 Studien Barrieren im Bereich persönlicher Einstellungen und Vorurteile von Ärzten vorgefunden haben, Meinungen über eine unzureichende wissenschaftliche Grundlage von Leitlinien oder auch negative Haltungen gegenüber einer zu standardisierten medizinischen Betreuung. (vgl. Die tiefe Kluft zwischen Wissen und Handeln: Warum medizinische Versorgung meist hinter dem Forschungsstand herhinkt). Um diese distanzierte Haltung von Ärzten zu überwinden, erscheinen Untersuchungen bedeutsam, die eine Verbesserung der Versorgungsqualität und des Therapieerfolgs bei einer leitlinien-orientierten Therapie aufzeigen.
Die Zahl und auch die Qualität der Leitlinien zur Behandlung unterschiedlichster Erkrankungen ist auch in Deutschland in den letzten Jahren erheblich gestiegen. Woran es noch hapert, ist ihre systematische Anwendung in der ambulanten und stationären Versorgung. In einer niederländischen Studie gab über die Hälfte der befragten Klinikärzte an, die in Leitlinien empfohlene Therapie sei zu rigide und standardisiert und eine Meta-Analyse von Veröffentlichungen hat gezeigt, dass insgesamt 58 Studien Barrieren im Bereich persönlicher Einstellungen und Vorurteile von Ärzten vorgefunden haben, Meinungen über eine unzureichende wissenschaftliche Grundlage von Leitlinien oder auch negative Haltungen gegenüber einer zu standardisierten medizinischen Betreuung. (vgl. Die tiefe Kluft zwischen Wissen und Handeln: Warum medizinische Versorgung meist hinter dem Forschungsstand herhinkt). Um diese distanzierte Haltung von Ärzten zu überwinden, erscheinen Untersuchungen bedeutsam, die eine Verbesserung der Versorgungsqualität und des Therapieerfolgs bei einer leitlinien-orientierten Therapie aufzeigen.
Für den Bereich physiotherapeutischer Therapie akuter Rückenschmerzen hat jetzt eine in der Zeitschrift "Medical Care" veröffentlichte Studie gezeigt, dass Physiotherapeuten, die sich an Leitlinien orientieren , erheblich bessere Ergebnisse vorweisen können. Teilnehmer der Studie waren 1.190 Patienten im Alter von 18-60 Jahren, die im Zeitraum 2004-2005 in insgesamt 10 Kliniken zur Behandlung waren. Die Einhaltung der Leitlinien zur Therapie wurde überprüft anhand der Behandlungs- und Abrechnungsunterlagen der Kliniken für diese Patienten. Zur Bewertung des Therapieerfolgs wurden zu Beginn der Behandlung und auch zum Ende standardisierte Fragebögen eingesetzt, die einerseits das Ausmaß der schmerzbedingten Einschränkungen oder Behinderungen erfassten und zum anderen die subjektiv erlebte Schmerz-Intensität. Wichtigste Ergebnisse waren:
• Nur bei etwa 40% aller Patienten hielt man sich bei der Therapie an die Leitlinien, in denen insbesondere eine körperliche Aktivierung der Patienten empfohlen wird anstelle einer oftmals von Ärzten noch verordneten Ruhigstellung.
• Etwa bei der Hälfte der Patienten (48%) stellten die Forscher eine nachhaltige Verbesserung im Hinblick auf Schmerzen und Beeinträchtigungen fest. Dieser Anteil war deutlich höher, wenn die Therapie leitliniengerecht erfolgte (65% der Patienten mit deutlicher Besserung im Vergleich zu 37% ohne leitliniengerechte Therapie).
• Zugleich wurde deutlich, dass die Anwendung der Leitlinie eine geringere Zahl von Besuchsterminen für die Patienten erforderte und unter dem Strich auch kostengünstiger war. Ebenso stellte sich ein Nachlassen der Schmerzen deutlich schneller ein.
Hier ist ein Abstract der Studie: Fritz, Julie M. u.a.: Does Adherence to the Guideline Recommendation for Active Treatments Improve the Quality of Care for Patients With Acute Low Back Pain Delivered by Physical Therapists? (Medical Care. 45(10):973-980, October 2007)
Eine andere, schon 2006 veröffentlichte Studie hatte in ähnlicher Weise gezeigt, dass die Mortalität von Herzinfarktpatienten nach einem akuten koronaren Myokardinfarkt umso niedriger ausfällt, je stringenter Ärzte Leitlinien befolgen. Eine um 10 Prozent genauere Befolgung von Leitlinien reduziert die Mortalität ebenfalls um 10 Prozent, dies zeigte eine Studie, an der 350 US-amerikanische Krankenhäuser teilnahmen. Auch dort war allerdings deutlich geworden, dass die Befolgung von Leitlinien teilweise nur sehr lückenhaft erfolgt. Von insgesamt neun Empfehlungen für die Vergabe bestimmter Medikamente befolgten die Ärzte im Durchschnitt nur etwa 6-7.
Eine kostenloses PDF der Studie ist hier verfügbar: Peterson ED, Roe MT, Mulgund J et al.: Association between hospital process performance and outcomes among patients with acute coronary syndromes (JAMA 2006; 295: 1912-20)
Hier findet man das Abstract
Gerd Marstedt, 16.10.2007
"Trials stopped early for benefit? Not so fast!" - Management von RCTs zwischen Hilfseifrigkeit und Marketinginteressen
 Eine zunehmende Anzahl von randomisierten kontrollierten Studien (RCT) wird in den letzten Jahren wegen des angeblich gelungenen Nachweis des Nutzens eines Medikaments oder einer therapeutischen Intervention vorzeitig abgebrochen. Über nicht wenige dieser vorzeitig beendeten Studien wurde auch in fünf so genannten "high-impact medical journals" berichtet, was die Seriosität des Abbruchs und der ihm zugrundeliegenden Beobachtungen erhöht.
Eine zunehmende Anzahl von randomisierten kontrollierten Studien (RCT) wird in den letzten Jahren wegen des angeblich gelungenen Nachweis des Nutzens eines Medikaments oder einer therapeutischen Intervention vorzeitig abgebrochen. Über nicht wenige dieser vorzeitig beendeten Studien wurde auch in fünf so genannten "high-impact medical journals" berichtet, was die Seriosität des Abbruchs und der ihm zugrundeliegenden Beobachtungen erhöht.
Der Anteil derartiger Berichte an allen Berichten über RCTs in diesen Zeitschriften nahm statistisch signifikant von 0,5 % im Zeitraum 1990-94 auf 1,2 % zwischen den Jahren 2000 und 2004 zu.
In einem kurzen Beitrag im "Evidence-Based Medicine Journal Club" des "Department of Critical Care Medicine" der Universität von Pittsburgh, kontinuierlich veröffentlicht in der Zeitschrift "Critical Care" (2007, 11:305) präsentieren Alan Heffner, Eric Millbrandt und Ramesh Venkataraman die Erkenntnisse aus mehreren Reviews zu diesem Thema (vor allem der siebenseitige kostenfrei erhältliche Aufsatz von Montori et al. "Randomized trials stopped early for benefit: a systematic review" in JAMA (2005, 294: 2203-2209)).
Sie kommen in der Überschrift ihres kurzen Aufsatzes zu dem auch hier eingangs zitierten Schluss.
Dies beruht auf folgenden Informationen und Erkenntnissen:
• Sie betrachten 143 RCTs, die wegen erwiesenen Nutzens vorzeitig gestoppt worden sind. Über 92 von ihnen gab es Aufsätze in einem der fünf "good journals".
• Mehrheitlich handelte es sich dabei um industriegeförderte Arzneimittelstudien in den Bereichen Herzerkrankungen, Krebs und HIV/AIDS.
• Im Durchschnitt wurden die Studien beendet nachdem sie 63 % ihres Sample rekrutiert hatten, was im dreizehnten Monat der Studie erfolgte. Zum Abbruchzeitpunkt hatten durchschnittlich 66 Patienten den definierten Endpunkt der Studie erreicht und wurde eine Zwischenanalyse durchgeführt.
• 135 der hier untersuchten "Abbruch"-Studien, also 94 % der 143 Studien, berichteten nichts über mindestens einen der folgenden wichtigen Eckpunkte ihres Studiendesigns: Die geplante Stichprobengröße (kein Hinweis in n=28), die Details der Zwischenanalyse nach der die Studie gestoppt wurde (n=45), ob eine Stopp/Abbruchregel existierte, die zu der Entscheidung führte (n=48) oder ob eine gewichtete Analyse eine Rolle in der Zwischenanalyse und dem Entschluss zum Abbruch geführt hat (n=129). Dabei handelt es sich um Verstöße gegen die so genannten CONSORT(Consolidated Standards of Reporting Trials)-Leitlinien - hier die 2001 ergänzte Fassung der 1996er-Version, die zur Qualitätssicherung von RCT seit mehreren Jahren existieren.
• Studien mit weniger Ereignissen zeigten größere Behandlungserfolge.
Wie praktisch folgenreich ein "unsauberer", durch welche professionellen oder ökonomischen Interessen auch immer geleiteter frühzeitiger Studienabbruch wegen eines behaupteten Nutzens sein kann, zeigen die "Journal Club"-Autoren an einer Studie, in der wegen vorzeigbarer positiver Ergebnisse über einen vorzeitigen Abbruch nachgedacht wurde.
Er erfolgte dann wegen des knappen Nichterreichens vorher definierter Abbruchkriterien doch nicht. Im weiteren Verlauf verschwand dann aber der anfängliche Erfolg und Nutzen des untersuchten Medikaments völlig und war das Sterblichkeitsrisiko der Placebogruppe niedriger als das der Interventionsgruppe. Hierbei handelt es sich um die "OPTIMIST (Optimized Phase 3 Tifacogin In Multicenter International Sepsis Trial)"-Studie über deren Einzelheiten man im kostenfrei als PDF-Datei erhältlichen 10-Seiten-Aufsatz von Abraham et al. "Efficacy and safety of tifacogin in severe sepsis: a randomized controlled trial" in JAMA [2003, 290:238-247] mehr erfahren kann.
Die "Club"-Autoren schließen sich den Forderungen der reviewten Arbeiten an, die forderten, dass Studien wegen eines behaupteten oder sichtbaren Nutzens nur dann frühzeitig abgebrochen werden sollten, wenn der Nutzen mit einer Irrtumswahrscheinlichkeit von weniger als 1 % nachgewiesen werden kann ("overwhelming evidence of benefit") und eine ausreichende Anzahl von Ergebnisereignissen beobachtet wurde. Den "good journals" wird geraten, gerade bei Aufsätzen über derartige Entscheidungen auf genauen Angaben zum Studiendesign und den vorher festgelegten Kriterien für einen Studienstopp zu bestehen.
Den "Journal club critique"-Beitrag "Trials stopped early for benefit? Not so fast!" von Heffner, Milbrandt und Venkataraman findet man kostenfrei hier.
Für den Umgang mit Erkenntnissen aus RCTs und mit peer-reviewten Beiträgen in Zeitschriften à la "British Medical Journal (BMJ)" oder "Journal of American Medical Association (JAMA)" bedeutet dies, dass auch dort blindes Vertrauen fehl am Platze ist und z. B. auf die Einhaltung von Kriterien der "scientific community" geachtet werden muss. Überall wo dies nicht geschieht, ist zumindest Skepsis angebracht und sind hohe Anforderungen an die Begründung des Abweichens von solchen Standards zu stellen.
Bernard Braun, 3.10.2007
Die tiefe Kluft zwischen Wissen und Handeln: Warum medizinische Versorgung meist hinter dem Forschungsstand herhinkt
 "Warum kommt medizinisches Wissen oft nicht oder zu spät im klinischen Alltag an?" fragte der SPIEGEL im Januar 2007 in einem Artikel mit der Schlagzeile "Wie ticken die Ärzte?". Es folgten viele Studienergebnisse, die aufzeigten: Zwischen medizinischer Versorgung in der alltäglichen Praxis von Ärzten und dem neuesten Stand wissenschaftlicher Forschung klafft eine tiefe Kluft. Evidenzbasierte medizinische Erkenntnisse über wirksame Therapien kommen in der Praxis erst mit jahrelanger Verspätung oder gar nicht an. Eine Antwort auf die Frage nach dem "Warum?" lieferte der SPIEGEL allerdings nicht. Eine Analyse von rund 250 wissenschaftlichen Veröffentlichungen hat sich nun erneut dieser Frage gewidmet.
"Warum kommt medizinisches Wissen oft nicht oder zu spät im klinischen Alltag an?" fragte der SPIEGEL im Januar 2007 in einem Artikel mit der Schlagzeile "Wie ticken die Ärzte?". Es folgten viele Studienergebnisse, die aufzeigten: Zwischen medizinischer Versorgung in der alltäglichen Praxis von Ärzten und dem neuesten Stand wissenschaftlicher Forschung klafft eine tiefe Kluft. Evidenzbasierte medizinische Erkenntnisse über wirksame Therapien kommen in der Praxis erst mit jahrelanger Verspätung oder gar nicht an. Eine Antwort auf die Frage nach dem "Warum?" lieferte der SPIEGEL allerdings nicht. Eine Analyse von rund 250 wissenschaftlichen Veröffentlichungen hat sich nun erneut dieser Frage gewidmet.
Voll auf den Punkt bringt es allerdings auch diese Metastudie nicht. Sie listet recht akribisch auf, wie viele Studien in welchem Jahr auf Focusgruppen oder Interviews basieren, Experteninterviews verwertet haben oder als Verlaufsstudie durchgeführt wurden. Und es werden die in den berücksichtigten Veröffentlichungen gefundenen Barrieren und Restriktionen hintereinander aufgezählt. Versäumt wird allerdings, eine zusammenfassende Bilanz zu ziehen oder den Einfluss unterschiedlicher Faktoren zu charakterisieren. Gleichwohl wird deutlich, wie komplex und weitreichend jene Mechanismen sind, die als Fortschrittsbremse innerhalb der medizinischen Versorgung wirksam werden.
Die Wissenschaftler zählen insgesamt sieben unterschiedliche Felder auf (ärztliche Einstellungen, organisatorische Defizite usw.), in denen unterschiedliche Barrieren für eine Verbreitung neuer medizinischer Erkenntnisse in die Praxis gefunden wurden.
• Informationsmängel und Ausbildungsdefizite fanden sich in 65 Studien
• 58 Studien fanden Barrieren im Bereich persönlicher Einstellungen und Vorurteile von Ärzten , darunter Meinungen über eine unzureichende wissenschaftliche Grundlage von Leitlinien oder auch negative Haltungen gegenüber einer zu standardisierten medizinischen Betreuung.
• Große Bedeutung kommt auch organisatorischen Rahmenbedingungen zu. So fanden 62 Studien, dass eine unzureichende Praxis-Organisation, schlechte Kooperation in Ärzteteams oder auch zeitliche Bedingungen eine große Rolle spielen.
Der Meta-Analyse mangeln es zwar (wie vielen anderen Meta-Analysen) an einer inhaltlichen Bilanz, die trotz methodischer Defizite der berücksichtigten Studien und ihrer heterogenen Fragestellungen und Methoden versucht, zumindest auf qualitativer Ebene den Forschungsstand zu skizzieren. Sie bietet allerdings viele Literaturhinweise. Ein Abstract ist hier nachzulesen: L.J. Cochrane u.a.: Gaps Between Knowing and Doing: Understanding and Assessing the Barriers to Optimal Health Care (Journal Of Continuing Education In The Health Professions, 27(2):94-102, 2007)
Etwas präzisere Hinweise auf die bei Ärzten vorzufindenden Einwände und Vorbehalte gegenüber einer leitliniengerechten Vorgehensweise fand man unlängst im Rahmen einer Befragung niederländischer Klinikärzte. Dort gaben Ärzte auf die Frage, warum es ihrer Meinung nach Widerstände gibt gegen eine Einführung von Leitlinien bei der Versorgung von Diabetikern folgende Antworten: zu große Arbeitsbelastungen der Ärzte (81%), keine finanzielle Vergütung (57%), zu rigide und standardisierte Therapie (56%), zu hoher Zeitbedarf (54%), Abneigung gegen Verordnungen von oben (50%), fehlende Unterstützung durch Vorgesetzte (44%), unzureichende wissenschaftliche Grundlagen (35%), fehlende Kenntnisse über mögliche Komplikationen (34%). Hier ist ein Abstract der Studie: Richard Grol and Michel Wensing: What drives change? Barriers to and incentives for achieving evidence-based practice (The Medical Journal of Australia MJA 2004; 180 (6 Suppl): S57-S60)
Das Thema der großen Kluft zwischen neuen medizinischen Erkenntnissen und Versorgungspraxis wird zwar schon viele Jahre diskutiert. Neuen Schub bekam die Diskussion jedoch durch die brisanten Ergebnisse einer Studie, die 2003 im New England Journal of Medicine veröffentlicht worden war. Dort hatte sich gezeigt, dass nur etwas mehr als die Hälfte aller Behandlungen in den USA nach dem neuesten Stand der Forschung und evidenzbasierten Leitlinien durchgeführt wird. Studienteilnehmer waren über 6.700 Bürger aus 12 Metropolen der USA. Erhoben hatten die Wissenschaftler umfangreiche Daten: Telefoninterviews über die Krankheitsgeschichte und den Gesundheitszustand, über die Inanspruchnahme medizinischer Versorgung und die Art der Behandlung. Weiterhin waren auch verfügbare objektive Daten der Krankenversicherer über die in Anspruch genommenen medizinischen Leistungen verwendet worden.
Diese Daten wurden dann verglichen mit veröffentlichten Leitlinien und Qualitäts-Indikatoren zur medizinischen Therapie, die noch einmal von knapp 50 Spezialisten auf ihre Aktualität und Gültigkeit geprüft und gegebenenfalls korrigiert wurden. Ein Abgleich des empfohlenen, evidenzbasierten therapeutischen und diagnostischen Vorgehens mit den Daten über die tatsächlich realisierte medizinische Versorgung brachte dann erschreckende Befunde. Unter dem Strich und in Bezug auf alle Studienteilnehmer, zeigte sich unabhängig von der Art der Behandlung oder Erkrankung: Nur in 55% aller Fälle entsprach die medizinische Vorgehensweise in den Arztpraxen und Versorgungszentren auch dem neuesten Stand der wissenschaftlichen Forschung. Es gab nur geringe Unterschiede zwischen Präventionsmaßnahmen, ambulanter und stationärer Versorgung. Besonders problematisch waren Defizite im Bereich ärztlicher Kommunikation: Für die Erhebung der Krankengeschichte fand man nur in 43% der Fälle ein leitlinientreues Vorgehen, noch schlechter war dies für die Patientenberatung und Information (18%). Große Unterschiede fand man auch hinsichtlich der Erkrankungen: Bei Brustkrebs oder Rückenschmerzen waren 76% bzw. 69% der eingesetzten Therapien im Einklang mit dem Forschungsstand. Besondere Defizite zeigten sich andererseits bei sexuell übertragenen Krankheiten (37%) oder Alkoholabhängigkeit (11%).
In ihrer Diskussion der Befunde heben die Forscher massive Versorgungsdefizite hervor: Nur etwa jeder vierte Patient mit Diabetes bekommt in den USA die jährlich notwendige Zahl an Kontrolltests, nur zwei von drei Patienten mit Bluthochdruck erhalten eine leitlinien-adäquate Versorgung, und ähnlich verhält es sich bei der Versorgung von Herzinfarkt-Patienten. Ein Abstract der Studie ist hier: Elizabeth A. McGlynn u.a.: The Quality of Health Care Delivered to Adults in the United States (NEJM Volume 348:2635-2645, June 26, 2003, Number 26)
Dass sich die für die USA gefundenen Daten, in dieser oder in ähnlicher Form, vermutlich auch auf Verhältnisse in europäischen Ländern übertragen lassen, zeigen Studienergebnisse, die in Deutschland durchgeführt wurden. So kam etwa das Wissenschaftliche Institut der AOK (WidO) in einer Befragung von rund 400 niedergelassenen Frauenärzten in Deutschland zur umstrittenen Hormontherapie nach der Menopause zu dem Befund: "Hormontherapie: Neuere Forschungserkenntnisse gelangen kaum in Arztpraxen".
Oder vgl. hierzu auch andere Artikel im Forum Gesundheitspolitik:
• Studien zur Versorgungsforschung decken Mängel auf
• Unter-, Über- und Fehlversorgung in Deutschland: Immer noch aktuell - Das Jahresgutachten 2000/2001 des Sachverständigenrates für Gesundheit
• Deutschland ein "besonderes Diabetesland"? - Diabetes-Gesundheitsbericht 2007 erschienen
Gerd Marstedt, 19.8.2007
Grundlegende methodische Schwächen ökonomischer Evaluierungen im Gesundheitswesen
 Allerorten fordern Experten und Politiker klare Leitlinien und bindende Behandlungsrichtlinien für Ärzte und andere Berufsgruppen im Gesundheitswesen. Die lange Tradition der "eminenzbasierten" Medizin, in der Halbgötter in Weiß unhinterfragt das Sagen haben, scheint zu Ende zu gehen. Die Gesundheitsversorgung richtet sich zunehmend an empirischen Untersuchungsergebnissen und wissenschaftlichen Erkenntnissen aus. Und das ist auch gut so. Neben klinisch-medizinischen Studienergebnissen und Resultaten spielen aber auch ökonomische Erhebungen eine immer wichtigere Rolle. Hier allerdings weist die viel beschworene Evidenz bis heute erhebliche Mängel auf. Darauf weist eine Untersuchung der jüngsten Ausgabe der Fachzeitschrift Value in Health hin. Gesundheitsökonomen aus Maastricht und Ottawa haben gemeinsam 24 Studien genauer unter die Lupe genommen, die zwischen 1998 und 2004 erschienen und explizit die Wirkung und die Kosten von Therapieverfahren zu erfassen vorgaben.
Allerorten fordern Experten und Politiker klare Leitlinien und bindende Behandlungsrichtlinien für Ärzte und andere Berufsgruppen im Gesundheitswesen. Die lange Tradition der "eminenzbasierten" Medizin, in der Halbgötter in Weiß unhinterfragt das Sagen haben, scheint zu Ende zu gehen. Die Gesundheitsversorgung richtet sich zunehmend an empirischen Untersuchungsergebnissen und wissenschaftlichen Erkenntnissen aus. Und das ist auch gut so. Neben klinisch-medizinischen Studienergebnissen und Resultaten spielen aber auch ökonomische Erhebungen eine immer wichtigere Rolle. Hier allerdings weist die viel beschworene Evidenz bis heute erhebliche Mängel auf. Darauf weist eine Untersuchung der jüngsten Ausgabe der Fachzeitschrift Value in Health hin. Gesundheitsökonomen aus Maastricht und Ottawa haben gemeinsam 24 Studien genauer unter die Lupe genommen, die zwischen 1998 und 2004 erschienen und explizit die Wirkung und die Kosten von Therapieverfahren zu erfassen vorgaben.
Die Bilanz dieser Metaanalyse ist ernüchternd. Neben der unklaren Darstellung bemängelt das niederländisch-kanadische Forscherteam vor allem methodische Mängel. Bei 14 der 24 analysierten Studien fehlte jegliche Angabe zu Preis und Währungen, bei 17 Untersuchungen war nicht klar, ob und inwieweit die Kosten für die Einführung neuer Methoden berücksichtigt waren, und bei insgesamt 20 Studien waren diese Kosten nicht angemessen dargestellt. Für eine aussagekräftige Bewertung von Kosten und Nutzen ist aber eine vollständige Erfassung der Ausgaben unerlässlich.
Das Ergebnis der Erhebung von Hoomanns und Kollegen bestätigt eine Reihe vergleichbarer Untersuchungen. Und es gibt zu denken. Schließlich steht heutzutage die Kosteneffizienz im Mittelpunkt der gesundheitspolitischen Diskussion, jede medizinische Leistung muss "sich rechnen". Entsprechend zahlreich sind die Versuche, die Wirtschaftlichkeit medizinischer Untersuchungen und Behandlungen zu beweisen oder zu widerlegen. Auch das Kölner Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen IQWIG, das im Auftrag der Bundesregierung medizinische Verfahren begutachtet, ist angehalten, auch die Kosten-Nutzen-Beziehung in die Bewertungen einzubeziehen.
Allerdings ist die ökonomische Evaluierung medizinischer Leistungen alles andere als eine triviale Angelegenheit. Unterschiedliche Blickwinkel, ernsthafte Mängel bei der Kostenabschätzung und der Erhebung der Inanspruchnahmedaten sowie vor allem die Interpretation der Ergebnisse sind typische Schwachpunkte. "Es steht noch ein langer Weg bevor, bis ökonomische Abschätzungen als gut genug gelten können, im ihre Anwendung in der Entscheidungsfindung zu rechtfertigen," schrieben vor fünf Jahren die leitenden Mitarbeiter des Cochrane-Instituts, Tom Jefferson und Vittorio Demicheli, in der englischen Medizinerzeitschrift British Medical Journal. Das hat sich bis heute kaum geändert. Hohmanns und seine Kollegen kommen sieben Jahre später zu dem gleichen Ergebnis. Erst wenn die methodologischen Schwächen überwunden seien und die Qualität der Kostenevaluierungen dies rechtfertigt, dürfe man die empirischen Erkenntnisse für politische Entscheidungen über Prioritätensetzung und Ressourceneinsatz heranziehen.
Wann das der Fall sein wird, bleibt indes eine offene Frage. Schließlich hängt die Bewertung der Kosten-Nutzen-Relation nicht allein an der richtigen Erfassung der erforderlichen Ausgaben, sondern auch immer an einer Umrechnung von "Nutzen" in berechenbare Preisgrößen. Gesundheit und Krankheit, Behinderung, Lebensdauer und Lebensqualität in wirtschaftliche Kosten umzurechnen, beinhaltet immer einen gewissen Grad an Willkür und unterliegt bestimmten sozialen Vorstellungen. Darauf machte die britische Gesundheitswissenschaftlerin Joanna Coast in einem lesenswerten Artikel im BMJ aufmerksam. Auch methodisch perfekte Kostenevaluierungen werden nicht alle Probleme lösen und auch in Zukunft mit großer Vorsicht zu genießen sein.
Hier finden Sie das kostenfreie Abstract der Studie aus Value in Health 10 (4)
Jens Holst, 14.8.2007
Evidenzbasierte medizinische Kenntnisse veralten zu einem nicht unerheblichen Teil schon nach 2 Jahren
 Systematische Reviews, also Zusammenfassungen und Bilanzierungen schon vorliegender wissenschaftlicher Veröffentlichungen zu einem bestimmten Thema sind ein Kernelement der evidenz-basierten Medizin. Veröffentlichungen der Cochrane Collaboration basieren seit langem auf solchen Reviews. In jüngster Zeit findet man aber auch in medizinischen Fachzeitschriften immer öfter Artikel, die sich nicht auf eine einzelne Studie beziehen, sondern versuchen, auf der Basis unterschiedlicher Veröffentlichungen den Stand der Forschung zu definieren, zur Wirksamkeit von Arzneimittel-Therapien bei Diabetes, Interventionen zur Senkung der Raucherquote oder auch Maßnahmen zur Prävention von Übergewicht. In Anbetracht des immer schneller wachsenden medizinischen Wissens und der kaum mehr überschaubaren Publikationsflut hat eine jetzt in der Zeitschrift "Annals of Internal Medicine" veröffentlichte Studie die Frage aufgegriffen, wie lange solche systematischen Reviews ihre Gültigkeit behalten und nach welchem Zeitraum ihre Befunde veraltet sind und neu überprüft werden müssten.
Systematische Reviews, also Zusammenfassungen und Bilanzierungen schon vorliegender wissenschaftlicher Veröffentlichungen zu einem bestimmten Thema sind ein Kernelement der evidenz-basierten Medizin. Veröffentlichungen der Cochrane Collaboration basieren seit langem auf solchen Reviews. In jüngster Zeit findet man aber auch in medizinischen Fachzeitschriften immer öfter Artikel, die sich nicht auf eine einzelne Studie beziehen, sondern versuchen, auf der Basis unterschiedlicher Veröffentlichungen den Stand der Forschung zu definieren, zur Wirksamkeit von Arzneimittel-Therapien bei Diabetes, Interventionen zur Senkung der Raucherquote oder auch Maßnahmen zur Prävention von Übergewicht. In Anbetracht des immer schneller wachsenden medizinischen Wissens und der kaum mehr überschaubaren Publikationsflut hat eine jetzt in der Zeitschrift "Annals of Internal Medicine" veröffentlichte Studie die Frage aufgegriffen, wie lange solche systematischen Reviews ihre Gültigkeit behalten und nach welchem Zeitraum ihre Befunde veraltet sind und neu überprüft werden müssten.
Basis der Analyse waren insgesamt 100 systematische Reviews, von denen jede einzelne im Durchschnitt etwa 13 Studien zusammenfasste und jeweils über 2.600 Teilnehmer umfasste. Sie waren im Zeitraum 1995-2005 auf der Website des "ACP Journal Club" veröffentlicht worden, einer Einrichtung des American College of Physicians, die sich der evidenzbasierten Medizin verpflichtet fühlt. Die 100 Reviews waren per Zufall aus einer größeren Zahl von Veröffentlichungen ausgewählt worden.
Die Wissenschaftler versuchten dann festzustellen, wann ein solch bilanzierender Bericht "veraltet" war aufgrund neuerer Forschungsbefunde, die den zuvor formulierten Ergebnissen widersprachen - so dass die Ergebnisse dieser neueren Studie im Prinzip jetzt zur Formulierung einer Forschungsbilanz mitberücksichtigt werden müssten. Dazu benutzten sie "Signale" quantitativer und qualitativer Art, die solche Widersprüche zeigten. Als quantitatives Signal galt es, wenn die statistische Wahrscheinlichkeit eines Forschungsergebnisses in einer neueren Studie deutlich (mehr als 50%) nach oben oder unten abwich. Als qualitative Signale bewerteten sie neuere Hinweise und Forschungsbefunde über zuvor nicht gefundene gesundheitsschädliche Effekte, explizit formulierte (und empirisch begründete) Einwände gegen früher publizierte Ergebnisse, Berichte über eine erfolgreichere alternative Therapiemethode und vergleichbare neue Hinweise.
Als Ergebnis zeigte sich dann:
• Im Durchschnitt müssten systematische Reviews etwa nach 5,5 Jahren überprüft, ergänzt und eventuell auch neu formuliert werden.
• Jeder vierte Bericht (23%) war schon nach zwei Jahren korrekturbedürftig.
• Etwa 7% der Reviews waren bereits zum Zeitpunkt ihrer Veröffentlichung überholt.
Die Wissenschaftler schließen ihre Veröffentlichung mit der Bemerkung, dass Autoren von Reviews oftmals bis zu einem Jahr auf die Veröffentlichung warten müssen, so dass das Risiko einer veralteten Publikation schon zum Zeitpunkt des Erscheinens nicht ganz unerheblich ist. Sie empfehlen daher, ihren Bericht unmittelbar vor der Veröffentlichung noch einmal zu prüfen und gegebenenfalls zu aktualisieren.
Die Studie ist hier im Volltext nachzulesen: Shojania, K.G. u.a.: How Quickly Do Systematic Reviews Go Out of Date? A Survival Analysis (Annals of Internal Medicine, 21 August 2007 | Volume 147 Issue 4)
Gerd Marstedt, 13.8.2007
Evidenz-basierte Leitlinien: Wie evident sind die medizinischen Empfehlungen denn tatsächlich?
 Evidenz-basierte medizinische Leitlinien, also Therapie-Empfehlungen, die abgeleitetet wurden aus methodisch hochwertigen Studien, wurden in den letzten Jahren im In- und Ausland für eine Vielzahl von Erkrankungen oder Behandlungsformen in zunehmender Zahl neu entwickelt. Während manche Ärzte und Ärzteverbände hervorheben, dass sie "ein Ordnungsprinzip [sind], das hilft, diagnostischen und therapeutischen Wildwuchs zu erkennen und zu vermeiden und Patienten vor Schaden zu bewahren" (Michael de Ridder Der Arzt zwischen Leitlinien und Patientenindividualität), kritisieren andere Leitlinien als medizinische Bevormundung und schablonenhafte Sichtweise: "Wer sein Urteil an die Leitlinie delegiere, schalte sein Gehirn aus", so der Arzt Stephan Sahm in der Frankfurter Allgemeinen Zeitung" (vgl. M. de Ridder).
Evidenz-basierte medizinische Leitlinien, also Therapie-Empfehlungen, die abgeleitetet wurden aus methodisch hochwertigen Studien, wurden in den letzten Jahren im In- und Ausland für eine Vielzahl von Erkrankungen oder Behandlungsformen in zunehmender Zahl neu entwickelt. Während manche Ärzte und Ärzteverbände hervorheben, dass sie "ein Ordnungsprinzip [sind], das hilft, diagnostischen und therapeutischen Wildwuchs zu erkennen und zu vermeiden und Patienten vor Schaden zu bewahren" (Michael de Ridder Der Arzt zwischen Leitlinien und Patientenindividualität), kritisieren andere Leitlinien als medizinische Bevormundung und schablonenhafte Sichtweise: "Wer sein Urteil an die Leitlinie delegiere, schalte sein Gehirn aus", so der Arzt Stephan Sahm in der Frankfurter Allgemeinen Zeitung" (vgl. M. de Ridder).
In der Kontroverse über notwendige Freiräume ärztlichen Handelns in Anbetracht der Besonderheiten der individuellen Krankheitserscheinungen und persönlichen Lebensumstände blieb die Frage nach der tatsächlichen Evidenz und wissenschaftlichen Fundierung von Therapie-Leitlinien oftmals außen vor. Eine jetzt in Zeitschrift "Publivc Library of Science (PLOS) Medicine" veröffentlichte Studie hat nun einmal die beinahe schon häretisch anmutende Frage aufgeworfen, wie evident denn evidenzbasierte Leitlinien tatsächlich sind, also welche Wirksamkeits-Nachweise für die empfohlenen diagnostischen oder therapeutischen Vorgehensweisen bestehen.
Als Basis ihrer Analyse wählten sie nach einer Literatur-Recherche insgesamt 338 Leitlinien aus den USA, Kanada und Europa aus, die für die Therapie der Krankheitsbilder Diabetes, Bluthochdruck und Dyslipidemie (abnorm erhöhte Blutfett-Werte) in den letzten Jahren herausgegeben wurden. Die Forscher analysierten dabei sehr genau die den Leitlinien zugrunde gelegten Forschungsergebnisse und die methodische Qualität der klinischen Studien. Ihr zentrales Fazit war, dass "Evidenz" in einer Vielzahl von Studien und darauf basierenden Leitlinien allzu vorschnell und oberflächlich am Kriterium festgemacht wird, ob es sich um sog. "randomisierte Kontrollstudien" (randomized control trials, RCTs) handelt, also Untersuchungen, bei denen parallel zu einer Untersuchungsgruppe (mit der jeweils untersuchten Therapieform) auch eine Kontrollgruppe (ohne Therapie oder mit Placebo-Behandlung) beobachtet wird, wobei die Zuordnung zu diesen Gruppen zufällig erfolgt und den Forschern nicht bekannt ist.
Etwa zwei Drittel der klinischen Studien, die in den Leitlinien als Beleg angeführt waren, waren nach einer Überprüfung tatsächlich methodisch fundierte, randomisierte Kontrollstudien. Gleichwohl, so kritisieren die Wissenschaftler der PLOS-Veröffentlichung, waren sie nicht von hoher methodischer Qualität. Dieses Urteil konnten sie nur für etwa die Hälfte der klinischen Studien fällen. Aus zwei Gründen stuften sie das Qualitätsurteil nach unten herunter. Entweder waren die in den klinischen Studien gewählten Stichproben ungeeignet für eine Verallgemeinerung der Ergebnisse, aufgrund besonderer Auswahlkriterien, sehr spezifischer Symptome und Funktionswerte oder auch besonderer gesundheitlicher Voraussetzungen der Teilnehmer. Die gewählten Stichproben waren also sehr spezifisch und nicht repräsentativ für die Gesamtgruppe der von einer Krankheit betroffenen Patienten - dieses Defizit traf in 51% der analysierten Leitlinien zu.
Der zweite Grund für die niedrigere Bewertung der methodischen Qualität lag darin, dass in einer großen Zahl klinischer Studien lediglich Ersatz-Indikatoren zur Bewertung der Therapie herangezogen wurden. Berücksichtigt wurde dort also nur, ob Funktionswerte wie Blutzucker, Blutfette oder Blutdruck niedriger waren als vorher. Die Wissenschaftler fordern jedoch: Für eine Übernahme von Therapie-Empfehlungen in Leitlinien müssen patienten-zentrierte und medizinisch tatsächlich relevante Effekte untersucht werden, wie z.B. Todesfälle, Herzinfarkte oder Schlagfälle und nicht Risikofaktoren, die mit diesen Ereignis nur indirekt zusammenhängen. Dieses Manko fand man in 47% aller untersuchten Leitlinien.
Die Studie verdeutlicht sehr eindringlich ein aktuelles Problem von Leitlinien, aber auch der evidenz-basierten Medizin allgemein. Wer schon öfter einmal Cochrane-Studien gelesen oder zumindest überflogen hat, dürfte sich sofort erinnern, wie niedrig dort der Stand des tatsächlich gesicherten medizinischen Wissens eingestuft wird: Fast jeder Cochrane-Review folgt die Empfehlung, dass weitere methodisch hochwertige Untersuchungen notwendig sind, und in fast jeder Review wimmelt es nur so an abschlägigen Urteilen über die methodische Qualität der meisten Untersuchungen. Auch der Artikel in der "PLOS Medicine" ist von dieser Kritik beseelt: Selbst hochwertige randomisierte Kontrollstudien reichen den Autoren als Beleg methodischer Qualität nicht aus, um diese Befunde für eine Leitlinien-Empfehlung zu verwenden: Es bedarf auch repräsentativer Stichproben und inhaltlich stichhaltiger Indikatoren. Dass selbstverständlich auch große Stichproben und Langzeitstudien erforderlich sind, bedarf kaum noch einer Erwähnung. Keine Frage: Evidenz-basierte Medizin ist notwendig - nur: Wo sind die Studien, die diese Evidenz belegen?
Der Artikel ist hier im Volltext nachzulesen: How Evidence-Based Are the Recommendations in Evidence-Based Guidelines? (PLoS Med 4(8): e250 doi:10.1371/journal.pmed.0040250)
Gerd Marstedt, 12.8.2007
Zur Empirie der mangelnden Steuerungswirkung von Kosten-Nutzen-Empfehlungen für Arzneimittel durch das britische NICE.
 Leitlinien und Bewertungen des Verhältnisses von Kosten und Nutzen von Medikamenten gehören zu den wichtigsten Steuerungsinstrumenten der letzten Jahre im Gesundheitswesen zahlreicher Länder. Um das inhaltliche Gewicht und die wissenschaftliche Fundierung so groß wie möglich zu machen, wurde die Erarbeitung solcher Bewertungen und Empfehlungen unabhängigen und plural besetzten öffentlichen Einrichtungen übertragen. Dazu gehören im NHS-System von Großbritannien das 1999 gegründete "National Institute for Health and Clinical Excellence (NICE)" und das nach seinem Vorbild strukturierte und am 1. Juni 2004 gegründete "Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiQ)" in Deutschland.
Leitlinien und Bewertungen des Verhältnisses von Kosten und Nutzen von Medikamenten gehören zu den wichtigsten Steuerungsinstrumenten der letzten Jahre im Gesundheitswesen zahlreicher Länder. Um das inhaltliche Gewicht und die wissenschaftliche Fundierung so groß wie möglich zu machen, wurde die Erarbeitung solcher Bewertungen und Empfehlungen unabhängigen und plural besetzten öffentlichen Einrichtungen übertragen. Dazu gehören im NHS-System von Großbritannien das 1999 gegründete "National Institute for Health and Clinical Excellence (NICE)" und das nach seinem Vorbild strukturierte und am 1. Juni 2004 gegründete "Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiQ)" in Deutschland.
Im Falle der bereits jahrelangen Arbeit von NICE liegt die Frage nahe, welche Wirkung seine Arbeit erzielte. Dies untersuchte jetzt das jüngst gegründete "Wissenschaftliche Institut der Techniker Krankenkasse für Nutzen und Effizienz im Gesundheitswesen (WINEG)" mit folgenden Fragestellungen: "Haben die restriktiven Kosten-Nutzen-Bewertungen von Arzneistoffen, die von NICE zwischen 2001 und 2004 publiziert wurden, für den NHS zu einer Verminderung der Verschreibungen des jeweiligen Arzneistoffs und der hierfür anfallenden Netto-Arzneimittelausgaben des NHS im ambulanten Sektor in England und Wales geführt?"
Dabei handelt es sich um positive oder meist negative Bewertungen von insgesamt 34 Arzneistoffen für eine breite Palette von Krankheiten.
Die mit einer aufwändigen Methodik und diversen Verordnungsdaten gewonnenen Antworten der WINEG-Studie für 21 der 34 Stoffe sind kurz und deprimierend: "Zusammenfassend lässt sich sagen, dass die Kosten-Nutzen-Bewertungen des NICE aus den Jahren 2000 bis 2004, auf deren Basis ein zurückhaltender oder kein Einsatz der bewerteten Arzneistoffe empfohlen wird, zu keiner Senkung der Arzneimittelausgaben im National Health Service (NHS) führten. Sie erscheinen in ihrer derzeitigen Umsetzung als Steuerungsmittel daher nur bedingt geeignet."
Quantitativ heißt dies, dass sich bei 20 von 21 Wirkstoffen, also bei 95 % der Wirkstoffe, kein bedeutsamer Rückgang bei Verschreibungen und Ausgaben gezeigt hat.
Die Ursachen für diese relative Wirkungslosigkeit sind u.a.:
• der große Umfang der Empfehlungen,
• die mangelnde Klarheit und Eindeutigkeit der Einschränkungen,
• die mangelnde Akzeptanz der Empfehlungen von NICE und die wirkungsvoll divergierenden Bewertungen von Präparaten durch die Hersteller und andere Meinungsbildner im Gesundheitswesen sowie
• die für den Arzt existierende Konsequenzlosigkeit der Nichtbeachtung von NICE-Empfehlungen.
Die WINEG-ForscherInnen schließen dagegen Art und Umfang der Kommunikation der Bewertungen als Grund für die mangelhafte Umsetzung der Vorgaben aus: Den 10 % der NICE-Gesamtausgaben, die für die Erstellung der Empfehlungen ausgegeben werden stehen 14 % für die Kommunikationsarbeit gegenüber.
Allein das Erstellen und Verbreiten einzelner und noch so gut wissenschaftlich untermauerter Empfehlungen scheint also nicht zu signifikant anderen Verordnungsweisen zu führen. Hinzu kommen muss eine Verbesserung der "Compliance" der Verschreiber bezüglich des Umgangs mit Richtlinien, die technische Möglichkeit Empfehlungen zum Verschreibungszeitpunkt zu nutzen und eine gründliche "Erwachsenenedukation" bei Patienten und verordnenden ÄrztInnen über die Sinnhaftigkeit dieser Empfehlungen.
Eine 5-seitige Zusammenfassung der Ergebnisse durch die WINEG-MitarbeiterINnen Dietrich, Wagner, Zierold, Bestmann, Finke, Kawaschinski und Wiemer findet sich unter dem Titel "Kosten-Nutzen-Bewertung von Arzneistoffen - Was kann Deutschland von Großbritannien lernen?" hier.
Bernard Braun, 24.7.2007
Hemmschwellen gegenüber evidenz-basierter Medizin: Alter und lange Berufspraxis
 Die Bemühungen, Leitlinien für die medizinischen Diagnostik und Therapie zu entwickeln, die sich auf empirisch fundierte, evidenz-basierte Forschungsergebnisse stützen, sind in den letzten Jahren weiter forciert worden. Ergebnisse finden sich nicht nur in den englischsprachigen Meta-Analysen der "Cochrane Library", sondern in Deutschland auch in den Berichten des "Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen" oder der "Deutschen Agentur für Health Technology Assessment (DAHTA)". Weitaus weniger Aufmerksamkeit fand demgegenüber bislang die Frage, ob und wie schnell solche Empfehlungen und Befunde in die medizinische Praxis einmünden und welche Faktoren für diese Verbreitung förderlich oder auch hinderlich sind.
Die Bemühungen, Leitlinien für die medizinischen Diagnostik und Therapie zu entwickeln, die sich auf empirisch fundierte, evidenz-basierte Forschungsergebnisse stützen, sind in den letzten Jahren weiter forciert worden. Ergebnisse finden sich nicht nur in den englischsprachigen Meta-Analysen der "Cochrane Library", sondern in Deutschland auch in den Berichten des "Instituts für Qualität und Wirtschaftlichkeit im Gesundheitswesen" oder der "Deutschen Agentur für Health Technology Assessment (DAHTA)". Weitaus weniger Aufmerksamkeit fand demgegenüber bislang die Frage, ob und wie schnell solche Empfehlungen und Befunde in die medizinische Praxis einmünden und welche Faktoren für diese Verbreitung förderlich oder auch hinderlich sind.
Eine Studie der University of Georgia hat einen Teilaspekt dieser Fragestellung nun aufgegriffen. Im Rahmen einer Befragung von über 800 Physiotherapeuten aus dem Staat Georgia wollte man wissen, welche Persönlichkeitsaspekte einerseits und welche organisatorischen und beruflichen Bedingungen andererseits dafür maßgeblich sind, ob Therapeuten eher eine skeptische Distanz oder interessierte Neugier und Aufnahmebereitschaft zeigen gegenüber Erkenntnissen der evidenz-basierten Medizin, die ihr Fach betreffen.
Der an die Physiotherapeuten verschickte Fragebogen enthielt knapp 70 Fragen, darunter Persönlichkeitsmerkmale (u.a. Bereitschaft, Neues zu lernen, Selbstkontrolle, intellektuelle Offenheit und Nonkonformismus), die Wahrnehmung und Bewertung der Rahmenbedingungen am Arbeitsplatz (z.B. berufliche Fortbildung, Kommunikation mit Kollegen, Teamarbeit) sowie auch sozialstatistische und berufliche Fakten (Alter, Geschlecht, höchster beruflicher Ausbildungsabschluss, zeitliche Dauer der Berufserfahrung, ambulante vs. stationäre Tätigkeit). Analysiert wurde dann, welche dieser Faktoren einen Einfluss hatten auf die Bereitschaft, die eigene physiotherapeutische Arbeit auch an evidenzbasierten Erkenntnissen neu auszurichten. Dieser Aspekt ("propensity to adopt evidence-based practice") wurde gemessen durch Antworten der Teilnehmer auf insgesamt acht Fragen, wie zum Beispiel "Für die Behandlung von Patienten ist es nicht besonders hilfreich, sich nach neueren Erkenntnissen wissenschaftlicher Studien umzuschauen."
Als Ergebnis zeigte sich:
• Die meisten im Fragebogen erfassten Persönlichkeitsmerkmale zeigten auch einen Einfluss auf das Interesse an evidenz-basierter Medizin (EBM). Am stärksten galt dies für den Aspekt der Lernbereitschaft (intellektuelle Neugier, Motivation, Neues zu lernen).
• Für die Bewertung der Rahmenbedingungen am Arbeitsplatz ergaben sich weniger starke Einflüsse.
• Einen recht deutlichen Effekt zeigten demgegenüber jedoch einige sozio-demographische und berufliche Variablen: Je älter die befragten Therapeuten waren und je länger sie schon ihren Beruf ausübten, umso größer war die mentale Distanz gegenüber EBM. Ähnlich abweisend waren auch Physiotherapeuten, die den größten Teil ihrer Arbeit direkt am Patienten verrichteten und weniger mit anderen Aufgaben (Fortbildung, Verwaltung, Dokumentation) beschäftigt waren.
• Umgekehrt zeigte sich ein sehr hohes Interesse an EBM, je höher die berufliche Qualifikation und der formelle Abschluss der Befragten war.
Die Forscher interpretieren ihre Ergebnisse dahin gehend, dass sie mit großer Wahrscheinlichkeit auch auf andere Gesundheitsberufe und damit auch Ärzte übertragbar sind. Da ältere, schon lange im Beruf tätige Physiotherapeuten und auch solche, die in ihrer Arbeitszeit fast nur mit Patienten zu tun haben, die geringste Neigung zeigen, ihr berufliches Wissen aufzufrischen, weisen die Wissenschaftler darauf hin, dass die Motivation zum "lebenslangen Lernen" schon frühzeitig in der Ausbildung vermittelt werden muss. Sie geben aber auch den Rat, Fortbildungsmaßnahmen und Informationsmaterialien zur Weiterbildung so zu gestalten, dass sie nicht von vornherein auf Widerstand bei den Adressaten stoßen.
Ein Abstract der Studie ist hier nachzulesen: The propensity to adopt evidence-based practice among physical therapists (BMC Health Services Research 2007, 7:103; doi:10.1186/1472-6963-7-103)
Gerd Marstedt, 9.7.2007
Der Placebo-Effekt in der Medizin: Studien der Hirnforschung zeigen neurologische Mechanismen der Patientenerwartung
 Die Diskussion um den Placebo-Effekt in der Medizin ist in der letzten Zeit wieder stärker entbrannt, seit in einer Reihe klinischer Studien zur Wirksamkeit alternativer Heilmethoden (Akupunktur, Homöopathie) so nicht vorhergesehene Ergebnisse ans Tageslicht kamen. So zeigte sich etwa, dass eine nur scheinbar oder nicht nach den Regeln der chinesischen Heilkunst durchgeführte Akupunktur genau so wirksam war wie eine echte, sogenannte "Verum-Akupunktur". Ähnlich wurden auch die medizinischen Erfolge homöopathischer Vorgehensweisen gedeutet: Reine Placebo-Effekte, die nicht auf der Wirkung von Substanzen beruhen, sondern allein oder überwiegend auf der Einbildungskraft und Erwartung des Patienten.
Die Diskussion um den Placebo-Effekt in der Medizin ist in der letzten Zeit wieder stärker entbrannt, seit in einer Reihe klinischer Studien zur Wirksamkeit alternativer Heilmethoden (Akupunktur, Homöopathie) so nicht vorhergesehene Ergebnisse ans Tageslicht kamen. So zeigte sich etwa, dass eine nur scheinbar oder nicht nach den Regeln der chinesischen Heilkunst durchgeführte Akupunktur genau so wirksam war wie eine echte, sogenannte "Verum-Akupunktur". Ähnlich wurden auch die medizinischen Erfolge homöopathischer Vorgehensweisen gedeutet: Reine Placebo-Effekte, die nicht auf der Wirkung von Substanzen beruhen, sondern allein oder überwiegend auf der Einbildungskraft und Erwartung des Patienten.
Zwar haben viele namhafte Wissenschaftler schon seit langem hervorgehoben, dass eben diese psychischen Faktoren für jeden Heilungsprozess eine überaus große Rolle spielen und womöglich wichtiger für die Genesung sind als medikamentöse oder technische Einwirkungen der Medizin. Gleichwohl zeigte sich immer wieder eine Kluft zwischen streng naturwissenschaftlich orientierten Medizinern und solchen, die eher psychosomatischen und ganzheitlichen Krankheitstheorien anhingen. Neue Akzente in diesem Streit setzt nun ein Artikel des Medizinjournalisten Jörg Blech ("Die Krankheitserfinder", "Heillose Medizin") der jetzt als SPIEGEL-Titelgeschichte veröffentlich wurde: Die Heilkraft der Einbildung: Akupunktur - Homöopathie - Naturmedizin (SPIEGEL als E-Paper kostenpflichtig)
Blechs Titelgeschichte ist eine journalistisch sehr umfassend recherchierte und (im Unterschied zu vielen wissenschaftlichen Literaturübersichten) flott geschriebene Übersicht über wissenschaftliche Studien, in denen erstaunliche Belege zutage getreten sind über die "Heilkraft der Einbildung" - bei kranken Patienten, aber auch bei Tieren. Der Artikel berichtet über die erstaunliche therapeutische Wirkung von Kochsalzlösungen, wenn Patienten im Glauben belassen werden, es handle sich um hochwirksame Arzneien, oder über erfolgreiche Therapien bei Rückenschmerz- oder Arthrose-Patienten, die im Glauben waren, bei ihnen sei ein komplizierter operativer Eingriff durchgeführt worden, obwohl sie lediglich unter Narkose standen, aber ohne jede Operation. Auch erfährt man einiges über unterschiedliche Wirkungen von Placebo-Pillen ohne jede Wirksubstanz: Gelbe Kapseln regen an, blauen machen müde, große Pillen wirken stärker als kleine.
Aufschlussreicher als diese zusammenfassende Darstellung klinischer Studien mit Placebo-Gruppen sind jedoch zwei andere Argumentationsfäden im SPIEGEL-Artikel. Zum einen stellt Jörg Blech neuere Ergebnisse der Hirnforschung vor, die aufschlussreiche Erkenntnisse bringen über jene neurologischen und physiologischen Mechanismen im menschlichen Gehirn, die durch Erwartungen und Hoffnungen von Patienten bei einer Therapie in Gang gesetzt werden.
Diese neueren Studien der Hirnforschung haben Erstaunliches gezeigt. So zeichneten an der University of Michigan Computertomografen auf, wie sich körpereigene Schmerzmittel (Endorphine) bilden und an bestimmte Rezeptoren im Gehirn binden, weil die Patientin und Teilnehmerin an dem Versuch festen Glaubens ist, ein neuartiges Schmerzmittel injiziert zu bekommen - in Wirklichkeit jedoch fließt nur Kochsalzlösung. Ähnliche Untersuchungen an der Universität Turin haben Aktivitäten von Nervenzellen in bestimmten Hirnregionen bei Parkinson-Patienten festgehalten, denen man ebenfalls nur ein Placebomittel verabreicht hat. Diese und viele andere Studien zeigen erstmals auch für streng Naturwissenschafts-Gläubige, wie Hoffnungen und Erwartungen von Patienten sich in Hirnaktivitäten oder Veränderungen im Immunsystem niederschlagen, und zwar in einer Weise, die eine daraus resultierende Verbesserung im gesundheitlichen Befinden oder in der Wahrnehmung von Schmerz überaus plausibel und mit medizinischen Erkenntnissen vereinbar macht. Zitat: "Zug um Zug entdecken die Forscher: Der Placebo-Effekt ist ein höchst reales Hirngespinst. Er hat eine biologische Entsprechung im Nervensystem und führt zu nachweisbaren Veränderungen im Körper."
Der Artikel verdeutlicht jedoch auch die Ignoranz und Überheblichkeit von Medizinern, die diese Befunde nicht zur Kenntnis nehmen wollen und nach wie vor den erkrankten Menschen als seelenlosen Hi-Tec-Apparat behandeln, bei dem eine Störung durch chemische, physikalische oder chirurgische Maßnahmen behoben werden kann. Deutlich wird dies für Blech etwa an der Geringschätzung von Information und Kommunikation in der ärztlichen Praxis, die jedoch vielfältige Möglichkeiten verhindert, tatsächlich einen für die Therapie wirksamen Placebo-Effekt im Sinne eines festen Glaubens an die Genesung aufzubauen. Möglicherweise resultiert aus dieser Ignoranz der Schulmedizin auch die große Attraktivität der "alternativen Heilmethoden". Zitat aus dem Spiegel-Artikel: "Im Unterschied zu den Schulmedizinern verstehen es die Nadeltherapeuten [Mediziner, die Akupunktur durchführen, FG] offensichtlich viel besser, die Hoffnung ihrer Patienten zu wecken. Der beteiligte Arzt Heinz Endres von der Universität Bochum und seine Kollegen schreiben, dass Akupunktur bedingt durch eine Kombination unspezifischer Faktoren ein Superplacebo darstellt."
Auch gut kontrollierte klinische Studien über die Wirksamkeit bestimmter Therapieformen haben bislang zumeist sehr stark schwarz-weiß gemalt. Eine Interventionsgruppe und eine Kontrollgruppe wurden einander gegenüber gestellt und verglichen, dahinter stand das falsche Denkmodell: Hier wird interveniert, dort geschieht nichts. Völlig unberücksichtigt und unkontrolliert blieben dabei jedoch oftmals die sozialen Rahmenbedingungen des Versuchs und die damit bewirkten, teilweise sehr unterschiedlichen Patientenhoffnungen und -erwartungen, die jedoch den Therapieerfolg maßgeblich mit beeinflussen. Auch die bereits eingangs zitierte Meta-Analyse von Akupunkturstudien bei Knie-Arthrose hat gezeigt, dass die Ergebnisse vermutlich auch abhängig waren von unterschiedlichen Rahmenbedingungen und Erwartungen der Teilnehmer in den einzelnen Gruppen. Ein PDF der Studie ist hier zu finden: Meta-analysis: Acupuncture for Osteoarthritis of the Knee (Ann Intern Med. 2007;146:868-877)
Ein ähnliches Ergebnis zeigte sich auch für die Bilanz der sog. GERAC-Akupunktur-Studie in Deutschland (vgl. Forum Gesundheitspolitik: GERAC-Akupunkturstudien zeigen: Akupunktur ist der Standardtherapie teilweise überlegen. Auch dort wurde deutlich, dass SHAM- und Verum-Akupunktur insbesondere bei chronischen Kopfschmerzen überaus wirksam und der schulmedizinischen Therapie mit Medikamenten überlegen waren, beide jedoch in ähnlich großem Umfang.
Gerd Marstedt, 24.6.2007
Guidelines for guidelines - Von den Schwierigkeiten der Einführung von Forschungsevidenz in alltagstaugliche Leitlinien
 Eine lange und fest etablierte Tradition einer eminenzbasierten Medizin oder "halbgottartiger", sich jeder systematischen Orientierung und Überprüfung entziehender "Künstler"-Ärzte beginnt seit einiger Zeit zu erodieren. Stattdessen bekommen Evidenz und Wissenschaft eine wachsende Bedeutung und gibt es ferner die Vorstellung, die gesundheitliche Versorgung mit Leitlinien, guide-lindes, Behandlungsempfehlungen oder -Pfaden orientieren oder steuern zu können. Mit der rasch zunehmenden Anzahl solcher Instrumente polarisierte sich aber auch ihre theoretische und praktische Bewertung. Der Vorstellung von einer lückenlos zu optimierenden und technisch zu managenden medizinischen Behandlung stehen die klaren und populistischen Absagen an eine "Kochbuch-Medizin" gegenüber - unversöhnlich und unvereinbar.
Eine lange und fest etablierte Tradition einer eminenzbasierten Medizin oder "halbgottartiger", sich jeder systematischen Orientierung und Überprüfung entziehender "Künstler"-Ärzte beginnt seit einiger Zeit zu erodieren. Stattdessen bekommen Evidenz und Wissenschaft eine wachsende Bedeutung und gibt es ferner die Vorstellung, die gesundheitliche Versorgung mit Leitlinien, guide-lindes, Behandlungsempfehlungen oder -Pfaden orientieren oder steuern zu können. Mit der rasch zunehmenden Anzahl solcher Instrumente polarisierte sich aber auch ihre theoretische und praktische Bewertung. Der Vorstellung von einer lückenlos zu optimierenden und technisch zu managenden medizinischen Behandlung stehen die klaren und populistischen Absagen an eine "Kochbuch-Medizin" gegenüber - unversöhnlich und unvereinbar.
Sowohl die guten oder gut gemeinten Übererwartungen und Machbarkeitsphantasien als auch die ebenfalls guten oder gut gemeinten Warner vor einer Leitlinien-Medizin, welche die Individualität der Patienten ausklammert oder hinter "dem Diabetes" verschwinden lässt, haben wahrscheinlich ohne Absicht eine zu einfache Vorstellung von der Qualität und vom notwendigen Aufwand bei der Entwicklung von Leitlinien im Sinn.
Um was es bei der Orientierung an Evidenz geht und welche Sichtweisen und Handlungsorientierungen das einschließt und was man bei der Entwicklung, der Verbreitung und Implementation sowie der Anwendung von Leitlinien beachten muss, ließ die Weltgesundheitsorganisation (WHO) vor kurzem durch ein "Advisory Committee on Health Research" im Rahmen der umfassenderen Arbeit des "Sub-committee on the Use of Research Evidence (SURE)" ergründen.
Die ersten Ergebnisse dieser Initiative sind jetzt in einer neunzehnteiligen Aufsatzserie im Heft 4 2006 der Open Access-Zeitschift "Health Research Policy and Systems" erschienen und stellen eine Fundgrube für eine ernsthafte Beschäftigung mit Theorie und Praxis der Entwicklung von evidenzbasierten "guidelines" im Gesundheitsversorgungsbereich dar.
An zwei Eröffnungsbeiträge über "Best practices in use of research evidence to inform health decisions" von Judith A Whitworth und "Improving the use of research evidence in guideline development: introduction" von Andrew D Oxman et al. schließen sich vertiefende Beiträge zu den genannten Themenbereichen zur Verbesserung des Gebrauchs von Forschungsevidenz bei der Entwicklung von Guidelines an. Sie arbeiten auf jeweils rund 6-8 Seiten vorhandene Studienliteratur auf, stellen praktische Modelle dar und geben an vielen Stellen praktische Empfehlungen:
• "Guidelines for guidelines",
• "Priority setting",
• "Group composition and consultation process",
• "Managing conflicts of interest",
• "Group processes",
• "Determining which outcomes are important"
• "Deciding what evidence to include",
• "Synthesis and presentation of evidence",
• "Grading evidence and recommendations",
• "Integrating values and consumer involvement",
• "Incorporating considerations of cost-effectiveness, affordability and resource implications",
• "Incorporating considerations of equity",
• "Applicability, transferability and adaptation",
• "Reporting guidelines",
• "Disseminating and implementing guidelines" und
• "Evaluation".
Hier finden Sie die in der Zeitschrift "Health Research Policy and Systems" veröffentlichten Beiträge
Bernard Braun, 24.1.2007
Gute Patienten-Noten für Disease Management Programme
 Das Disease-Management-Programm (DMP) für Patienten mit koronarer Herzkrankheit motiviert die Teilnehmer zu einer gesünderen Lebensweise und erleichtert ihnen den Umgang mit ihrer Erkrankung. Das hat eine repräsentative Patientenbefragung des AOK-Bundesverbandes und der Deutschen Herzstiftung ergeben. "Die Befragung hat gezeigt, dass sich durch das DMP die medizinische Versorgung verbessert und dass Risikopatienten erreicht werden, die besonders von einer intensiveren medizinischen Betreuung profitieren", erklärte der Vorstandsvorsitzende des AOK-Bundesverbandes, Hans Jürgen Ahrens. Das Sozialwissenschaftliche Umfragezentrum der Universität Duisburg-Essen interviewte im Auftrag des AOK-Bundesver-bandes und der Deutschen Herzstiftung telefonisch 1.000 Teilnehmer des Disease-Management-Programms Koronare Herzkrankheit. Befragt wurden Mitglieder der AOK Berlin und der AOK Rheinland zwischen 45 und 75 Jahren, die seit mindestens einem Jahr am strukturierten Behandlungsprogramm teilnehmen. Die AOK bietet das DMP "AOK-Curaplan" für Patienten mit Koronarer Herzkrankheit bundesweit an; zurzeit nehmen etwa 260.000 AOK-Versicherte daran teil.
Das Disease-Management-Programm (DMP) für Patienten mit koronarer Herzkrankheit motiviert die Teilnehmer zu einer gesünderen Lebensweise und erleichtert ihnen den Umgang mit ihrer Erkrankung. Das hat eine repräsentative Patientenbefragung des AOK-Bundesverbandes und der Deutschen Herzstiftung ergeben. "Die Befragung hat gezeigt, dass sich durch das DMP die medizinische Versorgung verbessert und dass Risikopatienten erreicht werden, die besonders von einer intensiveren medizinischen Betreuung profitieren", erklärte der Vorstandsvorsitzende des AOK-Bundesverbandes, Hans Jürgen Ahrens. Das Sozialwissenschaftliche Umfragezentrum der Universität Duisburg-Essen interviewte im Auftrag des AOK-Bundesver-bandes und der Deutschen Herzstiftung telefonisch 1.000 Teilnehmer des Disease-Management-Programms Koronare Herzkrankheit. Befragt wurden Mitglieder der AOK Berlin und der AOK Rheinland zwischen 45 und 75 Jahren, die seit mindestens einem Jahr am strukturierten Behandlungsprogramm teilnehmen. Die AOK bietet das DMP "AOK-Curaplan" für Patienten mit Koronarer Herzkrankheit bundesweit an; zurzeit nehmen etwa 260.000 AOK-Versicherte daran teil.
Jeder dritte Befragte gab an, dass sich seit der Teilnahme am strukturierten Behandlungsprogramm "AOK-Curaplan" die Betreuung durch den Arzt verbessert habe. Positiv bewertet wurden vor allem eine intensivere Behandlung und häufigere Kontrollen. Mehr als die Hälfte der befragten Teilnehmer (54 Prozent) erklärten, dass sie mit ihrem Arzt Ziele wie einen bestimmten Blutdruckwert oder mehr körperliche Betätigung vereinbarten. Die Informationen der AOK zur besseren Bewältigung der Erkrankung werden von 73 Prozent der Befragten als hilfreich bewertet. 53 Prozent der Befragten betonten, dass sie sich nun bewusster ernährten als vorher der Teilnahme am Programm, und 40 Prozent bewegten sich mehr. Die Befragung hat zudem ergeben, dass 38 Prozent der Raucher seit der Teilnahme mit dem Rauchen aufgehört haben.
Die Angaben der Befragungsteilnehmer belegen, dass durch das DMP Patienten mit einem erhöhten Risiko für Folge- und Begleiterkrankungen erreicht werden. So hatten beispielsweise mehr als die Hälfte der Teilnehmer in der Vergangenheit bereits einen Herzinfarkt erlitten. Die Befragung gibt auch wichtige Hinweise darauf, dass den Patienten deutlich häufiger als vor der Teilnahme Beta-Blocker sowie Medikamente zur Blutverdünnung und zur Senkung des Cholesterinspiegels verschrieben worden sind als vor der Teilnahme. "Dadurch wird Folgeerkrankungen wie einem erneuten Herzinfarkt oder der Ausbildung einer Herzschwäche vorgebeugt", so Ahrens. Darüber hinaus leistet das Disease-Management-Programm auch einen wichtigen Beitrag zur Bewältigung der Herzkrankheit: 78 Prozent der Befragten erklärten, ihre Erkrankung jetzt besser unter Kontrolle zu haben, und 82 Prozent verstehen die Behandlung besser als vor der Teilnahme.
Weitere Informationen bietet der AOK-Bv in mehreren Zeitschriften-Veröffentlichungen zur Bewertung von DMPs durch teilnehmende Patienten:
• Gute Noten für Disease-Management - Ergebnisse einer Patientenbefragung zum Disease-Management-Programm Koronare Herzkrankheit
• Fortschritt für mehr Lebensqualität - Analyse: Diabetiker schätzen die DMP
• Der Kick für die Herzkranzgefäße - Umfrage zu DMPs bei Patienten mit Koronarer Herzkrankheit
Außerdem steht auch der komplette Evaluationsbericht (PDF, insgesamt 225 Seiten) hier zum Download zur Verfügung: Evaluation von strukturierten Behandlungsprogrammen (DMP) bei Diabetes mellitus Typ 2:
AOK Curaplan Diabetes mellitus Typ 2 der AOK Rheinland-Pfalz - Die Gesundheitskasse
Gerd Marstedt, 18.12.2006
Qualitätssicherung in der ambulanten Versorgung: Fortbildung und Rezertifizierung
 Die Verpflichtung zur Fortbildung ist in Deutschland traditionell ein Bestandteil der ärztlichen Berufsordnung. Die Ärztekammern haben diese programmatische Äußerung jedoch in kein stringentes und überzeugendes Fortbildungssystem umgesetzt. Bezogen auf die Zielsetzung "Verbesserung ärztlichen Handelns" ist ein auf das Sammeln von Fortbildungspunkten gründendes Konzept als alleinige Maßnahme aber unzureichend, denn die vorherrschenden traditionellen Fortbildungsformen wie Vortragsveranstaltungen und Lektüre von Fachliteratur sind wenig geeignet, ärztliches Handeln zu verbessern.
Die Verpflichtung zur Fortbildung ist in Deutschland traditionell ein Bestandteil der ärztlichen Berufsordnung. Die Ärztekammern haben diese programmatische Äußerung jedoch in kein stringentes und überzeugendes Fortbildungssystem umgesetzt. Bezogen auf die Zielsetzung "Verbesserung ärztlichen Handelns" ist ein auf das Sammeln von Fortbildungspunkten gründendes Konzept als alleinige Maßnahme aber unzureichend, denn die vorherrschenden traditionellen Fortbildungsformen wie Vortragsveranstaltungen und Lektüre von Fachliteratur sind wenig geeignet, ärztliches Handeln zu verbessern.
Und es gibt vielfältige Gründe für die Etablierung von Normen zur Qualitätssicherung:
• Über-, Unter- und Fehlversorgung und das Abweichen von gesicherten medizinischen Standards sind weit verbreitet. Dies bedeutet für Patienten eine sub optimale bis gefährliche Behandlung.
• Die Befriedigung der kommunikativen, kognitiven und emotionalen und auf Partizipation gerichteten Bedürfnisse der Patienten ist häufig unzureichend.
• Der Transfer gesicherten Wissens in die Praxis (evidence into practice) dauert unverhältnismäßig lange.
Rezertifizierung und systematische Kompetenzdarlegung sind andererseits schon Bestandteile einer entwickelten medizinischen Qualitätssicherung in Ländern wie Kanada, Großbritannien, Niederlande, USA, Kanada, Norwegen oder Australien. Dort ist ein Rezertifizierungsverfahren selbstverständlicher Bestandteil der Qualitätssicherung in der ambulanten Versorgung. Die medizinisch-fachliche Kompetenz, aber auch sozial-kommunikative Qualifikationen von Ärzten werden in einem mehrstufigen Verfahren überprüft, unter anderem durch Patienbefragungen oder Bewertungen ärztlicher Kollegen. Bei festgestellten Defiziten folgen Auflagen zur Fortbildung, in extremen (und seltenen) Fällen wurden auch schon Lizenzen entzogen.
David Klemperer stellt in einem Aufsatz das 3-stufige kanadische Assessmentsystem und seine Umsetzung vor und begründet ausführlich, warum das deutsche Gesundheitssystem davon lernen könnte. "Erfahrungen mit Methoden der systematischen Kompetenzdarlegung und Rezertifizierung in der Medizin in Kanada - Chancen für Deutschland.
Michael Betzler und Jörg Ansorg stellen das "Das Pilotprojekt zur freiwilligen Kompetenzevaluation von BDC und DGCh" vor, ein Modell zur freiwilligen Kompetenzdarlegung bei Chirurgen in Deutschland.
Gerd Marstedt, 4.11.2006
Mängel bei der leitliniengerechten Behandlung von Herzinsuffizienz in Deutschland
 Ein aktuelles aber keineswegs seltenes Beispiel für die erhebliche Diskrepanz zwischen dem in Leitlinien für die Diagnose und Therapie von Krankheiten zusammengefassten gesicherten Wissen über wirksame Maßnahmen und dem Versorgungsalltag findet sich in einem in Heft 39 (September 2005) der "Deutschen Medizinischen Wochenschrift (DMW)" veröffentlichten Aufsatz über die Diagnose und Behandlung der an Herzinsuffizienz erkrankten Menschen in Deutschland (rund 800.000 Personen) und 5 anderen europäischen Ländern.
Ein aktuelles aber keineswegs seltenes Beispiel für die erhebliche Diskrepanz zwischen dem in Leitlinien für die Diagnose und Therapie von Krankheiten zusammengefassten gesicherten Wissen über wirksame Maßnahmen und dem Versorgungsalltag findet sich in einem in Heft 39 (September 2005) der "Deutschen Medizinischen Wochenschrift (DMW)" veröffentlichten Aufsatz über die Diagnose und Behandlung der an Herzinsuffizienz erkrankten Menschen in Deutschland (rund 800.000 Personen) und 5 anderen europäischen Ländern.
Nach dieser so genannten MAHLER-Studie (für "Medical Management of chronic heart failure in Europe and its related costs") verhalten sich gerade einmal 67 Prozent der deutschen Fachärzte bei der Diagnose leitliniengerecht und liegen damit vor den britischen Fachärzten auf dem vorletzten Platz. Bei der ausgeprägt medikamentösen Behandlung hielten sich nur noch 60 Prozent der deutschen Kardiologen an die Leitlinien. Nur weil sich ihre Fachkollegen in den anderen Ländern fast durchweg noch weniger an die Behandlungs-Leitlinien halten, liegen die deutschen Ärzte hier an zweiter Stelle. Die hauptsächlich beobachtete enorme Zurückhaltung bei der Verordnung bestimmter, zur ambulanten Therapie empfohlenen Arzneimittel, trägt nach Meinung der Berichterstatter maßgeblich zu einer deutlich erhöhten Häufigkeit stationärer Aufenthalte wegen Herzinsuffizienz bei. Die Zahl der Einweisungen war in Deutschland beispielsweise doppelt so hoch wie in den Niederlanden. Es ist nicht ausgeschlossen, dass einige Patienten möglicherweise ohne zwingenden Grund in der Klinik behandelt werden.
Hier, wie in zahlreichen vergleichbaren Fällen der Unkenntnis von Leitlinien oder der Ignoranz der dort gemachten Vorschläge oder Empfehlungen (also keineswegs zwingende und sanktionierte Vorschriften), führt offensichtlich eine noch so gut erreichbare und eindeutige Wissensbasis nicht automatisch oder rasch zu den erhofften Qualitätsverbesserungen. Spezielle Überlegungen zu verbesserten Strategien der Wissensvermittlung und Methoden der Verhaltensänderung von Ärzten und evtl. Patienten müssen ein integraler Bestandteil von Versuchen sein, durch Leitlinien die Versorgungsqualität zu verbessern.
Hier finden Sie ein Abstract des Studienberichts
Bernard Braun, 24.10.2005
Qualitätssicherung durch Leitlinien und Health Technology Assessment - Beispiel Bluthochdruckleitlinien
 Eines der wesentlichen neueren Instrumente die Prozess- und Ergebnisqualität der medizinischen Versorgung in Deutschland zu verbessern sind Richt- und Leitlinien. Im § 137e Abs. 3 des Sozialgesetzbuch (SGB) V wurde festgeschrieben, dass nach internationalem Beispiel durch den damaligen Koordinierungsausschuss in der GKV evidenzbasierte Leitlinien zu erstellen sind.
Eines der wesentlichen neueren Instrumente die Prozess- und Ergebnisqualität der medizinischen Versorgung in Deutschland zu verbessern sind Richt- und Leitlinien. Im § 137e Abs. 3 des Sozialgesetzbuch (SGB) V wurde festgeschrieben, dass nach internationalem Beispiel durch den damaligen Koordinierungsausschuss in der GKV evidenzbasierte Leitlinien zu erstellen sind.
Die Arbeitsgemeinschaft der wissenschaftlichen medizinischen Fachgesellschaften (AWMF) mit ihrer Clearingstelle für Leitlinien (CLA) erstellt zunächst in Kooperation mit dem Zentrum für ärztliche Qualität (ÄZQ) die Übersicht zur Vielzahl von "Wissenschaftlich begründeten Leitlinien für Diagnostik und Therapie".
Wissenschaftlich vertieft und praxistauglich gemacht werden sollen diese Leitlinien u.a. durch so genannte Health Technology Assessment-(HTA)-Berichte. Diese stellen die gesundheitlichen Anforderungen an eine Leitlinie dar, prüfen die Implementierung und Auswirkung auf die medizinischen Vorgehensweisen und sollen Empfehlungen für den weiteren Einsatz der Leitlinien geben. Mit der Erstellung eines Informationssystems HTA in Deutschland ist die "Deutsche Agentur für HTA (DAHTA) des Deutschen Instituts für Medizinische Dokumentation und Information (DIMDI)" beauftragt (Übersicht über alle publizierten und in der DAHTA-Datenbank kostenlos erhältlichen Berichte).
Ihr jüngster auch für Nichtmediziner verständlicher und lesenswerter Bericht beschäftigt sich auf 73 Seiten ausführlich mit den Bluthochdruck-Leitlinien. Auf der Basis einer umfangreichen Literaturrecherche heben die Autoren W. Frank und B. Konta als das Hauptproblem von Leitlinien hervor, sie in den Alltag der Patientenversorgung, die Aus-, Fort- und Weiterbildung der Ärzte und ihr Honorierungsgefüge zu implementieren. Dazu gibt es in Deutschland wenig originäre Evaluierungsstudien, sodass man zur Zeit weitgehend auf Analogieschlüsse aus ausländischen Studien angewiesen ist. Aus diesen geht z.B. hervor, dass jüngere Ärzte sich eher an Leitlinien halten als ältere. Zu den zahlreichen für die Versorgung eines der häufigsten gesundheitlichen Probleme zusammengetragenen Erkenntnisse gehören aber auch leitlinienkritische Daten: So verbesserten etwa lediglich 5 von 13 existierenden Leitlinien nachweisbar die Ergebnisqualität für Patienten. Ohne eine systematische primärempirische Analyse des Praxiseinsatzes von Leitlinien dürfte es aber weiterhin schwierig sein, im deutschen Behandlungsalltag sinnlose und unwirksame Vorgehensweisen zurückzudrängen und die Qualität durch Leitlinien zu verbessern.
Ein für die ärztliche Weiterbildung aufschlussreiches Detailergebnis der Literaturübersicht referiert eine Ärztebefragung von über 11.000 Internisten und Allgemeinmedizinern, die zu ihren Kenntnissen zum Bluthochdruck (Definition, Therapie-Leitlinien) befragt worden waren. Das Ergebnis: "Nur 36% der Teilnehmer (4.103 zu 11.547) kannten den zurzeit allgemein anerkannten Blutdruckgrenzwert zur Definition der arteriellen Hypertonie (> = 140 / 90 mm Hg)." Nur 24% hatten eine adäquate Leitlinienkenntnis. "Die Autoren schließen daraus, dass die Weiterbildung sowie die Umsetzung des Gelernten eine lebenslange Herausforderung darstellt. Des Weiteren folgern sie, dass die traditionellen Methoden der Weiterbildung nur in begrenztem Umfang ihrem Auftrag gerecht zu werden scheinen." (S.36).
Die im HTA-Bericht zitierte Originalstudie zur Kenntnis der Ärzte ist hier als kostenloses Abstract verfügbar: Leitlinienadäquate Kenntnisse von Internisten und Allgemeinmedizinern am Beispiel der arteriellen Hypertonie
Bernard Braun, 12.9.2005